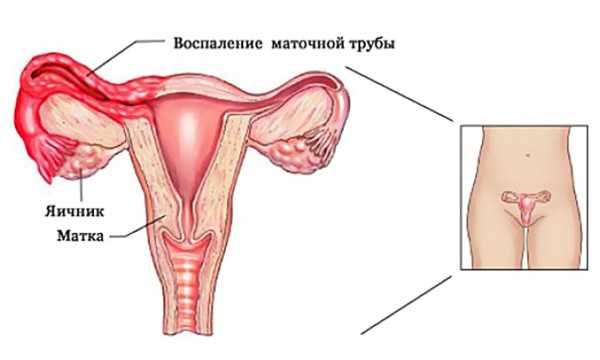
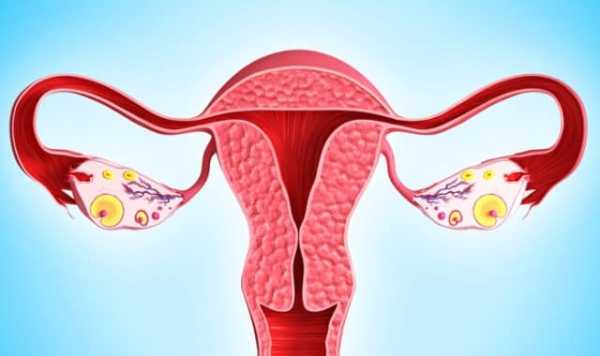
Воронко тазовая связка яичника
Топографическая анатомия клетчаточных пространств таза
08 Февраля в 14:12 11896
Подбрюшинный отдел расположен между брюшиной, покрывающей сверху всё пространство малого таза, и париетальной фасцией, покрывающей тазовое дно (диафрагму таза) и боковые стенки.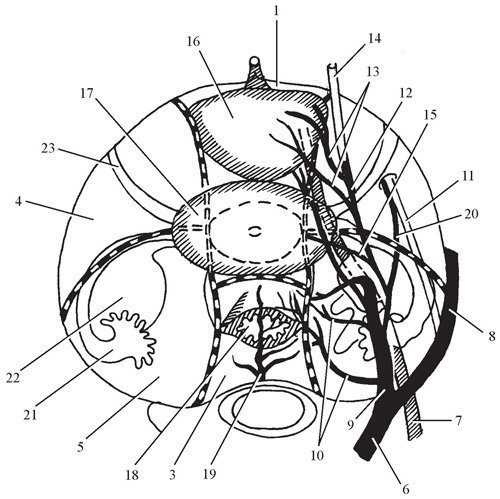 Клетчаточные пространства малого таза: 1 — предпузырное пространство; 2 — позадипузырное пространство; 3 — позадипрямокишечное пространство; 4 — паравезикальное пространство; 5 — параректальное пространство; 6 — общая подвздошная артерия; 7 — мочеточник; 8 — наружная подвздошная артерия; 9 — внутренняя подвздошная артерия; 10 — боковые крестцовые артерии; 11 — запирательный нерв; 12 — пупочная артерия; 13 — пузырная артерия; 14 — средняя пузырная складка; 15 — маточная артерия; 16 — мочевой пузырь; 17 — матка; 18 — прямая кишка; 19 — срединная крестцовая артерия; 20 — запирательная артерия; 21 — маточная труба; 22 — яичник; 23 — круглая связка матки Подбрюшинно расположенные органы или части органов покрыты висцеральной фасцией, образующей следующие клетчаточные пространства: околопузырное, околоматочное, околопрямокишечное и два боковых, сагиттально расположенных и проходящих по наружным краям мочевого пузыря, матки и прямой кишки. Два парных листка фасции образуют два отрога, спереди прикрепляющиеся у медиального края внутреннего отверстия запирательного канала, а сзади — к передней поверхности крестца, несколько медиальнее крестцово-подвздошного сочленения. Пространства, располагающиеся фронтально между мочевым пузырём и маткой, между маткой и прямой кишкой, сливаются с сагиттальными отрогами и участвуют в разграничении клетчаточных пространств малого таза. Предпузырное пространство расположено между задней стенкой влагалища прямых мышц живота, представленной в нижних отделах поперечной фасцией, и предпузырной фасцией (служащей висцеральной фасцией мочевого пузыря). Ниже это пространство продолжается между задней поверхностью лонного сочленения, верхних ветвей лобковых костей и передней стенкой мочевого пузыря, где оно заполнено рыхлой соединительной тканью. Мочевой пузырь фиксирован лобково-пузырными связками, под которыми располагается венозное сплетение. По передней стенке мочевого пузыря снизу с боков и кверху разветвляются верхние и средние пузырные артерии. Дно предпузырного пространства образовано начальным отделом мочеиспускательного канала, а латеральнее — стенкой переднего свода влагалища. Предпузырное клетчаточное пространство расположено между задней стенкой мочевого пузыря, покрытого фасцией, передней поверхностью надвлагалищной части шейки матки и передней стенкой влагалища, соприкасаясь с которой косо вперёд и медиально проходят мочеточники. Пространство заполнено небольшим количеством рыхлой соединительной ткани, а в его боковых отделах расположены венозные сплетения. Дно пространства образовано задним отделом мочеполовой диафрагмы. Позадипрямокишечное пространство располагается между задней поверхностью прямой кишки спереди и передней поверхностью крестца сзади. С боков оно ограничено отрогами сагиттальной фасции, а снизу — копчиковой мышцей. Пространство заполнено рыхлой жировой клетчаткой. В ней по средней линии, разветвляясь в задней стенке прямой кишки, проходит верхняя прямокишечная артерия, срединная и ветви латеральных крестцовых артерий. Кроме того, здесь проходит крестцовый отдел симпатического ствола, располагаясь медиальнее передних крестцовых отверстий. I—IV крестцовые нервы, выходя из крестцовых отверстий, направляясь вниз и латерально, покидают малый таз через седалищное отверстие. Боковые клетчаточные пространства с медиальной стороны отграничены сагиттальными отрогами висцеральной фасции, латерально-париетальной фасцией, покрывающей пристеночные мышцы таза, спереди — сращением листков предпузырной фасции и боковых фасциальных отрогов, сзади — сагиттальными отрогами, отграничивающими позадипрямокишечное пространство. Дно пространства образовано париетальной фасцией, покрывающей диафрагму таза. Общая подвздошная артерия на уровне входа в таз у медиального края m. iliopsoas, располагаясь на крестцово-подвздошном сочленении, разделяется на наружную и внутреннюю подвздошные артерии. Наружная подвздошная артерия, проходя по верхней боковой границе таза, образует латеральную границу яичниковой ямки, входит во внутреннее отверстие пахового канала, отдавая в месте вхождения ветвь — нижнюю надчревную артерию, от которой идёт ветвь — артерия круглой связки матки (a. lig. teres uteri), проходящая в толще круглой связки.
Клетчаточные пространства малого таза: 1 — предпузырное пространство; 2 — позадипузырное пространство; 3 — позадипрямокишечное пространство; 4 — паравезикальное пространство; 5 — параректальное пространство; 6 — общая подвздошная артерия; 7 — мочеточник; 8 — наружная подвздошная артерия; 9 — внутренняя подвздошная артерия; 10 — боковые крестцовые артерии; 11 — запирательный нерв; 12 — пупочная артерия; 13 — пузырная артерия; 14 — средняя пузырная складка; 15 — маточная артерия; 16 — мочевой пузырь; 17 — матка; 18 — прямая кишка; 19 — срединная крестцовая артерия; 20 — запирательная артерия; 21 — маточная труба; 22 — яичник; 23 — круглая связка матки Подбрюшинно расположенные органы или части органов покрыты висцеральной фасцией, образующей следующие клетчаточные пространства: околопузырное, околоматочное, околопрямокишечное и два боковых, сагиттально расположенных и проходящих по наружным краям мочевого пузыря, матки и прямой кишки. Два парных листка фасции образуют два отрога, спереди прикрепляющиеся у медиального края внутреннего отверстия запирательного канала, а сзади — к передней поверхности крестца, несколько медиальнее крестцово-подвздошного сочленения. Пространства, располагающиеся фронтально между мочевым пузырём и маткой, между маткой и прямой кишкой, сливаются с сагиттальными отрогами и участвуют в разграничении клетчаточных пространств малого таза. Предпузырное пространство расположено между задней стенкой влагалища прямых мышц живота, представленной в нижних отделах поперечной фасцией, и предпузырной фасцией (служащей висцеральной фасцией мочевого пузыря). Ниже это пространство продолжается между задней поверхностью лонного сочленения, верхних ветвей лобковых костей и передней стенкой мочевого пузыря, где оно заполнено рыхлой соединительной тканью. Мочевой пузырь фиксирован лобково-пузырными связками, под которыми располагается венозное сплетение. По передней стенке мочевого пузыря снизу с боков и кверху разветвляются верхние и средние пузырные артерии. Дно предпузырного пространства образовано начальным отделом мочеиспускательного канала, а латеральнее — стенкой переднего свода влагалища. Предпузырное клетчаточное пространство расположено между задней стенкой мочевого пузыря, покрытого фасцией, передней поверхностью надвлагалищной части шейки матки и передней стенкой влагалища, соприкасаясь с которой косо вперёд и медиально проходят мочеточники. Пространство заполнено небольшим количеством рыхлой соединительной ткани, а в его боковых отделах расположены венозные сплетения. Дно пространства образовано задним отделом мочеполовой диафрагмы. Позадипрямокишечное пространство располагается между задней поверхностью прямой кишки спереди и передней поверхностью крестца сзади. С боков оно ограничено отрогами сагиттальной фасции, а снизу — копчиковой мышцей. Пространство заполнено рыхлой жировой клетчаткой. В ней по средней линии, разветвляясь в задней стенке прямой кишки, проходит верхняя прямокишечная артерия, срединная и ветви латеральных крестцовых артерий. Кроме того, здесь проходит крестцовый отдел симпатического ствола, располагаясь медиальнее передних крестцовых отверстий. I—IV крестцовые нервы, выходя из крестцовых отверстий, направляясь вниз и латерально, покидают малый таз через седалищное отверстие. Боковые клетчаточные пространства с медиальной стороны отграничены сагиттальными отрогами висцеральной фасции, латерально-париетальной фасцией, покрывающей пристеночные мышцы таза, спереди — сращением листков предпузырной фасции и боковых фасциальных отрогов, сзади — сагиттальными отрогами, отграничивающими позадипрямокишечное пространство. Дно пространства образовано париетальной фасцией, покрывающей диафрагму таза. Общая подвздошная артерия на уровне входа в таз у медиального края m. iliopsoas, располагаясь на крестцово-подвздошном сочленении, разделяется на наружную и внутреннюю подвздошные артерии. Наружная подвздошная артерия, проходя по верхней боковой границе таза, образует латеральную границу яичниковой ямки, входит во внутреннее отверстие пахового канала, отдавая в месте вхождения ветвь — нижнюю надчревную артерию, от которой идёт ветвь — артерия круглой связки матки (a. lig. teres uteri), проходящая в толще круглой связки. Внутренние подвздошные артерии через 2—4 см от начала делятся на передний и задний стволы. От переднего ствола подвздошной артерии отходит ряд ветвей (снаружи внутрь). Пупочная артерия направляется в виде тонкого дугообразного тяжа медиально и кпереди. В начальном, необлитерированном отделе, она отдаёт 1—2 верхние пузырные артерии, направляющиеся кпереди и медиально к переднебоковым стенкам мочевого пузыря. Далее, следуя в виде соединительнотканного тяжа, она пересекает сверху запирательный нерв и запирательную артерию и направляется к пупку.
Несколько дистальнее пупочной артерии отходит запирательная артерия, идущая ниже и параллельно пограничной линии таза, сходящаяся под острым углом с медиальнее запирательного нерва и входящая во внутреннее отверстие запирательного канала. Маточная артерия отходит на 4—5 см ниже бифуркации общей подвздошной артерии, где её сверху под острым углом в первый раз перекрещивает мочеточник. Далее маточная артерия следует несколько сзади и кнаружи от мочеточника, а дойдя до волокон основания широкой связки (кардинальная связка, или связка Макеродта), направляется медиально к матке. Находясь в межсвязочном пространстве, маточная артерия располагается выше мочеточника и идёт в поперечном направлении к боковой стенке матки на уровне её внутреннего зева. Не доходя 1—2,5 см до ребра матки, маточная артерия пересекает сверху мочеточник. После перекреста с мочеточником маточная артерия на расстоянии 1—2 см от ребра матки вниз отдаёт шеечно-влагалищную ветвь, после чего конечная ветвь маточной артерии следует вверх вдоль ребра матки, отдавая веточки в толщу стенки матки и круглой связки матки, и выше анастомозирует с яичниковой артерией. Несколько кзади и дистальнее от переднего ствола внутренней подвздошной артерии отходит нижняя пузырная артерия, направляющаяся медиально к нижним отделам мочевого пузыря. Следующая отходящая от переднего ствола ветвь — средняя прямокишечная артерия, лежащая на диафрагме таза и направляющаяся медиально к боковой стенке прямой кишки. Конечная ветвь переднего ствола внутренней подвздошной артерии направляется к подгрушевидному отверстию, делится на внутреннюю половую и нижнюю ягодичную артерии, покидающие пределы малого таза. Задний ствол внутренней подвздошной артерии идёт пристеночно вниз и к середине, отдавая из задней стенки мышечные ответвления, а медиально — 1—2 боковые крестцовые артерии, идущие медиально и вниз к крестцу. Продолжение внутренней подвздошной артерии уходит за пределы малого таза через надгрушевидное отверстие. Соответствующие артериям вены расположены за артериальными стволами несколько медиальнее их. Под сосудами непосредственно на париетальной фасции, покрывающей грушевидную мышцу, располагается крестцовое нервное сплетение, образованное нисходящими по поверхности крестца ветвями IV и V поясничных нервов, а также I—III крестцовых нервов. Ветви крестцового сплетения уходят в над- и подгрушевидные отверстия. Яичниковые артерии отходят от переднебоковых поверхностей аорты на уровне I— III поясничных позвонков.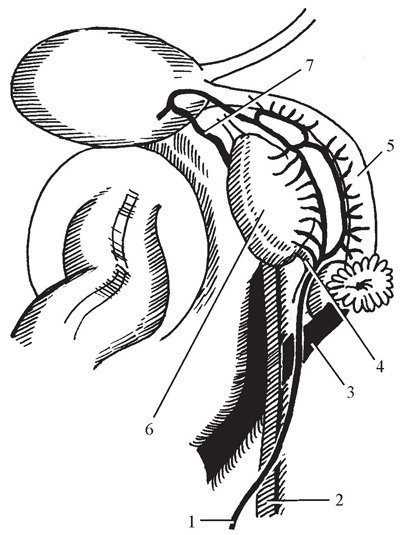 Яичниковая артерия: 1 — яичниковая артерия; 2 — мочеточник; 3 — наружная подвздошная артерия; 4 — воронко-тазовая связка; 5 — маточная труба; 6 — яичник; 7 — маточная артерия В забрюшинном пространстве от яичниковых артерий отходят ветви к мочеточникам, надпочечникам, лимфатическим узлам, а также к стенкам аорты и нижней полой вены. Направляясь книзу по m. psoas, яичниковые артерии перекрещивают мочеточники спереди у входа в малый таз. Далее в полости малого таза артерии направляются медиально к воротам яичников, образуя в широкой связке вместе с яичниковыми венами тяж — lig. suspensorium ovarii. Здесь яичниковые артерии отдают ветви к ампуле и воронке маточных труб, а также ветвь к яичниковой ветви маточной артерии. Трубная ветвь яичниковой артерии проходит между листками широкой связки под маточной трубой, проходя вдоль брыжеечного края и отдавая боковые веточки к маточной трубе. Яичниковая ветвь, проходя параллельно основанию мезоовариума, отдаёт 20—30 перпендикулярньгх веточек в ворота яичника. Яичниковые сосуды с двух сторон идут по направлению к матке, где они анастомозируют с яичниковыми ветвями маточных артерий. Вены яичника образуют в воротах яичника венозное сплетение яичника, откуда венозная кровь направляется по венам, окружающим яичниковую артерию и соединяющимся в яичниковую вену, справа впадающую в нижнюю полую вену. Вместе с яичниковой артерией идут лимфатические сосуды яичника и трубы, впадающие на уровне нижнего полюса почки в поясничные лимфатические узлы. Г.М. Савельева
Яичниковая артерия: 1 — яичниковая артерия; 2 — мочеточник; 3 — наружная подвздошная артерия; 4 — воронко-тазовая связка; 5 — маточная труба; 6 — яичник; 7 — маточная артерия В забрюшинном пространстве от яичниковых артерий отходят ветви к мочеточникам, надпочечникам, лимфатическим узлам, а также к стенкам аорты и нижней полой вены. Направляясь книзу по m. psoas, яичниковые артерии перекрещивают мочеточники спереди у входа в малый таз. Далее в полости малого таза артерии направляются медиально к воротам яичников, образуя в широкой связке вместе с яичниковыми венами тяж — lig. suspensorium ovarii. Здесь яичниковые артерии отдают ветви к ампуле и воронке маточных труб, а также ветвь к яичниковой ветви маточной артерии. Трубная ветвь яичниковой артерии проходит между листками широкой связки под маточной трубой, проходя вдоль брыжеечного края и отдавая боковые веточки к маточной трубе. Яичниковая ветвь, проходя параллельно основанию мезоовариума, отдаёт 20—30 перпендикулярньгх веточек в ворота яичника. Яичниковые сосуды с двух сторон идут по направлению к матке, где они анастомозируют с яичниковыми ветвями маточных артерий. Вены яичника образуют в воротах яичника венозное сплетение яичника, откуда венозная кровь направляется по венам, окружающим яичниковую артерию и соединяющимся в яичниковую вену, справа впадающую в нижнюю полую вену. Вместе с яичниковой артерией идут лимфатические сосуды яичника и трубы, впадающие на уровне нижнего полюса почки в поясничные лимфатические узлы. Г.М. Савельева medbe.ru
(Продолжение)
МЕТОДИКА:
1 Имеется пять типичных точек для пункции и введения лапароскопических инст- рументов. Первый разрез длиной 12 мм выполняют по нижнему краю пупка для введения смотрового тубуса лапароскопа. Второй и третий разрезы, тоже длиной по 12 мм, выполняют симметрично друг другу в нижних боковых квадрантах передней брюшной стенки, по краям прямой мышцы живота, чтобы не задетьэпигастральные сосуды. Четвертый разрез нужен для введения захватывающих, режущих инструментов (щипцов, зажимов, ножниц и т. д.), а также приспособлений для орошения и аспирации. Пятый разрез длиной 5 мм производят над лоном и используют для введения дополнительного хирургического инструментария.
2На лапароскопической картине малого таза видны: мочевой пузырь (М.П.) на 12-часовой позиции и дно матки на 4—5-часовой позиции. Инструменты, введенные во влагалище и наложенные на шейку матки, смещают внутренние половые органы, чтобы сделать доступной обзору воронко-тазовую связку. С помощью зажима маточную трубу и яичник отведены к центру, еще более обнажая воронко-тазовую связку. Следует точно определить расположение мочеточника, прежде чем наложить на связку сшивающий аппарат, применяемый для наложения желудочно-кишечных анастомозов. Предварительно надо оценить размеры и толщину воронко-тазовой связки. Легче всего это сделать с помощью специального приспособления к вышеуказанному аппарату. По результатам измерения используют аппарат соответствующего калибра, который накладывают поперек связки. При этом еще раз надо убедиться, что мочеточник не попадает в зону наложения аппарата и не может быть поврежден.
ЗДно матки находится на 5 часах, маточная труба и яичник отведены медиально с помощью зажима, мочевой пузырь на 2 часах. Производится второе наложение сшивающего аппарата на верхнюю часть широкой связки. На 7 часах видна ранее захваченная и пересеченная воронко-тазовая связка. Вместе с верхней частью широкой связки захвачена и круглая связка.
250
251
ЛАПАРОСКОПИЧЕСКАЯ ВЛАГАЛИЩНАЯ ЭКСТИРПАЦИЯ МАТКИ
(ПРОДОЛЖЕНИЕ)
4На эндоскопической картине видны: дно матки на 9 часах, мочевой пузырь на 12 часах, смещенные на зажиме медиально маточная труба и яичник. Видны также воронко-тазовая и круглая связки. До наложениясшивающего аппарата на воронко-тазовую связку следует точно установить местонахождение мочеточника.
5Видны мочевой пузырь на 12 часах, захваченные и пересеченные воронко-тазовые связки с обеих сторон. Широкие и круглые связки захватывают и пересекают книзу до точек, расположенных примерно на 5 мм выше мочеточника и маточной артерии. С помощью ножниц рассекают брюшину над нижним маточным сегментом.
6Брюшина на мочевом пузыре захвачена зажимом и приподнята. Сшивающий аппарат наложен на нижние отделы широкой связки вплотную к нижнему маточному сегменту, но немного выше маточной артерии. Чтобы не перепутать переднюю и заднюю поверхности матки, по середине передней поверхности, от дна до нижнего сегмента, электрока-утером следует провести полоску, слегка прижигая серозный покров.
252
253
ЛАПАРОСКОПИЧЕСКАЯ ВЛАГАЛИЩНАЯ ЭКСТИРПАЦИЯ МАТКИ
(ОКОНЧАНИЕ)
7Хирург передает лапароскоп в руки ассистента, а сам продолжает операцию со стороны влагалища, рассекая по окружности слизистую влагалища сразу ниже переходной складки. Шейку матки захватывают щипцами, и переднюю стенку влагалища продолжают рассекать в каудальном направлении, пока данный разрез не соединится с разрезом брюшины пузырно-маточной складки, выполненным на этапе 5, и брюшная полость не окажется вскрытой.
8В переднее дугласово пространство вводят длиннозубые щипцы, которыми захватывают и затем извлекают наружу дно матки. Шейку матки при этом продолжают оттягивать вниз.
9Щипцы с шейки матки сняты, что позволяет телу матки выскользнуть вперед. Как только дно матки появляется из переднего дугласова пространства, на переднюю стенку матки накладывают дополнительные щипцы, постепенно вытягивая дно матки вперед и наружу.
10 Маточные сосуды с обеих сторон зах- вачены зажимами, пересечены и ли- гированы синтетической рассасывающейся нитью 0. Матка и придатки извлечены наружу через переднее дугласово пространство.
11 Чтобы отличить заднюю поверхность тела матки от передней, надо обратить внимание на наличие или отсутствие тонкой, предварительно коагулированной линии на передней поверхности. Слизистая влагалища с обеих сторон захвачена зажимами и рассечена. Зажим следует накладывать немного выше крестцово-маточных связок. Показана линия ампутации шейки и тела матки.
12 На край влагалища накладывают не- прерывный обвивной шов синтети- ческой рассасывающейся нитью 0.
13Влагалище ушито и возвращено на свое обычное место. На культях кре- стцово-маточных связок видны лигатуры. Их соединяют между собой по средней линии для профилактики возникновения энте-роцеле и для подвешивания культи влагалища.
254
255
6
МАТОЧНЫЕ ТРУБЫ И ЯИЧНИКИ
МЕТОДИКА ЛАПАРОСКОПИИ
Основные лапароскопические манипуляции похожи вне зависимости от цели операции -диагностической или лечебной. На брюшной стенке можно выполнить один разрез или несколько. В первом случае используют операционный лапароскоп, во втором — через один разрез вводят лапароскоп без операционных каналов, а через остальные разрезы вводят необходимые для операции инструменты. Оптическую систему подключают к видеомонитору, чтобы увеличить картину операционного поля и дать возможность операционной бригаде следить за ходом операции. При простых диагностических и хирургических манипуляциях операционный лапароскоп имеет преимущество перед диагностическим, так как позволяет вводить через его каналы операционные инструменты для манипуляций с объектами исследования либо для аспирации крови или другой жидкости из области опера-
ционного поля. Лапароскопия является простым, безопасным и недорогим способом решения диагностических и лечебных проблем, связанных с органами малого таза у женщин.
Физиологические последствия. Они наступают после рассечения спаек, прижигания очагов эндометриоза, биопсии яичников, удаления эктопической беременности, устранения обструкций фаллопиевых труб или, наоборот, закрытия их просвета с целью стерилизации путем электрокоагуляции и/или наложения скобок или бандажа.
Предупреждение. Создавать пневмоперито-неум надо с осторожностью, только будучи уверенным, что игла находится в брюшной полости.
Троакар должен быть острым, либо следует применять одноразовый троакар. Особую осторожность надо соблюдать при выполнении электрокаутеризации.
259
МЕТОДИКА ЛАПАРОСКОПИИ
(ПРОДОЛЖЕНИЕ)
МЕТОДИКА:
1Хирург, осведомленный обо всех деталях лапароскопии, укладывает пациентку в положение для камнесечения, несколько видоизмененное в соответствии с особенностями данной операции. Бедра пациентки должны располагаться не под углом в 90°, как в стандартном положении, а под углом 45°. Важно, чтобы ягодицы пациентки выступали не менее чем на 10 см за край операционного стола. Это облегчает манипуляции с инструментами, наложенными на шейку матки или введенными в полость матки для изменения положения внутренних половых органов с целью их наилучшей визуализации. Операционный стол наклоняют на 15°, чтобы создать положениеTrendelenburg, когда кишечник смещается из области малого таза в верхние отделы живота. Руки пациентки должны располагаться вдоль туловища, а не отводиться в стороны на боковых подставках. Мы часто пунктируем локтевую вену для последующей инфузии, а затем располагаем руку вдоль туловища и фиксируем ее сложенной простыней, заранее помещенной под пациентку.
2При выполнении лапароскопии можно применять как общее, так и местное обезболивание. Общее обезболивание проводят по обычной методике, используемой при больших полостных операциях. Не следует пытаться достичь достаточной для хирургической операции степени глубины наркоза только за счет введения транквилизаторов и наркотиков. Если используется местное обезболивание, его необходимо сочетать с внутривенным введением седативных средств до начала операции. Мы предпочитаем вводить 50 мг мепери-дина (демерола) и 10 мг диазепама, прежде чем положить пациентку на операционный стол. В целом же, мы рекомендуем использование местного обезболивания лишь при лапароскопических стерилизациях и других кратковременных диагностических операциях, не требующих значительных манипуляций с трубами или яичниками.
3Выполнению любых лапароскопии должно предшествовать бимануальное исследование.
4Операцию начинают с захвата передней губы шейки матки широкозубыми щипцами (типа Мюзо), соединенными с внутриматочной канюлей. Шейку матки лучше обнажать узким изогнутым зеркаломSims, чем широким плоским ретрактором. Большой ретрактор причиняет боль, провоцируя у пациентки состояние тревоги, беспокойства, которое снижает эффективность местного обезболивания.
5При применении местного обезболивания следует тщательно инфильтрировать нижнюю полуокружность пупка 1% раствором ксилокаина. Первый укол выполняют в точке, соответствующей 6 часам, из которой иглу продвигают под кожей в разных направлениях, как показано на рисунке. В передний листок влагалища прямой мышцы живота и в мышцу следует ввести еще 2 мл раствора.
6Необходимо создать достаточное противо-натяжение передней брюшной стенки. Хотя при большом пневмоперитонеуме возникает определенное напряжение стенки живота, мы дополнительно приподнимаем ее. Практика показала, что наилучший способ добиться этого — наложение двух бельевых цапок в области пупка, соответственно 5 и 7 часам, и их натяжение. При этом создаются наилучшие условия для введения пневмоиглы и троакара. После наложения цапок между ними узким скальпелем производят разрез кожи длиной 2 мм.
260
261
МЕТОДИКА ЛАПАРОСКОПИИ
(ПРОДОЛЖЕНИЕ)
7Цапки слегка приподнимают и в разрез вводят иглу 17 калибра для эпидуральной пункции; иглу продвигают до влагалища прямой мышцы живота.
8Не следует пытаться проколоть его первым же движением иглы.
9Делают несколько легких колющих движений иглой под углом 90° к поверхности тела. Обе цапки приподнимают еще больше для дополнительного натяжения брюшной стенки, коротким быстрым движением прокалывают влагалище прямой мышцы живота, и срез иглы оказывается в брюшной полости. Такой способ уменьшает вероятность соскальзывания иглы в подкожное пространство.
10 Иглу немедленно соединяют газо- проводной трубкой с источником газа (С02), который начинает поступать в брюшную полость под давлением около 15 мм рт. ст. Практика показывает, что контроль за давлением газа является наиболее точным способом определения правильности положения иглы в брюшной полости. Другими способами контроля являются тест падающей капли и тест со шприцем с физиологическим раствором. При использовании иглы 17 калибра с широким просветом давление, превышающее 15 мм. рт. ст., является показателем того, что срез иглы не обращен свободно в брюшную полость, а либо прижат к петле кишечника или сальника, либо вообще находится вне брюшной полости. В этих случаях следует изменить положение иглы, продвигая ее дальше и поворачивая на 180° или, наоборот, слегка извлекая, до тех пор пока давление не опустится до 15 мм. рт. ст. и ниже. Бывает, что в самой игле или в газопроводной системе имеется внутреннее препятствие, которое приводит к ложному повышению показателей давления (на 10 мм и выше базисного давления 15 мм. рт. ст.). Обычно для проведения стерилизаций методом наложения клемм или бандажа требуется не более 2 л газа. При выполнении электрокоагуляций фаллопиевых труб или других хирургических манипуляциях необходимо большее отведение кишечника от малого таза, а это достигается введением увеличенных объемов газа. Для диагностических
262
операций необходимо вводить 4-5 л газа. Немногие пациентки способны переносить под местным обезболиванием введение таких объемов газа, поэтому диагностические и расширенные хирургические операции надо выполнять под общим обезболиванием.
11 2-миллиметровый разрез расширяют до 10 мм.
12 Через данный разрез вводят стилет тро- акара с надетой на него муфтой и што- порообразным движением продвигаютего до влагалища прямой мышцы живота. Затем таким же движением, одновременно приподнимая за цапки брюшную стенку, перфорируют влагалище прямой мышцы живота. Коротким толчком с одновременным вращением троакар продвигают дальше в брюшную полость. При этом следует избегать резких прямолинейных движений, в результате которых инструмент может соскользнуть и ранить органы брюшной полости или забрюшинного пространства.
13Стилет троакара извлекают из муф- ты, к газопроводному каналу на муф- те присоединяют шланг от источника С02, и вводят в брюшную полость тубус лапароскопа. Угол введения тубуса по отношению к брюшной стенке должен составлять 15— 20°, а не 90°. Это позволяет избежать контакта линз лапароскопа с поверхностью кишки или сальника. При таком контакте вместо четкой картины структур брюшной полости возникают размытые розовые и желтые пятна. Удерживая лапароскоп в правой руке, левой рукой хирург манипулирует инструментами на шейке и в полости матки, изменяя положение внутренних половых органов для достижения наилучшего обзора.
14 С помощью инструментов хирург мо- жет привести матку в положение
anteflexio, сделав доступными обзору заднее дугласово пространство, широкую связку, маточные трубы и яичники. Добившись наилучшей визуализации, хирург передает инструменты ассистентам, которые удерживают их в нужном положении, а сам продолжает уже обеими руками выполнять определенные хирургические манипуляции.
263
МЕТОДИКА ЛАПАРОСКОПИИ
(ОКОНЧАНИЕ)
ИСПОЛЬЗОВАНИЕ НЕСКОЛЬКИХ РАЗРЕЗОВ
Эту методику применяют при сложных хирургических операциях, таких как взятие яйцеклетки для экстракорпорального оплодотворения, биопсия яичников, рассечение обширных спаек, электрокоагуляция множественных очагов эндометриоза, удаление инородных тел брюшной полости, лапароскопические этапы трансвагинальной экстирпации матки, удаление эктопической беременности.
15 Прежде чем вводить второй инстру- мент, следует просветить изнутри брюшную стенку для выбора наименее васкуляризированного участка, на котором выполняют разрез для введения второго троакара. Мы выбираем для этой цели левый и правый нижние квадранты передней брюшной стенки, так как лучше, когда второй инструмент располагается под прямым углом к первому. При любых вариантах разрезов нижних отделов брюшной стенки следует выбирать малососудистые зоны, особенно стараясь не задеть нижние эпигастральные артерию и вену, идущие по краям прямой мышцы живота.
16 В малососудистой зоне скальпелем производят разрез длиной 6 мм до пе- реднего листка влагалища прямой мышцы живота и слегка надрезают его.
17 Второй троакар охватывают пальца- ми по окружности, а большой палец упирается сверху.
18 Троакар вводят через второй разрез до влагалища прямой мышцы живо-
та. Теперь хирург наблюдает через лапароскоп или на видеомониторе, как при осторожном продвижении вперед троакар перфорирует брюшину. Иногда может быть полезно использовать первый инструмент (лапароскоп), чтобы приподнять брюшную стенку в том месте, где троакар должен ее перфорировать.
19 Стилет троакара извлекают из муф- ты, и теперь она готова к введению
операционного инструмента.
20 Инструменты, фиксирующие шей- ку матки и введенные в ее полость, удерживаются ассистентами в наиболее удобном положении. Хирург держит лапароскоп левой рукой, а второй операционный инструмент — правой. Для взятия биопсии или рассечения околотрубных спаек яичник или маточную трубу можно предварительно фиксировать.
264
265
ДИАГНОСТИЧЕСКАЯ ЛАПАРОСКОПИЯ
Для хирургов, оперирующих на органах малого таза, лапароскопия является прекрасным, точным способом диагностики, основное преимущество которого состоит в отсутствии необходимости вскрытия брюшной полости. Лапароскопияособенно эффективна для: 1) распознавания редких и необычных анатомических изменений вмалом тазу; 2) диагностики трудных случаев эктопической беременности; 3) дифференциальной диагностики пограничных и тяжелых случаев воспаления органов малого таза, а также острогоаппендицита; 4) исследования состояния маточных труб и яичников при бесплодии.
Цель лапароскопии — осмотр малого таза и нижних отделов брюшной полости без вскрытия брюшной стенки.
МЕТОДИКА:
1Показаны измененные анатомические соотношения органов малого таза, которые могут быть результатом врожденной аномалии мюллеровых протоков. В медицинском учреждении, имеющем хорошую цито-генетическую лабораторию, большинство аномалий внутренних половых органов можно диагностировать без каких-либо оперативных вмешательств. Применение лапароскопии оказывается целесообразным для выработки плана лечения, если имеет место нарушение слияния мюллеровых протоков, в результате которого формируется рудиментарный или маленький отдельный рог с одной стороны матки и увеличенный рог с другой.
2Не следует выполнять лапароскопию для определения возможной эктопической беременности, когда есть такие симптомы, как аменорея, боли в животе, влагалищное кровотечение и/или образование в придатках. Однако часто эктопическая беременность сопровождается невыраженными, атипичными симптомами. Если при кульдоцентезе обнаруживается небольшое количество несворачивающейся крови, то лапароскопия может быть полезна для дифференциальной диагностики трубной беременности и кровоточащего желтого тела. В пос-
Физиологические последствия. Никаких.
Предупреждение. Не следует делать диагностическую лапароскопию, если имеются очевидные симптомы патологии, требующие выполнения лапаротомии. Нецелесообразно и даже противопоказано делать лапароскопию при наличии в малом тазу образований размером более 14 недель беременности, при симптомах выраженного внутреннего кровотечения или разлитом перитоните. В этих случаях надо выполнять экстренную лапарото-мию. Лапароскопия не слишком опасна, но не способна ничего добавить к очевидному диагнозу и только оттягивает время выполнения лапаротомии.
леднем случае кровотечение часто останавливают электрокоагуляцией через лапароскоп, что позволяет избежать лапаротомии. Если же имеются признаки значительного кровотечения в брюшную полость, то проведение лапароскопии только отсрочит начало адекватного лечения.
Хирург обычно не видит расширенную трубу, содержащую плодное яйцо, как изображено на рисунке. Обычно его взгляду предстают бесформенные массы, состоящие из сгустков крови и тканей.
3Диагностическая лапароскопия оказывает большую помощь в трудных случаях проведения дифференциальной диагностики воспалительных заболеваний внутренних половых органов и острого аппендицита. Лечение этих заболеваний весьма различно, поэтому при точной предоперационной диагностике достигается экономия стоимости лечения и рационально используется коечный фонд. При проведении лапароскопии можно взять для исследования гнойное отделяемое, чтобы точно определить этиологию сальпингита и выбрать соответствующую антибиотикотерапию. Однако при имеющихся симптомах разлитого перитонита лапароскопия противопоказана и только замедляет начало адекватного лечения.
266
267
ИССЛЕДОВАНИЕ ПРОХОДИМОСТИ МАТОЧНЫХ ТРУБ
studfiles.net
Аднексэктомия
26 Января в 18:59 15324
Показана при наличии образования любых размеров в постменопаузе, при подозрении на рак яичника, большого доброкачественного образования яичника в репродуктивном возрасте (при отсутствии здоровой ткани яичника, по данным ультразвукового исследования, и если больная не планирует беременность), при наличии тубоовариального абсцесса.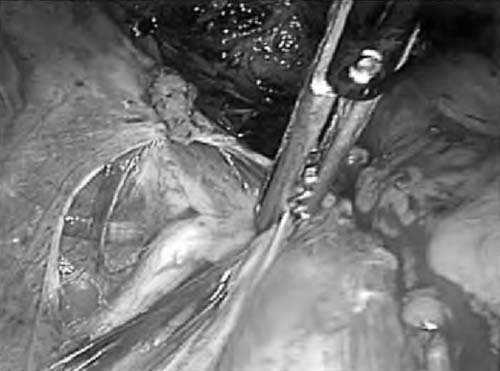
Рис. 36. Атравматическим зажимом захвачена воронко-тазовая связка
Во время аднексэктомии удаляется пораженный опухолью яичник и маточная труба.Цель операции — радикально удалить опухоль яичника.
Техника операции:
- Создание пневмоперитонеума одним из способов;
- Введение дополнительных троакаров в подвдошно-паховых областях (слева троакар -10 мм, справа троакар - 5 мм);
- Введение маточного манипулятора в полость матки со стороны цервикального канала;
- Ревизия органов брюшной полости и малого таза;
- Атравматическим зажимом захватывается воронко-тазовая связка на стороне поражения, биполярными щипцами производится тщательная коагуляция воронко-тазовой связки в месте ее вхождения в яичник;
- Ножницами производится рассечение воронко-тазовой связки;
- Продолжается коагуляция брыжейки яичника и маточной трубы, коагуляция собственной связки яичника;
- Придатки отсекаются при помощи эндоскопических ножниц.
-
Удаление маточной трубы - тубэктомия
Тубэктомия (сальпингэктомия) является наиболее простой операцией в гинекологии.
Разное в гинекологии -
Анатомо-физиологические особенности женских половых органов в различные возрастные периоды
Функциональное состояние репродуктивной системы женщины во многом определяется периодами жизни, среди которых принято различать следующие: 1) антенатальный (внутриутробный) период; 2) период новорожденности (до 10 дней после рождения); 3) период детства (до 8 лет); 4) период полового созревания, или...
Разное в гинекологии -
Аднексэктомия
Показана при наличии образования любых размеров в постменопаузе, при подозрении на рак яичника, большого доброкачественного образования яичника в репродуктивном возрасте (при отсутствии здоровой ткани яичника, по данным ультразвукового исследования, и если больная не планирует беременность),...
Разное в гинекологии
medbe.ru
Маточной трубы
Электрокоагуляция и иссечение каких-либо структур в брюшной полости путем лапароскопии облегчаются в том случае, когда хирургу удается добиться достаточного отведения кишечника от малого таза и эффективного удаления дыма из брюшной полости. Необходима также уверенность в отсутствии контакта между электрокоа-гулирующим инструментом и самим лапароскопом. Эти условия являются обязательными при всех видах внутрибрюшных манипуляций, связанных с использованием электричества.
Смысл операции состоит в выполнении стерилизации женщины путем электрокоагуляции маточных труб лапароскопическим методом.
Физиологические последствия. Устраняется возможность миграции и встречи сперматозои-
МЕТОДИКА:
1 Стерилизация методом электрокоагуляции может быть осуществлена либо только ко- агуляцией обширного участка трубы, либо коагуляцией и последующим рассечением трубы. Практика показывает большую надежность второго способа. Но этот же способ связан с большей опасностью кровотечения из мезосаль-пинкса, если перед рассечением не была выполнена адекватная электрокоагуляция. Матку значительно отклоняют вперед и в сторону, слегка натягивая маточную трубу. Трубу захватывают в истмическом отделе приблизительно в 3 см от угла матки.
2Трубу приподнимают и располагают так, чтобы избежать контакта с мочевым пузырем или кишкой.
3Проверяют надежность изоляции элект-рокоагулирующего инструмента от всех металлических частей других инструментов. Подают ток и начинают тщательную коагуляцию трубы, которая должна длиться не менее 5 секунд. Часто труба вздувается и издает хлопающий звук — это признак того, что жид-
280
дов — с одной стороны маточной трубы и яйцеклетки — с другой стороны.
Предупреждение. Хирургу следует ознакомиться с предупреждениями, указанными на стр. 272.
Дополнительный риск составляет возможный случайный ожог кишечника. Даже принятие всех необходимых мер предосторожности не всегда способно предотвратить термическое повреждение кишечника. Каждый раз следует убеждаться в отсутствии контакта между токопроводящим инструментом и металлическими частями лапароскопа. Подлежащие электрокоагуляции структуры должны быть максимально отдалены от мочевого пузыря и кишечника.
кость в просвете трубы и внутри клеток достигла точки кипения. Область ожога обычно распространяется от места коагуляции на 3—4 см вдоль трубы и на 2 см вниз по мезосальпинксу. Большее распространение невозможно, так как коагулированные ткани обладают большим сопротивлением электрическому току, чем здоровые. Когда труба из вздувшегося состояния переходит в спавшееся, это означает, что коагуляция завершена.
4Теперь коагулированный участок отрывают от мезосальпинкса и соседних участков трубы. Это действие облегчается, если движение производить в перпендикулярном к трубе направлении. Коагулированные ткани обладают малой сопротивляемостью и легко рвутся.
5Постоянно надо следить за изолированностью электропроводящих частей от других металлических деталей. Нарушение изоляции ведет к передаче электротермальной энергии на сам лапароскоп и вызывает ожог кишечника в вышележащих отделах брюшной полости.
281
ЛАПАРОСКОПИЧЕСКАЯ СТЕРИЛИЗАЦИЯ ПУТЕМ НАЛОЖЕНИЯ БАНДАЖА
Просвет маточной трубы может быть надежно закрыт путем наложения бандажа на ее колено. При этом развивается ишемический некроз изолированного участка, и труба становится непроходимой. Контрацептивная эффективность метода та же, что и при использовании электрокоагуляции, но зато нет опасности ожогов.
Суть операции состоит в наложении бандажа, закрывающего просвет фаллопиевой трубы, с целью стерилизации женщины.
МЕТОДИКА:
1 помощью инструментов матку со стороны влагалища отводят таким образом, чтобы сделать трубу видимой. Маточную трубу захватывают специальными щипцами инструмента для наложения бандажа. Сам бандаж уже готов для наложения.
2Маточную трубу втягивают в жерло аппарата, а бандаж при этом сдвигают на формируемое колено трубы.
3Колено трубы освобождено от зажима.
4Если данную операцию выполняют через два разреза, то второй инструмент, в данном случае аппарат для наложения бандажа, вводят по методике, описанной на стр. 265, пункт 18.
Физиологические последствия. Нарушается проходимость маточных труб.
Предупреждение. Для формирования колена не следует захватывать слишком большой участок трубы. При попытке втягивания в жерло аппарата очень большого отрезка трубы с прилегающей брыжейкой возможен разрыв трубы.
5Маточная труба вновь визуализирована и захвачена щипцами аппарата, введенного через второй разрез. Теперь она будет втянута в жерло аппарата и на образованное колено будет наложен бандаж.
6После завершения операции внимательно осматривают всю область малого таза, чтобы еще раз убедиться в качестве наложения обоих бандажей и в отсутствии кровотечения.
7Инструменты извлечены, и на разрез наложен узловой шов синтетической рассасывающейся нитью 3/0.
282
283
ЛАПАРОСКОПИЧЕСКАЯ СТЕРИЛИЗАЦИЯ ПУТЕМ НАЛОЖЕНИЯ СКОБОК ПО HULKA
Данный способ стерилизации женщин отличается от остальных лапароскопических способов стерилизации тем, что на трубы накладываются специальные скобки. При этом происходит наименьшее повреждение тканей труб, поэтому данный способ считается наиболее обратимым. Сама лапароскопическая операция аналогична описанным ранее.
МЕТОДИКА:
1Степлер подводят к маточной трубе и через него орошают трубу 2—3 мл 1% раствора ксилокаина для местного обезболивания.
2Скобку раскрывают с помощью специального устройства. С его же помощью скобку закрывают в нужном положении.
Цель операции — стерилизация женщины.
Физиологические последствия. Яйцеклетка и сперматозоид лишаются возможности встречи в средней части маточной трубы.
Предупреждение. Скобка должна захватить весь поперечник трубы и небольшой участок мезосальпинкса.
3Скобка наложена на трубу, аппарат удален. Те же действия выполняют и с противоположной стороны. Из брюшной полости удаляют все инструменты, а газ выпускают через муфту троакара. На разрез кожи накладывают одиночный шов синтетической рассасывающейся нитью 3/0.
284
285
СТЕРИЛИЗАЦИЯ ПО POMEROY
Это самая известная и чаще других выполняемая операция для стерилизации женщин. Ее можно выполнять во время операции кесарева сечения сразу после извлечения ребенка или спустя некоторое время после родов, методом мини-лапаротомии или кольпотомии.
Цель операции — предупреждение беременности путем нарушения проходимости маточных труб.
Физиологические последствия. Есть сообщения о случаях менометроррагий после всех типов стерилизующих операций на маточных тру-
МЕТОДИКА:
1Пациентка лежит на спине. Брюшную полость вскрывают в продольном или поперечном направлении. Фаллопиеву трубу захватывают и приподнимают.
2Сдвоенный участок (колено) маточной трубы перевязывают синтетической рассасывающейся нитью 0.
бах, хотя их частота различна в разных сообщениях. Точная причина кровотечений до сих пор не установлена. Существует предположение, что лигирование маточных труб уменьшает или нарушает кровоснабжение яичников, но оно нуждается в дальнейшем подтверждении.
Предупреждение. Для лигирования колена маточной трубы лучше использовать синтетическую рассасывающуюся нить 0. Вероятность ре-канализации выше, когда концы труб постоянно соединены между собой, чем когда они расходятся в стороны после рассасывания лигатуры.
ЗЭтот участок иссекают ножницами. Брюшную полость послойно ушивают.
286
287
СТЕРИЛИЗАЦИЯ ПО МОДИФИЦИРОВАННОЙ МЕТОДИКЕ IRVING
Данная операция была предложена для предупреждения редких, но постоянно возникающих случаев наступления беременности после операций по Ротегоу. Она является одной из наиболее надежных стерилизующих операций, хотя здесь и не приводятся подтверждающие результаты рандомизированных перспективных исследований.
Смысл операции состоит в погружении проксимальных концов пересеченных труб в толщу миометрия, чтобы предотвратить возможность беременности.
МЕТОДИКА:
1Брюшную полость вскрывают поперечным или нижним срединным разрезом. Маточную трубу захватывают и приподнимают. В мезосальпинксе делают отверстие тонким гемос-татическим зажимом.
2Через отверстие пропускают две синтетические рассасывающиеся лигатуры 0.
3Лигатуры завязывают, дотированный участок трубы иссекают. Концы проксимальной лигатуры заправляют в хирургические иглы.
4В задней стенке матки, вблизи угла, тонким гемостатическим зажимом делают отверстие глубиной 6 мм.
Физиологические последствия. Они те же, что
и после других операций, связанных с нарушением проходимости и лигированием маточных труб. Дополнительной особенностью является погружение концов труб в миометрий. Это делает чрезвычайно маловероятной реканализа-цию и формирование свища.
Предупреждение. Достаточное для погружения конца трубы углубление в миометрий делают с помощью тонкого гемостатического зажима.
5Обе иглы последовательно проводят через дно этого отверстия. Когда шов завязывают, проксимальный конец трубы втягивается в отверстие.
6Операция завершена, оба проксимальных конца труб погружены в миометрий. Дис-тальные концы труб лигированы и оставлены свободными.
Брюшную полость послойно ушивают.
288
289
СТЕРИЛИЗАЦИЯ ПУТЕМ МИНИ-ЛАПАРОТОМИИ
Мини-лапаротомия является наилучшей операцией для худощавых пациенток, не имеющих в малом тазу никакой патологии и спаек. Операция трудно выполнима у пациенток с ожирением и у перенесших воспаление маточных труб. Преимуществом операции является ее меньшая стоимость, так как используется менее дорогой инструментарий, чем при лапароскопической операции. Однако, если пациенткам предоставляют право выбора, они обычно выбирают вторую операцию, поскольку после нее происходит более быстрое, менее болезненное выздоровление и они скорее могут вернуться к нормальному образу жизни.
МЕТОДИКА:
1Пациентка лежит на спине в положении для камнесечения. Производят тщательное исследование органов малого таза для исключения возможной патологии придатков матки. Влагалище обрабатывают для операции. Шейку матки захватывают щипцами, и через цервикальный канал в полость матки вводят канюлю. Брюшную полость вскрывают поперечным разрезом длиной 4 см выше лона.
2Края раны разводят маленьким ранорас-ширителем. Манипулируя инструментами со стороны влагалища, хирург подводит угол матки к разрезу.
3 Через разрез захватывают маточную
трубу.
Цель операции — устранить проходимость маточных труб.
Физиологические последствия. Фаллопиевы трубы становятся непроходимыми.
Предупреждение. Перед операцией надо опорожнить мочевой пузырь, чтобы уменьшить вероятность его травмы. Если разрез длиной 4 см (ширина 2 пальцев) является недостаточным, значит, пациентка является слишком полной для данной операции и ей следует выполнить обычную лапаротомию под общим обезболиванием.
4Трубу извлекают наружу, и на образовавшееся колено накладывают лигатуру синтетической рассасывающейся нитью 0. Литерованный участок трубы иссекают. Аналогичные действия производят и с противоположной стороны матки.
5Разрез брюшной стенки послойно ушивают. На кожу можно наложить обычный или подкожный шов.
290
291
УДАЛЕНИЕ ФАЛЛОПИЕВОЙ ТРУБЫ (САЛЬПИНГЭКТОМИЯ)
Наиболее частым показанием к сальпингэкто-мии является трубная беременность. Иногда это может быть односторонний гидросальпинкс вследствие ранее перенесенного воспаления.
Смысл операции заключается в удалении маточной трубы с сохранением матки и яичника.
МЕТОДИКА:
1 Лапаротомию производят поперечным или срединным разрезом. Находят пораженную трубу и освобождают ее от перитубарных спаек. Один зажим накладывают на трубу возле самого угла матки, а с помощью второго зажима трубу приподнимают в удобное для дальнейших манипуляций положение. Прямым тонким зажимом в мезосальпинксе делают несколько отверстий, через которые накладывают узкие гемостатические зажимы. После этого трубу отсекают (по пунктирной линии).
2Захваченные зажимами участки мезосаль-пинкса лигируют синтетической рассасывающейся нитью 3/0. Начинают перито-низацию, погружая дотированный у угла матки участок трубы узловым матрацным швом, который накладывают на широкую связку и заднюю поверхность угла матки.
Физиологические последствия. Маточная труба удалена.
Предупреждение. Истмический отдел трубы и мезосальпинкс являются чрезвычайно обильно кровоснабжаемыми зонами. Поэтому особенно важен надежный гемостаз.
3Мезосальпинкс перитонизируют непрерывным обвивнымшвом синтетической рассасывающейся нитью 3/0.
4Операция завершена. Брюшную полость ушивают обычным способом.
292
293
УДАЛЕНИЕ МАТОЧНОЙ ТРУБЫ И ЯИЧНИКА (САЛЬПИНГООФОРЭКТОМИЯ)
Данная операция необходима, когда патологический процесс в такой степени захватывает маточную трубу и яичник, что сохранение яичника становится нежелательным или технически невыполнимым. Такие ситуации возможны как при доброкачественных, так и при злокачественных заболеваниях. Операцию можно выполнять, только если польза от сохранения матки и противоположных придатков превосходит риск основного заболевания.
Цель операции — удаление маточной трубы и яичника.
Физиологические последствия. Они невелики, хотя удаление яичника может снизить общую продукцию гормонов.
МЕТОДИКА:
1Лапаротомию выполняют продольным или поперечным разрезом. Круглую связку на стороне поражения лигируют и пересекают. Вскрывают задний листок широкой связки. Через отверстие в заднем листке виден передний листок связки, вскрывать который чаще всего нет необходимости.
2Воронко-тазовую связку выделяют с помощью пальца. Важно определить на этой стороне положение мочеточника. Выделенную связку захватывают тремя зажимами и рассекают между первым и вторым.
3Проксимальную культю связки сначала просто перевязывают синтетической рассасывающейся нитью 0, а затем прошивают и перевязывают второй такой же нитью.
Предупреждение. Если воронко-тазовая связка захватывается близко к стенке таза, то при этом надо хорошо представлять положение мочеточника. Воронко-тазовая связка должна бытьлигирована дважды, поскольку сосудистое сплетение внутри связки стремится к сокращению, что создает опасность возникновения гематом, распространяющихся по ходу мочеточника. Не всегда нужно пересекать круглую связку и таким образом вскрывать широкую связку матки, хотя это и обеспечивает наиболее анато-мичный способ одновременного иссечения трубы и яичника.
4Делают отверстие в мезосальпинксе рядом с углом матки. На трубу и собственную связку яичника накладывают зажим. Мезосальпинкс лигируют, как было описано в предыдущей операции. Затем иссекают придатки (по пунктирной линии).
5и 6 Дистальную культю круглой связки фиксируют к углу мат- ки матрацным швом синтетической рассасывающейся нитью 0. Проксимальную культю круглой связки погружают под широкую связку. Отверстие в широкой связке и мезосальпинкс перитонизируют непрерывнымобвивным швом синтетической рассасывающейся нитью 3/0. Шов начинают от угла матки и заканчивают у культи воронко-тазовой связки. Брюшную полость послойно ушивают.
294
295
ФИМБРИОПЛАСТИКА
Эта операция — одна из многих реконструктивных операций для лечения бесплодия. Термин «фимбриопластика» предпочтительнее термина «сальпингостомия», который означает просто «открытие маточной трубы» и не отражает важного значения именно фимбрий. Пластическая операция позволяет сохранить и освободить множественные тонкие фимбрий, которые очень важны для зачатия. Операцию можно выполнять только после полного специального обследования обоих партнеров.
Цель операции — открыть закрытый фим-бриальный конец трубы и сохранить доста-
МЕТОДИКА:
1До пластической операции необходимо выполнить диагностическую лапароскопию. Для диагностической лапароскопии пациентка располагается на спине в литотомической позиции и одновременно в положенииTrendelenburgпод углом 15°. При этом бедрасогнуты под углом 45°, колени под углом 90°, а ягодицы на 10 см выступают за край стола.
2Производят тщательное бимануальное исследование.
3Инструменты для лапароскопии вводят согласно рекомендациям на стр. 263. Тщательно осматривают малый таз. Если обнаруживаются большие гидросальпинксы или иные выраженные патологические изменения фаллопиевых труб с обеих сторон, то разумнее отказаться от проведения пластической операции. В идеальном случае пациентка должна иметь нормальную трубу, за исключением фимбрий, которые спаяны между собой, из-за чего фимбриальный отдел имеет утолщенную, булавовидную форму. Через матку вводят индигокармин, который немного растягивает утолщенный участок трубы, — за этим наблюдают через лапароскоп. Затем лапароскопические инструменты удаляют; на разрез возле пупка накладывают шов.
точные способности фимбрий к захвату и транспортировке яйцеклетки.
Физиологические последствия. Фаллопиевы трубы открыты и фимбрий освобождены.
Предупреждение. Для успешности этой операции особенно важен тщательный гемостаз. При разъединении мезосальпинкса и яичника надо стараться не нарушить кровоснабжение трубы. Для остановки кровотечения следует использовать ирригацию, аспирацию и точечную электрокоагуляцию, а не промакивание, захват зажимами и лигирование.
4Для выполнения фимбриопластики пациентку можно расположить в двух положениях. Одно из них показано на рисунке. Это положение для камнесечения на спине, когда ноги опущены на акушерские подставки, причем бедра разогнуты на 10°, а колени согнуты под прямым углом. Бедра еще и разведены на 15°, открывая область вульвы и промежности. Данное положение предпочтительнее в тех случаях, когда хирург хочет наложить инструменты на шейку и ввести канюлю в полость матки. Это даст ему возможность вводить в матку раствор индигокармина. С помощью тех же инструментов матку можно перевести в наиболее удобное для операции положение. При этом не нужны швы-держалки на дне матки или тампонада дугласова пространства марлевыми салфетками.
5Брюшную полость лучше вскрывать разрезом поPfannenstiel. При наложении швов на брюшную стенку для лучшего косметического результата предварительно красителем наносят метки на кожу.
296
297
ФИМБРИОПЛАСТИКА
(ПРОДОЛЖЕНИЕ)
6Брюшная полость вскрыта разрезом по Пфанненштилю. Между фаллопиевой трубой, яичником и круглой связкой обнаружены спайки. Мочевой пузырь справа, дно матки посредине. На нижний маточный сегментнакладывают специальный зажим, закрывающий выход из полости матки. Через дно в полость матки иглой 21 калибра вводят 10 мл индиго-кармина. Краситель распространяется по трубам и слегка растягивает закрытые концы труб, которые подлежат фимбриопластике.
7Дугласово пространство тампонируют влажными салфетками, которые приподнимают матку, трубы и яичники ближе к разрезу. Спайки пережигают тонким иглообразным электрокаутером. При этом важны хорошее освещение и обзор зоны манипуляции. Чтобы обнаружить и безопасно выделить спайки, следует пользоваться приемами натяжения и противонатяжения тазовых структур.
8После полного устранения спаек становится хорошо видимым расширенный конец фаллопиевой трубы. Его следует вскрыть в области нижнего полюса с помощью электрокаутера. Яркое освещение и хорошийобзор помогают хирургу выполнить эту тонкую операцию.
9Серозную оболочку, покрывающую расширенный конец трубы, приподнимают намикрозажиме. Прежде чем вскрывать утолщение трубы, следует выполнить точечную электрокоагуляцию мелких кровеносных сосудов. Когда рубцовые ткани на расширенном конце трубы оказываются рассеченными, появляется вытекающий из трубы индигокармин.
10 С помощью микрозажимов и микро- ножниц приподнимают и рассекают плотную соединительнотканную оболочку, покрывающую фимбрии. При этом важно проследить ход тонких кровеносных сосудов, проходящих в толще соединительной ткани поверх фимбрий. Рассекать плотную серозную оболочку надо продольно, так как при этом пересекается минимальное количество сосудов. Гемостаз обеспечивают микрокоагуляцией.
298
299
ФИМБРИОПЛАСТИКА
(ОКОНЧАНИЕ)
11 Рубцовая серозная оболочка на утолщенном конце трубы вскрыта. При ее разворачивании фимбрии пролаби-руют наружу.
12 Для разъединения фимбрий и обна- ружения просвета в ампулярном от- деле трубы производят орошение теплым физиологическим раствором.
13 Рассеченные участки плотной сероз- ной оболочки отводят назад и фик- сируют швами к серозному покрову маточной трубы проленовой нитью 7/0 на микроигле. Фимбрии при этом освобождаются, и труба раскрывается.
14 Для проверки проходимости фалло- пиевых труб нижний маточный сег- мент пережимают большим и указательным пальцами или атравматическим зажимом, и иглой 21 калибра через дно матки в ее полость вводят 10 мл индигокармина. Краситель должен заполнить фаллопиевы трубы и вытечь через фимбрии.
15 В течение двух последующих недель через день следует проводить гидро- тубации изотоническим раствором, содержащим антибиотик широкого спектра действия и кортикостероид. Раствор вводят через цервикальный канал по канюле.
300
301
ПЛАСТИКА МАТОЧНОЙ ТРУБЫ ПУТЕМ МИКРОРЕЗЕКЦИИ И ФОРМИРОВАНИЯ АНАСТОМОЗА
Данную операцию выполняют в случаях, когда имеется нарушение проходимости трубы, обнаруженное при гистеросальпингографии и подтвержденное при лапароскопии. В последниегоды стали применять микрохирургическую технику с использованием очень тонкого шовного материала и визуализацией операционного поля через лупу или операционный микроскоп. Микрохирургия и тщательный гемостаз позволяют значительно уменьшить вероятность формирования послеоперационных рубцов и перитубар-ных спаек. Сводятся к минимуму случаи рубцевания и стенозирования участков анастомозов. Все это обеспечивает фаллопиевой трубе большую подвижность и, соответственно, луч-
МЕТОДИКА:
1Показан операционный микроскоп для двух хирургов, направленный в рану, на содержимое малого таза. Микрохирургический способ операции требует увеличения операционного поля. Могут также использоваться увеличительные очки или лупы.
2После вскрытия брюшной полости все пе-ритубарные спайки полностью иссекают (а не пересекают) иглообразным электро-каутером или тонкими микроножницами. Дуг-ласово пространство тампонируют влажными марлевыми салфетками, за счет чего матка поднимается в удобное для операции положение.
3Измененный участок трубы пересекают у проксимального конца. Со стороны фимб-риального конца вводят тонкий проводник, который затем пропускают через открытую трубу. Через просвет проводника будет пропущена проленовая или нейлоновая нить 2/0.
шие возможности для захвата и транспортировки яйцеклетки навстречу сперматозоидам, поднимающимся со стороны полости матки.
Физиологические последствия. Восстанавливается нормальная функция фаллопиевой трубы.
Предупреждение. Крайне важен тщательный гемостаз. Для того чтобы удостовериться в проходимости проксимального отрезка маточной трубы, следует в полость матки через тонкую иглу со стороны дна ввести индигокармин; при этом нижний маточный сегмент должен быть пережат. Зонд, с помощью которого формируется анастомоз, удаляют сразу же после окончания операции.
4Проленовая нить 2/0 пропущена через ди-стальный сегмент фаллопиевой трубы.
5Проксимальный отрезок трубы приподнят и пересечен микроножницами.
6Нижний маточный сегмент пережат ат-равматичным зажимом, и через дно матки в ее полость по игле 21 калибра введен индигокармин. Выделение красителя из проксимальной культи трубы указывает на проходимость этого участка.
7Проленовую нить пропускают через проксимальную культю фаллопиевой трубы в полость матки, где она может свернуться.
8Аналогичную процедуру выполняют и с противоположной стороны.
302
303
ПЛАСТИКА МАТОЧНОЙ ТРУБЫ ПУТЕМ МИКРОРЕЗЕКЦИИ И ФОРМИРОВАНИЯ АНАСТОМОЗА
(ОКОНЧАНИЕ)
9Брыжейки труб соединяют микрохирургическим способом узловыми швами дексо-новой нитью 8/0.
10 После ушивания мезосальпинксов викриловой нитью 8/0 на трубы на- кладывают первый слой из четырех швов. Швы располагаются взаимно перпендикулярно и должны захватывать только подсли-зистый слой (но не саму слизистую оболочку).
11 Для полного соединения трубы достаточно 4-5 швов.
12 Второй слой накладывают на наруж- ный слой мышечной оболочки и се розный покров швов дексоновой нитью 8/0. После полного наложения всех швов анастомоз является окончательно сформированным, и индигокармин, введенный через дно в полость матки, должен вытекать через фимб-риальный конец. Ту же процедуру производят и с противоположной стороны.
13 После окончания операции на сагит- тальном разрезе таза видно, что по- лость малого таза заполнена раствором низкомолекулярного декстрана. Этот искусственно созданный асцит удерживает разные тканевые поверхности разъединенными до заживления всех раневых участков, что предотвращает образование спаек.
304
305
КРАЕВАЯ РЕЗЕКЦИЯ ЯИЧНИКА
Эту операцию чаще всего выполняют для лечения синдрома поликистозных яичников (Штей-на-Левенталя). Предварительно необходимо провести всестороннее гинекологическое и эндокринологическое обследование, применить различные методы консервативного лечения с применением антагонистов-эстрогенов. Краевая резекция яичников для индукции овуляции и регуляции менструального цикла может считаться операцией выбора только при неудаче медикаментозной терапии.
Физиологические последствия. Точная причина появления овуляций после краевого иссечения яичников до сих пор не ясна. Воз-
МЕТОДИКА:
1 Пациентку укладывают на спину. Мочевой пузырь опорожняют катетером, и брюш- ную полость вскрывают поперечным или продольным разрезом. Матку смещают вверх и к лону. Становятся видны поликистозные яичники, которые имеют большие размеры и гладкую перламутровую капсулу.
2На подвешивающую связку яичника накладывают удерживающий атравматичес-кий зажим. Еще один зажим можно наложить на нижний полюс яичника, чтобы зафиксировать его для удобной и полноценной краевой резекции. Скальпелем яичник рассекают вглубь до самых ворот. Иногда в области ворот обнаруживаются маленькие дермоидные кисты. Важно иссечь часть тканей из области ворот, чтобы исследовать их на возможное наличие микроопухолей, которые могут стать причиной многих признаков и симптомов, схожих с синдромом Штейна-Левенталя.
З и 4 После иссечения достаточного количества яичниковой ткани яичник ушивают в два слоя. Сначала накладывают непрерывный боковой матрацный шов (см. рисунок). С помощью такого шва края яичника соединяются по средней линии, не образуя мертвого пространства.
можны два объяснения: 1) удаление гиперп-лазированной наружной капсулы чисто механически устраняет препятствие для овуляций; 2) уменьшение массы яичников меняет соотношение между уровнем гипофизарного го-надотропина и массой яичниковой ткани в сторону индукции овуляции.
Предупреждение. В методике операции есть два важных момента: 1) надежный гемостаз на месте взятия биопсии и 2) уменьшение возможности возникновения перитубарных спаек в послеоперационном периоде. Это обеспечивается предельной точностью и аккуратностью действий хирурга.
5Завершив наложение непрерывного шва той же тонкой синтетической рассасывающейся нитью можно ушить наружную капсулу яичника. Для этого используют непрерывный обвивной шов через наружную оболочку яичника. Надо следить, чтобы края раны при наложении шва вворачивались внутрь. Тем самым снижается возможность формирования послеоперационных спаек, которые могут стать причиной последующего бесплодия. По той же причине крайне важен надежный гемостаз.
В послеоперационном периоде пациентку ведут как обычно. Профилактическое применение антибиотиков не является обязательным.
306
307
ПЕРЕКРУТ ЯИЧНИКА
Перекрут яичника возможен, если нормальный яичник связан с каким-либо дополнительным образованием, обычно кистой или кистомой. В эмбриональном отношении яичник является забрюшинным образованием, которое выдвигается в брюшную полость, увлекая за собой складку брюшины, но сохраняя связь с забрюшинным пространством посредством ножки — воронко-тазовой связки. Такое анатомическое строение делает возможным перекрут яичника. В большинстве случаев перекрут происходит по направлению к центру, т. е. правый яичник поворачивается по часовой стрелке, а левый — против часовой стрелки.
В прошлом все перекрученные яичники удалялись. Было общепринято захватывать зажимом воронко-тазовую связку до ее раскручивания. Это объяснялось прежде всего необходимостью предупреждения эмболии легочной артерии из вен воронко-тазовой связки, хотя очень мало фактов подтверждало данную точку зрения.
У молодых женщин репродуктивного возраста и у женщин, хотя и не намеренных
МЕТОДИКА:
1 Правый яичник перекручен по часовой стрелке по направлению к средней линии.
2Если производится лапаротомия, то яичник раскручивают руками, а если лапароскопия — то с помощью инструментов. Осматривают кровоснабжающие яичник сосуды. Удаляют кисту (методика описана на стр.313). После удалении кисты, осматривая ее ложе с кровоточащими сосудами, можно хорошо видеть особенности кровоснабжения яичника.
ЗЕсли есть сомнения в полноценности кровоснабжения яичника, то в периферическую вену следует ввести флюоресцирующий краситель.
больше рожать, но продолжающих испытывать положительные воздействия нормально функционирующих яичников, сохранение перекрученного яичника является очень важной задачей. Перекрученный яичник можно аккуратно раскрутить без опасности легочной эмболии. Данную манипуляцию выполняют лапаротомически или лапароскопически. Яичник осторожно раскручивают и тщательно осматривают видимую сосудистую сеть на предмет сохранности.
Физиологические последствия. Наиболее очевидным отрицательным изменением является уменьшение кровоснабжения яичника. Если яичник сохраняется, он вновь становится функционирующим органом, вырабатывающим необходимые гормоны и обеспечивающим овуляцию у желающих забеременеть женщин.
Предупреждение. В целостности крово-снабжающих яичник сосудов следует удостовериться еще до завершения операции. Яичники с признаками гангрены необходимо удалять. В первую очередь удаляют кисту, вызвавшую перекрут.
4Через 5—10 минут в лучах ультрафиолетовой лампы нормально кровоснабжае-мый яичник предстанет полностью желтоватым. Участки с нарушенным кровоснабжением имеют темно-вишневый цвет. Этот способ позволяет хирургу судить о качестве питания яичниковой ткани и помогает принимать решение о сохранении или удалении яичника.
308
309
УДАЛЕНИЕ КИСТЫ ЯИЧНИКА
Данную операцию выполняют при доброкачественных образованиях яичников, когда само образование может быть удалено, а яичник желательно сохранить. Данная ситуация особенно реальна у женщин репродуктивного возраста. Хирурги, оперирующие на органах малого таза, не перестают удивляться функциональным возможностям маленьких участков здоровой ткани яичников. Поэтому, когда есть техническая возможность и уверенность в полной доброкачественности заболевания, следует стремиться к удалению только кисты, сохраняя при этом яичник. Такая тактика особенно необходима у женщин, планирующих в будущем беременности и деторождение.
МЕТОДИКА:
1 Пациентку, у которой имеется образование придатков, располагают на операци- онном столе на спине в положении для камнесечения. До вскрытия брюшной полости под общим обезболиванием выполняют тщательное бимануальное обследование. Мочевойпузырь должен быть опорожнен. Хирург не должен удивляться, что у пациентки, оперируемой по поводу кисты яичника, могут быть проблемы с недержанием мочи.
Переднюю брюшную стенку, промежность и влагалище обрабатывают для хирургической операции. Хотя необходимость в удалении матки возникает редко, но неожиданно обнаруженные злокачественные изменения могут потребовать расширения объема операции. Поэтому лучше предварительно подготовить влагалище, обработав его асептическим раствором.
2Положение пациентки можно изменять на положение на спине или модифицированное положение для камнесечения. Как правило, у пациенток менопаузального возраста и старше брюшную полость необходимо вскрывать нижним продольным разрезом. В случае обнаружения у них злокачественных изменений (а такая вероятность достаточно высока) требуется изменение хирургической тактики, и это обстоятельство отвергает косметические преимущества поперечного разреза. Через поперечный разрез чрезвычайно трудно провести ревизию брюшной полости, как того требует злокачественная патология яичника. Для
310
Смысл операции состоит в удалении яичникового образования с сохранением самого яичника.
Физиологические последствия. Удалена киста яичника.
Предупреждение. Рассекать капсулу яичника надо осторожно, чтобы не нарушить целостность кисты. Для предупреждения яичниковой гематомы необходим надежный гемостаз. Это достигается наложением непрерывного матрацного шва (см. пункты 10—12).
молодых пациенток, с низкой вероятностью обнаружения злокачественных изменений, поперечный разрез вполне пригоден. Но если возникнет необходимость, поперечный разрез следует ушить и сделать продольный.
3Выполнен нижний продольный разрез.
4Брюшная полость вскрыта. Проводят тщательную ревизию ее органов. Из обнаруженных сомнительных тканей верхних отделов живота и парааортальных лимфоузловнадо брать участки биопсии и посылать на срочное патоморфологическое исследование.
5С помощью шва-держалки или подъемника, наложенных на дно, матку смещают вперед. Здесь показаны двусторонние кисты. Левая, похоже, имеет папиллярную структуру. аправая захватывает значительное количество яичниковой ткани.
6Яичник фиксируют путем наложения на подвешивающую связку специального зажима-держалки. Капсулу яичника надсекают скальпелем у основания кисты.
7После рассечения скальпелем капсулы яичника хирург с помощью тонкого зажима и узких ножниц производит разъединение тканей между кистой и капсулой.
311
УДАЛЕНИЕ КИСТЫ ЯИЧНИКА
studfiles.net