Кисты яичников классификация
Классификация кист яичников: какими они бывают?
Появление кист на яичниках — распространённая проблема женщин детородного возраста, в последнее время всё чаще диагностируемая во время осмотра.
Содержание:
Классификация кист яичников
Киста — полость патологического характера, имеющая специфическое содержимое и стенки. Большинство кист яичников не несут угрозы женскому здоровью и рассасываются самостоятельно в течение пары менструальных циклов. Но есть кисты, появление которых может грозить необратимыми, серьёзными последствиями начиная от бесплодия и заканчивая летальным исходом.
Среди заболеваний, диагностируемых у женщин, киста яичников, пожалуй, входит в ряды самых распространённых.
Чаще всего обнаруживают их у женщин репродуктивного возраста. Среди женщин, достигших климакса, процент образования такой опухоли, довольно низок.
Риск развития кисты появляется в следующих случаях:
- Гормональный сбой.
- Хронические воспалительные процессы, поражающие женские органы репродуктивной системы.
- Нерегулярная менструация.
- Дисфункция яичников.
- Лечение гормонотерапией.
- Прерывание беременности, бесплодие.
Существует несколько классификаций кистозных образований. Каждая из них имеет свои особенности в протекании недуга, происхождении, симптоматике и способе лечения. Некоторые из них диагностируются чаще, другие реже.
Классификация кист яичников, чаще встречаемых в диагностировании:
- Фолликулярная киста.
- Киста жёлтого тела.
- Эндометриоидная киста.
- Дермоидная киста.
- Параовариальная киста.
Самой, сравнительно безопасной, считается фолликулярная киста. Она в отличие от остальных, не несёт в себе риска онкологического характера. Остальные виды кистозных образований способны перерасти в онкологию, но происходит это довольно редко ввиду ранней диагностики и эффективных методов лечения.
Чтобы уберечь себя от появления кистозной опухоли или не допустить её дальнейшего перерастания в злокачественный рак, следует регулярно посещать гинеколога. В качестве профилактики, достаточно проходить осмотр раз в полгода.
О причинах возникновения кисты яичника предлагаем вам узнать из данного видео.
Фолликулярная киста
Представляет собой фолликулярная киста доброкачественное новообразование, которое появляется из-за доминантного фолликула. Как это происходит?
При нормальном функционировании яичников, созрев, фолликул отделяется и перемещается в область брюшины, затем попадает в маточную трубу с целью возможного оплодотворения. Когда в работе яичников происходят сбои, вместо отделения и перемещения в маточную трубу, фолликул остаётся прикреплённым к поверхности яичника. Овуляция не происходит.
Со временем фолликул начинает увеличиваться в размерах, наполняясь жидкостью. При фолликулярной кисте яичников иногда может образовываться несколько кистозных пузырей. Причиной такого формирования кист является наличие у пациентки поликистоза яичников.
Факторов, влияющих на появление фолликулярной кисты, достаточно много. Но чаще она появляется у женщин с нарушением в цикле выработки гормонов и реакции на них репродуктивных органов.
Часто наличие такой кисты не сопровождается какими-либо симптомами, но иногда у пациенток наблюдается острая боль в животе, недомогание и повышение температуры. Женщины с такой патологией жалуются на отсутствие менструации, при этом наблюдаются тянущие боли внизу живота и дискомфорт в поясничной области. Собственно, благодаря таким задержкам, женщина и приходит на осмотр к гинекологу, в процессе которого и обнаруживается наличие аномального образования.
Фолликулярные кисты размером до 3 см в лечении не нуждаются, рассасываются самостоятельно благодаря изменившемуся гормональному фону, происходит это ближе к первому дню менструации.
Если размеры кисты достигли больше 6 см, то вероятность, что она рассосётся мала, в этом случае необходимо хирургическое вмешательство.
После лечения фолликулярной кисты, а также во избежание появления данной патологии нужно привести в норму гормональный фон. При возникших нестерпимых острых болях внизу живота не делайте нагрузок и резких движений, иначе киста может лопнуть.
Киста жёлтого тела
Жёлтое тело — временно появляющаяся железа, развивается на месте фолликула, который лопнул. Цель жёлтого тела — выработка прогестерона для возможного зачатия и дальнейшей беременности. Киста появляется в той части, где располагается жёлтое тело.
Появиться киста жёлтого тела способна не только во второй половине цикла, а и при уже имеющейся беременности. Основной причиной патологии считают нарушение кровообращения. Немаловажную роль в появлении кисты играет работа эндокринной системы и хронические воспаления в половых органах женщины.

Киста жёлтого тела зачастую обнаруживается случайно во время осмотра, ведь на начальном этапе никак не себя проявляет. Но некоторые пациентки жалуются на тянущие и ноющие боли с одной стороны живота, которые отдают в поясницу. Иногда отмечаются межменструальные кровотечения и полное отсутствие месячных.
Опасность кисты жёлтого тела в том, что она может лопнуть или перекрутиться ножкой. Лопнувшая киста способна спровоцировать кровотечение. Без оказания медицинской помощи женщина может умереть.
Симптомы разрыва кисты:
- Резкая режущая боль по окружности живота.
- Тошнота, рвота.
- Головокружение.
Частично перекрутившаяся ножка мешает нормальному оттоку крови, что провоцирует проблемы с венозным кровообращением. При полном перекручивании прекращается кровообращение на месте локализации кисты и она отмирает. Некроз кисты вызывает в окружающих тканях воспалительный процесс, который способен перерасти в перитонит (воспаление брюшной полости).
Перед хирургическим вмешательством кисту длительное время наблюдают.
После удаления её отправляют на обязательное гистологическое обследование, чтобы исключить наличие злокачественных клеток.
Не стоит игнорировать появившиеся симптомы. Раннее обнаружение кисты жёлтого тела — гарантия успешного излечения без серьёзных последствий.
Эндометриоидная киста яичника
Точной причины её появления ещё нет, однако, исходя из общего мнения многих специалистов, считается, что виновником развития является эндометриоз. Разрастающиеся клетки эндометрия попадают через маточные трубки в брюшину и не приживаются там - так начинается развитие кисты. Также доказано, что развитие связано напрямую с гормональными нарушениями.

Клинические проявления зависят от размера сформировавшейся кисты, её запущенности и наличия сопутствующих заболеваний. Часто образование эндометриоидной кисты проходит незаметно, проявляясь лишь нарушением репродуктивной системы женщины.
Со временем появляются такие симптомы:
- Мажущие выделения в любой период менструального цикла.
- Острые боли внизу живота и пояснице.
- Боль во время полового акта.
- Болезненные и обильные месячные.
- Увеличение менструального цикла.
- Периодическое повышение температуры тела.
- Тошнота и недомогание.
Эндометриоидная киста имеет четыре стадии развития. Самой опасной считается четвёртая стадия, так как означает, что кисты не только большого размера, они находится на обоих яичниках, а спайки, сильно поразили внутренние органы.
Особенности лечения зависят от стадии развития. Первая и вторая стадия лечится с применением гормональных препаратов, противовоспалительных и обезболивающих средств. Назначается приём иммуномодуляторов и витаминных комплексов.
Лечение третьей стадии включает в себя удаление очагов эндометриоза с помощью лапароскопии или лапаротомии с дальнейшим сохранением органов. В случае четвёртой стадии применяют стандартное хирургическое вмешательство.
Отсутствие лечения данной патологии приводит к спаечному процессу в малом тазу, нарушениям работы кишечника и мочевого пузыря. В дальнейшем всё может усугубиться нагноением кисты, разрывом или перитонитом, что способно привести к летальному исходу.
Параовариальная киста яичника
Образуется параовариальна киста из тканей придатка яичников. Локализуется между маточной трубой ближе к её верху, и яичником снизу. Киста практически неподвижна и растёт весьма медленно, но в итоге достигает больших размеров.
Параовариальная киста является опухолевидным образованием, но никогда не перерастает в злокачественную опухоль. Развивается в результате сбоев в процессе эмбриогенеза (эмбриональное развитие).

Наличие кист размером до 2,5 см никак не дают о себе знать, болей и сбоя в менструальном цикле не наблюдается. Первые симптомы проявляются при увеличении их размера.
Симптомы увеличения параовариальной кисты:
- Частое мочеиспускание (киста сдавливает мочевой пузырь).
- Нарушение цикла.
- Бесплодие.
- Боль внизу живота.
Внезапная острая боль возникает при перекручивании ножки кисты или её разрыва. В этом случае женщине требуется незамедлительная госпитализация.
При гинекологическом осмотре такие кисты обнаруживают размером от пяти сантиметров, меньший диаметр возможно диагностировать только во время проведения УЗИ.
Лечение кисты состоит в проведении хирургической операции. В другом лечении нет смысла. Если женщина ещё не имеет детей, для минимизации риска получить во время операции травму матки или её придатков, проводят лапароскопию. Такая процедура считается менее опасной и оптимистичной.
Без удаления параовариальной кисты у женщины нет шансов забеременеть, операция показана даже желающим применить экстракорпоральное оплодотворение (ЭКО). При обнаружении данной патологии лучшим решением будет провести операцию по её удалению.
Дермоидная киста яичника
Дермоидная киста плотная с толстыми стенками, напоминающая капсулу, имеет овальную форму и достигает размера до 15 см.
Появляется опухоль из овариальной ткани, заполненная слизью, нервной и жировой тканью, сальной железой, и даже остатками костей, ногтей и другими частями не сформировавшегося зародыша. Такое содержимое, говорит о том, что появление кисты обусловлено нарушением внутриутробного развития плода (эмбриогенеза).

Так же как и эндометриоидная киста, дермиоидная способна развиваться сразу на двух яичниках. Ярко выраженные симптомы появляются, лишь, когда киста начинает свой рост и достигает примерно 3 см и более.
Дермоидная киста проявляет себя следующим образом:
- Болезненные, нерегулярные месячные.
- Увеличение живота (отёк, вздутие).
- Резкий набор веса.
- Чувство тяжести и распирания внизу живота.
- Тошнота и рвота.
- Тупая боль в бёдрах и пояснице.
- Кровяные выделения в любой день цикла.
- Набухание и чувствительность молочных желёз.
- Боль во время полового акта.
- При перекруте ножки или разрыве кисты, появляется резкая нестерпимая боль.
Развитие кисты нередко сопровождается воспалительным процессом, из-за чего появляется выраженная слабость и повышается температуры тела.
Лечение дермоидной кисты заключается в хирургическом удалении.
Нередко доброкачественное дермоидное образование, перерастает в злокачественную онкологию. Поэтому врачи сразу после диагностирования, настаивают на её удалении.
Планировать зачатие после удаления кисты можно не ранее, чем через полгода. Рецидивы дермоидных кист встречаются, однако, довольно редко.
Чем опасны кисты яичников?
Опасность несут не все виды кист, однако, есть те, которые могут нанести здоровью непоправимый вред или даже привести к гибели женщины.
Некоторые кисты имеют предрасположенность к злокачественному перерождению. Такие новообразования называют кистомами. С появлением кисто сталкиваются женщины после 50 лет, в молодом возрасте кисты нечасто перерастают в рак. И несмотря на то, что эта разновидность рака встречается редко, опасность всё же есть, поэтому от кист лучше избавляться хирургическим путём.

Большинство кист прикрепляются к яичнику при помощи ножки. Существует большой риск её перекручивания. Это приводит к нарушению кровообращения в новообразовании. Заканчивается это омертвением тканей кисты и разложением, что влечёт за собой инфицирование и заражение крови. Также при перекруте ножки существует риск разрыва кисты.
При разрыве кисты всё её содержимое неизбежно попадает в брюшную полость, что способно вызвать перитонит (воспаление брюшины, сопровождающееся тяжёлым состоянием пациентки).
Большие кисты сдавливают ближайшие к ним органы, что приводит к сбоям в их работе. Чаще всего это ощутимо в работе мочевого пузыря и почек.
Наличие кисты в первом триместре беременности,может стать причиной выкидыша или маточного кровотечения. Также кисты часто являются виновниками бесплодия.
Все вышеперечисленные случаи дают основания на удаление кист. Такое лечение не только избавит от новообразования, но и предотвратит возможное появление злокачественного рака.

Профилактика кист яичников
Правильная профилактика кист в первую очередь заключается в исключение причин, влияющих на их появление.
Основная причина образования кист яичников — нарушение эндокринной системы и гормонального фона. О таких нарушениях говорит нерегулярная менструация. Нормализовать патологию можно с помощью гормональных препаратов, но делать это следует строго по рекомендации гинеколога.
Для предотвращения появления кист яичников следует вылечить имеющиеся половые инфекции, воспалительные процессы, нормализовать работу щитовидной железы и воздержаться от абортов.
Укрепляйте иммунные силы организма, пейте витамины, старайтесь правильно питаться. В холодное время года, избегайте переохлаждения. Такие меры предосторожности уберегут от появления воспалительных процессов и дальнейшего образования кист.
Лучшая профилактика кист и многих других заболеваний, женской репродуктивной системы — проходить регулярный гинекологический осмотр не реже двух раз в год. При имеющихся хронических недугах, рекомендуется проходить УЗИ один раз в год.
vekzhivu.com
Классификация кист яичников
Специалистами выделяется сложная классификация образований яичников. Более подробно она рассматривается по гистологическим данным (получаемым по результатам микроскопии) опухолей, предложенная Всемирной организацией здравоохранения в 2003 году. По данной системе, кисты относятся к опухолевидным процессам, наравне с другими (лютеома беременности, массивный отек яичника).
Если быть точнее, кистозные образования относятся к «ложным опухолям» — вызывают увеличение размера органа, но не за счет количества ткани, а из-за формирования полости, заполненное жидкостью.
В одну систему объедены структуры отличные по происхождению, по количественным и другим признакам.Выделяют:
- Единичная фолликулярная киста яичника. Формируется из увеличенного фолликула, содержащего яйцеклетку. Механизм появления — накопление жидкости в полости фолликула при его длительном существовании.
- Кисты желтого тела яичника (одиночная). По аналогии с фолликулярной возникает при накоплении жидкости в полости жёлтого тела (в которое превращается фолликул после овуляции). Также имеет другое название — лютеиновая или геморрагическая структура.
- Простые кисты. Возможно разделение по характеру содержимого полости: серозная киста или псевдомукозное образование. В полости может быть только жидкостное содержимое или дополнительно — папиллома, с папилломами внутри полости или без них. Могут иметь одну полость, или несколько разделенных перегородками (например, двухкамерная киста).
- Множественные фолликулярные структуры (поликистоз яичников). Одновременное обнаружение множественных полостей, чаще в одном из органов.
- Множественные лютеинизированные фолликулярные структуры, или желтые тела. Выявляются два и более, сохраняющихся длительное время, желтых тел.
- Поверхностные эпителиальные кисты — в поверхностных слоях ткани (или герминальные кисты — образующиеся из зародышевых клеток). По патогенезу возникают в результате внедрения эпителия поверхностной оболочки в более глубоко расположенные слои тканей.
- Воспалительные процессы. Возникают как исход воспаления и очагов разрушения ткани яичника. Нередко сопутствует инфекционный процесс в близлежащих органов половой системы.
- Эндометриоз — патологическое разрастание внутренней оболочки полости матки в несвойственном для нормы месте. В данном случае в ткани яичника, приводя к образованию эндометриоидной кисты.
- Параовариальная киста. Как и эндометриоидные развиваются в результате секреции выстилающего полость кисты эндотелия. Но происхождение эндотелиальной ткани из мезонефрона (генетически имеет почечного происхождения) и других зародышевых тканей.
- Дермоидная киста яичника. Рассматриваются как подраздел другой классификации (опухолей яичников — разновидность тератомы).
Распространена отдельная общая и более стройная классификация кистозных образований в органах и тканях: истинные или ложные, врожденные или приобретенные, по различному механизму формирования (ретенционные, травматические, паразитарные, опухолевой природы, дизонтогенетические). Некоторые авторы в литературе и специалисты в практической деятельности могут использовать отдельные понятия общей системы.
Особенностью классифицирования кист яичников, является их обособленность от вышеуказанных рамок. Разночтения обусловлены различными причинами, в том числе, из-за сложного процесса образования кист и спорных аспектов этиологии, а так же процессов в патогенезе.
Некоторые авторы «истинными» считают не физиологичные, патологические полостные образования в яичниках. В норме полостное образование может быть обнаружено в определенное время месячных циклов и рассматривается как функциональная киста.
- К истинным кистам (стенки которых выстланы эпителием) можно отнести большинство обнаруживаемых объектов (от функционально увеличенных фолликулов перед овуляцией до опухолевых кист).
- Ложными кистами в таком случае можно считать полости сформировавшиеся в ткани яичника (например, в результате воспалительного и опухолевого процесса).
Сложно выделять кистозные образования по времени формирования.
- Во-первых, известно: генетически у женщины уже имеются структуры способные привести к возникновению кист.
- Во-вторых, яичники — орган со сложной гормональной регуляцией, которая меняется со временем, начиная с внутриутробного периода и на протяжении всей жизни. Под воздействием гормонов может быть спровоцировано возникновение патологии в различном возрастном периоде.
- В-третьих, кистозные образования могут иметь в начале очень малый размер, не обнаруживаться, и длительное время не иметь клинических проявлений. В результате, часто грань врожденного или приобретенного характера образований стирается.
Травматический и паразитарный подход в описании не нашел широкого клинического применения, хотя генез формирования кист не исключает и такой возможности. Также большинство кист относятся к ретенционным образованиям:
В отличии от «истинных» опухолей ретенционная киста (независимо от своего названия — истинная или ложная) не имеет способности к разрастанию (пролиферации). Вместе с тем может иметь значительный размер за счет объема содержимого полости.
Из вышеуказанной классификации можно выделить отдельные характеристики:
- По источнику сформировавшему кистозное образование: фолликул, желтое тело, параоварий, эндометрии, или сама ткань яичника.
- По локализации процесса: киста левого яичника (более редкое обнаружение), киста правого яичника (чаще), левосторонний, или двухстороннее поражение.
- По количеству: единичные или множественные.
- По осложнениям: без осложнений (в том числе и бессимптомные), с перекрутом сосудистой ножки и некрозом кисты, с разрывом кисты, с гормональной активностью кистозной ткани, со сдавлением и атрофией окружающей ткани яичника или прилежащих органов, с перерождением в злокачественную опухоль.
- По характеристикам пациентки: в молодом возрасте, у беременных, у пожилых, при сопутствующих состояниях (воспалениях или опухолевых образований в половых органах, нарушениях в гормональном фоне и прочее).
Также кистозные полости могут формироваться при опухолях, лютеоме беременности и других состояниях. В таком случае они не рассматриваются как отдельные нозологии, установление диагноза и дальнейшая тактика определяется основным заболеванием.
Описанные аспекты могут учитываться специалистом в различной степени. Все зависит от конкретной ситуации и значимости для клинического течения. Так, в клинической практике самое большое значение имеют следующие разновидности: фолликулярная, желтого тела, параовариальные кисты и синдром поликистозных яичников.
Многочисленные и кисты большого размера с большей вероятностью нарушают функционирование органов, но осложнения одной даже небольшой кисты могут представлять непосредственную угрозу жизни.
Обнаружение образований в разном возрасте имеют несколько отличную тактику в наблюдении и лечении пациенток. Выявление сопутствующих состоянии может быть причиной заболевания либо следствием (например, гормональные нарушения: преждевременное половое созревание, вирилизация при гормонально активной кисте) или несвязанными между собой.Поскольку кисты не обладают свойствами пролиферации (прорастания в окружающие органы и ткани), их относят к доброкачественным образованиям. Однако они могут перерождаться в злокачественные структуры или быть уже проявлением не диагностированных ранее опухолей.
Поэтому у одной пациентки одновременно могут звучать в диагнозе разделы из классификации опухолей или других заболеваний и тогда кисты будут являться осложнениями основного заболевания. Но в официальной классификации не принято раздельно выделять первичные и вторичные кистозные образования.
Читайте далее:
eva-health.ru
Классификация, клиническое течение, диагностика и лечение кисты яичников
Что такое киста яичника? — Это образование, которое внешне напоминает опухоль. Внутри находится полость кисты, которая заполняется жидкостью, но есть типы кист и с другим содержимым.
Кисты яичников — классификация
Классификация специалистов строится исходя из природы образования и внутреннего содержимого, делят кисты на следующие виды:
| Функциональная киста не имеет ничего общего с опухолью яичников. Она похожа на пузырь с жидким составом внутри. Основная причина появления - нарушение течения процессов в половой системе и гормональный дисбаланс. Такие кисты часто сами рассасываются после прохождения нескольких циклов месячных. | Такие образования являются кистомами и носят патологический характер. Они имеют свойство разрастаться, часто гормонально активны. Вероятность того, что истинная киста перерастет в опухоль, очень велика. |
Дермоидная
Дермоидная тератома — одна из самых часто выявляемых доброкачественных кист. Она круглая или овальная, стенки гладкие. Обычно вырастает до 15 см, но может стать ещё больше. Развивается из клеток овариальной ткани. Её основная особенность заключается в содержимом. Внутри находится слизь, сальная, жировая, нервная ткани, элементы кости, зубов и ногтевых образований.
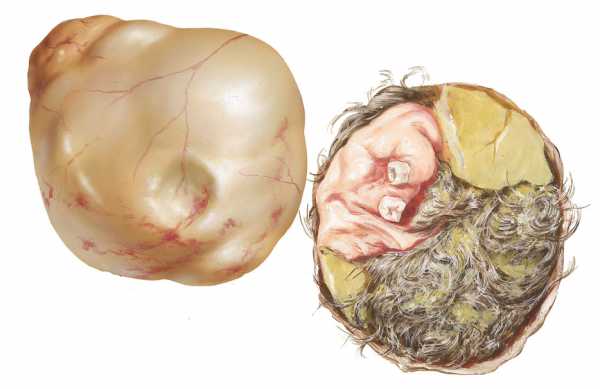
Чаще всего их находят в правом яичнике, но они могут вырасти и в левом. Склонными к дермоидам считаются женщины на начальной стадии половой зрелости и перешедшие в период климакса. Это связано с избытком гормональных всплесков у этих категорий пациенток. Точной причины появления кист дермоидного типа у остальных больных не определены. Специалисты считают, что они развиваются вследствие каких-то сбоев в процессах эмбриогенеза (при дифференцировке тканей).
Эндометриоидная
Рост происходит на основе тканей, очень схожих по структуре со слизистым эндометрием (он выстилает матку). Внутри образование полостное (там находится темная жидкость, которая состоит из остаточной менструальной крови) и имеет очень плотную капсулу, может быть разного размера. Предположительно киста появляется из-за:
- иммунные дисфункции;
- транспорт клеток через кровь или лимфу;
- транспорт клеток посредством хирургической операции;
- проблемы с произведением гормонов разного типа;
- обратный ток специфических клеток и веществ в менструальной кровью.
Серозная
Поверхность образования выстилается клетками, которыми покрываются внешняя поверхность яичника или маточная трубка. Оно тоже полостное, внутри заполнено прозрачной жидкостью. Обычно в диаметре составляет до 15 см, но иногда встречаются экземпляры около 30 см. Такая кистома почти всегда растет на самом яичнике. Её появление могут вызывать:
- болезни, влияющие на гормональный баланс;
- инфекционные заболевания половых органов (в том числе ЗППП);
- придаточные воспаления;
- операции на половых органов и искусственное прерывание беременности.
Фолликулярная
Образуется из остаточных фолликулов, имеет почти такое же строение, как и эндометриоидная. Отличается по нескольким параметрам:
- на внешней поверхности стенок наблюдается бугристость;
- состав внутри прозрачный, а не темно-красный.
Размером она не больше 10 см. Причина появления идентична с другими кистами — гормональный дисбаланс. Именно поэтому фолликулярные кисты часто находят при обследовании на предмет гормональных нарушений.
Параольвиальная
Она образуется не в самом теле яичника, а на нем. Чаще всего располагается на нижней части яичника и крепится близко к маточной трубе. Она способна вырасти до большого размера, но происходит это медленно. Является опухолевидной, при этом злокачественного характера практически никогда не приобретает. Основной причиной её появления являются сбои в процессе эмбрионального развития.
Маленькие кисты не доставляют дискомфорта. Он появляется, когда они начинают расти. Параольвиальная киста удаляется только вырезанием, к лекарствам она резистентная. Если вмешательство не производят — шансы завести детей сводятся к нулю. Обследование на наличие таких образований и их удаление (при необходимости) обязательны перед проведением ЭКО.
Муцинозная
Почти всегда обнаруживаются именно у женщин в состоянии климакса. Такая киста отличается по строению от других. Она многокамерная, каждый отсек заполняется слизистой субстанцией. Стенки состоят из клеток переходного эпителия, которым выстелены полости влагалища и шейкой матки.
Кистоз желтого тела
Желтая киста яичника растет там, где лопнула фолликулярная структура и высвободилась новая яйцеклетка. То есть она растет прямо из желтого тела, которое не исчезло вовремя (оно должно исчезать при отсутствии оплодотворения, основная его функция — подготовка к зачатию и беременности посредством выработки прогестерона). В основном это происходит в лютеиновой цикленной фазе.
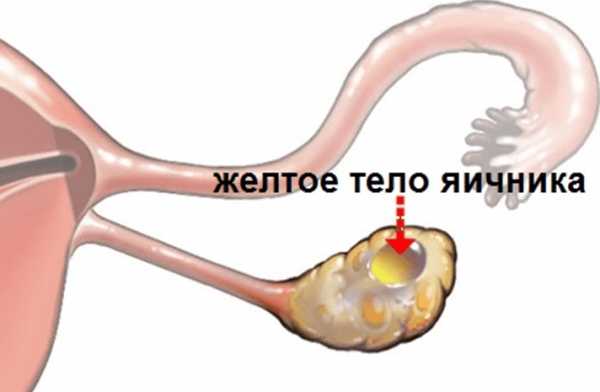
Такая киста по размеру не превышает 8-9 см, внутри неё находится жидкая субстанция грязно-красного оттенка. Так как она появляется из-за гормонального дисбаланса, стимулирующими факторами её образования являются:
- аборты;
- воспалительные процессы в придатках хронической формы;
- нарушение питания;
- сильный стресс;
- использование агрессивных методов гормональной контрацепции;
- подготовка к ЭКО;
- гормональная терапия.
Кистоз желтого тела может произойти и во время беременности. Опасность заключается в возможности перекручивания и ножки нарушения целостности образования (разрыв). Выделяются такие симптомы разрыва кист яичника:
- сильная опоясывающая боль режущего характера;
- тошнота и интенсивная рвота;
- головокружения вплоть до потери сознания.
Большинство женщин, которым вовремя не оказали помощь, умерли. Перекрут ножки чреват нарушением поступления крови в кисту, из-за чего она отмирает. Некротический процесс может вызвать появление перитонита.
Поликистоз
Это явление характеризуется появлением не одного образования, а сразу множественных. Отличается оно и размерами кист — они не больше ягоды вишни. Когда женский организм функционирует в нормальном режиме — созревшие в яичниках фолликулы лопаются и из них выходит яйцеклетка. Когда происходят какие-либо сбои — фолликулярные структуры утолщаются и клетка уже не может лопнуть. В итоге она растет, становится больше и образует кисту.
Часто причиной такому явлению становится инсулинорезистентность. Суть в том, что фолликул (как и другие клетки организма женщины) становятся невосприимчивыми к сахару. Из-за этого продуцирование инсулинового вещества стимулируется. Чрезмерное его количество катализирует синтез гормонов-андрогенов, которые тормозят развитие фолликулярных клеток. Поэтому они и остаются в яичниках недозревшими. Ещё больше такие процессы стимулируют:
- избыточный вес;
- наличие сахарного диабета;
- наследственная предрасположенность.
В группу риска к появлению поликистоза входят пациенты у которых:
- половое созревание наступило слишком рано или наоборот поздно;
- поздний/ранний климакс;
- цикл не регулярный;
- были произведены аборты, случался выкидыш или присутствует бесплодие;
- присутствуют воспалительные болезни органов в малом тазу;
- гормональный дисбаланс, появившийся на фоне медикаментозного лечения или дисфункций эндокринного типа;
- отсутствует нормальная половая жизнь;
- постоянно присутствуют сильные физические нагрузки.
Для лечения поликистоза редко используют хирургические методики. Чаще всего помогает терапия фармакологическими препаратами новых поколений + гормональными средствами (при необходимости).
Симптоматическая картина при наличии кисты
Когда шишки не рассасываются естественным путем, они начинают вызывать некоторые симптомы. Женщин начинают беспокоить:
- болевые ощущения в области проекции матки и яичников (появляются периодически);
- чувство тяжести и сдавливания в малом тазу;
- нерегулярные месячные, они становятся очень болезненными и интенсивными;
- после сексуальных актов и занятий спортом начинает тошнить;
- влагалищные выделения с кровяными примесями;
- высокая температура;
- увеличивается область внизу живота, он становится плотным;
- затрудненная дефекация и мочевыведение;
- появляются волосы в непривычных местах (на лице, к примеру);
- сухость во рту;
- резкое похудение при нормальном ритме питания;
- скачки давления.
В некоторых ситуациях наличие кисты вообще никак внешне не проявляется. Чаще всего её обнаруживают случайно при общем осмотре.
Диагностика кист
Диагностирование производится в несколько этапов:
- Первичный осмотр пациентки у гинеколога, сбор детального анамнеза.
- Сдача анализов для лабораторного анализа.
- Инструментальный осмотр.
Женщина сдает такие анализы:
- исследование концентрации фолликулостимулирующего гормона, эстрогена, тестостерона, лютеинизирующего гормона;
- окомаркер СА-125;
- тест на наличие беременности (если она есть — используются максимально безопасные методы лечения);
- общее анализирование крови.
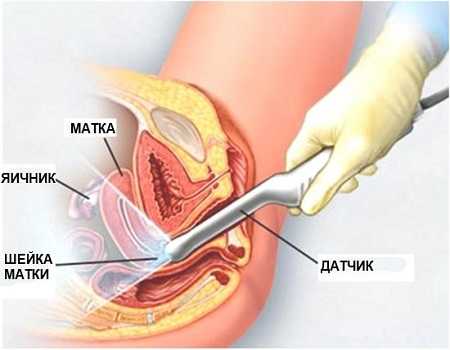
К инструментальному осмотру относится:
- трансвагинальное УЗИ;
- компьютерная томография;
- лапароскопия (во время лапароскопии проводится осмотр кисты);
- пунцирование влагалищного свода (для определения наличия кровотечений);
- магнитно-резонансная томография.
Лечебные меры
Врачи назначают лечение в зависимости от природы кисты, её размера. Если образование начинает беспокоить (болит, повышается температура и т.д.) — терапия назначается обязательно. В этом случае лучше не медлить и сразу обратиться к специалисту. Для лечения могут использоваться:
- фармацевтические препараты;
- лапароскопия;
- хирургическая операция.
Некоторые кистозные образования пропадают при использовании лекарств. К таким относятся кисты:
- желтого тела диаметром до 4 см;
- маленькие фолликулярные;
- поликистозные.
Обязательному удалению подлежат такие типы образований:
- параовариальное;
- дермоидное;
- эндометриозное;
- серозное и цистоаденома.
О лапароскопии
Это самый щадящий метод удаления кистозных шишек. Делается всего пара разрезов длинной до 1 см для ввода лапароскопа. Минимальные масштабы вмешательства почти полностью ликвидируют возможность развития перитонита и значительно сокращают реабилитационный период. Менструальный цикл не сбивается, часто устраняется присутствующее из-за кистоза бесплодие.
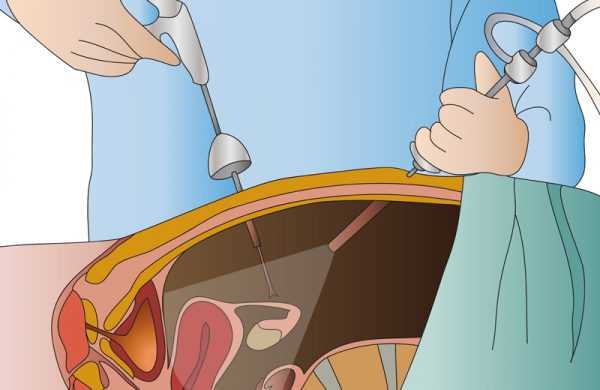
После проведения лапароскопии (и после операции тоже) пациенткам назначается поддерживающая терапия. Лечащий врач может выписать витаминные комплексы, седативные средства и обезболивающие (это может быть но-шпа, нурофен и другие лекарства). Они помогают устранить послеоперационный дискомфорт и помогут организму восстановится.
Киста и народная медицина
Вылечить обычную и гормональную кисту ТОЛЬКО народными методами нельзя. При отсутствии полноценного лечения могут появиться разные патологии, вплоть до разрыва кист яичников у женщин. Такая терапия хороша только как сопутствующая. К примеру, теплые ванночки на основе разных антисептических трав могут снять дискомфорт и уменьшить воспаления. На этом эффективность народной медицины по отношению к кистозным шишкам заканчивается.
Вывод
Кистозные образования могут иметь разную структуру, размеры и причины появления. Некоторые из них могут быть опасными для жизни женщины, поэтому устранять их нужно как можно скорее. Для своевременного выявления кист нужно 1-2 раза в год проходить обследование у специалиста и сдавать анализ крови на уровень основных женских гормонов. Помните, чем раньше обнаружится проблема — тем проще будет её решить. Будьте здоровы!
kistayaichnika.ru
Кисты яичников классификация клиника диагностика лечение
Нередко, когда молодым женщинам ставят диагноз «киста яичника», им кажется, что жизнь на этом закончилась, и родить здорового ребенка уже не получится. К счастью, это не так. Несмотря на то, что кисты яичников — это довольно частая, но, как правило, «случайная находка», она вполне поддается лечению. И главное тут — не упустить время.
В переводе с греческого языка слово «киста» означает «пузырь». В нашем случае это полость с жидкостью, лоцирующаяся либо на поверхности, либо в самой структуре яичника. То есть это новообразование, имеющее доброкачественный характер.
Причины возникновения кисты

Факторов, способствующих формированию кист, много, но можно выделить основные:
►Нарушения гормонального фона (связанные с ожирением, эндокринной патологией, неадекватным приемом гормональных препаратов).
►Раннее менархе (первая менструация).
►Аборты в анамнезе.
►Хронические воспаления органов малого таза.
►Генетическая предрасположенность.
Само по себе понятие «киста яичника» объединяет целый ряд опухолевидных образований с различным строением, течением и главное — подходом к лечению. В связи с этим выделяют: фолликулярные, желтого тела, дермоидные, параовариальные, эндометриоидные и муцинозные кисты.
Классификация
Фолликулярная киста
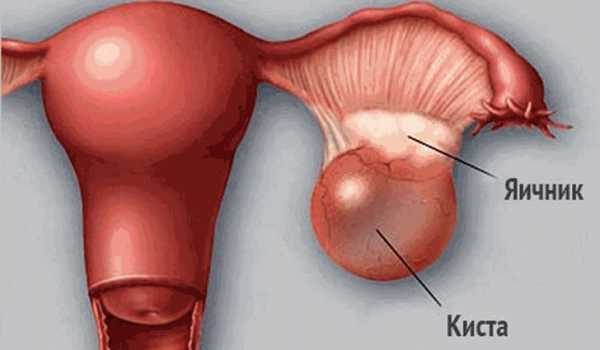
Самая распространенная разновидность, к ним обычно относятся 7 из 10 кист яичников. Причинами развития этой патологии являются гормональные нарушения и перенесенные воспаления придатков матки. Механизм возникновения следующий: если в доминантном фолликуле по каким-то причинам не произошла овуляция, то фолликул не разрывается, и выхода яйцеклетки не происходит. Таким образом, продолжается дальнейший рост фолликула за счет увеличения количества жидкости, и на месте доминантного фолликула формируется киста. Как правило, эти кисты имеют бессимптомное течение.
К счастью, большинство таких кист яичников не требуют лечения и проходят самостоятельно в течение 1-2 циклов. Однако женщина все это время должна находиться под наблюдением гинеколога, чтобы в дальнейшем исключить возможность возникновения осложнений: некроз ткани яичника, разрыв кисты с клиникой острого живота (подробнее об этом мы поговорим чуть позже). Если все же регресса кисты не произошло, то данная ситуация будет считаться патологической и потребует соответствующего лечения.
В нормальном цикле после состоявшейся овуляции на месте доминантного фолликула образуется желтое тело, которое продуцирует гормоны, сохраняющие и поддерживающие беременность. Если беременность не наступила, желтое тело подвергается регрессу и исчезает. При нарушениях гормонального статуса происходит сбой, и в этом механизме в полости желтого тела накапливается жидкость, что приводит к формированию кисты желтого тела. Эта киста тоже функциональная, а значит, в большинстве случаев протекает бессимптомно и исчезает в течение 1-3 циклов. Но, как ни печально, приходится сталкиваться и с осложнениями, самым грозным из которых является разрыв яичника с кровотечением и симптомами острого живота.
Дермоидные кисты
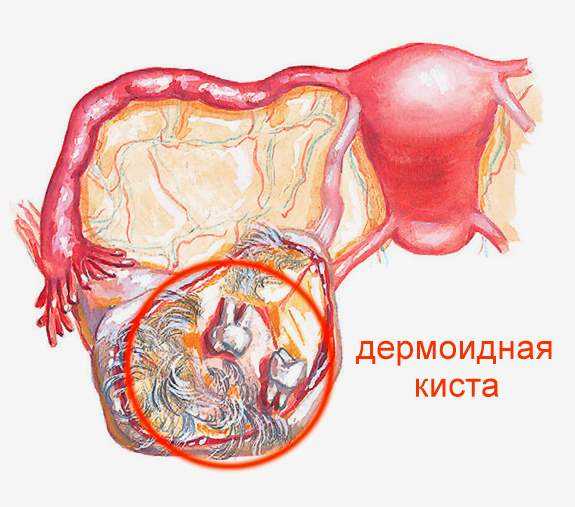
Относят к врожденной патологии, это тератомы, сформировавшиеся из эмбриональных зачатков. В них можно обнаружить закапсулированные зубы, волосы, фрагменты костей, жир, погруженные в жидкость. Эти кисты растут медленно, но постоянно, а по достижении больших размеров начинают давить на окружающие органы, вызывая болевые ощущения в области поясницы и внизу живота. Осложнениями могут стать перекручивание ножки кисты, нагноение и крайне редко — малигнизация (озлокачествление).
Эндометриоидные, или шоколадные, кисты
Образуются из клеток эндометрия, попавших из полости матки и разросшихся в яичниках. Они имеют небольшие размеры, растут с каждым менструальным циклом. Шоколадные кисты содержат густую жидкость темно-коричневого цвета, видимо, отсюда и название.
Муцинозные кисты
Чаще это многокамерное образование, содержащее густую слизь (муцин), которое продуцирует внутренняя оболочка кисты. Как и эндометриоидные кисты, имеют высокий риск малигнизации, следовательно, требуют хирургического лечения.
Параовариальные кисты
Это полые образования, локализующиеся между листками широкой связки матки, чаще однокамерные, односторонние, правильной округлой формы и имеют серозное содержимое. После достижения больших размеров заявляют о себе болевым синдромом.
«Важно знать: своевременное и адекватное обследование и лечение пациенток с кистами яичников позволяют избежать осложнений и малигнизации образований»
.
Методы диагностики кист яичников
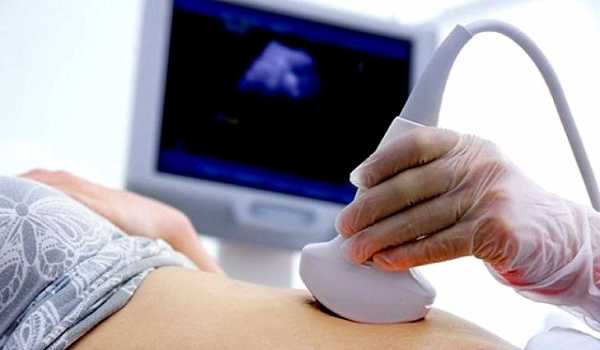
- Гинекологический осмотр для выявления патологического об¬разования в области яичников.
- Ультразвуковая диагностика — наиболее достоверный метод.
- Диагностическая лапароскопия. В данном случае у доктора есть возможность произвести удаление кисты с последующим гистологическим исследованием.
- Определение онкомаркера СА-125 в крови.
Повышение этого показателя в менопаузе всегда указывает на малигнизацию кисты. А в репродуктивном возрасте может свидетельствовать о воспалении придатков, эндометриозе и некоторых видах кист яичников. Следовательно, необходимо провести дифференциальную диагностику.
- КТ или МРТ. Эти методы позволяют определить раслоложение, размеры, структуру и содержимое полости.
- Проведение теста на беременность проводится для исключения внематочной беременности.
- Исследование гормонального статуса, так как часто именно его нарушения могут приводить к образованию кист яичников.
- ПЦР метод — для исключения инфекционного агента.
- Общий анализ крови и мочи, чтобы выявить кровопотери и воспаления.
Осложнения кисты
Если ваш доктор рекомендует оперативное вмешательство, то, значит, существует высокий риск возникновения осложнений, так как:
►любая киста (кроме функциональной) может переродиться в злокачественную опухоль;
►перекрут ножки кисты чреват нарушением кровообращения и может закончиться перитонитом;
►возможно нагноение кисты с последующим разрывом ее капсулы.
Поэтому вы теперь понимаете, насколько важно вовремя выявить ту или иную патологию, не дожидаясь наступления крайней ситуации, когда пациентке может потребоваться немедленная госпитализация с хирургическим вмешательством. Чаще всего это бывают полостные операции, в то время как плановое хирургическое лечение обычно проводится лапароскопическим (щадящим) методом.
Лечение
Тактика лечения кисты яичника зависит от характера самого образования, возраста женщины, необходимости сохранения репродуктивной функции, выраженности клинических проявлений и риска перерождения в злокачественную опухоль.
Напомню, что функциональные кисты, если они имеют неосложненное течение, могут пройти без лечения, это так называемая выжидательная тактика. В некоторых случаях применяется консервативная терапия с использованием монофазных ил двухфазных оральных контрацептивов в течение 3 месяцев, а также витаминов А, В, В-6, Е, С, К. При воспалении придатков назначаются противовоспалительные препараты.
В особо упорных ситуациях, когда консервативное лечение не увенчалось успехом, возникли осложнения, увеличились размеры кисты, пациенткам в плановом порядке назначается проведение хирургического вмешательства с дальнейшим гистологическим исследованием.
Что же касается дермоидных, муцинозных, эндометриоидных и параовариальных кист, то все они подлежат удалению хирургическим путем.
Самым оптимальным в настоящее время считается метод лапароскопии, который позволяет сохранить детородные органы женщины. Техника иссечения дает возможность провести удаление кисты, не затрагивая здоровых тканей яичников. Важно отметить, что лапароскопия назначается только в случае доброкачественного характера опухоли.
Я неспроста так подробно остановилась на этой теме, так как на приеме мне приходится подолгу рассказывать каждой пациентке о предстоящей операции, степени риска и прогнозе на будущее.
Существует несколько типов операций по удалению кисты яичника:
- Кистэктомия — удаление кисты с сохранением здоровой ткани яичника. В данном случае капсула кисты тщательно вылущивается. После восстановления орган продолжает нормально функционировать.
- Клиновидная резекция яичника — иссечение кисты с окружающей тканью.
- Удаление яичника (иногда вместе с маточной трубой).
- Биопсия ткани яичника (при подозрении на рак).
Как правило, послеоперационный период проходит легко и не требует специального лечения, женщины быстро восстанавливаются и возвращаются к нормальной жизни. Единственное условие — ограничить физические нагрузки в течение 3-4 недель после операции.
В некоторых случаях врач может прописать прием оральных контрацептивов сроком на 1-2 месяца после операции. В это время следует уделить особое внимание диете и здоровому образу жизни.
Беременность

После удаления кисты возможны и нормальная беременность, и роды! Если речь идет о функциональной кисте яичника, то она, как правило, не влияет на зачатие и вынашивание плода. Даже если она была обнаружена на ранних сроках, нет причин для беспокойства. Такие кисты самостоятельно исчезают до 17-20-й недели беременности.
Но бывают ситуации, когда женщины знают о наличии у них кистозных образований и носят в себе эту бомбу замедленного действия, не решаясь на лечение. Поймите, что насильно вас никто не положит на операционный стол, но время будет упущено. Поэтому посоветуйтесь со своим гинекологом, изучите возможные варианты течения болезни, проведите все необходимые обследования и примите решение о методе лечения.
Несмотря на то, что операции по удалению кист порой проводят и во время беременности, на больших сроках доктор уже не сможет воспользоваться всем арсеналом медицинских манипуляций. Поэтому, чем раньше вы избавитесь от «случайной находки», тем положительнее будет прогноз для вас и будущего малыша.
Менопаузальный период
Формирование кистозных опухолей у женщин в климактерии не редкость и связано оно с гормональными нарушениями причиной которых является снижение активности В большинстве своем это доброкачественные образования, но, к сожалению, велика вероятность их озлокачествления. Поэтому все женщины после 50 лет с новообразованиями в яичника требуют особого внимания и онконастороженности со стороны доктора.
«Функциональные кисты яичников в менопаузальном периоде образоваться не могут, так как после наступления климакса рост и созревание яйцеклеток прекращается. Происходит инволюция органов репродуктивной системы»
Развитию кист яичника доброкачественного или злокачественного характера способствуют следующие факторы:
►Раннее наступление менопаузы
►Возраст 50 лет и старше
►Нарушение функции придатков
►Миома матки
►Частые воспалительные заболевания органов малого таза
►Постменопаузальные кровотечения.
Прежде чем определиться с методом лечения (консервативное или хирургическое), врач должен назначить анализы, включающие онкомаркер СА-125 и гормоны, при необходимости МРТ и КТ.
Иногда для постановки диагноза требуется выполнение лапароскопии. После оперативного удаления кисты производится гистологический анализ содержимого капсулы.
Лечение кист яичников в менопаузу принципиально иное, нежели в детородном возрасте. В период климакса женщинам не всегда показана консервативная терапия гормональными препаратами, и тогда назначается операция. Хирургическое вмешательство бывает оправданно и по той причине, что во время климакса у женщин возрастает риск малигнизации кистозных образований.
После наступления менопаузы репродуктивная функция уже не требуется, поэтому кистозное тело часто удаляется вместе с придатками. Иногда объем оперативного вмешательства бывает расширен, чтобы исключить развитие рака в органах малого таза. Подобные методы нередко используются с профилактической целью. Определиться с методом лечения, объемом и доступом оперативного лечения помогают такие факторы:
►размеры новообразования и его разновидность;
►состояние здоровья женщины;
►вероятность появления осложнений.
Я перечислила возможные ситуации лечения, но хочу вас успокоить, что не все кистозные образования придатков в менопаузальный период нуждаются в удалении. Если кисты имеют небольшие размеры и не склонны к осложнениям или малигнизации, лечение может вовсе не потребоваться.
Каждая женщина должна помнить, что после начала менопаузы существенно повышается риск развития злокачественных образований в придатках. Поэтому необходимо хотя бы раз в год посещать гинеколога. Если обнаружено какое-либо кистозное тело, либо кисты яичников врачи наблюдают за ними в динамике, чтобы своевременно выявить наличие признаков рака.
Автор: врач-гинеколог Софья БахчинянСохранить
Сохранить
medicynanaroda.ru