Яичник строение и функции
Женская половая система: строение и функции яичника, овогенез
Женская половая система:строение и функции яичника, овогенезЖенская половая система включает гонады (половые железы) — яичники и добавочные органы полового тракта (маточные трубы, матку, влагалище, наружные половые органы).ЯичникиЯичники выполняют две основные функции: генеративную функцию (образование женских половых клеток) и эндокринную функцию (выработка половых гормонов).Развитие органов женской половой системы (как и мужской) тесно связано с развитием органов мочевыделительной системы. Строма яйчников развивается из мезенхимы первичной почки (мезонефроса), в которую врастают т.н. половые шнуры из целомического (мезодермального) эпителия половых валиков. Овогонии (будущие половые клетки) обособляются намного раньше - из мезенхимы стенки желточного мешка. Маточные трубы, матка и влагалище развиваются из парамезонефральных, или мюллеровых, протоков.Дифференцировка яичника наступает к 6-й неделе эмбриогенеза. В эмбриогенезе яичников усиленное развитие мезенхимы происходит в основании тел первичных почек. При этом редуцируются свободные концы половых шнуров и почечные канальцы, а мезонефральные протоки атрофируются, тогда как парамезонефральные протоки (мюллеровы) становятся маточными трубами, концы которых расширяются в воронки, охватывающие яичники. Нижние части парамезонефральных протоков, сливаясь, дают начало матке и влагалищу.К началу 7-й недели начинается отделение яичника от мезонефроса и формирование сосудистой ножки яичника — мезовария (mesovarium). У 7...8-недельных эмбрионов яичник представлен корковым веществом, а мозговое вещество развивается позже. Корковое вещество формируется при врастании половых шнуров от поверхности эпителия полового валика. Между половыми шнурами постепенно прорастает мезенхима, расчленяющая их на отдельные островки. В результате активного размножения овогоний в эмбриогенезе, особенно на 3...4-м месяце развития, количество половых клеток прогрессивно увеличивается. Около половины овогоний с 3-го месяца развития начинает дифференцироваться в овоцит первого порядка (период малого роста), находящийся в профазе мейоза. На этой стадии клетка сохраняется до периода полового созревания, когда происходит завершение всех фаз мейоза (период большого роста). К моменту рождения число овогоний прогрессивно уменьшается и составляет около 4...5%, большая часть клеток подвергается атрезии, основные клетки представляют собой вступившие в период роста овоциты 1-го порядка. Общее число половых клеток к моменту рождения составляет около 300 000 ... 400 000. У новорожденной девочки еще продолжается процесс врастания половых шнуров от поверхностного эпителия, который прекращается к концу первого года жизни (после формирования соединительнотканной оболочки яичников). Мозговое вещество развивается из первичной почки (разрастающейся мезенхимы и кровеносных сосудов мезовария). Эндокринная функция яичников начинает проявляться при достижении женским организмом половой зрелости. Первичный малый рост фолликулов не зависит от гормонов гипофиза, большой рост стимулируется ФСГ аденогипофиза.Яичник взрослой женщиныС поверхности орган окружен белочной оболочкой (tunica albuginea), образованной плотной волокнистой соединительной тканью, покрытой мезотелием брюшины. Свободная поверхность мезотелия снабжена микроворсинками. При этом сами клетки мезотелия имеют не плоскую, а кубическую форму. Под белочной оболочкой располагается корковое вещество, а глубже — мозговое вещество яичника.Корковое вещество (cortex ovarii) образовано фолликулами различной степени зрелости, расположенными в соединительнотканной строме. Выделяют 4 типа фолликулов: примордиальные;первичные;вторичные;третичные.Примордиальные фолликулы состоят из овоцита (в диплотене профазы мейоза), окруженного: одним слоем плоских клеток фолликулярного эпителия и базальной мембраной (этого эпителия). Примордиальные фолликулы – основной тип фолликулов в яичниках женского организма, не достигшего половой зрелости.Первичные фолликулы. По мере роста фолликулов увеличивается размер самой половой клетки. Вокруг цитолеммы появляется вторичная, блестящая зона (zona pellucida), снаружи от которой располагаются в 1…2 слоя кубические фолликулярные клетки на базальной мембране. В цитоплазме этих клеток на стороне, обращенной к овоциту, хорошо развиты аппарат Гольджи с секреторными включениями, рибосомы и полирибосомы. На поверхности клеток видны два вида микроворсинок: одни проникают в блестящую зону, а другие обеспечивают контакт между фолликулоцитами. Подобные микроворсинки имеются и на цитолемме овоцита. В период деления созревания микроворсинки укорачиваются и даже исчезают. Такие фолликулы, состоящие из: растущего овоцита, формирующейся блестящей зоны и слоя кубического фолликулярного эпителия, называются первичными фолликулами.Характерной особенностью этих фолликулов является образование блестящей зоны, которая состоит из мукопротеинов и гликозаминогликанов, секретируемых как овоцитом, так и фолликулярным эпителием. В неокрашенном виде она выглядит прозрачной, блестящей, поэтому и получила свое название zona pellucida. По мере увеличения растущего фолликула окружающая его соединительная ткань уплотняется, давая начало внешней оболочке фолликула – т.н. теке (theca folliculi).Вторичные фолликулы. Дальнейший рост фолликула обусловлен разрастанием однослойного фолликулярного эпителия и превращением его в многослойный эпителий. Эпителий секретирует фолликулярную жидкость (liquor folliculi), которая накапливается в формирующейся полости фолликула и содержит стероидные гормоны (эстрогены). При этом овоцит с окружающими его вторичной оболочкой и фолликулярными клетками в виде яйценосного бугорка (cumulus oophorus) смещается к одному полюсу фолликула. В дальнейшем в теку врастают многочисленные кровеносные капилляры и она дифференцируется на два слоя — внутренний и наружный. Во внутренней теке (theca interna) вокруг разветвляющихся капилляров располагаются многочисленные интерстициальные клетки, соответствующие интерстициальным клеткам семенника (гландулоцитам). Наружная тека (theca folliculi externa) образована плотной соединительной тканью.Такие фолликулы, в которых формируется фолликулярная полость, а тека состоит из двух слоев, - называются уже вторичными фолликулами (folliculus secundorius). Овоцит в этом фолликуле уже не увеличивается в объеме, хотя сами фолликулы за счет накопления в их полости фолликулярной жидкости резко увеличиваются. При этом овоцит с окружающим его слоем фолликулярных клеток оттесняется к верхнему полюсу растущего фолликула. Этот слой фолликулярных клеток получил название «лучистый венец», или corona radiata.Зрелый фолликул, достигший своего максимального развития и включающий одну полость, заполненную фолликулярной жидкостью, называется третичным, или пузырчатым фолликулом (folliculus ovaricus tertiarius), или же Граафовым пузырьком. Клетки лучистого венца, непосредственно окружающие растущий овоцит, имеют длинные ветвистые отростки, проникающие через блестящую зону и достигающие поверхности овоцита. По этим отросткам к овоциту от фолликулярных клеток поступают питательные вещества, из которых в цитоплазме синтезируются липопротеиды желтка, а также другие вещества.Пузырчатый (третичный) фолликул достигает такого размера, что выпячивает поверхность яичника, причем яйценосный бугорок с овоцитом оказывается в выступающей части пузырька. Дальнейшее увеличение объема пузырька, переполненного фолликулярной жидкостью, приводит к растягиванию и истончению как его наружной оболочки, так и белочной оболочки яичника в месте прилегания этого пузырька с последующим разрывом и овуляцией.Между фолликулами встречаются атретические тела (corpus atreticum). Они формируются из фолликулов, прекративших свое развитие на разных стадиях.Под корковым веществом в яичнике располагается мозговое вещество (medulla ovarii), состоящее из соединительной ткани, в которой проходят магистральные кровеносные сосуды и нервы, а также эпителиальные тяжи — остатки канальцев первичной почки.Генеративная функция яичников ОвогенезОвогенез отличается от сперматогенеза рядом особенностей и проходит в три стадии:размножения;роста;созревания.Первая стадия — период размножения оогониев — осуществляется в период внутриутробного развития, а у некоторых видов млекопитающих и в первые месяцы постнатальной жизни, когда в яичнике зародыша происходит деление оогониев и формирование первичных фолликулов. Период размножения завершается вступлением клетки в мейоз, - началом дифференцировки в овоцит 1-го порядка. Мейотическое деление останавливается в профазе, и на этой стадии клетки сохраняются до периода полового созревания организма.Вторая стадия — период роста — протекает в функционирующем зрелом яичнике (после полового созревания девочки) и состоит в превращении овоцита 1-го порядка первичного фолликула в овоцит 1-го порядка в зрелом фолликуле. В ядре растущего овоцита происходят конъюгация хромосом и образование тетрад, а в их цитоплазме накапливаются желточные включения. Третья (последняя) стадия — период созревания — начинается образованием овоцита 2-го порядка и завершается выходом его из яичника в результате овуляции. Период созревания, как и во время сперматогенеза, включает два деления, причем второе следует за первым без интеркинеза, что приводит к уменьшению (редукции) числа хромосом вдвое, и набор их становится гаплоидным. При первом делении созревания овоцит 1-го порядка делится, в результате чего образуются овоцит 2-го порядка и небольшое редукционное тельце. Овоцит 2-го порядка получает почти всю массу накопленного желтка и поэтому остается столь же крупным по объему, как и овоцит 1-го порядка. Редукционное же тельце представляет собой мелкую клетку с небольшим количеством цитоплазмы, получающую по одной диаде хромосом от каждой тетрады ядра овоцита 1-го порядка. При втором делении созревания в результате деления овоцита 2-го порядка образуются одна яйцеклетка и второе редукционное тельце. Первое редукционное тельце иногда тоже делится на две одинаковые мелкие клетки. В результате этих преобразований овоцита 1-го порядка образуются одна яйцеклетка и два или три редукционных (т.н. полярных) тельца. Стадия формирования — в отличие от сперматогенеза, в овогенезе отсутствует.Гоноциты, мигрирующие из первичной эктодермы через энтодерму желточного мешка в половые валики, трансформируются при половой дифференцировке гонад в оогонии в яичниках. По мере прохождения периода размножения, после многократного деления митозом оогонии вступают в следующий этап дифференцировки половой клетки — ооцит 1-го порядка, в котором происходят важные биологические явления, специфические для половых клеток — конъюгация гомологических родительских хромосом и кроссинговер — обмен участками между хромосомами. Эти процессы происходят в ооцитах 1-го порядка, находящихся в профазе I деления мейоза. В отличие от сперматогенеза прохождение ооцитами 1-го порядка стадий профазы 1 мейоза у большинства видов млекопитающих и человека имеет место в антенатальном периоде. Подобно соматическим клеткам, гоноциты, оогонии и ооциты 1-го порядка на стадиях профазы I деления мейоза содержат диплоидный набор хромосом. Оогония превращается в ооцит 1-го порядка с момента, когда она заканчивает период размножения и входит в период малого роста.Морфологические перестройки хромосом и ядер в ооцитах при их переходе от одной стадии профазы I деления мейоза в другую аналогичны приведенным для сперматоцитов. В отличие от сперматоцитов на стадии диплотены ооциты в диплотене вовлекаются в формирование фолликула. Именно после этой стадии профазы I деления мейоза ооциты участвуют в последовательных стадиях развития фолликулов. Ооциты в диплотене, заключенные в первичные фолликулы, составляют пул половых клеток, из которого непрерывно часть их вступает в период большого роста. В ооцитах, покинувших пул первичных фолликулов и вступивших в период большого роста, происходит активный синтез р- и иРНК и белка, использующихся не только для роста ооцита, но главным образом на первых этапах развития дробящегося эмбриона. Лишь некоторые из вступивших в рост ооцитов и фолликулов достигают преовуляторного размера, созревают и вступают в метафазу второго деления созревания и могут быть оплодотворены. Следует отметить, что большинство ооцитов в растущих и созревающих фолликулах в разные периоды своего роста претерпевают атрезию. Завершающие этапы периода большого роста ооцита и фолликула, созревания и овуляции происходят циклически и зависят от циклической деятельности системы гипофиз—гипоталамус—яичники.
В начале большого роста фолликулярные клетки, ранее располагавшиеся в виде одного слоя уплощенных клеток, приобретают призматическую форму, делятся путем митоза и фолликулярный эпителий становится многослойным, получая название зернистой зоны (zona granulosa). Среди фолликулярных клеток преовуляторного фолликула различают «темные» и «светлые» клетки. Однако происхождение и значение их остается неясным.
med-akademia.ru
Строение и функция яичников у женщин
Яичники в женском организме выполняют очень важную функцию. Они необходимы для регуляции месячных, но главное в них развиваются и созревают яйцеклетки, без которых невозможно зачатие. Кроме этого, яичники относятся к органам внутренней секреции. Они необходимы для продуцирования женских гормонов, поступающих в достаточном объеме в кровоток и лимфоток.
Анатомия
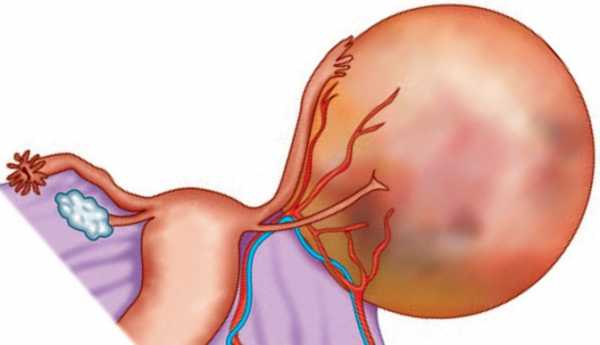
Яичники — это парный органы, который относится к женской репродуктивной системе. Они располагаются в малом тазу по обеим сторонам матки сзади от фаллопиевых труб. Здоровый яичник синевато-розового цвета по внешнему виду напоминает яйцо, чуть сплющенное спереди назад.
На их поверхности можно заметить своеобразные бугристые шрамы, которые образуются после перенесенной овуляции и преобразования желтого тела. Масса одного яичника может составлять 5—10 г, длина —2,5—5,5 см, ширина — 1,5—3 см, толщина где-то 2 см. По мере старения организма эти параметры могут меняться. У яичника имеется связки, с их помощью они крепятся в малом тазу. Одна связка подвешивает его, вторая короткая брыжейка яичника соединяет с его со связкой матки.
Яичники способны изменять свою локализацию в брюшной полости по различным причинам, к примеру, при вынашивании ребенка из-за увеличивающейся постоянно матки.
У яичника имеется медиальная и латеральная поверхности, переходящие спереди в выступающий край, крепящийся к брыжейке яичника. Здесь расположено углубление, которое называют воротами яичника, через них проходят нервы, кровеносные и лимфатические сосуды.
Эмбриогенез
Формироваться яичники начинают к 10-ой недели внутриутробного развития плода. В этот период в них находится почти 1 млн. гамет, которые представляют собой весь запас ооцитов. Они будут тратиться при овуляциях на протяжении всего репродуктивного периода женщины, который начинается где-то с 15 лет и оканчивается примерно в 45 лет с приходом менопаузы.
Строение
У яичника выделяют следующие оболочки:
- Снаружи его покрывает 1-й зародышевый эпителий.
- За ним расположена белочная оболочка, которая образована соединительной тканью, именуемой стромой яичника, состоящая из множества эластичных волокон.
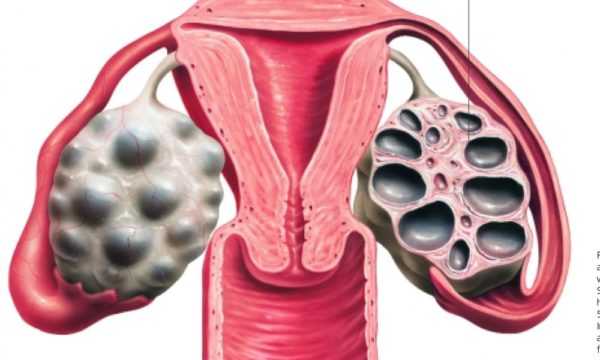
- Паренхима имеет наружный и внутренний слои. Последний именуют мозговым веществом, он состоит из рыхлой соединительной ткани, в которой расположены вены, артерии и лимфатические сосуды. Наружный слой представляет собой плотное корковое вещество, в нем локализованы третичные фолликулы (их еще именуют граафовыми пузырьками) и созревающие самые мелкие преантральные фолликулы. Как только фолликул готов к овуляции он перемещается к периферии яичника. Внутри зрелого фолликула находится жидкость, а сверху он окружен оболочкой толщиной 2 см, которая называется текой. Внутри имеется зернистый слой, в котором локализуется яйценосный холмик с ооцитом.
Функции яичников
С 1-го дня менструального цикла фолликул начинает созревать и расти. Один из них созревает быстрее остальных, его называют доминантным. Именно в нем созревает яйцеклетка, в то время как развитие остальных фолликулов приостанавливается. При наступлении овуляции доминантный фолликул разрывается, и все его содержимое попадает в абдоминальную полость. Из нее зрелая яйцеклетка засасывается бахромками маточных труб. На месте где находился фолликул, образуется ранка и она заполняется кровью. Разорвавшийся фолликул преобразуется в желтое тело, которое если произошло оплодотворение, регрессирует и со временем лизирует. В этом случае его имеют менструальным желтым телом. Когда оплодотворение наступило, желтое тело увеличивается до 20 мм и начинает выполнять функцию секреторной железы. После родоразрешения оно приобретает белый цвет и со временем в нем разрастается соединительная ткань, на поверхности яичника в этом случае остаются неровности.
Гормоны яичников
Яичники относятся к железам внутренней секреции. Они вырабатывают стероидные гормоны, преимущественно эстрогены и прогестагены и в небольшом объеме андрогены. В зависимости от фазы месячного цикла уровень продуцированных яичниками гормонов различный.
Выделяют три группы стероидных гормонов:
- Эстрогены, к которым относятся эстрадиол и эстриол преимущественно вырабатываются в первой фазе цикла. Это основные гормоны, которые продуцируются созревающим доминантным фолликулом. Они регулируют обмен минералов и углеводов в организме, а также влияют на состояние органов репродуктивной системы, а именно матки и влагалища. Именно они стимулируют развитие молочных желез.
- Прогестагены, к которым относятся прогестерон и 17-оксипрогестерон в большем количестве вырабатываются в желтом теле. Именно от наличия прогестерона зависит вероятность наступления беременности, он поддерживает жизнеспособность зародыша, когда тот продвигается по маточным трубам к матке. Прогестагены, вырабатываемые желтым телом яичника, помогают сохранить беременность в самом начале. Как только сформируется плацента, синтезировать гестагены начинает она.
- Андрогены, к которым относится тестостерон, также синтезируются яичника, их роль в организме женщины изучена не до конца. Несмотря на то, что их воздействие не так сильно выражено, как у эстрогенов и прогестинов, но при изменении их количества наблюдаются нарушения менструации, которые провоцируют проблемы с зачатием.
Несмотря на небольшие размеры, у яичников непростая структура и они оказывают важнейшее влияние на работоспособность репродуктивных органов. Различные нарушения в их работе могут спровоцировать расстройство менструации, проблемы с зачатием, стать причиной раннего климакса и увядания организм. Поэтому так важно заботиться о здоровье яичников.
polikistoz.ru
Функции яичников и виды лечения при заболевании
Неблагоприятная экологическая обстановка, частые стрессы, вредные привычки, неправильный образ жизни — в целом плохо сказываются на здоровье современных женщин. Особенно страдают органы репродуктивной системы, отличающиеся повышенной чувствительностью к воздействию внешних факторов. Все чаще встречаются даже у молодых женщин заболевания яичников, приводящие во многих случаях к бесплодию.
Строение и функция яичников у женщин
Женские половые железы — небольшие по размеру парные органы, расположенные в полости малого таза. Весят они всего несколько грамм, но значение их трудно переоценить. Формирование органов начинается уже на пятой неделе жизни эмбриона. С десятой недели активно делятся клетки-предшественницы будущих яйцеклеток.
В строении яичников выделяют функциональную ткань (паренхиму) и соединительнотканную основу (строму), которая служит для паренхимы опорой. В глубоких слоях органа (мозговое вещество) располагаются нервы и сосуды, а на поверхности (корковое вещество) — фолликулы, содержащие яйцеклетки на разных стадиях развития. Именно здесь, в корковом слое, происходят самые важные процессы в женской половой системе.
В яичниковых фолликулах созревают половые клетки. Начиная с периода полового созревания, каждый месяц несколько спящих яйцеклеток активизируются и начинают расти. Каждый месяц женский организм готовится забеременеть, и важнейшую роль в этом цикле играет именно половая железа.
Помимо непосредственного развития яйцеклеток, яичник активно участвует в системе гормональной регуляции. В органе синтезируются женские половые гормоны — эстрогены, а также андрогены (мужские гормоны) в небольшом количестве.
Заболевания половых желез
Любое нарушение работы яичников у женщин неизбежно ведет к сбоям в исполнении этих важнейших функций. Именно поэтому так важно своевременно обнаруживать болезни и проводить полное лечение, иначе возможно необратимое изменение половых желез, ведущее к бесплодию.
Заболевания яичников можно объединить в три большие группы:
- функциональные патологии, вызванные гормональными нарушениями;
- инфекционно-воспалительные процессы;
- новообразования различного характера.
Гормональные заболевания
Точная и слаженная работа всего организма обеспечивается сложными системами регуляции: нервной и эндокринной. Мозг раздает отдельным органам задания путем выработки специфических активных веществ — гормонов. В качестве посредника выступает комплекс структур гипоталамуса и гипофиза.
Сбои в работе эндокринной системы приводят к нарушению менструального цикла и болезни яичников. Гормональная этиология присуща многим болезням, в том числе поликистозу половых желез, который в данной классификации относится к группе патологических новообразований. Лечение в этом случае направлено, прежде всего, на восстановление нормального гормонального баланса.
К функциональным нарушениям можно отнести синдромы истощенных и резистентных яичников, известные как преждевременная менопауза. Количество фолликулов в яичнике уменьшается или истощается, как при наступлении климакса, но это происходит у молодых женщин. В другом случае, в половой железе есть потенциально активные фолликулы, но отсутствует их реакция на изменение гормонального фона организма. Мозг посылает сигналы об активации, но яйцеклетки продолжают спать. Лечение заболевания часто бывает неэффективным, но у многих женщин наблюдается спонтанная овуляция.
Воспаление яичников
Заболевания половых желез могут быть вызваны микробной инфекцией. Виновниками становятся бактерии или простейшие микроорганизмы. Агенты инфекции особенно хорошо чувствуют себя на фоне ослабленного иммунитета, гормональных сбоев, стрессов. Болезнь может протекать в острой форме или переходить в хроническую.
Новообразования в структуре половых желез
Патологические новообразования могут быть доброкачественными или злокачественными (рак яичников).
Онкологическое перерождение тканей половых желез — крайне опасное состояние. Болезнь длительное время протекает незаметно, а симптомы появляются уже на поздних стадиях, когда лечение малоэффективно.
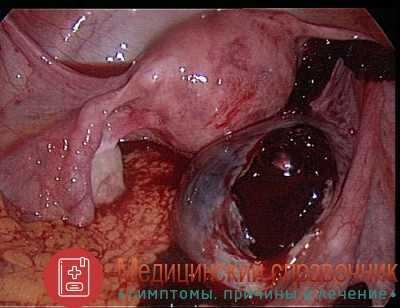
Среди доброкачественных новообразований наиболее распространены кисты. Они встречаются у женщин всех возрастов и даже маленьких девочек. Киста отличается от опухоли по строению и происхождению, она выглядит как пузырь, заполненный жидкостью. Причина образования пузыря лежит в нарушении механизмов образования и выведения секрета железистых органов, жидкий продукт, образуемый в железе, не выводится наружу, а накапливается, растягивая ее стенку.
Кисты могут иметь разную природу, строение и степень угрозы здоровью и жизни женщины. Лечение зависит от вида новообразования.
Поликистоз
Особым состоянием является поликистоз яичников. Эта патология связана со сбоями цикла. По ряду причин созревший фолликул не овулирует, а продолжает развиваться на поверхности яичника, превращаясь в кисту. Таким же образом происходит развитие фолликулов в следующих циклах. В итоге поверхность яичника становится бугристой, а женщина не может забеременеть, так как овуляция не происходит.
Апоплексия яичника
Разрыв тканей половой железы, сопровождающийся кровоизлиянием и выраженным болевым синдромом. Причиной может стать травмирующее воздействие (удар, бурный половой акт), воспалительный процесс в органах малого таза. В большинстве случаев апоплексии существует реальная опасность для жизни женщины, поэтому требуется срочное оперативное вмешательство.
Общие симптомы и диагностика патологий яичников
Диагностика заболеваний половых желез или же заболеваний яичников — дело достаточно сложное. Многие из них длительное время протекают бессимптомно и дают о себе знать лишь на поздних стадиях (крупные кисты, рак). Симптомы других характерны для множества болезней.
Наиболее распространенные жалобы женщин:
- боль в нижней части живота тянущего (хронические воспаления) или острого (апоплексия, перекрут ножки кисты) характера;
- нарушение менструального цикла, отсутствие менструаций в течение долгого времени (аменорея), сокращение количества выделяемой крови, болезненные месячные;
- дисфункциональные маточные кровотечения, не связанные с циклом;
- гирсутизм (чрезмерное оволосение кожи) и другие проявления гормонального дисбаланса;
- раздражительность, перепады, настроения, депрессии, проблемы со сном, вызванные снижением уровня эстрогенов в крови, симптомы раннего климакса;
- невозможность забеременеть в течение длительного времени.
В некоторых случаях женщина обращается к гинекологу в профилактических целях, не испытывая никаких неприятных ощущений, но во время осмотра обнаруживается патология. Это дает возможность начать раннее лечение и предотвратить развитие возможных осложнений.
Методы диагностики
- Осмотр в гинекологическом кресле позволяет врачу оценить размеры, положение и структуру яичников.
- Анализ крови на уровень гормонов указывает на возможные проблемы в эндокринной системе.
- Определение онкомаркеров, сигнализирующих о развивающемся злокачественном процессе.
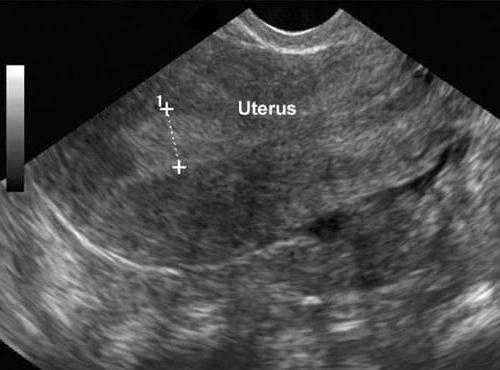
- Методы аппаратной визуализации органов брюшной и тазовой полостей: УЗИ, томография (КТ, МРТ) дают детальные данные о структуре половых желез, наличии новообразований.
- Забор образца патологического новообразования для последующего гистологического исследования.
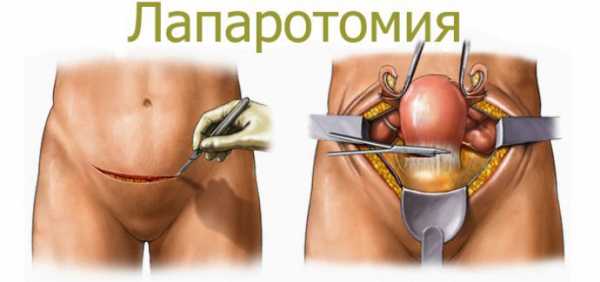
- Во многих случаях очень информативна бывает лечебно-диагностическая лапароскопия, она позволяет изнутри осмотреть брюшную полость и сами яичники, а при необходимости сразу же произвести лечебные манипуляции (например, удалить кисту).
Лечение заболеваний яичников
Выбор лечебных мероприятий зависит от конкретной проблемы и степени ее развития. Методы варьируются от диетотерапии и массажа до оперативного удаления новообразований. В некоторых случаях эффективными могут быть средства фитотерапии и народной медицины.
- Прежде всего, необходимо восстановить гормональный фон организма с помощью специальных препаратов. Диетотерапия способствует нормализации метаболизма.
- Крупные кисты удаляют хирургически с максимальным сохранением здоровых тканей яичника. Кисты небольших размеров иногда реагируют на медикаментозное лечение.
- Физиологические кисты яичников (фолликулярная, лютеиновая) лечат комплексно: гормональные препараты, стимуляторы овуляции, назначение лечебной диеты, специальной гимнастики и массажа, витаминотерапия.
- При тяжелых формах поликистоза и склерокистоза проводят операцию по вскрытию кистозных капсул. Современные методы позволяют провести вмешательство с минимальными осложнениями.
- Злокачественные опухоли половых желез обязательно удаляются хирургически, для уничтожения оставшихся раковых клеток проводится лучевая и химиотерапия.
- Апоплексия яичника — тяжелое состояние, при котором показано экстренное оперативное вмешательство.
- Для борьбы с инфекцией используются антибиотики и антимикробные вещества, воспаление снимают антигистаминные препараты.
- Чтобы облегчить состояние пациентки, назначают обезболивающие средства, чтобы избавиться от заболеваний яичников.
Крайне важно при первых же признаках патологии обратиться к специалисту, а не пытаться решить проблему самому. Только врач сможет установить причину болезни (которая может маскироваться под другую) и назначить адекватное лечение.
Будьте здоровы!
Важно знать! ×aginekolog.ru
148. Яичник. Развитие. Строение. Генеративная и эндокринная функции. Возрастное изменение.
Яичники (парный орган) выполняют генеративную (образование женских половых клеток) и эндокринную (выработка половых гормонов) функции.
Развитие. Дифференцировка яичники наступает к 6-й неделе эмбриогенеза.
В эмбриогенезе яичников усиленное развитие мезенхимы происходит в основании тел первичных почек, при этом редуцируются свободные концы половых шнуров и почечные канальцы, а мезонефральные протоки атрофируются, тогда как парамезонефральные протоки (мюллеровы) становятся маточными трубами, концы которых расширяются в воронки, охватывающие яичники. Нижние части парамезонефральных протоков, сливаясь, дают начало матке и влагалищу.
К началу 7-й недели начинается отделение яичника от мезонефроса и формирование сосудистой ножки яичника — мезовария. У 7— 8-недельных эмбрионов яичник представлен корковым веществом, а мозговое вещество развивается позже. Корковое вещество формируется при врастании половых шнуров от поверхности эпителия полового валика. Между половыми шнурами постепенно прорастает мезенхима, расчленяющая их на отдельные островки. В результате активного размножения овогоний в эмбриогенезе, особенно на 3—4-м месяце развития, количество половых клеток прогрессивно увеличивается. Около половины овогоиий с 3-го месяца развития начинает дифференцироваться в овоцит первого порядка (период малого роста), находящийся в профазе мейоза. На этой стадии клетка сохраняется до периода полового созревания, когда происходит завершение всех фаз мейоза (период большого роста). К моменту рождения число ово- гоний прогрессивно уменьшается и составляет около 4—5 %. большая часть клеток подвергается атрезии, основные клетки представляют собой вступившие в период роста овоциты 1-го порядка У новорожденной девочки еще продолжается процесс врастания половых шнуров от поверхностного эпителия, который прекращается к концу первого года жизни. Мозговое вещество развивается из первичной почки (разрастающейся мезенхимы и кровеносных сосудов мезовария). Эндокринная функция яичников начинает проявляться при достижении женским организмом половой зрелости. Первичный малый рост фолликулов не зависит от гормонов гипофиза, большой рост стимулируется ФСГ аденогипофиза.
149. Яйцевод. Матка. Развитие, строение. Овариально - менструальный цикл.
Маточные трубы или яйцеводы – парные органы, по которым яйцо из яичников проходит в матку.
Развитие. Маточные трубы развиваются из верхней части парамезонефральных протоков.
Строение. Стенки яйцевода имеет три оболочки: слизистую, мышечную и серозную. Слизистая оболочка собрана в крупные разветвленные продольные складки. Она покрыта однослойным призматическим эпителием, который состоит из 2 видов клеток – реснитчатых и железистых, секретирующих слизь. Собственная пластинка слизистой оболочки представлены рыхлой волокнистой соединительной тканью. Мышечная оболочка, следующая за слизистой, состоит из внутреннего циркулярного или спирального слоя и наружного продольного снаружи яйцеводы покрыты серозной оболочкой.
Матка – мышечный орган, предназначенный для осуществления внутриутробного развития плода.
Развитие. Матка и влагалище развиваются у зародыша из дистального отдела левого и правого парамезонефральных протоков в месте их слияния.
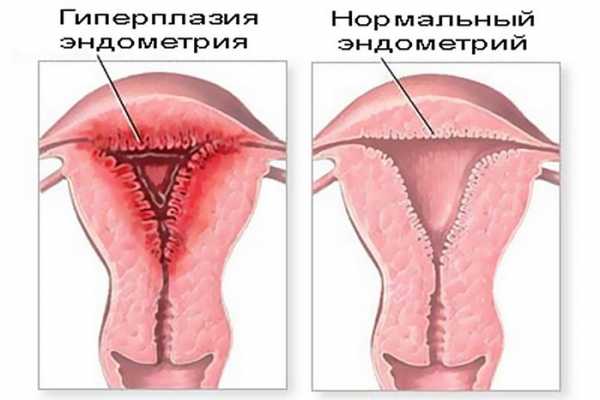
Строение. Стенка матки состоит из 3 оболочек: слизистой(эндометрий), мышечной(миометрий) и серозной(периметрий). В эндометрии различают 2 слоя – базальный и функциональный. Строение функционального слоя зависит от овариальных гормонов и претерпевает глубокую перестройку на протяжении менструального цикла. Слизистая оболочка матки выстлана однослойным призматическим эпителием. Реснитчатые клетки располагаются преимущественно вокруг устьев маточных желез. Собственная пластинка слизистой оболочки матки образована рыхлой волокнистой соединительной тканью. Некоторые клетки соединительной ткани развиваются в децидуальные клетки. В слизистой оболочке находятся многочисленные маточные железы.
Миометрий – состоит из трех слоев гладких мышечных клеток – внутреннего подслизистого, среднего сосудистого с косопродольным расположение миоцитов, богатого сосудами, и наружного надсосудистого с косопродольным расположением мышечных клеток. Но перекрестным по отношению к сосудистому слою. Между пучками мышечных клеток имеются прослойки соединительной ткани.
Периметрий покрывает большую часть поверхности матки.в формировании периметрия принимают участие мезотелий, лежащий на поверхности органа, и рыхлая соединительная волокнистая ткань.
Слизистая оболочка шейки матки покрыта, как и влагалище, многослойным плоским эпителием Канал шейки выстлан призматическим эпителием, который секретирует слизь. Однако наибольшее количество секрета вырабатывается многочисленными сравнительно крупными разветвленными железами, располагающимися в стреме складок cm жетон оболочки. Мышечная оболочка шейки представлена мощным циркулярным слоем падких мышечных клеток, составляющим так называемый сфинктер чат- хи, при сокращении которого выжимается ели и» из шеечных желез. При расслаблении этого мышечного кольца возникает лишь своего рада аспирация (всасывание), способствующая втягиванию в матку спермы, попавшей во влагалище.
ПОЛОВОЙ ЦИКЛ
Женская половая система функционирует циклично. В зависимости от фазы цикла происходят изменения в гипоталамусе, гипофизе, яичниках, слизистых оболочках матки, влагалища, маточных труб и в молочных железах. Изменение эндометрия матки в процессе полового цикла называется менструальным циклом.
Менструальный цикл складывается из 3 фаз: 1) менструальной; 2) постменструалыюй; 3) пременструальной.
Менструальная фаза. Менструальной фазе предшествуют следующие изменения. В гипоталамусе прекращается секреция люлиберина, в гипофизе — лютропина. Поэтому желтое тело яичника подвергается обратному развитию и прекращается выделение прогестерона. В результате происходит спазм извитых артериол функционального слоя эндометрия, и поэтому нарушается кровоснабжение этого слоя эндометрия. Функциональный слой некротизируется, стенка извитых артериол разрыхляется и утрачивает прочность, так как нарушается ее питание и снабжение кислородом. Через некоторое время спазм артериол прекращается, и в извитые артериолы поступает артериальная кровь. Стенки извитых артериол разрываются и кровь из этих артериол изливается между базальным и функциональным слоями эндометрия. С этого момента начинается менструальная фаза.
Изливающаяся из извитых артериол кровь отделяет некротизированный функциональный слой эндометрия от базального слоя. Отделившийся функциональный слой удаляется из матки вместе с менструальной кровью.
Менструальная фаза в норме продолжается 2-е суток. Во время менструальной фазы уровень женских половых гормонов минимальный, так как желтое тело подверглось обратному развитию и не выделяет прогестерон, а фолликулы еще не вступили в период большого роста и не выделяют эстрогены, так как этот рост подавлялся прогестероном.
Постменструальная фаза. Постменструальная (пролиферативная) фаза характеризуется тем, что в гипоталамусе выделяется фолилиберин, в гипофизе — фоллитропин. Поэтому часть овоцитов вступает в период большого роста. В растущих фолликулах синтезируются эстрогены, под влиянием которых в течение этой фазы восстанавливаются функциональный слой эндометрия и маточные железы.Постменструальная фаза продолжается в течение 12-14 суток до наступления овуляции. Особенно интенсивно эндометрий восстанавливается с 5-х до 11-х суток. В это время маточные железы полностью восстанавливаются, имеют прямой ход, но не содержат секрета. Полностью восстанавливается функциональный слой эндометрия (собственная пластинка и эпителий). После 11 суток наступает период относительного покоя. На 12-14-е сутки происходит овуляция в результате интенсивного выделения лютропина из передней доли гипофиза.
Пременструальная фаза. После овуляции под влиянием лютропина на месте лопнувшего фолликула развивается желтое тело и начинается выделение прогестерона, под действием которого протекает пременструальная фаза. В это время эндометрий матки отекает, утолщается, маточные железы приобретают извитой ход, наполняются густым слизистым секретом, в котором содержится много гликогена. Слизистая оболочка матки готовится к принятию оплодотворенной яйцеклетки. Если яйцеклетка окажется оплодотворенной, то функциональный слой эндометрия превращается в маточную часть плаценты, которая через 10 лунных месяцев (в это время наступают роды) отделяется от стенки матки и сразу после рождения ребенка удаляется из ее полости. Если яйцеклетка оказалась неоплодотворенной, то во время менструации произойдет отторжение функционального слоя эндометрия и вместе с неоплодотворенной яйцеклеткой этот слой удалится из полости матки (рождение яйцеклетки).
Циклические изменения в слизистой оболочке влагалища легко определить при помощи мазков, взятых из влагалища в разные периоды менструального цикла. В мазке, взятом во время менструальной фазы, будет содержаться значительное количество эритроцитов, лейкоцитов. В мазке, взятом в начальном периоде постменструальной фазы, количество эритроцитов и лейкоцитов резко уменьшается, появляются эпителиальные клетки с пикнотическими ядрами. К концу постменструальной фазы количество клеток с пикнотическими ядрами резко увеличивается. В начале пременструальной фазы количество клеток с пикнотическими ядрами остается значительным. В середине пременсируальной фазы количество клеток с пикнотическими ядрами уменьшается, но появляются слущенные клетки промежуточного слоя эпителия. Перед наступлением менструальной фазы в мазке снова увеличивается количество эритроцитов и лейкоцитов.
studfiles.net