Ивинихлорид яичников
МУЛЬТИКИСТОЗ ЯИЧНИКОВ: ЧТО ЭТО, ПРИЗНАКИ, ЛЕЧЕНИЕ
Многие женщины испытывали на себе или слышали о таком эндокринном нарушении, как поликистоз яичников, которое вызывает нерегулярные месячные и бесплодие. Это состояние, как полагают, вызвано гормональным дисбалансом и нарушением связи между гипофизом и яичниками. Гораздо реже встречается термин «мультикистозные яичники» (МКЯ).
Содержание:
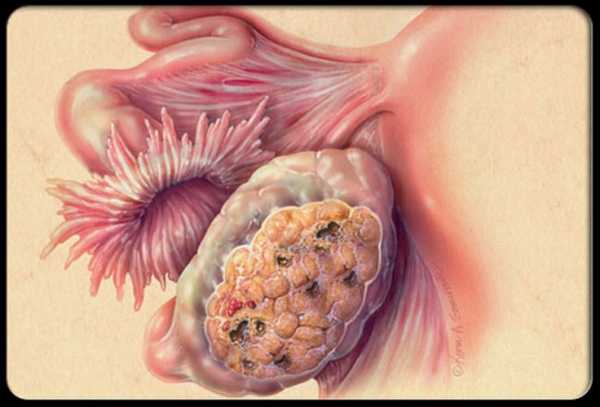
Диагноз «мультикистоз яичников» ставится обычно на основании обследования ультразвуком. Точную расшифровку поставленного диагноза должен дать врач, так как очень часто разные гинекологи по-разному характеризуют одни и те же состояния. Однако различие между мультикистозом и поликистозом всё же стоит проводить. Так, при поликистозе на периферии, по краям увеличенного яичника наблюдаются многочисленные крошечные кисты (незрелые фолликулы) размером примерно 2‒8 мм; все эти кисты, как правило, одинакового размера, а сами яичники увеличены.
При мультикистозе множественные фолликулы различных размеров (от 3 мм до 12 мм) находятся на яичниках нормального размера. При ультразвуковом исследовании видно, что фолликулы распределены по всему яичнику, придавая ему вид «швейцарского сыра».
Как при поликистозе, так и при мультикистозе обычно нет необходимости беспокоиться о том, что кисты являются или могут стать злокачественными. Такие кисты являются фолликулами, которые при нормальном гормональном фоне развивались бы в зрелые яйцеклетки (ооциты). Отсутствие нормальной гормональной стимуляции привело к их росту, но не к развитию в зрелые яйцеклетки.
МУЛЬТИКИСТОЗНОЕ ИЗМЕНЕНИЕ ЯИЧНИКОВ У ПОДРОСТКОВ
Все девочки в период половой зрелости проходят стадию мультикистозного изменения яичников. Как правило, это происходит во время физического и полового развития (но до наступления первой менструации), когда у девочек-подростков начинают развиваться молочные железы, а также увеличивается рост и вес. Считается, что гипофиз только начинает посылать соответствующие сообщения в яичники, но либо в недостаточном количестве, либо не вовремя, что в итоге не позволяет нормально развиться фолликулам и не приводит к образованию яйцеклеток.
МУЛЬТИКИСТОЗНАЯ ДЕГЕНЕРАЦИЯ В СОЧЕТАНИИ С ПРОБЛЕМАМИ ЩИТОВИДКИ
Мультикистоз яичников иногда сочетается с гипотиреозом, который наряду с измененным метаболизмом эстрогенов, гипоталамо-гипофизарной дисфункцией или проблемами с пролактином может оказаться причиной овуляторной дисфункции. В некоторых случаях дефицит щитовидной железы может стимулировать высвобождение гонадотропина и, следовательно, секрецию ФСГ и ЛГ, приводя к симптомам преждевременного полового созревания у девочек.
При гипотиреозе (с проблемами в гипофизе) у некоторых девочек может также отмечаться увеличение яичников и множественные кисты. Высокий уровень ТТГ может стимулировать рецепторы ФСГ.
У таких подростков наблюдаются типичные симптомы гипотиреоза наряду с замедлением роста и полового развития. Заместительная терапия гормонами щитовидной железы в таких случаях показывает хороший результат: кисты на яичниках и другие симптомы проходят, операция не требуется.
Всякий раз, когда у девочек в препубертатный период выявляются увеличенные яичники с множественными овариальными кистами, следует иметь в виду возможность гипотиреоза. Правильный диагноз чрезвычайно важен, так как этим больным можно успешно лечиться с помощью заместительной терапии гормонами щитовидной железы и избежать необоснованного хирургического вмешательства.
ПРИЧИНЫ МУЛЬТИКИСТОЗА
Одним из основных факторов, который, как считается, способствует установлению правильного сообщения между мозгом и половыми железами, является вес тела. Стресс также может играть отрицательную роль в становлении регулярного менструального цикла. Поэтому аномальная мультикистозная дегенерация яичников часто сопровождается сильным стрессом и беспокойством или значительной потерей массы тела (вплоть до или ниже того веса, какой женщина имела в подростковом возрасте до наступления первой менструации). Классической ситуацией является нервная анорексия. Мультикистоз яичников наблюдается в большей степени на её ранних стадиях или на этапе выздоровления. В тяжелых случаях физического истощения яичники уже не проявляют фолликулярной активности.
ПРИЗНАКИ МУЛЬТИКИСТОЗА ЯИЧНИКОВ
Как правило, при мультикистозных яичниках месячные отсутствуют или крайне нерегулярны. Созревание ооцитов (яйцеклеток) бывает редко или вообще отсутствует, поэтому бесплодие является нормой. Однако это не означает, что яичники каким-либо образом являются ненормальными. Они по-прежнему имеют полный набор незрелых яйцеклеток и поэтому обладают способностью стимулироваться для полноценной овуляции.
Когда врач обнаруживает мультикистозное изменение яичников на УЗИ, он обязательно спрашивает об изменениях в весе и пережитых недавно стрессовых ситуациях. Если была потеря веса, рекомендуется диета для увеличения веса. Если стресс был основным фактором, необходимо устранить его последствия и снять нервное напряжение.
МУЛЬТИКИСТОЗ ЯИЧНИКОВ: ЛЕЧЕНИЕ
При мультикистозных яичниках часто назначают противозачаточные таблетки, чтобы регулировать гормоны. Считается, что ОК могут уменьшить количество кист, которые развиваются в яичниках. Однако если у женщины выявлен не мультикистоз, а синдром поликистозных яичников, ей может также потребоваться метформин.
Как правило, врачи отказываются лечить бесплодие у женщин, которые имеют серьёзные проблемы с весом. Имеются веские доказательства того, что беременность в таких обстоятельствах (при анорексии, голодании, недостатке массы тела, ИМТ) чаще приводит к преждевременным родам и маленьким детям (замедление роста) с долгосрочными проблемами. Кроме того, значительный стресс не обеспечивает должную среду для деторождения. В этом случае увеличение веса и уменьшение тревоги являются лучшими средствами улучшения фертильности.
Более радикальное лечение включает в себя:
- повышение уровней гормонов ЛГ и ФСГ с помощью инъекций ГнРГ (гонадортропин-рилизинг гормона), которые стимулируют гипофиз;
- прямая стимуляция яичников инъекциями гормонов гипофиза.
Оба варианта, описанные выше, дают беременность в 60‒70% случаев за шестимесячный период лечения (при условии, что вес у женщины нормальный). Такое лечение должно проводиться до ЭКО.
spkya.net
Комбинированные оральные контрацептивы в терапии заболеваний репродуктивной системы у девочек
Профессор Е.А. Богданова
Научный центр акушерства, гинекологии и перинатологии РАМН
Применение половых гормонов для лечения заболеваний репродуктивной системы началось сразу же после появления гормоносодержащих препаратов. При этом
использовались различные биологические свойства эстрогенов и гестагенов.
Эстрогены
улучшают питание тканей эстрогенчувствительных органов (мочеполовых органов, молочных желез, кожи). Они вызывают пролиферацию эндометрия, эпителия кожи и слизистых наружных половых органов и влагалища, увеличение размеров матки и молочных желез, усиливают секрецию апокриновых и парауретральных желез, повышают усвоение кальция костной тканью, устраняя остеопороз, способствуют росту костей, стимулируя функцию остеобразования. Эстрогены снижают уровень атерогенных фракций липидов в крови, благотворно влияют на функцию мозга и подкорковых структур, снимая вегетососудистые и психоэмоциональные расстройства. Эстрогены усиливают свертываемость крови, способствуя увеличению числа
тромбоцитов и повышая активность других факторов свертывания.
Гестагены
вещества, обладающие прогестероноподобным действием на организм. Они вызывают секреторные превращения эндометрия, способствуют нидации оплодотворенной яйцеклетки, ее развитию, снижают сократительную активность матки
и маточных труб.
Сочетанное одновременное применение эстрогенов с гестагенами имитирует функцию яичника в первой фазе менструального цикла, что кажется более физиологичным в сравнении с раздельным, последовательным применением эстрогенов
и гестагенов. Поэтому в настоящее время чаше всего используются комбинированные оральные контрацептивы (КОК), содержащие различные
комбинации разных доз эстрогенов и гестагенов. Среди эстрогенов используется синтетический стероид этинилэстрадиол, обладающий выраженной эстрогенной активностью. В последние годы был получен эстрадиолвалерат эфир натуральногоэстрадиола. Эти эстрогены входят в состав подавляющего большинства КОК.
Что касается гестагенов, то со времени создания КОК синтезировано 3 поколения гестагенов, входящих в их состав. Каждое новое поколение имеет меньше побочных эффектов, чем предыдущее, сохраняя или даже усиливая контрацептивные свойства КОК, что позволяет уменьшать дозу эстрогенов в нем. Первое поколение гестагенов это норэтинодрел, этинадиола ацетат. Второе норэтистерон, норгестрел, левоноргестрел. Третье гестоден, дезогестрел, норгестимат. Большинство из них (С19гестагены) являются производными тестостерона и сохраняют в известной степени свойства последнего. Поэтому все больше внимания уделяется производным прогестерона (С21гестагенам), которые имеют минимальное количество побочных эффектов, не оказывают андрогенного воздействия на женский организм. Это дидрогестерон, ципротерона ацетат,
медроксипрогестерона ацетат.
При контрацепции в основном используется свойство КОК подавлять овуляторный выброс гонадотропинов. Этот и многие другие эффекты КОК стали использовать для лечения заболеваний репродуктивной системы и ряда соматических страданий. КОК применяют для лечения нарушений менструального цикла, они снижают объем менструальной кровопотери, увеличивают количество регулярных циклов, уменьшают предменструальное напряжение, снижают частоту железодефицитных анемий, уменьшают риск развития воспалительных заболеваний органов малого таза. Обладая антиандрогенным действием, благоприятно влияют на кожу, уменьшая акне, себорею и
гирсутизм.
Всемирная Организация Здравоохранения рекомендует применение КОК без ограничений при:
- доброкачественных опухолях яичников
- эндометриозе
- миоме матки
- воспалительных заболеваниях органов малого таза
- внематочной беременности в анамнезе
- нарушениях менструального цикла (после уточнения диагноза)
- эктропионе шейки матки
- диффузной мастопатии
- железодефицитной анемии
- эпилепсии
- туберкулезе
- вирусном гепатите в анамнезе
- варикозном расширении вен
- дисфункции щитовидной железы
- ожирении
- диабете беременных в анамнезе.
Противопоказания для применения КОК (ВОЗ):
- повышение АД свыше 180/110 мм рт.ст., ишемическая болезнь сердца, инфаркт миокарда или инсульт в анамнезе
- тромбоз глубоких вен, легочная эмболия
- длительная (более 6 мес) иммобилизация после хирургических операций
- курящие женщины старше 35 лет
- сахарный диабет с сосудистыми осложнениями
- мигрень с очаговой неврологической симптоматикой
- острый вирусный гепатит, декомпенсированный цирроз печени, опухоль печени
- заболевания клапанного аппарата сердца с осложненным течением (гипертензия малого круга кровообращения, фибрилляция предсердий, подострый бактериальный
эндокардит в анамнезе)
- рак молочной железы и органов репродуктивной системы
- порфирия, гемоглобинопатия
- беременность.
Показания для применения КОК в клинике гинекологии детей и подростков
:
- заместительная гормонотерапия
- гемостатическая терапия
- терапия, регулирующая менструальный цикл
- терапия, улучшающая кровообращение в половых органах
- терапия, усиливающая пролиферацию эпителия половых органов
- терапия, способствующая секреторным превращениям эндометрия
- терапия, вызывающая атрезию эндометрия
- подведение гонадотропной функции гипофиза
- лечение ретенционных кист яичника
- регуляция сократительной функции матки
- лечение мастопатии
- лечение гиперандрогенных состояний кожи.
Среди многочисленных КОК заслуживают внимания препараты фирмы ォГедеон Рихтерサ, старейшего (с 1967 г.) производителя гормональных препаратов: трирегол,
ригевидон, регулон и новинет.
Трирегол
трехфазный оральный контрацептив, состоящий из этинилэстрадиола и левоноргестрела. Ригевидон содержит 30 мкг этинилэстрадиола и 150 мкг норгестрела. Оба препарата применяются для регуляции менструального цикла и в качестве заместительной гормонотерапии. Помимо контрацептивного эффекта и вышеуказанных показаний эти препараты используются
для стимуляции эпителизации эктопии шейки матки.
В 1993 г. компанией ォГедеон Рихтерサ была создана и внедрена собственная технология производства дезогестрела. Дезогестрел гестаген нового поколения, действующим началом которого является 3кетодезогестрел, обладающий наивысшим индексом селективности из всех существующих в настоящее время гестагенов и самыми высокими антиандрогенными свойствами. Дезогестрел был введен в состав КОК
так появились регулон и новинет. Регулон содержит 30 мкг
этинилэстрадиола и 150 мкг дезогестрела; новинет 20 мкг этинилэстрадиола и 150 мкг дезогестрела. С лечебной целью эти препараты чаще всего применяются у больных с гиперандрогенией. Регулон и новинет это препаратыиз последней, новейшей серии КОК.
Заместительная терапия
половыми гормонами у девочек и девушек используется при врожденной недостаточности функции яичников, как правило, у больных различными формами дисгенезии яичников или после удаления по разным причинам обоих яичников. Ранее с заместительной целью применяли последовательное введение эстрогенов и гестагенов. Использование КОК более удобно для больных, т. к. оба гормона содержатся в одной таблетке, нет необходимости постоянно помнить о том, что за приемом эстрогенов следует принимать гестагены. Заместительная терапия триреголом или ригевидоном у таких больных продолжается всю жизнь. В пубертатном возрасте она необходима для формирования вторичных половых признаков, для снятия комплекса собственной физической и сексуальной неполноценности, для стимуляции роста у низкорослых больных и торможения роста у высоких девочек, для
развития матки и нормализации менструального цикла.
Гемостатический эффект КОК используется в терапии ювенильных кровотечений. КОК вызывают активацию пролиферации эпителия эндометрия, закрытие его кровоточащих участков и прекращение кровотечения. Остановке кровотечения способствует также усиление свертывающих свойств крови, происходящее во время терапии КОК. С этой целью назначаются по 24 таблетки ригевидона в день до полного прекращения кровянистых выделений. После прекращения выделений можно начать постепенное уменьшение дозы препарата (по 1/2 таблетки в 2 дня). Через
день после прекращения терапии начинается менструальноподобная реакция.
Регуляция менструального цикла
основана на выбросе гонадотропинов, следующим за подавлением КОК овуляторного цикла, более высоком, чем наблюдалось до проведения терапии КОК, а также на навязывании определенного, чаще всего 28дневного, ритма менструаций. Более значительный, чем до лечения, выброс гонадотропинов способствует активизации функции фолликула и более активной выработке эстрогенов. Назначение ригевидона, новинета или других КОК повторяют после 12 месяцев перерыва, во время которого больная регулярно измеряет базальную температуру. С помощью УЗИ устанавливают наличие доминирующего фолликула на 1215 день цикла и исследуют уровень прогестерона в крови на 2122 день цикла. Во время перерыва в лечении целесообразно проводить ォциклическуюサ витаминотерапию: в первую фазу менструального цикла (с первого дня менструальноподобной реакции в течение 14 дней) назначают витамины комплекса В, глутаминовую и фолиевую кислоты, витамин Е, затем 14 дней (предполагаемая вторая
фаза цикла) — аскорбиновую кислоту до 1,0 г в день и витамин Е по 100 мкг в день.
Свойство КОК улучшать кровообращение в половых органах используется в лечении воспалительных процессов органов малого таза. КОК способствуют большему приливу артериальной крови, усиливают снабжение матки и придатков кислородом, а также улучшают доставку антибиотиков и других лекарственных препаратов. С этой целью эффективно в комплекс терапии сальпингитов вводить
новинет, как КОК, содержащий минимальные, но достаточные дозы эстрогенов.
Для усиления эпителизации
эндометрия или слизистой вульвы и влагалища применяются различные КОК, в том числе новинет и ригевидон, или эстриол. Последний слабый эстроген, может вводиться в мазевой основе или в таблетированном виде. Пероральный прием КОК ускоряет пролиферацию эндометрия и одновременно способствует развитию эндометриальных желез, которые начинают секретировать слизистый секрет. Отмена препарата и резкое снижение концентрации эстрогенов и гестагенов в крови вследствие этого вызывают реакцию отторжения эндометрия, которая протекает закономерно с полноценным удалением
функционального слоя эндометрия.
Способность КОК снижать гонадотропную секрецию и тем самым нормализовать соотношение ЛГ и ФСГ, а также их взаимоотношения с яичниками мы используем для
лечения девочек с формирующимся синдромом поликистозных яичников (СПКЯ).
Симптомы формирующегося СПКЯ у девочек слагаются из нерегулярных редких менструаций с менархе, гирсутизма, двустороннего увеличения размеров яичников с утолщением их капсулы и множеством фолликулов небольшого размера при отсутствии признаков доминирующего фолликула или желтого тела, высокого уровня секреции ЛГ и тестостерона. Для снижения секреции ЛГ назначали терапию новинетом или регулоном по 1 таблетке в день ежедневно 21 день подряд в течение 36 месяцев. После такой терапии отмечалось снижение секреции и ЛГ, а также тестостерона. Дезогестрел, содержащийся в новинете, в 10 раз меньше связывает половой глобулин в крови больных в сравнении с другими синтетическими гестагенами, что ведет к увеличению связывания тестостерона с глобулином. Вследствие этого концентрация свободного (активного) тестостерона в крови снижается, гиперандрогения исчезает. Снижению уровня тестостерона способствует также уменьшение уровня ЛГ, стимулирующего продукцию яичникового тестостерона. В результате подобной терапии отмечено не только снижение ЛГ и тестостерона в крови, но и некоторое уменьшениеразмеров яичников.
Известно, что среди опухолей и опухолевидных образований яичников у девочек более половины составляют ретенционные кисты. Основная часть последних фолликулярные кисты и кисты желтого тела. Полагают, что имеет смысл лечить ретенционные кисты яичников различными КОК. Вопервых, такая терапия является профилактикой ювенильного кровотечения, т.к. способствует секреторному превращению эндометрия, вовторых, снижает секрецию гонадотропинов и, возможно, подавляет активность клеток гранулезы непосредственно в кисте, способствуя регрессу кисты. Ригевидон назначают и отменяют в соответствии с предполагаемой фазой менструального цикла. Аналогичную терапию предлагают проводить для лечения кисты желтого тела. Прием препарата и его отмена вызывают отторжение эндометрия. После отмены усиливается секреция гонадотропинов, что вызывает созревание более полноценного фолликула, который способен овулировать с образованием нормального желтого тела. Такой консервативный метод ведения фолликулярных кист и кист желтого тела у девочек уменьшает количество оперативных вмешательств на яичниках, сохраняя таким образом яичники и будущую фертильность больной. Лечение
проводится под УЗконтролем за размерами кист и состоянием эндометрия.
Одно из наиболее частых заболеваний репродуктивной системы девочек дисменорея, т.е. болезненные менструации. Причиной функциональной дисменореи, не имеющей органических оснований, является нарушение правильных взаимоотношений между уровнем эстрогенов и гестагенов в крови в течение менструального цикла. Недостаточность прогестерона нарушает созревание и отторжение эндометрия, вызывает гиперпростагландинемию и спастические, неритмичные сокращения матки во время менструации. Те оптимальные соотношения между этими гормонами, которые соблюдены в препарате Ригевидон, благотворно влияют на матку, вызывая синхронизацию сокращений ее мышечных групп, уменьшая образование в ней простагландинов и тем самым, снимая боль. Например, лечение ригевидоном у девочек с дисменореей начинают с 5 дня цикла, назначая по 1 таблетке в день в течение 21 дня. Терапию можно проводить 3 месяца подряд. Если после
определенного перерыва дисменорея повторяется, терапию следует повторить.
КОК можно использовать для лечения у девочек масталгии, т.е. болезненности молочных желез, которая может быть симптомом предменструального напряжения или формирующейся мастопатии. Боли возникают вследствие нарушения соотношений эстрогенов и прогестерона, характерных для периода становления менструальной функции. Недостаточность прогестерона приводит к уменьшению активности фермента 17гидроксистероиддегидрогеназы2, инактивирующего эстрогены в тканях молочной железы. В связи с этим уровень активных эстрогенов в тканях молочных желез длительно остается высоким, даже при нормальном уровне гормона в периферической крови. Прогестерон, кроме того, повышает экспрессию эпидермального фактора роста и трансформирующего фактора роста в молочных железах и снижает экспрессию инсулиноподобного фактора1, вызывающего пролиферацию эпителия молочных желез (А.Л. Тихомиров, Д.М. Лубнин, 2000 г.). Поэтому лечение гестагенами или низкодозированными КОК (регулон или новинет)
показано при масталгиях и диффузной мастопатии у девочекподростков.
Антиандрогенные свойства КОК позволяют использовать их для лечения акне и себореи (В.Н. Серов, С.В. Никитин, 2000 г.). Себорея и акне характерны для девочек в периоде полового созревания, особенно проявляясь перед менструацией. Себорея гиперфункция сальных желез кожи, акне перифолликулярное воспаление в устье волосяного фолликула. Сальные железы кожи и волосяные фолликулы высокочувствительны к тестостерону и дигидротестостерону. А в первой фазе пубертатного периода, когда уровень эстрогенов еще не достигает своего максимума, наблюдается относительно высокая концентрация андрогенов, способствующая появлению себорреи и акне. Гестагены третьего поколения, особенно дезогестрел, снижают концентрацию активных андрогенов в крови, способствуя их связыванию с половым глобулином и в какойто мере подавляя активность 5aредуктазы, превращающей в коже тестостерон в более активную андрогенную фракцию дигидротестостерон. Одновременно эстрогены, входящие в состав новинета, уменьшают образование андрогенов в яичниках. Сочетанное воздействие эстрогена и дезогестрела в таких препаратах, как новинет и регулон, снижают уровень
андрогенов в коже и тем самым уменьшает выраженность себорреи и акне.
Таким образом, комбинированные оральные контрацептивы трирегол, ригевидон, регулон и новинет широко показаны для применения в клинике гинекологии детей и
подростков.
medinfa.ru
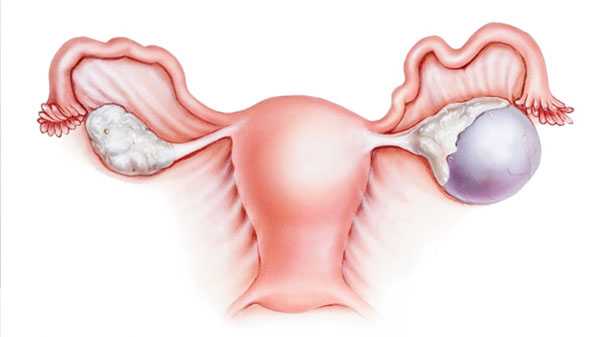
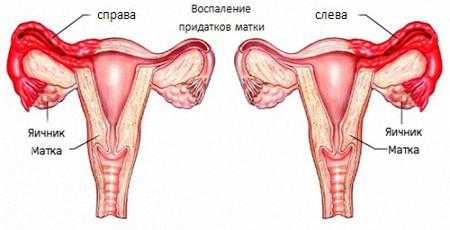
Кистозная дегенерация яичников
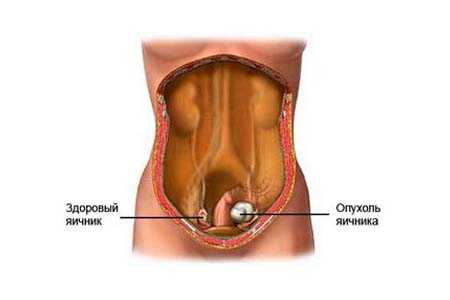
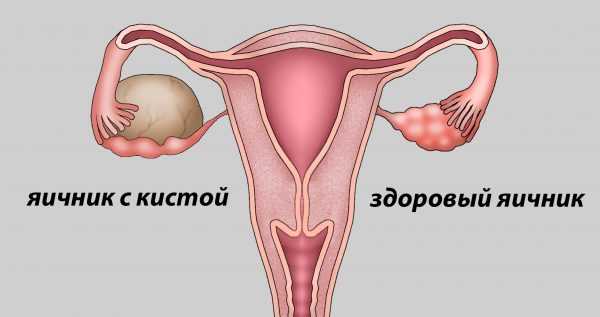
Кистозная дегенерация яичников – это серьезное гинекологическое заболевание, часто приводящее к бесплодию. В результате заболевания в яичниках образуются кисты, что приводит к увеличению внутренних половых органов. Около 23% женщин с регулярным циклом в возрасте 20-35 лет столкнулись с этим заболеванием. Вероятность обнаружения кистозной дегенерации яичников возрастает у женщин, принимающих гормональные противозачаточные таблетки.
Что представляет из себя кистозная дегенерация яичников
В современной медицине кистозную дегенерацию яичников еще называют поликистозом, овариальным мультикистозом, кистозным перерождением. В определенный момент менструального цикла зрелый фолликул разрывается и из него выходит яйцеклетка, готовая к оплодотворению. Так происходит овуляция. Если по некоторым причинам, процесс оплодотворения не происходит, тогда орган функционирует неправильно. =
Фолликул, который не лопнул в свое время, начинает расти. На внешний вид он напоминает пузырь, наполненный жидкостью. Так образуется киста яичника. Пузырь начинает растягиваться, и может достигнуть угрожающих размеров. При сбое в работе внутренних органов даже у здоровой женщины может возникнуть мелкокистозная дегенерация яичников. Если сбой периодически повторяется, все фолликулы могут перейти в разряд кист. В этом случае овуляция не происходит и возникает проблема с беременностью.
При возникновении множества кист, половые органы увеличиваются в размерах. Фолликулярные кисты на снимке УЗИ похожи на виноградную гроздь. Если заболевание распространилось только в одном яичнике – у женщины есть шанс забеременеть, ведь другой яичник продолжает нормально функционировать. Если кистозная дегенерация распространилась у обоих яичников – у женщины наступает бесплодие.
Первым сигналом о возникновении поликистоза является сокращение менструальных кровотечений до двух дней или их прекращение совсем.
Причины возникновения
Точной причины появления кистозной дегенерации яичников пока не установлено, но врачи сходятся во мнении, что существует ряд факторов, провоцирующих возникновение заболевания:
- Повышенное вырабатывание организмом женщины мужских гормонов – андрогенов. Это может проявиться в росте волос на частях тела, характерных только для мужчин;
- Утолщение капсулы яичников;
- Нарушение в работе щитовидной железы, надпочечников, гормональные сбои;
- Сильные нервные потрясения;
- Ожирение. Повышенная масса тела может спровоцировать возникновение кистозной дегенерации яичников;
- Повышения содержания сахара в крови;
Чаще всего, за помощью к специалисту обращаются девушки в детородном периоде, но не перенесшие ни одной беременности. Также возможно возникновение первичного мультикистоза у девочек в период полового созревания.
Налаженный гормональный фон очень важен для любой женщины. Небольшое отклонение от нормы может спровоцировать ряд гинекологических заболеваний. Толчком к возникновению кистозной дегенерации яичника могут быть:
- Лечение других заболеваний с помощью гормональной терапии;
- Прием противозачаточных таблеток;
- Период полового созревания;
- Резкая смена климата;
- Неправильный рацион питания;
- Сложное течение предыдущей беременности;
- Аборты, искусственные роды;
- Сбои в работе эндокринной системы.
Симптомы
При появлении первых признаков поликистоза, женщина может заметить у себя следующие симптомы:
- Нарушение месячного цикла. Кровотечения могут быть в течение пары дней или вообще исчезнуть. Если это повторяется систематически – женщина должна срочно обратиться к гинекологу;
- Если во время месячных кровотечения очень сильные и сопровождаются резкой болью;
- Отсутствие овуляции, и как следствие этого возникшее бесплодие;
- Ухудшение состояния женщины без видимых причин. Появляется головная боль, повышенная утомляемость, женщина становится раздражительной и часто впадает в депрессию;
- Резко повышается масса тела;
- Начинают расти темные волосы на ногах, руках;
- Кожа в области лица и шеи становится жирной, появляется угревая сыпь;
- Постоянная ноющая боль в области яичников;
- Может появиться мастопатия.
Появление перечисленных симптомов женщина чаще всего объясняет менструальным циклом, переменой погодных условий, переездом на новое место жительства и так далее. И только сильные боли или неудачные попытки забеременеть приводят женщину к гинекологу.
Диагностика
Чем раньше обратилась женщина с жалобами на ухудшение здоровья к врачу, тем лучше. Своевременная диагностика поможет на начальной стадии заболевания выявить недуг и быстрее приступить к его лечению.
Чтобы поставить точный диагноз и приступить к лечению, врач направит пациентку на следующие исследования:
- Лапароскопию. Данный вид диагностики позволяет во время исследования сразу же проводить необходимые манипуляции для устранения причины заболевания;
- Осмотр с помощью аппарата ультразвукового исследования. При УЗИ врач может диагностировать практически любое заболевание малого таза женщины. На экране доктор увидит уменьшение размеров матки, а яичники при этом будут сильно увеличены. Оболочка яичников будет уплотненной, серого цвета;
- Биохимическое исследование крови. Данный анализ покажет содержание в крови жиров, показатель которых, скорее всего, будет завышен;
- Анализ крови на число мужских гормонов, содержание инсулина.
Лечение
Кистозная дегенерация яичников довольно коварное заболевание. Несвоевременное обращение к врачу может привести не только к возникновению бесплодия, но и появлению других заболеваний:
- Рак матки и яичников;
- Эндометриоз;
- Ожирение;
- Заболевание сосудов.
В начале лечения, гинеколог ставит следующие задачи для выполнения:
- Уменьшение количества мужских гормонов;
- Привести в норму месячный цикл пациентки;
- Уменьшить риск возникновения сердечно – сосудистых заболеваний;
- Нормализация гормонального фона;
- Помощь больной забеременеть.
Несколько десятков лет назад разновидностей лечения было всего два: хирургическое вмешательство и гормональная терапия. На сегодняшний день картина изменилась – существует несколько видов лечения, которые могут применяться поочередно или в комплексе:
- Уменьшение массы тела. Клинически доказано, что при избыточном весе в организме женщины происходят непоправимые процессы. Первым пунктом в процессе лечения стоит именно избавление от ожирения. Снижение должно проходить плавно, не подвергая организм дополнительному стрессу. При постепенном похудении, пациентки замечают, что менструальный цикл начинает приходить в норму. Для избавления от лишних килограмм гинеколог посоветует обратиться за помощью к диетологу или самостоятельно разработать рацион питания. Плаванье, бег и другие виды спорта только помогут ускорить процесс похудения.
- Стимуляция овуляции. Этот метод относится к тем пациенткам, которые пытаются забеременеть. Стимуляцию проводят при помощи различных препаратов. Лучше всего в начале лечения использовать слабые препараты, и уже потом при их неэффективности перейти на более сильные. Стимуляцию лучше проводить после медикаментозного лечения, так шанс забеременеть возрастает.
- Гормональные противозачаточные препараты. Кроме основной задачи предотвращение нежелательной беременности, гормональные препараты помогают количество мужских гормонов.
- Назначение лекарств, уменьшающих андрогены. Препараты, содержащие антиандрогены, могут назначаться как отдельным видом лечения, так и в совокупности с противозачаточными средствами.
- Применение метроформина. Этот препарат назначают в первую очередь при заболевании сахарным диабетом. Неправильная работа инсулина провоцирует не только сахарный диабет, но и кистозную дегенерацию яичников. По статистике, женщины, принимающие метроформин, замечали, что менструальный цикл начинал самостоятельно восстанавливаться, без применения дополнительного лечения. Курс лечения данным препаратом длится не менее полугода, а положительную динамику можно наблюдать через три месяца.
- Оперативное вмешательство в виде лапароскопии или полостной операции. Хирургическое решение проблемы применяется только после неэффективности медикаментозного лечения. Также стремительной рост кист и резкое увеличение яичников может служить поводом к проведению операции. Во время операции при запущенном течении болезни может быть принято решение о полном или частичном удалении яичника.
По симптомам заболевания и способам его лечения, кистозная дегенерация правого яичника ничем не отличается от кистозной дегенерации левого яичника. При первых симптомах следует обращаться к врачу, самолечением заниматься не стоит. Проведенная диагностика поможет реально оценить ситуацию и подобрать правильное лечение.
Похожие записи
gormonoff.com
Лютеиновая киста
Лютеиновая киста – это сформировавшаяся из элементов желтого тела яичника отграниченная полость с жидкостью доброкачественного происхождения. Лютеиновые кисты не имеют «излюбленного» возрастного периода, поэтому диагностируются одинаково часто и в юной, и в зрелой поре, то есть пока яичники выполняют гормональную функцию. Лютеиновая киста обычно не вызывается какой-либо гинекологической патологией и соотносится с физиологическим состоянием. Однако в некоторых ситуациях ей сопутствуют воспалительные процессы в фаллопиевых трубах и яичниках, а также гормональная дисфункция.
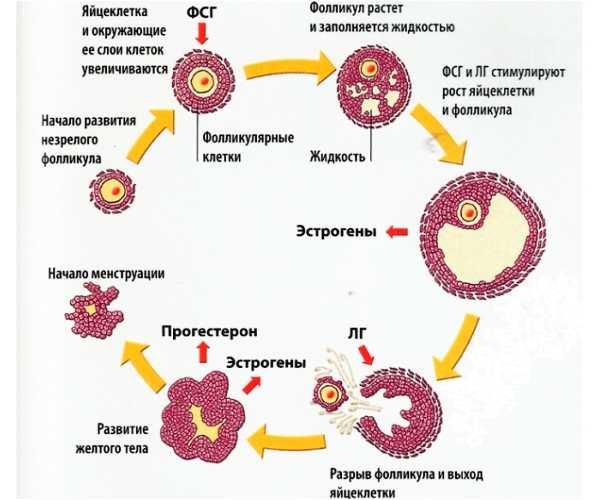
Формирование лютеиновой кисты тесно связано с циклическими функциональными и структурными переменами, происходящими в яичниках каждый месяц. Поскольку яичник наделен одной из важнейших функций репродукции, природа надежно защитила его от неблагоприятных внешних воздействий. Снаружи он укрыт плотной соединительнотканной (белочной) оболочкой, а внутри него расположена корковая зона. В ней присутствует огромное количество мелких полостных образований, похожих на пузырьки, на разной стадии созревания, именуемых примордиальными фолликулами. Каждый такой фолликул представляет собой яйцеклетку в окружении эпителиальных клеток уплощенной формы. По мере того, как яйцеклетка «взрослеет», вместе с ней созревает и фолликул. По окончании созревания примордиальный фолликул достигает величины 6 — 20-ти мм, изнутри его заполняет фолликулярная жидкость, а его стенку формируют один слой эпителиальных клеток и два слоя соединительной ткани.
Зреющий фолликул не только служит вместилищем для яйцеклетки, он также является гормонопродуцирующей структурой. Во время созревания фолликул секретирует андрогены и трансформирует их в эстрогены (эстрадиол). Зрелый фолликул заполнен жидкостью (фолликулярной) и называется граафовым пузырьком.
Когда яйцеклетка окончательно созревает, концентрация вырабатываемого фолликулом эстрогена становится максимальной, и гипофиз с помощью лютеинизирующего гормона (ЛГ) инициирует овуляцию – разрыв стенки граафова пузырька, чтобы яйцеклетка могла беспрепятственно покинуть яичник.
После овуляции из оболочки разрушенного фолликула образуется желтое тело. Оно превосходит по размеру графов пузырек, заполнено изнутри фибрином, а по краям имеет фестончатый ободок характерного желтого цвета (отсюда название – «желтое тело»), образованного лютеиновыми клеткам.
Желтое тело выполняет роль временной гормональной железы, так как синтезирует прогестерон. Оно формируется вне зависимости наличия или отсутствия оплодотворения. Если неоплодотворенная яйцеклетка погибает, желтое тело функционирует не дольше 12-ти дней, после чего самостоятельно редуцируется незадолго до начала менструального кровотечения. У беременных желтое тело начинает усиленно развиваться, продолжая вырабатывать прогестерон, чтобы сохранить развивающуюся беременность. Спустя 3,5 – 4 месяца желтое тело завершает функционирование, а его функции на себя берет сформировавшаяся плацента.
Иногда после овуляции желтое тело не регрессирует, а продолжает накапливать жидкость, увеличивается и трансформируется в лютеиновую кисту. Как правило, эти кисты присутствуют в яичнике бессимптомно, а спустя 2 — 3 месяца подвергаются обратному развитию без внешнего вмешательства.
Если желтое тело накапливает не прозрачную жидкость, а кровь, оно трансформируется в геморрагическую кисту.
Лютеиновая киста левого яичника по механизму формирования не отличается от таковой справа. Однако, так как правый яичник кровоснабжается лучше левого, лютеиновая киста правого яичника диагностируется чаще.
Причины лютеиновой кисты яичника
Итак, лютеиновая киста формируется из нерегрессировавшего в положенный срок желтого тела в результате изменения нормального крово- и лимфоснабжения яичника.
Причины лютеиновых кист изучаются и пока имеют характер предположений, однако установлена достоверная связь возникновения лютеиновой кисты в яичнике с гормональной дисфункцией. Справедливо утверждать, что любое обстоятельство, приведшее и гормональному сбою, может побудить желтое тело к формированию кисты. Существует мнение, что лютеиновая киста может соотноситься с физиологическим состоянием, если она небольшая, сформировалась в здоровом яичнике, не проявляется клинически и регрессирует без внешнего участия. Во всех других ситуациях лютеиновую кисту без внимания оставлять не стоит.
Лютеиновая киста может появиться в яичнике и при неизмененном менструальном цикле, когда желтое тело имеет избыточный размер, либо после кровоизлияния в его полость.
Предрасполагающими факторами для появления в яичнике лютеиновой кисты чаще являются:
— Сильные психоэмоциональные расстройства. Выраженные длительные стрессы, переутомление или физические перегрузки негативно отражаются на гормональной функции яичников.
— Искусственное (аборт) прерывание беременности. Одномоментное искусственное извлечение плодного яйца из маточной полости провоцирует серьезный гормональный сбой, поэтому желтое тело может не разрушиться в положенный срок, а продолжать функционировать, трансформируясь в кисту. Помимо этого, после аборта, в силу значительной травматизации слизистых, нередко развивается воспалительный процесс.
— Инфекционно-воспалительные изменения в тканях яичника. Воспалительный процесс провоцирует гормональную дисфункцию. Также он влияет на состояние кровеносных и лимфатических сосудов яичника. Если кровеносные сосуды под влиянием воспаления повреждаются, кровь поступает в желтое тело и накапливается, то есть формируется киста, заполненная геморрагическим содержимым.
— Патология эндокринных желез. Гормональная деятельность яичников интегрирована в работу эндокринной системы совместно с другими железами (щитовидной и поджелудочной желез, надпочечников), если одно из звеньев этой системы функционирует некорректно, развивается гормональная дисфункция.
— Дефицит веса, особенно на фоне неадекватных мероприятий для его снижения. Выраженный дефицит жировой ткани приводит к снижению концентрации эстрогенов, что, в свою очередь, вызывает гормональные нарушения.
— Некорректная гормональная контрацепция. Принимая решение самостоятельно выбрать контрацептив, женщины могут сделать это неправильно и таким образом спровоцировать гормональные нарушения. В подобных ситуациях после отмены приема гормонального контрацептива в яичнике может появиться лютеиновая киста.
Следует отметить, что термин «киста» к кисте, образовавшейся на месте желтого тела, достоверно может быть применим лишь отчасти. Действительно, подобно любой кисте, киста желтого тела является полостным жидкостным образованием, однако механизм ее формирования и строение существенно отличаются от таковых при обычных кистах.
Лютеиновая киста образуется путем накопления жидкости желтым телом, после чего его стенка растягивается, а полость увеличивается. Аналогичным способом формируются фолликулярная и параовариальная киста. Подобный механизм роста не типичен для истинной кисты, которая растет за счет размножения клеток многослойной капсулы, поэтому иногда может вырасти в достаточно крупное образование. Чтобы отметить отличие лютеиновых, фолликулярных и параовариальных кист от истинных, их именуют функциональными, или ретенционными.
Симптомы и признаки лютеиновой кисты яичника
Так как желтое тело является результатом трансформации тканей освободившегося от созревшей яйцеклетки граафова пузырька, лютеиновая киста может сформироваться только во вторую половину менструального цикла.
Лютеиновая киста – это единичное образование. За время, равное одному межменструальному промежутку, в яичнике только один фолликул (и одна яйцеклетка соответственно) способен завершить полный цикл созревания, поэтому после овуляции остается одно желтое тело, которое способно стать источником формирования кисты. Одномоментно в яичнике может находиться только одна лютеиновая киста левого яичника или лютеиновая киста правого яичника.
Поскольку функцию капсулы лютеиновой кисты выполняет тонкая оболочка желтого тела, не способная растягиваться слишком сильно, лютеиновая киста отличается сравнительно небольшим (обычно 4-8 см) размером, а также отсутствием каких-либо клинических симптомов.
Лютеиновые кисты диагностируются нечасто. Очевидно, это связано с их бессимптомным течением и способностью самостоятельно редуцироваться в течение двух или трех последующих циклов.
В редких случаях, особенно на фоне имеющегося местного инфекционного воспаления, присутствие в яичнике лютеиновой кисты может провоцировать ряд признаков:
— Болезненность в проекции локализации кисты. Иногда вместо болезненности появляются чувство распирания, тяжесть или дискомфорт. Подобные симптомы появляются, когда киста становится большой, либо когда яичник воспален.
— Гормональную дисфункцию. Длительное присутствие в яичнике лютеиновой кисты может привести к избыточному накоплению прогестерона и, как следствие, задержке очередного менструального кровотечения. Месячные на фоне кистозной трансформации желтого тела иногда становятся более продолжительными и/или обильными.
Осложнения лютеиновой кисты встречаются нечасто. К ним относятся:
— Перекрут ножки кисты. Лютеиновая киста прикрепляется к поверхности яичника посредством небольшого выроста – ножки, которая не способна удерживать кисту в одном положении обеспечивает ее подвижность. Если киста поворачивается вокруг своей оси, она увлекает за собой и ножку. В итоге вследствие перекрута ножки пережимаются сосуды, питающие кисту, и развивается некротический процесс.
— Разрыв кисты. В период формирования желтого тела (вторая фаза) могут нарушаться процессы васкуляризации. В итоге сосуды, расположенные в оболочке кисты, разрушаются, а кровь попадает в полость кисты и накапливается в ней. Нарастающее количество крови в кистозной полости приводит к формированию гематомы, она увеличивается до тех пор, пока не разрывается и киста, и, соответственно, капсула яичника.
Все перечисленные осложнения лютеиновой кисты классифицируются как острая хирургическая патология, потому что провоцируют клинику «острого живота», внутреннее кровотечение и геморрагический шок.
Бессимптомные лютеиновые кисты могут диагностироваться и у беременных. Беременность при лютеиновой кисте яичника чаще протекает совершенно нормально. Как правило, специалисты придерживаются тактики обычного ультразвукового наблюдения.
Лечение лютеиновой кисты яичника
Большинство лютеиновых кист не нуждаются в лечении, так как редуцируются сами. Однако так как любая бессимптомная киста может осложниться, за ней необходимо наблюдать в течение трех последующих менструальных циклов, чтобы убедиться, что киста действительно постепенно уменьшается, а затем исчезает совсем. Ежемесячно проводится однократное ультразвуковое сканирование, способное визуально оценить состояние кисты и, соответственно, яичника, измерить их размеры. Подобная тактика используется только в отношении бессимптомных лютеиновых кист.
Если лютеиновая киста сформировалась на фоне воспалительного либо дисгормонального процесса, шансы на ее самостоятельное исчезновение невелики. После соответствующих диагностических мероприятий проводится консервативная терапия, призванная «помочь» яичнику избавиться от лютеиновой кисты. Она может включать гормональную коррекцию имеющихся нарушений и/или противовоспалительную терапию.
Беременность при лютеиновой кисте яичника не требует особенных лечебных мероприятий. Как правило, лютеиновая киста у беременных самостоятельно ликвидируется к моменту завершения формирования плаценты, поэтому весь период ее существования в яичнике требует только наблюдения.
Хирургически лютеиновые кисты удаляются крайне редко, когда, вопреки проводимым лечебным мероприятиям, они не регрессируют.
vlanamed.com