Опухоль яичника у мужчин
Опухоли яичка у мужчин: симптомы, лечение, причины
Опухоли яичка составляют 1-2% от всех опухолей, встречающихся у мужчин, и 4-10% от всех опухолей урогенитального тракта.
.Они занимают второе место по частоте распространенности среди наиболее распространенных злокачественных опухолей у мужчин в возрасте от 20 до 34 лет. Распространенность составляет 2-3 случая на 100000 мужчин в США и 4-6 случаев на 100000 мужчин в Дании. Распространенность опухолей среди лиц европеоидной расы выше, чем среди лиц других рас. Среди опухолей яичка 95% составляют герминогенные опухоли, и 5% приходится на стромальные опухоли или новообразования из клеток Лейдига.
Классификация рака яичка, разработанная Королевской марсденской клиникой
- Стадия I: Признаков распространения опухоли за пределы яичка нет.
- Стадия IM: Признаков распространения опухоли за пределы яичка нет, но повышено содержание опухолевых маркёров.
- Стадия II: Поражены поддиафрагмальные лимфатические узлы.
- Стадия IIA: Размер опухоли в наибольшем измерении не превышает 2 см.
- Стадия IIB: Размер опухоли в наибольшем измерении равен 2-5 см.
- Стадия IIC: Размер опухоли в наибольшем измерении составляет 5-10 см.
- Стадия IID: Размер опухоли в наибольшем измерении превышает 10 см.
- Стадия III: Поражены над- и лоддиафрагмальные лимфатические узлы; Поражены лимфатические узлы брюшной полости: пункты а, b, с — как выше; Поражены медиастинапьные лимфатические узлы М+; Поражены шейные лимфатические узлы N+.
- Стадия IV: Метастазы вне лимфатической системы; Поражены лимфатические узлы брюшной полости: пункты а, b, с — как выше; Поражены медиастинальные или шейные лимфатические узлы , как при III стадии; Метастазы в лёгких: L1 — менее трёх метастазов; L2 — множественные метастазы размером менее 2 см; L3 — множественные метастазы размером более 2 см; Метастазы в печени Н+; Метастазы в других органах (указать).
Причины опухолей яичка
Причины опухолей яичка неизвестны. К предполагающим факторам относят неопущение яичка и дисгенез. Примерно 4-12% опухолей обнаруживают у лиц с крипторхизмом, и неопущенное яичко имеет риск развития злокачественных опухолей в 20-30 раз выше по сравнению с нормально опущенным яичком. С другой стороны, почти 20% тестикулярных опухолей, ассоциированных с крипторхизмом, обнаруживаются в другом, опущенном в мошонку яичке. Возможно, этиологическим фактом развития опухоли в таких случаях становится тестикулярный дисгенез. Хотя травма считается одним из факторов развития опухолей яичка, достаточно убедительных причинно-следственных связей установлено не было. Скорее, травма заставляет обратить внимание на состояние яичка и помогает обнаружить присутствие опухоли. Наследственная предрасположенность прослеживается у 1-2% пациентов. Повышение риска развития тестикулярных опухолей отмечено у пациентов с синдромами Дауна и Кляйнфельтера, а также при пренатальном лечении эстрогенами.
Для пациентов с раком яичка нехарактерна двусторонняя гинекомастия. Обычно она ассоциирована с продукцией чХГ трофобластическими элементами опухоли. чХГ воздействует на клетки Лейдига и стимулирует продукцию эстрогенов, избыточную относительно продукции тестостерона, что приводит к нарушению баланса «эстрогены/андроген» и развитию гинекомастии. Кроме того, трофобластическая ткань в некоторых видах опухолей может превращать предшественники эстрогенов в эстрогены.
Опухоли из терминальных клеток
Из всех герминогенных опухолей в 33-50% случаев наблюдаются семиномы. Они состоят из круглых крупных клеток с большим количеством цитоплазмы, значительным ядром и крупными ядрышками. Клетки соединены в тяжи и скопления, располагающиеся в тонкой сети стромальной соединительной ткани. Опухоли из эмбриональных клеток составляют 20-33% герминогенных опухолей. Эти опухоли включают в себя новообразования различного гистологического строения из кубовидных плеоморфических клеток. Одной из распространенных опухолей этой группы является опухоль эндодермального синуса (опухоль желточного мешка) — герминогенная опухоль, наиболее часто встречающаяся у мальчиков. При помощи иммуногистохимических методик в эмбриональных клетках обнаруживается альфа-фетопротеин. Примерно 10% герминогенных опухолей составляют тератомы, которые состоят из высокодифференцированных клеток трех герминогенных слоев. Если один из тератоидных элементов или более являются злокачественными или имеется смешанное с эмбриональными клетками строение, применяют термин «тератокарцинома». Эти опухоли составляют от 1/10 до 1/3 герминогенных опухолей. Хориокарцинома является наиболее редкой герминогенной опухолью (2%) и состоит из скоплений крупных полиморфных синцитио-трофобластных клеток с множественными ядрами. Чистые хориокарциномы встречаются крайне редко, однако многие опухоли яичка содержат единичные трофобластические гигантские клетки. Иммуногистохимические исследования этих опухолевых клеток свидетельствуют о том, что они являются источником чХГ.
Опухоли из клеток Лейдига
Опухоли из клеток Лейдига (интерстициальных клеток) встречаются нечасто. В большинстве случаев эти новообразования являются доброкачественными и состоят из слоев овальных или полигональных клеток, составляющих дольки, разделенные тонкими листками соединительной ткани. Злокачественные опухоли из клеток Лейдига диссеменируют как по лимфатическим, так и по венозным сосудам, самые ранние метастазы обнаруживаются в регионарных лимфоузлах, в дальнейшем метастазы появляются в печени, легких и костях.
Симптомы и признаки опухолей яичка
- Герминогенные опухоли. Тестикулярные опухоли обнаруживаются как безболезненное увеличение яичка и сопровождаются ощущением распирания или тяжести в мошонке. Примерно 80% пациентов предъявляют жалобы на наличие опухоли яичка или его увеличение, в то время как только 25% пациентов жалуются на боль или повышенную чувствительность в области яичка. Примерно 6-25% пациентов указывают на травму в анамнезе, которая привлекла их внимание к объемному образованию яичка. Гинекомастия может изначально присутствовать у 2-4% мужчин, в дальнейшем развиваться еще у 10%. Симптомы, указывающие на наличие отдаленных метастазов, такие как боли в спине, боли в костях, боли в животе, увеличение паховых лимфоузлов, неврологическая дисфункция присутствуют у 5-10% больных. При осмотре выявляется опухоль яичка или его диффузное увеличение. У 5-10% больных опухоль может сопровождаться гидроцеле. При отдаленных метастазах может обнаруживаться увеличение надключичных и ретроперитонеальных лимфоузлов.
- Опухоли из клеток Лейдига. У детей наличие опухоли из клеток Лейдига может проявляться преждевременным половым развитием, с быстрым линейным ростом и развитием вторичных половых признаков. У взрослых признаком этой опухоли обычно является увеличение яичка и, в некоторых случаях, гинекомастия. У пациентов с этим видом опухоли может быть снижение либидо.
Лабораторные особенности
- Герминогенные опухоли. У каждого пациента с новообразованием яичка необходимо определять опухолевые маркеры чХГ и альфа-фетопротеин. чХГ обнаруживается у 5-10% мужчин с семиномами, примерно у половины пациентов с тератокарциномами или карциномами из эмбриональных клеток, и у всех больных с хориокарциномами. чХГ нужно определять по концентрации бета-субъединицы или другими высокочувствительными иммунными методами. Повышенные концентрации альфа-фетопротеина обнаруживаются в крови почти 70% пациентов с несеминомными опухолями гермино-генного происхождения. Среди пациентов с несеминомами оба маркера повышены у 50% мужчин, а один из этих маркеров — у 85%. Эти показатели могут быть также использованы для мониторинга эффективности лечения.
- Опухоли из клеток Лейдига. Повышены концентрации ДГЭА-С в крови и 17-кетостероидов в моче. Могут быть повышены концентрации эстрогенов как в крови, так и в моче. Концентрации тестостерона находятся в пределах физиологических значений или имеется тенденция к снижению.
Визуализация
При визуализации опухолей небольших размеров применяется ультрасонография. В зависимости от вида опухоли и ее клинических проявлений может потребоваться исключение отдаленных метастазов, для чего проводят КТ органов грудной клетки и брюшной полости или другие радиологические исследования.
Дифференциальный диагноз опухолей яичка
Опухоли яичка могут быть ошибочно приняты за эпидидимит или эпидидимо-орхит. В воспалительную реакцию при эпидидимите вовлекается и семенной канатик. Поэтому при пальпации в острой стадии заболевания уплотнены и чувствительны при осмотре как семенной канатик, так и эпидидимис. В дифференциальной диагностике опухоли и эпидидимита также помогают пиурия и лихорадка. Так как гидроцеле часто сопутствует опухоли яичка, яичко должно быть тщательно повторно осмотрено после аспирации гидроцеле.
К другим состояниям, которые могут быть приняты за опухоль яичка, относятся паховая грыжа, гематоцеле, гематома, перекрут, сперматоцеле, варикоцеле, (редко) саркоидоз, туберкулез и сифилитическая гумма. Ультразвуковое исследование помогает отличить опухоль яичка от экстратестикулярных заболеваний, таких как острый или хронический эпидидимит, сперматоцеле или гидроцеле.
У пациентов с врожденной дисфункцией коры надпочечника доброкачественные опухоли из клеток Лейдига следует отличать от эктопических вторичных опухолей надпочечника. Эктопическая ткань надпочечника может обнаруживаться в области яичек, так как яички и надпочечники происходят из одного зародышевого источника. Эта эктопическая ткань может увеличиваться под влиянием АКТГ у больных с ВДКН или болезнью Кушинга. Эктопические опухоли надпочечников обычно бывают двусторонними, в то время как опухоль из клеток Лейдига обычно односторонняя. При обоих заболеваниях могут обнаруживаться повышенные концентрации 17-кетостероидов в моче и ДГЭА-С в крови, а также повышенные концентрации эстрогенов в крови и моче. Тем не менее после введения дексаметазона у больных с врожденной дисфункцией коры надпочечников и болезнью Кушинга отмечается уменьшение концентраций 17-кетостероидов, ДГЭА-С и эстрогенов, равно как и уменьшение размеров новообразования.
Лечение опухолей яичка
Опухоли из терминальных клеток
Семиномы достаточно радиочувствительны, и поэтому обычно после орхиэктомии проводят конвекционное облучение пахово-подзводшных и пара-аортальных лимфоузлов в дозе 20-40 Гр. Если выявляется поражение лимфоузлов выше диафрагмы, дополнительно проводится облучение всей брюшной полости и — профилактически — облучение медиастинальных и надключичных лимфоузлов. При широко распространенном метастазировании применяют комбинацию радиотерапии и химиотерапии, особенно алкилированными препаратами.
При несеминомных опухолях проводят орхиэктомию, удаление ретроперитонеальных лимфоузлов и, если необходимо, радиотерапию или химиотерапию (или и то, и другое). Хотя есть опыт применения многих медикаментозных препаратов, в настоящее время наиболее предпочтительным считается применение комбинации этопозида, блеомицина и цисплатина. На фоне лечения этими препаратами у пациентов отслеживают концентрации чХГ и альфа-фетопротеина.
Опухоли из клеток Лейдига
При доброкачественных опухолях из клеток Лейдига выполняют одностороннюю орхиэктомию. При злокачественных опухолях объективная ремиссия наблюдается после лечения митотаном.
Наблюдение и прогноз
Опухоли из терминальных клеток
У пациентов с семиномами без отдаленных метастазов выживаемость через 5 лет составляет 98-100%. При поражении лимфоузлов ниже диафрагмы также прогноз благоприятный, выживаемость через 5 лет 80-85%. При распространенном варианте заболевания — при поражении лимфоузлов выше диафрагмы или при диссеминированном поражении — выживаемость через 5 лет не более 18%.
Выживаемость пациентов с несеминомными герминогенными опухолями при активном хирургическом лечении и комбинированной химиотерапии варьирует по данным разных авторов от 20 до 60-90%.
Опухоли из клеток Лейдига
Удаление доброкачественной опухоли приводит к регрессии феминизации у взрослых или прекращению преждевременного полового развития у детей. При злокачественных опухолях прогноз неблагоприятный, большинство пациентов проживают не более 2 лет после установления диагноза.
www.sweli.ru
Рак яичка у мужчин: симптомы, современные методы лечения
Раком яичек (или тестикул) называют злокачественное новообразование, образующееся из клеток половых желез мужчины. Чаще такие опухоли выявляются у молодых людей до 35-40 лет или подростков. По данным статистики среди всех раковых заболеваний доля этих злокачественных новообразований составляет около 2 %, а основное коварство этого опасного недуга заключается в его быстром прогрессировании. Именно поэтому для каждого мужчины крайне важно внимательно относиться к своему здоровью и вовремя замечать признаки, указывающие на возможное поражение опухолью яичек.
В этой статье мы ознакомим вас с основными причинами, разновидностями, симптомами и методиками диагностики и лечения рака яичек. Эта информация поможет вовремя заподозрить развитие заболевания и начать борьбу с опухолью.
Причины
 Курение и употребление алкоголя повышают риск развития рака яичка.
Курение и употребление алкоголя повышают риск развития рака яичка.Точные причины развития злокачественной опухоли яичек пока неизвестны, но онкологи выделяют ряд предрасполагающих факторов, которые способствуют появлению новообразования:
- наследственность (наличие рака яичка у деда, отца, брата);
- крипторхизм;
- доброкачественная тератома;
- травмы мошонки;
- гинекомастия;
- бесплодие;
- гипогонадизм;
- синдром Клайнфельтера;
- вредные привычки (курение, алкоголизм, употребление марихуаны);
- ВИЧ-инфекция;
- перенесенная с осложнениями (например, орхитом) в детстве свинка;
- телосложение (высокие и худощавые мужчины болеют чаще);
- воздействие вредных внешних факторов: радиации, высоких температур, паров углеводородов, нефти и др.;
- отсутствие регулярного секса;
- ранее проведенные операции по поводу удаления раковой опухоли яичка.
По мнению специалистов, рак яичка в 10 раз чаще выявляется у мужчин с крипторхизмом. А по данным статистики это заболевание в 5 раз чаще наблюдается у жителей Европы (особенно в Скандинавии и Германии) и реже встречается среди жителей Африки и Азии.
Классификация и стадии
Около 95 % опухолей яичка начинают свой рост из герминогенных клеток (т. е. из тех, из которых формируются сперматозоиды) и называются герминогенными. Их разделяют на два типа:
- семиномные – около 40 %;
- несеминомные опухоли – около 60 %.
Семиномные опухоли образуются из герминогенных клеток на ранней стадии их развития. А несеминомные могут начинать свой рост из различных типов клеток и состоять из нескольких их видов. Они растут быстрее, чем семиномные.
К несеминомным опухолям яичка относятся:
- злокачественная тератома – растет из герминогенных клеток, которые внутри яичка дифференцируются в мышечную, нервную или хрящевую ткань;
- эмбриональный рак – растет из созревших герминогенных клеток;
- хориокарцинома – структура такой опухоли схожа с плацентой, выявляется редко и относится к высокозлокачественным опухолям;
- новообразование желточного мешка – растет из клеток присутствующего у эмбриона желточного мешка.
Остальные раковые опухоли яичка являются негерминогенными (т. е. образующимися из стромы яичка) или смешанными. К негерминогенным новообразованиям относят такие разновидности:
- саркома;
- сертолиома;
- лейдигома.
Специалисты выделяют такие стадии ракового процесса при поражении яичка:
- I – новообразование ограничено пределами яичка и нет признаков метастазирования в лимфоузлы и другие органы;
- II – новообразование ограничено пределами яичка, есть метастазы в забрюшинных лимфатических узлах, в отдаленных органах метастазы не выявляются;
- III – опухоль распространяется за пределы яичка, метастазы присутствуют в регионарных лимфатических узлах и отдаленных органах (легких, почках, печени, головном мозге).
Симптомы
Как правило, первым признаком рака яичка становится уплотнение железы. При ее прощупывании обнаруживается безболезненный узелок, а у четверти мужчин наблюдается появление ощущений дискомфорта, тяжести или болезненности в пораженном яичке или мошонке. Иногда присутствует тупая боль внизу живота. Все эти начальные признаки рака яичка неспецифичны и напоминают симптомы острого орхоэпидидимита.
Позднее у мужчины появляются другие симптомы заболевания:
- увеличение яичка в размерах;
- боли в паху;
- изменение текстуры яичка (мягкое или твердое);
- утрата тактильной чувствительности в яичке;
- изменения струи мочи.
По мере роста опухоли у мужчины появляются общеонкологические симптомы:
- ухудшение аппетита;
- тошнота;
- резкая утрата веса;
- быстрая утомляемость;
- вялость;
- повышение температуры и др.
Другие симптомы рака яичка связаны с метастазированием опухоли:
- при поражении кишечника – признаки кишечной непроходимости;
- при поражении забрюшинных лимфоузлов и сдавлении нервных корешков – боли в пояснице;
- при поражении нижней полой вены и лимфатических путей – отеки ног;
- при поражении мочеточников – гидронефроз и признаки почечной недостаточности;
- при поражении лимфоузлов средостения – одышка и кашель.
При негерминогенных раковых опухолях яичка у мужчины могут появляться гормональные нарушения. Они приводят к появлению следующих симптомов:
- избыточный рост волос на лице и теле;
- увеличение и незначительная болезненность молочных желез;
- частые эрекции;
- мутация голоса;
- снижение либидо;
- импотенция.
Диагностика
 Регулярное самообследование (пальпация) мошонки поможет мужчине выявить заболевание на начальной стадии.
Регулярное самообследование (пальпация) мошонки поможет мужчине выявить заболевание на начальной стадии.Первые признаки рака яичка могут никак себя не проявлять, но мужчина может выявить их сам, проводя регулярное самообследование:
- осмотреть мошонку перед зеркалом – на ней не должно быть участков покраснений или припухлостей;
- придерживать яичко четырьмя пальцами, а большим пальцем выполнить его прощупывание – в нем не должно быть уплотнений и узелков, оно должно быть одинаковой консистенции;
- повторить такие же действия на другом яичке.
При выявлении признаков рака яичка следует незамедлительно обратиться к врачу для более детального обследования. Для этого больному могут назначаться следующие виды диагностических исследований:
- УЗИ мошонки – позволяет выявить опухоль, ее место локализации, размеры и степень инвазии;
- диафаноскопия – просвечивание тканей пучком света позволяет отличить новообразование от гидроцеле, кисты придатка и сперматоцеле;
- КТ – позволяет выявить опухоль, ее место локализации, размеры и степень инвазии;
- рентгеноконтрастные исследования – позволяют выявить опухоль, ее место локализации, размеры и степень инвазии;
- МРТ – позволяет определить тип опухоли (семинома или несеминома);
- анализ на сывороточные онкомаркеры (ХГЧ, АФП, ПЩФ и ЛДГ) – такие исследования достоверны только в половине случаев;
- биопсия яичка и морфологическое исследование тканей биоптата – позволяют установить тип опухолевых клеток.
Для выявления метастазов могут назначаться такие виды исследований:
- рентгенография грудной клетки;
- остеосцинтиграфия;
- КТ и МРТ головного мозга.
Лечение
Тактика лечения рака яичка определяется стадией опухолевого процесса и гистологическим видом опухоли. Основным способом борьбы с новообразованием является его хирургическое удаление, а дополнительными – лучевая и химиотерапия. Стандартом хирургического лечения рака яичка является радикальная орхэктомия, которая при необходимости дополняется лимфаденэктомией. Возможность выполнения органосохраняющих вмешательств рассматривается только при возможности сохранения железы (на начальных стадиях).
При семиногенных опухолях на I-II стадии после выполнения орхэктомии больному назначается лучевая терапия лимфоузлов. А при более распространенном раковом процессе рекомендуется химиотерапия и забрюшинная лимфодиссекция. Такое вмешательство может выполняться традиционно или при помощи лапароскопического оборудования.
При несеминогенных опухолях на II стадии рекомендуется выполнение орхэктомии, а малоэффективная при таких новообразованиях лучевая терапия не назначается. Для уничтожения раковых клеток и профилактики повторного появления опухоли больному назначается химиотерапия и удаление забрюшинных лимфоузлов (иногда такое вмешательство может рекомендоваться только по результатам химиотерапии). Кроме этого, таким пациентам рекомендуется более длительное диспансерное наблюдение, т. к. риск появления рецидивов составляет около 20 %.
При III стадии рака яичка больным рекомендуется не только стандартное радикальное хирургическое удаление железы, но и проведение радиолучевого лечения в сочетании с мощными курсами химиотерапии.
В зависимости от стадии ракового процесса и типа опухоли при раке яичка больному может рекомендоваться от одного до четырех курсов химиотерапии. Цитостатики вводятся внутривенно капельно, а продолжительность курса составляет 3 недели. В протокол лечения могут включаться следующие препараты:
- Блеомицин;
- Карбоплатин;
- Винбластин;
- Паклитаксел;
- Цисплатин;
- Этопозид и др.
Для облучения подвздошных и забрюшинных регионарных лимфатических узлов при раке яичка используется дистанционная лучевая терапия. Этот же способ лечения может рекомендоваться больным с отдаленными метастазами (например, в головной мозг).
Такой комплексный подход при лечении рака яичка может вызывать временное или необратимое нарушение детородной функции больного. Именно поэтому врач всегда предупреждает пациента об этих возможных последствиях, а желающим иметь детей мужчинам предлагается криоконсервация спермы.
Прогнозы
Прогнозы при раке яичка зависят от следующих факторов:
- стадия ракового процесса;
- гистотип новообразования;
- правильность и полнота лечения.
При I-II стадии вероятность выздоровления наблюдается у 90-95 % пациентов. На более поздних стадиях при появлении прорастаний опухоли в лимфатические узлы и отдаленных метастазов прогнозы значительно ухудшаются.
Восстановление детородной способности после проведенного лечения наблюдается примерно у половины мужчин. Индивидуально прогнозировать такой исход у каждого больного невозможно и поэтому специалисты рекомендуют пациентам, желающим иметь детей в будущем, делать криоконсервацию спермы.
К какому врачу обратиться
При выявлении уплотнений или узелков в яичке следует обратиться к урологу, который после проведения ряда обследований и появления подозрений на вероятность развития раковой опухоли направит больного к онкологу. Для подтверждения диагноза могут назначаться такие виды исследований: УЗИ, КТ, МРТ, контрастная рентгенография, биопсия с гистологическим анализом тканей биоптата и др.
Рак яичка является опасным заболеванием, обычно оно выявляется у молодых мужчин и подростков. Для его устранения всегда проводится удаление пораженного опухолью яичка, а в качестве дополнительных методов лечения применяется радиолучевая терапия и/или химиотерапия. При начале борьбы с опухолью на ранних стадиях вероятность излечения намного выше.
Первый канал, программа «Жить здорово» с Еленой Малышевой, в рубрике «Про жизнь» разговор о раке яичек:
Рак яичек. Как спасти сына или мужа. Жить здорово! (18.12.2015)Репортаж о раке яичка из научно-клинического центра онкоурологии:
Посмотрите популярные статьи
myfamilydoctor.ru
Опухоль яичка лечим вовремя – живем долго
Опухоль яичка формируется из его же тканей и имеет злокачественный характер. Встречается заболевание в основном у мужчин до тридцати лет. Особенно подвержены развитию данной болезни молодые люди, страдающие в младенчестве крипторхизмом — недуг, при котором яичко даже после рождения малыша не опускается в мошонку, а продолжает оставаться в брюшной полости. Температура в брюшной полости на несколько градусов выше, нежели в мошонке. При заболевании у ребенка это может привести к формированию злокачественного образования в яичке. Рак яичка метастазирует уже на первых стадиях развития. Метастазы в первую очередь попадают в лимфатическую систему организма. Сначала поражаются паховые лимфоузлы, а также те, которые расположенные возле аорты. Затем – более отдаленные органы человека. Опухоль правого яичка и опухоль левого яичка не имеют между собой никакой разницы. Симптомы одни и те же. Диагностика и лечение аналогичные. Отличие возможно, разве что, в степени поражения — одно яичко может больше пострадать, нежели другое. В таком случае врачи, скорее всего, удалят оба яичка.
Опухоль приводит к раку
Классификация заболевания
Опухоли яичек бывают двух типов:
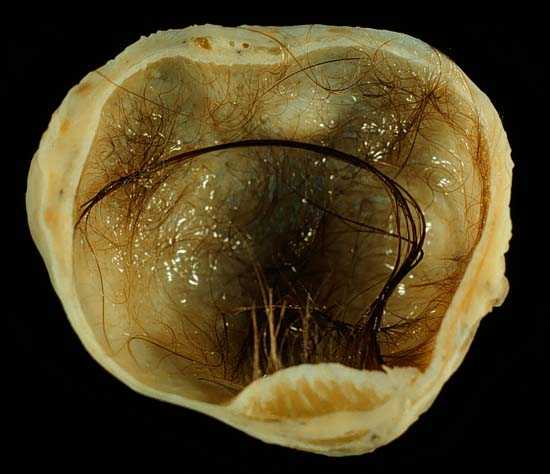
- Герминогенные – произрастающие из эпителия яичка. К ним относятся: семинома, хорионэпителиома, тератобластома, эмбриональный рак.
- Негерминогенные – развивающиеся из основных тканей яичка. Разновидности негерминогенного рака: лейдигома, сертолиома, саркома.
Из двух типов герминогенные опухоли яичка встречаются чаще всего. Наиболее распространенная из них семинома — наблюдается у половины мужчин, страдающих раковым заболеванием яичка. Семинома развивается в виде уплотненного дольчатого узелка. Растёт она в замедленном темпе без кровотечений и некрозов. Метастазы семиномы зачастую поражают сначала лимфоузлы, легкие и кости. Данный вид опухолей подвергается лечению лучше других. Результаты, как правило, очень положительные. Очень важным является умение отличить при обследовании семиному от несеменомных образований. Последним характерны стремительное развитие, излияние крови, отмирание тканей, раннее метастазирование в легкие и печень.
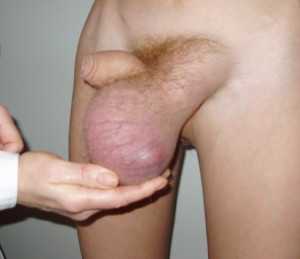
При запущенных заболевания яичко увеличивается до очень больших размеров
Факторы риска
Причин развития опухолей яичек достаточно много. Факторами-предшественниками, увеличивающими риск возникновения данного заболевания, называют следующие:
- Не опущение в мошонку одного или сразу двух яичек резко увеличивает вероятность проявления онкологии в данной области. Если в детстве пациента, страдающего крипторхизмом, прооперировали, и яички переместили в положенное им место (в мошонку), шансы развития онкологии остаются.
- Наследственность, когда кто-то еще из мужчин в семье болел подобным заболеванием.
- Бесплодность мужчины.
- Недоразвитость одного либо обоих яичек (очень маленькие, чересчур мягкие или наоборот – уплотненные), либо присутствие врожденных рубцов на ткани.
- Синдром Клайнфельтера.
- Травмирование яичка.
- Проведенные прежде операции на одном из яичек на предмет его удаления из-за развития онкологии.
Симптомы
У преимущественного числа страдающих данным недугом опухоль развивается безболезненно. Мужчины просто ощущают увеличенное уплотнение в мошонке. При этом пораженное яичко теряет свою чувствительность. У 10% больных боль все же присутствует. Возникает она через излияние крови в саму опухоль. В таких случаях симптомы болезни схожи с острым эпидидимитом и орхитом. Здесь главное – не ошибиться с диагнозом. На более поздних сроках метастазы расползаются уже почти по всему организму. Присутствует боль в животе и спине. Наблюдается анорексия, а в некоторых ситуациях – гинекомастия. Что касается стадий развития рака яичка, то здесь, как и в других видах злокачественных опухолей, все зависит от степени распространенности недуга.
- I стадия – онкологическое новообразование с отсутствующими метастазами.
- II стадия – метастазирование происходит в ближайшие области лимфатический системы – пах и брюшную полость.
- III стадия – проникновение метастазов в отдаленные районы лимфатической системы, а также в иные органы: легкие, печень, кости, головной мозг.
Статистика частоты возникновения болезни
Как говорилось уже выше, развитию опухоли в яичках подвержены в основном мужчины молодого возраста. Но известны также случаи, когда этим заболеванием страдали и пожилые люди. Эскулапы выделяют три пиковых периода проявления недуга на протяжении жизни мужчин: до 10 лет, от 20 до 40 лет и после 60 лет.
Принцип оперативного лечения
Приблизительно 2% от всех злокачественных опухолей составляет именно раковая опухоль. В 20% случаев у мужчин, страдавших в детстве односторонним не опущением яичка, рак развивается и с другой стороны. Ежели яички не опускаются с обеих сторон, вероятность формирования онкологии составляет 30%.
Диагностика опухоли яичка
В первую очередь врачом осуществляется осмотр мошонки. Это уже позволит узнать некую информацию о присутствующей опухоли. Если пациент не неопущением яичек, но при этом его мошонка имеют ассиметричную форму, такое состояние может свидетельствовать о наличии жидкости между слоями яичка. Подобное явление всегда сопровождается опухолью. В таком случае доктор при помощи пункции извлекает данную жидкость, а затем производит пальпацию яичек. Кроме того пациент, болеющий раком яичка, сдает анализ крови на онкомаркеры – белковые вещества альфа-фотопротеин, бета-субъединица хорионического гонадотропина, лактатдегидрогеназа. Повышенный уровень данных веществ в крови свидетельствует о развитии злокачественного образования в яичке. При помощи этих же онкомаркеров осуществляется контроль опухоли после лечения, а также вовремя выявляется рецидив и рост метастазов. Не менее важную роль в исследовании злокачественных образований яичка играет ультразвуковое обследование, позволяющее разглядеть яичко внутри, определить размеры и структуру опухоли. Особенно хорошо применимо УЗИ, когда во время пальпации обнаруженной опухоли в яичке пациент не ощущает боли. Данный метод диагностики способствует отличию образования жидкостной консистенции от опухолей. Чтобы выявить, не пошел ли рост метастазов в лимфатическую систему и легкие, больному назначается компьютерная томография брюшной полости и грудной клетки. Для выявления метастазов в почках и мочевыделительном тракте пациенту внутривенно вводится контрастное вещество и проводится ряд рентгеновских снимков. Этот метод диагностики именуется экскреторная урография. Но более всего достоверную информацию о заболевании сможет дать пункционная биопсия с цитологическим анализом.
Лечение
Лечится опухоль мужских яичек по-разному. Все зависит от формы заболевания и стадии развития. К примеру, семиномы, находящиеся на первой стадии, то есть, еще не имеющие метастазов, ликвидируются посредством обрезания яичка и облучения лимфатических узлов в паху и брюшной полости. Данная методика 95% больных позволяет продолжать жить более пяти лет после лечения. Вторая стадия, когда уже происходит небольшое метастазирование в ближайшие лимфатические узлы, также лечится посредством обрезания больного яичка и облучения пораженных метастазами лимфаузлов. Продолжительность жизни пациентов более пяти лет в данной ситуации насчитывает 90% случаев. При третьей стадии рака яичка кроме хирургического вмешательства и лучевой терапии потребуется и химиотерапия с применением препарата цисплатина. В данном варианте также можно добиться пятилетней выживаемости у 90% больных.
Для раннего выявления опухоли следует периодически заниматься самообследованием
И даже четвертая стадия заболевания при правильном комбинированном лечении позволяет добиться хороших результатов и продлить онкологическим больным жизнь. Что касается несеминомных образований, здесь также применяется оперативное лечение на предмет удаления пораженного яичка. При метастазировании в лимфатическую систему паховой и забрюшинной областей применяется химиотерапия, а также посредством операции из брюшной полости удаляются лимфатические узлы.
Опухоли яичек у детей
Развитием опухолей яичка в основном страдают малыши дошкольного возраста. Новообразования довольно часто врачи обнаруживают уже сразу после рождения крохи, либо же на первом году его жизни. Первым симптомом развития опухоли служит увеличение яичка ребенка. Это новообразование может быть как злокачественным, так и доброкачественным. У совсем маленьких деток опухоль практически никогда не успевает дорасти до больших размеров, потому что родители ее вовремя обнаруживают. Детки постарше уже многое понимают и, обнаружив у себя уплотнение, обычно стесняются показать его родителям или врачу. Из-за этого вовремя необследованная опухоль довольно часто достигает больших размеров. Многие родители часто опухоль путают с водянкой яичка, и потому не обращаются к врачу. Их сын живет так довольно долго. За это время новообразование может вырасти до таких размеров, что уже при осмотре врач не всегда способен обнаружить в нем яичко. Опухоль у детей, как правило, развивается достаточно не быстро. Ее рост может сопровождаться водянкой яичка и семенных протоков. Общая симптоматика не проявляется, рост метастазов наблюдается изредка и на более поздних сроках развития болезни. Только на последних стадиях могут возникнуть признаки, свидетельствующие о злокачественном характере новообразования у детей. Среди причин, провоцирующих развитие онкологии яичка у детей, наибольшего внимания требуют врожденные пороки, травмы и дисфункция эндокринной системы. По гистологическому строению у детей преобладает эмбриональный рак, тератома, лейдигома, совокупные образования с фрагментами саркомы, карциномы и хорионэпителиомы. Основной принцип лечения детского типа заболевания – удаление яичка путем хирургического вмешательства и высокая перевязка семенного канала. Данная операция не является сложной. Но затруднить ситуацию может подозрение распространения болезни на лимфатические узлы в брюшной полости, вследствие чего требуется их удаление. Облучение лимфатических узлов, локализирующихся близко к опухоли, способно прекратить метастазирование рака. В послеоперационный период необходимо скрупулезно следить за гигиеной паховой области и промежности, чтобы предотвратить загрязнение и инфицирование раны. Во всем остальном не требуется никаких особых манипуляций. Больные и дальше могут вести свой привычной образ жизни.
Прогноз
Чем раньше произойдет обнаружение и обследование опухоли яичка, тем эффективней будет лечение и больше шансов добиться положительных результатов. Продолжение жизни на пять и более лет в этом варианте насчитывается в среднем у 90% больных. Если же присутствуют метастазы, выживаемость сокращается до 72% онкобольных.
Неправильно поставленный диагноз, позднее обращение к врачу, игнорирование обследования яичек может привести к разрушительным последствиям, сопровождающимся летальным исходом.
Профилактика
Чтобы предостеречь развитие опухолей в яичках, нужно: — вовремя диагностировать и излечить крипторхизм; — в случае травмирования и атрофии тканей яичка своевременно их удалить; — регулярно проводить самостоятельный осмотр половых органов. Особенно это касается тех, у кого диагностированы гипоплазия яичка или его травма. Обследовать яички лучше в положении лежа, когда мошонка полностью расслаблена. Делать это следует указательным, средним и большим пальцами. При этом фиксировать любые малейшие изменения, которые вы заметили. httpv://www.youtube.com/watch?v=BQkG0xfm9eE Заметим, что нормальное здоровое яичко должно быть овальным, плотным и гладким, 4-5 см длиной и 2-3 см шириной. Без врача не обойтись, если:
- у Вас увеличилось одно яичко
- при касании Вы испытываете боль
- прощупывается бугорок, которого раньше не было
- стала ощущаться тяжесть в мошонке
- появились боли внизу живота или в паху
- моча стала окрашиваться кровью
- увеличились грудные железы
Запишитесь к врачу прямо сейчас и не откладывайте проблему на потом.
tvoyaurologia.ru
Опухоль яичка у мужчин
Новообразования яичка и придатка у мужчин происходит из собственных тканей, очень часто имеет характер злокачественных. Чаще бывает у мужчин детородного возраста. Существует четкая взаимосвязь между не опущением яичка в младенчестве и возможным развитием опухоли. Это объясняется высокой температурой брюшной полости, где яичко находится до его опускания в мошонку. Злокачественные новообразования довольно агрессивны, метастазы дают очень рано. Первыми страдают близлежащие лимфатические узлы. Топографической разницы между поражением левого или правого яичка не существует. Причины, симптомы, тактика лечения ни чем не отличаются. Отличительной чертой может быть лишь стадия, на которой находится опухоль. Как правило, приходится прибегать к удалению обеих яичек.
Классификация новообразований
Существуют герминогенные опухоли яичка, которые берут рост из эпителиальных клеток органа. Это семиномы, хорионэпителиомы, тератобластомы.
А также негерминогенные, происходящие из других тканей. Это лейдигомы, сертолиомы, саркомы.
Герминогенные опухоли яичка занимают преобладающее количество всех опухолей. Такое новообразование как семинома, бывает у 50% мужчин заболевших раком. Это плотный дольчатый узел, спаянный с окружающими тканями. Растет довольно медленно, не кровоточит. Метастазы определяются в легких, костях. На терапию откликается очень хорошо. Главное правильно подойти к диагностике, установлению правильного гистологического диагноза. Клинически остальные опухоли быстро дают метастазы в печень, часто возникают кровотечения, некрозы.
Что способствует возникновению новообразований?
С уверенностью назвать причины возникновения заболевания нельзя, но предрасполагающие моменты, выделить, возможно. Факторы риска:
- Чаще бывает у мужчин астенического телосложения;
- Предшествующая опухоль левого или правого яичка в анамнезе;
- Больные инфицированные ВИЧ;
- Принадлежность мужчин к европеоидной расе увеличивает шансы заболеть в несколько раз, тогда как у других рас эта вероятность намного снижается;
- Наличие крипторхизма или позднего опущения яичка;
- Частые травмы мошонки и яичек;
- Заболевания эндокринной системы;
- Лечение других форм рака с помощью лучевой терапии;
- Наследственная предрасположенность;
- Недоразвитие внутренних половых органов у мужчин;
- Большое количество родинок ( могут быть злокачественными);
- Раннее начало полового созревания;
- Бесплодие у мужчин;
- Малоподвижный образ жизни;
- Ношение очень тесного нижнего белья;
- Травмы придатка яичек;
- Табакокурение на протяжении длительного периода;
- Гипоспадия — неправильное расположение уретры, ниже нормального расположения;
- Работа с вредными веществами.
Причины развития данной патологии многогранны.
Проявление заболевания
Симптомы проявляются, когда опухоль начинает пальпироваться самим больным. Они замечают, что мошонка стала большего размера, прощупывается плотное образование. Иногда они болят, а иногда вообще не беспокоят больного.
Болезнь имеет как местные, так и общие симптомы к которым относятся:
- Повышение температуры тела до субфебрильных цифр;
- Плохой аппетит;
- Беспричинная потеря веса за короткий промежуток времени;
- Быстрая утомляемость;
- Головная боль;
- Резкие смены настроения.
Чем сильнее запущен процесс, тем больше нарастают симптомы, появляются дыхательные расстройства при метастазах в легкие, боли в спине или животе. Половое влечение у мужчин пропадает. Могут увеличиваться грудные железы, быть болезненными. При метастазах в печень появляется желтушность кожных покровов, болезненность в правом подреберье.
При повреждении опухолью придатка будут свидетельствовать такие признаки:
- Пальпаторно определяется плотный, болезненный тяж;
- Орган деформирован;
- Яичко увеличено в размерах;
- Боли внизу живота;
- Увеличенные паховые лимфатические узлы;
- Затруднение дыхания.
При этом может наблюдаться изменение внешнего вида больного из-за эндокринных нарушений.
Проведение диагностики
При малейшем подозрении на наличие опухоли нужно обратиться за помощью к специалисту. Он проведет наружный осмотр, пальпацию. Уже на этих этапах можно заподозрить наличие рака. При этом определяется плотное, болезненное образование. Обязательно производят пальпация лимфатических узлов.
После проведения осмотра, пациенту нужно пройти ряд дополнительных методов исследования. К ним относятся:
- Ультразвуковое исследование яичек позволит визуализировать опухоль, определить ее размеры;
- Магнитный томограф для определения возможных метастазов, структуры самого образования;
- Гистологическое исследование проводят обычно после оперативного вмешательства и удаления яичка, так как биопсия этого органа не представляется возможной из-за высокого риска гематогенного разноса опухолевых клеток;
Наряду с проведением инструментальных методов исследования, проводят диагностику на специфические опухолевые клетки – маркеры опухоли. По их значениям можно косвенно судить об онкологическом процессе, росте опухоли. Наиболее информативными являются следующие маркеры:
- Альфа фетопротеин в норме должен быть меньше 15 нг/мл;
- Лактатдегидрогеназа;
- Хориогонадотропин человеческий.
Фетопротеин повышается практически всегда при наличии новообразования. ЛДГ повышается незначительно. Существуют целые таблицы, по которым оценивают результаты анализов.
Лечение
Терапия обязательно должна быть комплексной, включать в себя как хирургические методы, так и лучевую и химиотерапию.
Обычно независимо от стадии опухолевого процесса производят удаление левого либо правого яичка, с последующим облучением и назначением медикаментов. При поражении лимфатических узлов производят и их удаление.
Что же влияет на успешность лечения? Каковы причины?
Можно выделить несколько главных моментов успешного лечения:
- Раннее начало лечения, прогноз благоприятный, лишь один больной из десяти погибает;
- Последующие стадии при выявлении метастазов излечить невозможно, лишь половина проживает пять лет;
- При планировании отцовства нужно законсервировать биологический материал.
Новообразования в детском возрасте
Чаще подвержены дети дошкольники. Многие опухоли удается обнаружить при осмотре малыша в роддоме или при патронаже, в первый год. Яичко при этом увеличено в размере.
Опухоли могут носить как злокачественный, так и доброкачественный характер. Растут они медленно, но в запущенных случаях, из-за возникновения водянки, нет возможности пропальпировать яичко. Своевременная диагностика позволяет удачно проводить лечение.
Профилактические меры
При наличии крипторхизма его нужно своевременно диагностировать, принять меря для его устранения. Если произошла травма, и нет возможности сохранить орган, его необходимо удалить. Регулярно проводить самоосмотр. Это производится лежа на спине. Делается это с помощью трех пальцев правой руки по часовой стрелке. Пальпацию нужно производить бережно, отмечать любые изменения в структуре тканей. Здоровый орган должен быть овальной формы, гладкий при ощупывании, безболезненный.
Какие причины заставят волноваться и пойти к врачу?
- Увеличение яичка;
- Болезненность при пальпации;
- Определяются неровности на поверхности яичка;
- Тянущие боли в животе или паху;
- Увеличение грудных желез;
- Наличие крови в моче.
Придерживаясь этих нехитрых правил, вы сможете обезопасить себя, на ранних стадиях обнаружить опухоль. Но полностью быть уверенным, что вы не заболеете невозможно. Но можно попытаться это сделать, своевременно проходя обследования, не допуская хронических болезней мочеполовой системы, ведя здоровый и активный образ жизни.
rak03.ru