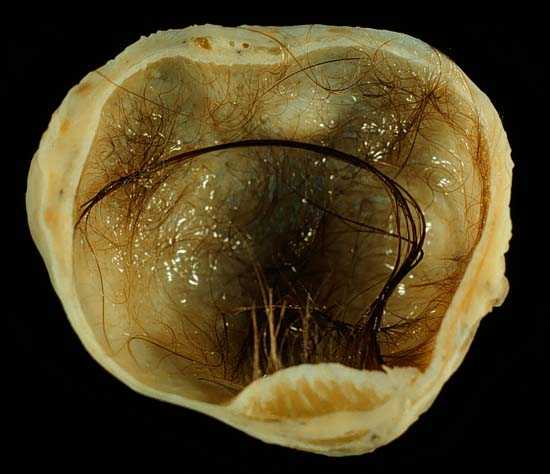
Кисты и кистомы яичников
Кистома яичника
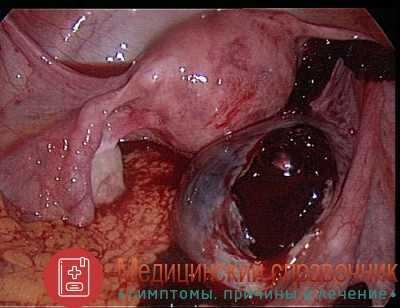
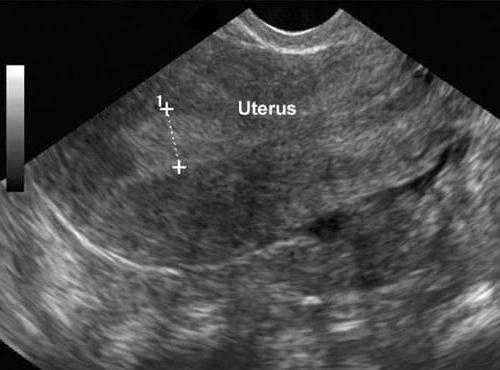
Кистома яичника – истинная опухоль яичника, развивающаяся из эпителиальных тканей и обладающая пролиферативным ростом. На ранних стадиях кистома яичника протекает бессимптомно; со временем может развиваться увеличение размеров живота, чувство распирания, тянущие боли, дизурические расстройства, нарушение дефекации. Диагностика включает проведение гинекологического осмотра, УЗИ органов малого таза и брюшной полости, анализа онкомаркера рака яичника (СА-125), лапароскопии. Осложнениями кистомы яичника могут служить процессы озлокачествления, некроз, перфорация, кровоизлияние, перекрут ножки опухоли, сдавление соседних органов. Лечение кистомы яичника строго оперативное. Прогноз определяется гистологической структурой образования.
Кистома яичника, наряду с фибромой матки, принадлежат к наиболее часто встречающимся опухолям женской половой системы. Кистомы относятся к доброкачественным опухолям яичников, однако нередко бывают склонны к вторичной малигнизации. Отличительной чертой кистомы яичника служит быстрый пролиферативный рост, поэтому она нередко достигает больших размеров. Кистома яичника может развиваться на основе ранее существовавшей кисты яичника. Кистома соединяется с яичником посредством анатомической ножки, в которую входят связки (подвешивающая, часть широкой, собственная связка яичника), маточные и яичниковые артерии, нервы и лимфатические сосуды.
Виды кистом яиников
Современная гинекология классифицирует кистомы яичника с учетом типа течения, характера содержимого, выстилки их полости, локализации. По типу течения кистомы яичника могут быть доброкачественные, пролиферирующие (пограничные) и малигнизированные. Доброкачественные кистомы яичника с течением времени могут превратиться в пролиферирующие, а затем - в злокачественные. По содержимому принято выделять кистомы яичников серозного и муцинозного характера.
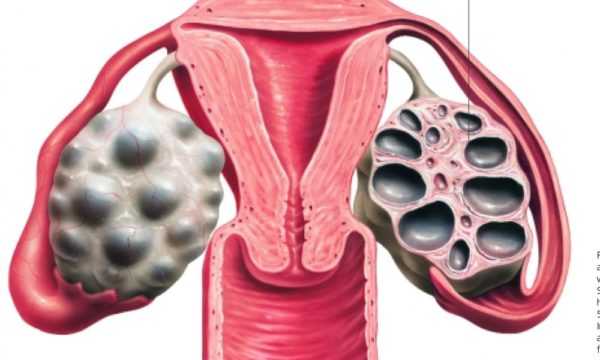
Серозные кистомы выстланы трубным или поверхностным эпителием яичника, заполнены прозрачной серозной жидкостью соломенного цвета. Чаще они однокамерные, могут увеличиваться до 30 и более сантиметров в диаметре. Обычно выявляются у женщин 40-50 лет. Злокачественное перерождение пролиферирующих серозных кистом яичника встречается у 10-15% пациенток.
Чаще в гинекологии встречаются муцинозные (псевдомуцинозные) кистомы яичника, имеющие эпителиальную выстилку, напоминающую клетки шеечного канала. Муцинозные кистомы яичника, как правило, многокамерные, содержат слизеподобный секрет. Могут диагностироваться у женщин в любом возрастном периоде, но все же чаще определяются в постменопаузе. Муцинозные кистомы яичника реже подвержены озлокачествлению (в 3-5% случаев).
По характеру выстилки полости различаются гландулярные (железистые), мезонефроидные, цилиоэпителиальные (гладкостенные), эндометриоидные, папиллярные кистомы яичника. Кистомы яичника могут развиваться на одном яичнике (односторонние) или обоих яичника (двусторонние), иметь одинаковое или различное строение. Муцинозные кистомы чаще поражают один яичник, серозные – оба.
Точно причины образования кистомы яичника не установлены. Замечено, что наибольшая предрасположенность к развитию кистомы отмечается у женщин с нарушениями гормональной функции яичников, отягощенной наследственностью, носителей вируса герпеса II типа и ВПЧ.
В группе риска по развитию кистом яичника также находятся пациентки с хроническими женскими заболеваниями (кольпитом, оофоритом, эндометритом), нерегулярным менструальным циклом, раком молочной железы, перенесшие прерывание беременности, операции на яичниках или внематочную беременность. Вероятность развития кистомы яичника возрастает в пременопаузу и менопаузу. Женщинам с повышенным риском возникновения кистомы яичника показано наблюдение у гинеколога.
Симптомы кистомы яичника
Небольшие по размерам кистомы яичника, как правило, не вызывают субъективных жалоб и расстройств менструального цикла. На ранних этапах кистома яичника, как правило, случайно обнаруживается в ходе планового гинекологического осмотра или обследования в связи с бесплодием.
При достижении большой величины кистома яичника может вызывать различную симптоматику – ноющие и тянущие боли внизу брюшной полости с иррадиацией в паховую или поясничную область, увеличение размеров живота, ощущения тяжести и распирания в животе, нарушения менструального цикла. Сдавление кистомой яичника мочевого пузыря проявляется учащенным мочеиспусканием; толстого кишечника – запорами (иногда поносами); крупных сосудов - отеками ног. При серозных кистомах яичника нередко развивается асцит, гидросальпинкс.
При перекруте ножки кистомы яичника возникают резко выраженные клинические симптомы – пронзительная боль, повышение температуры, тошнота, тахикардия, напряжение мышц брюшной стенки. Физическое перенапряжение, травма живота, неосторожный гинекологический осмотр могут спровоцировать разрыв капсулы кистомы - апоплексию яичника.
Диагностика кистомы яичника
При проведении гинекологического осмотра на кресле пальпаторно определяется наличие опухолевидного образования с анатомической ножкой, лежащего в крестцовой впадине кзади от матки. В зависимости от величины и количества камер кистома яичника имеет эластическую или плотную консистенцию, гладкую поверхность.
Для объективного подтверждения наличия кистомы яичника и определения ее размеров выполняется УЗИ органов малого таза, КТ или МРТ-исследование. Характер кистомы яичника уточняется с помощью исследования крови на онкомаркер СА-125, пункции брюшной полости через задний свод влагалища с цитологическим анализом жидкости. По показаниям выполняются биопсия эндометрия, УЗИ молочных желез.
В процессе диагностики кистому яичника следует дифференцировать от рака яичника, фолликулярной кисты и кисты желтого тела, миомы матки, маточной и внематочной беременности, аднексита, метастатических опухолей желудка, опухолей кишечника и мочевого пузыря. Поэтому дополнительно может потребоваться проведение УЗИ брюшной полости, гастроскопии, рентгенографии желудка, ирригоскопии, консультация гастроэнтеролога, проктолога, уролога.
При обоснованных сомнениях в диагнозе производится диагностическая лапароскопия с биопсией яичника, которая может перейти в лечебную. Заключительный диагноз выставляется после оперативного лечения кистомы яичника с учетом гистологического строения удаленной опухоли.
Независимо от размера и клиники кистомы яичника показана хирургическая тактика. Необходимость удаления кистомы яичника диктуется возможностью ее малигнизации, чрезмерного роста, нарушения работы тазовых органов. В ходе операции производится удаление кистомы, уточнение ее природы, исключается злокачественный процесс. Объем предстоящего вмешательства при кистоме яичника определяется видом, размером опухоли, возрастом женщины, планированием беременности. Операции при кистомах яичников выполняются посредством лапароскопии или лапаротомии.
Для определения объема операции показано проведение срочного интраоперационного гистологического исследования опухолевых тканей. У молодых пациенток при исключении факторов онконастороженности и наличии серозной гладкостенной кистомы возможно выполнение кистэктомии – удаления образования с сохранением овариальной ткани. Серозные папиллярные и муцинозные кистомы у женщин репродуктивного возраста требуют удаления пораженного яичника (оофорэктомии). В постменопаузе оптимальным объемом лечения кистомы яичника является удаление матки методом пангистерэктомии.
В случае перекрута ножки или разрыва капсулы кистомы яичника вмешательство носит экстренный характер. При пограничных или злокачественных кистомах яичника проводится химиотерапия, гормонотерапия, лучевая терапия.
Осложнения кистомы яичника
Наибольшую угрозу для жизни представляет малигнизация кистомы яичника, поэтому ее лечение может быть только оперативным. Кроме того, при физическом напряжении или резких движениях высока вероятность перекручивания ножки кистомы, кровоизлияния в полость или капсулу кистомы яичника.
При гематогенном или лимфогенном заносе инфекции из кишечного тракта содержимое кистомы может нагнаиваться. В случае травмы опухоли или нарушения трофики ее стенок происходит разрыв капсулы кистомы яичника, который сопровождается острейшей болью, внутрибрюшным кровотечением, шоком, потерей сознания, перитонитом.
Разрастании кистомы яичника до гигантских размеров сопровождается функциональными нарушениями со стороны кишечника, мочевого пузыря, кровотока. Осложнения кистомы яичника всегда влекут за собой больший объем операции, чем плановое лечение заболевание.
Профилактика и прогноз при кистоме яичника
Залогом профилактики кистомы яичника являются регулярные осмотры гинеколога и ультразвуковое исследование. Для исключения неблагоприятного фона требуется своевременная терапия хронических воспалительных заболеваний яичников, придатков и матки, грамотный подбор контрацепции, профилактика абортов.
Своевременность выполнения операции обеспечивает выздоровление и благоприятный прогноз. После хирургического лечения кистомы яичника пациенткам требуется наблюдение гинеколога (онкогинеколога), маммолога.
www.krasotaimedicina.ru
Причины, симптомы, лечение кист и кистом яичников
Skip to content
Кисты и кистомы яичников — довольно распространенное явление, требующего повышенного внимания и систематического наблюдения. Опухоли придатков имеют различные размеры, формы, структуру и плотность.
Что такое киста?
Киста представляет собой жидкостное уплотнение, возникшее на фоне гормонального сбоя или сильного воспалительного процесса правого или левого яичника. Классификация заболевания имеет такую разновидность:
- Фолликулярная киста – самая распространенная по интенсивности возникновения. Обычно формируется только в одном яичнике и не принуждает к срочному лечению, потому как симптоматика проявления довольно слабая, практически незаметная. Часто выявляется случайным образом. Если не наступает положительная динамика, и опухоль достигает больших размеров, то проводится медикаментозное лечение или хирургическое вмешательство. Все зависит от степени тяжести болезни и развития ее осложнений.
- Опухоль желтого тела также имеет склонность к рассасыванию или самоустранению. Болевые спазмы проявляются редко, обычно в сочетании с хроническим диагнозом воспалительного характера. Лечение предполагает наблюдение у профессионала. Может развиваться во время беременности, но угрозы здоровью не представляет.
- Параовариальная киста развивается не в самом яичнике, а в соседских связках, отходящих от матки. Причиной возникновения является хроническая форма воспаления придатков (аднексита).
Кистома, в отличие от кисты, более серьезное заболевание, поскольку формируется не за счет накопления жидкости, а по причине роста эпителия яичника клеточным делением. Чаще всего разрастается из обычной кисты правого или левого яичника и может иметь многокамерную структуру. Происхождение кистомы не имеет однозначных обоснований, но содержит ряд сопутствующих факторов. Классификация болезни включает 4 группы кистомных опухолей:
- эпителиальная;
- на фоне гормональной активности;
- соединительнотканные;
- тератомы.
Помимо этого, кистомы различаются, как доброкачественные, злокачественные и пролиферирующие.

Основные виды болезни по качеству делятся на такие категории:
- Серозная кистома предполагает наличие однокамерной опухоли, заполненной ультрафильтратом плазмы. Обычно растет до больших размеров, равных 25 -30 см в диаметре. Риск перехода в онкологическую форму составляет 15% среди женщин возрастной категории 40-45 лет. Поэтому своевременное лечение и регулярное наблюдение у гинеколога – важный аспект сохранения не только здоровья, но и жизни в целом.
- Муцинозная кистома яичника – самое частое опухолевое заболевание в придатках. Могут быть как однокамерными, так и многокамерными эпителиальными капсулами, заполненными слизистым содержимым. Низкий риск перерождения в онкологию — до 5% — чаще всего приходится на женщин, достигших 50-летнего рубежа.
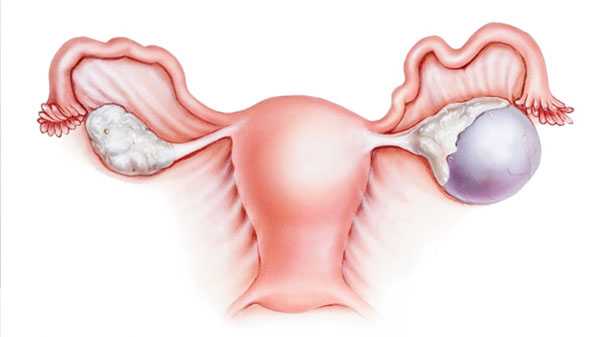
- Кистома правого придатка может возникнуть у молодых девушек и женщин в фазе менопаузы. Женщины в этих возрастных периодах склонны к различным заболеваниям по причине повышенного гормонального дисбаланса. Кистома правого придатка имеет несколько разновидностей: фолликулярная, лютеиновая, серозная, псевдомуцинозная, дермоидная, эндометриоидная. А их происхождение определяется только на фоне сопутствующей кисты правого яичника, перешедшей в хроническую форму.
- Кистома левого яичника имеет такую же структуру, как и у правого. Отличие состоит в довольно высоком риске перерождения в раковую опухоль и величине самого новообразования, достигающего обычно больших размеров.
Также кистомы бывают гландулярные, эндометроидные, папиллярные и цилиоэпителиальные. Несмотря на разную формулировку диагноза, основной опасностью является высокий риск разрыва опухоли в любой момент: при физической нагрузке, травме.
Популярные причины возникновения кист и кистом яичника
Киста яичника как правого, так и левого, возникает на фоне гормонального дисбаланса, что происходит в 85% случаев, при этом 15% приходится на хронические воспаления или другие провокации. Кистома же имеет множество вариантов своего происхождения:
- Возрастная категория. В группу риска попадают, в основном, женщины с угасанием половой функции придатков.
- Частые и многочисленные аборты прямо пропорциональны высокой степени развития кистомы яичника.
- Хронические нарушения работы придатков.
- Наследственная «отягощенность».
- В послеоперационный период может начать формирование кистома оперированного яичника.
- Нарушения менструального цикла.
- Онкология молочных желез.
- Внематочная беременность или замирание плода.
- Вирусные хронические заболевания: герпес, папилломы и прочие.
- Незначительными провокаторами развития кистомы являются вредные привычки и обилие в меню жирных блюд.

Несмотря на то, что и киста и кистома несут в себе некоторую угрозу для здоровья женщины, проявляются они очень слабо, особенно на первых стадиях развития.
Симптоматика кист и кистом правого и левого придатков.
Если киста может сигнализировать болезненностью в нижней части живота, то кистома левого яичника, как и правого, со временем проявляет себя через признаки:
- Бесплодие.
- Тяжесть и вздутие живота.
- Болевой симптом имеет следующий характер: тянущие боли, зависящие от движения и усиливающиеся при половом акте и физической активности.
- Учащенное мочеиспускание, запоры или диарея возникают на фоне опухоли, растущей до определенных размеров, давящей на кишечник и мочевой пузырь.
- Внешне может визуализироваться явная асимметричность живота и отечность нижних конечностей.
- Асцит, повышение температуры тела, тошнота, рвота и резко выраженный болевой синдром характерны для развития осложнений и требуют немедленной помощи доктора.
Для диагностирования этих заболеваний необходимо сдать все необходимые анализы и пройти ультразвуковое обследование. В процессе гинекологического осмотра профессионал способен выявить кистому еще до начала проявления симптомов. Поэтому не следует игнорировать советы доктора по комплексному исследованию организма, поскольку кистома может возникнуть на фоне миомы матки, внематочной беременности или онкологии кишечника и мочевого пузыря.
Лечение кист и кистом придатков
Киста и правого, и левого яичника любого происхождения и характера лечится 3 способами: выжидание, медикаментозное лечение и оперативное вмешательство. Кистома же, в силу высокого риска перерасти в онкологическую форму, требует более радикального подхода к методам лечения. Самым правильным и разумным решением является удаление кистомы хирургическим путем. Это исключает развитие ракового заболевания не только в яичниках, но и в соседних органах брюшной полости. Вид оперативного лечения зависит от размеров самой кистомы и ее особенностей. Важным фактором при выборе операции является и возраст пациентки.
Кистэктомия проводится с целью сохранения самого яичника, чтобы не лишать женщин способности к деторождению. Кистэктомия эффективна при маленьких размерах опухоли и диагностировании серозной кистомы. Папиллярный и муцинозный вид болезни вынуждает удалять не только опухоль, но и яичник. Возрастная категория женщин, достигших менопаузы, подлежит пангистерэктомии — операции по удалению матки, маточных труб и придатков. Переход кистомы в злокачественную опухоль предполагает стандартное лечение онкологических заболеваний: химиотерапию, лучевое и радиационное облучение, гормонотерапию. Ургентные случаи лечения кист и кистом зависят от степени осложнений: разрывов, перекручивания ножки опухоли, которые вызывают острую клинику проявления.
Важно знать! ×aginekolog.ru
Кистома яичников: как проявляется, чем опасна и нужно ли удалять
Кистома яичников занимает второе место по частоте среди опухолевых заболеваний женской репродуктивной системы. Несмотря на доброкачественный характер, она относится к предраковым состояниям. Это связано с ее склонностью к пролиферативному росту и достаточно высоким риском малигнизации (озлокачествления).
Кистома – что это такое?

Кистома является истинной эпителиальной опухолью яичников парамезонефроидного происхождения. Внутренняя полость такого образования выстлана эпителием, заполнена жидкостью или желеобразной субстанцией и может быть многокамерной. Ее стенки состоят из активно размножающихся (пролиферирующих) клеток, что и обеспечивает прогрессирующий рост новообразования. При этом кистомы нередко прорастают в окружающие ткани и могут подвергаться вторичной малигнизации. Быстрый рост опухоли и нарушение ее кровоснабжения становятся причиной развития различных осложнений.
Анатомическая ножка разной толщины и длины связывает кистому с яичником. Она включает листки широкой, собственной и подвешивающей связок яичника, яичниковую и маточную артерии, лимфатические и венозные сосуды, нервы. Ножка обеспечивает кистоме относительную подвижность, а при ее перекруте происходит резкое нарушение кровоснабжения с апоплексией тканей.
Чем отличается киста от кистомы яичника?
К основным признакам кисты относят:
- наличие тонких стенок одинаковой толщины;
- отсутствие внутренней эпителиальной выстилки;
- отсутствие пролиферативного роста, увеличение образования происходит за счет накопления внутри жидкости;
- склонность к раздвиганию (а не прорастанию) тканей;
- практически правильная сферическая форма.
В некоторых случаях происходит трансформация кисты в кистому. Это считается прогностически неблагоприятным признаком, и возникает необходимость операции.
Причины образования
Точные причины появления кистом яичника достоверно неизвестны, поэтому не существует специфической профилактики этого состояния. Предрасполагающими факторами считаются наличие различных заболеваний репродуктивной системы, заражение папилломавирусной и герпетической инфекцией, эндокринные нарушения.
В группе риска по появлению и последующей малигнизации кистомы находятся женщины с нарушением овариально-менструального цикла, имеющие гиперандрогению и склонность к появлению кист яичника. Повторные аборты (в том числе самопроизвольные), внематочная беременность в анамнезе, перенесенные операции на яичниках, хронические воспалительные заболевания придатков – все это также способствует появлению различных новообразований.
Особого внимания требуют женщины с отягощенной наследственностью по опухолям репродуктивной системы и с диагностированным раком молочных желез. Кроме того, риск появления кистом повышается в периоды резкого изменения соотношения половых гормонов: в преклимактерии и вскоре после менархе.
Патогенез новообразований в яичниках до сих пор окончательно не выяснен. Считается, что большую роль играют сдвиги регуляторных механизмов деления клеток, изменения в системе антиоксидантной защиты и свободнорадикального окисления и нарушения иммунной реактивности.
Виды кистом
Согласно МКБ-10, все кистомы имеют код N83 и относятся к невоспалительным поражениям яичника, широкой связки матки и маточной трубы. Но это неоднородная группа, которая включает в себя опухоли с разным клеточным составом и разным риском озлокачествления.
- По характеру содержимого выделяют серозные (заполненные прозрачной жидкостью и ) и муцинозные (слизеобразные) кистомы яичников. Эпителий серозных опухолей сходен с клетками, выстилающими маточные трубы или поверхность яичников. А клетки муцинозных и псевдомуцинозных образований сходны с тканью цервикального канала.
- По типу эпителиальной выстилки внутренней полости кистомы бывают цилиоэпителиальными, железистыми (гландулярными), эндометриоидными, папиллярными (с внутренними сосочковыми разрастаниями), мезонефроидными.
- По типу течения и склонности к малигнизации выделяют доброкачественные, пограничные (пролиферирующие) и злокачественные кистомы. В ряде случаев эти формы являются стадиями развития рака яичника. Доброкачественные и пролиферирующие опухоли являются предраковым состоянием.
- Кистомы могут быть одиночными и множественными, одно- и двусторонними. В некоторых случаях происходит слияние нескольких образований с образованием сложной объемной многокамерной опухоли.
Клиническая картина
Симптоматика при опухолях яичника зависит от размера кистомы, степени компрессии окружающих органов, наличия осложнений. Небольшие новообразования нередко никак себя не проявляют и выявляются лишь при гинекологическом осмотре и обследовании. При этом важно понимать, что склонность к малигнизации не зависит от размера кистомы. И даже небольшая опухоль может быть потенциально опасна, если ее клетки активно пролиферируют.
Кистомы могут давать о себе знать болевым синдромом разной степени выраженности. Женщина может ощущать дискомфорт внизу живота при интимной близости, во время дефекации. Нередко боли носят постоянный ноющий и тянущий характер, локализуются в области матки и отдают в пах или поясницу. Они могут усиливаться при физической нагрузке, после прыжков, бега и быстрой ходьбы.
Женщину может беспокоить ощущение вздутия и распирания. А кистома яичника больших размеров приводит к видимому увеличению живота и может стать причиной прибавки веса. Иногда быстрый рост опухоли даже внешне имитирует беременность. Увеличение живота может быть обусловлено не только значительным объемом кистомы, но и сопутствующим асцитом – накоплением жидкости в брюшной полости.
По мере своего роста опухоль начинает оттеснять и сдавливать соседние органы. При воздействии на мочевой пузырь возникает дизурия с частыми позывами на мочеиспускание, а давление на толстый кишечник приводит к запорам. Возможно затруднение оттока по системе нижней полой вены, что сопровождается отеками ног и провоцирует развитие варикоза ног и половых органов. Нарушение проходимости маточной трубы приводит к гидросальпинксу.
Кистома нередко приводит к нарушениям овариально-менструального цикла и бесплодию у женщин репродуктивного возраста. Новообразование может быть первично выявлено именно на этапе обследования при подготовке к беременности.
Чем опасно образование?
К потенциально опасным для жизни осложнениям кистомы относят:
- разрыв стенки образования;
- перекрут ножки кистомы
- нагноение;
- кровоизлияние в стенки опухоли;
- некроз и апоплексия стенок опухоли.
Развитие любого из этих состояний приводит к синдрому острого живота. Для него характерно появление сильной резкой боли и напряжения мышц передней брюшной стенки, рефлекторное замедление перистальтики кишечника, учащение сердцебиения. Разрыв стенок опухоли приводит к острой кровопотере. А осложненная кистома левого яичника может имитировать аппендицит с развитием аппендикулярного инфильтрата.
При наступлении беременности кистома повышает риск невынашивания и самопроизвольного аборта. Она также может стать причиной нарушения кровоснабжения матки и гипоксии плода на более поздних сроках гестации.
Когда кистома трансформируется в рак?
Кистомы яичников относятся к предраковым заболеваниям. Это связано с достаточно высоким риском их малигнизации (озлокачествления), причем этот процесс практически не зависит от внешних факторов. При раковой трансформации кистома теряет четкость контуров, становится плотной и начинает прорастать в соседние ткани и органы. В малом тазу повышается количество свободной жидкости, возможно обсеменение брюшины островками измененных клеток. Малигнизация опухоли подтверждается лишь при гистологическом исследовании тканей удаленного образования. При этом даже при отсутствии внешних признаков озлокачествления кистомы в толще ее тканей могут быть выявлены группы раковых клеток.
Для определения риска малигнизации в крови определяют наличие опухолевых маркеров. Их появление связано с нарушениями на уровне лектин-глипокротеиновой системы. На поверхности склонных к малоконтролируемой пролиферации клетках кистом накапливается повышенное количество рецепторов к лектинам. Так называют особые белки неиммунного происхождения, которые связываются с различными углеводными цепочками и образуют глипопротеины. Они отвечают за взаимное «узнавание» соседних клеток, образование межклеточных связей и адгезию отдельных клеток к поверхности тканей.
Изменение структуры гликопротеинов и количества лектиновых рецепторов свидетельствует о малигнизации кистомы. При этом отмечается снижение степени дифференцировки клеток, повышение их пролиферативной способности и уменьшение силы межклеточных связей. А измененные глипокротеины становятся маркерами злокачественной опухоли.
Диагностика
Заподозрить наличие кистомы можно во время гинекологического осмотра. При этом врач определяет асимметричное увеличение придатков, наличие пальпируемой безболезненной и ограниченно подвижной опухоли с гладкой поверхностью и плотно-эластичной консистенцией. Но этих данных недостаточно для проведения дифференциального диагноза, для уточнения характера опухоли назначается комплекс дополнительных обследований.
Проводят УЗИ органов малого таза, МРТ или КТ с определением размера, структуры, положения и наличия прорастания опухоли. Необходимым обследованием является взятие крови на онкомаркер СА-125. Проводят пункцию заднего свода влагалища для взятия на цитологический анализ жидкости из брюшной полости.
В процессе обследования необходимо провести дифференциальный диагноз кистомы с различными кистами и раком яичника, метастатическими опухолями, миомой матки, внематочной беременностью, гидросальпинксом, сальпингоофоритом и другими заболеваниями. Кроме того, динамическое наблюдение позволяет оценить степень пролиферативной активности кистомы и оценить риск ее малигнизации.
Лечение кистомы яичников
Выжидательная тактика и лечение без операции применяются лишь при первичном выявлении кистом на ранних сроках беременности. При этом проводят динамическое наблюдение за размером и структурой опухоли, а во 2 триместре при отсутствии акушерских осложнений возможно решение вопроса об хирургическом лечении. В остальных случаях после обследования пациентки назначают плановую операцию по удалению опухоли. А при перекруте ножки кистомы и развитии других осложнений требуется экстренное хирургическое вмешательство.
Операция по удалению кистомы яичника – основной вид лечения при любом размере новообразования. Это связано с высоким риском озлокачествления опухоли и развития осложнений. При этом объем хирургического вмешательства зависит от возраста пациентки, желания забеременеть и выраженности пролиферации. Но окончательно протокол операции определяется только после экстренного интраоперационного гистологического анализа удаленных тканей.
Если по данным предварительного обследования кистома имеет небольшой размер, серозное содержимое, гладкие стенки и невысокий индекс малигнизации, врач может принять решение о лапароскопии с резекцией образования и сохранением ткани яичника. Но выявление во время операции признаков раковой трансформации опухоли требует проведения лапаротомии и широкого иссечения тканей. При этом осуществляют овариэктомию, а иногда и экстирпацию матки. После завершения операции обязательно проводят ревизию брюшины и органов малого таза для обнаружения возможных отсевов опухоли.
При муцинозных кистомах любого размера необходимо удаление всего придатка, что связано с высоким риском перерождения таких опухолей. Женщинам в преклимактерическом и климактерическом периоде также обычно проводят пангистерэктомию – удаление единым комплексом матки с обоими придатками и имеющейся опухолью.
Положительные результаты анализа на онкомаркеры и выявление атипичных клеток при гистологическом исследовании удаленной кистомы являются показанием для назначения в послеоперационном периоде химио- или лучевой терапии. Иногда дополнительно назначается гормонотерапия.
Прогноз и профилактика
Злокачественному перерождению подвергаются не все кистомы. Риск злокачественного перерождения для этого типа опухолей женской репродуктивной системы составляет 5-15%. Но не стоит полагаться на везение и отказываться от назначаемой операции. Малигнизация на первых порах не дает никакой субъективной симптоматики и может быть диагностирована лишь при развитии рака яичников.
Прогноз при раннем выявлении кистом и своевременном проведении хирургического лечения благоприятный. Тем не менее женщина после операции должна находиться под наблюдением гинеколога-онколога и регулярно проходить диспансерное обследование.
Профилактикой появления кистом является лечение острых и хронических гинекологических заболеваний, рациональная контрацепция для предупреждения нежелательных беременностей и абортов, гигиена половой жизни для снижения риска заражения ВПЧ и генитальным герпесом. Важную роль играют регулярные профилактические осмотры и коррекция имеющихся гормональных нарушений.
При выявлении кистомы яичников до проведения хирургического лечения требуется профилактика осложнений. При этом женщины нередко спрашивают врача, каким спортом можно заниматься и требуется ли соблюдение полового покоя. Необходимо исключить прыжки, бег, упражнения с резкими поворотами тела и натуживанием, кувырки и сильные наклоны. Умеренная интимная жизнь не противопоказана, если она не приводит к ухудшению самочувствия женщины.
Выявление кистомы яичников требует особого внимания и своевременного хирургического лечения. Это поможет избежать рака яичников и других грозных осложнений.
ginekolog-i-ya.ru
Какие бывают кисты и кистомы яичников
Главная → Статьи → Заболевания → Гинекология → Разновидности кист яичников
Более 80% женщин репродуктивного возраста имели в анамнезе кисту или кистому яичника хотя бы один раз в жизни. При этом зачастую эти распространенные образования никак не дают о себе знать. Именно поэтому так важны ежегодные профилактические осмотры у гинеколога.
Перед тем, как говорить о том, какие бывают кисты, а также чем они опасны, разберемся в терминах.
На видео: акушер-гинеколог, врач высшей категории, доктор медицинских наук, профессор Тер-Овакимян Армен Эдуардович.
Чем отличается киста от кистомы
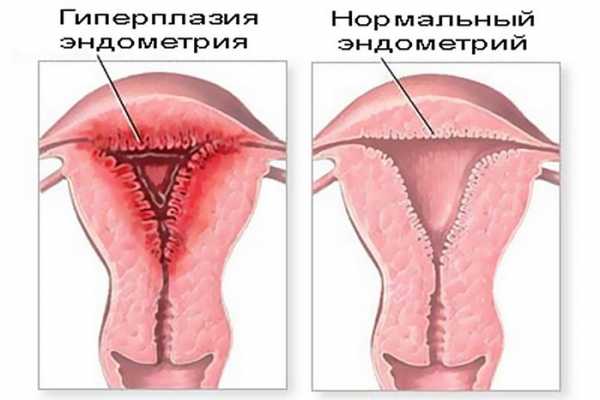
Киста яичника – это так называемое опухолевидное образование. Оно представляет собой капсулу, которая наполнена жидким или полужидким содержимым. Растет только за счет растяжения ее стенок, сама ткань не разрастается. При увеличении размера она может сдавливать внутренние органы, но не перерастает в злокачественную опухоль и не метастазирует.
Кистома яичников – это истинная опухоль яичника или, как ее принято называть среди обывателей, хотя нужно отметить, что она далеко не всегда перерастает в онкологию. Растет она за счет деления и роста клеток, может прорастать в ткани других органов и разрушать их. Склонна к быстрому увеличению в размерах и метастазированию.
Классификация
К кистомам относятся:
- Цистаденома. Она делится на три вида: серозную, серозно-папиллярную (с самым высоким риском озлакачествления) и муцинозную. Не рассасывается и не поддается медикаментозному лечению, требует оперативного вмешательства.
- Эндометриоидная киста яичника. Образуется в результате эндометриоза. Самостоятельно не исчезает, необходимо хирургическое лечение с последующей гормональной терапией.
- Дермоидная киста. Представляет собой капсулу, внутри которой «спрятаны» эмбриональные остатки. Консервативному лечению не подлежит, сама не рассасывается и может достигать в диаметре 15 см.
К кистам относятся:
- Фолликулярная. Образуется в случае отсутствия овуляции и роста фолликула. Относится к функциональным, поэтому может рассасываться самостоятельно.
- Киста желтого тела. Образуется, когда желтое тело яичника продолжает расти после периода овуляции. Так же относится к функциональным, поэтому через два-три менструальных цикла может самостоятельно исчезнуть.
- Параовариальная. Это простая (заполненная только жидкостью) киста яичника, которая встречается у женщин в 10% случаев всех подобных заболеваний. В отличие от других она образуется не в самом яичнике, а расположена рядом с маточными трубами и яичниками. Может вырасти до больших размеров – 8-10 см.
Диагностика
Выявить новообразования поможет гинекологический осмотр, определить их размер – ультразвуковое исследование (трансвагинальное). В случае с кистомой для оценки степени ее состояния дополнительно могут потребоваться такие способы визуализации, как: магнитно-резонансная томография (МРТ) или компьютерная томография (КТ).
А для определения характера доктор назначит исследования крови на онкомаркер СА-125, пункции брюшной полости с цитологическим анализом жидкости.
Для исключения варианта внематочной беременности проводятся тесты на беременность.
Осложнения кисты и кистомы яичника
Среди неприятных последствий врачи выделяют:
- некроз тканей опухолей,
- сдавливание окружающих тканей,
- разрыв,
- перекручивание ножки,
- метастазирование (в случае со многими кистомами),
- проблемы с зачатием.
Специалисты ОН КЛИНИК всегда готовы оказать помощь: провести осмотр, диагностику и назначить лечение – и все это в кротчайшие сроки! Обращайтесь!
| Запись на прием | Запишитесь на прием по телефону (495) 223-22-22 или заполнив форму online |
Администратор свяжется с Вами для подтверждения записи. ММЦ «ОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
www.onclinic.ru