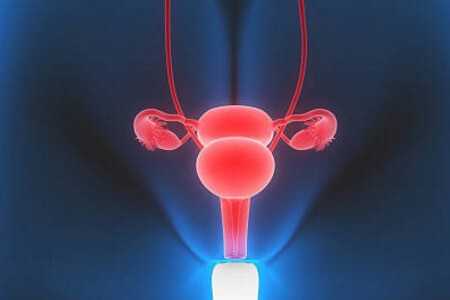
Струма яичника
Презентация Кулак и Протасенко Струма яичников



















- Размер: 8.4 Mегабайта
- Количество слайдов: 24
Струма яичника Подготовили: Кулак В. С. и Протасенко В. А.
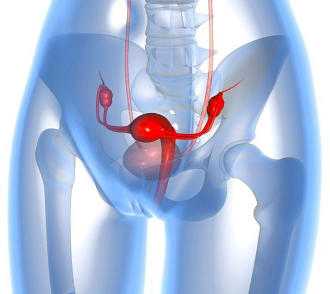
Введение Крайне редко встречаются кисты, содержащие только один тип ткани. Для их обозначения используют термин монодермальная тератома. Классическими примерами таких кист являются карциноид и струма яичника , которые содержат гормонально активную тиреоидную ткань. Тиреоидная ткань обнаруживается в 5— 20% кистозных тератом, однако термином «струма яичника» следует обозначать лишь опухоли, состоящие преимущественно из тиреоидной ткани. Заболевание составляет менее 1% опухолей яичников. Малигнизация наблюдается в каждом 10-20 случае. Заболевание развивается в возрасте 50-60 лет. При УЗ исследования выявляется чаще односторонняя опухоль яичника различных размеров и плотности.
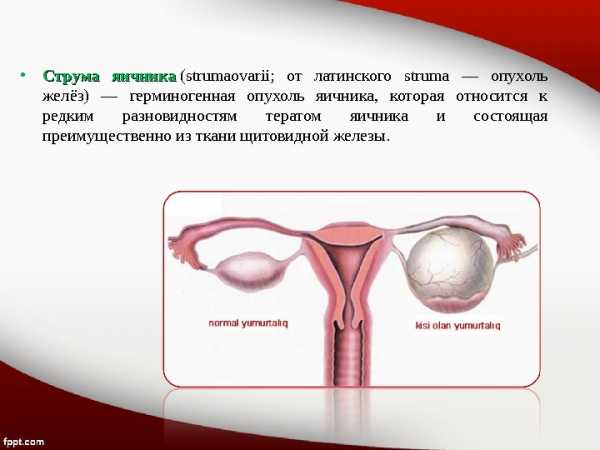
• Струма яичника (strumaovarii; от латинского struma — опухоль желёз) — герминогенная опухоль яичника, которая относится к редким разновидностям тератом яичника и состоящая преимущественно из ткани щитовидной железы.
Классификация Тератомы • Незрелые • Зрелые: • Солидные ; • Кистозные: – Дермоидная киста ; – Дермоидная киста с малигнизацией. • Монодермальные (высокоспециализированные): • Карциноид ; • Струма яичника ; • Струма и карциноид ; • Смешанные герминогенные опухоли ; • Другие.
• Герминогенные опухоли – это группа новообразований, источником которых является зародышевые клетки половых желез, закладывающиеся во внутриутробном периоде. Из этих клеток образуется три зародышевых листка – внешний (клетки эктодермы), средний (мезодерма) и внутренний (эндодерма). • Тератома (teratoma; греч. teras, terat [os] чудовище, уродство + -ōma; синонимы: сложная опухоль, эмбриома, смешанная тератогенная опухоль, тридермома, монодермома, паразитирующий плод) — опухоль, состоящая из тканей нескольких типов , производных одного, двух или трех зародышевых листков, присутствие которых не не свойственно тем органам и анатомическим областям организма, в которых развивается опухоль.
Факторы риска К факторам риска доброкачественных опухолей яичников относятся: • генетическая предрасположенность; • раннее или позднее наступление менархе (первой менструации); • нарушение менструальной функции; • бесплодие; • ранняя (до 45 лет) или поздняя (после 50 лет) менопауза; • миома матки; • эндометриоз; • воспаление придатков матки. Риск появления эпителиальных опухолей яичников повышается с возрастом.
Патологическая анатомия • Опухоль имеет причудливую форму и состоит из тесно расположенных гладкостенных кист (рис. 1). Кисты заполнены прозрачной густой жидкостью желтоватого цвета. В центре опухоли расположен очаг мелкозернистой ткани светло-коричневого цвета, неправильной формы. Капсула гладкая, блестящая, с выраженным сосудистым рисунком на поверхности.
Патологическая анатомия Кисты высланы атрофированным эпителием, заполнены кристаллизованным густым коллоидом (рис. 2). Гигантские кисты окружены широкими тяжами гиалинизированной соединительной ткани с тенями некротизированных фолликулов (рис. 3).
Патологическая анатомия Различные по гистологии участки неправильно распределены в рыхлой строме (рис. 4).
В стенках кист выявлены очаги макрофолликулярного и микрофолликулярного (рис. 5, 6) вида. Патологическая анатомия
Патологическая анатомия • А также в стенках кист выявлены очаги эмбрионального вида (рис. 7).
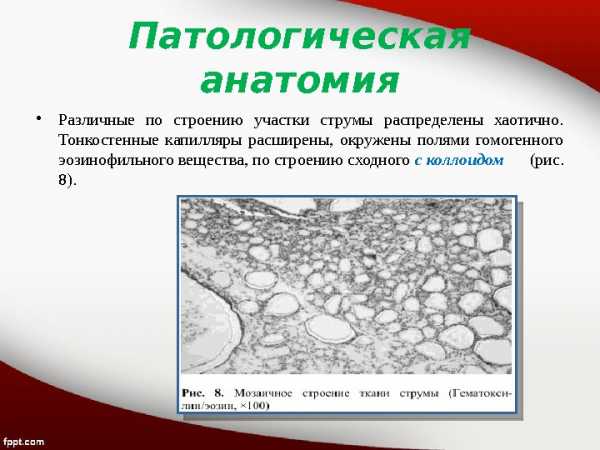
Патологическая анатомия • Различные по строению участки струмы распределены хаотично. Тонкостенные капилляры расширены, окружены полями гомогенного эозинофильного вещества, по строению сходного с коллоидом (рис. 8).
Патологическая анатомия • Небольшой фрагмент опухоли представлен производными мезодермы и эктодермы (рис. 9).
Клинические проявления • В большинстве случаев струма может не проявляться длительное время и находиться в «спящем режиме» . Как правило, заболевание начинается на фоне гормональных изменений в организме (климакса). Клинически проявляется: • чувством тяжести; • дискомфорта; • болями внизу живота и в пояснице; • нарушением менструального цикла (чаще по типу гиперполименореи и альгодисменореи); • тиреотоксикозом; • асцитом (по типу синдрома Мейгса).
Клинические проявления • Как и любая доброкачественная опухоль, она имеет ножку с нервными волокнами и кровеносными сосудами, с помощью которой крепится к телу яичника. • Серьёзным осложнением этого заболевания является перекручивание ножки тератомы. В этом случае присоединяются признаки острого пельвиоперитонита. Самочувствие женщины резко ухудшается – появляется острая непрерывная боль в брюшной полости, распространяющаяся в ногу с той стороны, где расположена тератома. • Прилегающая к поражённому участку область брюшины воспаляется, что приводит к быстрому подъёму температуры тела. Такое состояние требует незамедлительного обращения в медицинское учреждение!!!
Клинические проявления • Синдром тиротоксикоза – это собирательное понятие, которое включает состояния, протекающие с клинической картиной, обусловленной избыточным содержанием тиреоидных гормонов крови.
Клинические проявления
Клинические проявления • Альгодисменорея (дисминорея) — это нарушение менструаль ного цикла, основным клиническим проявлением которого является болевой син дром во время менструации, который возникает в первый день или за несколько дней до нее и продолжается в течение всей менструации и даже после нее (Сметник В. П. , Тумилович Л. П. , 1998). • Гиперполименорея – это продолжительная и обильная менструация с сохраненной регулярностью.
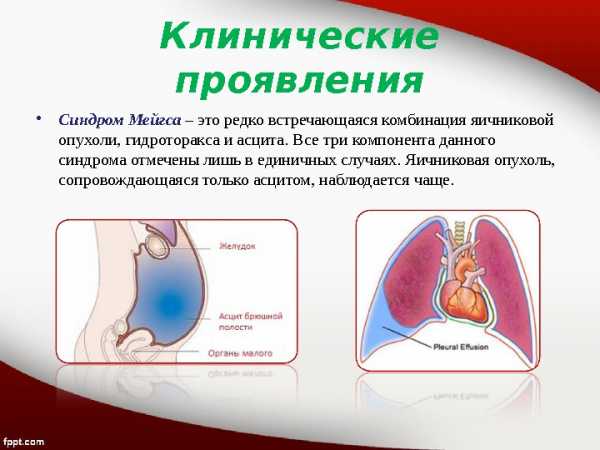
Клинические проявления • Синдром Мейгса – это редко встречающаяся комбинация яичниковой опухоли, гидроторакса и асцита. Все три компонента данного синдрома отмечены лишь в единичных случаях. Яичниковая опухоль, сопровождающаяся только асцитом, наблюдается чаще.
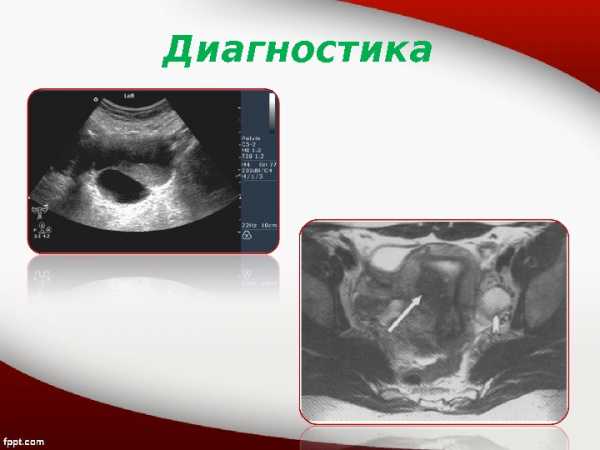
Диагностика • Клиническое ректовагинальное обследование малого таза нередко позволяет идентифицировать новообразование яичника. • Ультразвуковое исследование малого таза стало рутинным методом в обследовании женщины при подозрении на опухоль яичника. При небольших новообразованиях в малом тазу наибольшей информативностью обладает трансвлагалищная эхография , при образованиях более 6– 7 см возрастает роль трансабдоминальной эхографии. • Для исключения злокачественности этих кист рекомендуется определение концентрации СА 125 в крови, при нормальных показателях ( не более 35 ЕД/мл ) которого возможно динамическое наблюдение за пациентками пожилого и старческого возраста. • В случае малигнизации опухоли могут использоваться дополнительные методы обследования – КТ, МРТ и ПЭТ, с целью определения степени распространенности злокачественного процесса ( с целью выявления локализации метастазов).
Диагностика
Лечение • Струма яичника лечится оперативным путем , желательно сразу после ее обнаружения. Если происходит перекрут яичника или ножки , а также кровоизлияние в брюшную полость, то операция проводится в экстренном порядке. • Объем самой операции и сроки проведения зависят от размера струмы яичника, стадии в которой она находится и возрастного критерия. • В репродуктивном возрасте стараются выполнить органосохраняющую операцию — удаление опухоли с сохранением здоровой ткани яичника ( резекция яичника ), если это не удается производят одностороннюю аднексэктомию , а в пре- и постклимактерическом периоде – производят надвлагалищную ампутацию матки с придатками.
Профилактика В настоящее время не существует профилактики доброкачественных опухолей яичников. Поэтому только регулярные гинекологические исследования в сочетании с УЗИ могут своевременно выявить объемные образования в яичниках. Необходимо быть внимательной к своему здоровью и обращать внимание на изменения менструального цикла и появление тех или иных симптомов, которых раньше не было.
Спасибо за внимание!
present5.com
Открытая медицинская библиотека
Статьи и лекции по медицине ✚ Библиотека студента-медика ✚ Болезни и способы их лечения.
Тиреоидная ткань может быть обнаружена в опухолях яичников (так называемая струма яичника). М. Ф. Глазунов [24] относил эти новообразования к герминогенным опухолям яичников, тератомам. В отличие от экстрагенитальных тератом, герминогенные опухоли, по мнению М. Ф. Глазунова, не являются результатом эмбрионального порока развития и связаны со способностью половой клетки в патологических условиях расти и дифференцироваться в свойственных ей направлениях, подвергаясь или не подвергаясь малигнизации. Подавляющее большинство этих опухолей находится в состоянии законченной дифференцировки и состоит из различных зрелых тканей. В редких случаях тератома яичника может быть представлена только тканью щитовидной желœезы — коллоидная струма яичника. Τᴀᴋᴎᴍ ᴏϬᴩᴀᴈᴏᴍ, струма яичника не имеет никакого отношения к эмбриогенезу щитовидной желœезы.
Струма яичника наблюдается очень редко. По данным литературы, она составляет 2,7% всœех тератом яичников. В свою очередь тератомы составляют 10-12% среди опухолей яичников [24].
Клиническая картина этих новообразований обычно не отличается от картины других доброкачественных опухолей яичника, и тогда тиреоидную природу опухоли выясняет только морфолоᴦ. При этом тиреоидная ткань может начать активно функционировать и дать яркую картину тиреотоксикоза. По данным литературы, приблизительно 5-6% овариальных струм сопровож-
70 Глава 4
даются явлениями гиперфункции. Струма яичника может быть причиной рецидива тиреотоксикоза после оперативного лечения токсического зоба.
Тиреоидная ткань в тератоме яичника может быть источником развития злокачественной опухоли.
Мы наблюдали 5 больных с карциномами, развившимися из ова-риальной струмы. В одном из этих наблюдений генерализация опухолевого процесса с обсеменением брюшины и метастазами в легкие была причиной гибели больной. Во всœех случаях диагноз был поставлен только после операции и морфологического исследования удаленной опухоли, поскольку клиническая картина этих опухолей не имеет специфических особенностей. Понимание сути процесса, его патогенеза при этих опухолях имеет большое практическое значение, так как определяет выбор рациональной лечебной тактики. Дело в том, что обязательным компонентом современного комбинированного лечения злокачественных опухолей яичников является полихимиотерапия. Между тем карциномы из овариальной струмы — это преимущественно высокодифференцированные опухоли, совершенно не чувствительные к химиотерапии. В связи с этим принятые схемы лечения злокачественных опухолей яичников в таких случаях не эффективны.
Мы наблюдали еще одну очень редкую локализацию злокачественной тератомы из тиреоидной ткани.
medic.oplib.ru
Прочие опухоли яичников
Хорионэпителиома Эта опухоль тератоидного происхождения; как первичная опухоль яичника встречается очень редко. Опухоль губчатого строения, бурого цвета, обладает очень быстрым ростом. Состоит из ланггансовых клеток и синцития ворсинок хориона. В здоровом яичнике часто можно обнаружить кисту желтого тела, как и при хорионэпителиоме матки. Образование кисты желтого тела объясняется повышенной активностью хорионгонадотропина.
Больные выделяют значительное количество хорионгонадотропина, эстрогена и прегнандиола. Под влиянием этих гормонов возникает преждевременное половое созревание. Диагноз можно считать подтвержденным, если ребенок выделяет с мочой хорионгонадотропин.
Опухоль чрезвычайно злокачественна, поэтому показана срочная радикальная операция с последующей рентгенотерапией. О результатах лечения хорионэпителиомы у детей цитостатическими средствами пока имеется мало данных; за последние годы опубликовано несколько сообщений о непродолжительном лечебном эффекте. Больные очень быстро погибают от кахексии — по данным Seckel (1946) через 6—18 месяцев. О течении болезни можно судить по содержанию хорионгонадотропина в моче (Sas, 1964).
Струма яичника встречается очень редко и является редкой формой тератомы. Струма обычно является небольшой составной частью тератоидной опухоли, иногда кистомы яичника. Опухоль бугристая, бурого цвета; на ее поверхности видны коллоидальные кисты, а внутри опухоли содержатся мелкие фолликулы. Струма яичника относится к потенциально злокачественным опухолям.
К симптомам, характерным для тератоидных опухолей яичника, присоединяются и явления гипертиреоза (усиленный обмен веществ, тахикардия и т. д.). Эти явления могут быть настолько выраженными, что если у больной нет увеличения щитовидной железы, нужно думать о струме яичника.
Лечение состоит в удалении опухоли.
www.medical-enc.ru
Опухоли яичников
По своему строению опухоли яичников характеризуются значительным разнообразием, что обусловлено множественностью источников их происхождения. Различают три группы опухолей яичников:
- Из нормальных компонентов яичников (основных и рудиментарных);
- Из эмбриональных остатков и дистопий;
- Из постнатальных разрастаний (гетеротропия, мета- и параплазия эпителия).
Согласно гистологической классификации, различают следующие виды опухолей и опухолеподобных заболеваний яичников.
Эпителиальные опухоли
Серозные
Доброкачественные:
а) кистома (цистаденома), папиллярная кистома (цистаденома);
б) поверхностная папиллома;
в) аденофиброма, цистаденофиброма.
Перечисленные опухоли относятся также к группе «пограничных» опухолей с потенциально низкой степенью злокачественности
Злокачественные:
а) аденокарцинома, папиллярная аденокарцинома;
б) поверхностная папиллярная карцинома;
в) аденофиброма, цистаденофиброма
Муцинозные
Доброкачественные и пограничные (потенциально низкой степени злокачественности):
а) псевдомуцинозная сецернирующая кистома (цистаденома);
б) аденофиброма, цистаденофиброма
Злокачественные:
а) аденокарцинома, цистаденокарцинома;
б) аденофиброма, цистаденофиброма
Эндометриоидные
Доброкачественные и пограничные:
а) аденома, цистаденома;
б) аденофиброма, цистаденофиброма
Злокачественные:
а) карцинома (аденокарцинома, аденоакантома, аденофиброма и цистаденофиброма);
б) эндометриоидная стромальная саркома;
в) мезодермальные (мюллеровы) смешанные опухоли, гомологичные и гетерологичные
Светлоклеточные (мезонефроидные)
Доброкачественные:
аденофиброма
Пограничные (потенциально низкой степени злокачественности)
Злокачественные:
карцинома, аденокарцинома
Опухоль Бреннера
Доброкачественная, пограничная, злокачественная
Смешанные эпителиальные
Доброкачественные, пограничные, злокачественные
Недифференцированная карцинома
Неклассифицируемые эпителиальные
Опухоли стромы полового тяжа
Гранулезостромальноклеточные
Гранулезоклеточная опухоль
Группа теком-фибром:
а) текома;
б) фиброма;
в) неклассифицируемые
Андробластомы: опухоли из клеток Сертоли и Лейдига
Высокодифференцированные
Промежуточные (переходной дифференцировки)
Низкодифференцированные (саркоматоидные)
С гетерологическими элементами
Гинандробластома
Неклассифицируемые опухоли стромы полового тяжа
Липидоклеточные (липоидноклеточные) опухоли
Герминогенные опухоли
Дисгерминома
Опухоль энтодермального синуса
Эмбриональная карцинома
Полиэмбринома
Хориокарцинома (хорионэпителиома)
Тератомы
Незрелые
Зрелые:
а) солидные;
б) кистозные (дермоидная киста, дермоидная киста с малигнизацией).
Монодермальные (высокоспециализированные):
а) струма яичника;
б) карцинонд;
в) струма яичника и карциноид;
г) другие
Смешанные
Гонадобластома
Опухоли мягких тканей, неспецифичные для яичников
Неклассифицированные опухоли
Вторичные (метастатические) опухоли
Опухолеподобные процессы
Лютеома беременности
Гиперплазия стромы яичника, гипертекоз
Массивный отек яичника
Единичная фолликулярная киста и киста желтого тела
Множественные фолликулярные кисты (поликистоз яичников)
Множественные лютеинизированные фолликулярные кисты и (или) желтые тела
Эндометриоз
Поверхностные эпителиальные кисты включения (герминальные кисты включения)
Простые кисты
Воспалительные процессы
Параовариальные кисты
Эпителиальные опухоли
Доброкачественные серозные опухоли составляют около 20 % всех эпителиальных опухолей яичников. Клетки таких опухолей сходны с реснитчатыми клетками маточных труб. Наиболее часто это односторонние одно- или двухкамерные образования различной величины. Содержимое полостей кист жидкое, прозрачное, бесцветное или желтоватое.
Серозная кистома яичника (серозная цистаденома, цилиоэпителиальная сецернирующая киста яичника)
Стенки кисты покрыты эпителиоцитами четырех типов: призматическими реснитчатыми с круглыми ядрами, более крупными с зернистой цитоплазмой (секреторные) и палочковидными ядрами; клетками с вытянутым ядром и грушевидными (выскальзывающими), расположенными в верхних отделах пласта эпителия. В крупных кистомах в результате внутриполостного давления эпителиоциты уплощаются и теряют реснички, становятся моно- морфными цилиндрическими, а местами полностью атрофируются. Под эпителием в два слоя располагается соединительная ткань:
- первый — тонкий нежноволокнистый слой, богатый клетками (среди которых встречаются и ксантомные);
- второй — плотный волокнистый.
Иногда на внутренней поверхности кистомы появляются сосочки или бляшки, строма которых состоит из грубой фиброзной ткани, а поверхность покрыта однорядным кубическим или цилиндрическим эпителием.
Встречается серозная кистома у женщин чаще всего в возрасте 40— 50 лет. На основе кистомы может развиться злокачественная опухоль. При микроскопическом изучении пунктата кистомы выявляются эритроциты и лейкоциты, небольшое количество ксантомных клеток, иногда единичные клетки, выстилающие полость кисты.
Папиллярная серозная кистома (папиллярная серозная цистаденома)
Относится к доброкачественным и пограничным образованиям. Папиллярной кистому называют из-за наличия на ее стенках сосочковидных разрастаний в виде одиночных или множественных выростов из цилиндрического эпителия, заполняющих всю полость. Это преимущественно двусторонние многокамерные образования диаметром до 100—120 мм, неподвижные вследствие сращений с окружающими тканями.
Свободные от разрастаний пространства камер опухоли заполнены серозной жидкостью различного цвета и характера (желтоватая, прозрачная или мутная, вязкая, гнойная или геморрагическая). Эпителий, выстилающий полость опухоли, однорядный, но высота клеток и их форма могут варьировать.
Пролиферирующая папиллярная кистома (пограничная)
Пролиферирующая папиллярная кистома (пограничная) характеризуется пролиферацией эпителия, образующего многорядные структуры. Могут наблюдаться клетки в состоянии митоза. Кистома этого типа может рецидивировать и обсеменять брюшину. Однако обсеменение брюшины не рассматривается как признак малигнизации, так как после удаления опухоли разрастания на брюшине могут исчезнуть. Встречается в период половой зрелости и редко — в старческом возрасте. Иногда появляется асцит. По данным различных авторов, малигнизация может наблюдаться в 2,5— 8 % случаев.
При микроскопическом исследовании пунктата кистомы кроме клеток крови могут обнаруживаться эпителиоциты и мельчайшие кусочки сосочковидных разрастаний из стенок кистом. В пунктате пролиферирующей кистомы обнаруживается много однотипных клеток, а также элементы воспаления и скопления псаммозных телец.
Муцинозные опухоли
Эпителий муцинозных кистом морфологически напоминает эпителий канала шейки матки или слизистой оболочки толстых кишок. Этот эпителий продуцирует мукополисахариды (гликозамингликаны), мукопротеиды и гликопротеиды.
Псевдомуцинозная сецернирующая кистома - цистаденома
Псевдомуцинозная сецернирующая кистома (цистаденома) может достигать гигантских размеров. Микроскопически представляет собой многокамерную кисту. Внутренняя поверхность ее стенки выстлана высоким призматическим однорядным слизеобразующим эпителием, клетки которого имеют светло-голубую цитоплазму и гиперхромное ядро, расположенное у основания.
Можно обнаружить скопления бокаловидных и рестничатых клеток. Встречается в среднем в возрасте 50 лет, но иногда заболевание возникает и в молодом возрасте. При разрыве кистом содержимое их попадает в полость брюшины. В цитологических препаратах пунктата кистомы обращает на себя внимание слизистый характер содержимого и наличие высоких призматических клеток эпителия.
Папиллярная пролиферирующая муцинозная кистома
Папиллярная пролиферирующая муцинозная кистома относится к пограничным кистомам (цистаденомам) яичника. Она характеризуется выраженной пролиферацией эпителия с экзофитным ростом, т. е. с образованием истинных сосочков. Отмечается некоторый полиморфизм клеток. Встречаются малодифференцированные клетки, иногда гигантских размеров. Содержимое этих кистом такое же, как и сецернирующей. Возможна малигнизация.
При микроскопическом исследовании на фоне слизи обнаруживаются свободно лежащие клетки в виде групп и сосочковидных образований. При малигнизации появляются клетки с выраженными признаками, характерными для злокачественных опухолей.
Рак яичников
Различают первичный рак, возникающий из ткани яичника, вторичный, развивающийся из доброкачественных опухолей яичников, и метастатический.
Некоторые авторы отрицают возможность возникновения первичного рака яичника, так как злокачественная опухоль яичника обычно развивается из цистаденомы или цистаденофибромы. Эти виды рака могут расти по типу кистозных полостей или сосочковидных образований (папиллярный рак). При микроскопическом исследовании пунктата из таких опухолей обнаруживаются раковые клетки с крупными гиперхромными ядрами и яркими нуклеолами. Цитоплазма клеток светло-голубых тонов с дистрофическими изменениями (вакуолизация, жировое перерождение) или признаками секреции.
При раке, развивающемся из цистаденомы, довольно часто образуются известковые конкременты — псаммозные тельца. Образование их объясняется дистрофическими процессами в ткани опухоли. Эти тельца можно обнаружить и при доброкачественных опухолях яичника, особенно при пролиферирующей цистаденоме (псевдомуцинозной пролиферирующей кистоме). Поэтому выявление их в пунктатах опухолей яичников не может само по себе свидетельствовать о характере опухоли (доброкачественная или злокачественная) ; следует учитывать и морфологическую картину пунктата в целом.
Кроме рака кистозного или сосочковидного строения в яичнике может развиваться рак солидного или частично солидного строения с резко выраженной атипией клеток, часто достигающей такой степени, что определить гистологическую принадлежность опухоли невозможно. Такой рак классифицируют как аденокарциному, железисто-солидный, солидный, медуллярный или фиброзный (скирр). Клетки рака яичника могут попадать в полость матки. Поэтому они могут аспирироваться или наблюдаться в выделениях из канала шейки матки. Появление элементов рака яичника в содержимом полости матки и выделение их через канал шейки матки наблюдается редко.
В тех случаях, когда рак яичника сопровождается скоплением экссудата в полости брюшины, при цитологическом исследовании в нем можно обнаружить элементы рака этого органа. Нередко на комплексах раковых клеток в серозной жидкости при метастазе рака яичника обнаруживаются псаммозные тельца.
Опухоли стромы полового тяжа
Гранулезостромальноклеточные опухоли
Гранулезоклеточная опухоль
Гранулезоклеточная опухоль характеризуется наличием клеток, сходных с гранулезными клетками фолликулов. Такие опухоли возникают в любом возрасте, но чаще в 40— 45 лет. Опухоль гормонально-активна. В крови и моче обнаруживается большое количество эстрогенов. У девочек наблюдается преждевременное половое созревание. У женщин в период менопаузы возникает гиперменорея (меноррагия). В детородном периоде возможны маточные кровотечения, иногда аменорея, бесплодие, выкидыши. Отмечаются гиперплазия и гипертрофия эндометрия и другие изменения. Гормональные нарушения могут отсутствовать. Клинически многие. авторы относят эту опухоль к потенциально злокачественным опухолям, так как у 15—20% больных после операции возникают рецидивы или метастазы. Микроскопически основным компонентом опухоли являются мелкие однотипные клетки округлой или полигональной формы с гиперхромным ядром, занимающим почти всю клетку, и узким ободком цитоплазмы, в которой могут быть мелкие вкрапления липидов.
В яичнике может развиваться и злокачественная гранулезоклеточная опухоль — (гранулезоклеточный рак). Она отличается полиморфизмом клеток, их более выраженной атипией и большим числом клеток в состоянии митоза. Располагаются клетки скоплениями, тяжами в виде розетковид- ных структур, что характерно для гранулезоклеточных опухолей.
Следует учитывать, что при любой морфологической картине гранулезоклеточная опухоль может оказаться злокачественной.
Текома (текаклеточная опухоль)
В отличие от гранулезоклеточной опухоли, текома по своему гистологическому строению приближается к фиброме яичника. Эта опухоль возникает из соединительнотканных оболочек (тек) фолликула. В норме оболочки фолликула выделяют стероидные гормоны (преимущественно эстрогены), поэтому и текома нередко гормонально-активна и клиническая картина ее сходна с гранулезоклеточными опухолями. Развивается текома чаще всего в пред- и постклимактерическом периоде, но может наблюдаться и в детском и в старческом возрасте. Как правило, эта опухоль односторонняя.
Макроскопически опухоль может достигать больших размеров (до величины головы взрослого человека), бугристая, довольно плотная, на разрезе диффузно-желтого или оранжево-желтого цвета. При микроскопическом исследовании в пунктате опухоли обнаруживаются несколько видов неоднородных клеток:
- при гормонально-неактивной опухоли — клетки вытянутой формы (веретенообразные) с удлиненным, почти палочковидным гиперхромным ядром и небольшой цитоплазмой, вытянутой по полюсам; могут встречаться и голые ядра;
- при гормонально-активнойопухоли — более крупные клетки овальной формы с гиперхромными ядрами и довольно широким ободком светлой пенистой цитоплазмы, содержащей большое количество липидов. Клетки злокачественной текомы характеризуются полиморфизмом, атипией ядер, большим количеством клеток в состоянии митоза.
В зависимости от характера текомы в цитологических препаратах отмечаются пучковость расположения клеток с преобладанием вытянутых форм или скопления более крупных светлых клеток, богатых липидами. Клеток в состоянии митоза немного. Определить характер текомы по цитологической картине трудно. Однако при обилии клеток, выраженном их полиморфизме, укрупнении ядер и ядрышек, множестве фигур митоза можно предположить злокачественный характер процесса. Иногда текома встречается вместе с дермоидом, серозной или папиллярной псевдомуцинозной и муцинозной кистой. В большинстве случаев текома доброкачественна, изредка она носит злокачественный характер.
Фиброма яичника
Фиброма яичника, как правило, сопровождается асцитом. Микроскопически она состоит из пучков веретенообразных клеток, расположенных в разных направлениях, что особенно хорошо видно под малым увеличением микроскопа. Форма ядер может быть круглой, овальной, палочковидной. В ядрах хорошо видны ядрышки. Клетки в состоянии митоза обычно не выявляются. В отличие от текомы клетки опухоли не содержат липидов. В цитологических препаратах обнаруживается небольшое количество клеток.
Герминогенные опухоли
Дисгерминома яичника
Дисгерминома — редко встречающаяся злокачественная опухоль, которая развивается из недифференцированных половых клеток яичника. Встречается в основном у девочек и женщин в возрасте до 30 лет. Нередко возникает на фоне инфантилизма или признаков неправильного полового развития (псевдогермафродитизм, синдром Тернера). Растет быстро, достигая в диаметре 200 мм и более.
Микроскопически дисгерминома яичника напоминает семиному. Клетки дисгерминомы в зависимости от содержания в них гликогена выглядят по-разному. При небольшом количестве гликогена они имеют узкий ободок мелкозернистой цитоплазмы. Накопление гликогена приводит к увеличению объема клеток за счет увеличения цитоплазмы (она приобретает слегка пенистый вид) и просветления ее. При большом количестве гликогена клетки приобретают сходство с растительными из-за наличия четкого контура и плавающего как бы в пустоте ядра. Ядро крупное, с нежной сетью хроматина и одним — тремя ядрышками, располагается оно обычно в центре клетки.
Дистрофические изменения клеток выражаются в гиперхроматозе ядер и голоядерности. Нередко в пунктат попадают микрочастицы опухоли. При микроскопическом исследовании обнаруживаются прилежащие друг к другу клетки, которые по расположению напоминают булыжную мостовую. В строме дисгерминомы наблюдается инфильтрация лимфоидными элементами. Иногда встречаются гигантские многоядерные клетки, сходные с клетками Пирогова—Лангханса.
Тератома яичника
Происхождение опухоли объясняется патологической дифференциацией половых клеток, поэтому ее относят к герминогенным опухолям. Развивается тератома чаще всего в молодом возрасте. Различают кистозную и солидную тератому.
Кистозная тератома (дермоид) относится к зрелым, а солидная, как состоящая из самых разнообразных, часто незрелых тканевых структур и носящая злокачественный характер — к незрелым.
Зрелая тератома (дермоид, кистозная тератома, смешанная киста) встречается в любом возрасте, но чаще всего у лиц 20—40 лет. Опухоль односторонняя, растет медленно. При микроскопическом исследовании нередко обнаруживаются эпидермис с его придатками, элементы костной ткани, эпителий кишок, сетчатка глаза, плоские эпителиоциты на разных стадиях ороговения, цилиндрические эпителиоциты, хрящевые клетки и др. Кроме того, могут наблюдаться кристаллы холестерина и капли жира а при нагноении кисты — элементы гноя. Изредка такая киста перерождается в плоскоклеточный рак.
Тератому, содержащую уплощенные клетки щитовидной железы, нередко богатые коллоидом, называют струмой яичника. Опухоль иногда сопровождается тиреотоксикозом.
Незрелая тератома наблюдается в молодом возрасте, отличается быстрым ростом. Микроскопически характеризуется значительным полиморфизмом структур, среди которых различают эпителиальные и мезенхимоподобные.
Эпителиальные структуры представлены низкими и высокими клетками призматического эпителия, складывающимися то в трубчатые образования, то в сосочковидные выросты. Форма клеток уплощенная, кубическая, цилиндрическая, нередко они имеют вакуолизированную цитоплазму и одно ядро.
Мезенхимоподобные структуры — это отростчатые, тесно связанные между собой клетки. Могут встречаться и светлые клетки округлой формы. И те и другие имеют крупные гипохромные ядра с одним — тремя ядрышками и более.
Хориокарцинома яичника - Хорионэпителиома яичника
Различают хориокарцнному, развивающуюся на фоне тератобластомы, и хориокарцнному, в которой отсутствуют следы каких-либо тератоидных структур. Подтверждением существования истинных хорнокарцином является способность их клеток выделять хорионическнй гонадотропин, с действием которого связано развитие мастопатии у мужчин, страдающих хориокарциномой яичка или средостения. Макроскопически хориокарцнному яичника трудно отличить от тератобластомы обычного строения. Признаком, позволяющим заподозрить ее наличие, являются мелкие и крупные очагн кровоизлияний и некроза.
Хориокарцинома и тератобластома с хорионэпителиальными структурами характеризуются быстрым ростом и способностью к метастазированию. Наблюдаются они преимущественно в возрасте 20—40 лет. Реакция на гонадотропины, как правило, положительная.
При типичном строении хориокарцинома яичника (как и матки) состоит из элементов синцициотрофобласта, имеющего вид гигантского многоядерного синцития различной формы и величины, и цитотрофобласта — клеток Лангханса.
Атипичная форма хориокарциномы состоит только из клеток Лангханса и называется цитотрофобластомой.
Хориокарцинома половых желез может возникнуть только из половой клетки. Источниками ее могут быть трофобласт эмбрионального тельца, псевдоморула и непосредственно сама половая клетка.
medicalhandbook.ru