Синдром поликистозных яичников диагностика
Синдром поликистозных яичников у юных пациенток (обзор литературы)
Многообразие клинических проявлений синдрома сопряжено с трудностями в его диагностике. За последние годы было предложено несколько диагностических критериев синдрома поликистозных яичников (СПКЯ) [1].
По данным консенсусного симпозиума Европейского общества репродукции и эмбриологии (European Society of Human Reproduction and Embryology, ESHRE) и Американского общества репродуктивной медицины (American Society for Reproductive Medicine, ASRM) 2010 г. [2], СПКЯ охватывает от 6% до 10% женщин, при условии, что применялись диагностические критерии Национального института здравоохранения США (National Institutes of Health, NIH); если опираться на критерии Роттердамского симпозиума 2003 г. [3], то этот показатель составляет 15%.
Определить распространенность СПКЯ среди девушек-подростков в настоящее время затруднительно в связи с отсутствием достоверных критериев диагностики и недостаточным вниманием к манифестации эндокринно-метаболических проявлений в пубертатном периоде.
По данным консенсуса ESHRE 2012 г., у 45% пациенток с СПКЯ наблюдалось бесплодие [2]. Частота СПКЯ в структуре эндокринного бесплодия достигает 62% [2]. Тесная ассоциация синдрома поликистоза яичников с дисметаболическими состояниями влечет за собой развитие таких осложнений, как ожирение и сахарный диабет 2-го типа, развивающийся в дальнейшем у 10% женщин в репродуктивном возрасте [4–7, 8, 9]. У 2–7% пациенток с СПКЯ вероятно развитие гиперпластических процессов эндометрия и молочных желез [2, 8, 9].
Особенности диагностики СПКЯ у подростков
Формирование СПКЯ и манифестация его клинических проявлений часто начинаются именно в подростковом возрасте [10, 11].
Ряд специалистов [12, 11] с целью избежать гипердиагностики и неоправданных терапевтических мер склоняются к тому, что поставить диагноз СПКЯ возможно только после 18 лет, а до этого целесообразно использовать термин «формирующийся СПКЯ». Однако, по данным последнего консенсусного симпозиума ESHRE/ASRM, юным пациенткам можно ставить диагноз СПКЯ при подтверждении всех трех диагностических критериев, а также при выявлении у них гирсутизма [13].
При выявлении признаков формирующегося СПКЯ у подростков специалисты сталкиваются с рядом трудностей, обусловленных особенностями функционирования репродуктивной системы девушки в период пубертата.
Нарушения менструального цикла
Одним из важных клинических проявлений СПКЯ является нарушение менструального цикла — олигоменорея или аменорея. Однако в первые годы после менархе ановуляцию можно выявить у 40–50% девушек [12, 11]. Число овуляторных циклов постепенно растет от 20–25% в первый год после менархе до 60–65% к пятому году, и данная ситуация, отражая становление репродуктивной системы девушки, не является патологией, если ее рассматривать отдельно от других критериев. В то же время число овуляторных циклов у женщин с диагностированным СПКЯ не превышает 30–32% [4]. Поводом для врачебной настороженности в отношении юных пациенток должно стать отсутствие тенденции к формированию устойчивого регулярного менструального цикла в течение полутора-двух лет после менархе.
Гиперандрогенемия/гиперандрогения
Основные клинические проявления гиперандрогенемии (ГА) при СПКЯ — различные варианты андрогензависимой дермопатии: гирсутизм, акне и андрогенная алопеция. Распространенность акне среди подростков достаточно велика и зачастую является транзиторным явлением. Гораздо более значимым признаком ГА является гирсутизм, оцененный по шкале Фридмана. Лабораторная диагностика ГА часто бывает затруднена: определение одного только общего тестостерона в отсутствие информации о таких показателях, как половой стероид-связывающий гормон (ПССГ) и/или свободный тестостерон, малоинформативно (в том числе и в силу того, что избыток тестостерона конвертируется в более биологически активный дигидротестостерон (ДГТ)), но при этом заслуживающие доверия методы определения этих параметров находятся в стадии разработки [6]. Также при проведении мультистероидного анализа у 20% девушек с формирующимся СПКЯ было выявлено повышение андростендиона [14]. Возможно, одним из звеньев этого механизма является избыточная масса тела и увеличение уровня свободных жирных кислот, способных приводить к активации 17,20-лиазы и, как следствие, синтезу андрогенов по пути андростендиона, ДГЭА и тестостерона. Традиционно одним из важнейших критериев диагностики СПКЯ считается изменение соотношения лютеинизирующего гормона (ЛГ)/фолликулостимулирующего гормона (ФСГ) [4], тогда как данные Роттердамского консенсуса и американского Национального института здравоохранения его не включают. Существует несколько изоформ ЛГ, отличающихся строением боковых олигосахаридных цепей и, как следствие, уровнем биологической активности. По-настоящему информативным маркером СПКЯ может являться именно уровень биоактивных форм ЛГ, а не его соотношение с ФСГ [3, 6].
Ультразвуковая диагностика
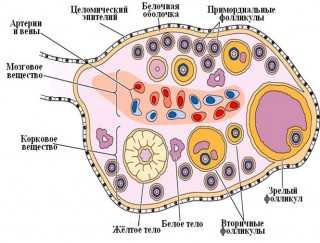
Ультразвуковая картина СПКЯ — объем яичника более 10 см3, наличие множества (более 12) равновеликих кистозно-атрезирующихся фолликулов диаметром до 10 мм, расположенных по периферии. Эту картину важно дифференцировать от мультифолликулярных яичников, характерных для раннего пубертата, гипогонадотропной аменореи, длительного приема комбинированных оральных контрацептивов (КОК). Мультифолликулярные яичники (МФЯ) характеризуются небольшим числом фолликулов диаметром 4–10 мм, расположенных по всему яичнику и, главное, нормальным объемом яичника [4, 15, 16]. МФЯ являются распространенным явлением и вариантом нормы для девушек в пубертатном периоде и не являются признаком СПКЯ.
Метаболические нарушения
Пациентки, демонстрирующие те или иные проявления метаболического синдрома, могут представлять собой группу риска по формированию СПКЯ [4, 17, 18]. Традиционные физикальные методы: определение индекса массы тела, оценки соотношения объема талии и бедер, определение толщины кожной складки — позволяют выявить первые признаки метаболических нарушений. Установлена прямая связь между степенью нарушения менструального цикла и индексом массы тела пациенток с СПКЯ, а также между инсулинорезистентностью и ГА. Маркерами дисметаболических состояний при СПКЯ служат следующие показатели: индекс F. Caro — менее 0,33; HOMA-IR (индекс инсулинорезистентности — Homeostasis Model Assessment of Insulin Resistance) — более 2,86 балла; гиперинсулинемия — более 12,8 мкЕд/мл и нарушения липидного обмена (повышение уровня общего холестерина и триглицеридов, снижение уровня липопротеинов высокой плотности (ЛПВП)) [3, 6, 19].
Возможности терапии СПКЯ у юных пациенток
Актуальным вопросом является выбор эффективных и безопасных лечебных мероприятий, направленных на коррекцию СПКЯ у девушек-подростков. Необходимость терапии у этой группы пациенток очевидна, и врачебная тактика напрямую влияет на репродуктивный прогноз девушки [2].
У пациенток репродуктивного возраста ведущей причиной для обращения к врачу является бесплодие. Поэтому основной лечебной стратегией у них является восстановление репродуктивной функции с помощью стимуляции овуляции, коррекции сопутствующих гормональных и метаболических нарушений. В некоторых случаях, при отсутствии эффекта от стимуляции овуляции, применяется хирургическое лечение — лапароскопическая каутеризация (drilling) яичников для редукции избыточного количества примордиальных фолликулов, снижения гиперандрогении. Эффективность лечения в основном определяется достижением желанной беременности. С целью лечения и профилактики поликистоза яичников используются также комбинированные монофазные оральные контрацептивы.
Особого внимания требуют девушки-подростки, у которых имеются проявления СПКЯ — нарушения менструального цикла, гиперандрогения и МФЯ на УЗИ — сочетаются с метаболическим синдромом (избыточной массой тела и ожирением, сахарным диабетом 2-го типа, дислипидемией) в силу выраженной декомпенсации имеющихся эндокринно-метаболических нарушений [20]. Именно на них должны быть в первую очередь направлены терапевтические меры. Своевременная коррекция метаболических нарушений, достигаемая изменением образа жизни и сбалансированного питания, редукционной диетой, применением гипогликемических препаратов, приводит к нормализации гормонального статуса и восстановлению менструальной функции на клиническом уровне.
В случае отсутствия желаемого эффекта вторым этапом терапии может являться применение КОК. Все механизмы, которые реализуют КОК для контроля над менструальным циклом, до сих пор не изучены, однако известно, что они подавляют секрецию ЛГ, что, в свою очередь, ведет к снижению уровня андрогенов. Эстрогенный компонент комбинированных контрацептивов приводит к повышению уровня ПССГ и, следовательно, снижению концентрации свободно циркулирующего тестостерона. Применение этих препаратов ведет к подавлению надпочечниковой секреции андрогенов — возможно, это происходит потому, что КОК ингибируют адренокортикотропный гормон (АКТГ) [2, 14, 21].
На данный момент существует ряд комбинированных оральных контрацептивов, содержащих прогестагенный компонент, обладающий антиандрогенной активностью (дросперинон, ципротерона ацетат), позиционирующих себя как рекомендованные к назначению у девушек и женщин с клинически выраженной гиперандрогенией [2, 14, 13, 22]. В основе их действия лежит ряд механизмов: угнетение синтеза яичниковых андрогенов по механизму прямой связи, блокирование периферических рецепторов к андрогенам, снижение образования ДГТ в результате подавления 5-альфа-редуктазы. Также дросперинон обладает гипогликемическим эффектом. Возможно назначение комбинированных контрацептивов по стандартной схеме (21 день, затем 7-дневный перерыв) на 3–6 менструальных циклов и по пролонгированной схеме (63 дня, затем 7-дневный перерыв) [8, 20]. Однако эффективность этих препаратов пока остается предметом множества дискуссий и подвергается сомнению — возможно, в силу недостаточности достоверных данных эффективности и ограничений их применения у юных пациенток. В целях терапии гиперандрогенных состояний возможно применение антиандрогенных препаратов (ципротерона ацетат) в сочетании с КОК, эстрадиола валератом или по отдельности [6].
После проведения курса комбинированных оральных контрацептивов (в сочетании с антиандрогенными препаратами или без) возможно проведение индукции овуляции [8].
Заключение
Формирование СПКЯ в пубертатном периоде является результатом воздействия на репродуктивную функцию различных патогенетических факторов, в результате которых нарушается становление менструальной функции, рост и созревание фолликулов, вследствие чего формируется ановуляция.
Манифестные признаки поликистоза яичников могут наблюдаться при нормальном периоде полового созревания, а отдельные его признаки могут оказаться транзиторными явлениями. Вопросы ранней диагностики, определения клинически значимых маркеров СПКЯ и его предикторов у пациенток подросткового возраста требуют углубленного изучения для оптимизации подходов к проведению скрининговых исследований, выявления групп риска и разработки системного подхода к коррекции различных эндокринных и метаболических нарушений.
Наиболее достоверными критериями при дифференциальной диагностике формирующегося поликистоза яичников у юных пациенток являются: сочетание ультразвуковой (морфологической) картины поликистоза яичников, при сопоставлении с гормональным профилем (соотношением половых гормонов и гиперандрогении), динамикой становления менструального цикла в течение 12–18 месяцев наблюдения (олигоменорея, аменорея), на фоне дисметаболических нарушений (ожирение, гиперинсулинизм, нарушение толерантности к глюкозе).
У юных пациенток основными направлениями терапии формирующегося СПКЯ являются: восстановление менструальной функции, коррекция гиперандрогенных состояний и метаболических нарушений [8, 9, 19–22].
На первом этапе профилактики формирующегося поликистоза яичников у девочек необходимо проводить коррекцию метаболических нарушений с помощью сбалансированной редукционной диеты, активного образа жизни, аэробных видов спорта (бег, плавание и др.), использования фитопрепаратов [7, 17, 18, 22].
При выявлении стойких признаков и прогрессирования поликистоза яичников целесообразно использование монофазных гормональных КОК на фоне циклической витаминотерапии и энзимотерапии, с последующей стимуляцией овуляции в репродуктивном периоде для реализации детородной функции.
Хирургическое лечение — каутеризацию яичников (drilling) в подростковом периоде производить нецелесообразно.
Репродуктивный прогноз у пациенток с формирующимся поликистозом яичников во многом зависит от ранней диагностики, эффективности патогенетической терапии и восстановления овуляции.
Литература
- Адамян Л. В., Богданова Е. А. Оперативная гинекология детей и подростков. М.: ЭликсКом, 2004. С. 208–211.
- Fauser B. C. Consensus on women’s health aspects of polycystic ovary syndrome (PCOS): the Amsterdam ESHRE/ASRM-Sponsored 3 rd PCOS Consensus Workshop Group // Fertil Steril. 2012; 97: p. 28–38.
- The Rotterdam ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome // Fertil Steril. 2003; 81: p. 19–25.
- Манухин И. Б., Геворкян М. А., Кушлинский Н. Е. Синдром поликистозных яичников. М.: МИА, 2004. С. 192–196.
- Шилин Д. Е. Синдром поликистозных яичников // Международный диагностический консенсус и современная идеология терапии. 2004; № 9, с. 27–36.
- Fritz M. A., Speroff L. Clinical Gynecologic Endocrinology and Infertility. Lippincott Williams & Wilkins, 2011. P. 495–533.
- Bloomgarden Z. T. American Association of Clinical Endocrinologists (AACE) consensus conference on the insulin resistance syndrome // Diabetes Care. 2003; 26: p. 1297–1303.
- Сметник В. П. Неоперативная гинекология. Руководство для врачей. СПб: СОТИС, 1995. 224 с.
- Руководство по эндокринной гинекологии / Под ред. Е. М. Вихляевой. М.: Медицинское информационное агентство, 2006. 784 с.
- Уварова Е. В. Современные способы коррекции гиперандрогении у девочек-подростков. В кн.: Эффективная фармакотерапия в акушерстве и гинекологии. 2008. С. 4–12.
- Гуркин Ю. А. Гинекология подростков. Рук-во для врачей. СПб: ИКФ Фолиант, 2000. С. 574–592.
- Богданова Е. А. Гинекология детей и подростков. М.: МИА, 2010. С. 332–348.
- Богданова Е. А., Телунц A. B. Гирсутизм у девочек и молодых женщин. М.: Медпресс-информ, 2002. С. 128–134.
- Кулаков В. И., Долженко И. С. Основные тенденции изменения репродуктивного здоровья девочек в современных условиях // Репродуктивное здоровье детей и подростков. 2005; № 1, с. 22–28.
- Мазитова Л. П. Асламазян Л. К. Патогенетическое обоснование местной терапии акне в подростковом возрасте // Педиатрическая фармакология. 2008; № 5; с. 68–71.
- Гус А. И., Серов В. Н., Назаренко Т. А. и соавт. Современные принципы ультразвуковой, клинической и лабораторной диагностики синдрома поликистозных яичников // Гинекология. 2002; № 4: 21–30. Шилин Д. Е. Коррекция метаболических и эндокринных нарушений при лечении гиперандрогении у девочек и девушек // Фарматека. 2003; 16: 8–12.
- Moran L. J., Noakes M., Clifton P. M., Tomlinson L., Norman R. J. Dietary composition in restoring reproductive and metabolic physiology in overweight women with polycystic ovary syndrome // J Clin Endocrinol Metab. 2003; Vol. 88: p. 812–819.
- Solomon C. G., Hu F. B., Dunaif A. et al. Long or highly irregular menstrual cycles as a marker for risk of type 2 diabetes mellitus // JAMA. 2001; 286: p. 24–21.
- Адамян Л. В., Макиян З. Н., Глыбина Т. М., Сибирская Е. В., Плошкина А. А. Особенности диагностики и лечения синдрома поликистозных яичников у девочек-подростков (аналитический обзор) // Репродуктивное здоровье детей и подростков. 2014. № 3. С. 16–23.
- Уварова Е. В. Гормональные препараты в практике детского гинеколога // Лечащий Врач. 2002; № 3; с. 38–45.
- Dunaif A. R., Chang J. Polycystic Ovary Syndrome: Current Controversies, from the Ovary to the Pancreas. Humana Press, 2010. P. 51–122.
- Уварова Е. В. Детская и подростковая гинекология. М.: Медицина, 2009. С. 249–268.
Е. В. Сибирская*, 1, доктор медицинских наук Л. В. Адамян*, доктор медицинских наук, профессор, академик РАН И. Е. Колтунов**, доктор медицинских наук, профессор А. А. Плошкина*
* ФГБОУ ВО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва ** ГБУЗ Морозовская ДГКБ ДЗМ, Москва
1 Контактная информация: elsibirskaya@yandex.ru
Синдром поликистозных яичников у юных пациенток (обзор литературы)/ Е. В. Сибирская, Л. В. Адамян, И. Е. Колтунов, А. А. Плошкина
Для цитирования: Лечащий врач №12/2017; Номера страниц в выпуске: 8-10
Теги: половое развитие, молочные железы, воспаление
www.lvrach.ru
Cиндром поликистозных яичников: лечение, симптомы, причины, диагностика, признаки
В настоящее время диагностика базируется на критериях, разработанных совместно несколькими экспертными сообществами. Обнаружение при УЗИ типичных поликистозных изменений яичников также вошло в определение синдрома в качестве одного из симптомов. Таким образом, синдром поликистозных яичников — это хроническая ановуляция и функциональная гиперандрогения неясной этиологии; диагноз ставится в основном методом исключения.
Согласно оценкам, синдром поликистозных яичников находят у 4—10% женщин. При избыточном весе, инсулинорезистентности, сахарном диабете, гирсутизме, бесплодии вследствие ановуляции, наличии поликистозных яичников по данным УЗИ он встречается чаще. Кроме того, риск этого заболевания выше, если синдром поликистозных яичников имеется у родственниц первой степени, а также при преждевременном адренархе и диабете беременных в анамнезе.
Синдром поликистозных яичников - клинический синдром, характеризующийся умеренным ожирением, нерегулярными менструациями. У большинства пациенток яичники содержат множественные кисты. Диагноз ставится на основании результатов теста на беременность, измерения уровней гормонов и визуальных методов исследования.
В США это наиболее частая причина бесплодия. Он обычно определяется как клинический синдром, вне зависимости от кистозных изменений яичников. Но присутствие в яичнике множества 2-6 мм или больших по размеру фолликулярных кист, содержащих атретичные клетки, является типичным.
Синдром проявляется ановуляцией или овуляторной дисфункцией и избытком андрогенов неясной этиологии. Но имеются некоторые доказательства того, что у пациенток есть изменение цитохрома Р450с17, повреждающее 17-гидроксилазу (энзим, ограничивающий продукцию андрогенов), в результате чего продукция андрогенов повышается.
СПКЯ имеет ряд серьезных осложнений. Уровни эстрогенов повышены, что увеличивает риск гиперплазии эндометрия и в итоге рака эндометрия. Уровни андрогенов часто повышены, что увеличивает риск метаболического синдрома и является причиной гирсутизма. Возможное присутствие гиперинсулинемии вследствие инсулинорезистентности может способствовать увеличению продукции андрогенов яичниками.
Причины синдрома поликистозных яичников
Причиной синдрома поликистозных (или склерокистозных) яичников, или синдрома Штейна—Левенталя, бывает ановуляция на фоне постоянной стимуляции яичников нормальным или непропорционально повышенным уровнем ЛГ. Поверхность яичников белая блестящая из-за утолщения капсулы, и при этом много небольших фолликулов на различной стадии развития и в состоянии атрезии у поверхности. В некоторых случаях яичники внешне не изменяются. Клетки оболочки (теки) часто гиперплазированы и лютеинизированы. Усиленное действие эстрогенов при этом синдроме — результат как повышенной их продукции, так и сниженного уровня ГСПГ. Это может вызывать гиперплазию эндометрия и, возможно, аденокарциному эндометрия, поскольку действие эстрогенов не сбалансировано прогестероном.
Причина синдрома неизвестна, полагают, что он полиэтиологичен. Периферическая конверсия повышенного количества андрогенов в эстрогены может способствовать гиперсекреции ЛГ. У некоторых больных выявлена наследственная предрасположенность к этому синдрому, который наследуется по доминантному принципу и связан с Х-хромосомой.
Этот синдром может также развиваться и на фоне поражения ЦНС, когда нарушается секреция ГнРГ гипоталамусом. Высокий уровень ЛГ способствует повышенной продукции андрогенов яичниками, а поскольку уровень ФСГ понижен, то зернистые клетки не в состоянии эффективно конвертировать андрогены в эстрогены. Высокий локальный уровень андростендиона и тестостерона в поликистозных яичниках препятствует нормальному созреванию фолликулов и повышает частоту их атрезии, что приводит к образованию большого числа небольших кистозных фолликулов. Содержание эстрона и свободного эсградиола в сыворотке повышено вследствие усиленной секреции яичниками андрогенов, а также пониженного уровня ГСПГ в сыворотке. Увеличенный уровень эстрогенов в свою очередь сенсибилизирует гонадотрофы к стимулирующему действию ГнРГ гипоталамуса, что поддерживает возникшее нарушение, т.е. замыкается «порочный круг».
Критерии синдрома поликистозных яичников
- Клинические или биохимические признаки гиперандрогении
- Нарушения овуляции
- Исключение иных причин избытка андрогенов и нарушений овуляции.
- Обнаружение типичных поликистозных яичников при УЗИ — сомнительный признак
Симптомы и признаки синдрома поликистозных яичников
Клинические проявления весьма разнообразны и включают бесплодие (77% случаев), гирсутизм (69%), аменорею (51%), ожирение (41%), функциональные маточные кровотечения (29%), дисменорею (23%), жёлтое тело на хирургической операции (22%), вирилизацию (21%), бифазную температуру тела (15%), циклические менструации (12%).
Морфология яичников
- Поликистозные яичники - 70 - 80%
- Биохимические признаки - 35 - 95%
- Повышенное отношение ЛГ/ФСГ - 35 - 95%
- Повышенный уровень свободного тестостерона - 60 - 80%
- Повышенный уровень дегидроэпиандростерона сульфата - 25 - 60%
Метаболические нарушения
- Гиперинсулинемия - 25 - 60%
Нарушения овуляции
У всех больных синдромом поликистозных яичников отмечаются нарушения овуляции. Среди женщин с олигоменореей синдром поликистозных яичников диагностируется в 85—90% случаев, среди женщин с аменореей — в 30—40%. Выдвигались предположения, что синдром поликистозных яичников (или гиперандрогения яичникового происхождения) встречается и на фоне нормальной овуляции, однако для их подтверждения нужны дальнейшие исследования. Индукция овуляции кломифеном зачастую неэффективна, а менотропин может приводить к гиперстимуляции яичников. Такая реакция на препараты, применяемые для индукции овуляции, отчасти может быть обусловлена гиперинсулинемией и ожирением, а также нарушениями гормонального фона в самих яичниках и большим количеством вторичных фолликулов.
При синдроме поликистозных яичников особенно высок риск синдрома гиперстимуляции яичников, для которого характерны значительное увеличение яичников, быстро прогрессирующий асцит, гиповолемия, повышение свертываемости крови и полиорганная недостаточность. Кроме того, повышен риск многоплодной беременности. Подобные осложнения обычно возникают на фоне лечения менотропином, однако гиперстимуляция яичников описана даже при одноплодной беременности в результате зачатия естественным путем, а также при использовании аналогов гонадолиберина в импульсном режиме и кломифена.
Нарушения роста волос и угри
Из-за избытка андрогенов у больных часто развиваются гирсутизм, угри или андрогенетическая алопеция. Гирсутизм — самый частый клинический признак, он встречается у 70% женщин с синдромом поликистозных яичников. Избыточный рост волос оценивается по шкале Ферримана—Голлвея, согласно которой гирсутизм диагностируется при количестве баллов 8 и более. Показано, что инсулин необходим для роста волосяных фолликулов in vitro, однако вопрос о том, каково непосредственное влияние гиперинсулинемии при синдроме поликистозных яичников на рост терминальных волос на туловище и на развитие гирсутизма, пока не ясно.
Морфология яичников
Примерно у 70% больных яичники содержат фолликулы на разных стадиях развития, а также атретические фолликулы диаметром 2—5 мм, что при УЗИ выглядит как «множественные кисты». Предлагались диагностические критерии синдрома поликистозных яичников, учитывающие морфологию яичников, но оказалось, что характерные ультразвуковые признаки довольно широко распространены в популяции женщин с регулярным менструальным циклом, особенно в молодом возрасте. У этих женщин наблюдаются те или иные особенности гормонального профиля в виде снижения ФСГ, повышения уровней антимюллерова гормона, эстрона, дегидроэпиандростерона сульфата и индекса свободных андрогенов; уровень общего тестостерона может быть слегка повышен по сравнению с женщинами, имеющими обычное строение яичников. Но при регулярном овуляторном цикле эти биохимические особенности, бесспорно, не могут стать основанием для вынесения клинического диагноза. С другой стороны, нужно отметить, что множественные кисты в яичниках при УЗИ или гистологическом исследовании могут быть просто признаком нарушений созревания фолликулов. Такая картина часто наблюдается при других заболеваниях, приводящих к гиперандрогении. Поликистозные яичники при УЗИ обнаруживают у 25% случайно отобранных женщин, причем уровни андрогенов у большинства в норме, а менструальный цикл регулярный. Поэтому данный признак следует рассматривать лишь как один из возможных симптомов гиперандрогении или синдрома поликистозных яичников. Вероятно, более тщательное изучение морфологии яичников с использованием УЗИ в трехмерном режиме позволит выделить новые критерии синдрома поликистозных яичников. В качестве одного из таких критериев предложено соотношение объема стромы к общему объему яичников, отражающее степень гиперандрогении. Но рутинное использование этого критерия затруднено ввиду недостаточной оснащенности лечебных заведений соответствующей аппаратурой.
Ожирение
Ожирение — один из частых спутников синдрома поликистозных яичников; оно встречается у 20—60% больных, в зависимости от того, по каким критериям определяют избыточный вес. Если ожирением считать вес, на 20% превышающий идеальный, этот показатель, вероятно, будет лишь немногим выше, чем среди населения в целом. При синдроме поликистозных яичников ожирение, несомненно, усиливает инсулинорезистентность и усугубляет гиперандрогению, а снижение веса способствует нормализации гормонального фона и функции яичников (см. ниже раздел «Лечение гиперандрогении»). Еще более усиливает инсулинорезистентность и гиперинсулинемию при избытке андрогенов ожирение по мужскому типу. Однако синдром поликистозных яичников и вызванные ожирением нарушения овуляции — не одно и то же. В целом ожирение предрасполагает к развитию синдрома поликистозных яичников и усугубляет его клинические проявления, особенно метаболические нарушения. Более высокая распространенность ожирения при синдроме поликистозных яичников может быть обусловлена погрешностями при отборе больных, поскольку при ожирении риск этого синдрома повышен. И напротив, предрасполагает ли к ожирению синдром поликистозных яичников, не ясно. Андрогены могут способствовать развитию ожирения по мужскому типу.
Биохимические нарушения
Примерно в 70—80% случаев синдрома поликистозных яичников заметно повышен уровень андрогенов, особенно свободного тестостерона, а в 25—65% случаев — уровень дегидроэпиандростерона сульфата. Уровень пролактина обычно в норме, но иногда слегка повышен (обычно не достигает 40 нг/мл). В 25—95% случаев, в зависимости от выбранного порогового значения, повышено отношение ЛГ/ФСГ. После овуляции это отношение на некоторое время нормализуется. Причиной нередких при синдроме поликистозных яичников нарушений секреции гонадотропных гормонов отчасти служит инсулинорезистентность либо, что вероятнее, гиперинсулинемия. Уровень инсулина и ИМТ у больных синдромом поликистозных яичников прямо коррелируют с уровнем лептина. Среди других эндокринных аномалий представляет интерес повышение уровня антимюллерова гормона. Способность этого фактора нарушать ранний рост фолликулов может вносить вклад в формирование ановуляции при синдроме поликистозных яичников. В ряде исследований наблюдалась прямая корреляция между уровнем антимюллерова гормона и инсулинорезистентностью, хотя прямой связи между концентрацией инсулина и этого фактора не обнаружено, и снижение инсулина в результате медикаментозного воздействия, как и снижение веса, не сопровождалось снижением уровня антимюллерова гормона.
Метаболические нарушения
Инсулинорезистентность не относится к диагностическим критериям синдрома поликистозных яичников, но часто сопровождает его (50—70% больных) и не зависит от веса. Существует мнение, согласно которому поликистозные яичники обладают увеличенной чувствительностью к действию инсулина. Судя по всему, при синдроме поликистозных яичников инсулинорезистентность обусловлена нарушением внутриклеточной передачи сигнала инсулина, а нередкое при данном заболевании ожирение усугубляет снижение тканевой чувствительности к инсулину.
Возникающая в результате инсулинорезистентности компенсаторная гиперинсулинемия усиливает стимулирующее действие ЛГ на рост текоцитов и секрецию ими андрогенов, одновременно подавляя выработку печенью ГСПГ. Инсулин стимулирует пролиферацию клеток, поэтому повышение его уровня может привести к гиперплазии базального слоя эпидермиса и развитию черного акантоза (ворсинчатые разрастания и гиперпигментация в области кожных складок) и мягких фибром.
Диагностика синдрома поликистозных яичников
- Клинические критерии.
- Сывороточные уровни тестостерона, фоликулостимулирующего гормона, пролактина и тиреостимулирующего гормона.
- УЗ-исследование органов таза.
Овуляторная дисфункция обычно имеет место в период полового созревания, приводя к первичной аменорее; таким образом, этот синдром маловероятен в случаях, когда регулярные менструации наблюдались в течение некоторого времени после менархе.
При осмотре обычно обнаруживается обильная цервикапьная слизь, отражающая высокий уровень эстрогенов. Следует заподозрить СПКЯ при наличии у женщины двух типичных симптомов.
Обследование включает тест на беременность, исследование в крови уровней общего тестостерона, ФСГ, пролактина и ТСГ; ультразвуковое исследование тазовых органов для исключения других возможных причин имеющихся симптомов. Исследование сывороточного уровня свободного тестостерона более чувствительно, чем определение общего тестостерона, но технически его более трудно измерить.
Для постановки диагноза требуются два из следующих трех критериев: овуляторная дисфункция, обусловливающая нерегулярные менструации; клинически и лабораторно доказанная гиперандрогения;
более 10 фолликулов в каждом яичнике (выявленных при УЗИ), обычно раполагающихся по периферии и напоминающих нитку жемчуга. У женщин с этими критериями измеряют уровень кортизола в крови для исключения синдрома Кушинга, а для исключения вирилизации надпочечникового генеза измеряется раннеутренний уровень 17-гидроксипрогестерона. Измеряется сывороточный уровень ДГЭАС. Если уровень ДГЭАС не соответствует норме, женщину обследуют так же, как при аменорее. Взрослых женщин с СПКЯ обследуют на наличие метаболического синдрома, измеряя АД и глюкозу крови и липиды (липидный профиль).
Лечение синдрома поликистозных яичников
- Прерывистые курсы прогестинов или оральных контрацептивов.
- Лечение гирсутизма, а у взрослых женщин -рисков длительных гормональных нарушений.
- Лечение бесплодия у женщин, желающих беременеть.
Целью лечения является устранение симптоматики и коррекция гормональных нарушений и тем самым уменьшение рисков, связанных с избытком эстрогенов (например, гиперплазии эндометрия) и избытком андрогенов.
Женщинам, не заинтересованным в беременности, для снижения риска гиперплазии и рака эндометрия обычно назначают прерывистые курсы прогестинов или оральные контрацептивы.
При гирсутизме могут использоваться физические меры. Для удаления нежелательных волос на лице может помочь двукратное ежедневное использование 13,9% крема эфлорнитина. У взрослых женщин, не желающих беременеть, можно использовать гормональную терапию, которая снижает уровень андрогенов, или спиронолактон. Угри можно лечить обычными лекарственными препаратами (бензоил пероксидом, кремом третиноина, местным и общим применением антибиотиков).
Поощряется похудение. Оно может помочь индуцированию овуляции, сделать более регулярными менструации, увеличить чувствительность к инсулину и уменьшить черный акантоз и гирсутизм.
Прием метформина по 500-1000 мг дважды в день помогает увеличить чувствительность к инсулину, если не удалось похудеть и менструальная функция не восстановилась. Метформин также может снизить уровень свободного тестостерона. Т.к. метформин может стимулировать овуляцию, для предотвращения нежелательной беременности необходима контрацепция.
У женщин, желающих беременеть, проводится лечение бесплодия (кломифен, метформин). Полезно также похудение. Избегают проведения гормональной терапии, которая может иметь контрацептивный эффект.
Лечение синдрома поликистозных яичников основывается главным образом на устранение гирсутизма, нормализацию менструального цикла.
Индуцирование овуляции проводят только с целью лечения бесплодия. У большинства женщин достигают положительного эффекта кломифеном. Когда оно неэффективно, применяют комбинированную терапию кломифеном и препаратами, подавляющими секрецию андрогенов надпочечниками.
Когда у женщины с аменореей нет желания восстановить репродуктивную функцию, назначают комбинацию эстроген-содержащих пероральных контрацептивов для подавления гиперсекреции ЛГ. Если гиперандрогения обусловлена гиперсекрецией ЛГ, то после 1—2 циклов указанного лечения концентрация андрогенов в плазме нормализуется.
Если пероральные контрацептивы противоказаны, можно использовать спиронолактоны: 25—250 мг/сут до 1-го дня менструации, а затем приём прекращают на 7 дней. С 8-го дня повторяется цикл лечения, и так до 3—6 мес. Если лечение неэффективно, то дозу постепенно повышают до 400 мг/сут.
Метформин в дозе 850—1000 мг назначают для снижения инсулинорезистентности, при этом для его назначения не нужно наличие каких-либо нарушений углеводного обмена. Но если они есть, лечение метформином тем более показано.
www.sweli.ru
Синдром поликистозных яичников. Какой у вас тип СПКЯ?
Эмоциональная нестабильность, усталость
Депрессии, апатия, постоянная усталость, лабильность настроения, нервозность, агрессивность, проблемы со сном — говорят о нарушении работы гипоталамуса, гипофиза, надпочечников. А также являются признаком глубокого истощения организма и хронического стресса.
С чем часто путают СПКЯ?
Синдром поликистозных яичников по своим симптомам напоминает несколько заболеваний:
- Синдром Иценко-Кушинга (врождённая гиперплазия коры надпочечников)
- Адреногенитальный синдром (врожденная дисфункции коры надпочечников или приобретенная)
- Гиперпролактинемия
- Болезни щитовидной железы (гипотиреоз, гипертиеоз).
И в то же время, он имеет множество отличий.
Обследования для диагностики СПКЯ
Диагноз «Синдром поликистозных яичников» в последнее время ставят без должных на то снований, как модный тренд. Его нельзя диагностировать с помощью одного ультразвука, увидев просто увеличенные и кистозные изменения в яичниках. Они являются лишь «жертвой» обменных и эндокринных нарушений в организме женщины.
Для постановки правильного диагноза женщина должна пройти тщательное обследование. В первую очередь нужно сдать анализы крови на:
- ЛГ, ФСГ, эстрадиол, пролактин — на 3-5 дни менструального цикла
- Тестостерон свободный, Глобулин,связывающий половые гормоны (ГСПГ), ДГЭА-с — на 8-10 день м. цикла
- 17-ОН прогестерон — 21-22 день м. цикла.
- Оценку резистентности к инсулину (HOMA-IR)
Далее пройти трансвагинальное УЗИ органов малого таза три раза в течение цикла. Однократное УЗИ, не подтверждённое анализами, неинформативно. У гинеколога-эндокринолога получить грамотную оценку всех симптомов и результатов анализов, а также исключить другие заболевания, которые могли бы вызвать избыточную активность андрогенов.
И самое главное выяснить основную причину, вызвавшую эти метаболические изменения в вашем организме.
Обычное лечение СПКЯ
Гормональные контрацептивы
Традиционное лечение СПКЯ заключается в подавлении овуляции с помощью противозачаточных таблеток. Это странный подход, если учесть, что самой проблемой является отсутствие овуляции. ОК также подавляет андрогены, что более полезно. К сожалению, ОК действуют только в течение времени, которое вы принимаете. Как только вы прекратите их, ваши андрогены поднимутся еще выше, чем были раньше. Основная проблема с ОК (как лечение СПКЯ) заключается в том, что они ухудшают основную причину СПКЯ , углубляют все нарушения. После них труднее восстановить волосы и кожу, наладить цикл, сбросить вес, восстановить либидо и выйти из депрессий.
Спиронолактон
Спиронолактон (торговое название Aldactone) — это тот же препарат прогестина, который используется в оральных контрацептивах Yasmin. Взятый самостоятельно, спиронолактон представляется как более безопасное, более мягкое лечение, но спиронолактон не является безопасным. Как и ОК, он нарушает овуляцию, метаболизм эстрогенов и функцию надпочечников. Как и ОК, он вызывает потерю либидо, нарушение менструального цикла и депрессию. Это также риск возникновения рака молочной железы. Не очень хороший выбор.
Метформин
Если ваша врач более дальновидная, возможно, она предложила вам препарат для лечения диабета под названием метформин. Это лучший подход, чем ОК или спиронолактон, потому что по крайней мере он работает, чтобы исправить основную основную причину СПКЯ (инсулинорезистентность). Основная проблема с метформином заключается в том, что он вызывает проблемы с пищеварением и истощает организм от витамина В12 и других питательных веществ.
Роль генетики и пренатальных факторов в СПКЯ
Исследователи предполагают, что на СПКЯ влияют гены и, возможно, также воздействие андрогенов или экологических токсинов внутриутробно. Это удручающая мысль, потому что это может означать, что вы родились с СПКЯ. Это не работает так. Генетическая тенденция к СПКЯ не означает, что вы всегда будете страдать от его симптомов. Вы можете изменить свое генетическое выражение с помощью диеты, образа жизни и других естественных методов лечения. Опыт работы Лары Браден с тысячами пациентов заключается в том, что СПКЯ можно обратить вспять (хотя вы всегда будете иметь генетическую предрасположенность).
Естественный подход к СПКЯ
Лара Брайден — врач-натуропат, имея 20 летний стаж работы в области женского здоровья, с большой уверенностью может сказать, что поликистозный синдром очень хорошо поддается естественному лечению. Во многих случаях СПКЯ может быть полностью отменен естественным лечением.
Сейчас я могла бы дать вам простой список того, что работает для СПКЯ, изучив вдоль и поперек ее книгу, но не так все просто. Чтобы получить результаты от естественной медицины, вы должны сначала углубиться и понять, что является причиной вашего СПКЯ.
Мне нравится подход Лары Браден тем, что она игнорирует ярлык «СПКЯ», а вместо этого смотрит на каждого отдельного пациента. Почему она не овулирует? Почему у нее высокий уровень андрогенов?
Причины, вызвавшие СПКЯ, разбивают поликистозный синдром на четыре типа:
- Инсулинорезистентный СПКЯ
- СПКЯ, вызванный гормональными контрацептивами
- Воспалительный СПКЯ
- Скрытая причина СПКЯ
И знание того, какой тип СПКЯ у вас есть, является ключом к пониманию правильного протокола лечения для вас.
Визуальная блок-схема диагностики 4 типов СПКЯ
Если после пройденных анализов вы все еще не определились с типом СПКЯ, приглашаю пройтись по блок-схеме, которая поможет это сделать:
У некоторых женщин может быть комбинация этих типов СПКЯ, поскольку основная причина ее СПКЯ меняется и развивается с течением времени. Поэтому схемы лечения могут комбинироваться.
Требуется не менее 6-12 месяцев последовательного изменения образа жизни, диеты, а также естественных методов лечения, чтобы добиться реальных изменений в организме, прежде чем отпустить ваш диагноз СПКЯ в прошлое.
iklumba.com
Синдром поликистозных яичников: особенности диагностики
Решетников И. Б., Нестеренко З. А., Мацнева И. А., Мосолова М. Ю., Муравьева П. А., Грабуздов А. М. Синдром поликистозных яичников: особенности диагностики // Молодой ученый. — 2016. — №26.2. — С. 38-41. — URL https://moluch.ru/archive/130/36153/ (дата обращения: 03.02.2018).
Ключевые слова: СПКЯ, гиперандрогения, бесплодие, ановуляция.
Введение: Синдром поликистозных яичников (СПКЯ), или синдром Штейна-Левенталя, – патология структуры и функции яичников, характеризующаяся овариальной гиперандрогенией с нарушением менструальной и генеративной функций [1].Заболевание встречается у 2–20 % женщин и является наиболее распространённой эндокринопатией у женщин репродуктивного возраста. Общая заболеваемость в мире составляет 3,5 % [2].
Заболевание было известно еще с 1328 года, французский раввин Леви Бен Гершом (1288–1344) упоминал о нем в своих трудах. В России о поликистозном перерождении яичников было упомянуто еще в конце XIX веке профессором Кронидом Фёдоровичем Славянским. Позже, уже в советской России, в 1928 году профессор Сергей Кузьмич Лесной после успешного лечения посредством клиновидной резекции яичников у пациенток с аменореей и опсоменореей, подробно описал морфологическую картину структурных изменений при поликистозе яичников и назвал этот феномен «склерокистозными яичниками». Двумя годами позже профессор Евгений Елисеевич Гиговский подробно описал гистологические изменения при склерополикистозе яичников. Наконец, в 1935 году американские гинекологи И. Штейн (I. F. Stein) и М. Левенталь (М. L. Leventhal) официально опубликовали результаты исследования, в котором описали семь клинических случаев пациенток с аменореей в сочетании с двусторонне увеличенными поликистозными яичниками, а также гирсутизмом и акне. С тех пор это состояние называют — синдром Штейна–Левенталя [3].
Анализ литературных источников:
В настоящее время этиология и патогенез СПКЯ времени остаются до конца не изученными, но в результате ряда исследований была доказана мультифакториальная природа данного феномена [4].
За последние 5 лет в результате исследований GWAS было найдено около 16 генов (например, FSHR и LHCGR), участвующих в развитии СПКЯ. Таким образом, точно определен полигенный характер СПКЯ [5].
Известно, что вклад генетических факторов в этиологию СПКЯ составляет 79 %, в то время, как состояния окружающей среды, образа жизни и индивидуальной истории болезни — около 21 % [3]. А само формирование фенотипа СПКЯ может формироваться, начиная с раннего детства и до периода полового созревания. Кроме того, доказана связь между развитием СПКЯ и низкой массой тела при рождении, влекущая за собой компенсаторный рост и гиперинсулинемию, которая, в свою очередь, снижает выработку глобулина, связывающего половые гормоны, в печени и образованию свободных андрогенов.
Существует гипотеза, что СПКЯ может развиться в результате генетически детерминированной гиперсекреции андрогенов яичниками, начавшейся в пубертатном периоде или еще задолго до него [6].
Суммируя основные современные представления об этой патологии, можно выделить основные положения патогенеза. Но сначала напомним основы стероидогенеза в яичниках. Синтез андрогенов происходит в клетках теки фолликулов определенной стадии зрелости диаметром 5–8 мм и в строме. Регулируют синтез андрогенов ЛГ инсулиноподобный фактор роста-I (ИПФР-I) и энзим (цитохром Р450с17). В превращении андрогенов (тестостерона и андростендиона) в эстрогены (эстрадиол и эстрон), так называемый процесс ароматизации андрогенов, участвует цитохром Р450с17. Синтез энзима регулируется ФСГ.
В ПКЯ гиперандрогения является следствием:
- Повышения уровня ЛГ в результате нарушения цирхорального ритма выделения ГнРГ и гонадотропинов, формирующегося в пубертатном возрасте, в период становления гормональной функции репродуктивной системы. Возможной причиной являются генетические факторы. Гиперстимуляция ЛГ нарушает фолликулогенез в яичниках, формируется кистозная атрезия фолликулов с гиперплазией тека-клеток, стромы и увеличением синтеза андрогенов. В результате дефицита ФСГ, необходимого для синтеза энзимов, ароматизирующих андрогены в эстрогены, происходит накопление андрогенов и дефицит эстрадиола.
- Важным механизмом гиперандрогении является характерная для СПКЯ инсулинорезистентность (ИР) — уменьшение утилизации глюкозы в организме. В результате возникает компенсаторнаягиперинсулинемия. Поскольку имеется дефект рецепторов инсулина, его действие реализуется через рецепторы ИПФР-I. Инсулин и ИПФР-I способствуют усилению ЛГ-зависимого синтеза андрогенов в тека-клетках и строме, а также стимулируя выброс ЛГ.
- Увеличение концентрации свободного биологически активного Т за счет уменьшения образования ПССГ. Синтез ПССГ уменьшается вследствие снижения уровня эстрадиола и гиперинсулинемии.
- Определенная роль принадлежит жировой ткани. При ожирении нарушается толерантность к глюкозе по диабетогенному типу. Развивается инсулинорезистентность и компенсаторная гиперинсулинемия. Вследствие этих метаболических нарушений усиливается синтез андрогенов в адипоцитах (жировых клетках) и соответственно превращение (ароматизация) тестостерона в эстрадиол и андростендиона в эстрон. Этот процесс имеет автономный характер, не зависит от гонадотропной стимуляции. Таким образом, жировая ткань является источником андрогенов и эстрогенов (в основном эстрона) внегонадного происхождения [10].
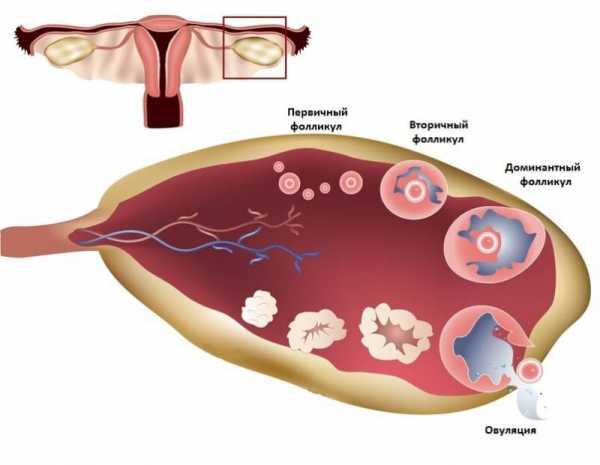
Исторически сложившийся термин «поликистоз» не соответствует реальной клинической ситуации, поскольку суть процесса заключается не в формировании кист яичника, а в накоплении незрелых фолликулов. При поликистозных яичниках процесс фолликулогенеза останавливается на стадии антрального фолликула. Таких фолликулов становится много, они часто расположены по периферии органа; на УЗИ их определяют в виде «нитки жемчуга». Жалобы женщин с СПКЯ, как правило, довольно стандартны:
- усиленный рост волос на теле по мужcкому типу, повышенная жирность кожи, угревые высыпания на лице, спине;
- нарушения менструального цикла (редкие менструации, длительное отсутствие менструаций, постоянные кровяные выделения);
- отсутствие беременности в течение продолжительного времени [3].
Однако диагноз может быть поставлен при наличии 2-х или 3-х следующих критериев:
1) хроническая ановуляция;
2) характерное изменение морфологии яичников на УЗИ;
3) гиперандрогения (лабораторная/клиническая) [7].
Для установления овуляторной дисфункции исследуют продолжительность менструального цикла: менструальный цикл> 35 дней предполагает хроническую ановуляцию, менструальный цикл немного превышающий норму (32–35 дней) или нерегулярный (32, 35, 36 дней) требует дальнейшего обследования, включающего определение сывороточного прогестерона [7].Определение сывороточного прогестерона проводится с 21 по 22 день цикла для исключения ановуляции. Прогестерон > 2,5 нг/мл свидетельствует об овуляции.
УЗИ признаки: увеличение объёма яичника более 10 мл, число анэхогенных фолликулов диаметром от 2 до 9 мм не менее 25 в одном яичнике,структура яичников оценивается при помощи УЗИ с трансвагинальным датчиком. Необходимо знать, что результат УЗИ зависит от чувствительности УЗ датчика, поэтому рекомендовано использовать датчики с частотой 8 mHz для оптимальной оценки морфологии яичников.
Рис. 1. А)трансвагинальное УЗИ в продольной плоскости, показывает морфологию поликистозных яичников. Многочисленные небольшие фолликулы окружают центральную эхогенную строму. B)трансвагинальное УЗИ в поперечной плоскости у той же пациентки [8].
Для эхографии крайне важно представлять макро- и микроскопическую структуру измененных гонад при данном патологическом состоянии. Основным макроскопическим признаком СПКЯ является двустороннее увеличение (в 2–6 раз) яичников, с наличием множества кистозно-атрезирующихся фолликулов. Поверхность яичников сглажена, признаки овуляции отсутствуют, капсула плотная, белесоватая и при осмотре невооруженным глазом представляется утолщенной. Капсула настолько утолщена, что фолликулярные кисты (кистозно-атрезирующиеся фолликулы), типичные для данной патологии, иногда не просвечивают через нее. Характерно симметричное двустороннее увеличение яичников с формированием мелкокистозных изменений в корковом слое и значительное утолщение белочной оболочки. Объем яичников при СПКЯ достигает 9,5–17,3 см3 (среднее значение 12,9 см3), что намного больше нормальных значений (3–8 см3).
Для гистологической картины первичных ПКЯ характерны: склероз капсулы яичников с утолщением ее до 600 мкм; гиперплазия стромы яичников; кистозная атрезия фолликулов; гиперплазия (иногда с лютеинизацией) клеток внутренней оболочки фолликулов. При так называемых вторичных ПКЯ размеры яичников, как правило, не достигают такой величины, как при первичных ПКЯ, и их увеличение часто бывает асимметричным. Капсула яичников также не столь резко утолщена, отмечается просвечивание множества фолликулов. Микроскопические особенности состоят в неравномерном утолщении капсулы, нерезко выраженной гиперплазии стромы, наличии атрезирующихся фолликулов, белых и изредка желтых тел.
Следует отметить, что некоторые исследователи высказываются более критично в отношении возможностей эхографии при диагностике СПКЯ, так как у 30 % женщин с данной патологией обнаруживаются неизмененные по величине и акустической структуре яичники. Из числа остальных больных с увеличенными яичниками отчетливая визуализация мелких кист оказалась возможной лишь у 40 % [9].
Если специалист не уверен в точности УЗИ-диагностики, то это исследование можно заменить определением антимюллерова гормона (АМН). Диагноз подтверждает АМН > 4,5 нг/мл [7].
Вывод. Таким образом, СПКЯ до настоящего времени является диагностической проблемой из-за отсутствия универсального диагностического метода. Клиническая картина данного патологического состояния должна указывать на объем необходимого дополнительного обследования. Ановуляция и гиперандрогенемия могут быть подтверждены соответствующими гормональными исследованиями. Усовершенствование ультразвуковой диагностики с использованием новых технических решений и подходов может способствовать выделению характеристик ПКЯ, определяющих клинико-патогенетические формы этого синдрома.
Литература:
- Национальное руководство по гинекологии 2013 год. Под редакцией акад. РАМН Г. М. Савельевой, акад. РАМН Г. Т. Сухих, проф. И. Б. Манухина.
- Gynecologic and Obstetric Pathology. Christopher P. Crum MD, Anna R. Laury MD, Michelle S. Hirsch MD, PhD, Charles Matthew Quick MD and William A. Peters MD. Copyright © 2016 by Saunders, an imprint of Elsevier Inc.
- СПКЯ: новый взгляд на проблему. Многообразие симптомов, дифференци-альная диагностика и лечение СПКЯ. Информационный бюллетень / И. Г. Шестакова, Т. С. Рябинкина; под ред. В. Е. Радзинского. — М.: Редакция журнала StatusPraesens, 2015. — 24 с.
- De Leo V, Musacchio MC, Cappelli V, Massaro MG, Morgante G and Petraglia F. Genetic, hormonal and metabolic aspects of PCOS: an update. Reprod. Biol. Endocrinol. 2016; 14 (1): 38.
- Medline (PubMed, USA) [Электрон. ресурс]. — Режим доступа: https://www.ncbi.nlm.nih.gov/pubmed/27513023 [06.11.2016].
- The polycystic ovary syndrome: a position statement from the European Society of Endocrinology. Gerard Conway, Didier Dewailly, EvanthiaDiamanti-Kandarakis, Héctor F. Escobar-Morreale, Stephen Franks, Alessandra Gambineri, FahrettinKelestimur, DjuroMacut, Dragan Micic, Renato Pasquali, et al. Eur J Endocrinol. 2014 Oct; 171(4): P1–29. Published online 2014 May 21. doi: 10.1530/EJE-14–0253.
- Consensus of French Endocrine Society on female hyperandrogenism. Recommendations for investigation of hyperandrogenism, 2010.
- Ferri's Clinical Advisor 2016. Fred F. Ferri M. D., F. A. C. P. Copyright © 2016 by Elsevier, Inc. All rights reserved.
- Гус А. И., Серов В. Н., Назаренко Т. А., Бутарева Л. Б., Джунаидова Л. А., Смирнова А. А. Научный центр акушерства, гинекологии и перинатологии (дир. — акад. РАМН В. И. Кулаков), РАМН, Москва. Современные принципы ультразвуковой, клинической и лабораторной диагностики синдрома поликистозных яичников (обзор литературы). Гинекология. 2002; 02:
- Манухин И. Б., Геворкян М. А., Кушлинский Н. Е. Синдром поликистозных яичников. — М., 2004. — 240 с.
Основные термины (генерируются автоматически): поликистозных яичников, Синдром поликистозных яичников, морфологии яичников, синтез андрогенов, синтеза андрогенов, клиновидной резекции яичников, поликистозном перерождении яичников, кистозная атрезия фолликулов, синтез андрогенов ЛГ, морфологию поликистозных яичников, поликистозе яичников, склерополикистозе яичников, функции яичников, гиперплазия стромы яичников, двустороннее увеличение яичников, синдрома поликистозных яичников, изменение морфологии яичников, ПКЯ размеры яичников, склероз капсулы яичников, оценки морфологии яичников.
moluch.ru