Синдром поликистозных яичников причины
Синдром поликистозных яичников
Синдром поликистозных яичников (СПКЯ, синдром Штейна-Левенталя) — это полиэтиологическое заболевание, при котором внутри или снаружи капсулы яичника формируются множественные кисты с жидким содержимым. Мы могли бы с чистой совестью ограничиться этим сухим определением и приступить к другим, более практичным, вопросам (признаки, причины, диагностика, лечение, питание при СПКЯ и гормоны, уровень которых следует контролировать), но из-за немалой «популярности» у женщин эта проблема требует к себе особого внимания.
Представляем вашему вниманию Анну, бывшую пациентку одной из очень известных столичных клиник. Ей 32 года, она успешный и уважаемый менеджер верхнего уровня, потому не испытывает никаких материальных проблем. Ведет здоровый образ жизни (диета, соблюдение режима, регулярные профилактические осмотры) и счастлива в браке. Но она понимает, что рано или поздно возраст возьмет свое и, поговорив с мужем, решается стать мамой. Проходит год, но желанная беременность так и не наступает.
Анна отправилась к «хорошему и понимающему» врачу (конечно, в коммерческую клинику), который после получасовой беседы назначил ей лечение: гормоны (утрожестан), верошпирон, специфическая диета. Через какое-то время, когда надежд вылечить бесплодие традиционными средствами не осталось, доктор предписал курс терапии народными средствами, на что было потрачено еще несколько месяцев жизни. Финальным аккордом стала усиленная стимуляция яичников, после которой Анне пришлось лечить СГЯ (синдром гиперстимуляции яичников) и еще около полугода восстанавливаться.
К сожалению, такой сценарий развития событий в современных условиях встречается гораздо чаще, чем хотелось бы. Шарлатаны от медицины могут запросто (но не «задешево»!) начать лечение несуществующего бесплодия, а патологии, требующие комплексного подхода (обязательная предварительная диагностика, полное обследование, анализ крови на гормоны и так далее) и продуманной терапии купировать исключительно народными средствами или «лошадиными» дозами препаратов.
С таким подходом и столкнулась наша героиня. После того как последняя стимуляция и ее последствия остались в прошлом, Анна поменяла врача, нашла нормального специалиста, наконец объяснившего ей, что нельзя лечить бесплодие, которого нет. А если она все еще хочет родить ребенка, прежде всего, следует заняться СПКЯ, так как именно синдром поликистозных яичников и гормоны, которые без разбору прописывают многим женщинам, помешали нашей героине ощутить радость материнства.
Суть проблемы
Итак, синдром поликистозных яичников. Он имеет множество клинических проявлений, но самое очевидное из них — это отсутствие у женщин репродуктивного возраста овуляции. Разросшиеся во множестве кисты блокируют созревание и выход из яичника яйцеклетки, причем до поры до времени аменорея (хотя в данном случае говорить о ней не совсем корректно) может оставаться единственным проявлениям СКЯ. Потому вести речь о бесплодии (если в клинической картине есть признаки поликистоза) не только некорректно, но и исключительно вредно.
Синдром поликистозных яичников, симптомы которого мы рассмотрим чуть ниже, — это, прежде всего, сбой нормальной работы нейроэндокринной системы. Именно она «отвечает» за регулирование деятельности надпочечников, гипофиза, яичников, гипоталамуса и щитовидной железы. Гормоны при СПКЯ (называемого в народе синдром поликистоза яичников) в определенном смысле «теряют ориентацию», отчего в организме женщины резко увеличивается концентрация андрогенов и тестостерона, а количество эстрогенов и гестагенов, наоборот, сокращается. И если гинеколог начнет лечить этот дисбаланс, оставляя без внимания синдром поликистозных яичников (как это случилось у нашей героини), ничего хорошего из этого не выйдет.
Ведь после прекращения такой «терапии» мужские гормоны (точнее, их концентрация в организме) все равно начнут расти, отчего мечты о материнстве останутся только мечтами. И неважно, каким будет последующее лечение. Ни стимуляция яичников, ни верошпирон, ни утрожестан, ни очередная чудодейственная диета помочь не смогут. То же самое можно сказать о любимой многими барышнями терапии разнообразными народными средствами. Полезные и весьма эффективные при грамотном применении, они, тем не менее, не являются панацеей. И при определенных условиях могут принести вред.
Причины
Факторы, которые могут привести к СПКЯ, до сих пор не выявлены, хотя соответствующих теорий выдвинуто предостаточно. Из-за этого диагностика и лечение синдрома могут быть сильно затруднены, ведь врачам приходится бороться с патологией, не имея сколько-нибудь достоверной картины ее возникновения. Предполагается, что причины СПКЯ могут быть следующими:
- наследственная предрасположенность;
- последствия лекарственной терапии (могут негативно влиять на гормональную систему не только некоторые сильнодействующие препараты, но и относительно «безобидные» утрожестан и верошпирон);
- снижение чувствительности к инсулину (так называемая инсулинорезистентность);
- использование женщиной гормональных противозачаточных средств (лечение такого вида СПКЯ несколько проще, чем других);
- признаки избыточной массы тела или ожирения;
- неполноценная диета с дефицитом тех или иных веществ, важных для нормального функционирования организма;
- сахарный диабет;
- осложнение после фиброзно-кистозной мастопатии, аденокарциномы эндометрия и рака молочных желез.
Симптомы
Синдром поликистозных яичников — это патология, которая не имеет уникальной и четко выраженной клинической картины. Одни симптомы женщины традиционно списывают на нервное истощение или перемену климата, другие стараются перетерпеть, третьи «душат» различными народными средствами. Причины такого (уж простите за резкое выражение!) наплевательского отношения достойны отдельного разговора, но шансов на успешное лечение после такой, с позволения сказать, «терапии» остается немного. Потому пациентки с диагнозом СПКЯ, оказавшись на приеме у врача, нередко нуждаются не в консервативной терапии, а в полномасштабной полостной операции, после которой необременительная по большому счету диета и различные «бабушкины» лекарства воспринимаются совершенно по-другому. На какие же сигналы организма стоит обратить самое пристальное внимание?
- длительная (до полугода и более) задержка менструации;
- выявленное при случайном обследовании изменение гормонального фона;
- возрастная граница менархе (первого менструального кровотечения) чаще всего неизменная. Этим, кстати, СПКЯ отличается от надпочечниковой гиперандрогении, когда менархе отстает на несколько лет;
- дисфункциональные кровотечения из матки на фоне гиперпластических процессов в энтометрии;
- гирсутизм (избыточный рост волос у женщин по мужскому типу);
- появление прыщей на спине, лице и груди;
- изменение типа кожи на жирный;
- темно-коричневые пятна, локализованные на бедрах, локтях и в подмышечных впадинах;
- гиперсекреция сальных желез и объясняемая ею повышенная жирность волос на голове;
- увеличение массы тела при сохранении обычного рациона;
- инсулиннезависимый диабет (2 типа);
- развитие различных патологий сердечно-сосудистой системы (атеросклероз, гипертония);
- неспособность забеременеть естественным путем при отсутствии патологий репродуктивной системы у партнера. В 85% случае это первичное бесплодие (то есть у пациентки ранее никогда не было детей).
Диагностика
1. Тщательный гинекологический осмотр (обязательный признак СПКЯ — увеличение яичников).
2. УЗ-исследование органов малого таза с использованием вагинального датчика:
- наличие множества неовулированных (атретичных) фолликулов, размер каждого из которых не более 10 мм;
- увеличение объема яичников (более 9 кубических сантиметров), определяемый по формуле V=0,523*L*S*H, где L — длина, S — ширина, а H — толщина яичника;
- гиперплазированная часть стромы доходит до 25% ее объема.
3. Гормоны, присутствующие в плазме крови
- ЛГ — лютеинизирующий (на 3-5 день цикла);
- ФСГ — фолликулостимулирующий (на 3-5 день цикла);
- ДГЭА-с — дегидроэпиандростерон-сульфат (на 8-10 день цикла);
- пролактин;
- 17-ОН прогестерон (на 21-22 день цикла);
- свободный тестостерон (на 8-10 день цикла).
Возможные признаки поликистоза:
- повышение уровня ЛГ, пролактина, ДГЭА-с, и тестостерона;
- увеличение до 2,5 и более соотношения ЛГ к ФСГ;
- понижение прогестерона.
4. Другие лабораторные исследования
- биохимический анализ крови (повышение уровня триглицеридов, холестерина и глюкозы, снижение ПССГ — белка, связывающего тестостерон и эстрадиол);
- тест на толерантность к глюкозе (выполняется перорально и помогает выяснить чувствительность к инсулину);
- дексаметазоновая проба (снижение уровня андрогенов на 20-25%);
- АКТГ-проба для исключения надпочечниковой гиперандрогении и адреногенитального синдрома.
5. Лапароскопия яичника с одновременной биопсией (показана пациенткам с нерегулярными кровотечениями).
Общепринятые в мировой практике показатели, считающиеся подтверждением диагноза «синдром поликистозных яичников»:
- гирсутизм и ожирение, возникшие после менархе;
- хроническая ановуляция;
- увеличение уровня ЛГ, если его отношение к ФСГ больше 2,5;
- повышение концентрации активного тестостерона;
- стойкое нарушение менструального цикла;
- первичное бесплодие;
- увеличение за счет стромы объема яичников.
Лечение
Можно ли назвать синдром поликистоза яичников хроническим заболеванием, которое большинство женщин вынуждено терпеть годами? Если пациентка нашла в своем ежедневном расписании время и все-таки занялась собственным здоровьем (диагностика, исчерпывающее лечение, соблюдение режима дня, диета), то она вполне может рассчитывать на полное выздоровление. К сожалению, в наших реалиях зачастую срабатывает другой подход.
«Шалят гормоны? Муж хочет детей, а беременность все не наступает? Ничего, приму утрожестан и верошпирон — и все наладится!». Увы, не наладится. Вылечить поликистоз яичников с таким подходом невозможно, а если слишком сильно затянуть с обращением к врачу, то при неудачном стечении обстоятельств можно вообще оказаться на операционном столе. Рак эндометрия? Тяжелые осложнения, вызванные сахарным диабетом? Полная невозможность иметь детей? Выбирайте, что вам больше «нравится». Никто не спорит с тем, что диетическое питание, режим дня, верошпирон или утрожестан помогут вылечить СПКЯ, но только не в том случае, если пациентка решит «исцелить» себя сама.
В общем же случае перечень мероприятий, применяющихся при лечении синдрома поликистоза яичников, состоит из следующих пунктов:
1. Нормализация массы тела
- соблюдение диеты;
- разгрузочные дни;
- отказ от соленой и острой пищи;
- уменьшение объема потребляемой жидкости;
- дозированная физическая нагрузка.
2. Медикаментозная терапия
- гипогликемические препараты группы бигуанидов (метформин);
- КОК — комбинированные оральные контрацептивы с ярко выраженными антиандрогенными свойствами: диане-35, джес, ярина, жанин;
- специализированные антиандрогенные препараты (андрокур);
- калийсберегающие диуретики (самый известный — уже неоднократно упоминающийся верошпирон);
- эстрогены (натуральные или синтетические): микрофоллин;
- препараты прогестерона (утрожестан, дюфастон).
3. Стимуляция овуляции (если исключены мужское бесплодие и опасные гинекологические патологии у женщины).
- кломифен-цитрат;
- гонадотропные средства: хумегон, пергонал;
- препараты человеческого хорионического гонадотропина (ЧХГ): хорагон, профази, прегнил.
4. Хирургическое лечение
- клиновидная резекция (удаление ткани яичников, которая синтезирует избыточные андрогены);
- электрокаутеризация яичников (точечная деструкция андрогенопродуцирующих тканей).
5. Физиотерапевтические процедуры
- гальванофорез лидазы;
- магнитотерапия (ярко выраженный противовоспалительный эффект);
- лечение импульсными токами (электрофорез, гальванизация);
- ультразвуковая терапия (микромассаж тканей и клеток): обезболивающий эффект, размягчение спаек, повышение гормональной активности яичников;
- фототерапия: выраженный бактерицидный эффект, купирование воспаления слизистой оболочки наружных половых органов.
Критерии эффективности лечения
- наличие доминантного фолликула (его диаметр — не менее 18 мм);
- увеличение уровня прогестерона до 5 нг/мл и более;
- возможность обходиться без лекарственной терапии;
- выраженный преовуляторный пик ЛГ;
- восстановление естественного менструального цикла;
- признаки овуляции на 13-15 день цикла, подтверждаемые УЗИ;
- толщина слоя эндометрия — 8-10 мм.
Возможные осложнения
- бесплодие;
- сахарный диабет;
- гипертоническая болезнь;
- инсульты и инфаркты;
- рак эндометрия;
- стойкое нарушение функции яичников;
- в случае наступления беременности значительно увеличивается риск выкидыша, преждевременных родов и преэклампсии.
prosindrom.com
Симптомы, причины и методы лечения поликистоза яичников
Skip to content
ВАЖНО ЗНАТЬ! Действенное средство от КИСТЫ без операций и гормонов, рекомендованное Ириной Яковлевой! Читать далее...
Поликистоз яичников (также в медицине используется термин синдром поликистозных яичников (СПКЯ)) – это гормональная патология, которая достаточно распространенна среди женского пола. Не все женщины знают, какие симптомы характерны для заболевания, какие причины могут спровоцировать развитие патологии, как выявить поликистоз яичников и какое лечение наиболее эффективно. В статье мы акцентируем внимание на всех важных моментах, касающихся СПКЯ.
Что такое поликистоз яичников?
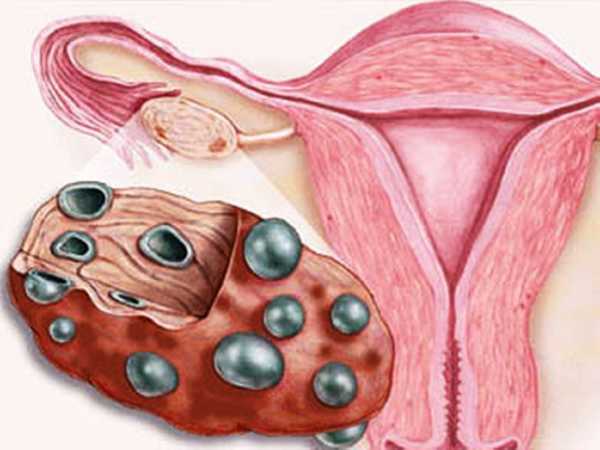
Синдром поликистозных яичников (СПКЯ) или поликистоз яичников – это заболевание, которое носит гормональный характер. Возникает болезнь из-за нарушений в работе яичников. Синдром поликистозных яичников (СПКЯ) был детально исследован и описан гинекологами из Америки. Заболевание протекает с размножением множества кистозных образований на репродуктивных органах. Для образований характерно утолщение, иногда возможны склеротические поражения белочной оболочки.
Поликистоз яичников влечет за собой дисбаланс менструального цикла, ожирение, чрезмерную волосатость (гирсутизм), также может стать причиной бесплодия. Если на поверхности яичников происходит воспалительный процесс, то формируются фолликулы, в которых сосредоточена жидкость и яйцеклетки, которые не успели созреть.
В США 1990 году была проведена конференция, которая была полностью посвящена синдрому поликистозных яичников (СПКЯ), в которой ученые достигли окончательного консенсуса. Они пришли к выводу, что при диагностике заболевания необходимо обращать внимание на два главных признака:
- нерегулярный менструальный цикл;
- проявления гиперандрогении (акне, облысение, уровень андрогенов в крови высокий, гирсутизм).
Также в связи с тем, что симптомы СПКЯ схожи с признаками других патологий гормонального типа, в современном мире при постановке диагноза учитывается только гиперандрогения.
Поликистозные яичники бывают двух форм:
- Первичный (истинный) синдром поликистозных яичников (СПКЯ) – это патология, которая проявляется преимущественно у женщин, имеющих нормальную массу тела. При этом уровень инсулина не повышается. Протекает тяжело и плохо поддается как хирургическому, так и медикаментозному лечению. Как правило, поликистозные яичники обнаруживаются в период полового созревания в 10-14 лет;
- Вторичный СПКЯ – в группе риска женщины средней возрастной категории, страдающие инсулинемией и ожирением. Патология может развиться и на фоне угасания репродуктивных органов, если женщина вступила в менопаузу. Лечится легко.
СПКЯ: симптомы и причины
Симптомы, характерные для заболевания, — довольно специфичные, поэтому самостоятельно несложно обнаружить признаки СПКЯ. Необходимо вовремя посетить врача, чтобы он назначил правильное лечение.
Рассмотрим самые распространенные симптомы, которые свойственны для СПКЯ:
- нерегулярный менструальный цикл (к примеру, месячные с интервалом больше 35 суток; меньше, чем 8 раз в год; сбои на протяжении 3 и больше месяцев), влагалищные выделения — скудные (мазня) или, наоборот, — обильные (кровотечения);
- бесплодие, отсутствие наступления овуляции;
- чрезмерно высокий уровень андрогена – мужского гормона (основные симптомы гирсутизм и акне);
- длительные и обильные кровотечения – гиперменорея;
- выпадение волос;
- расположенность к ожирению, связанная с повышенным уровнем инсулина в крови;
- повышенный гомоцистеин;
- пигментация кожи;
- иногда симптомы схожи с ПМС (отеки, перепады эмоционального настроения, набухание груди, боли, дискомфорт в животе и пояснице);
- нарушение дыхания во время сна;
- наличие кистозных образований, которые заполняются секреторной жидкостью и увеличиваются в размерах;
- утолщение эндометрия.
Симптомы имеют индивидуальный характер и имеют свойство усиливаться при лишней массе тела, поэтому обязательно нужна сбалансированная диета при СПКЯ. Точные причины патологии неизвестны по сей день. Возможно, дисбаланс гормонов мешает освободиться зрелым яйцеклеткам, потому что отсутствует овуляция.

Причины, которые могут выступать катализаторами:
- Нарушения в работе гормонопродуцирующих желез и органов. Как правило, поликистоз яичников возникает при нарушении работы внутренних желез секреции: гипоталамуса, надпочечников, гипофиза и щитовидной железы. Образования в надпочечниках и яичниках повышают уровень андрогена в крови, и тогда возникает характерная симптоматика.
- Высокий уровень инсулина в крови. Инсулин – гормон, который вырабатывается поджелудочной железой, что позволяет тканям использовать глюкозу в качестве источника энергии. Избыток этого гормона увеличивает уровень андрогенов. Большое количество тестостерона напрямую воздействует на развитие фолликула и, к тому же, препятствует нормальной овуляции, из-за чего возникает синдром поликистозных яичников.
- Лишняя масса тела. При избыточном весе, а тем более при ожирении чрезмерный переизбыток жира повышает уровень инсулина. Повышенный инсулин, в свою очередь, вызывает прибавку веса, и симптоматика заболевания становится ярко выраженной.
- Нарушение гормонального фона. Повышенный уровень пролактина, который является стимулятором выработки молока – это одна из причин поликистоза яичников. Избыток лютеинизирующего гормона, который отвечает за стимуляцию яичников и выработку гормонов, тоже провоцирует поликистоз. И, конечно, половые гормоны глобулина — главные «виновники торжества».
- Воспалительные процессы хронического характера. Борются с инфекциями и воспалениями белые кровяные тельца. Процент женщин, причиной поликистоза у которых являются воспалительные хронические заболевания, — довольно большой.
- Наследственность и генетика. Предрасположенность к заболеванию передается от поколения к поколению. К примеру, если мать женщины или сестра имела поликистоз, то высока вероятность, что заболеет она сама.
- Патологии в развитии и формировании плода. Повышенный уровень мужских гормонов вызывает процесс экспрессии генов, который приводит к повышению холестерина и развитию хронических патологий.
Диагностика заболевания
Ни для кого не секрет, что вовремя поставленный диагноз поможет своевременно начать эффективное лечение и поможет избежать хирургического вмешательства. Диагностика поможет установить истинные причины, которые спровоцировали заболевание. Для начала нужно посетить врача и пройти гинекологический осмотр, ультразвуковое исследование органов малого таза, лапароскопическую диагностику, мастографию, а также гормональные лабораторные обследования.

Врач также соберет информацию о заболеваниях ближних родственников, о регулярности цикла, колебаниях массы тела и т. п. Проведет осмотр, измерит давление, назначит другие анализы: кровь, мочу. Также для диагностики используется трансвагинальное ультразвуковое исследование, которое дает возможность увидеть яичник изнутри, измерить толщину слизистых стенок матки.
Обратите внимание на базальную температуру: если имеются гормональные сбои, то она остается неизменной на протяжении всего менструального цикла.
Беременность и поликистоз
Многие врачи отмечают, что зачатие при поликистозе яичников возможно. На практике отмечено большое количество случаев, когда женщины с диагнозом СПКЯ вынашивают детей без проблем. Но беременность должна протекать под пристальным наблюдением врача.
Внимание! При беременности с таким диагнозом велика угроза замирания плода, выкидыша и преждевременных родов.
Поликистозные яичники:лечение
Лечение поликистозных яичников зависит от того, планирует ли женщина иметь детей. Пробовать и начинать лечение необходимо с распространенных методов, которые всем известны.
- Первое, что нужно сделать – это сесть на диету. Речь идет не о том, чтобы изнурить себя и заработать еще впридачу гастрит. Следует подобрать индивидуальное меню, которое будет подходить вам и поможет скинуть лишние килограммы. Это необходимо это для того, чтобы шансы на зачатие увеличились.
- Самомассаж также может быть эффективным. Он помогает привести процессы регенерации в норму. Врач может порекомендовать разные виды массажа.
- Отличным методом также является водотерапия. В современном мире она используется редко, потому что существует много медикаментов и т. п. Но если вы решили попробовать этот метод в действии, то можно устроить водолечение в домашних условиях. К примеру, организовать фитованны, ванны морские, хвойные и солевые. Температура лечебного раствора должна быть идентичной температуре вашего тела. Длительность терапии — 15 минут, курс — 15 ванн, регулярно или с интервалом в 1 день.
- Восстановление менструального цикла. Часто врачи назначают оральные контрацептивы, которые не обладают андогенным воздействием. К примеру, Жаннин, Марвелон и др. — по 1 капсуле с 5 по 25 день менструального цикла, на протяжении 3 месяцев. Препараты помогают возобновить цикл. Если влияние андрогенов сильно выражено, то лучше принимать препарат Диане — в нем сконцентрирован антиандроген и эстроген.
- Гормональное лечение может быть дополнено стимуляцией овуляции. Во время 1-й фазы цикла с 5 по 19 сутки назначается Кломифен, а во 2-й — на протяжении 10 дней Дюфастон. Схем лечения гиперстимуляции яичников много, но эти — самые результативные.
- Необходим прием аскорбиновой кислоты, витаминов групп: Е, В12, РР, В1, В9, В6.
Хирургическое лечение
Оперативное лечение применяется в том случае, если на протяжении 1 года все выше перечисленные методы не оказали положительного воздействия. Тогда используется лапароскопия. Под общим наркозом в области живота делаются 3-4 разреза. Через один вводиться специальная техника, через другие — инструменты. После операции планировать зачатие нужно не раньше, чем через 4 месяца.
Возможно два вида операции:
- каутеризация – прижигание яичника в нескольких местах электродом игольчатого типа (метод считается щадящим, маловероятно развитие спаечного процесса);
- клиновидная резекция – иссечение в форме треугольника (клина) участка, который больше всего поражен кистами (эффективность 85%).
Лечение народными методами
Не стоит также забывать о траволечении. Использовать народную медицину можно в дополнение к основному лечению.
 Внимание! Травяные настойки и отвары нельзя принимать совместно с противозачаточными препаратами. Синтетические гормоны не должны пересекаться с биологическими, которые содержатся в целебных травах.
Внимание! Травяные настойки и отвары нельзя принимать совместно с противозачаточными препаратами. Синтетические гормоны не должны пересекаться с биологическими, которые содержатся в целебных травах.
Рекомендованный курс лечения — 21 день, с интервалом на 7 дней. Для травяной терапии можно использовать такие травы: лабазник, листья малины, иглы ели, сосны, цветы базилика, корень корневого единорога (перетертый в порошок), растоптыш.
Поликистоз: осложнения и прогнозы
Как и любое другое заболевания, которое вовремя не вылечено, поликистоз яичников тоже может вызывать осложнения:
- самопроизвольный выкидыш, преждевременные роды;
- диабет;
- мастопатию фиброзно-кистозного типа;
- рак эндометрия;
- гиперплазию;
- инфаркт миокарда;
- инсульт;
- гипертонию.
Специалисты отмечают, что прогнозы лечения — благоприятные. В 70-90% при своевременном лечении удается полностью восстановить женский организм. Женщина может зачать, выносить и родить ребенка. Во время беременности организм нужно поддерживать приемом Дюфастона или Утрожестана. Обязательно нужна консультация врача, ведь в таком положении бесконтрольный прием может привести к тяжелым последствиям.
Меры предосторожности
Не стоит забывать про профилактические меры. Для того, чтобы предупредить синдром поликистозных яичников, необходимо избегать депрессий, стрессов и эмоциональных переживаний. Также нужно следить за своим весом и поддерживать его в пределах нормы. Женщинам, у которых есть предрасположенность к заболеванию, нужно время от времени проводить профилактику гормональными препаратами. Если вы заметили признаки поликистоза яичников, необходимо посетить врача и вовремя принять необходимые меры.
Дорогие женщины, берегите свое здоровье, чтобы вы смогли легко зачать, выносить и родить здорового ребенка!
По секрету
- Невероятно… Можно вылечить кисту без операций!
- Это раз.
- Без приема гормональных препаратов!
- Это два.
- За месяц!
- Это три.
Перейдите по ссылке и узнайте как это сделала Ирина Яковлева!
Важно знать! ×aginekolog.ru
Причины, симптомы и лечение синдрома поликистозных яичников
ВАЖНО! Сергей Бубновский: Эффективное средство от венерических заболеваний существует... Читайте далее >>
Синдром поликистозных яичников - это гормональное заболевание, характеризующееся гипертрофией яичников и усиленной продукцией в них андрогенов, т.е. мужских половых гормонов. В самих яичниках при этом возникает множество маленьких кист - пузырьков, наполненных жидкостью. Это заболевание называют еще синдромом Штейна-Левенталя. 15% женского населения детородного возраста страдает данной болезнью (рис. 1).
Сущность патологии
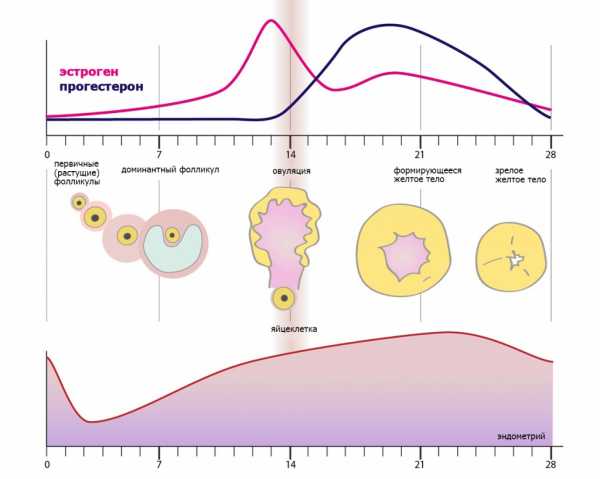
В норме во время каждого менструального цикла происходит созревание фолликулов с формированием в них яйцеклетки. На 13-15 день менструального цикла она созревает, разрывает фолликул и выходит из него (это называется овуляцией), направляясь дальше по трубам в полость матки для встречи со сперматозоидом. Если оплодотворения не произошло, яйцеклетка выходит с менструальной кровью. Яйцеклетка выходит только одна, другие фолликулы перезревают и не работают до следующего цикла. Это нормальное течение менструального цикла. При синдроме поликистоза яичников (СПКЯ) овуляции не происходит, они увеличиваются в размерах в 2-5 раз и заполняются жидкостью, превращаясь в кисты. Яйцеклетка в них не вызревает.
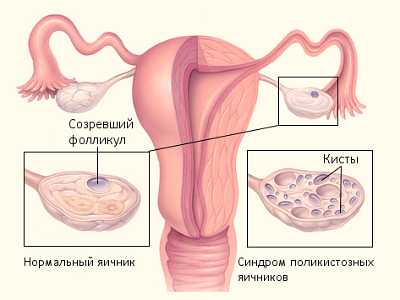
В норме в крови женщин всегда имеются андрогены, но в очень малых количествах, а при поликистозе яичников их уровень значительно повышается, что сопровождается появлением вторичных половых мужских признаков. К ним относятся: усы и борода, плешь на затылке, увеличение объема талии за счет абдоминального жира, проблемы с кожей (на ней образуются высыпания и прыщи), грубеет голос, но главное - у женщины развивается бесплодие, сахарный диабет 2 типа, присоединяются инфаркты и инсульты. Сами пациентки зачастую о своем диагнозе не знают. Бесплодие возникает из-за отсутствия овуляции, когда кисты не дают яйцеклетке созревать и выходить из фолликула, блокируя этот процесс.
Этиология развития
Значение придается наследственности, сахарному диабету и ожирению, аномальному развитию плода. Точные причины заболевания не установлены, но определенного внимания заслуживает снижение инсулиночувствительности, т.е. инсулинорезистентность у части периферической ткани (например, жировой и мышечной) больных женщин, но при этом чувствительность у яичников находится в норме. Бывают и обратные варианты, но в любом случае речь идет о сбоях нейроэндокринной системы. Повышенный инсулин стимулирует яичники к усиленной выработке андрогенов. Кроме того, СПКЯ иногда формируется как вторичный синдром при заболеваниях других эндокринных органов: болезни щитовидной железы, гипофиза и надпочечников.
Признаки болезни проявляются в репродуктивном возрасте. Основные симптомы СПКЯ демонстрируют нарушения менструального цикла и репродуктивности: олигоменорея, отсутствие менструации, менометроррагия. При центральном и классическом течении поликистоза чаще возникает олигоменорея, причем цикл нарушается с первой же менструации. Возраст наступления менструаций не нарушается: они начинаются в 12-13 лет.

Здесь же развивается первичное бесплодие в результате ановуляции. В 50-100% случаев постепенно появляется излишнее оволосение по мужскому типу: усы, борода на лице, волосы на груди, сосках, по белой линии живота. Тогда же развивается ожирение, жир откладывается преимущественно на боках, кожа лица становится жирной, появляется угревая сыпь - при центральной форме это основная жалоба. Оволосение при этом типе патологии появляется уже на фоне ожирения, через 3-4 года после появления менструаций. При этом отмечаются еще растяжки кожи на животе, похожие на послеродовые, а также боли внизу живота.
Когда речь о смешанной форме синдрома, менархе появляется позднее, в картине чаще наблюдается аменорея. В детородном возрасте имеет место невынашивание беременности уже на ранних сроках. Отмечаются симптомы гирсутизма дополнительно и на руках, ногах, волосы истончаются на висках, темени, выпадают. Этот процесс начинает развиваться с наступлением менархе. А вот ожирение при этой форме отмечается редко. Развивается сахарный диабет второго типа, к которому добавляются усиления мочевыделения, молочница, акантокератодермия - потемнение кожи под грудью, в подмышках, на наружных половых органах. Жирную кожу, угри, повышение веса многие принимают за проявления пубертатного возраста, к врачу в этих случаях не обращаются. Но эти нарушения не являются нормой, и консультация эндокринолога обязательна.
Итак, причины, при которых женщина должна пройти обследование у врача:
- Длительность месячных больше 5 дней.
- Нарушения цикла на протяжении 2-3 месяцев, возрастная граница менархе не изменена.
- Обильные или скудные месячные, их неравномерность.
- Гирсутизм, переход типа кожи на жирный, себорея.
- Ожирение центральное с преимущественным отложением жира на талии.
- Существенное облысение, особенно по вискам, на темени.
- Пигментация покровов кожи.
- Стрии внизу живота, на бедрах, в области ягодиц.
- Перепады настроения со склонностью к депрессии.
- Нарушения в виде задержек дыхания, т.е. апноэ по ночам во сне.
- Задержки менструаций по полгода и больше.
- Постоянные боли внизу живота, вероятно, от давления гипертрофированных яичников, но это предположение точно не выяснено.
- Диабет второго типа.
- Атеросклероз и гипертония, инсульты в молодом возрасте.
- Неспособность забеременеть, первичное бесплодие.
- Повышенный уровень в крови андрогенов.

Для представительниц азиатской расы гирсутизм и акне не характерны, но у них чаще наблюдаются нарушения цикла.
Диагностические мероприятия
В первую очередь необходимы:
- Тщательный опрос, обследование гинекологом и эндокринологом, которые сразу определят видимые признаки, а при осмотре на кресле выявится увеличение придатков.
- Вагинальное УЗИ: размер поликистозных придатков увеличен, по их периферии видны неовулированные фолликулы в количестве больше 10, до 1 см в диаметре, имеющие вид ожерелья, имеет место утолщение капсулы и гиперплазия стромы.
- Исследование гормонов крови (на понижение содержания прогестерона, повышение уровня тестостерона, на увеличение ЛГ и их соотношения с ФСГ, при поликистозе оно больше 2,5).
- Определение в крови холестерина, сахара, снижение ПССГ-белка.
- Определение сахарной кривой.
- При показаниях проводится лапароскопия с биопсией яичника и при необходимости эндометрия.
- Проведение пробы с АКТГ для исключения болезни надпочечников.
- Проведение пробы с дексаметазоном (снижение уровня андрогенов на 20%).

При приеме женщиной оральных контрацептивов данные обследований будут недостоверными.
Лечебные методики
Есть два варианта поликистоза: с ожирением, но нормальным содержанием глюкозы в крови - оно имеет более тяжелое течение, плохо поддается лечению; второй вариант - глюкоза в крови повышена, эта форма хорошо лечится. Выбор лечения зависит от желания женщины добиться наступления беременности и родов и имеющихся у нее симптомов. Первый этап обычно направлен на коррекцию веса, иначе лечение других симптомов будет неэффективным. Для этого в первую очередь назначают диету до 2000 ккал в сутки, причем углеводы занимают 52%, белки 16% и жиры 32% рациона, а насыщенные жиры составляют 1/3 от их общего количества. Ограничивают соль, назначают разгрузочные дни без голодания, массаж, ЛФК.
Второй этап консервативного лечения - терапия гормональных нарушений. Для этого назначают различные гормоны. Оральные контрацептивы: Диане-35, Жанин, Джес, КОКи Ярина, Норгестимат, Норэтиндрон, Ацетат ципротерона, Дезогестрел, Прогестаген. Они имеют антиандрогенную направленность, уменьшают рост волос на лице, устраняют прыщи, нормализуют менструальный цикл, снижают гиперплазию. Антиандрогены Андрокур, Метформин налаживают работу яичников, способствуют нормализации уровня инсулина. Спиронолактон, Верошпирон - мочегонные, которые блокируют активность андрогенов. Назначают также эстрогены - Микрофоллин, препараты прогестерона для уменьшения гиперплазии эндометрия - Утрожестан, Дюфастон, Норколут. Длительность и дозы определяет врач.
На третьем, завершающем этапе лечение направлено на стимуляцию яичников уже при нормальном весе тела. В гинекологии бесплодие лечат медикаментами, стимулирующими деятельность яичников и образование яйцеклетки в них (Кломифен-цитрат, Хумегон, Пергонал), препаратами человеческого хорионического гонадотропина (Хорагон, Профази, Прегнил). Длительность курса лечения зависит от тяжести нарушений, может длиться более 2 лет.
Физиопроцедуры: гальванофорез лидазы, магнитотерапия, электрофорез, гальванизация, массаж ультразвуком (отмечается выраженный противовоспалительный эффект), фототерапия (ее бактерицидное действие снимает воспаление наружных половых органов). Назначают курсы длительностью до 2 недель.
Любое лечение устраняет только симптомы, но не причину болезни; в гинекологии таким женщинам рекомендуется беременеть и рожать по возможности раньше, ведь с возрастом проявления заболевания прогрессируют. Даже при благополучных родах нередко через 5 лет наступает рецидив заболевания, поэтому следует проводить профилактическое лечение. Для этого гинеколог назначит вам препараты КОК (контрацептивы), но следует знать, что их прием повышает риск сердечно-сосудистых заболеваний.
Существует еще и хирургическое лечение поликистоза, его необязательно проводить после неэффективного консервативного лечения, можно применять и до него, иногда оно является более предпочтительным:
- Электрокаутеризация - лазерным лучом или раскаленной иглой прижигают поликистозные яичники в нескольких местах, это может стимулировать овуляцию и повышает шанс забеременеть. Процедура является крайней мерой, потому что шрам после прижигания может деформировать яичник.
- Клиновидная резекция части яичника - удаляют те ткани органа, которые вырабатывают избыточное количество андрогенов. Такое вмешательство дает результат в 85% случаев. Недостатком операции является то, что ткани имеют способность к регенерации, и через 4-5 месяцев можно вновь наблюдать повышенную концентрацию андрогенов в крови. Кстати, во время операции удаляют и спайки, мешающие работе яичника. Если эти методы не привели к наступлению беременности за 10-12 месяцев после операции, прибегают к экстракорпоральному оплодотворению (ЭКО).
Критериями эффективности лечения являются: увеличение уровня прогестерона до 5 нг/мл, возможность обходиться без лекарственной терапии, выраженный пик ЛГ, восстановление цикла, на УЗИ появление признаков овуляции в середине цикла, уменьшение толщины слоя эндометрия до 1 см, появление преобладающего фолликула размером около 2 см.
Если женщине поставлен диагноз поликистоз яичников, это повышает риск развития у нее гиперплазии и аденокарциномы эндометрия, метаболического синдрома, рака груди, гипертонии, диабета второго типа, тромбозов, ЦАС, гепатитов, сердечных патологий в виде инфаркта миокарда и сосудистых нарушений с инсультами. Кроме того, возможно наступление бесплодия при отсутствии своевременного лечения, а при течении наступившей беременности возрастает процент выкидышей, преэклампсий.
Необходимая профилактика
Профилактика будет состоять в нормализации некоторых биохимических показателей, особенно если вам больше 40 лет. Необходимо регулярно проверять АД, содержание глюкозы и холестерина в крови, нормализовать вес, при СПКЯ соблюдать диету, принимать гормональные контрацептивы, 2 раза в год посещать гинеколога, заниматься дозированными физическими нагрузками.
zpppstop.ru
Рекомендации по заботе о себе для женщин с синдромом поликистозных яичников
В современных руководствах для специалистов (см. Источники), синдром поликистозных яичников определяется как состояние женщин (репродуктивного возраста)*, у которых присутствует, как минимум, 2 из следующих 3 признаков**:
- Избыточная активность мужских половых гормонов (андрогенов), которая проявляется повышением уровня андрогенов в крови и/или избыточным ростом волос на лице или в разных областях тела, зависимых от андрогенов***;
- Нарушение овуляции, которое может проявляться такими симптомами, как нерегулярные менструации и/или трудности с зачатием ребенка;
- Изменение структуры яичников, установленное при помощи УЗИ****. Согласно определению, составленному в 2003 году, УЗИ признаками СПКЯ являются присутствие в яичнике более 12 фолликулов с диаметром от 2 до 9 мм и/или общий объем яичника больше 10 мл.
Согласно обновленному определению, составленному на основе результатов исследований, в которых использовалось современное УЗИ оборудование с большей разрешающей способностью, признаками СПКЯ являются присутствие в яичнике более 25 фолликулов с диаметром от 2 до 9 мм и/или объем яичника больше 10 мл.
* У девушек в течение первых 2 лет после начала менструаций и у женщин, приближающих к менопаузе, постановка диагноза СПКЯ затруднительна по следующим причинам:
- в подростковый период и в период перехода к менопаузе нарушения овуляции и нерегулярные менструации являются физиологическим феноменом (см. Научно обоснованное руководство для женщин по вопросам, связанным c кровянистыми выделениями из влагалища и с менструациями);
- присутствие многочисленных фолликулов в яичниках является нормальным феноменом для девушек подростков; кроме того, проведение трансвагинального УЗИ для более точной оценки состояния яичников у девушек может быть нежелательным;
- нормы для оценки уровня андрогенов для девушек подростков не установлены;
- акне присутствует у большинства подростков и в этом возрасте не может рассматриваться как признак избыточной активности андрогенов;
- избыточный рост волос на лице или на теле, характерный для СПКЯ, развивается медленно и может стать достаточно заметным только спустя несколько лет после начала полового созревания;
- проявления и естественное развитие СПКЯ у женщин, достигших менопаузы, не известны.
В связи с указанными фактами,
- у девушек подростков диагноз СПКЯ устанавливается, если нерегулярные менструации и другие симптомы сохраняются в течение более 2-3 лет после первого появления менструаций;
- у женщин, приближающихся к менопаузе, диагноз СПКЯ устанавливается ретроспективно, то есть если нарушения характерные для этого состояния присутствовали у них в более молодом возрасте.
** Во всех случаях диагноз СПКЯ может быть установлен только после того, как были исключены все другие заболевания и состояния, способные вызывать указанные симптомы.
*** Другими признаками повышенной активности мужских половых гормонов могут быть акне (прыщи), выпадение волос по мужскому типу (облысение), себорея.
**** Изменение структуры яичников, заметное на УЗИ, является одним из возможных критериев диагностики СПКЯ, однако не является строго необходимым или единственным критерием для постановки этого диагноза. У некоторых женщин с СПКЯ яичники имеют такую же структуру, как и у женщин без СПКЯ.
Если у женщины уже присутствуют нарушения овуляции и признаки избытка андрогенов (повышение уровня тестостерона, избыточный рост волос), в проведении УЗИ яичников для повреждения диагноза СПКЯ нет необходимости.
При отсутствии других признаков, только «поликистозная» структура яичников или объем яичника больше 10 мл не являются признаком СПКЯ.
У разных женщин, СПКЯ может иметь разные проявления.
Согласно результатам одного обширного исследования, у 66% женщин с СПКЯ присутствует все три признака, то есть:
- повышенная активность мужских половых гормонов (повышение уровня тестостерона в крови и/или избыточный рост волос),
- нарушение овуляции и
- характерное изменение структуры яичников.
У 13% женщин СПКЯ проявляется:
- повышенной активностью мужских половых гормонов (повышение уровня тестостерона в крови и/или избыточный рост волос) и
- изменениями УЗИ структуры яичников, но без признаков нарушенной овуляции.
У 11% женщин СПКЯ проявляется:
- нарушением овуляции,
- изменениями структуры яичников, но без признаков повышенной активности мужских половых гормонов.
У 9% женщин СПКЯ проявляется:
- повышенной активностью мужских половых гормонов (повышение уровня тестостерона в крови и/или избыточный рост волос на лице или на теле), и
- нарушением овуляции, но без характерного изменения структуры яичников.
Все возможные комбинации проявлений СПКЯ (фенотипы) представлены в таблице:
| A | B | C | D | E | F | G | H | I | J | |
| Повышение уровня андрогенов в крови | + | + | + | + | – | – | + | – | + | – |
| Признаки повышенной активности андрогенов (избыточный рост волос и пр.) | + | + | – | – | + | + | + | + | – | – |
| Признаки нарушения овуляции | + | + | + | + | + | + | – | – | – | + |
| Изменение УЗИ структуры яичников | + | – | + | – | + | – | + | + | + | + |
Таким образом, качество жизни женщин с СПКЯ может быть снижено следующими симптомами:
- избыточный рост волос на лице или на теле;
- нерегулярные менструации;
- трудности с зачатием ребенка (бесплодие);
- акне (прыщи),
- выпадение волос на голове (облысение),
- себорея.
В долгосрочной перспективе, у женщин с СПКЯ может быть повышен риск развития:
- осложнений во время беременности;
- сердечнососудистых заболеваний;
- нарушений липидного профиля крови;
- сахарного диабета 2 типа;
- гиперплазии и/или рака эндометрия.
Далее будет показано, каким лечением и профилактическими мерами с научно доказанной эффективностью могут воспользоваться женщины с СПКЯ, для того чтобы устранить или облегчить беспокоящие их симптомы и максимально снизить риски, связанные с этим состоянием.
Причины и механизмы, лежащие в основе развития СПКЯ, изучены ограничено. Те данные, что уже доступны по этому поводу, позволяют сделать предположение, что все симптомы СПКЯ, в большей или в меньшей степени, определяются одними и теми же гормональными изменениями:
- нарушением обмена андрогенов («мужских» половых гормонов) и
- повышением устойчивости тканей организма к инсулину.
Некоторые из доступных мер лечения и заботы о себе корректируют гормональные нарушения, связанные с СПКЯ, и потому позволяют облегчить или, реже, полностью устранить, все проявления этого синдрома.
Другие возможности лечения позволяют преодолеть только один специфический симптом СПКЯ и не воздействуют на другие проявления этого расстройства.
Мы верим, что располагая информацией относительно эффективности и безопасности различных мер, которые могут быть использованы для облегчения различных симптомов СПКЯ, читатели смогут определить, какие из вариантов лечения будут наиболее целесообразными в их случае.
Анормальный рост волос на лице или на теле у женщин (гирсутизм) является одним из наиболее явных признаков избыточной активности андрогенов (мужских половых гормонов).
Как правило, при СПКЯ анормальный рост волос становится заметным у девушек после появления менструаций, медленно нарастает в течение нескольких лет и, после этого, остается неизменным длительное время. У некоторых женщин с СПКЯ и избыточным весом интенсивность нежелательного роста волос увеличивается по мере увеличения веса тела.
В ходе ряда исследований, в которых приняли участие тысячи женщин с более или менее выраженным повышением уровня андрогенов в крови и с нежелательным ростом волос, у 72-82% женщин, в ходе последующего обследования был установлен диагноз синдрома поликистозных яичников.
У остальных женщин причиной избыточного роста волос были другие эндокринные нарушения, в том числе повышение уровня пролактина, врожденная гиперплазия надпочечников и, значительно реже, опухоли надпочечников и яичников, вырабатывающие андрогены или другие редкие эндокринные расстройства.
Наконец, почти у 5-7% женщин в ходе обследования не было обнаружено никаких причин, которые могли бы провоцировать гирсутизм.
Таким образом, гирсутизм может быть связан не только с СПКЯ, но и с другими более редкими состояниями, при которых женщина может получить значительную пользу от специфического лечения или наблюдения. В связи с этим, всем женщинам, которых беспокоит нежелательный рост волос на лице и/или на теле, рекомендуется пройти эндокринологическое обследование по алгоритму, представленному в основном руководстве по этой проблеме Научно обоснованное руководство для женщин по вопросам, связанным с удалением волос различными методами эпиляции и депиляции, а также с диагностикой и лечением гирсутизма.
- Из главы В каких случаях избыточного роста волос в определенной области тела у женщины могут быть целесообразными диагностика и/или лечение? указанного руководства читатели смогут узнать, какой характер роста волос может быть «нормальным» для женщины, и какой характер роста волос следует считать признаком гирсутизма.
- Из главы Гирсутизм. Рекомендации для пациентов относительно диагностики и лечения указанного руководства читатели смогут узнать, какие обследования могут быть целесообразными для женщин с анормальным ростом волос, и каким образом в процессе диагностики может быть подтвержден диагноз СПКЯ.
- В главе Какое лечение является целесообразным для устранения избыточного роста волос (гирсутизма) у женщин с синдромом поликистозных яичников? указанного руководства представлена информация относительно специфической эффективности различных методов лечения СПКЯ в плане устранения нежелательных волос. В частности:
- какой эффект может иметь снижение веса, в плане коррекции гирсутизма?
- какой эффект могут иметь комбинированные оральные контрацептивы и препараты с антиандрогенным действием, и в каких случаях целесообразно применение этих средств?
- Наконец, в главе Методы эпиляции, депиляции и замедления роста волос из указанного руководства, женщины смогут найти информацию относительно эффективности и безопасности различных косметологических методов устранения нежелательных волос, которыми они могут воспользоваться независимо от причины появления проблемы.
Перейти к руководству: Научно обоснованное руководство для женщин по вопросам, связанным с удалением волос различными методами эпиляции и депиляции, а также с диагностикой и лечением гирсутизма.
Более или менее выраженные нарушения регулярности менструаций наблюдаются у большинства (75-90%) женщин с СПКЯ.
Как правило, СПКЯ проявляется слишком редкими менструациями (перерывы больше 35 дней между началом одной менструации и началом другой менструации) или полным прекращением менструаций.
Несколько реже СПКЯ проявляется нерегулярными продолжительными или слишком обильными кровянистыми выделениями из влагалища.
С возрастом (после 35 лет), у многих женщин с СПКЯ нерегулярность менструаций становится менее выраженной.
Кроме СПКЯ, причиной нерегулярных менструаций могут быть и другие эндокринные нарушения (в том числе нарушения работы щитовидной железы, повышение уровня пролактина, врожденная гиперплазия надпочечников и пр.), при которых женщина может получить значительную пользу от специфического лечения или наблюдения.
В связи с этим, всем женщинам которых беспокоят нерегулярные менструации рекомендуется пройти эндокринологическое обследование по алгоритму, представленному в основном руководстве по этой проблеме Научно обоснованное руководство для женщин по вопросам, связанным c кровянистыми выделениями из влагалища и с менструациями.
- Из главы Нерегулярные, слишком частые или слишком редкие «менструации». Кровянистые выделения из влагалища в период между менструациями указанного руководства читатели смогут узнать:
- в каких случаях нерегулярные менструации являются нормальным феноменом?
- какой алгоритм обследования рекомендуется женщинам с нерегулярными кровянистыми выделениями из влагалища?
- каким образом у женщин с нерегулярными менструациями устанавливается диагноз СПКЯ?
- В главе Лечение гормональными контрацептивами для контроля нерегулярных кровянистых выделений, в том числе у женщин с синдромом поликистозных яичников указанного руководства представлена информация относительно применения различных гормональных средств для решения проблемы нерегулярных менструаций у женщин с СПКЯ.
Перейти к руководству: Научно обоснованное руководство для женщин по вопросам, связанным c кровянистыми выделениями из влагалища и с менструациями.
В среднем, 75% женщин с СПКЯ могут зачать ребенка естественным образом в течение 1 года регулярных половых отношений.
Женщины с синдромом поликистозных яичников относительно часто сталкиваются с трудностями с зачатием ребенка, связанными с нарушением овуляции (отсутствие овуляции или редкие овуляции). Однако из-за того, что кроме нарушений овуляции, существует множество других причин, способных провоцировать бесплодие, пары, в которых у женщины был установлен диагноз СПКЯ, имеют такие же шансы спонтанного зачатия, как и остальные пары.
С нарушениями овуляции связано около 25-40% случаев бесплодия. Остальные случаи бесплодия связаны с такими причинами, как нарушение качества спермы у мужчины, нарушение проходимости маточных труб, различные нарушения на уровне полости матки.
Так как большинству женщин с СПКЯ удается зачать ребенка без медицинской помощи, перед началом какого-либо обследования или лечения по поводу бесплодия, женщинам с СПКЯ моложе 35 лет и без выраженных нарушений менструального цикла рекомендуется продолжать попытки зачать ребенка, как минимум, в течение 6-12 месяцев.
Парам, в которых у женщины был установлен диагноз СПКЯ, и которым не удается зачать ребенка естественным образом в обозначенные сроки, рекомендуется пройти обследование по алгоритму, представленному в основном руководстве по этой проблеме Бесплодие. Научно обоснованное руководство для пар.
Необходимость обследования обоих партнеров связана с тем, что в парах, в которых у женщин был установлен диагноз СПКЯ, причиной трудностей с зачатием ребенка могут быть и другие нарушения. В ходе одного исследования, в котором приняли участие пары, у которых трудности с зачатием ребенка, предположительно, были связаны с СПКЯ у женщины, у 10% пар действительной причиной было нарушение качества спермы мужчины и у 5% пар – нарушение проходимости маточных труб у женщины.
В разных главах указанного руководства женщины с СПКЯ найдут подробные рекомендации относительно преодоления проблемы бесплодия:
- В главе Начальное обследование пар, которые испытывают трудности с зачатием ребенка указанного руководства представлена информация относительно того, какие обследования могут ориентировать пару с трудностями с зачатием ребенка в выборе дальнейших решений проблемы.
- В главе Диагностика и лечение бесплодия, связанного с нарушением овуляции указанного руководства представлены рекомендации относительно того, какие обследования могут быть целесообразными для женщин с нарушениями овуляции и каким образом в процессе диагностики может быть подтвержден диагноз СПКЯ. Кроме того, в этой главе представлена информация относительно специфической эффективности различных методов лечения СПКЯ в плане преодоления бесплодия:
- какой эффект может иметь снижение веса, в плане повышения вероятности зачатия?
- какой эффект может иметь стимуляция овуляции при помощи Кломифена, Метформина или Летрозола, лапароскопический дриллинг яичников, и в каком случае для женщин с СПКЯ может быть целесообразным пройти стимуляцию овуляции гонадотропинами с или без проведения ЭКО?
- В главе Экстракорпоральное оплодотворение указанного руководства представлено объяснение особенностей применения этого метода у женщин с СПКЯ.
Перейти к руководству: Бесплодие. Научно обоснованное руководство для пар.
Андрогенная алопеция (то есть, облысение по мужскому типу с типичным выпадением волос на макушке), акне (то есть, прыщи) и себорея (то есть, жирные волосы, сильная перхоть, жирная кожа лица) также могут быть симптомами избыточной активности андрогенов у женщин с синдромом поликистозных яичников.
У многих женщин эти симптомы развиваются одновременно с другими признаками СПКЯ (нежелательным ростом волос, нарушениями менструаций).
Согласно результатам ряда исследований, из всех женщин с андрогенным выпадением волос, у 10-40% впоследствии устанавливается диагноз синдрома поликистозных яичников.
У женщин с прыщами, которые трудно поддаются косметологическому лечению, диагноз СПКЯ впоследствии устанавливается у 20-40%.
Также как и другие симптомы, выпадение волос, акне и себорея могут быть связаны не только с СПКЯ, но и с другими состояниями. Кроме того, в решении этих симптомов женщины могут использовать различные специфические меры. Для исключения других возможных причин (диффузная форма алопеция ареата, телогенное выпадение волос, недостаток железа или цинка и пр.) и определения оптимального решения, женщинам, которых беспокоит выпадение волос, рекомендуется пройти обследование по алгоритму, представленному в основном руководстве по этой проблеме Выпадение волос. Научно обоснованное руководство.
- Как показано в главе Случаи выпадения волос или облысения, в которых для решения проблемы нужно обратиться к врачу указанного руководства, кроме андрогенной алопеции, причинами сильного выпадения волос могут быть другие состояния и заболевания, при которых женщина может получить пользу от специфического лечения.
- В случае подтверждения диагноза андрогенной алопеции женщине может быть рекомендовано лечение Миноксидилом или комбинированными оральными контрацептивами с антиандрогенным компонентом, как показано в статье Выпадение волос. Научно обоснованное руководство.
Для определения оптимального лечения акне, женщинам рекомендуется следовать ступенчатому алгоритму, представленному в статье: Акне (прыщи). Научно обоснованное руководство. Как будет показано в упомянутой статье, для женщин, которым не помогают другие варианты лечения акне, может быть целесообразным попробовать лечение комбинированными контрацептивами.
Для облегчения себореи, женщины могут использовать специфические косметологические средства, согласно рекомендациям, представленным в статье Себорея. Научно обоснованное руководство.
Представленная далее информация предназначена для читателей, которые уже прочли главу о защите от сердечнососудистых заболеваний, из Части Научно обоснованный план заботы о себе нашего Руководства разумного потребителя медицинских услуг и информации, в которой представлены полные рекомендации относительно того, что можно сделать, чтобы значительно снизить риск развития различных заболеваний с течением времени.
***
Как и у других людей, у женщин с СПКЯ основными причинами значительного снижения качества жизни, инвалидности или преждевременной смерти, являются сердечнососудистые заболевания, диабет и онкологические болезни.
Женщины, которые хотели бы позаботиться о себе, могут значительно снизить личный риск развития этих болезней, через выполнение действий, эффективность которых была доказана научным путем:
Гормональные нарушения, лежащие в основе симптомов СПКЯ, повышают предрасположенность женщин к развитию сердечнососудистых заболеваний, сахарного диабета и некоторых видов онкологических болезней. В связи с этим, программа заботы о себе у женщин с СПКЯ имеет несколько особенностей, которые будут объяснены далее.
Исходя из доступных на данный момент результатов научных исследований, можно сделать вывод, что в основе развития СПКЯ лежат:
- нарушение обмена андрогенов («мужских» половых гормонов),
- снижение чувствительности тканей организма к инсулину (гормон, контролирующий уровень глюкозы в крови, усвоение глюкозы, работу жировой ткани и пр.);
- и, связанное с этими феноменами, нарушение функции яичников.
В ходе разных исследований было показано, что, как минимум, у 70% женщин с СПКЯ наблюдается повышение уровня свободного тестостерона (тестостерон это основная активная форма андрогенов в крови).
Как было показано выше:
у 66% женщин с СПКЯ эта проблема проявляется присутствием:
- повышенной активностью мужских половых гормонов (заметной как повышение уровня тестостерона в крови и/или как избыточный рост волос),
- нарушением овуляции и
- характерным изменением структуры яичников.
у 13% женщин СПКЯ проявляется:
- повышенной активностью мужских половых гормонов (заметной как повышение уровня тестостерона в крови и/или как избыточный рост волос) и
- изменениями УЗИ структуры яичников, но без признаков нарушенной овуляции.
у 11% женщин СПКЯ проявляется:
- нарушением овуляции,
- изменениями структуры яичников, но без признаков повышенной активности мужских половых гормонов.
у 9% женщин СПКЯ проявляется:
- повышенной активностью мужских половых гормонов (заметной как повышение уровня тестостерона в крови и/или как избыточный рост волос на лице или на теле), и
- нарушением овуляции, но без характерного изменения структуры яичников.
Тот факт, что у некоторых женщин с СПКЯ в ходе обследования не выявляется повышения уровня андрогенов, не означает, что в случае этих женщин развитие проблемы не связано с нарушенным обменом этих гормонов. Более вероятным объяснением этого феномена является хорошо известная неточность современных методов измерения уровней тестостерона и отсутствие четко установленных норм для оценки уровней андрогенов у женщин разного возраста и с разной массой тела.
Как было показано в ходе нескольких исследований, непосредственными проявлениями избыточной активности андрогенов у женщин могут быть не только нежелательный рост волос на лице или на теле, но и нарушения овуляции, а также увеличение количества фолликулов в яичниках. В связи с этим, у женщин с «нормальным» уровнем андрогенов, отсутствие регулярных овуляций или изменения УЗИ структуры яичников, могут быть косвенными признаками нарушения обмена андрогенов, которое еще не может быть выявлено при помощи доступных методов обследования.
Механизмы, участвующие в развитии СПКЯ, окончательно не установлены, однако те данные, что уже доступны по этому поводу позволяют предположить, что развитие этого заболевания является результатом сложных взаимодействий между генетической предрасположенностью и условиями внешней среды. В сумме, эти взаимодействия приводят к снижению чувствительности тканей организма женщин к действию инсулина. Это называется инсулинорезистентностью. Инсулинорезистентность является одним из ключевых феноменов не только в развитии СПКЯ, но и в развитии сахарного диабета 2 типа. У большинства женщин с СПКЯ, инсулинорезистентность компенсируется усиленной выработкой инсулина и потому диабет у них не развивается. Однако, посредством разных молекулярных механизмов, повышенный уровень инсулина стимулирует выработку андрогенов в яичниках и в надпочечниках и приводит к повышению уровня тестостерона в крови. В свою очередь, повышение уровня андрогенов приводит к усилению инсулинорезистентности, и этим замыкает порочный круг развития гормональных нарушений при СПКЯ.
У женщин с избыточным весом, избыток жировой ткани усиливает описанные нарушения за счет дополнительного увеличения инсулинорезистентности и за счет повышения уровня андрогенов.
Избыточный вес независимым образом повышает инсулинорезистентность и является одним из основных факторов нарушения обмена глюкозы у людей с сахарным диабетом 2 типа. Кроме того, жировая ткань синтезирует андрогены и стимулирует образование этих гормонов в яичниках и в надпочечниках.
По мнению экспертов из нескольких исследовательских групп, начало развития СПКЯ может быть заложено в период внутриутробного развития девочек, через нарушения сложных механизмов, управляющих обменом углеводов и андрогенов.
В свою очередь эти нарушения, в значительной степени, определяются генетическими факторами. До сих пор выявлено множество генов, мутации которых могут способствовать развитию СПКЯ.
Роль генетической предрасположенности в развитии СПКЯ поддерживается, кроме прочего, следующими данными:
- СПКЯ присутствует у 35% матерей и у 40% сестер женщин с СПКЯ;
- почти у 50% сестер женщин с СПКЯ наблюдается повышение уровня общего и свободного тестостерона;
- у братьев женщин с СПКЯ часто наблюдается повышение выработки андрогенов на уровне надпочечников;
- у близких родственников женщин с СПКЯ чаще наблюдается развитие нарушений обмена углеводов (предиабет и сахарный диабет 2 типа).
Различия в проявлениях СПКЯ у разных женщин (доминирование одного или другого симптома) может быть связано со сложным взаимодействием между многочисленными генами, участвующими в развитии этого заболевания и условиями жизни женщины, в том числе стилем ее питания, массой тела, уровнем физических нагрузок и пр.
С точки зрения долгосрочного риска развития сердечнососудистых заболеваний и диабета, женщины с СПКЯ делятся на две группы:
- Женщины, у которых присутствуют и повышенная активность мужских половых гормонов и нарушения овуляции, как правило, имеют более выраженные нарушения жирового обмена, инсулинорезистентности и, следовательно, более высокий риск развития сердечнососудистых заболеваний и диабета.
- Женщины с более легкими формами этого синдрома (у которых присутствуют только нарушения овуляции и изменения УЗИ структуры яичников, но без значительного повышения уровня андрогенов или только повышение уровня андрогенов и УЗИ изменения, но без нарушений овуляций) часто имеют такие же показатели обмена жиров и углеводов, как и женщины с таким же весом, но без СПКЯ.
Присутствие «поликистозных» изменений яичников или увеличение объема яичников, не увеличивает долгосрочные риски, связанные с СПКЯ.
Уровень инсулинорезистентности, показатели обмена глюкозы, показатели обмена жиров, риск развития сердечнососудистых заболеваний у женщин с «поликистозными» яичниками являются такими же, как и у женщин с диагнозом СПКЯ, установленным на основе нарушений овуляции и повышенной активности андрогенов, но без изменений в яичниках.
До сегодняшнего дня еще не было проведено достаточно продолжительных и больших исследований, которое могли бы подтвердить, что легкая форма СПКЯ может переходить в тяжелую форму, с характерным для нее повышенным риском. Однако, теоретические данные и результаты наблюдений за эффектом снижения веса у женщин с избыточным весом позволяют предположить, что у женщин, у которых появляется избыточный вес, СПКЯ может перейти в более тяжелую форму.
Предположительно, после появления, СПКЯ сохраняется в течение всей жизни. Некоторые проявления СПКЯ (например, нерегулярность менструаций), с течением времени, могут стать менее выраженными, однако гормональные нарушения, лежащие в основе этого расстройства, по всей видимости, сохраняются и могут усиливаться, под действием других факторов (нарушение состава питания, увеличение веса, отсутствие регулярных физически нагрузок, возраст).
В связи с этим, всем женщинам с СПКЯ, которые хотели бы позаботиться о себе и снизить риск развития сердечнососудистых заболеваний, диабета и некоторых онкологических болезней в будущем, рекомендуется соблюдать базовые рекомендации, описанные в общем Научно обоснованном плане заботы о себе из данного Руководства разумного потребителя медицинских услуг и информации:
- поддержание оптимального веса тела,
- соблюдение принципов питания и физических нагрузок, защитное действие которых было доказано научным путем,
- контроль уровня глюкозы, холестерина и артериального давления,
- отказ от курения.
Далее будут представлены особенности и уникальная ценность этих рекомендаций у женщин с СПКЯ.
Рекомендации:
- Женщинам с СПКЯ и избыточным весом рекомендуется снизить вес тела до оптимального ИМТИндекс массы тела (ИМТ, body mass index, BMI) показатель, позволяющий оценить степень соответствия веса и роста человека и определить недостаточность или избыток массы тела. Индекс массы тела рассчитывается по формуле: ИМТ= масса/(рост, в метрах) в квадрате. ИМТ меньше 18 означает низкий вес (дефицит масса тела); ИМТ 18-25: нормальный вес; ИМТ 25-30: избыточная масса тела; ИМТ 30-35: ожирение первой степени; ИМТ 35-40: ожирение второй степени;
ИМТ больше 40: ожирение третьей степени.
. - Женщинам с СПКЯ и нормальным весом, рекомендуется поддерживать ИМТ в оптимальных пределах в течение всей жизни.
Научно обоснованные рекомендации относительно оценки адекватности веса и похудения представлены в статье Похудение и контроль веса.
Между СПКЯ и избыточным весом существуют сложные двусторонние связи:
- Избыточный вес усиливает все проявления СПКЯ в том числе, нарушения менструального цикла, нарушения овуляции, избыточный рост волос. Предположительно, по этой причине, среди женщин с избыточным весом СПКЯ диагностируется несколько чаще, чем среди женщин с нормальным весом (женщины с более низким весом могут иметь более легкие формы синдрома и реже обращаются к врачу по этому поводу).
- Жировая ткань синтезирует мужские половые гормоны, и конвертирует часть из них в женские половые гормоны (эстрон и эстрадиол). Это вызывает нарушения овуляции и повышает риск развития гиперплазии и/или рака эндометрия у женщин с СПКЯ.
- Избыточный вес вообще и избыточное отложение жира в области живота в частности, вызывают снижение концентрации белков, связывающих андрогены, и за счет этого повышают уровень биологически активной формы андрогенов (свободный тестостерон).
- Избыточный вес независимым образом повышает инсулинорезистентность, усиливает нарушения обмена жиров и способствует повышению артериального давления.
- За счет повышения уровня инсулина, СПКЯ может изменять характер распределения жировой ткани и предрасполагать к ее преимущественному отложению в центральной части тела и в области внутренних органов.
В то же время нужно подчеркнуть, что, само по себе, присутствие СПКЯ не является причиной развития избыточного веса. Кроме того, наличие СПКЯ не делает снижение веса более сложным или невозможным.
Из-за того, что избыточный вес усиливает все проявления СПКЯ, а также, потому что эффективность снижения веса в плане облегчения или полного устранения симптомов СПКЯ была объективно доказана, для женщин с избыточным весом похудение является лечением первой линии при любых симптомах СПКЯ.
Другие методы лечения уже перечисленные в руководствах, ссылки на которые были предоставлены в главе Что могут сделать женщины с СПКЯ для того, чтобы устранить или облегчить различные симптомы, связанные с этим состоянием? также могут, в большей или в меньшей степени, облегчать проявления СПКЯ, однако все другие методы лечения (кроме снижения веса) являются симптоматическими. У женщин с избыточным весом только похудение корректирует нарушения обмена андрогенов и инсулина и снижает долгосрочные риски, ассоциированные с СПКЯ.
Применение любых других методов лечения для облегчения симптомов СПКЯ рекомендуется либо одновременно с коррекцией веса, либо в случае если снижение веса не позволяет облегчить симптомы в достаточной мере.
Эффективность коррекции веса в плане облегчения симптомов СПКЯ трудно предсказать. В ходе одного исследования было установлено, что почти у 30% женщин снижение веса (за счет ограничения количества потребляемой энергии до 1200–1400 ккал/день и регулярных физических нагрузок) в течение 6 месяцев привело к значительному облегчению или полному исчезновению проявлений СПКЯ. Однако, несмотря на одинаковое снижение веса, у некоторых женщин похудение привело к восстановлению регулярных менструаций, а у других нет.
В ходе разных исследований было установлено, что коррекция веса у женщин с СПКЯ может приводить к нормализации уровня андрогенов, однако эффективность похудения специфически в плане устранения нежелательного роста волос пока плохо изучена.
Даже после снижения веса на 5-10% от массы тела, у многих женщин наблюдается регуляция менструаций, увеличение частоты овуляций и повышение вероятности спонтанного зачатия и рождения ребенка; однако, еще не известно сохраняется ли этот эффект в течение продолжительного времени.
У женщин с СПКЯ, у которых снижение веса не позволяет устранить трудности с зачатием ребенка, эта мера значительно повышает эффективность стимуляции овуляции и снижает потребность в лекарствах для стимуляции.
У всех женщин снижение веса ассоциируется с улучшением показателей жирового обмена и обмена глюкозы. У женщин, планирующих беременность, снижение веса значительно снижает вероятность осложнений во время беременности.
Женщинам, которые хотели бы воспользоваться преимуществами снижения веса, рекомендуется наладить режим, который бы обеспечивал медленное, но стабильное снижение веса за счет коррекции состава питания, умеренного ограничения энергии, потребляемой с пищей, и регулярных физических нагрузок (см. Похудение и контроль веса).
На данный момент еще нет достаточного количества научно обоснованных данных, для того чтобы рекомендовать какой-то определенный состав питания специфически женщинам с СПКЯ. В большинстве исследований положительные эффекты от похудения не зависели от состава питания. Однако, учитывая большую важность питания как независимого фактора развития сердечнососудистых заболеваний и диабета, всем женщинам рекомендуется откорректировать состав питания в соответствии с принципами, эффективность которых, в плане снижения риска сердечнососудистых заболеваний и диабета, была доказана в ходе исследований (см. Научно обоснованные рекомендации относительно питания.)
Эффект физических нагрузок у женщин с СПКЯ был изучен в ходе нескольких небольших исследований, показавших, что регулярные физические нагрузки могут улучшать физическую форму, выносливость, настроение, качество жизни и могут иметь положительное влияние в плане снижения уровня андрогенов и восстановления регулярных овуляций.
Специфические программы физических нагрузок для женщин с СПКЯ не разработаны. При выборе программы нагрузок женщинам рекомендуется руководствоваться научно-обоснованными принципами по этому поводу с доказанной эффективностью в плане снижения риска развития сердечнососудистых заболеваний и диабета (см. Научно обоснованные рекомендации по физическим нагрузкам).
Рекомендации:
Проведение анализа для оценки уровня глюкозы в крови (предпочтительно оральный глюкозотолерантный тест) рекомендуется:
- Женщинам с СПКЯ и с избыточным весом тела (ИМТ больше 25),
- Женщинам с СПКЯ и с нормальным весом тела (ИМТ меньше 25), но у которых присутствует один или несколько из перечисленных далее факторов риска развития диабета:
- Возраст старше 40 лет;
- Если, когда-либо в прошлом, какой-то анализ показал, что уровень глюкозы в крови повышен;
- Если у женщины есть близкие родственники, которые болеют диабетом 2 типа;
- Если у женщины повышено артериальное давление (выше 140/90);
- Если у женщины был обнаружен пониженный уровень ЛПВП холестерина (меньше 35 мг/дл (0,90 ммоль/л));
- Если у женщины был обнаружен повышенный уровень триглицеридов (больше 250 мг/дл (2,82 ммоль/л));
- Если во время прошлой беременности у женщины был обнаружен повышенный уровень глюкозы (гестационный диабет), или если она родила ребенка с весом больше 4 кг.
- Женщинам с показателями глюкозы в пределах нормы рекомендуется повторять анализ для оценки этого показателя каждый год.
- Женщинам с нарушенной переносимостью глюкозы или c предиабетом (уровень глюкозы натощак от 5,6 до 6,9 ммоль/л, уровень глюкозы после ОГТТ от 7,8 до 11 ммоль/л, или уровень HbA1C от 5,7 до 6,4%) рекомендуется повторить ОГТТ через 6 месяцев.
- Женщинам с диабетом рекомендуется немедленное начало лечения для достижения целевых уровней HbA1C.
Полное объяснение рекомендаций по поводу контроля глюкозы представлено в статье Сахарный диабет и контроль уровня глюкозы.
Предположительно, все женщины с СПКЯ имеют более или менее выраженное нарушение чувствительности тканей организма к инсулину (инсулинорезистентность). У 60-80% женщин с СПКЯ и с нормальным весом и у 95% женщин с СПКЯ и с избыточным весом инсулинорезистентность может быть выявлена объективно (в процессе обследования).
Инсулин это гормон, который вырабатывается поджелудочной железой и регулирует ряд ключевых этапов обмена глюкозы и жиров в организме. Под действием инсулина ткани приобретают способность усваивать глюкозу (основной тип углеводов в организме человека). Снижение чувствительности тканей к инсулину нарушает их способность потреблять глюкозу.
Инсулинорезистентность является ключевым фактором развития диабета второго типа. Вероятно, по этой причине, у женщин с СПКЯ наблюдается значительная склонность к более раннему появлению нарушений обмена глюкозы и к более быстрой прогрессии этих нарушений к диабету.
У женщин с СПКЯ вероятность развития сахарного диабета в 5-10 раз выше, чем у других женщин (с такой же массой тела, возрастом и наследственностью).
Почти у 40% женщин с избыточным весом, у которых СПКЯ проявляется повышенной активностью андрогенов, нарушениями овуляции и УЗИ изменениями яичников, сахарный диабет развивается к 40-50-тилетнему возрасту.
Из-за того, что избыточный вес независимым образом усиливает инсулинорезистентность, у женщин с избыточным весом степень инсулинорезистентности может быть значительно выше, чем у женщин с СПКЯ и с нормальным весом. Предположительно, по этой причине, сахарный диабет развивается почти исключительно у женщин с СПКЯ с избыточным весом. У женщин с ИМТ выше 30 риск развития диабета с течением времени может быть особенно высоким.
Степень инсулинорезистентности также может быть выше у женщин с нарушениями овуляции.
Своевременная коррекция факторов, предрасполагающих к развитию диабета, может значительно снизить риск развития этой болезни.
Исходя из того, что диабет может длительное время развиваться без симптомов, женщинам с СПКЯ, у которых присутствуют дополнительные факторы риска развития диабета, рекомендуется проверять уровень глюкозы в крови регулярно, один раз в год, как уже показано выше, и в статье Сахарный диабет и контроль уровня глюкозы. Руководство для пациентов.
Кроме СПКЯ и избыточного веса, другими важными факторами, поддерживающими инсулинорезистентность и предрасполагающими к развитию диабета, являются нарушения питания и недостаток физических нагрузок. У всех людей, в том числе и у женщин с СПКЯ, вероятность развития диабета может быть значительно снижена (как минимум на 58%) за счет своевременной коррекции стиля повседневной жизни (коррекция питания, веса и режима физических нагрузок).
Исходя из того, что развитие СПКЯ сопровождается повышением инсулинорезистентности, в прошлом женщинам с этим расстройством предлагалось лечение средствами, повышающими чувствительность тканей к инсулину (в частности, Метформином и препаратами из группы тиазолидиндионов), которые применяются в лечении сахарного диабета второго типа.
В настоящее время, применение этих лекарств при СПКЯ, с целью снижения риска развития диабета и сердечнососудистых заболеваний считается нецелесообразным в связи с отсутствием доказательств эффективности.
В плане снижения риска развития диабета и сердечнососудистых заболеваний, Метформин гораздо менее эффективен, чем коррекция веса, питания и режима физических нагрузок.
Также не было найдено убедительных доказательств эффективности Метформина в плане облегчения избыточного роста волос, акне, осложнений течения беременности, и снижения веса у женщин с СПКЯ.
На данный момент, применение Метформина у женщин с СПКЯ, но без диабета, считается целесообразным только в следующих ситуациях:
- Для регуляции менструаций, если женщина не может принимать комбинированные контрацептивы;
- Для стимуляции овуляции, если женщина испытывает трудности с зачатием ребенка и ей не помогает лечение Кломифеном или если для нее имеет большую важность снижение риска многоплодной беременности (см. Бесплодие. Научно обоснованное руководство для пар.).
Рекомендации
- Женщинам с СПКЯ моложе 40 лет, которые принимают комбинированные контрацептивы, рекомендуется регулярно (не реже 1 раза в год) проверять уровень артериального давления.
- Женщинам с СПКЯ моложе 40 лет, которые не принимают комбинированные контрацептивы, рекомендуется проверять уровень артериального давления не реже одного раза в несколько лет.
- Женщинам с СПКЯ старше 40 лет, рекомендуется проверять уровень артериального давления не реже одного раза в год.
- Всем женщинам с повышенным давлением (выше 140/90) рекомендуется начать лечение для поддержания артериального давления ниже этого уровня.
Полное объяснение рекомендаций по поводу контроля уровня артериального давления представлено в статье Повышенное артериальное давлени. Руководство для пациентов.
Повышенное артериальное давление является независимым фактором риска развития сердечнососудистых заболеваний. У женщин с СПКЯ повышенное артериальное давление развивается чаще и раньше, чем у других женщин их возраста.
Артериальное давление хорошо поддается контролю (при помощи коррекции веса, коррекции питания, регулярных физических нагрузок и одного или нескольких лекарств). Качественный контроль давления значительно снижает вероятность развития сердечнососудистых заболеваний с течением времени.
Женщинам с СПКЯ рекомендуется проверить уровень артериального давления после постановки диагноза СПКЯ и, после этого, проверять уровень давления один раз в несколько лет или один раз в год (после 40 лет или в случае приема комбинированных контрацептивов).
Женщинам с повышенным артериальным давлением (систолическое давление выше 140 мм.рт.ст и/или диастолическое давление выше 90 мм.рт.ст) рекомендуется начать лечение для поддержания давления ниже этого уровня. Подробная информация по этому поводу представлена в статье Повышенное артериальное давлени. Руководство для пациентов.
Поддержание артериального давления на уровне 120/80 ассоциируется с наименьшим риском сердечнососудистых заболеваний.
Для контроля артериального давления у женщин с СПКЯ подходят все основные классы лекарств снижающих давление: иАПФ, БРА, бета-блокаторы, диуретики.
Женщинам, которые могут забеременеть во время лечения и которые планируют лечение лекарствами, воздействующими на систему ренин-ангиотензин (иАПФ или БРА), рекомендуется обеспечить надежную контрацепцию за счет комбинированных контрацептивов или внутриматочной спирали.
Рекомендации для женщин с СПКЯ относительно контроля уровня холестерина и сердечнососудистого риска
Рекомендации:
- На момент постановки диагноза синдрома поликистозных яичников, всем женщинам рекомендуется сдать липидограмму для оценки уровня общего холестерина, ЛПНП, ЛПВП и триглицеридов.
- Женщинам с нормальными результатами липидограммы рекомендуется повторять этот анализ один раз в 2 года, или чаще, если женщина набирает вес.
- Женщинам с повышенным уровнем ЛПНП-холестерина рекомендуется лечение и/или наблюдение согласно их категории сердечнососудистого риска.
Полное объяснение рекомендаций по поводу контроля уровня холестерина и сердечнососудистого риска представлено в статье Липидограмма. Контроль уровня холестерина в крови. Контроль сердечнососудистого риска. Руководство для пациентов.
В среднем, от 1 до 8% случаев инфаркта миокарда (это одно из наиболее серьезных сердечнососудистых заболеваний), развивается у людей моложе 40 лет. Большинство случаев этой болезни происходят у женщин в возрасте 50-70 лет.
Увеличение риска развития инфаркта миокарда и других сердечнососудистых заболеваний наблюдается у людей с повышенным артериальным давлением, диабетом, избыточным весом, а также у курящих людей и у людей с нарушенным жировым составом крови.
На всех этапах жизни (начиная с подросткового возраста), у женщин с СПКЯ эти факторы риска присутствуют, в среднем, в 2 раза чаще, чем у других женщин. Из-за этого у женщин СПКЯ риск развития сердечнососудистых заболеваний с течением времени (после 50-60 лет), выше, чем у других женщин с таким же весом.
Так как своевременная коррекция условий повседневной жизни и лечение (начиная с подросткового возраста) позволяют значительно снизить риск развития сердечнососудистых заболеваний, всем женщинам с СПКЯ рекомендуется проверить уровень холестерина в момент постановки диагноза синдрома поликистозных яичников. Женщинам с нормальными результатами липидограммы рекомендуется повторять этот анализ один раз в 2 года или, если у них появляется избыточный вес, один раз в год.
Почти у 70% женщин с СПКЯ наблюдается более или менее выраженное нарушение одного или нескольких показателей липидограммы: снижение уровня ЛПВП, повышение уровня ЛПНП или повышение уровня триглицеридов. Все эти изменения ассоциируются с повышением вероятности развития сердечнососудистых заболеваний с течением времени и могут быть откорректированы с помощью лечения. Подробные рекомендации по этому поводу представлены в статье Липидограмма. Контроль уровня холестерина в крови. Контроль сердечнососудистого риска. Руководство для пациентов..
Как и другие проявления СПКЯ, склонность к нарушениям липидного состава крови является следствием повышенного уровня инсулина и андрогенов в крови. Женщины с СПКЯ и с избыточным весом склонны к развитию более выраженных нарушений концентрации жиров в крови.
Из всех лекарств для снижения уровня холестерина, доступных в настоящее время, специфически у женщин с СПКЯ изучена эффективность только препаратов из группы статинов. В ходе ряда исследований было установлено, что у женщин с СПКЯ лечение статинами ассоциируется со значительным снижением ЛПНП холестерина, снижением уровня инсулинорезистентности, а также со снижением уровня свободного тестостерона.
Статины противопоказаны во время беременности и потому женщинам, которые планируют вести половую жизнь во время приема одного из этих лекарств, рекомендуется обеспечить надежную контрацепцию за счет комбинированных контрацептивов или внутриматочной спирали.
Рекомендации:
- Женщинам с СПКЯ рекомендуется проведение обследования для оценки состояния эндометрия в следующих ситуациях:
- если у них наблюдаются нерегулярные (слишком редкие) менструации, в особенности, если менструации происходят реже одного раза в 90 дней;
- если во время УЗИ у них было обнаружен «полип эндометрия»;
- Женщинам, у которых обнаруживается гиперплазия эндометрия, рекомендуется специфическое лечение и/или наблюдение;
- Женщинам с СПКЯ, у которых менструации происходят реже одного раза в 90 дней, рекомендуется прием комбинированных контрацептивов, препаратов прогестерона или установка внутриматочной спирали с Левоноргестрелом, для снижения риска развития гиперплазии и/или рака эндометрия.
Полное объяснение рекомендаций по поводу обследования для оценки состояния эндометрия и лечения гиперплазии эндометрия представлено в статье Научно обоснованное руководство для женщин по вопросам, связанным с защитой от рака матки. Диагностика для оценки состояния эндометрия. Лечение гиперплазии эндометрия.
Гормональные нарушения, происходящие в организме женщины с СПКЯ, повышают вероятность развития рака внутренней оболочки матки (эндометрия).
Ткани эндометрия обладают высокой чувствительностью к женскому половому гормону эстрогену и быстро растут под его влиянием. У женщин с регулярными менструациями действию эстрогена противостоит равносильное влияние другого полового гормона – прогестерона, и потому вероятность развития гиперплазии или рака эндометрия является очень низкой.
У женщин с СПКЯ, из-за нарушения овуляции, прогестерон вырабатывается в недостаточном количестве, и равновесие между действием эстрогена и прогестерона смещается в пользу эстрогена. С течением времени, это может привести к чрезмерному разрастанию эндометрия (это называется гиперплазией), к изменению структуры его тканей и к появлению мутаций, способных привести к развитию рака.
Гормональные нарушения, предрасполагающие к развитию рака или гиперплазии эндометрия, проявляются редкими менструациями, которые происходя реже одного раза в 90 дней или реже четырех раз в год.
Вероятность развития рака эндометрия у женщин с СПКЯ, по разным оценкам, в 3 раза выше, чем у других женщин их возраста. У женщин с СПКЯ и с избыточным весом вероятность развития рака эндометрия еще выше. Избыточный вес независимым образом повышает вероятность развития рака эндометрия в 6-10 раз.
Около 2-5% случаев рака эндометрия развиваются у женщин моложе 40 лет. Развитие этого заболевания возможно, в том числе, и у женщин моложе 30 лет со значительными нарушениями менструального цикла (редкими менструациями).
Развитие рака или гиперплазии эндометрия без симптомов возможно, однако, такие случаи наблюдаются редко. У большинства женщин, у которых развиваются эти заболевания, наблюдаются анормальные кровянистые выделения, то есть:
- нерегулярные, непредсказуемые менструации;
- чрезмерно обильные или продолжительные менструации;
- непредсказуемые кровянистые выделения из влагалища, которые появляются в период между менструациями, после половых отношений или в других ситуациях.
Так как эти симптомы могут быть признаком гиперплазии или рака эндометрия, всем женщинам с СПКЯ, перед началом лечения для восстановления предсказуемого характера менструаций, рекомендуется пройти обследование для оценки состояния эндометрия (см Научно обоснованное руководство для женщин по вопросам, связанным с защитой от рака матки. Диагностика для оценки состояния эндометрия. Лечение гиперплазии эндометрия).
На ранних стадиях развития, рак эндометрия почти всегда поддается излечению.
У женщин с СПКЯ, у которых нет нерегулярных менструаций (или анормальных кровянистых выделений из влагалища другого типа) проведение обследования для оценки состояния эндометрия нецелесообразно, так как присутствие рака или гиперплазии эндометрия у них является крайне маловероятным.
Рак или гиперплазия эндометрия могут проявляться утолщением эндометрия, которое, теоретически, может быть замечено на УЗИ. Однако из-за того, что у женщин моложе 40 лет нормальная толщина эндометрия может быть такой же, как при раке (или гиперплазии), проведение УЗИ для измерения толщины эндометрия у женщин с СПКЯ с целью ранней диагностики рака или гиперплазии не рекомендуется. В то же время, если УЗИ было проведено по какой-то другой причине, всем женщинам с нерегулярными кровянистыми выделениями, у которых было выявлено локальное утолщение или «полип эндометрия» рекомендуется проведение биопсии и/или гистероскопии для окончательной диагностики.
См. Полипы матки. Научно обоснованное руководство для женщин.
Женщинам с СПКЯ, у которых менструации происходят реже одного раза в 90 дней или реже четырех раз в год, после исключения присутствия гиперплазии/рака эндометрия рекомендуется начать поддерживающее лечение для снижения риска развития этих заболеваний. Женщина может выбрать одно из следующих средств:
- Продолжительный прием комбинированных контрацептивов в виде таблеток для приема внутрь, в виде кожных пластырей или в виде влагалищных колец;
- Продолжительный постоянный или циклический прием препаратов прогестерона в виде таблеток;
- Установка внутриматочной спирали с Левоноргестрелом.
Цель этого лечения заключается в создании достаточного защитного действия прогестерона на ткани эндометрия.
Окончательный выбор средства зависит от того, каких других целей женщина хотела бы достичь с помощью лечения, и от предполагаемой безопасности того или иного средства в ее случае.
Преимущества комбинированных контрацептивов заключаются в их способности облегчить избыточный рост волос (и/или акне), в высоком контроле регулярности «менструаций», и в надежном противозачаточном эффекте. Недостатки включают необходимость ежедневного приема таблетки (или регулярной смены пластыря/кольца) и более высокий риск развития побочных эффектов, по сравнению со спиралью.
Постоянный прием препаратов прогестерона в виде таблеток (Норэтистерон, Медроксипрогестерон и пр.), обеспечивает надежный противозачаточный эффект и значительно уменьшает объем крови, теряемой с менструацией.
По сравнению с комбинированными контрацептивами, препараты прогестерона чаще вызывают неприятные побочные эффекты (увеличение веса из-за задержки воды, болезненность в молочных железах, усиление акне и пр.) и чаще ассоциируются с появлением незначительных мажущих выделений.
Циклический прием препаратов прогестерона в виде таблеток (например, Прогестерон 100-200 мг в день или Медроксипрогестерона ацетат 10 мг в день, в течение 10-14 дней в месяц) обеспечивает достаточную защиту эндометрия от избыточного действия эстрогена, реже вызывает побочные эффекты (по сравнению с постоянным приемом), однако не создает противозачаточный эффект и не эффективен в плане устранения обильных кровотечений во время менструации.
Основные преимущества внутриматочной спирали с Левоноргестрелом заключаются в том, что устройство вводится в полость матки один раз и остается активным в течение 5 лет. В течение всего этого периода спираль создает высокую защиту от развития гиперплазии эндометрия, высокий противозачаточный эффект и значительно уменьшает потерю крови с менструациями (у многих женщин под действием спирали происходит полное прекращение менструаций). Основные недостатки внутриматочной спирали включают относительно высокий риск выпадения спирали после введения и отсутствие эффективности в плане облегчения избыточного роста волос или акне.
Полное объяснение преимуществ и недостатков этих средств представлено в статьях:
***
В настоящее время не существует достаточных оснований полагать, что специфически у женщин с СПКЯ может быть повышен риск развития каких-либо других форм рака, и в частности, рака молочной железы, рака яичников или рака шейки матки.
Для снижения риска развития этих заболеваний, женщины с СПКЯ могут придерживаться общих рекомендаций представленных в статьях:
Рекомендации:
- Женщинам с СПКЯ рекомендуется использовать комбинированные гормональные контрацептивы в качестве противозачаточного средства, а также для облегчения избыточного роста волос, акне и/или для регуляции менструального цикла.
- Женщинам рекомендуется выбирать препараты, которые больше всего подходят им по профилю безопасности и обеспечивают оптимальный контроль беспокоящих их симптомов.
Полное объяснение рекомендаций по поводу применения комбинированных контрацептивов представлено в статье Комбинированные контрацептивы. Руководство для женщин.
У женщин с СПКЯ, которым не удается в достаточной мере облегчить симптомы этого состояния за счет коррекции веса, состава питания и режима физических нагрузок, основной возможностью лечения являются комбинированные гормональные контрацептивы, содержащие аналоги эстрогена и прогестерона.
Чаще всего женщинам с СПКЯ рекомендуются комбинированные контрацептивы, содержащие комбинацию Этинилэстрадиола в дозе 20-35 мг с нейтральным прогестином (Дезогестрел, Гестоден) или с прогестином с антиандрогенным действием (Дроспиренон, Ципротерон, Хлормадинон).
Как уже было показано в руководствах посвященных решению каждой из проблем в отдельности (см. соответствующие главы выше), комбинированные контрацептивы являются:
- Основным средством для устранения нежелательного роста волос и/или акне у женщин, которым не подходят только косметологические меры;
- Основным средством для решения проблемы нерегулярных/непредсказуемых менструаций;
- Основным средством для предотвращения развития рака/гиперплазии эндометрия.
Кроме того, многие женщины с СПКЯ нуждаются в комбинированных контрацептивах для защиты от нежелательной беременности.
В плане облегчения симптомов избытка андрогенов, основное действие контрацептивов заключается в снижении выработки андрогенов на уровне яичников и надпочечников и в повышении выработки белков, связывающих андрогены. В совокупности, это приводит к уменьшению количества био-доступного тестостерона. У многих женщин, принимающих комбинированные контрацептивы, уровень свободного тестостерона снижается значительно (иногда ниже уровня, характерного для женщин без признаков избытка андрогенов).
В настоящее время нет убедительных доказательств того, что какая-то определенная форма комбинированных контрацептивов (таблетки для приема внутрь, кожные пластыри или влагалищные кольца) или какой-то определенный состав комбинированных контрацептивов (в частности, контрацептивы с антиандрогенным действием, содержащие Дроспиренон, Ципротерон, Хлормадинон), являются более эффективными в плане контроля симптомов СПКЯ.
В связи с этим, в выборе средства женщинам рекомендуется руководствоваться, в первую очередь, безопасностью средства, его доступностью и ценой.
По мнению ряда авторов, комбинированные контрацептивы в виде таблеток, а также контрацептивы, содержащие компоненты с антиандрогенным действием, могут быть немного более эффективными в плане контроля избыточного роста волос у женщин с СПКЯ, чем другие контрацептивы. В связи с этим, женщинам, которым не удается достичь удовлетворительного облегчения нежелательного роста волос в течение первых 6-9 месяцев применения комбинированных контрацептивов с нейтральным прогестином, рекомендуется попробовать средства в виде таблеток (комбинированные оральные контрацептивы), содержащие прогестиновый компонент с антиандрогенным действием.
В ходе нескольких небольших исследований было установлено, что прием контрацептивов в виде продленных циклов (с перерывами «на менструацию» один раз в 3-12 месяцев) может эффективнее контролировать симптомы СПКЯ и, кроме этого, позволяет женщинам значительно сократить потерю крови с менструациями. Так как комбинированные контрацептивы обеспечивают стабильное прогестероновое действие, отсутствие менструаций во время продолжительных курсов приема этих средств не ассоциируется с повышением риска гиперплазии или рака эндометрия.
Продолжительные циклы комбинированных контрацептивов также не приводят к повышению риска развития каких-либо побочных эффектов этих препаратов.
Основной недостаток комбинированных контрацептивов заключается в том, что, у некоторых женщин, лечение этими средствами может ассоциироваться с повышением риска развития серьезных сердечнососудистых заболеваний (в частности, инсульта, тромбоэмболии). После прекращения приема этих средств риск возвращается на базовый уровень.
В связи с этим, всем женщинам, которые заинтересованы в применении комбинированных контрацептивов рекомендуется выбрать препарат с наиболее подходящим им профилем безопасности или отказаться от использования этих средств, если у них присутствуют факторы, определяющие повышенную вероятность развития побочных эффектов (в частности, если они курят или если у них есть повышенное артериальное давление).
Безопасность комбинированных контрацептивов у женщин с СПКЯ, на данный момент, изучена ограниченно, главным образом в ходе небольших исследований с непродолжительным периодом наблюдения.
Те данные, что уже доступны по этому поводу позволяют сделать вывод, что, несмотря на то, что СПКЯ независимым образом повышает риск развития сердечнососудистых заболеваний, нет убедительных доказательств того, что специфически у женщин с этим расстройством применение гормональных контрацептивов ассоциируется с более высоким риском побочных эффектов, чем у других женщин такого же возраста и с такими же факторами риска.
В ходе нескольких исследований было установлено, что у женщин с СПКЯ применение современных комбинированных оральных контрацептивов:
- не ассоциируется с повышением риска серьезных побочных эффектов, если у женщины нет противопоказаний к приему этих средств;
- не оказывает значительно влияния на уровень инсулинорезистентности или показатели обмена глюкозы;
- не повышает вероятность развития диабета 2 типа у женщин без значительного избыточного веса;
- не нарушает показатели липидограммы (прием препаратов с антиандрогенным действием может, напротив, иметь определенное положительное влияние на состав жиров в плане повышения фракции ЛПВП холестерина);
- не способствует увеличению массы тела и не влияет на распределение жировой ткани.
По этой причине, все современные гормональные контрацептивы (в том числе контрацептивы с антиандрогенным действием, которые, возможно, ассоциируются с немного более высоким риском побочных эффектов) разрешены для использования у женщин с СПКЯ, если они подходят женщинам по другим параметрам безопасности.
Женщинам рекомендуется, по возможности, не использовать препараты с дозой Этинилэстрадиола выше 35 мг, так как такие препараты могут ассоциироваться с более высоким риском побочных сердечнососудистых эффектов.
Женщинам с СПКЯ также рекомендуется не использовать препараты, содержащие Норэтиндрон, Норгестрел или Левоноргестрел, так как эти активные вещества являются модифицированными андрогенами и, в случае приема внутрь имеют определенный уровень андрогенной активности.
Оптимальная продолжительность лечения комбинированными оральными контрацептивами при СПКЯ не установлена. Если у женщины сохраняется необходимость в применении этих средств, и нет противопоказаний к их приему, она может принимать эти средства до наступления менопаузы.
Полные рекомендации для женщин относительно приема комбинированных контрацептивов представлены в статье Комбинированные контрацептивы. Руководство для женщин.
Рекомендации:
- Женщинам с СПКЯ, планирующим беременность, рекомендуется откорректировать вес тела до начала беременности;
- Беременным женщинам с СПКЯ рекомендуется следить за уровнем артериального давления и уровнем глюкозы в крови.
По сравнению с другими женщинами их возраста с такой же массой тела, у женщин с СПКЯ наблюдается 2-3 кратное повышение вероятности развития различных осложнений во время беременности, и повышение вероятности преждевременных родов и рождения ребенка с малым весом или ребенка с весом больше 4 кг.
В частности у женщин с СПКЯ:
Так как у женщин с избыточным весом риск развития этих осложнений повышается еще больше (а также, потому что коррекция веса увеличивает шансы спонтанного зачатия), всем женщинам с СПКЯ, планирующим беременность, рекомендуется откорректировать вес.
Гестационный диабет и гипертония представляют опасность и для женщины и для развивающегося плода. Как и другим женщинам, женщинам с СПКЯ рекомендуется проверить уровень артериального давления и сдать анализ для оценки уровня глюкозы в крови в период между 24 и 28 неделями беременности.
Лапароскопический дриллинг яичников это операция, во время которой врач разрушает часть внешней оболочки яичников с помощью специальных инструментов, введенных в брюшную полость через несколько небольших проколов на животе.
В ходе одного исследования было показано, что у 60% женщин с СПКЯ, прошедших лапароскопический дриллинг, в течение длительного периода после операции (до 20 лет) наблюдалось сохранение овуляции и нормализация уровня мужских половых гормонов. Продолжительный положительный эффект от лечения был более вероятным у женщин с нормальным ИМТИндекс массы тела (ИМТ, body mass index, BMI) показатель, позволяющий оценить степень соответствия веса и роста человека и определить недостаточность или избыток массы тела. Индекс массы тела рассчитывается по формуле: ИМТ= масса/(рост, в метрах) в квадрате. ИМТ меньше 18 означает низкий вес (дефицит масса тела); ИМТ 18-25: нормальный вес; ИМТ 25-30: избыточная масса тела; ИМТ 30-35: ожирение первой степени; ИМТ 35-40: ожирение второй степени;
ИМТ больше 40: ожирение третьей степени.
.Как и любая другая операция, лапароскопический дриллинг связан с определенным, хотя и весьма низким, риском серьезных осложнений. В связи с этим, а также ввиду того, что эффективность этого лечения в плане облегчения симптомов СПКЯ и снижения риска сердечнососудистых заболеваний не установлена, в настоящее время, проведение лапароскопического дриллинга рекомендуется только:
www.sitemedical.ru