Снижение фолликулярного резерва яичников
Фолликулярный запас яичников
Содержание:
При современном уровне знаний и развития медицины практически у любой женщины можно искусственно восстановить гормональный фон, что даже позволит ей выносить беременность в возрасте далеко за 50 лет. Однако стоит отметить, что такая беременность может наступить только с помощью репродуктивных технологий и с использованием донорской яйцеклетки. Почему так?
информацияПрирода благоразумно ограничивает время реализации своих репродуктивных функций у женщин, тем самым предотвращая рождение детей с генетической патологией. И, возможно, давая шанс родителям воспитать своих детей самим.
Овариальный резерв и его возможности
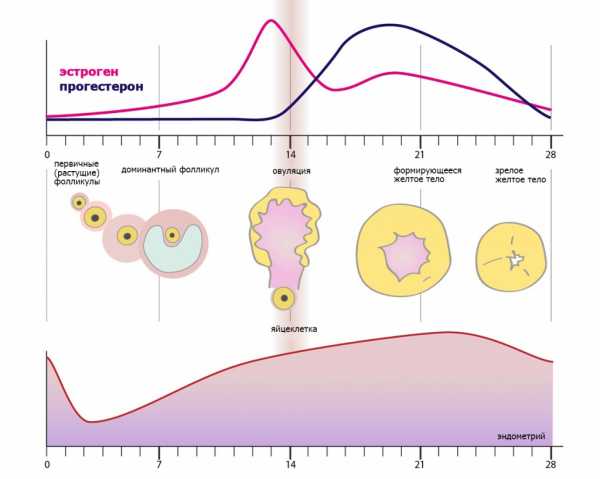
Овариальный резерв – запас фолликулов в яичниках, способных нормально развиваться и овулировать зрелой яйцеклеткой, под влиянием естественной или искусственной гормональной стимуляции.
Каждый женский организм еще до рождения получает огромный резерв фолликулов – около 5-7 млн, – способных дать жизнь яйцеклетке. Однако уже к моменту родов их остается всего лишь 1-2 млн, из которых 90% остаются в зачаточном состоянии, и лишь 10% способны стать полноценными яйцеклетками. К началу полового созревания их остается всего 200-400 тыс. Это и есть своего рода резерв. И он достаточно быстро истощается.
Так, за весь период жизни, пока у женщины протекают месячные, вместе с доминантным овулирующим фолликулом одновременно происходит активация, рост и атрезия около 1000 собратьев, при этом доступный резерв расходуется всего за 3-4 десятилетия. И только два из них женщина может действительно посвятить себя для реализации репродуктивной функции. В среднем на протяжении всей своей жизни у женщины полного своего развития достигает всего около 400 фолликулов. Только задумайтесь, как это действительно мало.
В настоящее время установлено, что после 37-38 лет скорость атрезии фолликулов возрастает, и это значительно снижает овариальный резерв и вероятность забеременеть. А к моменту наступления менопаузы (около 50 лет) приходит полное истощение фолликулярного запаса яичников.
Так эти события происходят в норме, и женщина вполне успевает реализовать свои репродуктивные возможности, но яичники не всегда могут предоставить необходимые яйцеклетки. Почему так происходит?
Низкий фолликулярный запас
В медицине существует понятие «преждевременного истощения яичников», которое может наступить в любом возрасте, при этом у женщины наступает аменорея (отсутствие менструаций более 6 месяцев), а показатели гормонов крови схожи с таковыми, у женщин в климактерическом периоде (↑ФСГ, ↓эстрадиол).
Причины:
- генетическая предрасположенность (по женской линии: у матери, бабушки или сестер наблюдаются различные нарушения менструального цикла, проблемы с бесплодием, вынашиванием беременности, ранняя менопауза);
- снижение исходного внутриутробного фолликулярного запаса (тяжелое протекание беременности: гестоз, гипоксия плода, инфекции).
В процессе жизни репродуктивная система подвергается воздействию различных неблагоприятных факторов:
- Воспалительные заболевания органов малого таза (ВЗОМТ) (аднексит, сальпингоофорит, эндометриоз, аденомиоз) способствуют развитию спаечного процесса в малом тазу, развитию соединительной ткани в яичниках, снижению кровоснабжения и гибели фолликулов).
- Пищевые продукты, лекарственные средства, воздух в городах, вода – содержат большое множество различных химических соединений, оказывающих негативное влияние на организм в целом.
- Курение. Содержащиеся в табачном дыме полициклические ароматические углеводороды негативно сказываются на жизнедеятельности яйцеклеток.
- Существенно снижает фолликулярный резерв производимые операции на придатках, особенно резекция яичника.
информацияФолликулярный запас яичников тесно связан с понятием фертильности, то есть способностью к зачатию. Чем больше фолликулов, тем выше шансы зачать малыша, и наоборот. Женщины с низким овариальным запасом часто оказываются бесплодными.
Стратегия при планировании ребенка
важноИсследование овариального резерва целесообразно проводить лишь женщинам, страдающим бесплодием и готовящимся к экстракорпоральному оплодотворению.
Для этого применяются следующие методы, позволяющие определить яичниковый запас фолликулов:
- УЗИ. На 1-4-й день менструального цикла проводится подсчет антральных (мелких) фолликулов от 2 до 8 мм в диаметре. Количество их от 11 до 25 штук характеризует нормальный овариальный резерв.
- Определение уровня гормонов в крови. На 2-3-й день менструального цикла сдается ФСГ (фолликулостимулирующий гормон), Ингибин В и антимюллеров гормон. Определение концентрации этих гормонов является одним из ведущих и информативных методов определения фолликулярного резерва.
Берегите себя и свое будущее!
plan.baby-calendar.ru
Оценка фолликулярного резерва яичников. Дискуссия.
| Опубликовано: Денис Огородников | 14 декабря 2013 00:06 |
- покоящиеся (примордиальные)
- растущие (преантральные и антральные фолликулы). При этом ранние антральные фолликулы (размером 0,2–2,0 мм) практически не зависят от влияния гонадотропинов; малые антральные фолликулы (размером 1–5 мм), чувствительны к гонадотропинам; крупные антральные и преовуляторные фолликулы (размером от 5 мм) нуждаются в гонадотропинах.
Фолликулярный резерв яичников
Важно отметить, что фолликулярный резерв яичников теоретическое понятие, так как подразумевает учет всего пула фолликулов разных стадий развития. В условиях клинической практики более применимо другое определение термину «фолликулярный резерв», подразумевающее не теоретический учет всех фолликулов, а только тех которые чувствительны к введению экзогенного ФСГ. Другими словами, в практический интерес попадают только фолликулы начиная со стадии малых антральных, у которых с помощью экзогенного введения гонадотропинов можно индуцировать рост до доминантного фолликула и получить зрелый ооцит. Учитывая сугубо прикладную функцию термина, в свою очередь, понятие сниженного фолликулярного резерва, со временем стало подразумевать не только количество, но и качество получаемых ооцитов, фактически представляя из себя качественный эквивалент успешности лечения в условиях ограниченного количества доступных фолликулов. Как известно, физиологическое снижение количества покоящихся фолликулов в яичниках происходит с возрастом (Haadsma и соавт., 2007 г.), параллельный процесс- потеря потенциала фертильности. Исследования, проводимые в общей популяции женщин, не использующих регулярную контрацепцию, показали снижение естественной фертильности начиная с 30-и лет. Через пять лет, этот процесс ускоряется, приводя к полной инфертильности в среднем к 41 году (Spira, 1998г.). Выводы этого исследования важно помнить и доктору и пациенту, планируя тактику ведения пациенток старшей репродуктивной группы. Позволяя зачастую рассматривать только вариант донации ооцитов в возрастной группе пациенток старше 40-а лет. Кроме сокращения пула потенциальных фолликулов одновременно происходит снижение качества яйцеклеток, соответственно эмбрионов. Считается, что это происходит вследствие двух основных проблем:- Неправильное расхождение хромосом в мейозе, в результате дисфункции веретена деления и преждевременным разделением центромеры
- Усиление апоптоза в гранулезных клетках, и как следствие, нарушение созревания ооцита.
- Отбор пациенток, имеющих не авантюрные шансы на наступление беременности в попытке ВРТ с получением собственных ооцитов
- Подбор оптимальной тактики ведения цикла ВРТ, в частности протокола индукции овуляции и триггерования фолликулов у пациенток со сниженным и избыточным фолликулярным резервом
Тесты оценки фолликулярного резерва
Существует целый ряд исследований по оценке фолликулярного резерва яичников. Однако, как это часто бывает, ни одно исследование в отдельности не способно дать достаточно точный и полный ответ. Исходя из задач, идеальное исследование должно соответствовать следующим критериям:- Прогнозировать получение ооцитов и их количество
- Прогнозировать качество полученных ооцитов
- Предсказывать вероятность зачатия по ооцитарному признаку
Определение уровня ингибина В
Ингибины - гликопротеины, вырабатываются гранулёзными и тека- клетками яичников у женщин. Принимают участие в механизмах регуляции гаметогенеза, в качестве отрицательной обратной связи, регулирующей секрецию ФСГ гипофизом. В период беременности также синтезируются плацентой.Ингибины состоят из двух цепей (альфа- и бета-). Биологическую активность имеют только димерные молекулы. Ингибин А представлен альфа-субъединицей и бетаА-субъединицей. Ингибин В представлен альфа-субъединицей и бетаВ-субъединицей.У женщин определяются обе формы ингибина – А и В. Ингибины характеризуются широким профилем колебаний в течение менструального цикла, так как их уровни коррелируют с уровнями эстрадиола и ФСГ, что принято относить к недостаткам методики в попытке оценки фолликулярного резерва.Ингибин А- маркёр лидирующего фолликула и активности жёлтого тела, используют в диагностике осложнений беременности (преэклапсии, синдрома Дауна у плода), не информативен в оценке фолликулярного резерва. Ингибин В- маркер количества антральных фолликулов. При снижении фолликулярного резерва, уровень ингибина В снижается. Вслед за снижением концентрации ингибина В в фолликулярную фазу менструального цикла, происходит снижение уровня ингибина А в лютеиновую. В менопаузе ингибины А и В практически не определяются. Использование уровня ингибина В у женщин с регулярными менструальными циклами для прогнозирования слабого ответа яичников и ненаступления беременности обладает крайне умеренной точностью при очень низком пороговом уровне и уступает исследованию уровня АМГ и подсчету антральных фолликулов. (Broekmas и соавт., 2006 г.).Определение уровня ФСГ
Оценка уровня ФСГ производится на 2-3 день менструального цикла. Базальный уровень ФСГ — непрямой показатель размера когорты чувствительных к нему фолликулов. Несмотря на то, что уровень ФСГ напрямую зависит от эстрадиола, секретируемого гранулезными клетками антральных фолликулов на момент начала цикла и теоретически должен быть зеркалом объема активных гранулезных клеток, а значит- качественных ооцитов, на этот показатель оказывают влияние различные факторы (ингибины, активины, фоллистатины), снижая его диагностическую и прогностическую значимость (te Velde, Pearson и соавт. 2002г). Кроме того, большая вариабельность ФСГ в разных циклах, и даже в течение одного дня у одной женщины обусловлена импульсным характером секреции гормона. Это привело к тому, что пороговые значения для нормальных уровней базального ФСГ предлагаются в виде широкого диапазона (4–25 МЕ) (Bancsi и соавт., 2003 г.), что не позволяет объективно опираться на данный показатель, как количественный фактор фолликулярного запаса. Оставляя для него лишь фактический удел дополнительной доказательной базы компенсаторной гипергонадотропинемии, как очевидной прогнозируемой безуспешности проводимого лечения, пациенткам, нуждающимся в аргументации обоснования привлечения донора ооцитов в программу ВРТ. При этом, нормальный уровень ФСГ, изолированно от других ориентиров не отражает сохраненный фолликулярный резерв, скрывая как низкий, так и высокий запас антральных фолликулов. Кроме того, ФСГ не обладает прогностической способностью в отношении ответа на стимуляцию овуляции гонадотропинами и наступление беременности (Bancsi и соавт., 2003 г.), фактически ни как не помогая в выборе оптимальной тактики ведения цикла ВРТ. Объективно можно утверждать, что определение уровня ФСГ, ингибина В, как и эстрадиола должно быть выведено из рутинной практики репродуктолога, в части определения фолликулярного резерва, оставляя за исследованиями лишь диагностический поиск в группе пациенток с ановуляторным бесплодием. Мета-анализ исследований (Bancsi и соавт., 2003 г.) по включению базальных уровней ФСГ в качестве прогностического фактора в отношении частоты наступления беременности подтвердил наличие большого диапазона значений чувствительности (3–85 %), специфичности (20–100 %) и отношения правдоподобия (0,5–13,4). Прогноз, при наличии значительной разницы между претестовой и посттестовой вероятностями, достигается только при крайних значениях пороговых уровней базального ФСГ, позволяя применять этот метод исследования только к небольшой части пациенток с крайними значениями ФСГ, доказывая в общем очевидный факт.Осознание неинформативности оценки абсолютных значений базального уровня ФСГ в попытке определения рабочего фолликулярного резерва, подтолкнула практиков к рассмотрению возможности опоры на корреляции гормона в ответ на индуцирующее стороннее воздействие. Логика подхода построена на оценке коридора изменчивости уровней гонадотропина, раскрывающий гипоталамо- гипофизарный потенциал в отношении естественной стимуляции яичников. Такие диагностические тесты принято называть стимулирующими пробами:
- Проба с кломифена цитратом. Заключается в назначении пациентке кломифена цитрата в суточной дозе 100 мг с 5-го по 9-ый день менструального цикла. Уровни ФСГ в венозной крови измеряются до и после назначения препарата. Принято считать, что высокие уровни ФСГ в венозной крови в конечной точке теста отражают сниженный резерв яичников, так как последние не способны справиться со стимулирующим эндогенным воздействием путем должной секреции эстрадиола и ингибина В стартующих фолликулов. К сожалению, реальная ценность теста в прогнозе ответа яичников и наступления беременности характеризуется относительно высокой чувствительностью, но низкой специфичностью (систематический обзор научной литературы Hendriks и соавт., 2006 г).
- Проба с агонистом ГнРГ. Препарат вводят однократно на 2- 3ий день менструального цикла. Через 2 часа производится определение концентрации эстрадиола. Повышение уровня гормона отражает сохраненный фолликулярный резерв.
- Проба с экзогенным ФСГ. В рамках теста на 2-3ий день менструального цикла производится однократная инъекция 300 МЕ р-ФСГ. Оценка уровней ФСГ, эстрадиола и ингибина В производится перед и через 24 часа после его введения р-ФСГ. Показатели гормонограммы, в частности рост уровня эстрадиола используются как прогностические факторы ответа яичников в последующем цикле стимуляции суперовуляции.
Определение уровня АМГ в периферической крови
Антимюллеров гормон (АМГ)- гликоротеид, ингибитор мюллеровых протоков, структурно входит в группу трансформирующих факторов роста-бета. В ходе развития плода мужского пола АМГ принимает участие в регрессии мюллеровых протоков, экспрессируется в клетках Сертоли, начиная с момента дифференцировки яичек, и вплоть до пубертатного периода. В условиях его отсутствия у плодов обоего пола развивается матка, маточные трубы и верхняя треть влагалища. У плодов женского пола вырабатывается гранулезными клетками начиная с 36 недели гестации. В пубертатный и репродуктивный период вырабатывается гранулезными клетками первичных и преантральных фолликулов, не экспрессируется в атретических фолликулах и тека-клетках. АМГ не определяется в крови после удаления обоих яичников. Отмечено, что экспрессия АМГ отражает размер пула примордиальных фолликулов (Weenen и соавт., 2004 г.). Имеет неизвестное значение. Высказывается предположение, что АМГ выступает в качестве фактора регуляции процесса отбора примордиальных фолликулов для дальнейшего развития и поддерживает преантральные стадии их роста (La Marca A., Vople A. и соавт. 2006г.)Уровень гормона в периферической крови характеризуется стабильностью на протяжении всего менструального цикла, хотя при продолжительном нециклическом росте малых фолликулов могут наблюдаться небольшие его колебания (La Marca и соавт., 2004 г.). Следовательно, измерения его концентрации обладают высокой воспроизводимостью (Fanchin и соавт., 2005 г.). Уровень АМГ может быть использован как прогностический фактор избыточного ответа яичников на стимуляцию суперовуляции гонадотропинами (C.T. Yeong, P.C., Wong и соавт., 2009 г.) и бедного ответаВ отличие от эстрадиола, ингибина В и ФСГ является ранним маркером возрастного снижения фолликулярного резерва, так как отражает количество фолликулов, находящихся на более ранней стадии развития. В целом считается относительно чутким маркером рабочего фолликулярного резерва яичников, чувствительного к ФСГ. Еще одним преимуществом АМГ над другими гормональными маркерами крови является концентрационная стабильность, позволяющая производить оценочное исследование без оглядки на особенности менструального цикла пациентки. К недостаткам принято относить сложность метода оценки, зачастую приводящую к несовпадению результатов в разных лабораториях, что может ввести в заблуждение лечащего врача.Подсчет антральных фолликулов (ПАФ)
Простое и доступное исследование. Технологически методика представляет из себя подсчет антральных фолликулов в рамках рутинного двухмерного трансвагинального ультразвукового обследования органов малого таза. В рамках своей статьи Scheffer и соавт. в 1999 г. резюмировали, что среднее число антральных фолликулов у женщины с овуляторными циклами составляет от 10 до 20 в репродуктивный период жизни. Скорость снижения до 37 лет равна 4,8 % в год, а после 37 лет — 11,7 % (!). При нормальном фолликулярном резерве яичников развивается 8–10 фолликулов, и при экзогенной индукции овуляции гонадотропинами можно получить соответствующее число здоровых ооцитов, что дает оптимальную частоту родов живым плодом (Fasoultotis и соавт., 2000г.). Соответственно, изолированно ПАФ прогнозирует снижение частоты наступления беременности при снижении досягаемого количества антальных фолликулов менее 10. ПАФ помогает определиться с оптимальным протоколом ведения и необходимой дозе гонадотропинов. В рамках ПАФ допустимо использование трехмерных методик визуализации, однако подобные усложнения несоизмеримо увеличивают время и затраты на исследования, практически не изменяя воспроизводимости и не усиливая достоверности полученного результата, при условии проведения исследования подготовленным специалистом. Выяснено, что в отношении ответа яичников, качества ооцитов и частоты наступления беременности диагностической значимости не имеют такие ультразвуковые данные, как показатели стромального кровотока, измеренные в рамках энергетического допплеровского ультразвукового картирования и оценка объема яичников. В рамках сравнительных исследований не выявлено различий в способности АМГ и ПАФ прогнозировать «бедный» ответ яичников и ненаступление беременности. Отмечено, что при прогнозе недостаточного ответа ПАФ обладает большей точностью, чем базальный уровень ФСГ, эстрадиола, ингибина В и даже возраста. При суммировании двух критериев ПАФ и возраста, достигается наилучший прогноз относительно успеха в программе ЭКО.Обсуждение
Сравнительная таблица методов оценки фолликулярного резерва
| метод/прогноз | Количество | Бедный ответ | Избыточный ответ | Зачатие |
| ФСГ | + | + | - | + |
| Ингибин | + | + | + | + |
| Эстадиол | - | + | - | - |
| АМГ | ++ | ++ | ++ | + |
| ПАФ | ++ | ++ | ++ | + |
++ надежный показатель.
Как видно из таблицы любой метод оценки фолликулярного резерва характеризуется ограниченной достоверностью в отношение прогноза исхода попытки ЭКО, это легко объяснить, например тем, что не учитывается возраст пациентки, как известно, имеющий колоссальное прогностическое значение результата лечения. Рассматривая все показатели с клинической точки зрения в комплексе, можно утверждать, что наиболее оптимальный результат по достоверности и доступности остается за простым подсчетом количества антральных фолликулов. ПАФ, в комплексе с анамнестичискими данными, является логичным оценочным методом первой линии, так как уже включается в рутинное первичное консультирование бесплодной пары и не требует дополнительных диагностических шагов. Тем более, что последние сравнительные исследования схожего с ним в части некоторых пунктов АМГ, показали отсутствие преимущества АМГ над ПАФ, так же отсутствовало усиление полученных сведений при использовании двух методов исследования одновременно.В заключение
Уже ни у кого нет сомнения в том, что правильная оценка фолликулярного резерва яичников- это залог удачи в протоколе лечения методами ВРТ. Объективные сведения в комплексе с анамнестическими данными, в частности возрастом, позволяют прогнозировать частоту наступления беременности в ЭКО без привлечения донора ооцитов, выбрать протокол лечения и дозу гонадотропинов. В заключение можно отметить, что по настоящее время существует мнение о том, что лучший тест на фолликулярный резерв в рамках объективно сниженного потенциала яичников является первая попытка стимуляции в рамках программы ЭКО. Произнося слова: «Давайте попробуем..», лечащий доктор, зачастую идя на поводу у пациентки, превращает женщину в подопытную мышку, на которой сначала опробуются методы лечения, а потом выбирается наиболее приемлемый, что не должно быть допустимо с точки зрения профессиональной этики.Вход / Регистрация
| 15 декабря 2013 16:42 | Ирина Н. | |
| Довольно интересная информация... |
reproductologist.com
Овариальный резерв: что это, снижение резерва, как его повысить
Овариальный резерв — запас яйцеклеток в яичниках женщины. Альтернативные названия — фолликулярный запас, яичниковый резерв. Этот запас женских репродуктивных клеток закладывается на генетическом уровне. От количества этих клеток зависит, какова вероятность удачной беременности: чем их больше, тем выше шансы. Снижение овариального резерва говорит о том, что не за горами менопауза.
Сколько яйцеклеток в женском организме
У эмбриона женского пола яйцеклетки закладываются еще во время пребывания в материнской утробе. На момент рождения их количество может достигать нескольких миллионов! Основной процент женских клеток так и останется в стадии «зачатка», не развиваясь в дальнейшем. К моменту половой зрелости у девушки в запасе имеется лишь небольшая часть от общего числа яйцеклеток (приблизительно около 300 000).
«Невостребованные» яйцеклетки каждый месяц гибнут, этот процесс считается естественным. К моменту, когда женщина взрослеет и уже готова стать матерью, у нее остается всего около 500 развитых фолликулов.
Каждый месяц в женском организме увеличиваются фолликулы. Это происходит потому, что «живущие» в них яйцеклетки растут и просятся «на свободу», то есть к оплодотворению. Но, как правило, своей цели достигают одна-две женские клетки. В таких случаях диагностируется беременность.
Почему снижается резерв
Со временем происходит постепенное снижение овариального резерва. Качественные показатели яйцеклеток и способность к зачатию при этом снижаются. Происходит это по нескольким причинам:
- перенесенные операции на яичниках (удаление кист или миомы, эндометриоз);
- злоупотребление вредными привычками (курение, алкоголь, прием наркотиков);
- проблемы генетического характера (низкий овариальный резерв обусловлен наследственным фактором);
- сбои в работе эндокринной системы;
- дисбактериоз кишечника;
- долгое воздержание от интимной близости;
- лучевая или химиотерапия в прошлом;
- возрастные особенности (после 35 лет).
В случае низкого овариального резерва женский организм вырабатывает очень мало полноценных, готовых к оплодотворению клеток. Параллельно снижается шанс на зачатие и повышается риск патологий развития эмбриона.
Основная причина снижения качества работы фолликулов — это, конечно, возрастные показатели конкретной женщины. Больше всего шансов на скорое зачатие и успешную беременность имеют молодые женщины до 25 лет. Но и в этом возрасте выход яйцеклетки происходит не каждый цикл. После 30 лет фертильность женщины (способность зачать) снижается. К наступлению 40 лет шанс забеременеть составляет около 5%. Другими словами, овариальный резерв женского организма каждый год неумолимо снижается.
Зачем высчитывать количество фолликулов
Потребность в определении овариального резерва возникает в таких случаях.
- Терапия бесплодия. Если наблюдается снижение овариального резерва, тратить драгоценное время на осмотры и лечение бессмысленно. Поскольку с течением времени шансы на зачатие снижаются, некоторым женщинам уже через несколько лет будет поздно беременеть даже с помощью высоких медицинских технологий. Самый лучший выход для женщины с пониженным овариальным резервом — настраивать себя на процедуру ЭКО.
- Возраст пациентки. Оценка показана женщинам от 35 лет.
- Курящим женщинам также стоит пройти эту процедуру.
- Наличие в анамнезе травмы или повреждения яичника. Это могло произойти по причине инфекции, перенесенной операции или воспалительных заболеваний.
- Женщинам, страдающим от необъяснимого бесплодия, нужно пройти оценку овариального резерва независимо от возрастных показателей пациентки.
- Женщинам, в прошлом перенесшим лучевую или химиотерапию.
- Перевязка маточной трубы также является показанием к процедуре.
Как оценить овариальный резерв: список обследований
Если по рекомендации врача, женщине нужно пройти оценку своего овариального резерва, сделать это можно несколькими способами.
По уровню ФСГ в организме
Определение показателей фолликулосодержащего гормона (ФСГ). Такой анализ обычно проводится в первой фазе менструального цикла (обычно в самом начале). Норма – 3-8 МЕ/л. Если содержание ФСГ высокое — более 10-15 МЕ/л, вероятность выхода яйцеклетки очень мала. Но для получения более достоверного результата нужно наблюдать за состоянием ФСГ в динамике. Если его показатели от цикла к циклу относительно стабильные, это может быть признаком хорошего овариального резерва.
По уровню ингибина В в организме
Уровень ингибина В удобно определять на 2-3 дни цикла. Ингибин В выделяют женские фолликулы. Он снижает показатели ФГС. Нормой считается показатели ингибина в женском организме от 23 до 257 пг/мл. Низкие показатели Ингибина В говорят о снижении количества фолликулов.
По уровню антимюллерова гормона в крови
АМГ можно сдавать практически в любой день цикла. Этот гормон вырабатывается лишь в малых фолликулах, как правило, их размеры не превышают 8 мм. Нормой считаются показатели 1-3 пг/мл. Более низкие цифры указывают на пониженное содержание фолликулов в яичнике. Высокие показатели могут означать поликистоз яичников.
Исследования АМГ особенно популярны в современной медицине. По уровневым показателям данного гормона можно не только оценить овариальный резерв, но и сделать прогнозы относительно наступления беременности. Также с помощью этих данных можно с большой достоверностью определить возраст вступления женщины в период менопаузы.
Ультразвуковое исследование
Во время трансвагинального обследования врач подсчитывает количество антральных (мелких) фолликулов размером до 8 мм в каждом из яичников. Эта процедура проводится в 1-4 дни менструального цикла. Нормой для зачатия считается количество малых фолликулов от 11 до 25. Пониженное количество говорит о снижении овариального резерва.
Количество фолликулов поможет определить, какое время женщина окажется фертильной (способной к зачатию). Когда в яичнике насчитывается до 20 фолликулов, женщина способна зачать на протяжении еще 15 лет, и войдет в стадию менопаузы примерно через 25 лет.
Если фолликулов коло 15, это указывает на то, что женская фертильность продлится еще 9 лет, а через 18 менструации прекратятся вовсе. 10 фолликулов позволят беременеть еще 4 года, а менопауза наступит спустя 13. Наконец, если фолликулов в яичнике 5 или меньше, у женщины вероятнее всего уже наблюдается физиологическое бесплодие и ожидать окончания менструаций можно через 6-7 лет.
В ходе УЗИ оценивается также объем яичника (его толщина, ширина, длина). Эти цифры тоже имеют значение для оценки репродуктивных возможностей женщины. Объем менее 8 кубических сантиметров говорит о сниженном резерве.
Непосредственно перед исследованием женщине нужно обратить внимание на некоторые рекомендации:
- В случае если женщина страдает заболеванием в острой форме, исследование стоит отложить до полного выздоровления;
- Примерно за три дня нужно отказаться от интенсивных физических нагрузок;
- Курящим женщинам нужно отказаться от сигареты минимум за час перед процедурой.
Можно ли повысить фолликулярный запас
Но, может быть, никогда не поздно его повысить?
— К сожалению это очень сомнительно, — считает акушер-гинеколог, врач вышей категории, кандидат медицинских наук, директор семейной клиники «Репромед» Елена Канаева. — Зависит во многом от конкретной ситуации. Если нарушение связано с необратимыми изменениями (возраст, операции, тяжелое воспаление в анамнезе), то вряд ли что-то удастся изменить.
Многие женщины задаются вопросом, как повысить сниженный овариальный резерв. К сожалению, во многих случаях сделать это невозможно. Ни народная медицина, ни медикаментозные препараты, ни хирургическое вмешательство не способны повысить овариальный запас, заложенный еще до рождения. Когда количество яйцеклеток мало, стимулирование овуляции, как правило, малоэффективна. Кроме того, стимулируя яичники для выхода большего количества яйцеклеток, велик риск негативных последствий. Такие процедуры истощают яичник и могут привести к нарушениям его работы в дальнейшем. Поэтому прибегать к такой манипуляции стоит только при бесплодии.
Если женщина все же решилась на стимуляцию яичников, врач может предложить ей сделать это такими способами:
- Медикаментозный. Пием препаратов — индукторов овуляции.
- Стимуляция народными средствами. Прием отваров на основе целебных трав
- Витаминотерапия
- Дополнительные способы стимуляции (гомеопатия, иглоукалывание и т.д.).
Женщине, планирующей зачатие или борющейся с бесплодием, рекомендуется получить информацию о том, в каком состоянии находится фолликулярный запас яичников. Особенно актуальным этот момент станет для женщин после 35 лет. При этом партнеру важно сделать спермограмму — сдать семенную жидкость на специальный анализ. Эти процедуры существенно повысят шансы на успешную беременность женщинам среднего возраста.
Опускать руки не стоит, даже в том случае, когда запас фолликулов истощен окончательно. Тогда пара может позаимствовать здоровую яйцеклетку у молодой женщины-донора и осуществить свою мечту о ребенке.
myzachatie.ru
Современные методы индукции овуляции при лечении бесплодия часть 2
Фолликулярный резерв – это количество примордиальных фолликулов и ооцитов, находящихся в данный момент времени в яичниках женщины. Фолликулярный резерв прямо пропорционален числу фолликулов, потенциально способных отвечать на индукцию овуляции. Количество (плотность) первичных фолликулов определяет количество «просыпающихся» вторичных фолликулов, и соответственно, количество антральных фолликулов, способных к росту под действием ФСГ. Чем выше фолликулярный резерв, тем меньшие концентрации ФСГ необходимы для индукции одного доминантного фолликула, тем больше фолликулов может вырасти под действием высоких доз индукторов овуляции.
По мере естественного расхода примордиальных фолликулов, фолликулярный резерв снижается с возрастом, приближаясь к критическому после 38 лет.
Помимо возраста на степень фолликулярного резерва указывает базальная концентрация ФСГ (на 2-3 д.м.ц.), а также число базальных (от 2 до 10 мм в диаметре) фолликулов при УЗИ на 2-3 д.м.ц. и общий объем яичников.
В целом возраст можно считать маркером качества ооцитов, а уровень ФСГ – маркером собственно фолликулярного резерва, довольно точно определяющим клиническую ситуацию.
Выделяют следующие клинически значимые границы концентраций ФСГ:
- менее 2 МЕ/л – гипогонадотропный гипогонадизм
- 2-8 МЕ/л – нормальный фолликулярный резерв
- 8-12 МЕ/л – пограничное состояние, трудный прогноз ответа
- более 12 МЕ/л – сниженный фолликулярный резерв
Другим практически значимым маркером фолликулярного резерва является определяемое по УЗИ на 2-3 д.м.ц. число антральных фолликулов до 10 мм в диаметре.
- До 5 фолликулов – предполагается бедный ответ на стимуляцию
- От 5 до 10 фолликулов – умеренный ответ на стимуляцию
- Более 10 – хороший ответ на стимуляцию, риск СГСЯ
Низкий фолликулярный резерв предполагается, если:
- возраст пациентки превышает 35 лет
- уровень ФСГ на 2-3 д.м.ц. более 10 МЕ/л
- число базальных фолликулов
vash-doktor.com