Что значит киста у мальчика на яичнике
Киста яичка у ребенка: симптомы, причины, лечение, операция, профилактика
Киста яичка у ребенка – округлая полость в паху, гладкое и мягкое доброкачественное образование с жидкостным содержимым и четкими границами. Частыми случаями являются киста придатка яичка (мужская половая железа в мошонке) и семенного канатика (мягкий округлый тяж в паху). Появляется заболевание вследствие закупорки выводных каналов яичка. Такой недуг, как киста, широко распространен во взрослой и детской практике.

Классификация кист яичка
Киста в области мошонки подразделяются в зависимости от факторов:
От типа развития:
- Врожденная (патология во время развития плода);
- Приобретенная (вследствие внешних и внутренних факторов). Данная форма зачастую проявляется у мальчиков в возрасте 7-14 лет, когда начинается развитие половых желез.
От стороны:
- Правосторонняя;
- Левосторонняя;
- Двухсторонняя.
От места расположения:
- Киста придатка яичка (парный мужской половой орган в виде длинного узкого протока, в котором с определенного возраста происходит созревание, накопление и проведение мужских клеток – сперматозоидов);
- В семенном канатике (круглый тяж, расположенный от глубокого пахового кольца до верхнего края яичка).
От структуры полости:
- Дермиоидная (внутри полости образуются ногти, волосы, волосяные фолликулы, зубы, сальные железы, кости, хрящи);
- Сперматоцеле (у подростков содержит мужские клетки);
- Одиночная (киста без стенок внутри полости);
- Многокамерная (наличие перегородок в кистозной полости).
Симптомы
При первых симптомах любой болезни у детей родители немедленно обращаются к педиатру для начала лечения. Но не всегда на первых этапах проявляются признаки недуга. Так же происходит и при таком заболевании, как киста яичка.
Только когда кистозное образование начинает расти и мошонка увеличивается в размерах, появляются следующие симптомы:
- Наличие в яичке мягкого уплотнения округлой формы эластичной консистенции;
- Чувство вздутия в животе;
- Постепенное видимое увеличение размеров яичка в мошонке;
- Чувство неудобства при движении;
- Безболезненная при ощупывании;
- При больших размерах возникает боль в животе ноющего характера с незначительной интенсивностью.

Осложнения:
- Инфицирование содержимого кистозной жидкости;
- Нарушение целостности кисты при травме половых органов мальчика;
- Бесплодие во взрослом возрасте.
Причины
Точного предположения о причине образования кисты в мошонке не выявлено. К возможной этиологии относят:
- Воспалительные процессы и травмы половых органов ребенка (приобретенная форма);
- При врожденной кисте причинами могут стать родовая травма, нарушения в гормональном фоне матери, недоношенность (беременность длительностью менее 40 недель), риск преждевременного прекращения беременности.
Диагностика
По выраженным симптомам новообразование в яичке может напоминать признаки других опухолевых недугов у ребенка (грыжа в паху, водянка придатка яичка, варикоцеле). Поэтому стоит пройти полное обследование у врача для постановки точного диагноза.
Киста правого яичка у детей обследуется аналогично левой локализации сначала педиатром, а после хирургом, урологом.
Сбор анамнеза: информация о заболевании – какие жалобы были у ребенка, когда обнаружилось уплотнение в области придатка яичка, были ли подобные заболевания; сведения из жизни – какие болезни перенес ребенок, наличие травм и воспалений половых органов, последняя проводимая операция.
Осмотр половых органов мальчика: проводится прощупывание мошонки, оценивается размер и структура кистозного образования придатка яичка у ребенка, болезненность.
Лабораторная диагностика:
- Диафаноскопия – метод в урологии, при котором ко дну мошонки подносится источник света, жидкость в кисте «светится» розовым оттенком;
- Ультразвуковое исследование (УЗИ) придатка яичка позволяет наглядно определить размер и характер содержимого уплотнения, а также следить за его развитием;
- Для исключения злокачественной опухоли, туберкулеза или воспалений берут анализ крови на онкомаркеры, редко — проводят биопсию и берут гистологию;
- Иногда необходим метод магнитно-резонансной томографии (МРТ) кисты для получения послойного изображения органов паховой области. Он позволяет уточнить доброкачественность опухоли, её структуру, расположение, контуры и другие необходимые данные для проведения операции по удалению кисты яичка у детей.
Лечение
Киста придатка яичка не лечится медикаментозной терапией. В настоящее время родителям ребенка приходится делать выбор между оперативным удалением кистообразного уплотнения, лапароскопией, пункционным методом и склеротерапией.
Операция
К хирургическому вмешательству при кистозном образовании ребенку необходимо подготовиться и сдать некоторые лабораторные анализы (общий анализ крови и мочи, биохимический анализ крови, анализы на определение свертываемости и группы крови).
- Рекомендуем к прочтению: киста яичника у ребенка
Операция по удалению кисты правого яичка/левого яичка проводится с использованием местной анестезии или общего наркоза, в зависимости от размера и структуры новообразования, состояния ребенка. При хирургической операции, как правило, не остается следов и рубцов от разреза.
Производится разрез в мошонке над уплотнением, удаляется киста, после послойно зашивается рана. Во избежание длительных отеков прикладывают пузырь со льдом.
В послеоперационном периоде используется специальный суспензорий для снижения давления. Это бандаж из тонкой хлопчатобумажной ткани, который применяют для двухдневной фиксации мошонки для быстрого восстановления.
Склеротерапия
Малоинвазивный оперативный метод лечения склеротерапия применяется при наличии показаний к хирургическому удалению. При склеротерапии через мошонку в кисту придатка вводится игла, забирается жидкостное содержимое образования и вводится в таком же количестве склерозирующий препарат. После чего под действием химического состава ткани разрушаются, и стенки кистозной полости склеиваются.
- Читайте также: лечение бесплодия в Израиле
Склеротерапия повышает риск бесплодия, так как возможно нарушение функций семенного канатика. Метод является менее эффективным, нежели операция по удалению кисты яичка у ребенка.
- Рекомендуем к прочтению: паховая грыжа у ребенка
Пункционный метод
Пункция кисты проводится практически так же, как и склеротерапия, только вместо жидкости ничего не вводится. Положительное действие метода временное, так как врачи не исключают повторное заполнение кистозной полости серозной жидкостью.
Лапароскопия
При данном способе лечения делают маленькие проколы, через которые вводят троакары (специальные трубки). Через них проводят камеру и инструменты, которыми удаляется доброкачественная киста придатка или семенного канатика яичка.
Лапароскопия позволяет наглядно наблюдать за операцией через экран и даже сделать фото кисты придатка яичка. Этот метод является самым безопасным и не требует долгого восстановительного периода.
- Возможно, вам будет интересно: киста семенного канатика у ребенка
В послеоперационный период длится в среднем 4-5 дней. Врачом назначаются антибиотики для предупреждения инфекционных осложнений и анестетики для ухода за раной в паху у ребенка.
- Читайте также: как определить и вылечить вульвит у ребенка
Профилактика
Чтобы кисты яичка не появились вновь, стоит придерживаться следующих рекомендаций:
- Исключить по возможности травмы и простудные воспаления половых органов;
- Вовремя лечить болезни яичек и уретры;
- При обнаружении уплотнения в области мошонки сразу обращаться за помощью к врачу.
lecheniedetej.ru
Киста яичников у детей: симптомы, причины, лечение, профилактика, осложнения
Причины
Киста яичников иногда диагностируется даже у новорождённых. Она представляет собой заполненную жидкостью дермоидную полость и является доброкачественным новообразованием, размеры которого постоянно увеличиваются. Образуется такая киста у девочек ещё в утробе мамы по неизвестным медицинской науке причинам. От чего она может быть, что может её вызвать – на эти вопросы точного ответа пока нет.
Предполагается, что она может появиться в период внутриутробного развития в результате влияния на будущую маму следующих неблагоприятных факторов:
- биологических (болезнь во время вынашивания малыша каким-либо бактериальным или вирусным заболеванием);
- химических (отравление продуктами питания или ядовитыми испарениями, приём некоторых лекарственных препаратов);
- физических (перегрев или переохлаждение, облучение).
В 50% случаев наличие кисты яичника определяется ещё до рождения детей во время проведения ультразвукового исследования состояния будущих мам. У большинства из них акушерский анамнез отягощён различными отрицательными показателями, как то:
- отёчность;
- внутриутробная гипоксия плода;
- респираторная инфекция;
- нефропатия;
- угроза прерывания беременности.
Киста яичника у ребёнка относится, по мнению специалистов, к потенциально злокачественной опухоли. Поэтому предпочтение отдаётся радикальному методу лечения. Поликистоз сопровождается образованием спаек в маточных придатках и кишках.
Симптомы
Если киста у девочек не была обнаружена ещё в утробе, длительное время она может не проявляться, протекать бессимптомно и просто так распознать её не представляется возможным. Часто её обнаруживают случайно во время проведения обследования, не имеющего к новообразованию никакого отношения.
Первыми признаками заболевания являются боли в животе, его увеличение в размерах. За медицинской помощью чаще всего обращаются уже при проявлении симптомов, связанных с осложнениями. К наиболее часто встречающимся из них относится перекручивание ножки опухоли. Реже, но всё же встречаются следующие осложнения:
- разрыв стенки новообразования,
- его инфицирование,
- сращение с находящимися рядом другими органами,
- превращение его в злокачественное.
Перекручивание ножки кисты сопровождается симптомами и признаками, схожими с проявлениями «острого живота»:
- боли в нижней части живота и его вздутие,
- понос или запор,
- тошнота и рвота,
- частое мочеиспускание,
- незначительное повышение температуры,
- учащённый пульс.
Значительное увеличение в размерах кисты у девочек вызывает абдоминальные боли.
Диагностика кисты яичника у ребёнка
Диагностировать новообразования в яичнике у девочек, особенно если они находятся в нежном возрасте, достаточно сложно. Ведь они не всегда в состоянии точно сформулировать характер болевых ощущений, что затрудняет получение общей картины и постановку диагноза. Поэтому определить наличие или отсутствие опухоли, её параметров, формы и состояния на данный момент помогают различные анализы и исследования, в том числе:
- ультразвуковое,
- компьютерная и магнитно-резонансная томография,
- анализ мочи и крови.
Осложнения
Если вовремя не обнаружить кисту яичника у ребёнка и не заняться соответствующим её состоянию лечением, заболевание чревато осложнениями и неприятными последствиями. Прежде всего, может произойти разрыв кисты.
Он опасен тем, что всё содержимое новообразования попадает в брюшину, что может спровоцировать перитонит. А это – прямая угроза не только здоровью, но и жизни ребёнка. И второе, о чём не следует никогда забывать, – это возможность перерастания опухоли доброкачественной в злокачественную.
Лечение
Прежде чем начать лечить кисту яичника, следует учесть следующие факторы:
- параметры кисты,
- имеющиеся осложнения,
- показания ультрасонографических исследований.
Поскольку у новорождённых детей в большинстве случаев кисты подвергаются инволюции, возникает опасность перекрута их ножки. Поэтому при достижении ими размера пять и более сантиметров они подлежат резекции или аспирации. Последняя обозначает отсасывание содержимого опухоли с помощью специальных медицинских приспособлений.
У девочек препубертатного возраста (7-8 лет) неосложнённые кисты яичника, размер которых не превышает 7 сантиметров, можно вылечить медикаментозно. Лекарственные препараты, используемые в подобных случаях, помогают им рассосаться. В случае возникновения осложнений кисты яичника подвергаются хирургическому вмешательству. При этом сам орган максимально сохраняется.
У девочек пубертатного возраста (12-16 лет) за неосложнёнными кистами яичников, размер которых составляет менее семи сантиметров, осуществляется постоянное наблюдение. Все осложнённые опухоли и новообразования, размер которых составляет больше 7 см, удаляются оперативным путём.
Что можете сделать вы
Всё, что должны делать вы – это внимательно наблюдать за изменениями, происходящими в состоянии ребёнка, прислушиваться к его жалобам в случае возникновения дискомфорта или болевых ощущений. Если же появляются даже незначительные симптомы, необходимо срочно показать его специалисту. Все его предписания следует выполнять неукоснительно.
Что делает врач
После визуального обследования маленького пациента и беседы с его родителями, доктор назначает все необходимые обследования, исследования и анализы. Затем на основании их результатов ставит диагноз и назначает соответствующее лечение.
Профилактика
Поскольку нет ясности среди специалистов по поводу причин возникновения кисты яичника у детей, предотвратить её появление какими-либо профилактическими мерами не представляется возможным. Всё, что можно порекомендовать – это заниматься укреплением иммунитета и общего состояния здоровья детей.
Статьи на тему
Показать всёТакже смотрят
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании киста яичников у детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг , как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как киста яичников у детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга киста яичников у детей, и почему так важно избежать последствий. Всё о том, как предупредить киста яичников у детей и не допустить осложнений.
А заботливые родители найдут на страницах сервиса полную информацию о симптомах заболевания киста яичников у детей. Чем отличаются признаки болезни у детей в 1,2 и 3 года от проявлений недуга у деток в 4, 5, 6 и 7 лет? Как лучше лечить заболевание киста яичников у детей?
Берегите здоровье близких и будьте в тонусе!
detstrana.ru
Киста яичка у ребенка
Содержание:
- Основные симптомы заболевания
- Причины возникновения заболевания
- Развитие заболевания
- Диагностика
- Консервативное лечение
- Радикальные методы
- Хирургический метод лечения
- Возможные осложнения
- Лечение кисты яичка народными средствами
- Профилактика заболевания
Для неопытных родителей диагноз «киста яичка у ребенка» может звучать как приговор. Но не стоит впадать в панику. Киста яичка – это доброкачественное новообразование, и оно никогда не сможет переродиться в злокачественную опухоль. В настоящий момент это заболевание у мальчика успешно лечится, главное – своевременно обратиться к врачу. Чтобы вовремя выявить развитие заболевания, необходимо регулярно показывать ребенка педиатру и хирургу. Во время профилактических осмотров врач визуально осматривает половые органы мальчика и определяет риск развития кисты. Ранняя диагностика заболевания и правильно выбранная тактика лечения спасут маленького пациента от серьезных проблем с мужским здоровьем в будущем.
Основные симптомы заболевания
Чтобы не пропустить начальную стадию заболевания, родители мальчиков должны знать основные симптомы кисты яичка у детей. Обязательно нужно проконсультироваться с педиатром или детским хирургом, если у ребенка были замечены следующие тревожные симптомы:
- в яичке прощупывается небольшое уплотнение;
- ребенок, которому уже год и больше, продолжает страдать от частого вздутия живота;
- одно из яичек явно больше другого;
- у ребенка неуклюжая походка, как будто ему что-то мешает;
- при прощупывании возникшего уплотнения ребенок не чувствует боли в яичках;
- у детей могут периодически возникать ноющие боли внизу живота.
Причины возникновения заболевания
Яички (латинское название «тестикулы») – это половые железы, отвечающие за производство сперматозоидов и мужских гормонов. В зависимости от того, с какой стороны возникло доброкачественное образование, медики выделяют:
- кисту придатка правого яичка;
- двухстороннюю кисту (этот диагноз ставится в том случае, если новообразование имеется и в правом, и в левом яичке);
- левостороннюю кисту.
Врачи не имеют единого мнения по поводу причин появления кисты. Вероятнее всего, киста придатка яичка появляется из-за того, что стенки придатка сначала расширяются, а потом сужаются в результате этого внутри образуется полость.
Киста яичка
Расширение стенок может иметь множество причин, от перенесенных вирусных и бактериальных инфекций до механических травм мошонки. Последнее особенно часто происходит у подростка, а также тех подростков, которые занимаются силовыми видами спорта и часто получают травмы паха. Среди дошкольников и младших школьников до 10-летнего возраста это уплотнение часто появляется как следствие перенесенных заболеваний, особенно у часто болеющих детей.
Наши читатели рекомендуют
 Наш постоянный читатель избавился от ПРОСТАТИТА действенным методом. Он проверил его на себе - результат 100% - полное избавление от простатита. Это натуральное средство на основе меда. Мы проверили метод и решили посоветовать его Вам. Результат быстрый. ДЕЙСТВЕННЫЙ МЕТОД.
Наш постоянный читатель избавился от ПРОСТАТИТА действенным методом. Он проверил его на себе - результат 100% - полное избавление от простатита. Это натуральное средство на основе меда. Мы проверили метод и решили посоветовать его Вам. Результат быстрый. ДЕЙСТВЕННЫЙ МЕТОД. Развитие заболевания
Киста яичка у детей и подростков (в медицинской литературе можно встретить также латинское название болезни «сперматоцеле») чаще всего диагностируется во время осмотра хирурга или педиатра у мальчиков школьного возраста, от шести до четырнадцати лет.
Тем не менее в хирургической практике известны случаи, когда кисту (водянку) одного или обоих яичек обнаруживали у юношей 16 лет, при этом заболевание протекало в скрытой форме. Некоторые юноши могли спокойно прожить до 17–18 лет, ни на что не жалуясь, а позже наличие кисты выяснялось по результатам медицинского осмотра в военкомате.
Но чаще всего болезнь развивается быстро, новообразование увеличивается в размерах, и примерно в 12– 14 лет прогрессирующая болезнь дает о себе знать. Тревожные симптомы нарастают, самочувствие ребенка ухудшается. Именно тогда большинство родителей в первый раз приводят детей на консультацию к хирургу.
Консультация у хирурга
Диагностика
Диагностика заболевания у детей и подростков не представляет трудности. Врач визуально осматривает мальчика (юношу), прощупывает яички на наличие уплотнений, и, в случае подозрения на кисту, направляет пациента на ультразвуковое обследование. По результатам УЗИ уточняется наличие новообразования, его размеры и местонахождение. После этого врач назначает лечение. Родители должны обязательно выполнять все рекомендации лечащего врача, иначе с возрастом, в связи с ростом кисты, самочувствие ребенка может значительно ухудшиться.
Консервативное лечение
Если врач не настаивает на том, чтобы ребенка лечили оперативным путем, и утверждает, что новообразование не несет серьезной угрозы для здоровья пациента, можно показать ребенка гомеопату. При этом следует четко понимать, что обращаться к врачу, который практикует лечение кисты яичка гомеопатическими средствам, нужно только после предварительной консультации с детским хирургом (педиатром).
Радикальные методы
В некоторых случаях лечащий врач может настаивать на оперативном лечении, которое заключается в удалении возникшего новообразования хирургическим путем. Оперативное лечение проводится в стационаре, за ним следует период реабилитации, в течение которого ребенок должен постоянно находиться под наблюдением врача.
Если киста быстро увеличивается в размерах, а самочувствие маленького пациента ухудшается, лечение гомеопатией не принесет желаемых результатов. Напротив, если родители игнорируют рекомендации врача и думают, что смогут обойтись одной только консервативной терапией, прогрессирующая болезнь вызовет серьезные осложнения, вплоть до бесплодия.
Хирургический метод лечения
Операция по удалению кисты из придатка яичка проводится в стационаре. Ее можно проводить под общей или местной анестезией, в зависимости от возраста и самочувствия ребенка. Цель операции – разрез мошонки и удаление доброкачественного новообразования. Если киста яичка образовалась у ребенка после механической травмы, то от получения травмы до выполнения операции должно пройти не менее двух месяцев. 
Если хирург правильно выполнил операцию, осложнений практически не бывает. Ребенок хорошо переносит оперативное вмешательство. Реабилитационный период мальчик проводит дома. Через неделю после выполнения операции пациента приводят к хирургу для снятия швов.
В период реабилитации очень важно организовать ребенку спокойный домашний режим, без лишних нагрузок и стрессов. Активные игры рекомендуется ограничить. Мальчик, который перенес операцию по удалению кисты яичка, нуждается в щадящем режиме, сбалансированном питании, частых прогулках на свежем воздухе.
После выполнения операции по удалению кисты яичника мальчик на десять дней освобождается от посещения школы или детского сада. Вместе со справкой о перенесенном заболевании ребенок школьного возраста получает освобождение от физкультуры сроком до одного месяца. После окончания реабилитационного периода ребенку, во избежание травм мошонки, не рекомендуются такие виды спорта, как:
- езда на велосипеде и верховая езда;
- силовые виды спорта;
- бокс и восточные единоборства;
- командные игры с мячом.
Возможные осложнения
Чем меньше возраст ребенка, тем легче переносится оперативное вмешательство. Однако, если врач настаивает на оперативном лечении, а родители игнорируют рекомендации и не дают согласие на хирургическое вмешательство, болезнь прогрессирует. Если кисту яичка не лечить, возможны следующие осложнения:
- воспалительный процесс, вызванный инфицированием полости кисты;
- если киста быстро растет в размерах, мошонка может разорваться;
- если ребенок, страдающий кистой, получает механическую травму мошонки, травма может спровоцировать разрыв кисты;
- в случае двухсторонней кисты отсутствие своевременного оперативного лечения может стать причиной мужского бесплодия.
Лечение кисты яичка народными средствами
Исландский мох
Если хирург утверждает, что киста не угрожает здоровью мальчика, и в операции нет необходимости, можно попробовать применение методов народной медицины. Перед использованием этих методов требуется проконсультироваться с лечащим врачом.
Для профилактики инфицирования полости кисты и устранения воспалительного процесса допускается принимать препараты на основе исландского мха, так как это растение – мощный природный антисептик.
Если после приема фитопрепаратов у ребенка появились признаки аллергической реакции (крапивница, ларингоспазм, аллергический дерматит), немедленно прекращают прием препарата, ребенку дают антигистаминное средство (в соответствии с возрастом), все тонкости обсуждаются с медицинским специалистом.
Морская капуста – ценный источник йода, она содержит вещества, способствующие рассасыванию опухолей. Салат из ламинарии должен как можно чаще присутствовать в рационе ребенка, у которого диагностировали кисту. Морская капуста регулирует обмен жиров и препятствует росту новообразований.
Профилактика заболевания
Для профилактики кисты яичка у мальчиков необходимо соблюдать следующие рекомендации:
Нужно регулярно купать ребенка
- Ограничить занятия травматичными видами спорта. Заниматься боксом, борьбой, верховой ездой рекомендуется не раньше семилетнего возраста. Во время тренировок следует обязательно использовать необходимую защитную экипировку для профилактики травм мошонки.
- Не кутать новорожденных мальчиков. Как можно раньше приучать детей к горшку, чтобы ограничить время пребывания в памперсах.
- Не допускать переохлаждений. Одевать детей в соответствии с погодой. Не позволять ребенку долго находиться в холодной воде, сидеть на бетонной поверхности.
- Периодически сдавать анализ мочи, чтобы не пропустить начало воспалительного процесса.
- Регулярно купать ребенка. Каждый раз во время купания и подмывания младенца проводить визуальный осмотр половых органов.
- Периодически посещать педиатра и детского хирурга.
- Избегать контакта ребенка с больными людьми, ограничить посещение общественных мест в период массовых эпидемий ОРВИ.
- Регулярно включать в пищу витаминные и минеральные добавки в соответствии с возрастом ребенка.
- Принимать препараты йода, так как его дефицит в организме часто приводит к развитию новообразований.
Если стабильно выполняется этот комплекс несложных профилактических мероприятий, риск возникновения кисты яичка у ребенка снизится во много раз. При обнаружении у ребенка тревожных симптомов необходимо немедленно проконсультироваться с лечащим врачом. В дальнейшем следует выполнять все врачебные рекомендации. Если по результатам осмотра хирург настаивает на оперативном лечении патологии, не стоит отказываться. Вовремя сделанная операция предотвратит развитие серьезных заболеваний во взрослом возрасте.
Уже много средств перепробовано и ничего не помогало? Эти симптомы знакомы вам не понаслышке:
- вялая эрекция;
- отсутствие желания;
- сексуальная дисфункция.
Единственный путь операция? Подождите, и не действуйте радикальными методами. Потенцию повысить ВОЗМОЖНО! Перейдите по ссылке и узнайте, как специалисты рекомендуют лечить...
yamuzhchina.ru
Киста у ребенка: основные виды, локализация, причины возникновения и симптомы
Кисты в виде различных по размеру округлых плотных капсул, наполненных элементами клеток всех трех зародышевых листков эмбриона, относятся к врожденным и называются дермоидными кистами (дермоидами).
Дермоидная киста у ребенка может быть расположена около уголков глаз, и тогда речь идет о кисте на глазу у ребенка. Дермоид может образоваться в области яремной выемки черепа, в заушной области - киста за ухом у ребенка. Следует заметить, что для дермоидов также типична локализация на затылке, в области носа и рта, в зеве, на шее, в зоне ключиц и в пространстве среднего отдела грудной полости. То есть это именно те места, где у человеческого зародыша находятся жаберные дуги и жаберные щели, которые исчезают на десятой неделе акушерского срока беременности.
Дермоидная киста у детей может быть обнаружена в области крестца, в яичках у мальчиков и яичниках у девочек – там, где в эмбриональном периоде находился хвост и эмбриональный орган дыхания аллантоис. Нередко данные кистозные образования обнаруживаются у плода при УЗИ беременной женщины или у новорожденных в неонатальный период.
Дермоидная киста растет медленно и редко бывает большой. Мелкие внутренние дермоиды никак себя не проявляют. Тем не менее, киста, расположенная в забрюшинном пространстве, может достичь значительных размеров и начать давить на соседние с ним органы. В таком случае наблюдается напряжение живота у младенца, сопровождаемое ухудшением его состояния и плачем. Поэтому такой дермоид рекомендовано немедленно удалять. Впрочем, любая дермоидная киста у детей лечится практически только хирургическим путем.
Симптомы кисты у детей
Симптомы кисты у детей обусловлены ее типом и локализацией, поэтому унифицированного перечня признаков наличия кист нет. Например, внешние признаки патологического кистозного образования при их накожном или подкожном расположении могут быть обнаружены невооруженным глазом. В то время как внутренние кисты в почках, печени, поджелудочной железе или легких могут не иметь никаких симптомов и остаются незамеченными, пока врачи не выявят их при обследовании с помощью УЗИ, МРТ или компьютерной томографии (КТ).
Тем не менее, достаточно патологий, когда симптомы кисты у детей проявляются отчетливо. Например, киста на соске у ребенка – в виде белого «прыщика» - это не что иное как подкожная киста (атерома). Образования эти небольшие и безболезненные, но некоторые из них могут вырасти и если самопроизвольно не лопнут, то могут воспалиться с покраснением, отеком и болезненностью.
Ганглия - киста на ноге у ребенка, которая образуется в прилегающих к сухожилиям тканях голеностопного и коленного суставов - способна быстро вырасти до внушительных размеров и стать весьма болезненной, особенно при движении. Еще одна разновидность кисты на ноге - киста Беккера у детей, которая возникает из-за травмы коленного сустава, повреждения менисков или хрящей, а также при развитии таких заболеваний как остеоартроз или ревматоидный артрит. Киста Беккера (Бейкера) появляется в подколенной области и имеет форму яйца; при разогнутом коленном суставе она сильно выступает, при согнутом «прячется» под коленку. Эта киста мешает нормально сгибать ногу, вызывает боль и опухание.
Киста головного мозга проявляется в виде таких симптомов, как головная боль, вялость, нарушения сна и координации движений, тошнота, рвота, эпилептические припадки.
И далее будут рассмотрены причины возникновения и симптомы кисты у ребенка в зависимости от места их образования.
Киста головного мозга у ребенка
Киста головного мозга у новорожденных чаще всего возникает вследствие врожденных нарушений развития центральной нервной системы, а также травм (в том числе родовых), воспалительных заболеваний (менингита, энцефалита) или кровоизлияний в мозг. Киста головного мозга у ребенка бывает трех типов: киста арахноидальная, киста субэпендимальная и киста сосудистых сплетений.
Арахноидальная киста у детей
Арахноидальная киста у детей локализуется в одной из трех оболочек головного мозга – паутинной (arachnoidea encephali), которая плотно прилегает к извилинам. Появление здесь кистозных образований, заполненных серозной жидкостью, специалисты связывают с аномалией внутриутробного развития оболочек мозга. Это первичная или врожденная арахноидальная киста у детей. Вторичная (приобретенная) арахноидальная киста - последствие различных заболеваний или травм внешних оболочек мозга.
Кисты данного типа у детей быстро увеличиваются в размерах и начинают оказывать механическое давление на ткани, ухудшая их кровоснабжение и приводя к тяжелым последствиям.
Субэпендимальная киста у детей
Из-за патологии мозгового кровообращения около полостей, заполненных спинномозговой жидкостью (желудочков головного мозга) может образоваться субэпендимальная киста у новорожденного ребенка. Если эта киста начинает расти, то последствием становится ишемия головного мозга - с недостаточностью снабжения кислородом (гипоксией) либо с его полным прекращением (аноксией). И то, и другое ведет к гибели клеток ткани (некрозу) мозга в пораженном участке. Никаких лекарственных препаратов для лечения этой патологии нет.
Киста сосудистых сплетений у ребенка
В результате воздействия на плод вируса герпеса может появиться киста сосудистых сплетений у ребенка. По словам перинатальных неврологов, если такая киста обнаружена в период вынашивания ребенка, то патологическая полость с течением времени исчезает. А вот при образовании кисты сосудистых сплетений уже у родившегося ребенка велика угроза возникновения серьезных проблем.
Киста, расположенная в области затылка, повреждает зрительный центр головного мозга, а разместившаяся в мозжечке приводит к головокружениям и нарушению координации движений (атаксии). Симптомы кисты, возникшей возле гипофиза, - систематические судорожные припадки, частичные параличи рук и ног, нарушения слуха, а также снижение выработки гормонов, регулирующих рост и половое развитие детей.
Ретроцеребеллярная киста у ребенка
Негативным последствием нарушения процесса кровообращения в тканях головного мозга, их травмирования или воспаления может стать ретроцеребеллярная киста у ребенка. Это патологическое скопление жидкости образуется в толще серого вещества мозга – там, где его клетки погибли. Заболевание может протекать бессимптомно, а может проявляться в виде головной боли и чувства распирания в голове, расстройств слуха и зрения, тошноты и рвоты, судорог и потери сознания.
Киста почки у детей
Среди детских урологических заболеваний наличие кисты в почке отнюдь не редкость. Чаще всего это простая киста почки у детей (солитарная, серозная, кортикальная), которая появляется в наружном слое органа. Существует несколько теорий происхождения данного вида кист у детей, и практически все сходятся на том, что патогенез этого заболевания связан с внутриутробными нарушениями формирования канальцев и мочевых протоков почки эмбриона и плода.
У детей киста почки более чем в половине случаев никак не проявляется. А если размер полости значительно увеличивается, то ребенок может жаловаться на тупую боль в подреберье или в поясничной области, особенно после длительных подвижных игр или спортивных занятий.
Однако киста почки у детей может быть не одна, а несколько. В таком случае ставится диагноз поликистоз почки, который является врожденным и, более того, наследственным. При данном заболевании кисты занимают место здоровой паренхимы обеих почек, что приводит к ее атрофии и перекрытию почечных канальцев и мочеточника. По данным медицинской статистики, у девочек поликистоз почек бывает чаще, чем у мальчиков.
Типичные жалобы детей при множественных кистах почки: боли в нижней части спины, чувство усталости и слабости, жажда и приступы тошноты. В дальнейшем развивается декомпенсированная стадия почечной недостаточности, при которой применяется гемодиализ и нередко возникает необходимость в трансплантации органа.
Киста селезенки у ребенка
У детей киста селезенки на 70% патология врожденная, в остальных случаях она связана либо с воспалением, либо с инфекцией. Течение этой болезни преимущественно бессимптомное, и признаки начинают проявляться, когда кистозное образование достигает определенных размеров и воспаляется.
Тогда начинаются жалобы ребенка на боли приступообразного характера в левом подреберье и периодические головокружения. Большая киста селезенки у ребенка вызывает повышение температуры тела, тошноту и рвоту; боль начинает отдавать в плечо и лопаточную область; в груди чувствуется покалывание, беспокоят одышка и незначительный кашель.
Следует иметь в виду, что киста селезенки в детском возрасте может быть вызвана паразитами, в частности ленточным червем эхинококком (подробнее см. выше).
Киста холедоха у детей
Холедох представляет собой общий желчный проток, который отводит желчь из желчного пузыря в двенадцатиперстную кишку. Киста холедоха у детей также является
врожденной или приобретенной патологией с невыясненной этиологией.
Данная киста локализуется на поверхности печени (в нижней части), наполнена окрашенной желчью жидкостью и способна вырасти до значительных размеров. При наличии кисты холедоха ребенок жалуется на приступы тупой боли в животе и под ребрами справа, у него могут пожелтеть кожа и склеры (как при гепатите). А врач прощупывает образование в области правого подреберья. Среди симптомов кисты холедоха у детей в возрасте до года может быть увеличенная печень и обесцвеченный кал.
Осложнения данного вида кисты - воспаление желчных протоков (холангит), воспаление поджелудочной железы (панкреатит), разрыв кисты и злокачественная опухоль желчных протоков (холангиокарцинома).
Киста урахуса у детей
Урахус – это проток, который соединяет мочевой пузырь плода в утробе матери с пуповиной, через которую выделения еще не родившегося ребенка поступают в околоплодные воды. При нормальном внутриутробном развитии этот проток зарастает (во втором триместре беременности), при патологии – не зарастает. Именно по этой причине и образуется киста урахуса у детей, которая может вырасти размером с кулак.
Эта патология может очень долго не давать о себе знать, поскольку киста растет медленно и не беспокоит ребенка. Но если туда попала инфекция, неминуемо воспаление, проявление которого выражается в таких симптомах, как повышенная температура, боли в нижней части живота. А при сильном нагноении самочувствие резко ухудшается, боль распространяется по всей брюшной полости, и кожа в районе пупка становится красной.
При этом существует реальная угроза прорыва кисты в брюшную полость и развития угрожающего жизни воспаления брюшины (перитонита).
Кисты легких у детей
Врожденные кисты легких у детей появляются при неправильном внутриутробном развитии тканей органа (дисплазии). Приобретенные кисты могут быть последствием частых воспалений легких (пневмоний).
В обоих случаях кистозные образования в легких - одиночные или множественные - могут быть наполнены либо воздухом, либо жидкостью, и чаще всего располагаются по краям легких. Выявить их наличие можно только с помощью рентгена у детей, которые страдают частыми пневмониями с неизменной локализацией очага воспаления.
Как правило, не осложненная воспалением, единичная киста легких у детей видимых симптомов не имеет, и только большой размер полости проявляет себя болями в области грудной клетки, кашлем и затрудненным дыханием. Иногда ребенок жалуется на то, что ему трудно есть.
Ухудшение состояния и сильная одышка наблюдаются при разрыве кисты легкого; при воспалении в области кисты повышается температура, а когда нарушается проходимость бронха появляется кашель с мокротой (нередко с примесью крови).
Киста щитовидной железы у детей
Этиология кисты щитовидной железы у детей связана с дефицитом соединений йода в организме ребенка, с аутоиммунным или хроническим тиреоидитом (воспалением щитовидной железы), а также с гормональными нарушениями в подростковом возрасте.
При незначительных размерах кистозной полости симптомов практически нет, но, как отмечают эндокринологи, в детстве, когда организм растет и развивается, все патологические процессы ускоряются, поэтому родителям следует внимательно следить за состоянием здоровья детей.
Если ваш ребенок не простужен, но жалуется на боль и першение в горле, часто кашляет, тяжело дышит и временами теряет голос, то это может быть вызвано кистой щитовидной железы. Кроме того, признаками данного заболевания являются постоянные болевые ощущения в шее, частые головные боли, упадок сил, слабость и приступы тошноты. А при воспалительном процессе в кисте у ребенка резко повышается температура.
С визитом врачу медлить нельзя, так как киста щитовидной железы у детей почти в 25% случаев приводит к злокачественной опухоли.
Киста на шее у ребенка
Киста на шее у ребенка может появиться на боковой стороне (боковая киста шеи) или по средней линии шеи (срединная киста шеи).
Локализация боковой кисты - верхняя треть шеи, в области внутренней яремной вены. Визуально она просматривается (если наклонить голову в сторону, противоположную расположению кисты) как «фасолька» под кожей. На ощупь киста эластичная, боли не вызывает, свободно двигается при пальпации. Внутренние стенки капсулы выстланы многослойным плоским эпителием, а содержащаяся в ней мутная жидкость состоит из эозинофильных лейкоцитарных и эпителиальных клеток. Цитологическое исследование в каждом конкретном случае уточняет состав содержимого и может определить, относится ли данная киста к дермоидам (раздел «Дермоидная киста у ребенка» см. выше).
Если боковая киста на шее у ребенка поражается болезнетворными микроорганизмами и воспаляется, то появляются боль и опухлость тканей, что нередко принимается за воспаление лимфатического узла (лимфаденит).
Срединная киста шеи у ребенка (или тиреоглоссальная киста) имеет вид плотного шарика диаметром до 2 см и образуется на передней стороне шеи, в горле (под и над языком), а также в корневой части языка – в срединной или боковых язычно-надгортанных складках. В таких случаях родители часто говорят, что это киста под языком у ребенка или киста в горле у ребенка.
Нередко патологическая полость располагается непосредственно в зоне лимфоидного глоточного кольца, где находятся небные, трубные, глоточная и язычная миндалины. В этом случае диагностируется киста на миндалине у ребенка. Обычно такая киста боли не вызывает, но ощущается во время глотания. А при локализации у самого корня языка может мешать разговаривать и глотать. Ее также часто путают с лимфаденитом или глоточным абсцессом.
Киста в паху у детей
Триходермальная киста или атерома кожи относится к типу эпителиальных кист кожи, среди которых самой распространенной является ретенционная киста сальной железы.
Киста в паху у детей или паховая киста у детей представляет собой именно атерому – полость с ороговевшими частицами эпителиальных клеток сальной железы, образовавшуюся на месте закупорки поры. Киста величиной до 2 см находится в коже паховой области и может вызывать гиперемию кожных покровов и болезненную припухлость. Чаще всего такая киста прорывается самопроизвольно, но в случае воспаления рекомендовано ее хирургическое иссечение.
Киста семенного канатика у детей
В паховой области мальчика может возникнуть другая проблема - киста семенного канатика. Клинические проявления этой патологии – припухлость и увеличение размеров мошонки к концу дня - схожи и с паховой грыжей, и с водянкой оболочек яичка. На самом деле это так называемая сообщающаяся киста семенного канатика. Эта киста – последствие того, что в процессе внутриутробного развития плода слепое выпячивание брюшины (вагинального отростка) через паховый проток в мошонку, зарастающее к моменту рождения, остается открытым. В результате чего образуется полость, то есть киста семенного канатика (фуникоцеле), в которой происходит постоянный приток и отток жидкости из брюшной полости. Это нарушает физиологический процесс развития яичка и в будущем угрожает частичным мужским бесплодием.
Также причиной данной патологии у мальчиков может стать воспаление или же венозный застой в период полового созревания. Кроме того, киста семенного канатика у детей из-за значительных размеров может трансформироваться в паховую и пахово-мошоночную грыжу, при которой случается ущемление расположенных в этой области органов.
Если киста маленькая и не причиняет дискомфорта, ее не трогают. В случае роста кисты ее удаляют хирургическим путем - в возрасте 1,5-2 года.
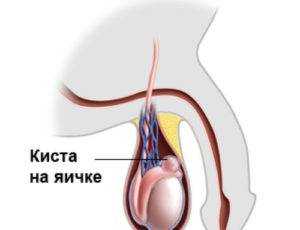
Киста яичка у ребенка
Диагноз киста яичка у ребенка ставится тогда, когда в мошонке обнаруживается плотное образование округлой формы, которое может достичь размера самого яичка. Однако болевыми ощущениями данная болезнь сопровождается довольно редко, и у мальчиков грудного возраста как правила исчезает без всякого лечения.
Тем не менее, урологи рекомендуют наблюдать за течением заболевания, поскольку киста яичка со временем может увеличиться, что влечет за собой не только дискомфорт в мошонке, но и боли.
Киста придатка яичка (сперматоцеле) - результат частичной закупорки семявыносящих протоков. И причины этой патологии могут быть или врожденными, или приобретенными после воспалений или травм. Симптомы кисты придатка яичка могут появиться у мальчиков в возрасте от 6 до 14 лет.
Консервативного лечения этой болезни нет, а оперативное вмешательство в виде иссечения кисты показано лишь при значительных размерах кисты и ее давлении на другие ткани.
Киста крайней плоти у ребенка, как отмечают детские врачи-андрологи, диагностируются очень редко, хотя другие патологии крайней плоти (препуция) у мальчиков до 7 лет - явление довольно распространенное.
Киста молочной железы у ребенка
Когда заходит речь о кисте молочной железы у ребенка, то следует заметить, что у новорожденных детей – независимо от их пола - грудные железы абсолютно одинаковые.
Процесс формирования молочной железы начинается еще у эмбриона, но если плод мужского пола то он благополучно завершается, а девочек лет до 10-11 приостанавливается.
Так что в имеющихся у новорожденных детей молочных железах могут появляться наполненные жидкостью полости. Врачи усматривают причину этой патологии в гормональных нарушениях, которые происходили в течение внутриутробного развития.
Образование кисты молочной железы у ребенка подросткового возраста, когда у девочек начинается процесс полового созревания, многие гинекологи не связывают с гормонами, а объясняют спецификой формирования тканей молочных желез.
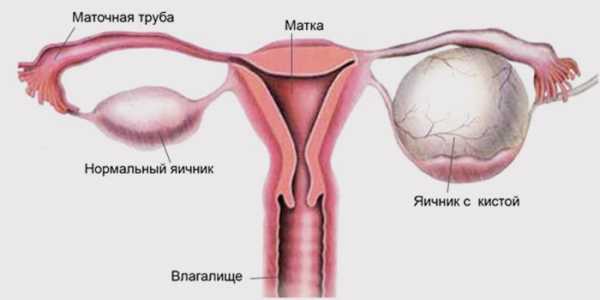
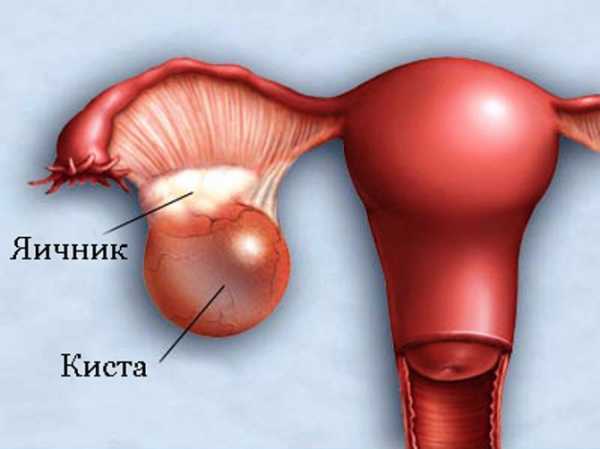
Киста яичника у ребенка
Кисты яичников встречаются даже у новорожденных девочек и являются дермоидными полостями с плотной капсулой и жидкостным содержимым.
При этом в половине клинических случаев киста яичника у ребенка диагностируется во внутриутробном периоде – при УЗИ беременной женщины. Как правило, акушерский анамнез у преимущественного большинства будущих мам бывает отягощен острой респираторной инфекцией, отеками, нефропатией, внутриутробной гипоксией плода, урогенитальными инфекциями и угрозой прерывания беременности.
Киста яичника у ребенка, по мнению специалистов, относится к потенциально злокачественным, а при поликистозе яичников наблюдаются множественные спаечные процессы, затрагивающие кишки и придатки матки.
Если после обследования с помощью УЗИ выясняется, что размер кисты яичника у грудных детей превышает 4 см, то рекомендуется такие кисты удалять, чтобы избежать в дальнейшем риска осложнений в виде некроза или внезапного разрыва ткани яичника (апоплексии) с кровотечением в брюшную полость.
Кисты в полости рта и носоглотки у детей
Кисты данной локализации могут затрагивать зубы, десны, челюсти, подъязычную зону и слюнные железа. Так что если у ребенка киста во рту, то первым делом необходимо уточнить место ее расположения и выяснить этиологию.
Киста у ребенка на губе, на внутренней слизистой щек, на нёбе – наиболее распространенные места появления мукоцеле - ретенционной слизистой кисты. Также киста в носу у ребенка чаще всего относится к данному типу патологических полостей и локализуется в придаточных пазухах носа. В результате нарушения циркуляции внутритканевой жидкости при травмах или воспалениях лобных пазух образуется киста на лбу у ребенка. Ее первый признак - растяжение лобной пазухи и опускание ее дна в глазницу, вследствие чего образуется характерное выпячивание. А кисты челюстей у детей возникает при аналогичных процессах в верхнечелюстных пазухах.
У ребенка киста во рту варьируется от миллиметра до нескольких сантиметров в диаметре; она, как правило, слегка прозрачная с голубым оттенком, при пальпации за счет эластичных стеной может наблюдаться флюктуация (колебание жидкого содержимого). Течение болезни длительное, периодически возможна отечность близлежащих тканей.
Киста слюнной железы у ребенка
Патологические образования затрагивают в основном малые слюнные железы детей, но могут появляться в области таких слюнных желез, как подъязычная, поднижнечелюстная и и околоушная.
Как показывает клиническая практика, киста слюнной железы у ребенка (в частности малых слюнных желез) образуется на слизистой губ и щек - у границы твердого и мягкого нёба. Такая киста наполнена сгущенной слюной, имеет тонкую оболочку, которую легко прокусить при жевании. Однако это не означает избавления от проблемы, поскольку киста имеет тенденцию к рецидивам.
Киста слюнной железы у ребенка не причиняет ему боли, не мешает процессу слюноотделения. Ее лечение проводится путем иссечения - вместе с частью слизистой оболочки.
Кисты поднижнечелюстной и околоушной слюнных желез в детском возрасте диагностируются в редких случаях и только при значительных размерах, которые способствуют деформации мягких тканей. Обращение к врачу и обследование УЗИ необходимо для дифференциации кисты слюнной железы с новообразованиями слюнных желез другой этиологии, в первую очередь онкологической.
Очень часто у ребенка киста во рту возникает в подъязычных слюнных железах. Киста под языком у ребенка (ранула) – результат ее травмирования в процессе принятия пищи. При данной патологии часты жалобы ребенка на дискомфорт при еде.
Киста зуба у ребенка
В числе причин появления кисты зуба у ребенка стоматологи называют травмы челюстно-лицевой области, некачественное лечение зубов и наличие очагов инфекции при кариесе, пульпите и периодонтите. Причем с молочных зубов киста может перекинуться на зачатки зубов постоянных.
Киста зуба у ребенка образуется в виде прикорневого пузыря или гранулемы. С течением времени на этом месте может возникнуть киста челюсти. Опасность кист зубов состоит в том, что в начале заболевания симптомы отсутствуют, а потом происходит моментальное гнойное воспаление с сильной болью.
Киста может прорваться, и тогда гнойные массы попадут в ткань кости, что приводит к образованию свища на десне, развитию острого воспаления надкостницы альвеолярного отростка (одонтогенного периостита), разрушению костной ткани, а в перспективе - к гнойному некрозу в кости и костном мозге (остеомиелиту).
Киста на десне у ребенка
Полость с гнойным содержимым - в виде небольшого по размерам уплотнения - может появиться на десне из-за больного зуба или его травмы. Десна опухает, и при отсутствии лечения киста на десне у ребенка растет, поражая корни зубов, разрушая кость и провоцируя воспаление лимфатических узлов. Последнее выливается в ухудшение самочувствия ребенка с повышением температуры.
Кисты челюстей у детей
Кисты челюстей у детей бывают радикулярные (воспалительного патогенеза) и фолликулярные (невоспалительного происхождения). Радикулярные кисты образуются на нижней челюсти из-за периодонтита четвертых и пятых зубов молочного ряда (временных моляров) и диагностируются гораздо чаще фолликулярных кист челюсти.
Фолликулярные кисты у детей (или кисты прорезывания) появляются как результат аномалии формирования тканей зубного зачатка - во время смены молочных зубов у ребенка, начиная с 4-5-летнего возраста. Данный вид одонтогенных кист возникает на нижней челюсти, в основном, на месте малых коренных зубов (премоляров).
При рентгеновском обследовании в полости фолликулярной кисты у детей четко просматривается практически сформированный живой зуб, корни которого могут быть вне кисты. При этом киста препятствует нормальному прорезыванию постоянного зуба и может воспаляться.
Следует помнить, что причины кисты челюстей у детей – хронические воспаления периодонта, поэтому молочные зубы необходимо лечить.
Киста в кости у ребенка
Наиболее часто диагностируемая киста в кости у ребенка - простая одиночная киста, которую ортопеды определяют как дистрофическое поражение костной ткани. Данный тип кистозных образований появляется на конечностях, то есть на длинных трубчатых костях (бедренной, плечевая, кости голени и предплечья). Так, киста на ноге у ребенка чаще бывает у мальчиков в период роста основных скелетных костей (в возрасте 8-15 лет) и выявляется при травме, например, при переломе.
Основной причиной возникновения кисты в кости является нарушение венозного кровообращения внутри костной ткани (в метафизарном отделе кости) и повышение активности лизосомных ферментов. Внутрикостное давление повышается, что приводит к структурным изменениям крови на молекулярно-биологическом уровне и высвобождению лизосомных ферментов. Они, в свою очередь, воздействуют на костную ткань, вызывая ее эрозию.
Как правило, простая костная киста не подает признаков: боль или припухлость бывают очень редко. Характерно, что у детей старше 15 лет киста в кости образуется в плоских костях (челюсть, грудина, таз, череп).
ilive.com.ua