Болят ноги после операции по удалению матки и яичников
Удаление матки и осложнения после операциии
Рак матки и ее шейки – одно из самых распространенных злокачественных новообразований у женщин. Своевременная диагностика и начало лечения могут спасти не только здоровье, но и жизнь женщины. Риск смерти во много раз превышает вероятность послеоперационных осложнений.
Диагностика и лечение онкопатологии матки
Патология на ранних стадиях не проявляется клинически, и обнаружить ее можно только по результатам лабораторных анализов, косвенный показатель – дисплазия (наличие нетипичных клеток эпителия, заметно визуально). Насторожиться нужно, если идут обильные водянистые бели, кровянистые выделения на фоне дисплазии, возникают затруднения при дефекации, тянет в низу живота, поясницы, нарушен менструальный цикл. На запущенных стадиях при подсоединении бактериальной инфекции они могут быть мутными, иметь неприятный запах. Также могут образовываться свищи (мочепузырно-вагинальные, ректовагинальные), метастазы в лимфатических узлах, отеки ног, спайки в малом тазу.
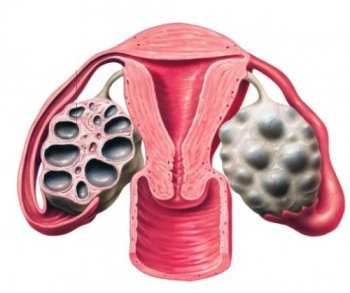
Опухоль на шейке матки
Рак шейки матки развивается из-за вируса папилломы человека (онкогенные подтипы 16, 18). Базовым методом диагностики считают цитологическое исследование мазков по Папаниколау, тестирование ДНК пораженной клетки, то есть гистологический анализ образцов пораженной ткани. Умеренные выделения после биопсии шейки матки не должны пугать женщину, если нет сопутствующих симптомов (отсутствие месячных, сильный дискомфорт в низу живота), волноваться не нужно. Иссечение шейки матки (конизация) эффективно только на стадии преканцероза (предраковая стадия).
Базовые диагностические процедуры при подозрении на рак матки, ее шейки:
- гинекологический, ректовагинальный осмотр, анализ менструального цикла;
- кольпоскопия (врач оценивает состояние эпителия слизистой оболочки шейки матки, используя специальный микроскоп), при необходимости гистероскопия;
- биопсия (делают взятие образца ткани для исследования в лаборатории);
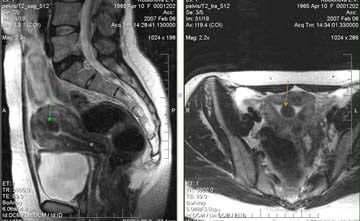
- УЗИ, МРТ или КТ малого таза, брюшной полости;
- рентгенография грудной клетки;
- анализ крови (биохимический, общий, коагулограмма – оценка свертываемости), мочи;
- ЭКГ.
Также врач может назначить дополнительные исследования: гистероскопия (осмотр матки специальным инструментом – гистероскопом), рентгенографию костей, цитоскопию, то есть оптический осмотр мочевого пузыря, консультацию с другими специалистами, например, терапевтом, эндокринологом. Это поможет выявить патологии, препятствующие операции (например, массивный переход опухоли на шейку матки, отдаленные метастазы, врастание в мочевой пузырь, прямую кишку), и те, которые могут снизить ее эффективность. Гистероскопию используют и для выяснения причин маточного кровотечения, отсутствия месячных, удаления миоматозных узлов, оценки спаечного процесса.
Врачи всегда ориентируются на органосохраняющие операции, но иногда спасти здоровье, жизнь пациентки может только ампутация матки.
Показания к удалению органа:
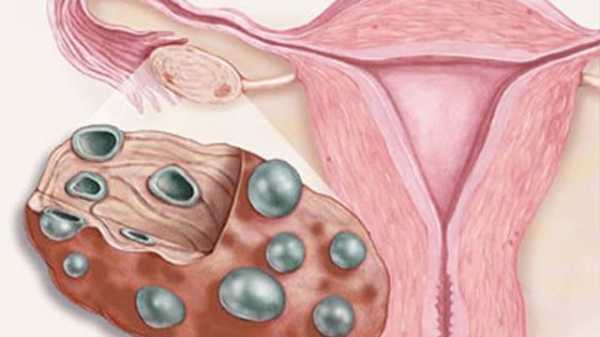
- Доброкачественная опухоль (миома) больших размеров. Она может сочетаться с новообразованиями в яичниках. Ампутация матки при миоме происходит примерно в 44% случаев.
- Экстренная медицинская помощь.
Пятилетняя выживаемость при раке матки 1, 2 стадии составляет до 94%.
Совет: лучевая терапия не может быть самостоятельным методом лечения. Его тяжело спланировать правильно из-за частых ошибок при определении клинической стадии. Но от нее есть смысл отказываться, только если риск превышает опасность смерти от прогрессирования рака. Важен мониторинг после операции, ведь даже у ведущих мировых клиниках процент рецидивов заболевания после лучевой терапии составляет 10-15%.
Состояние организма в послеоперационный период
Открытая операция по удалению матки
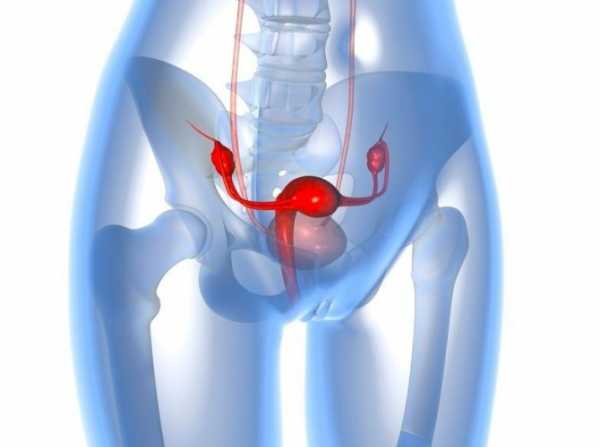
Экстирпацию (удаление) матки делают или «открытым» способом, то есть через разрез средней брюшной стенки, или с помощью лапароскопической технологии – специальными инструментами через маленькие разрезы не более 5-10 мм, или через влагалищный доступ. Но для выбора последней методики пациентка должна подходить по некоторым параметрам: небольшие размеры органа, эластичные стенки влагалища.
В зависимости от диагноза, стадии онкологического заболевания, сопутствующих болезней, врачи решают вопрос об объеме вмешательства: ампутация только матки или органа вместе с придатками (маточные трубы, яичники). Если опухоль достигла размеров больше 2 см, резко возрастает вероятность появления метастаз в соседних, отдаленных органах, сильно болит низ живота. Для снижения этого риска во время операции могут удалить близлежащие лимфатические узлы. В частности, при переходе опухоли на шейку матки, наличии метастазов в яичниках, вырезают тазовые, поясничные лимфоузлы (лимфаденэктомия). Хотя после них тоже развиваются осложнения, чаще всего лимфатические кисты, спайки в кишечнике.
Малоинвазивные операции, которые предполагают минимальную травматизацию тканей, считаются самыми безопасными, требуют короткого восстановительного периода. Например, после лапароскопической гистерэктомии (удаления) матки женщина проводит в стационаре 2-3 дня, а само вмешательство длится около получаса. А вот при полостной операции понадобится не менее 7-10 дней, после нее останутся шрамы, намного выше вероятность формирований спаек.
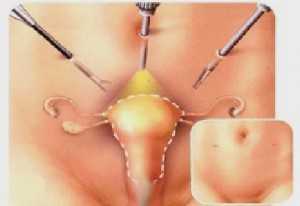
Лапароскопическая гистерэктомия
Чаще всего ранние осложнения после удаления матки проявляются в повышении температуры, нагноении ран. После выписки домой многие женщины чувствуют приливы, ночную потливость, системные боли внизу живота (они объясняются дисфункцией яичников, наличием спаечного процесса после вмешательства), проявления климакса, отек ног.
Выделения после удаления матки могут быть кровянистыми. Такие симптомы объясняются дефицитом эстрогенов. Для их устранения врач должен назначить адекватную гормонозаместительную терапию. В большинстве случаев ее рекомендуют через 3 года после лечения. Для уменьшения приливов назначают прогестагены, негормональные препараты. Иногда для удаления спаек нужна отдельная операция.
Постгистерэктомический синдром
Статистика показывает, что в 91,2% случаев после удаления матки с придатками и в 70,7% при экстирпации без них женщины испытывали действие постгистерэктомического синдрома. Он выражается в комплексном действии характерных симптомов: в психоэмоциональной, сексуальной, сосудистой, гормональной, урогенитальной, нейровегетативной сферах:
- головная боль, озноб, температура;
- гипертензия (системное повышение артериального давления);
- нарушение сердечного ритма;
- приливы жара, повышенная потливость;
- раздражительность, плаксивость, беспокойство;
- депрессия;
- сонливость, слабость;
- бессонница.
В основе развития синдрома лежит острый дефицит женского полового гормона – эстрогена, который и провоцирует нарушение кровообращения, ослабление функциональности яичников, отеки ног. Он может проявиться:
- в раннем послеоперационном периоде, примерно в 32-79% случаев;
- на более позднем этапе, спустя 1-12 месяцев после вмешательства.

Очень важны занятия с психологом для коррекции психоэмоционального состояния женщины
Проявления гистерэктомических симптомов более ярко выражены у тех пациенток, которые перенесли удаление матки с придатками. Тяжелее всего женщины страдают от нейровегетативных расстройств. Если сохранены придатки, в меньшей степени проявляются нарушения обмена веществ, психоэмоциональные расстройства, реже формируются спайки. По статистике, не предъявляют жалобы, характерные для постгистерэктомического синдрома, только около 8% пациенток.
Изменения в организме после вмешательства: осложнения
Матка – важный орган женского организма в любом возрасте. Если для молодых женщин ее базовой функцией является репродуктивная, то для старших пациенток немаловажную роль играет гормональная составляющая. Конечно, после ее удаления все системы продолжают функционировать. Если сохранены яичники, сохраняется выработка женских гормонов (но месячных уже не будет). В противном случае врач индивидуально подбирает методы коррекции гормонального фона. У женщины после операции не будет месячных, может раньше наступить ранний климакс. Обильные выделения после удаления матки объясняются влиянием гормонов на сохранившуюся шейку.
Главным последствием операции по удалению матки становится полное отсутствие репродуктивной функции. Если у пациентки сохранены придатки, будет возможность родить биологически родного ребенка с помощью ВРТ (вспомогательных репродуктивных технологий, в контексте ситуации помочь может ЭКО и программа суррогатного материнства).
Удаление матки влечет за собою и долгосрочные осложнения. С течением времени у значительного процента женщин развиваются сердечно-сосудистые заболевания, остеопороз, повышение массы тела, вазомоторные нарушения (патологические изменения в кровенаполнении сосудов на психогенной базе), атрофический вагинит (симптомы: сухость, зуд, идут кровянистые выделения, частые позывы к мочеиспусканию). При полостных операциях в разы повышается риск возникновения спаек в полости живота и малого таза, сила болевого синдрома, чаще возникает недержание мочи из-за повреждения мочевого пузыря.

Обязательно обсудите со своим лечащим врачом порядок приема гормональных препаратов
Помочь избежать этого или хотя бы снизить темпы развития неприятных симптомов может индивидуальная гормонозаместительная терапия (ведь если удалены яичники и нет месячных, организм не считает нужным вырабатывать гормоны). Но, с другой стороны, нужно помнить, что длительный прием таких препаратов может спровоцировать нарушения обмена веществ, повысить риск развития рака молочной железы.
Во время операции тоже существует риск осложнений. Чаще всего случается повреждение (перфорация) других органов, что может быть даже во время биопсии, артериальное или венозное кровотечение. Одним из самых серьезных считают повреждение мочеточника, мочевого пузыря, кишечника. Первая ситуация намного опаснее остальных. После нее могут возникнуть такие осложнения, как недержание мочи, нарушение проходимости мочеточника. Иногда осложнения взаимосвязаны. Например, при артериальном кровотечении накладывают зажимы практически вслепую, а это значительно повышает риск повреждения мочеточника. Может развиться воспалительный процесс с температурой.
Совет: опытные хирурги отмечают, что практически всегда осложнения во время экстирпации, удаления лимфоузлов связаны не с состоянием пациента, а с плохой ассистенцией, освещенностью, спешкой, нарушениями хирургической техники. Хотя нужно знать, что есть случаи, когда самый лучший врач не сможет провести вмешательство идеально из-за анатомических особенностей органа, поражения соседних структур (часто мочевого пузыря, из-за чего появляется недержание мочи).
На качество половой жизни операция сама по себе не влияет. Но дефицит эстрогенов может вызвать снижение влечения, недостаточную секрецию, ранний климакс. Исправить эту проблему поможет прием гормональных препаратов, использование специальных гелей, кремов.
Несмотря на риск возникновения послеоперационных, отдаленных осложнений, хирургическое лечение рака тела матки, ее шейки считают самым эффективным способом победить болезнь. Важную роль в определении стадии онкопатологии, объеме вмешательства и качестве его проведения играет квалификация и опыт специалиста.
Советуем почитать: что такое гистероскопия и как она проводится
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!vseoperacii.com
Боли после удаления матки
Содержание
Гистерэктомия – это оперативное вмешательство, направленное на удаление матки, зачастую вместе с ее придатками (то есть маточными трубами и яичниками). Эта операция – одна их самых частых операций у женщин. Основные показания к ней – это рак матки и эндометриоз. Зачастую эта операция – последний шанс женщины при этих заболеваниях.
Когда показана гистерэктомия?
Операция удаления матки может быть показана при следующих заболеваниях: 1. Рак матки или ее шейки – при этих заболеваниях гистерэктомия – наиболее приемлемый вариант лечения. В зависимости от стадии развития рака и его распространенности, гистерэктомия может сочетаться с химиотерапией и лучевой терапией. 2. Фибромиома матки – это доброкачественная опухоль матки, которая проявляется кровотечениями, развитием анемии, тазовыми болями и давлением на мочевой пузырь. Удаление матки при этой патологии – единственный метод, который радикально решает данную проблему. Однако гистерэктомия – это, как уже сказано, радикальный метод лечения фибромиомы, так как существуют и неоперативные методы лечения, а также некоторые виды миомы матки не требуют лечения вообще. 3. Эндометриоз – это состояние, которое характеризуется тем, что в организме женщины начинает развиваться ткань внутренней оболочки матки, но в других местах: яичниках, маточных трубах, органах брюшной полости и т.д. когда медикаментозное лечение и обычное оперативное вмешательство не приносит желаемого результата, то единственным шансом на выздоровление является удаление матки. 4. Постоянные вагинальные кровотечения – если у Вас отмечаются длительные и обильные вагинальные кровотечения, которые не поддаются другим неоперативным методам лечения, гистерэктомия может дать положительный результат. 5. Хроническая тазовая боль – иногда операция – это последний шанс для женщин с хронической тазовой болью, которая исходит из матки. Однако, многие формы хронической тазовой боли не излечиваются после удаления матки, и подобное оперативное вмешательство может стать драматической ошибкой.При каких заболеваниях возникает боль после удаления матки
Гистерэктомия приводит к тому, что Вы уже больше никогда не забеременеете. Поэтому если Вы желаете в дальнейшем иметь детей – то следует проконсультироваться с врачом об альтернативных методах лечения. В случае рака матки – гистерэктомия – это единственный способ лечения, однако в случае эндометриоза, фибромиомы и некоторых других заболеваний можно попытаться найти другие способы. Осложнения после удаления матки включают: - Трудности с мочеиспусканием. Они наиболее распространены после удаления лимфатических узлов, яичников и тканей, поддерживающих матку (после радикальной гистерэктомии). - Слабость тазовых связок и мышц, поддерживающих влагалище, мочевой пузырь и прямую кишку. Упражнения Кегеля помогут сделать сильными тазовые связки и мышцы. Однако некоторым женщинам необходимы другие методы лечения, включая дополнительную операцию. - Продолжающееся обильное кровотечение. Вагинальное кровотечение после проведения гистерэктомии может продолжаться 4-6 недель. Сообщите Bашему врачу, если кровотечение становится обильнее. - Некоторые женщины могут переживать раннюю менопаузу. - Образование рубцовой ткани (спаек) в тазовой области, что приводит к боли после удаления матки. После удаления матки позвоните врачу, если: - У Вас ярко красные кровяные выделения из влагалища, которые требуют смены одной или нескольких прокладок в течение часа, или выходят большие сгустки. - У Вас выделения из влагалища с неприятным запахом. - Вас тошнит или Вы не можете удерживать жидкость. У Вас наблюдаются такие признаки инфекции после удаления матки: - Возрастающая боль после удаления матки. - Красные прожилки, идущие от разреза. - Гной, вытекающий из разреза. - Воспаленные лимфатические узлы на шее, подмышкой или в паху. - Высокая температура. - У Вас боль, которая не уменьшается после приема болеутоляющих лекарств. - У Вас затяжки или Ваши швы разошлись. - У Вас наблюдаются такие признаки тромбов: - Боль в голени, под коленом, в бедре или в паху. - Покраснение и набухание в ноге или в паху. - У Вас проблемы с мочеиспусканием или стулом, особенно если у Вас наблюдается боль или набухание в нижней части живота. - У Вас наблюдаются горячие приливы, потливость, покраснение лица или учащенное сердцебиение. Ваш врач даст Вам специальные инструкции после проведения гистерэктомии. Обязательно следуйте им. Обычно отдых и выполнение инструкций помогают со временем уменьшить послеоперационные проблемы. Акушер-гинекологСмотрите также: Боли в кадыке, Боли в икроножной мышце, Боли после лишения девственности, Боли в животе при месячных, Боли в носу, Боли в области ребер, Боли в спине у ребенка, Боли внизу живота после месячных, Ревматические боли, Боли ниже пупка
medsait.ru
Если после удаления матки сильно болит копчик: как и чем его лечить
Удаление матки или гистерэктомия сопровождается не только анатомическими скелетными изменениями после операции, но меняет нормальную анатомию внутренних органов, часто сопровождается воспалительными процессами, затрудненным мочеиспусканием, слабостью тазовых мышц и связок, обильными вагинальными кровотечениями, увеличением лимфатических узлов, ранней менопаузой и другими патологиями.
Скелетные изменения после гистерэктомии: можно или нет лечить?
У интактной женщины, не подвергнутой удалению матки или гистерэктомии, между грудной клеткой и тазобедренными костями расположена талия. В норме талия — самое узкое место туловища, далее идет живот — зона с природной кривой. Кривая спускается к нижней части спины, огибает линию бедер, копчик и плавно спускается к удлиненной части туловища — ногам. Это пропорциональная, здоровая картина анатомического атласа женщины. Однако она меняет свои очертания после удаления матки.
В норме матку удерживают на месте четыре вида связок. Связки — леса или опорные конструкции, которые образуют живот или ядро живота.
Когда связки рвутся после удаления матки, позвоночник сжимается, происходит постепенное сближение костей бедра и тазовых костных тканей. Это вызывает сокращение и утолщение мышц живота, формирует выступающий живот, деформирует кривую нижней части спины, искривляет копчик, создает впечатление впавших ягодиц.
У некоторых женщин после удаления эти изменения вызывают в области живота образование ненавистных складок жира без увеличения веса тела. У других больше похоже на беременный живот, у третьих провоцирует ишиас — воспаление или ущемление седалищного нерва, когда ноют не только живот и нога, но нестерпимо болит копчик и вся спина.
Если болит копчик от скелетных изменений, как лечить?
Скелетные изменения после удаления матки приводят к хроническим болям в спине, бедрах, ногах и грудной клетке. Боли после удаления могут сопровождаться покалыванием и потерей чувствительности в ногах и ступнях ног. При отсутствии остеопороза после операции женщины теряют скелетную высоту, что неизбежно приводит к развитию стеноза позвоночного канала.
Хронические боли вследствие удаления матки от скелетных изменений часто сопровождаются плохо выраженными симптомами, отдающими в ноги, имеют не гинекологическое происхождение, требуют иного подхода при постановке диагноза и назначении лечения. Происхождение боли после удаления врач выясняет на основании:
- Ноцицепции — активности в афферентных нервных волокнах в периферийной и центральной нервной системе. Активности, которая могла возбуждаться разнообразными вредными стимулами, обладающими разрушающей или повреждающей природой;
- Болевых ощущений. Признаков, источников сигнала или события, вызвавшего боль;
- Интенсивности боли. Аффективной реакции на событие;
- Поведения боли. Адаптивных изменений (функциональных или дисфункциональных).
Физиологические процессы, когда болит копчик врач оценивает на основании:
- Реакции на тепло и холод;
- Механических упражнений (наклонов, приседаний, ходьбы, прыжков на ноги и подобных мероприятий);
- Химических анализов. Анализы определяют в организме уровень гистамина, брадикинина, простагландинов, серотонина, ацетилхолина, протеолитических ферментов, ионов калия, веществ, диагностирующих ишемию, неврозы и воспаления.
Причины хронических болей врач группирует как:
- Структурные, возникающие на фоне текущих разрушительных процессов, таких как артрит или рак;
- Психофизиологические, возникающие на фоне мышечных спазмов, послеоперационных восстановительных мероприятий;
- Соматические, возникающие на фоне психогенных факторов.
Локализация источника боли часто для врача становится трудной задачей. Причиной трудностей является то, что боль возникает из условий, которые влияют на широкую область и затрагивают болевые волокна других органов. Болевые волокна здоровых органов генерируют сигналы боли и не позволяют врачу легко распознать болезнь.
Оценка стратегии: как лечить?
После удаления матки боль любой продолжительности и природы врач должен оценивать, прежде всего, по общей истории болезни, физическому осмотру и анализам. Лабораторные и диагностические исследования часто могут поставить точный диагноз, но зависят от клинических проявлений патологии.
Скелетные патологии при гистерэктомиях могут быть различны. Самыми распространенными патологиями при гистерэктомиях являются:
- Ущемление седалищного нерва (болезнь ишиас, радикулит);
- Стеноз позвоночного канала.
Седалищный нерв — самый крупный нерв крестцового сплетения. Он образован корешками крестцового сплетения и проходит от нижней части спины через копчик, ягодичные мышцы вниз по задним поверхностям каждой из ног.
Защемление седалищного нерва или корешков крестцового сплетения могло произойти:
- Во время проведения операции отсечения матки;
- В период постгистерэктомичного восстановления;
- После операции вследствие ускоренного или естественного старения организма.
В случае постгистерэктомичного ишиаса, отдающего в ноги и спину, он, скорее всего, был вызван защемлением седалищного нерва во время операции или в период восстановления. Возникновение такого условия приводит к постоянной или временной боли, отдающей в ноги и спину, онемению или покалыванию нижней части спины, болях в ягодицах или ногах. Интенсивность боли может быть любой, варьироваться от прерывистой до постоянной и серьезной.
Методы лечения патологии
При защемлении седалищного нерва рекомендуется:
- Попеременное использование холода и тепла на копчик;
- Применение болеутоляющих и противовоспалительных препаратов по назначению врача;
- Назначение эпидуральных инъекций стероида в копчик;
- Лечебная физкультура;
- Мануальные процедуры;
- Иглоукалывание;
- Терапевтический массаж.
Второй распространенной причиной боли после операции является стеноз позвоночного канала. Заболевание происходит из-за сужения позвоночного канала, диагностируется по болям в спине и пояснице, покалыванию и онемению области копчика, боли отдающей в ноги.
В случае когда болит копчик, ощущения могут носить сильно выраженный характер, быть стреляющими, отдающимися в ногу и ягодицы.
Методы лечения стеноза позвоночного канала зависят, прежде всего, от того, как болит копчик. Если боли возникли от нагрузки, неосторожных движений или вследствие интенсивных нагрузок, назначается консервативное лечение, прием нестероидных противовоспалительных препаратов, в острых случаях — строгий постельный режим.
Если боли возникли по причине грыж, рака и других серьезных патологий, не устраняются консервативным лечением, то показано хирургическое лечение.
Изменения во внутренних органах после удаления матки
После операции удаления матки у женщин наблюдается изменение внутреннего строения тела. Операция, прежде всего, влияет на мочевой пузырь и кишечник. До удаления матки мышечная ткань матки отделяется мочевым пузырем от тела кишечника и удерживается в правильной позиции. После проведения операции по удалению матки происходят непоправимые изменения, нарушающие анатомию внутренних органов таза.
В результате естественное переполнение кишечника и мочевого пузыря приводит к ощущениям дискомфорта, возникновению сильно выраженной хронической боли, усиливающейся во время ходьбы, а также к развитию спаечной болезни, характеризующейся образованием неэластичной рубцовой ткани — спаек в брюшной полости.
В данном случае полное опорожнение кишечника не может полностью устранить боль и может быть проблематичным. Спайки могут затруднять работу кишечника и мочевого пузыря, угрожать жизни пациентки, провоцировать выпадение влагалища, повреждение мочеточника, образование свищей и потерю качества жизни. Гистерэктомия также может увеличить риск развития почечно-клеточного рака.
Спаечная болезнь, симптомы, профилактика и лечение болезни
Спаечная болезнь — патология, которая характеризуется возникновением патогенных условий, приводящих к образованию спаек в брюшной области. Болезнь сопровождается острой болью в области живота, возникает из-за нарушения работы кишечника, приводит к изменению кровообращения кишечника и сопровождается рвотой, нерегулярным стулом, сильным вспучиванием живота. Чем лечить недуг?
После операции для предотвращения спаечной болезни пациенткам часто назначают физиопроцедуры. Лечебные мероприятия делают рубцы более мягкими и способствуют рассасыванию уже образованных рубцов.
В качестве физиопроцедуры часто назначают магнитотерапию — абсолютно безболезненную процедуру, основанную на благотворном воздействии магнитных полей на поврежденные ткани организма.
Пренебрежение лечением болезни приводит к спаечной кишечной непроходимости и требует проведения новой операции на брюшной полости.
Если спаечная болезнь сопровождается малозаметными симптомами: смазанной болью, кратковременными приступами с длительной ремиссией — это все равно плохо для организма. Такое течение заболевания обессиливает организм и дает возможность пациенткам пренебрегать важными профилактическими мерами, к которым относятся: соблюдение здорового образа жизни, выполнение лечебной гимнастики, правильное питание, исключение чрезмерных нагрузок.
На видео рассказывается о правильно питании для сохранения здоровья кишечника:
загрузка...
netmiome.ru
Удаление матки – последствия раннего и позднего периода, профилактика
В гинекологической практике удаление матки является иногда единственным методом устранить ряд заболеваний. Для проведения операции должны быть веские показания, среди которых можно выделить миому, злокачественные опухоли и рак. Оперативное вмешательство может проводиться при помощи лапароскопии, полостного разреза, через влагалище.
Оно может подразумевать под собой удаление только матки или комбинирование его с придатками, маточными трубами и шейкой. В любом случае удаление матки имеет свои последствия, которые могут проявиться в послеоперационный период и более поздние сроки.
____________________________
Содержание
Последствия раннего периода
Удаление матки последствия имеет различного характера. В первую очередь, они отличаются в зависимости от метода оперативного вмешательства. Например:
- При классической операции доступ к органам обеспечивается с помощью горизонтального и реже вертикального разреза внизу живота. После проведения вмешательства разрез зашивается, а швы снимаются на 6-8 день. Спустя 8-12 дней женщина выписывается с клиники и еще через 1-1,5 месяца она становится трудоспособной.
-
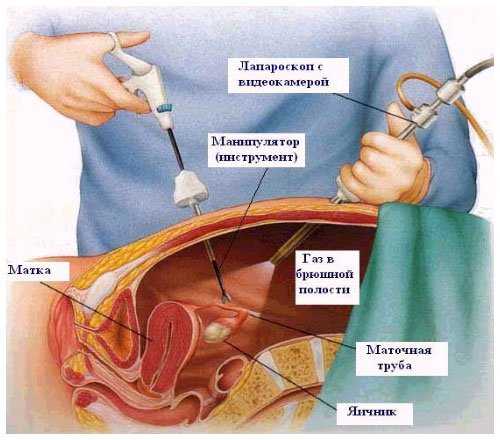
При лапороскопическом вмешательстве на животе производятся небольшого размера надрезы. Сквозь них вводится зонд с миниатюрной камерой и второй зонд, который служит «проводником» хирургических инструментов. В основном швы не нужно снимать и спустя 3-6 дней женщина может отправиться домой, а через 2-4 недели – стать трудоспособной.
- При удалении матки через влагалище не нужны надрезы. Его открывают при помощи специального инструмента, сквозь который и производится хирургическое вмешательство. Выписка может произойти на 5-7 день после операции, а восстановительный период длится около 3-4 недель.
Послеоперационный период при том или ином оперативном вмешательстве сопряжен с различными последствиями. Их можно условно разделить на обычные и осложнения.
К обычным последствиям можно отнести:
- Сильные болезненные ощущения. Они могут проявляться в области живота, швов. Для устранения боли применяются специальные обезболивающие препараты.
- Кровянистые выделения. В основном их продолжительность колеблется от нескольких дней до пары недель.
- Ухудшение самочувствия по причине побочных реакций на наркоз.
При удалении матки применяется два вида наркоза – общий и спинальный. Выбор метода введения наркоза зависит от возраста женщины, тяжести оперативного вмешательства и других обстоятельств. На фоне применения наркоза могут возникнуть такие последствия:
- Тошнота и рвотные позывы.
- Болезненность в горле, в том числе сухость.
- Дрожь или озноб, зуд.
- Снижение артериального давления.
- Головокружение и предобморочное состояние.
- Головные, мышечные боли и в области спины, поясницы.
- Спутанность сознания.
- Легочные инфекции.
- Пробуждение в ходе операции.
- Повреждение нервов.
- Летальный исход и поражение головного мозга.
К другим распространенным осложнениям относятся:
1. Воспаление швов, которому характерно:
-

Отечность, покраснение и боль,
- Повышение температуры тела до 38 градусов,
- Образование гноя и возможное расхождение.
2. Перитонит, часто проявляющийся из-за некроза миоматического узла. Ему сопутствуют такие симптомы:
- Повышение температуры тела до 40 градусов.
- Резкое ухудшение состояния и сильные болезненные ощущения.
- Тошнота и рвотные позывы.
- Сильная боль при надавливании на живот.
- Наличие в рвотных массах желчи, содержимого кишечника.
- Паралитическая кишечная непроходимость.
- Задержка стула и газоотхождения.
- Адинамия, акроцианоз.
- Бледность кожи, холодный пот.
- Снижение артериального давления, тахикардия.
- Спутанное сознание, эйфория, вздутие живота.
- Заострение черт лица, сухой язык с темным налетом.
3. Кровотечение, проявляющееся наружно из влагалища или внутри организма. Оно является признаком нарушения технологии хирургического вмешательства и при нем:
- Темные или алые кровянистые выделения,
- Сгустки различного размера.
4. Тромбоэмболия легочной артерии, которая сопряжена с ее закупоркой. Данное осложнение может спровоцировать развитие пневмонии, легочной гипертензии и летальный исход. Проявляется оно в виде:
-
Внезапной одышки и учащения дыхания.
- Улучшение состояния в положении «лежа».
- Боли в грудной клетке и дискомфорт.
- Приступы кашля и холодный пот.
- Учащение сердцебиения, потеря сознания, судороги.
- Кровохаркание, сонливость, заторможенность, головокружение.
- Бледность кожи, синюшность носа, ушей, губ и возможно до чугунного оттенка.
4. Гематомы или синяки в области проведения операции. Они отсутствуют, если она проводилась через влагалище.
5. Нарушение мочеиспускания. Оно чаще всего отмечается при влагалищном оперативном вмешательстве. Возникает по причине травмы слизистой оболочки мочеиспускательного канала.
Такие последствия удается обнаружить еще в условиях стационара, из-за чего они могут быть быстро устранены. Важно, обращать во время на них внимание и задавать интересующие вопросы лечащему врачу.
Наверх
Последствия позднего периода
Удаление матки – это серьезное хирургическое вмешательство в организм женщины. Оно не проходит бесследно для здоровья организма и душевного равновесия. Выраженность душевных проблем во многом зависит от настроя самой женщины и поддержки родных, близких ей людей.
После удаления матки женщина может столкнуться с такими последствиями:
1. Наступление климакса. Оно может быть спровоцировано удалением придатков или нарушением их кровоснабжения, что отображается на функции. При сохранении яичников климакс наступает спустя несколько лет, а при удалении – сразу же.
Климакс сопровождается:
- Эмоциональными расстройствами.
- Частой смены настроения, тревожности и депрессий.
- Приливами, повышенной потливостью, слабостью.
- Возможными нарушениями работы органов сердечно-сосудистой системы.
- Остеопорозом, развитием атеросклероза сосудов, варикозным расширением вен.
2. Гормональные дисбалансы. В особенности они проявляются при удалении матки вместе с придатками. Они влекут за собой такие последствия:
-

Изменение массы тела – похудение или ожирение.
- Аномальный рост волосяного покрова.
- Огрубение черт лица.
- Ухудшение зрения.
- Зуд кожи.
- Угревая сыпь.
- Растяжки на коже.
- Колебания артериального давления.
3. Болезненные ощущения хронического типа. Боли после операции могут длиться на протяжении месяцев и даже лет. В таком случае говориться об их хроническом типе. Для устранения боли необходимо обратиться к врачу. В особенности, если она ухудшает качество жизни. В большинстве случаев хроническая боль вызвана нарушением технологии операции или психологической травмой.
4. Недержание мочи. Оно возникает не только по причине оперативного вмешательства, но и из-за дряблости мышц и связок малого таза, недостатка эстрогенов и опущения передней стенки влагалища. Недержание может проявляться при физической или эмоциональной нагрузке, несвоевременного посещения уборной. Последний случай обусловлен поздним поступлением сигнала в мозг о потребности сходить в уборную.
Если не обращаться к врачу, недержание мочи может привести к:
- Воспалительным процессам в мочевыводящих путях.
- Воспалению области наружных половых органов.
- Появлению трещин и язв в интимной зоне.
- Недержанию каловых масс.
5. Опущение стенок влагалища, связанное с ухудшением тонуса мышц тазового дна и связок. Оно может быть сопряжено со следующими признаками:
-

Недержание каловых масс и/или мочи.
- Затруднение при дефекации и/или мочеиспускании.
- Проблемы при ходьбе.
- Боли во время полового акта.
- Тупая боль внизу живота.
- Ощущение инородного тела.
При обнаружении всех данных отклонений рекомендуется обращаться к врачу. Данные изменения сегодня легко устраняются при помощи грамотно подобранной терапии. Важно, чтобы она была своевременной.
6. Образование спаек, которое возникает у 90 процентов женщин. Они могут образоваться между брюшной частью и внутренними органами, или между последними.
На образование спаек влияет:
- Астеническое телосложение.
- Наследственный фактор.
- Инфекционные осложнения.
- Внутреннее кровотечение.
- Объем и продолжительность операции.
Главными признаками спаечного процесса являются:
- Диспепсические симптомы.
- Вздутие живота.
- Расстройство дефекации и мочеиспускания.
- Постоянные или периодические боли внизу живота.
Важными и главными последствиями, возникающим после удаления матки, это – отсутствие возможности забеременеть, выносить малыша и изменение половой жизни. Половые контакты после операции противопоказаны на протяжении 2 месяцев и их начало должно обсуждаться с врачом в индивидуальном порядке.
Важно: отсутствие матки может привести к проблемам в половой жизни по причине именно психологического фактора у женщины и/или ее мужчины. Однако, отсутствие органа никак не влияет на физиологический контакт. Оно не изменяет ощущения во время контакта!
Наверх
Профилактика последствий
Удаление детородного органа иногда становится единственным спасением и вариантом для женщины продолжить счастливую и долгую жизнь. Все последствия после оперативного вмешательства можно предотвратить, если внимательно относится к своему здоровью.
К профилактике последствий после операции относится:
-
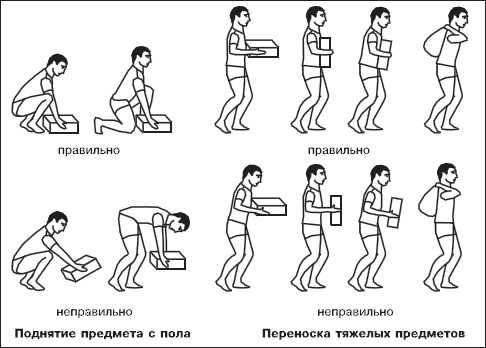
Избегание поднятия тяжестей и усиленной физической нагрузки на протяжении минимум 6 недель. В обратном случае могут возникнуть мажущие выделения, боли в животе, развитие грыжи, расхождение швов.
- Половой покой в течение минимум 6 недель, чтобы предотвратить занесение инфекций и заболеваний, передающихся половым путем.
- На протяжении 8 недель после операции нельзя посещать бассейн или другой водоем, солярий и принимать солнечные и водяные ванны.
- Соблюдение щадящей диеты. Рекомендуется воздержаться от продуктов питания, которые вызывают вздутие живота и повышенное газоотхождение. В особенности жирных, острых, соленых продуктов, алкогольных напитков, кофе и крепкого чая.
- Правильная обработка швов и соблюдение гигиены. Это позволит снизить риск развития воспалительного процесса.
- Ношение бандажа. Особенно, если имелись уже другие оперативные вмешательства и отмечается ослабление брюшного пресса. Ширина правильного бандажа должна закрывать рубец на животе минимум на 1 сантиметр сверху и снизу.
- Отказ от применения тампонов. На протяжении нескольких недель после операции у женщины идут кровянистые выделения. При них должны использоваться только гигиенические прокладки. Иначе, тампоны спровоцируют застой крови и развитие воспалительных, инфекционных процессов.
Важное и главное место в профилактике последствий после удаления матки занимают физические и вагинальные упражнения Кегеля. Последние упражнения после удаления матки можно начинать только после согласования с врачом и по окончанию выделений. Они позволят укрепить мышцы влагалища и предотвратить многие проблемы сексуального характера.
Упражнение 1
-
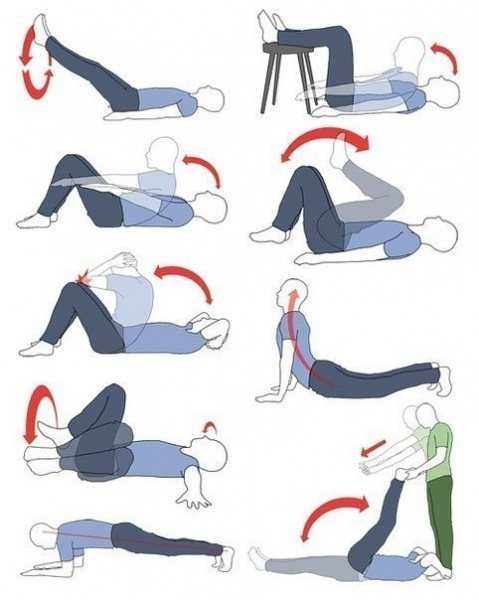
Необходимо сжимать и расслаблять мышцы влагалища на протяжении 2 минут, постепенно увеличивая до 20 минут.
- Повтор – минимум 3 раза в день.
Упражнение 2
- Необходимо сжать мышцы и потерпеть в течение 5 секунд, затем расслабить, повторить 10 раз.
- Быстро сжать и разжать мышцы 10 раз, повторить 3 раза.
- Сжать и подержать максимум 120 секунд.
- Отдохнуть 2 минуты и повторить сначала.
Упражнение 3
- Напрячь влагалищные мышцы, как для остановки мочеиспускания.
- Медленно посчитать до 3, постепенно увеличивая.
- Расслабить.
Упражнение 4
- Потужиться вниз умеренно пару раз.
- Ощущения при упражнении напоминают опорожнение кишечника.
Чтобы упражнения Кегеля были результативными, их следует выполнять 5 раз в день. И следует повториться, что они должны использоваться только после консультации с врачом.
Первые обычные физические упражнения могут осуществляться уже на 2-3 день после операции. Их выполнять очень просто – достаточно поворачиваться с боку на бок, изменять положение ног и тела. Активную зарядку можно применять немного позже. Примерно спустя 2 месяца после операции, начиная с классического «велосипеда», поворотов со стороны в сторону и наклонов. В любом случае удаление матки – это не приговор и не является противопоказанием к обычному образу жизни.
Наверх
Видео
Наверх
ladyvenus.ru