После эко болят яичники
Боли после ЭКО: причины и последствия
Содержание статьи:
ЭКО не всегда протекает успешно – определенные явления способны омрачить этот процесс. Боль – важный показатель, указывающий на нарушение, возникшее в организме спустя некоторое время после вмешательства. Поэтому важно не терпеть неприятный симптом, а сразу же сообщить о нем врачу. В зависимости от локализации болевых ощущений, можно понять, какие процессы происходят в организме, и что послужило их причиной.
Болит живот после ЭКО
Сразу нужно отметить, что болевых ощущений после экстракорпорального оплодотворения быть не должно. Эмбрион, который в норме закрепляется внутри матки, при несоблюдении рекомендованного врачом постельного режима, может мигрировать. Переместившись в другой орган (чаще это брюшная полость), он прикрепляется к его слизистому покрову, что вызывает болевые ощущения. Чтобы избежать подобного, сразу после процедуры следует: • отказаться от любого вида двигательной активности – важно придерживаться постельного режима минимум 10 дней; • не допускать воздействия высоких температур: пребывание на пляже, принятие горячих ванн, посещение сауны и бани – все эти мероприятия категорически противопоказаны; • зачастую наблюдающий врач назначает препарат слабительного свойства (самовольно применять его нельзя – нужно получить назначение специалиста); • ограничить себя от пребывания в стрессовой среде, поскольку конфликты, психоэмоциональное перенапряжение и волнение способствуют нарастанию боли в животе после ЭКО; • противопоказано находиться вблизи приборов, создающих электромагнитное поле (телефон, компьютер и аналогичная техника); • соблюдать половой покой; • отказаться от физических нагрузок; • не простужаться; • не принимать лекарственные препараты без назначения врача. Рекомендуется придерживаться здорового питания – желательно употреблять нежирное мясо, свежие овощи в виде салатов; отказаться от продуктов, вызывающих метеоризм (к ним относятся капуста, картофель, бобовые, свекла, ржаной хлеб). Из напитков отдать предпочтение зеленому чаю, поскольку крепкий черный чай, кофе и газированные напитки противопоказаны.
Головная боль после ЭКО
Головная боль после переноса эмбрионов вызвана артериальной гипертензией. Стойкое повышение артериального давления обусловлено резким изменением гормонального фона, что происходит после стимуляции яичников. Боли в голове после ЭКО возникают с разным интервалом времени – от нескольких часов до нескольких дней. Часто неприятные ощущения напоминают мигрень, локализуются с одной стороны головы. 40% женщин жалуются на пульсацию в висках. Боль сопровождается следующими признаками:
1. Повышением уровня артериального давления. 2. Тошнотой, которая практически всегда переходит в приступ рвоты. 3. Ухудшением состояния зрения и слуха. 4. Отсутствием аппетита. 5. Раздражительностью, плаксивостью. 6. Дезориентацией в пространстве и времени. Состояние легко поддается коррекции, несмотря на изнурительный характер. Врач назначает безопасный анальгетик, который не только безвреден для плода, но и эффективен в плане устранения головной боли. Самостоятельно принимать лекарство нельзя – большинство обезболивающих лекарственных средств не предназначено для применения беременными.Болят яичники после ЭКО
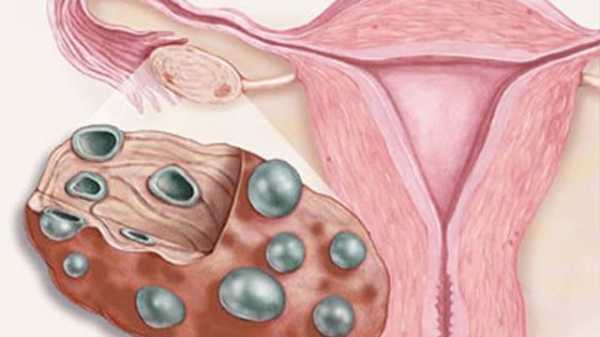
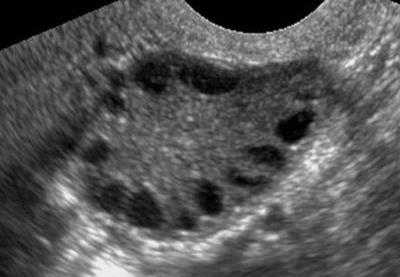
Боли в яичниках после ЭКО связаны с перенесенной пункцией. Указанным симптомом проявляется так называемый синдром гиперстимуляции яичников. Он возникает из-за интенсивной ответной реакции организма на введенные гормональные средства. На участке фолликулов, которые пунктировал специалист, формируется лютеиновая киста небольших размеров. Новообразование проявляется болевым синдромом.
При синдроме гиперстимуляции после ЭКО размеры яичников увеличены, поэтому возникает тянущая, иногда острая боль в нижней части живота. Неприятное ощущение дополняется: • головокружением, ухудшением общего состояния; • учащением сердцебиения, снижением уровня артериального давления; • тошнотой, потерей аппетита. Некоторые появившиеся кисты внутри яичников могут устраняться самостоятельно, без необходимости врачебного вмешательства. Этот процесс занимает до 8 месяцев. Но относительно того, есть ли вероятность самопроизвольного исчезновения новообразования, должен установить врач. Специалист ориентируется на данные УЗИ. Для благополучного течения беременности иногда назначают дополнительное введение или пероральный прием гормональных средств. Для профилактики развития рассматриваемого осложнения врачи подбирают оптимальный протокол – он максимально щадящий, подходит организму каждой женщины. Когда специалист оценивает степень вероятности гиперстимуляции как высокую, стимуляцию проводят с максимальной осторожностью, несколько раз выполняют диагностику. Система воздействия на яичники подбирается после длительного сбора анамнеза.Боли после ЭКО в спине
Когда после ЭКО у женщин болит спина, то чаще жалобы озвучиваются на дискомфорт в пояснично-крестцовом ее отделе. Связано это с синдромом гиперстимуляции яичников. Остальные причины болевых ощущений в спине распределяются в следующем порядке: • Несоблюдение режима стерильности инструмента и вызванное этим инфицирование половых каналов. В результате прогрессирует воспалительный процесс, возникают болевые ощущения.
Болит желудок после ЭКО
Процедура подсадки эмбриона влияет на иммунитет женщины, несколько снижая его. На фоне ухудшенной сопротивляемости организма, велика вероятность обострения хронических заболеваний ЖКТ. Отсюда и возникают болевые ощущения в желудке. Также приступам колики сопутствует нервное перенапряжение: психоэмоциональный стресс – вполне объяснимое явление, сопровождающее ЭКО. Врач назначает правильное питание и употребление отвара ромашки. Также противопоказано волноваться. Перечисленных мер достаточно для улучшения самочувствия.Боли в ногах после ЭКО
Ноги после ЭКО болят по причине стимуляции яичников, воспаления суставной ткани, банального отекания бедренных и голеностопных суставов во время неправильного расположения на гинекологическом кресле. Но первая причина все же встречается чаще. Стимуляция вызывает повышение густоты крови, что требует введения антикоагулянтов. Если ноги болят еще перед проведением имплантации, нужно срочно вводить средства для разжижения крови, иначе эмбрион может не прижиться. Болевые ощущения нельзя оставлять без внимания. Женщина должна быть готова к прохождению ряда контрольных диагностических процедур для выяснения первопричины состояния. Затем врач примет оптимальное решение.
Запишитесь на приём к врачу в вашем городе
Клиники вашего города
Последние материалы раздела:
Биохимическая беременностьСемейные пары, желающие зачать ребенка, подходят к этому процессу очень ответственно, особенно если приходится прибегать к ЭКО, поэтому термин биохимическая беременность становится...
ЭКО с донорской яйцеклеткойЭКО с яйцеклеткой донора – шанс испытать радость материнства для женщин, которые несколько вышли за репродуктивный возрастной предел или у которых патологические процессы, затрагивающие...
Предимплантационная генетическая диагностика: что это такое, в каких случаях проводится, ценаГенетическая диагностика до переноса эмбриона – ряд мероприятий, направленных на выявление врожденной патологии эмбриона, генетическое тестирование. Применяется при ЭКО или после искусственной...
birth-info.ru
Функция яичников после ЭКО
Не секрет, что в большинстве программ экстракорпорального оплодотворения и переноса эмбрионов в полость матки (ЭКО и ПЭ) применяется методика стимуляции суперовуляции. Стимуляция суперовуляции необходима для компенсации неизбежных потерь эмбриологического материала на этапе до переноса эмбрионов. Иными словами, количество полученных при стимуляции суперовуляции фолликулов практически никогда не соответствует количеству пригодных для переноса эмбрионов. Почему? Это легко объяснимо, принимая во внимание сложность процессов фолликулогенеза:
- яйцеклетки в фолликуле может не оказаться
- яйцеклетка может быть непригодной к оплодотворению
- яйцеклетка может повредиться при пункции, не оплодотвориться, оплодотвориться неправильно
- эмбрион может развиваться неправильно
Таким образом, факторов потерь может быть огромное количество. Именно для того чтобы снизить эти риски, повысить шансы на удачное ЭКО, и была внедрена стимуляция суперовуляции - получение большего числа фолликулов/яйцеклеток, чем это было бы возможно в естественном цикле.
Стимуляция функции яичников в цикле ЭКО
В настоящее время разработано множество схем стимуляции суперовуляции, однако, по большому счету, суть этого метода заключается в повышении порога чувствительности к фолликулостимулирующему гормону (ФСГ) большего числа фолликулов, которые в естественном цикле неизбежно подверглись бы обратному развитию (атрезии). Таким образом важно понимать, что стимуляция суперовуляции воздействует на то число фолликулов, которое в данном конкретном цикле так или иначе было бы израсходовано организмом и поэтому стимуляция суперовуляции не истощает овариальный резерв.
Вне зависимости от выбранной схемы стимуляции суперовуляции неотъемлемым компонентом данной методики является собственно стимуляция функции яичников. Она может проводиться как прямыми, так и непрямыми индукторами. Чаще всего в программах ЭКО применяются прямые индукторы функции яичников - препараты гонадотропинов (фолликулостимулирующий гормон - ФСГ, лютеинизирующий гормон - ЛГ). В зависимости от конкретной клинической ситуации для стимуляции суперовуляции может использоваться как чистый ФСГ, так и ФСГ в сочетании с ЛГ.
Закономерным итогом стимуляции суперовуляции является рост и развитие в яичниках определенного числа фолликулов, которые должны содержать в себе яйцеклетки. Завершающим этапом стимуляции суперовуляции является необходимость имитации естественного пика ЛГ для окончательного дозревания яйцеклеток в фолликулах (завершение мейоза). Для имитации этого пика обычно используются препараты хорионического гонадотропина (ХГЧ), имеющего с ЛГ структурную схожесть. Через 35-36 часов после введения препарата ХГЧ проводится пункция фолликулов (время когда яйцеклетки уже дозрели, но овуляция еще не произошла). В процессе пункции фолликулов в их полость вводится специальная игла под контролем ультразвукового исследования (УЗИ) и содержимое фолликула аспирируется.
При нарушении целостности фолликула иглой в нем происходят изменения, соответствующие в естественном цикле процессу образования желтого тела (лютеинизации), однако в стимулированном цикле существуют определенные особенности этой лютеинизации, поэтому фолликул после проведения пункции обычно называют тека-лютеиновой кистой. Общепринятой является точка зрения о том, что люцерновая фаза стимулированного цикла априори неполноценна и требует коррекции гормональными препаратами. С позиций функции яичников вторая половина стимулированного цикла характеризуется высокими показателями стероидных гормонов (эстрадиола, прогестерона), что только усугубляется при наличии синдрома гиперстимуляции яичников.
Функция яичников после неудачного ЭКО
В случае наступления беременности, функция яичников остается избыточно активной несколько недель, иногда даже месяцев. А в том случае если беременность не наступила, отсутствие стимулирующего влияния ХГЧ, либо отмена гормональной поддержки в виде лекарственных препаратов запускают в организме менструальноподобную реакцию, с отторжением эндометрия, резким падением стероид-продуцирующей функции яичников, регрессом тека-лютеиновых кист.
Период реабилитации яичников после неудачного ЭКО достаточно индивидуален и находится в прямой зависимости от количества полученных фолликулов и как следствие - тека-лютеиновых кист. То есть чем большее количество фолликулов было спунктировано - тем большее количество времени будет необходимо для полного регресса тека-лютеиновых кист в яичниках. Для управления процессом реабилитации и снижения вероятности различных осложнений, ассоциированных с гиперстимуляцией яичников обычно назначаются гормональные контрацептивы. Применение данной группы препаратов вызывает временную, обратимую блокаду гипоталамо-гипофизарно-яичниковой системы, создавая условия для «отдыха» репродуктивной системы, необходимого для восстановления её функции.
Лапшихин А.А., гинеколог-репродуктолог, к.м.н.
nova-clinic.ru
Причины болей в яичниках при беременности
Краткое содержание статьи:- Причины появления боли
- Случаи, когда нельзя медлить
- Боли после ЭКО
- Особенности ощущений на ранних сроках
Когда болят яичники при беременности на ранних сроках, не значит, что проблемы именно в этом органе. Зачастую создается такое ощущение, а источник боли в другом. Боли, появившиеся в яичниках во время беременности, имеют самые разные причины. При одних такое состояние вовсе не вызывает никаких опасений. При других болевые ощущения являются симптомом воспаления. Поэтому важно выяснить, почему болят яичники при беременности и потом уже решать, что делать.
Причины появления боли
Поскольку после оплодотворения яичники временно перестают работать, они находятся в состоянии покоя. По ходу увеличения матки в размерах все внутренние органы меняют привычную локализацию, яичники также смещаются вверх. Так что отдыхающие яичники, пока растет матка, вообще находятся несколько выше.
Боли в области, привычной для яичников, обычно вызваны натяжением связок, фиксирующих матку. Эти ощущения бесследно проходят после окончания беременности.
Более опасны болевые ощущения в других внутренних органах, которые женщины принимают за беспокоящие их яичники. Это может быть кишечник, аппендикс. Чаще всего это именно кишечник, в котором скапливаются каловые массы. Ведь запоры обычны для женщин, вынашивающих ребенка.
Боли в кишечнике возникают из-за неправильного питания. Если кушать каши, овощи, фрукты, то о запорах можно будет забыть. Вместе с ними исчезнут и распирающие боли в нижней боковой части живота.
Цистит может давать боли в мочеточниках, схожие с болями в яичниках. Участившееся из-за цистита мочеиспускание девушка может принять за частые позывы сходить в туалет по причине давления матки на мочевой пузырь. Стандартной боли во время мочеиспускания при цистите при беременности не чувствуется. Все это осложняет постановку точного диагноза. А если не остановить воспаление своевременно, инфекция поднимется выше и негативно скажется на состоянии почек.
Заболевания почек также дают тянущие боли, которые локализуются внизу живота. Обычно при таких проблемах назначают мочегонные травы. Заболевания желчного пузыря требуют госпитализации. Там уберут приступ, сделают все, чтобы он вновь не повторился.
Но нельзя исключать, что это действительно болит левый яичник при беременности либо правый. Ведь от воспалительных процессов в этих органах никто не застрахован. Обычно такие заболевания имеются до зачатия. Если не предпринять срочных мер, возможен выкидыш.
От аднексита и подобных заболеваний надо избавляться на этапе планирования. Если лечить воспаление при вынашивании плода, можно отрицательно повлиять на его здоровье. Ведь лекарства небезопасны.
Если болит правый яичник при беременности либо левый, надо исключить наличие кисты. Она в принципе безвредна. Однако если произойдет перекручивание, последствия могут быть непредсказуемыми.
Самая страшная причина – опухоль. Ее наличие покажет узи, поэтому надо пожаловаться врачу на свое состояние, чтобы он отправил на соответствующие обследования. При возникшем по ходу беременности новообразовании девушки постоянно находятся в стационаре. Нередко беременность приходится прервать, чтобы сохранить матери жизнь.
Иногда боль имеет психологическую подоплеку. Такое случается, когда девушка циклится на беременности. Если не придавать своему животу огромного значения, тогда все будет развиваться в пределах нормы. Подобные проблемы возникают у мнительных дамочек, которые придумывают себе различные заболевания, поэтому и начинают страдать от реальных болей.
В первые дни задержки боли в яичниках могут появиться при внематочной беременности. Поэтому, если месячные не пришли, а боли появились, нельзя медлить. Надо срочно идти на прием к гинекологу.
Нередко бывает, когда на такой неприятный симптом жалуются юные девушки, впервые ожидающие ребенка. Наблюдения показывают, что через некоторое время боли исчезают так же неожиданно, как и появились. Если наблюдается такая картина, говорят о гормональных причинах. Изменение гормонального фона может вполне спровоцировать боли.
Случаи, когда нельзя медлить
Если болят яичники при беременности на ранних сроках, обязательно об этом сообщают врачу на плановом осмотре. Но бывают ситуации, когда нельзя ждать следующего приема, лучше вызвать скорую помощь.
- Боли в яичнике резкие.
- Боли не проходят, идут то по нарастающей, то ослабевают.
- Все сопровождается кровянистыми выделениями.
- Есть выделения желтого либо зеленого цвета.
- Живот внизу окаменел.
- Внизу живота тяжесть.
- Боли в пояснице, «стреляющие» в копчик, в задний проход.
- Чувствуется сильная слабость, самочувствие плохое.
Боли после ЭКО
После Эко многие дамы ощущают боли в яичниках. С точки зрения репродуктологов, это норма. Ведь данные органы были подвержены стимуляции, которая, несомненно, является серьезной нагрузкой. Если поставлен диагноз поликистоз, то боли возникнут непременно.
Чтобы не нервничать лишний раз, расспросите врача обо всех возможных последствиях, чтобы знать, к чему быть готовой, какие предпринимать меры. При появлении неожиданных ощущений надо сразу сообщать о них врачу.
Особенности ощущений на ранних сроках
Нередко девушки ощущают нечто неприятное внизу живота. Но не стоит думать, что поражены яичники. Так сообщает о себе меняющийся организм. Во-первых, яйцеклетке надо прикрепиться к стенке матки. Этот процесс дает тянущие боли. Во-вторых, растягиваются мышцы, связки. Внутренние органы покидают привычное положение.
Иногда боли вообще возникают без видимых причин после долгого лежания в одной позе. Просто матка напряглась, ей было сложно находиться в таком положении. Поэтому при появлении болей нервничать сразу не стоит. Лучше побыстрее проконсультироваться со специалистом, сходить на узи, чтобы получить полную уверенность, что все хорошо.
goodmummy.ru
Неудачное ЭКО – раз, два, три, четыре, пять – как не отчаяться опять?
Не все пациентки успешно беременеют даже после нескольких попыток экстракорпорального оплодотворения (ЭКО). Это становится не только медицинской, но и психологической проблемой. Поэтому каждая супружеская пара перед проведением такой процедуры должна реалистично подходить к ее возможным результатам.
Частота развития отрицательного результата
Считается, если первое ЭКО неудачное, шансы на успех сохраняются в течение следующих двух попыток. Однако при четвертой и последующих попытках вероятность беременности снижается на 40% и составляет менее 5%. Если второе ЭКО, а тем более третье также оказались безуспешными, необходимо сменить протокол процедуры или воспользоваться другими возможностями, о которых рассказано ниже (процедуры ZIFT и GIFT).
Причины
Основные причины неудачного ЭКО:
- немолодой возраст матери;
- повышенный уровень фолликулостимулирующего гормона (ФСГ);
- отрицательная реакция на лекарственные препараты, принимаемые для улучшения фертильности;
- малое количество полученных яйцеклеток;
- промедление с проведением оплодотворения;
- малое количество полученных эмбрионов, доступных для пересадки;
- снижение качества эмбрионов, которое может возникнуть по самым разным причинам.
Иногда даже множественные попытки ЭКО заканчиваются неудачно по неизвестной причине.
Другие заболевания и состояния:
- хронический эндометрит;
- истончение стенки матки после многочисленных абортов или выскабливаний;
- гидросальпинкс;
- генетическая несовместимость родителей;
- диабет, патология щитовидной железы и других эндокринных органов, которые могли обостриться под влиянием гормональной подготовки к процедуре;
- ожирение как у матери, так и у отца;
- патология сперматозоидов (мужское бесплодие).
Если случилась неудача
При неудаче с ЭКО необходимо тесное сотрудничество с лечащим врачом. Только он может определить проблему и найти ее решение. Врач должен подробно проанализировать цикл процедуры и определить, есть ли какие-нибудь способы изменить его, чтобы добиться успеха в будущем. Иногда достаточно добавить 1-2 препарата для наступления беременности.
В это время необходимо наладить доверительные отношения со своим врачом. Только понимая, что с ней происходит, пациентка может улучшить шансы на успех лечения. Для этого ей необходимо найти специалиста, который ответит на все ее вопросы.
Следует понимать, что неудачное ЭКО – обычное явление. Примером служит факт, что при обычной половой жизни здоровых супругов вероятность беременности составляет не более 7% в месяц. Этот показатель значительно ниже, чем эффективность ЭКО.
Что необходимо проанализировать в первую очередь вместе со своим врачом:
- тип протокола, виды и дозировки лекарств, результаты анализов крови и УЗИ;
- характеристики скорости оплодотворения в лаборатории, развития эмбрионов, их криоконсервации;
- подбор новых технологий, например, использование новых лекарств или культивирование эмбриона до 5 суток;
- исключение эндометриоза, гидросальпинкса, полипов или миомы матки или лечение этих состояний;
- диагностика синдрома поликистозных яичников и соответствующая коррекция терапии.
Нужно понимать, что чаще всего в неудаче никто не виноват. Однако при отсутствии доверия к клинике, где проводилась первая попытка, лучше найти другую больницу.
Признаки неудачной попытки
После проведения ЭКО необходимо ожидание в течение 2 недель. После этого пациентка сдает анализ для определения уровня ХГЧ. Если показатель не повысился по сравнению с исходным, значит, процедура оказалась неудачным.
Признаки неудачного ЭКО до сдачи ХГЧ:
- отсутствуют какие-либо необычные симптомы, например: скачет температура, появляется озноб, плохое самочувствие;
- базальная температура остается на уровне до 37,2°;
- нет проявлений раннего токсикоза, прежде всего тошноты.
После неудачной попытки экстракорпорального оплодотворения большинству пациенток для выявления пропущенных патологических изменений в матке, которые могли стать причиной невынашивания, назначается гистероскопия. Иногда сразу в первый же цикл после нее делают повторную попытку, и это может способствовать наступлению желанной беременности.
Восстановление фертильности
Восстановление после неудачной процедуры занимает до 3 месяцев. При этом необходимо обращать внимание не только на физическое, но и на эмоциональное здоровье.
Факторы, которые помогают пережить стресс и быстрее восстановиться:
- психологические: беседа с медицинским психологом, аутотренинг, медитация;
- физиологические: сеансы иглоукалывания, массажа, регулярные физические упражнения;
- биохимические: бальнеопроцедуры, лечебные грязи, банные процедуры, плавание, закаливание, умеренный загар;
- физические: прием успокаивающих лекарственных трав.
Чтобы быстрее восстановить организм, рекомендуется:
- помощь психолога центра репродуктивных технологий;
- налаживание отношений с супругом, так как попытки забеременеть не должны превращаться в самоцель для женщины;
- полноценное питание, достаточный сон;
- общение с близкими людьми.
В некоторых случаях у женщины развивается тяжелая депрессия – появляются мысли о собственной никчемности, наступает апатия, плаксивость, постоянно угнетенное состояние, исчезает желание жить, работать, даже вставать с постели. В этом случае необходима помощь психиатра и прием лекарственных препаратов.
Когда можно повторить попытку?
Это зависит от индивидуального состояния пациентки. Она вновь должна собраться с духом, пройти все обследования и анализы, вылечить имеющиеся заболевания. Обычно повторный протокол назначают через 3 месяца. Количество попыток практически не ограничено, некоторые женщины беременеют только после 6 – 8-й процедуры.
В некоторых случаях криоперенос после неудачного ЭКО делают уже через один менструальный цикл, то есть когда завершится первая и вторая менструации. При этом время, необходимое на процедуру, сокращается, так как уже имеются замороженные эмбрионы, полученные при первой попытке. Поэтому не проводится стимуляция овуляции, извлечение яйцеклеток, их оплодотворение и культивирование. При этом качество эмбрионов не страдает.
Криопротокол может быть дополнен гормональной терапией для поддержания процесса имплантации эмбриона в эндометрий, но лекарства обычно назначаются лишь при эндокринной форме женского бесплодия.
Чтобы воспользоваться такой возможностью, необходимо сразу после неудачи первого ЭКО пройти полное обследование, выяснить и устранить причину патологии. В этом случае есть вероятность наступления беременности со второй попытки без лишней гормональной нагрузки на организм.
Менструальный цикл и беременность
Можно ли забеременеть естественным путем после неудачной попытки?
Да, это возможно. После того как был получен отрицательный результат исследования ХГЧ, женщина прекращает прием гормональных препаратов.
Когда начинаются месячные?
Обычно менструация приходит в первые 10 дней после отмены гормонов. Если кровянистые выделения появились буквально в первые дни после ЭКО, необходимо сразу обратиться к врачу. Это может быть признаком прерывания наступившей беременности или синдрома гиперстимуляции яичников.
Задержка месячных после неудачного ЭКО может быть вызвана развившимся заболеванием. Для выяснения причин следует обратиться к врачу и сделать УЗИ.
Случается, что после неудачной попытки болит грудь. Это нормально. Так организм реагирует на значительные гормональные изменения, происходящие в этот период. После восстановления цикла подобные симптомы должны исчезнуть.
Первая менструация может быть обильной и длительной (до 10 дней), иногда возникают умеренные боли. Скудные месячные в этот период нередко являются признаком патологии эндометрия или нарушения гормонального фона. Овуляция наступает через 12-14 дней от начала месячных, иногда позднее. В это время возможно наступление естественной беременности. Если этого не случилось, последующие менструальные кровотечения должны быть обычными для пациентки.
Примерно в трети случаев после неудачи на ЭКО возникает естественная беременность. Она связана с диагностикой и лечением возможных заболеваний пары, улучшением гормонального фона, более хорошей подготовкой эндометрия. При этом примерно через 3-4 недели после первой менструации возникают начальные признаки – тошнота, плохое самочувствие, иногда болит низ живота. В случае если такие боли становятся сильнее, сопровождаются выделениями крови из влагалища, нужно срочно обратиться к врачу. Такие симптомы могут быть признаком выкидыша на раннем сроке. Боли в животе могут возникать и раньше указанного срока. Они также требуют консультации гинеколога или репродуктолога для исключения синдрома гиперстимуляции яичников.
Физиологическая беременность после неудачного ЭКО развивается нормально. Женщина должна регулярно наблюдаться у врача. Рожать она может естественным путем.
Медицинские пути решения проблемы
У всех пар, столкнувшихся с такой ситуацией, появляется вопрос – что делать дальше?
Обычно паре предлагают сделать еще одну попытку. Как подготовиться к следующей процедуре ЭКО:
Повторная диагностика
Проводят повторные диагностические исследования, если предыдущие результаты были получены более года назад:
- Определяют уровень антиспермальных и антифосфолипидных антител. Антифосфолипидные антитела препятствуют нормальному маточному кровотоку и имплантации эмбриона. Положительные антиспермальные антитела повреждают эмбрион сразу после имплантации, когда женщина даже не знает о том, что ей удалось забеременеть.
- Исследуют уровень волчаночного коагулянта, антител к ХГЧ, проводят посев содержимого эндометрия на питательную среду для выявления возможных возбудителей хронического эндометрита.
- Назначают гистеросальпингографию для исключения скопления жидкости в трубах (гидросальпинкса). Она может попадать в матку и быть токсином для внедренного эмбриона.
- Проводят УЗИ матки с заполнением ее полости стерильным раствором (гидросонография) для исключения миомы или полипов.
- При необходимости назначают допплерографию сосудов матки и органов малого таза, исключают варикозное расширение вен в этой области.
Стимуляция яичников
Убеждаются в максимальной стимуляции яичников, возможной для пациентки в ее возрасте. Любая клиника старается избежать синдрома гиперстимуляции яичников. При этой патологии яичники увеличиваются и выделяют в брюшную полость большое количество жидкости, что может быть опасно для жизни.
Хотя этот риск нужно воспринимать очень серьезно, уменьшение количества гормональных препаратов ниже безопасного уровня приводит к снижению нормальной стимуляции образования яйцеклеток в фолликулах, уменьшению их количества, ухудшению качества полученной яйцеклетки, а затем и эмбриона и к снижению частоты успеха повторного ЭКО. При снижении медикаментозной стимуляции яичников количество яйцеклеток может не уменьшаться, но каждая из них получает меньшее гормональное воздействие, что приводит к ее недоразвитию.
Поиск другой клиники
Неудачные попытки ЭКО – причина для поиска другой клиники, в которой применяются иные программы искусственного оплодотворения. Таких протоколов несколько, и в каждом из медицинских центров обычно придерживаются какого-то одного. Если он не подействовал, необходимо собрать больше информации о других репродуктивных центрах.
Применение вспомогательных методов
Для повышения эффективности ЭКО могут быть использованы вспомогательные методы:
- «Вспомогательный хетчинг» — нанесение микроскопического отверстия в стенке эмбриона, чтобы помочь ему «вылупиться» перед имплантацией в матке.
- Ко-культивирование, то есть совместное развитие эмбриона с эндометриальными клетками, полученными из маточной стенки.
- Преимплантационная генетическая диагностика, при которой из 3-х дневного эмбриона забирается 1 клетка, которая подвергается хромосомному анализу.
- Профилактическое удаление маточной трубы при крупном гидросальпинксе.
- Продление культивирования «в пробирке» до 5 дней, до формирования уже не зиготы, а более крупного образования – бластоцисты.
- Добавление в протокол гормональной терапии соматотропного гормона, необходимого для полного созревания яйцеклетки, чаще всего у молодых пациенток с большим количеством получаемых яйцеклеток или у женщин старше 38 лет.
Применение аналоговых технологий
Как повысить шансы на успех повторных попыток? Если были учтены все возможные факторы, но беременность так и не наступила, можно применить другие технологии:
- Использование донорской яйцеклетки, взятой у другой женщины.
- ZIFT – процедура, при которой собственные яйцеклетки извлекаются и оплодотворяются так же, как при ЭКО, но после этого они не инкубируются, а в течение первых 2 суток переносятся в маточную трубу посредством лапароскопии.
- GIFT – процедура, при которой яйцеклетки получают либо путем трансвагинальной аспирации (отсасывания, либо при лапароскопии, сразу смешиваются со спермой и немедленно помещаются в маточную трубу.
Технологии ZIFT и GIFT позволяют оплодотворенной яйцеклетке сразу попасть в физиологичную для нее среду – маточную трубу. В результате происходит более гармоничное развитие эмбриона, влияние на него полезных факторов, содержащихся в трубах, «самостоятельный выбор» места и времени для имплантации в матке. Это увеличивает вероятность наступления беременности с 5% до 40%.
ginekolog-i-ya.ru