Абсцесс яичника
Абсцесс Яичников — Гнойное Поражение Яичников
Среди множества гинекологических патологий одно из первых мест занимают воспалительные заболевания половых органов. С такими проблемами в женскую консультацию обращается примерно 70% представительниц слабого пола. Из всех разновидностей воспалительных процессов очень часто у женщин наблюдается такое гнойное образование, как абсцесс яичников. Факторами развития этого воспаления являются снижение иммунитета, неблагоприятная экологическая обстановка, беспорядочные половые контакты.
Основная опасность данной патологии заключается в том, что нередко заболевание протекает в скрытой форме. Женщина чувствует, что у нее что-то не в порядке, но подчас не придает этому большого значения в надежде на скорое самостоятельное выздоровление. Многие игнорируют посещение врача-гинеколога, поэтому процент болеющих воспалениями половых органов, возможно, значительно больше.
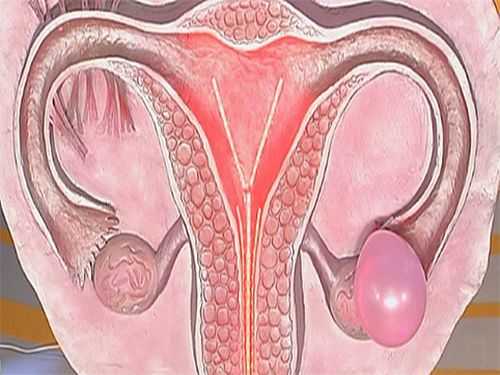
По мнению гинекологов, абсцесс начинается из-за разрыва фолликула, либо желтого тела, в результате чего возникает гнойное воспаление маточных труб. Как правило, причинами воспалительного процесса являются последствия аборта или хирургического вмешательства. Первоначально размеры абсцесса довольно незначительны, но в процессе развития заболевания гнойное образование захватывает прилегающие области – угол матки, сальник, близлежащий участок кишки и, конечно, яичник.
При неоказании своевременной медицинской помощи последствия могут быть весьма плачевны. Воспалительный процесс будет расширяться, затрагивать другие органы и может привести к перитониту. Обычно абсцесс бывает односторонним. Однако в случае значительного снижения иммунитета и наличия вирулентной инфекции воспалительный процесс имеет свойство распространяться вглубь яичника. При этом образуется гнойный мешок, который постепенно разрастается. Болезнетворные бактерии уничтожают перегородку, разделяющую яичник и маточную трубу. Она буквально растворяется. В результате происходит слияние гнойных полостей маточной трубы и яичника. Область воспаления становится внушительных размеров, начинается тубоовариальный абсцесс, который переходит в тяжелое хроническое заболевание под названием оофорит.
Чаще всего абсцесс, или гнойное поражение яичника, встречается у женщин молодого репродуктивного возраста. Симптомы заболевания могут проявиться в течение двух недель (иногда уже на 3-й день) после хирургического аборта или операции на органах малого таза. Основной симптом абсцесса – это болевые ощущения в области живота. Сначала боли имеют ноющий характер, затем постепенно усиливаются. Случается, что женщина сразу испытывает острую сильную боль. Это является показателем того, что болезнь запущена и назревает разрыв абсцесса.
Боли в животе – главный настораживающий признак возникновения абсцесса. Остальные проявления нездоровья выражены минимально. Одни женщины жалуются на общее недомогание, другие на повышение температуры тела, озноб, потерю аппетита. Иногда плохое самочувствие сопровождается сильным сердцебиением – тахикардией. Необходимо отметить, что такие проявления, как тошнота и рвота, для данного заболевания не характерны. Они возникают только при осложнении абсцесса – перитоните.
При первых признаках заболевания необходимо немедленно обращаться к врачу. В зависимости от степени протекания воспалительного процесса исследование живота пострадавшей женщины дает различные результаты. В частности, при начальной фазе протекания болезни боль локализуется в одном из нижних отделов живота. Если абсцесс находится в уже запущенном состоянии, боль пальпируется по всему животу. Со всей своей неизбежностью начинают проявляться признаки перитонита. Иногда врач может нащупать опухолевое новообразование.
Для лечения данной патологии применяют лапаротомию (метод вскрытия брюшной полости) и прием антибиотиков (гентамицин, клиндамицин, хлорамфеникол и др.). Использование только антибиотиков противопоказано, поскольку может произойти вскрытие абсцесса непосредственно в брюшную полость. При лапаротомии удаляются, как правило, пораженные придатки. По поводу удаления матки решение принимает врач в индивидуальном порядке.
Абсцесс яичников обычно лечится успешно, но сохранение репродуктивной функции женщины становится крайне ограниченным. Берегите себя!
www.ja-zdorov.ru
Абсцесс яичника: что это, симптомы, причины, лечение
Абсцесс яичника – это полость (образование), в которой содержится гной. Возникает после разрыва фолликула, при этом соседние органы также подвергаются реактивным изменениям. Гнойник сливается с другими новообразованиями и вырастает до больших размеров.
Опасная особенность абсцесса яичников – это скрытая форма течения болезни. Развитие воспаления в организме не проявляет признаков, по которым можно самостоятельно определить наличие патологии. Но женская интуиция довольно хорошо развита и может ощущать, что организм имеет проблемы. Придавать этому значение женщина не будет, надеясь, что скоро чувство «тревоги» самостоятельно исчезнет.
Диагностика заболевания
Чтобы лечащий врач смог поставить точный диагноз и определить истинную причину развития абсцесса яичников, следует пройти обследование и провести диагностические мероприятия. Перед началом осмотра гинеколог опрашивает пациентку с целью установления основных симптомов, времени их начала, определения интенсивности и основных характеристик воспаления. Пациентка обязана уведомить врача о ранее проведенных хирургических операциях и наличии острых либо хронических заболеваниях. Специалистом проводится подсчет регулярности менструального цикла.
Важно! Если месячные сопровождаются болезненным дискомфортом внизу живота, обязательно сообщите об этом врачу!
Следующий этап обследования – осмотр гинекологом. Проводится пальпация влагалища и шейки матки, производится забор материалов для выполнения анализов. При наличии абсцесса у женщины:
- слизистая оболочка влагалища раздражена и имеет покраснения;
- на внутренних стенках влагалища видны язвенные образования небольших размеров;
- видимая часть шейки матки болезненна и имеет отечный вид;
- задним сводом влагалища производятся выделения пенистой либо гнойной консистенции;
- при мануальной пальпации прощупываются увеличенные и болезненные яичники.
Третий этап диагностирования гнойного образования в придатках представляет собой ультразвуковое исследование органов малого таза. Если в организме произошли патологические изменения, то на УЗИ будет выявлено:
- увеличенные в размере яичники;
- воспаление матки;
- утолщение, временная непроходимость маточных труб.
Причины абсцесса
Наиболее распространенные причины развития гнойного образования яичника:
- половые инфекции: сифилис, хламидиоз, гонорея, микоплазмоз;
- поражение детородного органа вирусным заболеванием — СПИД, гепатит, генитальный герпес;
- заболевание органов малого таза (в частности маточных труб) генитальным туберкулезом – вторичное заражение. Возникает при зараженных туберкулезом легких или кишечника;
- повреждение (в результате вторжения в полость инородного предмета) матки и маточных труб;
- развитие воспалительного процесса соседних с яичником органов.
Абсцесс придатка возникает в результате нарушений, проявившихся во время процедуры оперативного вмешательства в органы малого таза. Симптомы возникают на протяжении первых двух недель. Пациентка может ощущать послеоперационную боль 2 дня после вмешательства. О развитии гнойной полости будут свидетельствовать приступы, которые не угасают, а усиливаются. Известно много случаев возникновения воспаления у беременных женщин, при этом считается, что заболевание образовалось без причин.
Благоприятными условиями для развития заболевания считаются низкий уровень иммунной защиты организма, плохое состояние экологии района, в котором живет женщина.
Симптомы заболевания
Общие симптомы абсцесса яичника:
- болевые ощущения в нижней части живота разной интенсивности: колющие, режущие, резкие, тупые или вялопротекающие;
- усиление симптомов с течением времени. Первые 1-2 недели — боль односторонняя, вялотекущая, появляется редко. Позже – резкая колющая, затем – беспрерывная ноющая;
- лихорадка, головокружение, повышенная температура тела около 40 градусов в случае длительного течения острой формы абсцесса. При хроническом течении заболевания температура останется в норме;
- нарушение менструального цикла;
- мажущие выделения из половых путей.
В случае длительного течения острой формы гнойного процесса в яичниках возможен разрыв абсцесса. Боль будет не односторонней, а ощущаться по всей брюшной области. При осмотре гинеколог может прощупать опухолевое образование. У некоторых женщин оно имеет маленькие размеры и не обнаруживается при пальпации. В среднем, очаг воспаления может быть диаметром до 10 см. Часто гнойное новообразование образуется с правой стороны, может прилегать к стенке влагалища и боковой стороне матки.
Лечение
Из-за большой вероятности разрыва абсцесса яичника и выброса содержимого в брюшную полость, что может вызвать смертельный исход, терапия одними антибиотиками запрещена. Для нейтрализации флоры, которая способствует развитию воспалительного процесса в организме, специалисты назначают такие препараты: 
- Пенициллин.
- Гентамицин.
- Хлорамфеникол.
- Клиндамицин.
Действенным средством для лечения абсцесса яичников, который неоднократно доказал свою эффективность, является Доксициклин. Препарат способствует снижению гнойного процесса путем блокирования синтеза белков микроорганизмов, которые являются патогенными, т. е. блокирует развитие воспаления. Лекарство существует уже длительное время и имеет широкий спектр действия, привлекая своей универсальностью.
Совместно с антибактериальными препаратами обязательно назначается удаление абсцесса яичника или дренирование брюшной полости. В тяжелых случаях нужно оперировать и придатки, пораженные гнойным процессом.
oyaichnikah.ru
Абсцесс яичника
Абсцесс яичника (abscessus ovarii). В большинстве случаев возникает вследствие гнойного воспаления маточных труб, чаще всего - в период разрыва фолликула или жёлтого тела.
Вначале размеры абсцесса незначительны, но при этом появляются реактивные изменения со стороны окружающих его органов и брюшины, в результате чего образуется конгломерат, в состав которого, кроме яичника, могут входить труба, угол матки и даже сальник и прилегающие участки кишки.
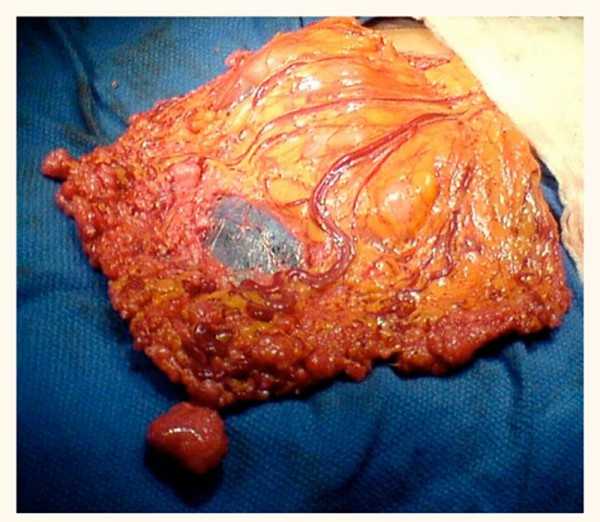
При нарастании воспаления возникает гнойник, сливающийся с аналогичными абсцессами и достигающий иногда больших размеров. Абсцессы яичника преимущественно односторонние.
В случаях вирулентной инфекции и ослабления организма, абсцесс распространяется в глубь яичника, который представляет собой гнойный мешок, и при прогрессировании процесса в яичнике и трубе разделяющая их перегородка расплавляется, в результате чего обе гнойные полости сливаются, образуя тубоовариальный абсцесс, достигающий иногда значительных размеров. В большинстве случаев острое воспаление переходит в хроническое - оофорит.
КЛИНИКА. Характерно острое начало. Внезапно повышается до 39-40 С температура, появляются озноб, обильный пот, вначале резкая, затем пульсирующая боль внизу живота, нередко - задержка стула и нарушение мочеиспускания, прогрессируют явления общей интоксикации.
Весьма характерны лейкоцитоз (20 • 109/л) со сдвигом лейкоцитарной формулы влево, повышение СОЭ; возможна анемия. Вследствие мелкокистозного перерождения яичников, обусловленного оофоритом, нарушается их деятельность, что отрицательно сказывается не только на менструальной функции (чаще гипоменструальный синдром, иногда гиперполименорея), но и на детородной.
www.uaua.info
Тубоовариальный абсцесс – тяжелое осложнение воспалительных процессов в малом тазу
Воспалительные процессы в малом тазу – основная причина обращения к гинекологу. Тубоовариальный абсцесс – это одна из самых тяжелых разновидностей этой патологии. Он встречается в 15% случаев всех воспалительных заболеваний таза у женщин.
Причины и механизм развития
В группе риска развития патологии находятся молодые женщины, имеющие инфекционные заболевания половых путей.
Причины образования тубоовариального абсцесса:
- осложнение острого или хронического сальпингоофорита, особенно на фоне снижения иммунитета;
- последствия неправильно выполненной операции при гнойном процессе в придатках;
- воспалительные заболевания кишечника с передачей возбудителя по кровеносным сосудам.
В некоторых случаях гнойное образование возникает первично, на фоне здоровых придатков. Воспаление преимущественно распространяется восходящим путем от матки к трубам. Яичники обычно хорошо защищены от поражения, но при выраженной патогенности микрофлоры и угнетении защитных сил в воспалительный процесс вовлекаются и они, а также окружающие ткани.
Обычно на фоне длительного хронического аднексита вокруг придатков образуются многочисленные спайки. В образовавшихся полостях затруднены процессы естественной иммунной защиты, создаются благоприятные условия для попадания микробов. В результате образуется ограниченное образование с гнойным содержимым – абсцесс. Патология склонна к хроническому течению, поэтому при неэффективности стартового лечения антибиотиками необходима хирургическое вмешательство.
Как правило, такое состояние вызывает сочетание микроорганизмов, как аэробов, так и анаэробов. Это является одной из причин трудностей в его лечении. Наиболее типичные возбудители – кишечная палочка, стрептококки, бактероиды, превотелла, актиномицеты. Нередко тубоовариальный абсцесс развивается на фоне гонореи и хламидиоза.
Основные факторы риска:
- беспорядочные половые связи, большое число сексуальных партнеров;
- наличие в анамнезе воспалительных заболеваний придатков или матки.
Клинические признаки
Типичные симптомы тубоовариального абсцесса:
- внезапное появление болей внизу живота;
- лихорадка и озноб;
- болезненное мочеиспускание;
- влагалищные выделения.
Реже наблюдаются тошнота, рвота и вагинальное кровотечение. Однако такие признаки могут быть и при других воспалительных процессах. Для тубоовариального абсцесса наиболее характерна приступообразная интенсивная односторонняя боль с тошнотой и рвотой. При разрыве гнойника появляются признаки «острого живота» и сепсиса.
Дифференциальная диагностика проводится с такими заболеваниями:
- пищеварительная система: аппендицит, холецистит, дивертикулит, гастроэнтерит, колит;
- гинекологические органы: сальпингоофорит, перекрут или разрыв кисты яичника, внематочная беременность, септический аборт;
- мочевыделительная система: цистит, пиелонефрит, уретрит.
При осмотре пациентки отмечаются такие объективные симптомы:
- слизисто-гнойные выделения из цервикального канала;
- острая болезненность при смещении шейки, матки или придатков;
- болезненное образование справа или слева в нижнем отделе живота.
Осложнения
Самое опасное осложнение тубоовариального абсцесса – его разрыв. Это осложнение следует заподозрить, если имеются признаки перитонита, «острого живота» и септического шока с резким снижением артериального давления и внезапным ухудшением общего состояния.
Разрыв возможен на фоне проводимой антибиотикотерапии, в этом случае необходима экстренная операция. Пораженную маточную трубу удаляют, брюшную полость дренируют.
При отсутствии своевременной операции возможно образование межкишечных абсцессов, а также сообщений – свищей – между органами половой системы, кишечником и мочевым пузырем.
В перспективе возможны такие осложнения:
Диагностика
После первоначальной оценки состояния пациентки назначаются анализы крови, мочи, трансвагинальное УЗИ и/или компьютерная томография брюшной полости и малого таза.
Обязательно проводится тест на беременность. Если он положительный, определяется уровень ХГЧ в крови.
В анализах крови выявляется лейкоцитоз со сдвигом формулы влево. Если у пациентки есть лихорадка или нестабильность показателей пульса и давления, берется анализ крови и мочи для выявления микробного возбудителя. Кроме того, назначаются исследования на хламидиоз и гонорею (обычно это мазки, которые берутся во время гинекологического осмотра).
Все женщины с тубоовариальным абсцессом должны быть обследованы для диагностики ВИЧ-инфекции.
При УЗИ определяются утолщение стенки трубы более 5 мм, округлое многокамерное образование в области придатков с признаками воспаления. УЗИ позволяет различить тубоовариальный абсцесс и пиосальпинкс: в первом случае гной скапливается в очаге за пределами трубы, а во втором – внутри нее.
Компьютерная томография предпочтительнее в случаях, когда надо исключить заболевания других органов. Рассматриваемая патология при этом исследовании выглядит как толстостенное образование рядом с придатком, часто многокамерное.
При нестабильном состоянии больной, признаках разрыва абсцесса — показана немедленная лапароскопия, а в некоторых случаях лапаротомия. Эти хирургические методы также необходимы, если данная клиническая картина возникает у женщин постменопаузального возраста. Чаще всего она связана не с воспалением, а со злокачественной опухолью.
Лечение
Больной необходим покой, желателен постельный режим до стихания острых признаков, в течение 2-3 дней. Для облегчения боли можно использовать НПВС, причем довольно хорошие результаты достигаются при использовании этих препаратов в форме ректальных свечей:
- Кеторолак (с выраженным обезболивающим действием);
- Амелотекс;
- Вольтарен;
- Диклак;
- Дикловит;
- Диклофенак;
- Кетонал;
- Кетопрофен;
- Мелоксикам;
- Мовалис;
- Наклофен;
- Оки;
- Флексен.
При подозрении на это заболевание пациентку госпитализируют. Лечение тубоовариального абсцесса может быть консервативным с применением антибиотиков и других лекарств и хирургическим.

Применяемые антибиотики при тубоовариальном абсцессе
Медикаментозная терапия назначается в таких случаях:
- стабильность показателей давления и пульса;
- размер абсцесса менее 9 см;
- детородный возраст больной;
- хорошие результаты начатой антибактериальной терапии.
Обойтись без операции можно у 75% больных. Ключ к успешному лечению – правильный выбор антибиотика. Сейчас рекомендуется внутривенное введение:
- Цефокситина и Доксициклина;
- Ампициллина, Клиндамицина и Гентамицина;
- Ампициллина/Сульбактама и Доксициклина.
Если через 48-72 часа после начала применения антибиотиков состояние больной не улучшается, повышается температура, нарастает лейкоцитоз, рассматривается возможность дренирования абсцесса.
Операция при тубоовариальном абсцессе заключается в удалении гнойника, дренировании брюшной полости и промывании ее растворами антибиотиков. Она может быть выполнена путем лапароскопии, лапаротомии или чрескожно, путем прокола абсцесса под контролем рентгенологического или томографического исследования.
Чрескожное дренирование – малоинвазивная процедура, которая выполняется при стабильном состоянии пациентки. Прокол осуществляется через брюшную стенку, влагалище, прямую кишку или в ягодичной области. Содержимое гнойника отсасывается, а место его расположения хорошо промывается антимикробными растворами.
При тяжелом состоянии проводится операция. Гнойник удаляется, нередко приходится проводить и иссечение придатка с пораженной стороны. Удаление матки не требуется. Нередко применяется лапароскопическое вмешательство, преимуществами которого является отсутствие крупного разреза брюшной стенки, низкая вероятность формирования послеоперационных спаек, быстрый восстановительный период. Лапароскопия используется при давности болезни до 3 недель. Если же имеется осумкованный гнойник с толстыми стенками и длительным хроническим течением – необходима лапаротомия.
Экстирпация матки с придатками выполняется только в самых тяжелых случаях:
- множественные поражения, свищи, двухсторонний тубоовариальный абсцесс;
- сепсис, разлитой перитонит;
- эндометрит, а по показаниям – миома матки, эндометриоз, цервикальная интранеоплазия (предрак шейки), диагностированные ранее.
После операции продолжается использование антибиотиков. Назначается внутривенное введение растворов для дезинтоксикации, лекарства, улучшающие работу печени, моторику кишечника. Проводится коррекция постгеморрагической анемии, иммунодефицита.
При хорошем эффекте антибиотикотерапии длительность госпитализации составляет 4-5 дней. При необходимости хирургического вмешательства этот срок увеличивается до 10-14 дней. Пациентка готова к выписке, если у нее исчезли тазовые боли, уменьшилось количество лейкоцитов и размер абсцесса, и она способна самостоятельно принимать антибиотики в домашних условиях.
Общая длительность приема антибиотиков в стационаре и дома составляет 2 недели. Амбулаторно рекомендуются схемы, содержащие Амоксициллина клавуланат или комбинацию Офлоксацина и Метронидазола. Затем женщина посещает врача для контрольного осмотра. До завершения курса лечения ей рекомендуется отказаться от половых контактов или использовать презервативы. Повторный осмотр проводится через 3-6 месяцев после выздоровления.
Прогноз и профилактика
При правильном и своевременном лечении заболевания у большинства женщин удается сохранить нормальную функцию яичников и матки. Способность к последующему деторождению возможна у 70-90% больных.
Для профилактики тубоовариального абсцесса необходимо учитывать основные причины и факторы риска его развития. Поэтому необходимо избегать незащищенных половых связей с разными партнерами. Имеет значение и повышение сопротивляемости организма инфекциям: отказ от курения и чрезмерного употребления алкоголя, физическая активность, богатая витаминами пища.
Кроме того, необходимо обследование и лечение всех половых партнеров, которые были у пациентки за последние 2 месяца до появления симптомов; если же в течение этого времени сексуальных контактов у нее не было, нужно обследовать последнего из них. Это необходимо для диагностики венерических инфекций для предотвращения повторного заражения.
ginekolog-i-ya.ru