Гранулезоклеточный рак яичников
Гранулезоклеточная опухоль яичника: симптомы и варианты лечения
Гранулезоклеточная опухоль яичника относится к новообразованиям неэпителиального характера, которые локализуются в данном органе. Она образовывается из клеток гранулеза фолликулов, но может также появляться из эмбриональных частиц гранулезных клеток, которые с фолликулами не связаны.
Чаще всего такой вид новообразований встречается у женщин старше 40 лет, но изредка наблюдаются у девочек-подростков (в период полового созревания). На долю данных опухолей среди всех злокачественных новообразований полового тяжа отводится около 3% случаев.
Внимание! Заболевание может представлять серьезную опасность для организма и требует срочного лечения в специализированных клиниках, причем лучшие результаты терапии отмечены в Израиле.
Особенности и виды опухолевых новообразований
Как развивается патология
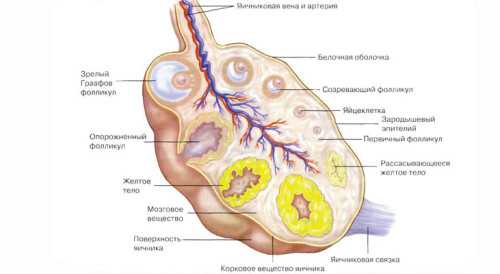
Гранулезоклеточная опухоль в большинстве случаев односторонняя (поражение затрагивает один из двух яичников). Она может иметь как гладкую поверхность, так и бугристую, в диаметре варьируется от 10 до 23 см. В строении патологического новообразования присутствуют мелкие мономорфные клетки с темным ядром и тонкой цитоплазмой, за счет чего они сливаются с межуточной жидкостью. При разрезе опухоли нередко отмечается наличие кровоизлияний.
Главная особенность – гормонопродуцирование (эти опухоли вырабатывают эстроген, реже стероидные гормоны и андрогены). Новообразования такого вида разделяют на два типа, каждый из которых отличается своей симптоматикой. Бывает тип:
Гранулезоклеточная опухоль взрослого типа (сокращенно – ГКОВТ) является наиболее распространенной, на ее долю отводится около 95% случаев. Чаще всего она диагностируется у женщин 45-60 лет (перед менопаузой и в ее период). Данный тип сопровождают гиперпластические процессы в эндометрии (их также называют признаками омоложения), но к ним добавляется и ряд неприятных симптомов, причиняющих дискомфорт и нарушающих качество жизни.
Читайте также: Дисгерминома яичника
На ювенильный тип (сокращенно – ГКОЮТ) отводится не более 5% случаев. Такая опухоль диагностируется у подростков и молодых женщин и сопровождается признаками раннего полового созревания. Отличается самыми благоприятными прогнозами на лечение, после которого исчезает и симптоматика процесса.
Относится рассматриваемая патология к образованиям, имеющим низкую степень злокачественности. При этом не стоит забывать, что существует промежуточная степень злокачественности гранулезоклеточной опухоли и такая стадия называется переходным периодом дифференцировки. Далее в 20% случаев наблюдается перерождение новообразования в злокачественное, метастазирующее на органы брюшной полости, в печень, нарушая их функционирование.
Причины появления патологических новообразований
На сегодняшний день так и не установлена точная причина появления в яичниках гранулезоклеточной опухоли, эта тема остается под активным изучением. Между тем медики не исключают опасное влияние некоторых факторов, благоприятствующих развитию недуга. К ним относят:
- генетическую склонность к опухолевым заболеваниям;
- низкий иммунитет;
- вирусы;
- воспалительные процессы в органе.
Признаки, характерные онкологическому процессу
Симптомы гранулезоклеточной опухоли яичника в большинстве случаев зависят от типа новообразования (взрослый или ювенильный) и для каждой возрастной группы характерны свои признаки.
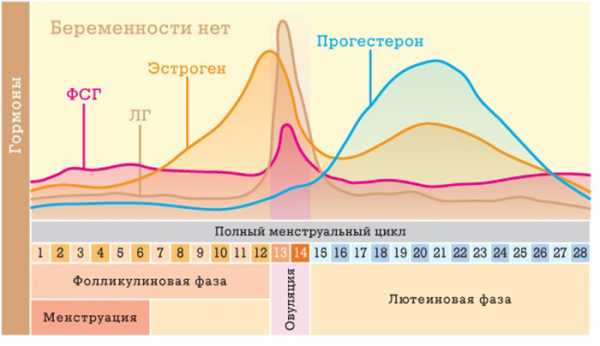
Общее в клинической картине всех пациентов – это жалобы на нарушение менструального цикла (длительное отсутствие месячных, непостоянный период цикла, разные интенсивности выделений (чрезмерно обильные и скудные), появление кровяных выделений между месячными).
Для гранулезоклеточной опухоли взрослой женщины свойственны гиперпластические процессы в эндометрии, благодаря которым пациентки выглядят несколько моложе своего возраста. При этом происходит увеличение яичников, и могут образоваться полипы. Появляются болевые ощущения в животе разного характера и интенсивности (они бывают острыми, тупыми). Может наблюдаться метеоризм, нарушение дефекации и проблемы с мочеиспусканием, нередко развивается асцит, в некоторых случаях – плеврит. У тех женщин, у которых уже наступила менопауза, неожиданно возникают маточные кровотечения.
Читайте также: Асцит при раке яичников на 3 стадии: сколько живут
При ювенильном типе главный признак – раннее половое созревание, которое проявляется в ускоренном формировании и увеличении молочных желез, преждевременном появлении на лобковой зоне и в подмышечных впадинах волосяного покрова. Наблюдается гипертрофия клитора.
Общим признаком может служить ухудшение самочувствия, анемия, слабость, боли в животе (часто отдающие в поясницу).
Как диагностируется данная патология
Диагностика гранулезоклеточной опухоли в яичнике включает в себя первичный гинекологический осмотр, на основании которого врачом могут быть назначены:
- эхография (трансвагинальная);
- трансабдоминальное УЗИ;
- КТ;
- гистероскопия;
- лабораторные тесты.
Какие способы терапии применимы
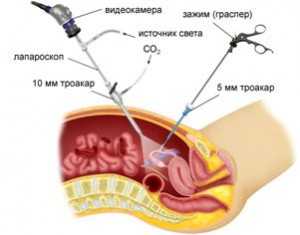
Операция лапароскопическим методом
Лечение гранулезоклеточной опухоли в Израиле, как правило, основывается на проведении хирургического вмешательства, объем которого зависит от стадии развития патологии, размера новообразования, степени его злокачественности. При этом обязательно учитывается возраст пациентки и общее состояние ее организма.
Характерным для израильских клиник является то, что современное оснащение позволяет провести операцию лапароскопическим способом или прибегнуть к помощи робота. Такие вмешательства самые безопасные и малотравматичные, позволяют избежать многих осложнений, поэтому пациентки быстрее восстанавливаются после операции. Кроме того, есть реальная возможность сохранить детородную функцию женщине.
Чтобы улучшить прогноз при гранулезоклеточной опухоли яичника и исключить рецидивы процесса, операцию дополняют курсом лучевой терапии. Кроме того, излучение необходимо для борьбы с метастазами, которые распространились на другие органы.
Еще одним эффективным методом лечения гранулезоклеточной опухоли яичника взрослого типа является химиотерапия, дополняющая хирургическое вмешательство. Она может быть проведена как до, так и после операции. В израильских клиниках практикуют комбинирование применяемых препаратов, что повышает шанс полного выздоровления и предупреждает рецидив.
oncology24.ru
Гранулезоклеточная опухоль: описание, симптомы, лечение
Опухолевые образования – один из самых распространенных диагнозов, поражающих внутренние органы в зависимости от природы происхождения, это могут быть как злокачественные, раковые патологии, так и доброкачественные аномалии.
В первом случае – этого недуги, несущие их обладателям смертельную опасность, во втором – их течение напрямую несвязанно с риском для жизни. Однако игнорировать такие опухоли не стоит, поскольку всегда есть риск их мутации в рак.
Гранулезоклеточная опухоль – разновидность доброкачественного новообразования, формирующаяся в отделах яичника и являющаяся гетерогенной формой заболеваний, состоящих из эпителиальных, герминогенных и патологий стромы тяжа, локализующихся в мочеполовых железах.
Пораженные гранулезом ткани играют ведущую роль в росте раковых клеток. Мутирующие фрагменты, являющиеся основным провокатором развития патологии, способы довольно длительный отрезок времени характеризоваться доброкачественностью и латентностью.
При этом при стечении определенных обстоятельств, в частности развитии онтогенеза, вполне реально перетекание их в раковую опухоль.
Увеличение тератомы в диаметре происходит довольно медленно – процессы локализации могут растянуться на годы. Однако, впоследствии, когда заболевание начинает активно прогрессировать, на фоне отсутствия лечения метастазы очень быстро прорастают в соседние органы и системы жизнедеятельности организма.
И хотя такие явления скорее характерны для последних этапов течения недуга, воспалительные процессы, которые в любой момент могут произойти – непредсказуемы.
Согласно статистике, процесс озлокачествлевания гранулезоклеточных тканей случается только у 9% пациенток, в основном в период менопаузы.
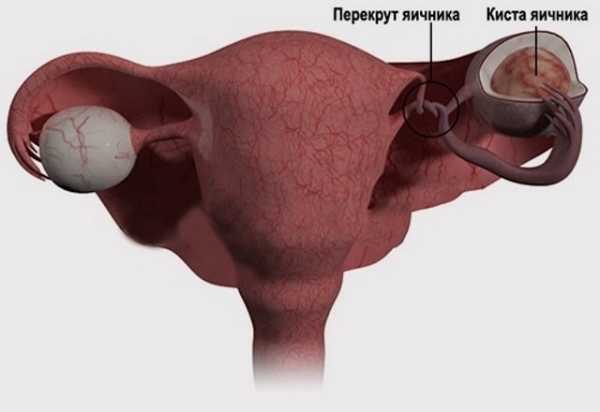
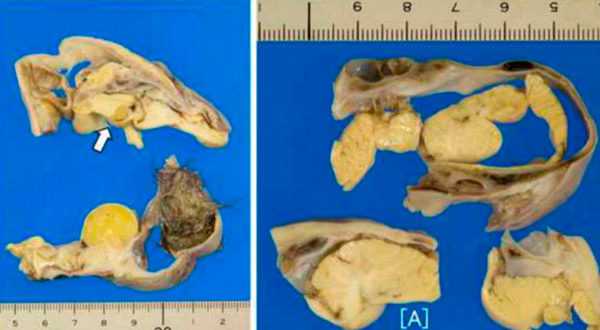
В подавляющем большинстве случаев опухоли свойственно кистозное строение, при этом их внешний вид может быть различен. Иногда это могут быть патологии, мягкие по структуре желтоватого оттенка, либо, напротив, довольно плотные образования, с большим содержанием липидов. В разрезе можно увидеть, что аномалии заполнены серозной массой со сгустками крови.
Виды
В зависимости от специфики и особенностей течения, заболевание классифицируют по следующим видам:
- макрофолликулярный – основная группа риска – довольно молодые женщины детородного возраста. Характеризуется опухолевыми образованиями достаточно объемными в диаметре. Его внутреннее содержание – серозно-кровяная масса;
- лютеинизированный – гранулезные клетки рассредоточены по группам и отличаются как формой, так и величиной. Имеют хорошо сформировавшуюся цитоплазму и правильные, четкие очертания. Внутри содержат эозинофильный капельный секрет;
-
ювенальный – диагностируется крайне редко. Поражает подростков на этапе полового созревания. Встречается и у малышей грудного возраста. Как правило, от патологии страдает только один из яичников.
Несмотря на большие размеры, которые иногда достигают 20 см, характеризуется достаточно оптимистичным прогнозом и почти никогда не переходит в рак. Хорошо поддается лечению с возможностью полного устранения опухоли;
- взрослый – чаще всего встречаемый тип заболевания. Возникает на фоне активизации омолаживающих процессов, происходящих в организме женщины. Отличается выраженной, неприятной симптоматикой, способной доставить серьезный дискомфорт и значительно снизить порог качества жизни.
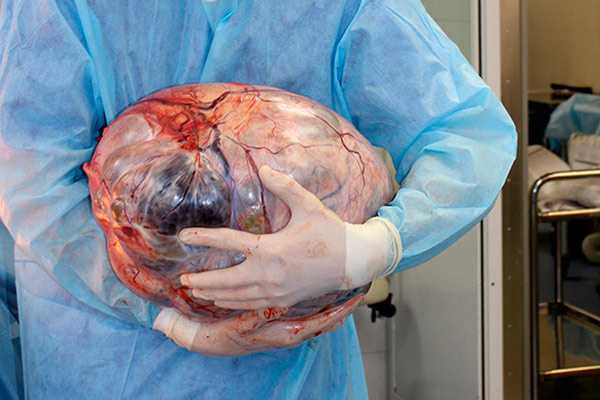
Фото: самая большая гранулезоклеточная опухоль
Причины
К сожалению, точная причина, способная привести к формированию уплотнения, пока не подтверждена. При этом выявлены косвенные факторы, которые при определенных условиях могут дать толчок к его появлению:
- генетическая предрасположенность – доказано, что опухолевый ген способен передаться по наследству на этапе формирования плода. При этом аномальные клетки могут годами не давать о себе знать;
- низкий иммунитет – на фоне снижения защитных сил в организме могут начаться процессы хаотичного деления клеток, различные по степени доброкачественности, которые, по мере распространения, формируют образование;
- вирусы – не до конца пролеченные инфекции способны перейти в скрытую хроническую форму, затаившись в организме. С течением времени они способны постепенно менять свое структурное содержание на молекулярном уровне, заставляя ткани уплотняться и вызывать патологию;
- процессы воспалительного характера, протекающие в органе – они создают благоприятную среду для появления опухолевых клеток, их питания и дальнейшего роста.
Симптоматика, сопровождающая заболевания, различна в зависимости от его типа и возрастной группы пациентки. Однако имеются и общие, характерные всем формам гранулезоклеточных уплотнений, признаки, указывающие на наличие данного недуга:
- нарушение менструального цикла – может проявляться как в долговременном их отсутствии (порой этот срок затягивается на несколько месяцев), непостоянстве цикла, чрезмерной его интенсивности, либо, напротив, аномальной скудности. Часто имеют место промежуточные кровянистые выделения мажущего характера;
- гиперпластика эндометрия – свойственно женщинам преклонных лет. Под влиянием данных процессов, пациентка начинает выглядеть значительно моложе своего биологического возраста. На фоне этого яичники увеличиваются в размерах и появляются полипы;
- болевой синдром – возникает в зоне живота и может быт как незначительным и прерывистым, так и острым, плохо купируемым обезболивающими препаратами направленного спектра действия;
- метеоризм, проблемы со стулом и мочеиспусканием – причина таких явлений кроется в давлении опухоли на соседние отделы и органы, в результате чего нарушается их нормальная жизнедеятельность.
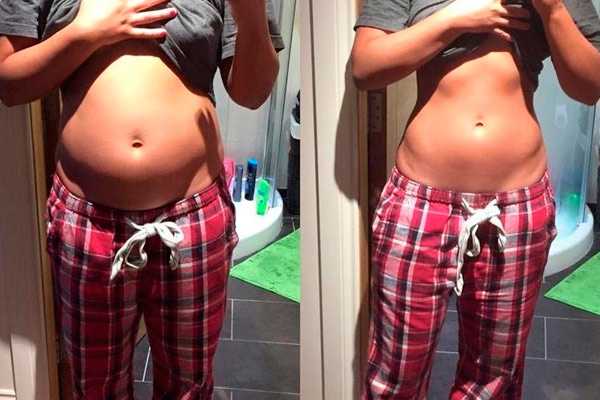
Постоянное вздутие живота является одним из симптомов
Диагностика
Для выявления заболевания и получения максимально подробной клинической картины течения патологии, определения степени ее подвижности и агрессивности, а так же предрасположенности к раковой мутации, применимы следующие способы и методы ее диагностики:
- осмотр – первичный этап диагностики. Зачастую, именно врач, визуально, с помощью гинекологического зеркала может разглядеть патологию, даже если она не слишком велика и направить женщину на дальнейшее обследование;
- анализ крови – общий анализ дает полную картину о состоянии организма в целом, исследование на маркеры – на наличие или отсутствие злокачественности новообразования;
- пневмогинеколография – один из вариантов рентгеновского исследования зоны локализации поражения, позволяющий выявить место нахождения аномалии, ее форму и примерные размеры;
- трансабдоминальное УЗИ – позволяет качественно оценить архитекторику аномалии, выявить природу опухоли. Метод не сопряжен с излучением ионизирующих потоков, поэтому не опасен для здоровья и может проводиться многократно;
- трансвагинальная эхография – способ, позволяющий путем ультразвукового сканирования высокочувствительными датчиками определить состояние исследуемого органа, степень его поражения и качество функционирования;
- гистероскопия – с применением специального зонда, который вводят во влагалище, можно увидеть максимально подробно поверхность опухоли, ее структуру, форму и границы. Это возможно благодаря микроскопический камере, установленной на приборе. Она, приближаясь к опухоли, передает ее детальное изображение с многократным увеличением на монитор;
- КТ – довольно точный способ диагностики, позволяющий видеть образование сразу в нескольких проекциях, а также определить, затронуты ли соседние органы и опоясывающие уплотнение ткани.
Терапия
В зависимости от стадии развития новообразования, его величины и способности к раковой мутации, применяют следующие методы терапевтического воздействия на опухоль:
- удаление опухоли – основной способ устранения аномалии. В процессе операции удаляют пораженные фрагменты яичников. Если патология слишком велика, проводят ампутацию всего органа;
- химиотерапия – назначается при малейших признаках клеточной мутации, когда присутствует угроза перерождения опухоли в злокачественную. Часто применяется после операции для закрепления положительной динамики от проведенного лечения;
- лучевая терапия – как самостоятельный способ лечение оправдана только на стадии формирования, когда опухоль слишком мала и лучевым потокам под силу раздробить уплотнение;
- гормонотерапия – суть метода состоит в приеме гормонозависимых препаратов, которые блокируют дальнейшее развитие пораженных клеток и останавливают течение недуга. В основном, применяется на начальных этапах формирования патологии.
Подробнее о методах лечения гранулезоклеточных опухолей в этом видео:
На тех этапах, когда аномалия сохраняет свою доброкачественность, не слишком подвижна и велика по размерам, прогноз на полное излечение довольно оптимистичен – в 85% случаев заболевание поддается контролю и практически полностью лечится.
В последующий период времени пациентке будет рекомендовано периодическое посещение доктора с целью контроля ситуации, хотя при корректно проведенной терапии риск развития рецидива составляет всего 7-8%.
На более поздних этапах, когда образование запущено, прогноз не столь оптимистичен. После удаления уплотнения к нормальной жизни возвращаются около 55% женщин, при этом риск возникновения осложнений, рецидивов и повторного развития опухоли составляет более 30%.
В рак переходят в данном случае четыре из десяти выявленных на поздних стадиях, патологии. При этом вероятность стремительного прогрессирования и обширных метастазов – более 70%.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Нет комментариев
stoprak.info
Гранулезоклеточная опухоль яичника
Женские половые органы подвергаются многим патологиям. Одной из таких является гранулезоклеточная опухоль яичника. Среди новообразований, продуцирующих гормоны, она встречается нередко.
Интересно! Опухоль данного типа относится к новообразованиям структуры яичников. В 1977году учеными было выделено несколько типов ГКО.
Разновидности патологии
 Заболевание может развиться во время менопаузы и в препубертатный период. Учитывая разные возрастные группы пациенток, гранулезоклеточная опухоль делится на несколько типов.
Заболевание может развиться во время менопаузы и в препубертатный период. Учитывая разные возрастные группы пациенток, гранулезоклеточная опухоль делится на несколько типов.
- Взрослый - составляет 95% от общего количества новообразований. Наблюдается у женщин от 40 до 60 лет. У девочек встречается крайне редко. Размер опухоли может достигать 13 см, ее поверхность бывает дольчатой и гладкой. В разрезе имеет вид кистозного образования, цвет серо-желтый или желто-коричневый. Внутри аномально образованного тела могут обнаруживаться участки некроза, геморрагия.
- Ювенильный - 5%, поражает женщин в возрасте до 30 лет. Имеет лютеинизационные особенности и строение лобулярного типа. Перерастание в рак маловероятно.
Образовывается гранулезоклеточная опухоль взрослая и ювенильная не из компонентов эпителиального слоя, а из клеток гранулеза фолликулов, чем и обусловлено ее название.
Особенности клинической картины
Если гранулезоклеточное образование взрослого типа первичное, то имеются поражения париетальной и висцеральной полупрозрачной серозной оболочки. В процесс вовлекаются также сальник и регионарные лимфоузлы. Вторичные очаги могут локализоваться в печени, органах дыхания, головном мозге. Кстати, рецидивы если и появляются, то спустя через 3-5 лет.
Патологическое состояние обнаруживается еще на первом этапе своего развития, потому что симптомы гранулезоклеточной опухоли яичника проявляются сразу. Это обусловлено зависимостью половых желез от концентрации гормонов в организме. Признаками недомогания являются:
- нарушение менструального цикла;
- полное прекращение регулярных маточных кровотечений или их наличие в постменопаузе;
- отклонение от цикла.
Для тех, кто не знает, что такое промежуточная степень злокачественности гранулезоклеточной опухоли, это период переходной дифференцировки. После его наступления в 20% случаев аномальное тело приобретает злокачественные свойства и может метастазировать в здоровые органы. Среди причин аномального состояния принято выделять генетическую предрасположенность к онкологическим заболеваниям, пониженный иммунитет, вирусные атаки, воспаление, очаг которого локализуется в яичниках.
Кроме общих симптомов, существуют еще и специфические. Например, взрослые женщины за счет гиперпластических процессов в эндометрии, несколько моложе выглядят. Но в тоже время яичники увеличиваются в размерах, а процесс усугубляется образованием полипов. Характерным для этого состояния являются боли различной интенсивности и периодичности. Главным признаком образования ювенильного типа является раннее половое созревание. Проявляется это в быстром формировании и увеличении груди, в преждевременном появлении волосяного покрова в интимных местах.
Способы диагностики
Точно определиться с тем, есть ли необходимость в лечении гранулезоклеточной опухоли в Израиле, поможет диагностика. Она включает в себя не только общий гинекологический осмотр, но также инструментальное обследование больного организма. Речь идет об эхографии, компьютерной томографии, трансабдоминальном УЗИ, гистероскопии, лабораторных тестах.
Результаты всех этих исследований позволяют сделать выводы о размере образования, его структуре, наличии кист и метастаз. Еще определяется степень злокачественности, что является немаловажным в планировании терапии.
Эффективное лечение
Одним из методов, дающим хороший результат, является химиотерапия при гранулезоклеточном поражении яичника взрослого типа. Она проводится в разных ситуациях, как до, так и после оперативного вмешательства. В израильских клиниках практикуется комбинирование препаратов с целью повышения их эффективности. Врачами обеспечивается индивидуальный подход к планированию курса. В основном используются лекарственные препараты, содержащие блеоцин, производные платины, этопозид.
Основным же способом воздействия является хирургический. Сложность операции зависит от течения болезни, возраста и общего состояния пациентки. Хирурги в ситуациях с девочками стараются сохранить орган половой системы. Это необходимо для того, чтобы они имели возможность в будущем иметь детей.
Особое внимание уделяется гормонотерапии, основанной на приеме агонистов и мегестрола. Подобное воздействие уменьшает активность клеток, провоцирующих рост опухоли. После того, как регенерация будет приостановлена, общее состояние организма постепенно восстановится. При условии обнаружения первичной опухоли лечение сводится к ее полному удалению. А с метастазами принято бороться посредством химиотерапии. В самых сложных ситуациях пациент подвергается воздействию лучевой терапии. Речь идет о рецидивирующих случаях, а также о противопоказании к химиотерапии.
Важно! Всегда нужно помнить о том, что лечебные процедуры всегда оказывают индивидуальное воздействие на больных.
Нельзя сказать, что гранулезоклеточная опухоль яичника имеет четкий прогноз. Не упускайте тот факт, что рецидив может произойти даже через несколько лет. По этой причине, врач, делая органосохраняющую операцию, всегда учитывает прогностические факторы. К их числу относится стадия развития патологии, осложнение метастазами, размер образования, возраст пациентки. Специалистами отмечается, что никакого воздействия на повторное возникновение нарушений функциональность яичников не оказывает.
Если вам удастся диагностировать недуг на первой стадии его развития, то благоприятный прогноз вам обеспечен. Это же касается ситуаций, когда поражена только одна сторона, отмечается минимальное количество метастаз, а также гормональный фон определяется как нормальный.
assuta-agency.ru
ГЕРМИНОГЕННЫЕ И ГРАНУЛЕЗОКЛЕТОЧНЫЕ ОПУХОЛИ ЯИЧНИКОВ
Прогноз и благоприятные отдаленные результаты лечения данных заболеваний за счет ранней постановки диагноза, проведения адекватного стадирования заболевания, достаточного по объему оперативного вмешательства и последующего системного лечения. Герминогенные и гранулезоклеточные опухоли яичников: общая характеристика.
С.А. Тюляндин, Н.С. Кержковская, О.Н. Стрельцова
Российский онкологический научный центр им. Н.Н. Блохина РАМН, Москва
Две рассматриваемые в данном обзоре неэпителиальные опухоли яичников объединяет вместе хороший прогноз и благоприятные отдаленные результаты лечения. Однако это достигается за счет ранней постановки диагноза, проведения адекватного стадирования заболевания, особенно на этапе выполнения операции, достаточного по объему оперативного вмешательства и последующего системного лечения.
Герминогенные и гранулезоклеточные опухоли яичников относятся к неэпителиальным опухолям, и каждая составляет 3-5% от всех злокачественных новообразований яичников.
Герминогенные опухоли яичников
Герминогенные опухоли яичников (ГОЯ) являются редкой, но потенциально курабельной группой злокачественных новообразований, которые обычно поражают девочек подросткового возраста и молодых женщин с возрастной медианой 16-20 лет и в возрастных пределах от 6 до 46 лет [2] ГОЯ обладают агрессивным течением с очень высоким темпом роста и ранним распространением на близлежащие органы с возможностью метастазирования в регионарные лимфатические узлы и далее в висцеральные органы. Подобно тестикулярным опухолям, все ГОЯ разделяются на две различные клинические и гистологические группы: дисгерминома и недисгерминомные опухоли [15]. Дисгерминома является женским эквивалентом семиномы со сходной морфологической картиной и высокой чувствительностью к лучевой терапии. Дисгерминома встречается практически в половине случаев злокачественных герминогенных опухолей яичников. Недисгерминомы включают в себя тератомы различной степени зрелости, опухоль эндодермального синуса (опухоль желточного мешка), эмбриональный рак, хорионкарциному, полиэмбриому и сочетания всех указанных типов, которые имеют очень агрессивную природу с высоким риском прогрессирования болезни после хирургического лечения.
Герминогенные опухоли, включая опухоли яичников, имеют общее свойство продуцировать ассоциированные с опухолью антигены, которые могут быть определены в крови. Это позволяет уточнить диагноз, проводить всесторонний мониторинг в процессе лечения и вовремя выявить рецидив. Оба показателя — человеческий хорионический гонадотропин (ХГ) и альфафетопротеин (АФП) — определены как специфичные маркеры у большинства больных ГОЯ [12]. АФП наиболее часто повышен при опухоли желточного мешка, но может также определяться при незрелой тератоме и эмбриональном раке. ХГ часто повышен при хориокарциноме, эмбриональном раке и полиоэмбриоме. При дисгерминоме повышенный уровень ХГ могут обусловливать группы клеток сцинтиотрофобласта. Лактатдегидрогеназа (ЛДГ) неспецифична для герминогенных опухолей, но определение ее уровня может быть полезным при мониторинге в процессе лечения герминогенных опухолей яичников, негативных по ХГЧ и АФП, особенно в случаях дисгермином [16].
Определение опухолевых маркеров должно стать обязательной процедурой у всех больных молодого возраста с наличием опухолевого образования в яичниках. Обнаружение повышенного уровня АФП и/или ХГ уже является достаточным для постановки диагноза ГОЯ или, по крайне мере, для подозрения на наличие этого заболевания. Это будет определять более осторожный подход к планированию оперативного вмешательства с отказом от механического выполнения экстирпации матки с придатками таким пациенткам. Повторное определение концентрации маркеров (АФП, ХГ, ЛДГ) необходимо осуществить через 2 недели после оперативного вмешательства или ранее в случае начала химиотерапии. Нормализация ранее повышенных маркеров свидетельствует о радикальности выполненной операции. Повторные определения маркеров в процессе химиотерапии позволяют судить о ходе лечения. Повышение маркеров свидетельствует о неэффективности лечения. Определение маркеров — важнейшая составляющая при наблюдении за больными после оперативного и лекарственного лечения.
Система стадирования, применяемая для ГОЯ, идентична той, которая применяется для эпителиального рака яичников. В сравнении с эпителиальными опухолями яичников приблизительно 60-70% ГОЯ диагностируются в I стадии [11]. Стадия II и IV относительно редки, стадия III насчитывает приблизительно 25-30% случаев ГОЯ. Первичные ГОЯ могут быть очень большими и часто превышают 10 см в диаметре. Поражение опухолью контралатерального яичника встречается в 10% случаях при дисгерминоме и редко при недисгерминомах. Распространение за пределы яичников происходит за счет поражения висцеральной и париетальной брюшины и забрюшинных лимфоузлов. Несмотря на вовлечение в процесс поверхности брюшины, асциты встречаются нечасто. Отдаленные метастазы иногда встречаются, в основном в легкие и печень, но менее часто, чем при герминогенных опухолях яичка.
Хирургия является важнейшим этапом как диагностики, так и лечения пациентки при подозрении на наличие злокачественной ГОЯ. У девочек-подростков и молодых женщин с опухолью яичников до хирургического вмешательства должны быть использованы все имеющиеся в наличии диагностические методы, в том числе выполнение биопсии и определение опухолевых маркеров. Постановка диагноза ГОЯ до выполнения операции позволит заранее спланировать объем первичного оперативного вмешательства, одной из целей которого будет являться сохранение у пациенток детородной функции.
Принципы стадирования герминогенных опухолей яичников являются такими же, как и для эпителиальных опухолей [17]. Медицинская литература полна сообщений о неадекватности стадирования больных ГОЯ. Особенно часто это встречается при выполнении оперативного вмешательства в гинекологических стационарах общего профиля. Выбор дальнейшей тактики лечения у больных с отсутствием адекватного стадирования представляет большие трудности. Нередко гинекологи-онкологи стоят перед необходимостью выполнения повторной операции. На основании собственного опыта можно отметить, что в России повсеместно отсутствует практика взятия биопсий брюшины и цитологического исследования асцита или смывов с брюшины, без чего невозможно правильно установить стадию заболевания у больных ГОЯ.
Объем первичного хирургического вмешательства зависит от распространения болезни и гистологического типа опухоли. Вовлечение обоих яичников в опухолевый процесс встречается редко, за исключением случаев чистой дисгерминомы. Следовательно, односторонняя сальпингооофорэктомия с сохранением контралатерального яичника и матки, сохраняющая детородную функцию, может быть выполнена у большинства пациенток. Результаты нескольких исследований убедительно демонстрируют одинаковые отдаленные результаты лечения больных, которым была выполнена односторонняя сальпингоовариоэктомия по сравнению с перенесшими двустороннюю сальпингоовариоэктомию в сочетании или без гистерэктомии [20]. Если при тщательном интраоперационном исследовании контралатеральный яичник макроскопически представляется неизмененным, не следует проводить каких-либо манипуляций, так как в результате биопсии в дальнейшем может возникнуть бесплодие из-за спаечного процесса в брюшной полости или недостаточности функции яичника. Тем не менее, если срочная биопсия опухоли яичника подтверждает наличие чистой дисгерминомы, необходима тщательная ревизия и биопсия контралатерального яичника для того, чтобы исключить двухстороннее вовлечение яичников в опухолевый процесс. При увеличении контралатерального яичника необходимо выполнить его биопсию или резекцию. Если при срочном гистологическом исследовании выявляется злокачественная опухоль или дисгенезия гонад, показана двусторонняя сальпингоовариоэктомия. При обнаружении доброкачественной кистозной зрелой тератомы (5-10% случаев) рекомендуется удаление только кисты яичника с максимальным сохранением нормальной ткани яичника.
Вопреки тому факту, что все злокачественные герминогенные опухоли имеют склонность к лимфогенному распространению, риск вовлечения лимфатических узлов при ГОЯ низок. Поэтому рутинная лимфодиссекция не является необходимой, вместе с тем увеличенные парааортальные и тазовые лимфоузлы должны быть удалены.
Если при выполнении хирургического вмешательства определяются метастазы по брюшине или в печени, необходимо их максимальное удаление.
Исследование GOG показало, что 91 из 93 пациенток оставались без признаков болезни после радикального хирургического удаления опухоли и адъювантной химиотерапии [19]. У пациенток, которым опухоль была удалена частично, выживаемость снизилась до 60-80%, демонстрируя тем самым очевидные преимущества радикальной операции [6, 16].
Герминогенные опухоли, особенно дисгерминома, в целом высоко чувствительны к химиотерапии, и даже у пациенток с распространенным заболеванием сохранение репродуктивной функции остается возможным в том случае, если матка и контра-латеральный яичник явно не вовлечены в опухолевый процесс .
Лечение дисгерминомы
Дисгерминома является наиболее частой злокачtственной ГОЯ, насчитывая более 50% всех случаев [11]. На момент установления диагноза первичная опухоль, как правило, не выходит за пределы яичника. Синхронное поражение контралатерального яичника встречается у 10% больных; кроме того, еще у 5% больных при морфологическом исследовании контралатерального яичника определяются микрометастазы. Распространение за пределы яичников встречается у 25% пациенток, при этом наиболее часто поражаются парааортальные лимфоузлы. Для дисгерминомы характерен нормальный уровень АФП, у некоторых больных возможно повышение уровня ХГ. ЛДГ, хотя и является неспецифичным маркером, но его повышенный уровень имеет диагностическое значение, поскольку степень повышения коррелирует с величиной опухоли.
В соответствии с точным стадированием приблизительно у 60-70% пациенток заболевание диагностируется на I стадии заболевания. Пациентки со стадией IА дисгермином должны находиться под тщательным наблюдением без адъювантного лечения [18]. Обследование в этой группе необходимо проводить с периодичностью 1 раз в 4-6 недель с обязательным определением уровня опухолевых маркеров (АФП, ХГ, ЛДГ) и ультразвуковой томографией брюшной полости и малого таза (см. приложение 2). Компьютерную томографию рекомендуется проводить каждые 3-4 месяца. По данным различных авторов, частота рецидивов варьирует от 15 до 25%, но все рецидивы с высокой степенью вероятности могут быть успешно излечены с помощью химиотерапии. Дисгерминома обладает высокой чувствительностью к лучевой терапии. При лучевой терапии даже с использованием защиты существует значительный риск попадания в поле облучения матки и контралатерального яичника, что может привести к его повреждению и потере репродуктивной функции. Поэтому в последние годы произошел отказ от назначения лучевой терапии при дисгерминоме в пользу применения эффективных и менее токсичных режимов химиотерапии.
Диагностика герпесвирусных инфекций в практике врачаПациентки с более распространенной стадией болезни и полностью удаленной опухолью должны получать адъювантную химиотерапию. Три курса химиотерапии по схеме ВЕР (цисплатин, этопозид, блеомицин — см. приложение 4) практически всегда предотвращают развитие рецидива [10, 18]. Все пациентки с остаточной опухолью после хирургической операции или рецидивом заболевания после хирургического лечения являются кандидатами на проведение химиотерапии. Основываясь на результатах, полученных при лечении герминогенных опухолей яичка, необходимо отметить, что программа ВЕР заменила ранее применявшиеся комбинации VAC (винкристин, актиномицин D, циклофосфамид) и PVB (цисплатин, винбластин, блеомицин) [11]. Ограниченный опыт применения химиотерапии по схеме ВЕР при дисгерминоме показал отличные результаты.
Лечения недисгермином после первичной операции
Недисгерминомные опухоли яичников включают в себя опухоль желточного мешка, незрелую тератому, хорионкарциному, эмбриональный рак и полиэмбриому и смешанные герминогенные опухоли. Опухоли желточного мешка являются наиболее частым вариантом герминогенных опухолей яичника после дисгерминомы, составляя 25% всех случаев. Они продуцируют АФП в качестве опухолевого маркера и являются очень быстрорастущими опухолями; у 70% пациенток болезнь диагностируется в IА стадии, у 6% — во II стадии, у 23% — в III стадии. Примерно в 5% случаев имеется вовлечение в опухолевый процесс контралатерального яичника.
Незрелые тератомы являются третьей наиболее частой герминогенной опухолью, в 5% случаях вовлеченные в опухолевый процесс контралатеральные яичники содержат доброкачественную кистозную зрелую тератому. Смешанные герминогенные опухоли cоставляют около 19% всех герминогенных опухолей яичников. Дисгерминома и опухоль желточного мешка являются наиболее часто встречающейся комбинацией. Эмбриональный рак, хорионкарцинома и полиэмбриома крайне редки в чистых формах и, как правило, встречаются в качестве компонентов в смешанных герминогенных опухолях.
Пациентки с полностью удаленными герминогенными опухолями яичников подвержены риску рецидива с частотой от 25% при I стадии незрелой тератомы до практически 100% при опухолях желточного мешка и смешанных герминогенных опухолях [9]. Эти пациентки рутинно получают адъювантную химиотерапию. GOG сообщает о результатах проведенной адъювантной химиотерапии у 93 пациенток с недисгерминомами I-III стадии, у которых отмечалось отсутствие признаков болезни после первичного оперативного лечения [19]. Все они получили 3 курса классической химиотерапии по программе ВЕР. При медиане выживаемости 39 месяцев у 4 пациенток развились рецидивы, у 2 из них была выявлена незрелая тератома, и они были прооперированы. Таким образом, 91 из 93 пациенток были излечены, и 1 умерла от прогрессирования заболевания.
У больных при наличии только незрелой тератомы IА стадии можно отказаться от проведения адъювантной химиотерапии и рекомендовать наблюдение [15]. Однако обязательным условием этого решения должно быть адекватное стадирование опухолевого процесса в момент выполнения оперативного вмешательства. Пациентки с IB-III стадиями незрелой тератомы должны получать адъювантную химиотерапию. Из 42 пациенток с удаленной незрелой тератомой, которые получили 3 курса адъювантной химиотерапии по программе ВЕР в исследовании GOG, у 39 отмечался продолжительный безрецидивный период [19].
Всем пациенткам с нерадикально удаленными опухолями, метастазами или рецидивами недисгермином должна быть назначена цисплатинсодержащая химиотерапия. Назначение 3-4 курсов комбинации BEP с адъювантной или лечебной целью приводит к излечению 80-95% больных .
Повторные операции после окончания химиотерапии показаны только тем больным, у которых остаются остаточные проявления болезни по данным обследования при нормализации уровня опухолевых маркеров (АФП, ХГ, ЛДГ).
Прогноз пациенток, у которых отмечено прогрессирование в процессе цисплатинсодержащей химиотерапии или в течение короткого интервала после ее завершения, крайне неблагоприятный. Имеется очень мало информации относительно эффективности химиотерапии при рецидивных или резистентных ГОЯ после первоначальной химиотерапии по программе ВЕР. Основываясь на опыте применения второй линии химиотерапии при раке яичка, представляется логичным при рецидиве цисплатинчувствительной ГОЯ предложить химиотерапию по программе VeIP (цисплатин, ифосфaмид и винбластин) или TIP (цисплатин, ифосфамид, паклитаксел). При резистентности к производным платины в настоящее время не существует иных терапевтических возможностей кроме экспериментальной химиотерапии. Больные, получавшие в первой линии лечения комбинацию РVB, могут с успехом получать режимы ВЕР или VIP (этопозид, ифосфамид, цисплатин) [ТС].
ГОЯ болеют девушки и женщины молодого возраста, для которых сохранение детородной функции является одной из первостепенных задач проводимого лечения. Появление эффективной химиотерапии позволило отказаться от калечащих операций и выполнять, даже в ущерб радикальности, одностороннюю овариоэктомию, тем самым, сохраняя возможность деторождения. Химиотерапия, например, режим ВЕР, сама по себе может вызывать нарушение или даже необратимое прекращение нормальной функции яичников, но большинство выздоровевших пациенток могут в перспективе иметь нормальную менструальную и репродуктивную функцию. Большинство исследований показывают, что 60-80% пациенток, перенесших одностороннюю сальпингоовариоэктомию и 3-4 курса цисплатинсодержащей химиотерапии, вернулись к своему нормальному менструальному циклу. Многие из них в дальнейшем имели успешно протекавшую беременность, разрешившуюся рождением здоровых детей [3, 4, 6, 17]. Такие факторы, как старшая возрастная группа на момент начала лечения, расширенный объем первичного хирургического вмешательства, высокая кумулятивная доза химиопрепаратов, большая продолжительность химиотерапии, оказывают неблагоприятное влияние на репродуктивную функцию. При этом основополагающим в отношении сохранения репродуктивной функции является отказ от нецелесообразной двухсторонней сальпингоофорэктомии и гистерэктомии у молодых женщин с ГОЯ, что до сих пор является стандартным подходом во многих клиниках.
Лечение гранулезоклеточных опухолей яичников
Гранулезоклеточные опухоли (ГКО) входят в состав группы гранулезо-стромальноклеточных опухолей.
В 1977 году R.E. Scully выделено два варианта ГКО – взрослый (ГКОВТ) и ювенильный (ГКОЮТ) [14]. ГКОВТ, которые составляют 95 % всех ГКО, возникает у женщин в пери- или постменопаузе, сочетается с развитием «дисгормональных» симптомов омоложения, что обусловлено продукцией стероидных (эстрогены, реже – прогестерон и андрогены) и гликопротеидных (ингибин, мюллеровская ингибирующая субстанция) гормонов., что обусловливает яркую клиническую картину заболевания.
Все это приводит к развитию аменореи у женщин с сохраненным менструальным циклом или маточных кровотечений у женщин в постменопаузе. Часто развитие ГКО сочетается с развитием гиперпластических процессов в эндометрии. Другим частым симптомом болезни является боль и обнаружение опухолевого образования внизу живота. Быстрый рост опухоли может явиться причиной ее разрыва с развитием внутрибрюшинного кровотечения. Большинство ГКО (90-95%) диагностируется в I стадии. Для диагностики используются методы гинекологического осмотра, УЗИ и КТ малого таза и брюшной полости. Полезно определение сывороточного ингибина как маркера заболевания, СА-125 не является специфическим маркером ГКО. Прогноз при ГКО взрослого типа благоприятен, рецидивы после выполнения оперативного вмешательства наблюдаются у 20-40% больных, половина из которых развивается после 5-10 лет с момента выполнения операции. 5- и 10-летняя выживаемость составляет 85-70%.
В отличие от ГКО взрослого типа ГКО ювенильного типа развивается у девочек и женщин в первые три десятилетия жизни (пик заболеваемости в первые 10 лет жизни), сопровождается клинической картиной преждевременного полового созревания, быстрым ростом опухоли с возможностью ее разрыва и перекрута. У подавляющего большинства больных заболевание выявляется в I стадии и прогноз его благоприятен: рецидивы заболевания возникают менее чем у 10 % больных в первые 3 года после оперативного лечения, 5- и 10- летняя выживаемости составляет более 90%.
Лечение
Как правило, при ГКО первый и основной метод лечения – хирургический. Последнее продиктовано подавляющим количеством ранних стадий при данном типе неоплазий, оппонирующим характером роста метастазов, и рецидивов. Кроме того, операция позволяет получить максимум диагностической информации для планирования дальнейшей тактики.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ГРАНУЛЕЗОКЛЕТОЧНЫХ ОПУХОЛЕЙ ЯИЧНИКОВ I СТАДИИ
Гранулезоклеточные опухоли взрослого типа
Адекватный объем хирургического вмешательства при ГКОВТ клинической I стадии — экстирпация матки с придатками и процедура хирургического стадирования.
У молодых пациенток с ГКОВТ нередко возникает вопрос о сохранении репродуктивной функции. В нашей серии наблюдений в 6 (60,0%) из 10 случаев ГКОВТ I стадии после односторонней аднексэктомии в последующем возникли рецидивы. Если объем операции при ГКОВТ первой стадии изначально соответствовал экстирпации или надвлагалищной ампутации матки с придатками с/без резекции большого сальника (n=60), то рецидивы возникли в 13 (21,7%) наблюдениях. Разница в частоте возникновения возврата заболевания между группами больных статистически достоверна (р
medprosvita.com.ua