Гипоплазия яичников у женщин что это
Гипоплазия яичников
Гипоплазия яичников – анатомическое и функциональное недоразвитие женских половых желез – яичников. При гипоплазии яичников отмечается гипоменструальный синдром либо аменорея, снижение либидо, бесплодие. Гипоплазия яичников диагностируется путем общего и гинекологического осмотра, результатов УЗИ органов малого таза, гормональных исследований, лапароскопической биопсии яичников, определения кариотипа (хромосомного набора). Лечение гипоплазии яичников требует проведения циклической гормональной терапии.
Гипоплазия яичников чаще отмечается на фоне общего или полового инфантилизма; может сочетаться с гипоплазией матки, аплазией матки и влагалища (синдромом Рокитанского-Кюстнера), гипоплазией почек, недоразвитием других органов. Кроме того, гипоплазия яичников встречается при дисгенезии гонад – генетических заболеваниях, обусловленных качественной и (или) количественной патологией половых хромосом (синдроме Шерешевского – Тернера и др.). В этих случаях паренхима яичников представлена преимущественно или исключительно соединительной тканью.
Приобретенная гипоплазия яичников является следствием неблагоприятных воздействий на организм в ходе онтогенеза, особенно в детском возрасте или в пубертатный период. Развитию гипоплазии яичников могут способствовать воспаления половых желез (оофориты, аднекситы), прерывание беременности, нарушения питания (гиповитаминоз, анорексия), хронические интоксикации, детские инфекции (паротит, краснуха, корь, скарлатина и др.), ангины, эндокринопатии (воспалительные поражения гипофиза и гипоталамуса, аденома гипофиза, пролактинома, гипотиреоз и др.), облучение радиоактивными веществами. Реже гипоплазия яичников бывает обусловлена внутриутробным поражением фолликулярного аппарата вследствие патологии беременности у матери.
В соответствии с этиологией и уровнем поражения гинекология выделяет гипоплазию яичников центрального (гипоталамо-гипофизарного) генеза; периферического (яичникового) генеза и идиопатического (неясного) происхождения. При гипоплазии в яичниках отмечается уменьшение выраженности фолликулярного слоя. В гипопластических яичниках первичных яйцевых клеток и примордиальных фолликулов может не быть совсем или отмечаться прекращение их созревания и роста, что определяет картину клинических проявлений.
Симптомы гипоплазии яичников
У пациенток с гипоплазией яичников могут наблюдаться различные расстройства менструальной функции – первичная, иногда вторичная аменорея, альгодисменорея или гипоменструальный синдром, ановуляторный цикл. Перечисленные нарушения при гипоплазии яичников сопровождаются бесплодием.
Пациентки сложены по женскому типу, но имеют слегка выраженные евнухоидные признаки. При гипоплазии яичников вторичные половые признаки обычно выражены слабо – отмечается скудное оволосение на лобке и в подмышечных впадинах, уплощение молочных желез, невыраженность ареол и сосков. Характерно отсутствие первой менструации (menarche) к 15-16 годам. Половое влечение у женщин снижено, нередко наблюдается фригидность. Другие признаки гипоплазии яичников выявляются при проведении комплексного гинекологического обследования.
Диагностика гипоплазии яичников
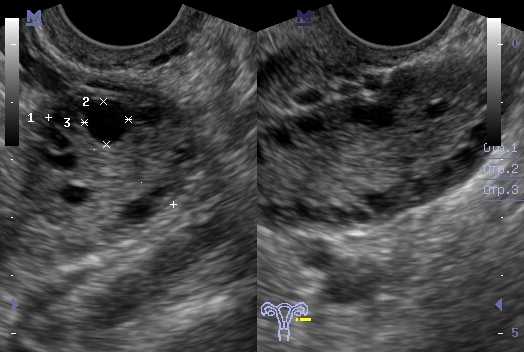
При гинекологическом осмотре обращает внимание гипопластическое строение наружных гениталий, тонкие непигментированные малые половые губы, наличие узкого нерастяжимого и короткого влагалища, инфантильность матки. При проведении УЗИ, УЗ-гистеросальпингоскопии или и гистеросальпингографии подтверждается уменьшение размеров яичников и матки, определяются извилистые, тонкие, удлиненные маточные трубы.
Базальная температура имеет монофазный характер. Исследование шеечной слизи при гипоплазии яичников позволяет выявить признаки гипоэстрогении – отрицательный или слабо выраженный симптом «зрачка». Низкий уровень эстрогенов (в некоторых случаях — гонадотропных гормонов) подтверждается при лабораторном исследовании крови. Проведение пробы с прогестероном при гипоплазии яичников обычно дает отрицательный результат, свидетельствуя о выраженной эстрогенной недостаточности. Комбинированная эстроген-гестагенная проба положительная, что свидетельствует о функциональной сохранности эндометрия.
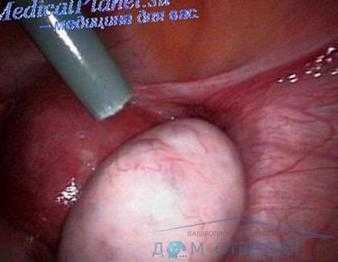
Для выявления центральной формы гипоплазии яичников прибегают к проведению фармакологических проб с менопаузным человеческим гонадотропином, хорионическим гонадотропином, кломифеном, люлиберином; выполнению рентгенографии турецкого седла, МРТ головного мозга. При необходимости проводится диагностическая лапароскопия и биопсия яичников.
Лечение и прогноз гипоплазии яичников
При гипоплазии яичников лечение преследует цели восстановления гормональной и репродуктивной функций. Основой терапии при гипоплазии яичников является циклическая гормонотерапия. На первом этапе гормонотерапия направлена на создание эстрогенового фона, а после появления менструальноподобной реакции — на нормализацию циклических гипоталамо-гипофизарно-яичниково-маточных процессов. Гормонотерапия проводится под контролем фолликулометрии. Одновременно при гипоплазии яичников назначаются витаминотерапия, физиотерапия (магнитотерапия, магнитолазеротерапия, лазеротерапия, ультрафонофорез и др.), гинекологический массаж, бальнеопроцедуры.
Под действием гормонотерапии развиваются характерные женские половые признаки. Женщины с гипоплазией яичников должны наблюдаться у гинеколога-эндокринолога для своевременного обнаружения гипоталамо-гипофизарных опухолевых процессов и гиперпластических нарушений в половом аппарате под влиянием гормонотерапии.
При индуцировании двухфазного менструального цикла у пациенток с гипоплазией яичников шансы на беременность составляют от 30 до 60%; при этом не исключается вероятность развития многоплодной беременности. При глубокой гипоплазии яичников материнство возможно благодаря вспомогательным репродуктивным технологиям — ЭКО с использованием донорской яйцеклетки. Полученные путем искусственного оплодотворения (способом ИКСИ, ПИКСИ или ИМСИ) эмбрионы замораживают (криоконсервация эмбрионов), а затем осуществляют криоперенос и подсадку эмбрионов в матку. При необходимости может быть использован донорский эмбрион. Протекание и ведение беременности у пациенток с гипоплазией яичников сопряжено с рисками невынашивания. В таких случаях прибегают к помощи суррогатного материнства.
illnessnews.ru
Гипоплазия яичников
Гипоплазия яичников – анатомическое и функциональное недоразвитие женских половых желез – яичников. При гипоплазии яичников отмечается гипоменструальный синдром либо аменорея, снижение либидо, бесплодие. Гипоплазия яичников диагностируется путем общего и гинекологического осмотра, результатов УЗИ органов малого таза, гормональных исследований, лапароскопической биопсии яичников, определения кариотипа (хромосомного набора). Лечение гипоплазии яичников требует проведения циклической гормональной терапии.
Гипоплазия яичников чаще отмечается на фоне общего или полового инфантилизма; может сочетаться с гипоплазией матки, аплазией матки и влагалища (синдромом Рокитанского-Кюстнера), гипоплазией почек, недоразвитием других органов. Кроме того, гипоплазия яичников встречается при дисгенезии гонад – генетических заболеваниях, обусловленных качественной и (или) количественной патологией половых хромосом (синдроме Шерешевского – Тернера и др.). В этих случаях паренхима яичников представлена преимущественно или исключительно соединительной тканью.
Приобретенная гипоплазия яичников является следствием неблагоприятных воздействий на организм в ходе онтогенеза, особенно в детском возрасте или в пубертатный период. Развитию гипоплазии яичников могут способствовать воспаления половых желез (оофориты, аднекситы), прерывание беременности, нарушения питания (гиповитаминоз, анорексия), хронические интоксикации, детские инфекции (паротит, краснуха, корь, скарлатина и др.), ангины, эндокринопатии (воспалительные поражения гипофиза и гипоталамуса, аденома гипофиза, пролактинома, гипотиреоз и др.), облучение радиоактивными веществами. Реже гипоплазия яичников бывает обусловлена внутриутробным поражением фолликулярного аппарата вследствие патологии беременности у матери.
В соответствии с этиологией и уровнем поражения гинекология выделяет гипоплазию яичников центрального (гипоталамо-гипофизарного) генеза; периферического (яичникового) генеза и идиопатического (неясного) происхождения. При гипоплазии в яичниках отмечается уменьшение выраженности фолликулярного слоя. В гипопластических яичниках первичных яйцевых клеток и примордиальных фолликулов может не быть совсем или отмечаться прекращение их созревания и роста, что определяет картину клинических проявлений.
Симптомы гипоплазии яичников
У пациенток с гипоплазией яичников могут наблюдаться различные расстройства менструальной функции – первичная, иногда вторичная аменорея, альгодисменорея или гипоменструальный синдром, ановуляторный цикл. Перечисленные нарушения при гипоплазии яичников сопровождаются бесплодием.
Пациентки сложены по женскому типу, но имеют слегка выраженные евнухоидные признаки. При гипоплазии яичников вторичные половые признаки обычно выражены слабо – отмечается скудное оволосение на лобке и в подмышечных впадинах, уплощение молочных желез, невыраженность ареол и сосков. Характерно отсутствие первой менструации (menarche) к 15-16 годам. Половое влечение у женщин снижено, нередко наблюдается фригидность. Другие признаки гипоплазии яичников выявляются при проведении комплексного гинекологического обследования.
Диагностика гипоплазии яичников
При гинекологическом осмотре обращает внимание гипопластическое строение наружных гениталий, тонкие непигментированные малые половые губы, наличие узкого нерастяжимого и короткого влагалища, инфантильность матки. При проведении УЗИ, УЗ-гистеросальпингоскопии или и гистеросальпингографии подтверждается уменьшение размеров яичников и матки, определяются извилистые, тонкие, удлиненные маточные трубы.
Базальная температура имеет монофазный характер. Исследование шеечной слизи при гипоплазии яичников позволяет выявить признаки гипоэстрогении – отрицательный или слабо выраженный симптом «зрачка». Низкий уровень эстрогенов (в некоторых случаях — гонадотропных гормонов) подтверждается при лабораторном исследовании крови. Проведение пробы с прогестероном при гипоплазии яичников обычно дает отрицательный результат, свидетельствуя о выраженной эстрогенной недостаточности. Комбинированная эстроген-гестагенная проба положительная, что свидетельствует о функциональной сохранности эндометрия.
Для выявления центральной формы гипоплазии яичников прибегают к проведению фармакологических проб с менопаузным человеческим гонадотропином, хорионическим гонадотропином, кломифеном, люлиберином; выполнению рентгенографии турецкого седла, МРТ головного мозга. При необходимости проводится диагностическая лапароскопия и биопсия яичников.
Лечение и прогноз гипоплазии яичников
При гипоплазии яичников лечение преследует цели восстановления гормональной и репродуктивной функций. Основой терапии при гипоплазии яичников является циклическая гормонотерапия. На первом этапе гормонотерапия направлена на создание эстрогенового фона, а после появления менструальноподобной реакции — на нормализацию циклических гипоталамо-гипофизарно-яичниково-маточных процессов. Гормонотерапия проводится под контролем фолликулометрии. Одновременно при гипоплазии яичников назначаются витаминотерапия, физиотерапия (магнитотерапия, магнитолазеротерапия, лазеротерапия, ультрафонофорез и др.), гинекологический массаж, бальнеопроцедуры.
Под действием гормонотерапии развиваются характерные женские половые признаки. Женщины с гипоплазией яичников должны наблюдаться у гинеколога-эндокринолога для своевременного обнаружения гипоталамо-гипофизарных опухолевых процессов и гиперпластических нарушений в половом аппарате под влиянием гормонотерапии.
При индуцировании двухфазного менструального цикла у пациенток с гипоплазией яичников шансы на беременность составляют от 30 до 60%; при этом не исключается вероятность развития многоплодной беременности. При глубокой гипоплазии яичников материнство возможно благодаря вспомогательным репродуктивным технологиям — ЭКО с использованием донорской яйцеклетки. Полученные путем искусственного оплодотворения (способом ИКСИ, ПИКСИ или ИМСИ) эмбрионы замораживают (криоконсервация эмбрионов), а затем осуществляют криоперенос и подсадку эмбрионов в матку. При необходимости может быть использован донорский эмбрион. Протекание и ведение беременности у пациенток с гипоплазией яичников сопряжено с рисками невынашивания. В таких случаях прибегают к помощи суррогатного материнства.
mymednews.ru
Гипоплазия матки
Гипоплазия матки – недоразвитие матки, характеризующееся уменьшением ее размеров по сравнению с возрастной и физиологической нормой. Клинически гипоплазия матки проявляется поздним началом менструаций (после 16 лет), их нерегулярностью и повышенной болезненностью; выкидышами, аномалиями родовой деятельности, бесплодием; снижением либидо и аноргазмией. Диагностируется с помощью влагалищного исследования, УЗИ, зондирования полости матки. Лечение гипоплазии матки требует проведения гормонотерапии, физиотерапии, ЛФК. Прогноз на возможность и успешность беременности определяется степенью гипоплазии матки.
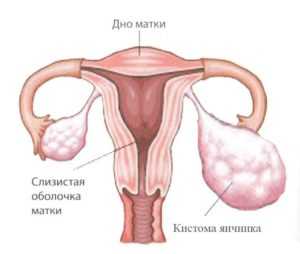
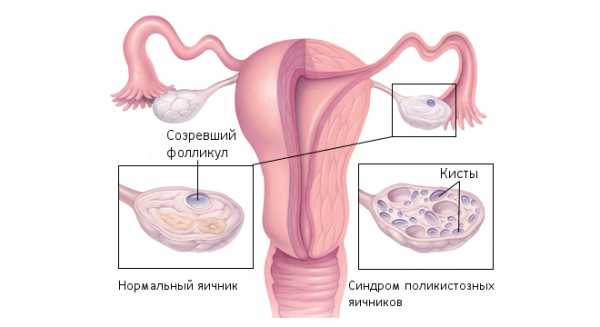
Гипоплазия матки имеет синонимы инфантилизм или детская матка. Недостаточная выработка женских половых стероидов приводит к недоразвитию матки, которая остается гипопластической – с длинной конической шейкой, малым телом и гиперантефлексией. Гипоплазии матки сопутствует наличие длинных извитых труб, что может сопровождаться бесплодием. В случае наступления зачатия, нередко развивается внематочная беременность, поскольку прохождение зиготы по измененным маточным трубам затрудняется. При гипоплазии матки также часто недоразвиты другие органы репродуктивной системы – половые губы, влагалище, яичники. Нередко гипоплазии матки сопутствует поликистоз яичников.
Причины и степени гипоплазии матки
Врожденная гипоплазия матки служит проявлением генитального или общего инфантилизма вследствие повреждающего влияния на эмбрион в антенатальном периоде или наследственных факторов. Чаще причины гипоплазии матки кроются в нарушениях системы регуляции «гипоталамус-матка» или яичниковой недостаточности при повышенной гонадотропной активности гипофиза. Такие регуляторные сбои возникают у девочек в детстве или периоде полового созревания и могут развиться при гиповитаминозах, интоксикациях (наркотической, никотиновой), нервных расстройствах, повышенных учебных и спортивных нагрузках на детский организм, анорексии, частых инфекциях (тонзиллите, ОРВИ, гриппе) и т. д. При этом наступает задержка в развитии изначально правильно сформированной матки.
Основной характеристикой гипоплазии матки служит уменьшение ее размеров. В норме у половозрелых нерожавших женщин матка имеет длину полости не менее 7 см, у рожавших - 8 см, длина шейки составляет 2,5 см. В зависимости от времени остановки развития гинекология выделяет три степени гипоплазии матки: зародышевую, сформированную внутриутробно; инфантильную и подростковую, сформированные после рождения. Зародышевая (фетальная) матка характеризуется длиной до 3 см, полость практически не сформирована, весь размер приходится на шейку. Инфантильная (детская) матка имеет длину от 3 см до 5,5 см с соотношением длины шейки матки к ее полости 3:1. Подростковая матка при гипоплазии обладает длиной от 5,5 см до 7 см, с менее выраженным преобладанием шейки - 1:3.
Для гипоплазии матки характерно позднее (после 16 лет) начало менструаций. После становления менструальной функции месячные обычно протекают болезненно (в форме альгодисменореи), нерегулярно, имеют непродолжительный, скудный или обильный характер. При гипоплазии матки возможно отставание девушки в общефизическом и половом развитии: подросток небольшого роста, с равномерно суженным тазом, узкой грудной клеткой, гипопластичными молочными железами, отсутствующими или невыраженными вторичными половыми признаками.
В дальнейшем у половозрелых женщин с гипоплазией матки отмечается сниженное половое чувство, аноргазмия. Репродуктивные нарушения при гипоплазии матки могут включать бесплодие, внематочную беременность, самопроизвольное прерывание беременности, выраженные токсикозы, слабую родовую деятельность, недостаточное раскрытие маточного зева в родах, атонические послеродовые кровотечения. У женщин с гипоплазией матки часто развиваются цервициты, эндометриты в связи со слабой устойчивостью половой системы к инфекциям. Указанные симптомы должны заставить женщину обратиться к гинекологу-эндокринологу.
Диагностика гипоплазии матки
При гинекологическом осмотре пациенток с гипоплазией матки выявляются признаки генитального инфантилизма: недостаточное оволосение, недоразвитые половые губы, выступающая за пределы вульвы головка клитора. При влагалищном исследовании определяется короткое узкое влагалище со слабовыраженными сводами, удлинение и коническая форма шейки, уменьшение и уплощение тела матки, гиперантефлексия. В ходе УЗИ малого таза исследуются размеры тела и шейки, что позволяет судить о степени гипоплазии матки.
Рентгеновская или ультразвуковая гистеросальпингоскопия подтверждает уменьшенные размеры матки, извитость маточных труб, гипоплазию яичников. При подозрении на гипоплазию матки проводится лабораторное исследование уровня половых гормонов (ФСГ, прогестерона, пролактина, ЛГ, эстрадиола, тестостерона), а также тиреоидных гормонов (ТТГ, Т4). Дополнительно при подозрении на гипоплазию матки прибегают к зондированию полости матки, определению костного возраста пациентки, рентгенографии турецкого седла, МРТ головного мозга.
Лечение гипоплазии матки
Характер лечения определяется степенью гипоплазии матки и причинами ее недоразвития. Основу лечения гипоплазии матки составляет заместительная или стимулирующая гормональная терапия, при адекватности которой гинекологу удается достичь увеличения размеров матки до нормальных и восстановления нормального менструального цикла.
Использование физиотерапевтических методов при гипоплазии матки (магнитотерапии, лазеротерапии, диатермии, индуктотермии, УВЧ-терапии, грязелечения, озокеритолечения, парафинолечения) позволяет нормализовать кровообращение в органе. Хороший эффект может отмечаться от эндоназальной гальванизации, под действием которой стимулируется работа гипоталамо-гипофизарной области, увеличивается синтез гормонов ЛГ и ФСГ. Пациентке с гипоплазией матки назначается витаминотерапия, ЛФК, гинекологический массаж, курортотерапия (морские купанья и ванны).
При фетальном типе гипоплазии матки беременность исключается, материнство возможно только при помощи ВРТ. При невозможности наступления самостоятельной беременности, но сохранности функции яичников, прибегают к методу экстракорпорального оплодотворения с использованием яйцеклетки пациентки. При синдроме невынашивания беременности искусственное оплодотворение (ИМСИ, ИКСИ, ПИКСИ) проводят в рамках суррогатного материнства. При небольшой степени гипоплазии матки и нормальной структуре и функции яичников шансы на беременность благоприятные. Течение и ведение беременности у пациенток с гипоплазией матки сопряжено с рисками самопроизвольного аборта, осложненных родов.
Для нормального формирования и развития репродуктивной системы женщины требуется устранение неблагоприятных факторов воздействия, особенно в подростковом возрасте. Для профилактики гипоплазии матки девочкам необходимо полноценное питание, отказ от изнуряющих диет, исключение стрессовых ситуаций, своевременное предупреждение и лечение инфекций.
www.krasotaimedicina.ru
Гипоплазия яичников
Гипоплазия яичников – анатомическое и функциональное недоразвитие женских половых желез – яичников. При гипоплазии яичников отмечается гипоменструальный синдром либо аменорея, снижение либидо, бесплодие. Гипоплазия яичников диагностируется путем общего и гинекологического осмотра, результатов УЗИ органов малого таза, гормональных исследований, лапароскопической биопсии яичников, определения кариотипа (хромосомного набора). Лечение гипоплазии яичников требует проведения циклической гормональной терапии.
Гипоплазия яичников чаще отмечается на фоне общего или полового инфантилизма; может сочетаться с гипоплазией матки, аплазией матки и влагалища (синдромом Рокитанского-Кюстнера), гипоплазией почек, недоразвитием других органов. Кроме того, гипоплазия яичников встречается при дисгенезии гонад – генетических заболеваниях, обусловленных качественной и (или) количественной патологией половых хромосом (синдроме Шерешевского – Тернера и др.). В этих случаях паренхима яичников представлена преимущественно или исключительно соединительной тканью.
Приобретенная гипоплазия яичников является следствием неблагоприятных воздействий на организм в ходе онтогенеза, особенно в детском возрасте или в пубертатный период. Развитию гипоплазии яичников могут способствовать воспаления половых желез (оофориты, аднекситы), прерывание беременности, нарушения питания (гиповитаминоз, анорексия), хронические интоксикации, детские инфекции (паротит, краснуха, корь, скарлатина и др.), ангины, эндокринопатии (воспалительные поражения гипофиза и гипоталамуса, аденома гипофиза, пролактинома, гипотиреоз и др.), облучение радиоактивными веществами.
Реже гипоплазия яичников бывает обусловлена внутриутробным поражением фолликулярного аппарата вследствие патологии беременности у матери.
В соответствии с этиологией и уровнем поражения гинекология выделяет гипоплазию яичников центрального (гипоталамо-гипофизарного) генеза; периферического (яичникового) генеза и идиопатического (неясного) происхождения.
При гипоплазии в яичниках отмечается уменьшение выраженности фолликулярного слоя. В гипопластических яичниках первичных яйцевых клеток и примордиальных фолликулов может не быть совсем или отмечаться прекращение их созревания и роста, что определяет картину клинических проявлений.
Симптомы гипоплазии яичников
У пациенток с гипоплазией яичников могут наблюдаться различные расстройства менструальной функции – первичная, иногда вторичная аменорея, альгодисменорея или гипоменструальный синдром, ановуляторный цикл. Перечисленные нарушения при гипоплазии яичников сопровождаются бесплодием.
Пациентки сложены по женскому типу, но имеют слегка выраженные евнухоидные признаки. При гипоплазии яичников вторичные половые признаки обычно выражены слабо – отмечается скудное оволосение на лобке и в подмышечных впадинах, уплощение молочных желез, невыраженность ареол и сосков. Характерно отсутствие первой менструации (menarche) к 15-16 годам.
Половое влечение у женщин снижено, нередко наблюдается фригидность. Другие признаки гипоплазии яичников выявляются при проведении комплексного гинекологического обследования.
Диагностика гипоплазии яичников
При гинекологическом осмотре обращает внимание гипопластическое строение наружных гениталий, тонкие непигментированные малые половые губы, наличие узкого нерастяжимого и короткого влагалища, инфантильность матки.
При проведении УЗИ, УЗ-гистеросальпингоскопии или и гистеросальпингографии подтверждается уменьшение размеров яичников и матки, определяются извилистые, тонкие, удлиненные маточные трубы.
Базальная температура имеет монофазный характер. Исследование шеечной слизи при гипоплазии яичников позволяет выявить признаки гипоэстрогении – отрицательный или слабо выраженный симптом «зрачка». Низкий уровень эстрогенов (в некоторых случаях - гонадотропных гормонов) подтверждается при лабораторном исследовании крови.
Проведение пробы с прогестероном при гипоплазии яичников обычно дает отрицательный результат, свидетельствуя о выраженной эстрогенной недостаточности. Комбинированная эстроген-гестагенная проба положительная, что свидетельствует о функциональной сохранности эндометрия.
Для выявления центральной формы гипоплазии яичников прибегают к проведению фармакологических проб с менопаузным человеческим гонадотропином, хорионическим гонадотропином, кломифеном, люлиберином; выполнению рентгенографии турецкого седла, МРТ головного мозга.
При необходимости проводится диагностическая лапароскопия и биопсия яичников.
Лечение гипоплазии яичников
При гипоплазии яичников лечение преследует цели восстановления гормональной и репродуктивной функций. Основой терапии при гипоплазии яичников является циклическая гормонотерапия.
На первом этапе гормонотерапия направлена на создание эстрогенового фона, а после появления менструальноподобной реакции - на нормализацию циклических гипоталамо-гипофизарно-яичниково-маточных процессов. Гормонотерапия проводится под контролем фолликулометрии.
Одновременно при гипоплазии яичников назначаются витаминотерапия, физиотерапия (магнитотерапия, магнитолазеротерапия, лазеротерапия, ультрафонофорез и др.), гинекологический массаж, бальнеопроцедуры.
Прогноз при гипоплазии яичников
Под действием гормонотерапии развиваются характерные женские половые признаки. При индуцировании двухфазного менструального цикла у пациенток с гипоплазией яичников шансы на беременность составляют от 30 до 60%; при этом не исключается вероятность развития многоплодной беременности. Протекание и ведение беременности у пациенток с гипоплазией яичников сопряжено с рисками невынашивания.
Женщины с гипоплазией яичников должны наблюдаться у гинеколога-эндокринолога для своевременного обнаружения гипоталамо-гипофизарных опухолевых процессов и гиперпластических нарушений в половом аппарате под влиянием гормонотерапии.
healthinform.ru