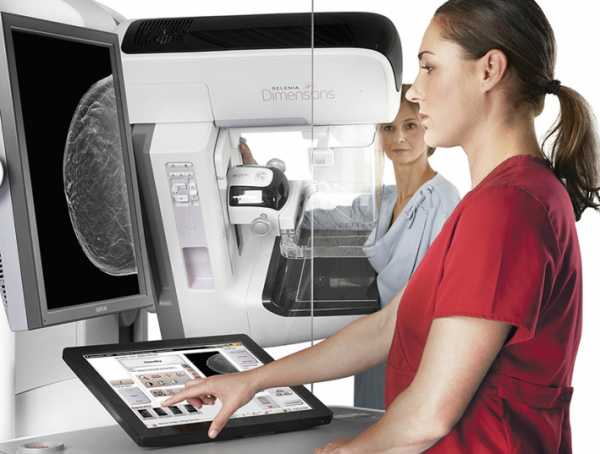
Радиотерапия при раке молочной железы
Облучение при раке молочной железы
Облучение при раке молочной железы – это один из методов подавления раковых клеток. Рассмотрим особенности облучения, показания к его проведению и возможные побочные действия.
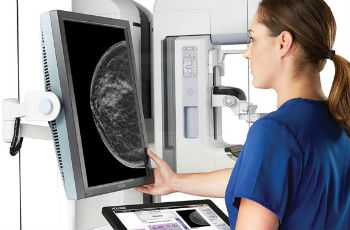
Облучение раковых клеток осуществляется ионизирующими лучами с помощью специального оборудования. Действие лучей направлено на изменение структуры раковых клеток, что приводит к их гибели. Процедуру проводят под разными углами по отношению к новообразованию, что позволяет достичь лучшего эффекта. Такой метод не влияет на здоровые ткани, так как они не чувствительны к лучам. Как правило, облучение используют одновременно с химиотерапией и оперативным лечением. Это позволяет предотвратить рецидивы болезни и уничтожить раковые клетки, которые не были удалены в ходе операции.
Выделяют ряд факторов, которые влияют не выбор метода лечения:
- Стадия рака, наличие метастазов и размер опухоли.
- Расположение метастазов.
- Гистологическая структура раковых клеток.
- Возраст пациенток и общее состояние.
Лучи воздействуют только на определенные места, к примеру, опухоль в молочной железе и регионарные лимфатические узлы. Облучение проводится в несколько сеансов, что позволяет минимизировать побочные эффекты от процедуры. Очень часто данный метод используется после удаления груди, в качестве профилактики рака.
В зависимости от метода применения, лучевая терапия делится на такие виды:
- Предоперационная – для уничтожения злокачественных клеток по периферии.
- Послеоперационная – для уничтожения раковых клеток, которые остались после операции.
- Интраоперационная – проводится при органосохраняющих операциях.
- Самостоятельная – необходима при противопоказаниях хирургического лечения.
- Внутритканевая – используется при узловых формах онкологии.
Применение лучевого лечения при раке молочной железы возможно только по врачебным показаниям, когда в патологический процесс вовлечены более 4 лимфатических регионарных узлов, поражены крупные сосудисто-нервные пучки и подмышечные узлы. Метод эффективен при органосохраняющих операциях.
ilive.com.ua
РАДИОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
В 2011 г. в США рак молочной железы был диагностирован более чем у 230 тысяч женщин. При этом в настоящее время заболевание можно выявлять на самых ранних стадиях, что, в совокупности с современными методами лечения, существенно увеличивает выживаемость пациенток.
^Вверх^
Варианты лечения рака молочной железы
Обзор вариантов лечения рака молочной железы
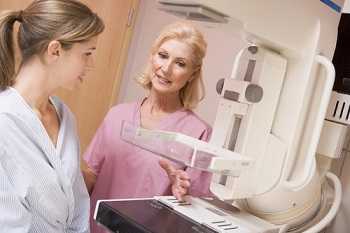
Хирургические варианты лечения включают мастэктомию и органосохраняющие операции. При мастэктомии молочная железа убирается целиком, обычно вместе с соском. Нередко при этом также иссекаются подмышечные лимфатические узлы. Врач может удалить 1 или 2 лимфатических узла, которые называются сторожевыми, либо проводит более обширную лимфодиссекцию, что необходимо для оценки распространенности опухоли. Мастэктомия требует госпитализации пациентки. При этом для профилактики отека в операционную рану вводится дренажная трубка.
После мастэктомии возможна пластика молочной железы с полным или частичным восстановлением ее формы.
При органосохраняющих операциях иссекается только опухоль и небольшой участок окружающих ее тканей. Подобные операции носят различные названия: лампэктомия, секторальная или частичная резекция молочной железы, квадрантэктомия. После лампэктомии обычно проводится радиотерапия, что позволяет уничтожить все оставшиеся раковые клетки в пределах ткани молочной железы.
Цель проведения органосохраняющих операций: успешное излечение от рака с одновременным сохранением максимального объема, внешнего вида и структуры тканей молочной железы.
В ходе лампэктомии или после нее врач также иссекает сторожевые лимфатические узлы или проводит полное удаление подмышечных лимфатических узлов.
Считается, что у 75-80% пациенток вместо мастэктомии возможно выполнение органосохраняющих операций с превосходными результатами лечения. Различные клинические исследования показывают, что эффективность подобных операций не ниже, чем у радикального удаления молочной железы.
При раке молочной железы возможны следующие виды радиотерапии:
- Наружная лучевая терапия
- Радиотерапия с модулированной интенсивностью
- Брахитерапия (внутритканевая, или интерстициальная; с применением катетера или баллона): временное размещение радиоактивного материала в области опухоли. Используется как самостоятельный метод лечения или дополнительно после оперативного лечения.
При высоком риске распространения опухоли за пределы молочной железы на другие органы пациентке может быть назначена химиотерапия или гормональная терапия.
Необходимо ли проведение радиотерапии, если края иссеченной ткани не содержат раковых клеток?
Данный вопрос внимательно изучался в различных исследованиях с участием пациенток с инвазивными формами рака. Практически все специалисты говорят о том, что при отсутствии радиотерапии после хирургического лечения риск рецидива рака существенно выше (от 20 до 40%), тогда как на фоне лучевой терапии риск снижается до 5-10%.
При рецидиве рака молочной железы после органосохраняющих операций, что является крайне травмирующим психологическим событием, пациентке может потребоваться мастэктомия. Учитывая тот факт, что излечение рака после рецидива не всегда возможно, радиотерапия после лампэктомии и других органосохраняющих операций стала стандартом лечения.
Несколько недавно проведенных исследований с участием пожилых пациенток с небольшими инвазивными опухолями показали довольно невысокий риск местного рецидива рака после лампэктомии в сочетании с гормональной терапии, тогда как радиотерапия не применялась. Тем не менее, долгосрочные результаты подобного подхода к лечению еще не ясны. Кроме этого, рано говорить о том, каким пациенткам подходит данное лечение. Именно поэтому вопросы о применении радиотерапии после хирургической операции очень важно обсудить с врачом.
Особо сложным данный вопрос выглядит при лечении пациенток с неинвазивными формами рака молочной железы (РМЖ): так называемой протоковой карциномой in situ. У многих таких пациенток лампэктомия без радиотерапии дает очень хорошие результаты. Тем не менее, взгляды специалистов на подобный подход весьма противоречивы. В связи с этим вопросы о лечении следует детально обсуждать со своим лечащим врачом.
Как сделать выбор между мастэктомией и органосохраняющей операцией?
Органосохраняющие операции обычно проводятся при инвазивных формах РМЖ на самых ранних стадиях (стадия I и стадия II по системе классификации РМЖ). Их проведение возможно при протоковой карциноме in situ (ПКИС, стадия 0).
Причины отказа от проведения органосохраняющих операций могут быть самыми разными:
- Личное предпочтение
- Высокий риск развития осложнений последующей радиотерапии при некоторых состояниях и заболеваниях
- Необходимость удаления большого объема тканей, что повлечет за собой выраженный косметический дефект
- Наличие опухоли с высоким риском рецидива после органосохраняющей операции
Многие пациентки делают выбор относительно лечения на основании и других факторов, таких как удобство (например, необходимость регулярных длительных поездок до радиологического центра) или личные предпочтения, такие как страх перед побочными эффектами лучевой терапии или ощущение большей безопасности после мастэктомии.
Конечно же, большинство женщин предпочитают сохранить молочную железу, если это безопасно, однако подобные действия подходят далеко не всем пациенткам. Поэтому решение о выборе метода терапии женщине следует принимать только совместно с лечащим врачом. В некоторых случаях перед проведением хирургического лечения требуется консультация радиолога, который даст ответы на некоторые вопросы относительно органосохраняющих операций.
Если риск рецидива РМЖ больше 20%, то практически каждый специалист будет рекомендовать мастэктомию, но не органосохраняющую операцию. Такое возможно при множественных очагах в молочной железе или крупных опухолях.
Каковы косметические результаты органосохраняющих операций?
Современные методики хирургических вмешательств и радиотерапии позволяют добиться превосходных или хороших косметических результатов в 80-90% случаев. При этом форма, размер, структура и внешний вид молочной железы не меняется совсем или изменяется несущественно, по сравнению с исходным состоянием до операции.
У пациенток с крупными молочными железами после радиотерапии отмечается более выраженное уменьшение объема органа, чем у женщин с небольшой грудью.
Справиться с данной проблемой помогает использование таких методик, как радиотерапия с модулированной интенсивностью. При небольших опухолях на ранних стадиях также можно рассматривать вариант частичного облучения молочной железы с помощью брахитерапии. Тем не менее, данный метод лечения все еще изучается в клинических исследованиях. О возможности проведения брахитерапии следует поговорить с врачом перед и вскоре после завершения хирургического лечения.
Каков прогноз для жизни после рецидива РМЖ?
Многие пациентки с рецидивом РМЖ успешно излечиваются. Нередко при этом используются другие методики, нежели радиотерапия, особенно если она применялась как исходное лечение. У 5-10% пациенток, получавших первоначальное лечение по поводу инвазивного РМЖ, на момент возникновения рецидива уже обнаруживаются отдаленные метастазы. Такому же количеству пациенток при развитии рецидива невозможно провести хирургическое лечение.
Несмотря на то, что в подобных ситуациях возможно длительное многолетнее наблюдение за пациентками, меняются цели лечения: вместо попыток излечить рак врач направляет все свои усилия на профилактику дальнейшего прогрессирования заболевания и ухудшения состояния.
Коэффициент пятилетней выживаемости при рецидиве РМЖ после органосохраняющей операции составляет 60-75% в том случае, если рецидив ограничен молочной железой, и по его поводу выполнена мастэктомия.
После исходного лечения пациентки по поводу протоковой карциномы in situ (ПКИС) 50% случаев рецидива составляют инвазивные формы рака, а 50% - неинвазивная ПКИС. В таких случаях (при рецидиве рака после исходной органосохраняющей операции) частота длительного контроля опухолевого процесса является высокой: более 90%.
^Вверх^
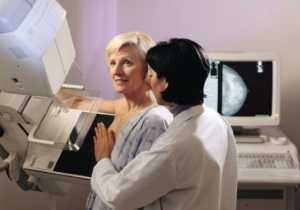
Что происходит во время лучевой терапии?
Радиотерапия подразумевает использование высокоэнергетических рентгеновских лучей (фотонов) или пучков других заряженных частиц. Излучение в терапевтических дозах, которые во много раз превышают показатели диагностических рентгеновских процедур, обладает способностью разрушать патологически измененные опухолевые клетки.
^Вверх^
Возможные побочные эффекты лучевой терапии
При воздействии излучения на область молочной железы остро возникающие побочные эффекты отсутствуют: у пациенток нет тошноты или облысения.
У большинства пациенток отмечается утомляемость, которая в ходе курса радиотерапии усиливается, а после окончания лечения постепенно проходит в течение 1-2 месяцев.
У многих пациенток возникают тупые ноющие или острые стреляющие боли в молочной железе, которые длятся несколько секунд или минут. Как правило, лечение данного состояния не требуется.
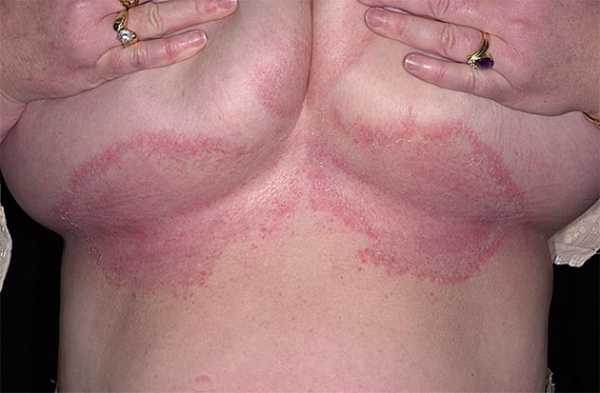
Самым частым побочным эффектом, требующим пристального внимания, является раздражение кожи, которое выражается покраснением, зудом и сухостью. Кожные реакции возникают обычно через несколько недель от начала лечения. Справиться с ними позволяют следующие рекомендации:
- Очищать кожу теплой водой с мягким мылом. Купание горячей водой не рекомендуется.
- Избегать воздействия высоких температур (баня, сауна, горячий душ и др.)
- Избегать травмирования кожи и воздействия солнца (защита кожи одеждой и солнцезащитными средствами с фактором SPF выше 30).
- Избегать бритья кожи в области воздействия излучения бритвенными станками, при необходимости использовать электрические бритвы.
- Избегать нанесения на кожу в области воздействия излучения парфюмерных изделий, косметических средств или дезодорантов (вместо дезодоранта можно использовать кукурузный крахмал в смеси с пищевой содой или без нее).
- Использовать только рекомендованные кремы и лосьоны без отдушек.
У некоторых пациенток развиваются выраженные кожные реакции наподобие солнечного ожога, которые сопровождаются образованием пузырьков и отслаиванием кожи и носят название «влажная десквамация». Чаще всего данное явление поражает кожные складки под грудью или подмышечные впадины, но может развиваться и непосредственно в зоне воздействия излучения.
При неярко выраженной влажной десквамации лечение можно продолжать. При необходимости врач выдерживает 5-7-дневный перерыв, которого достаточно для восстановления кожи. В течение нескольких недель после завершения радиотерапии кожные реакции обычно полностью исчезают.
^Вверх^
Возможные риски и осложнения лучевой терапии
К неопасным осложнениям лучевой терапии относится:
- Умеренный отек молочной железы, который обычно проходит в течение 6-12 месяцев.
- Потемнение кожи молочной железы, наподобие загара, которое в большинстве случаев постепенно исчезает в течение 6-12 месяцев.
- У большинства женщин возможны острые или тупые боли в молочной железе или окружающих мышцах, которые возникают даже спустя годы после лечения. Причина их появления неизвестна. Тем не менее, несмотря на неприятный характер, данное осложнение неопасно и НЕ является признаком рецидива рака.
- В редких случаях через несколько лет после радиотерапии возможен перелом ребра, который срастается самостоятельно. При использовании современных методов лечения риск данного состояния составляет менее 1%.
К более серьезным осложнениям лучевой терапии относится:
- Отек верхней конечности (лимфедема) после радиотерапии на область подмышечных лимфатических узлов с их последующим хирургическим удалением.
- Онемение, покалывание или даже боли и потеря мышечной силы верхней конечности и кисти спустя годы после радиотерапии на область подмышечных лимфатических узлов.
- Радиационный пневмонит: реакция со стороны легочной ткани, которая выражается кашлем, одышкой и повышением температуры и развивается через 3-9 месяцев после окончания терапии. Как правило, данное осложнение не требует лечения и проходит самостоятельно через 2-4 недели без каких-либо неприятных последствий.
- Повреждение сердечной мышцы, которое, при использовании современных методик радиотерапии, встречается все реже. Современные исследования показывают, что даже спустя 10-20 лет после лучевой терапии риск развития серьезных заболеваний сердца не увеличивается. Тем не менее, определенные опасения остается в отношении курящих женщин, пациенток с уже существующими сердечными заболеваниями и одновременно получающих химиотерапию отдельными препаратами. И даже в таких случаях риск повреждения сердечной мышцы считается довольно низким.
- У женщин в возрасте 45 лет и младше на момент проведения радиотерапии слегка повышен риск развития рака второй молочной железы (всего на несколько процентов). В одном случае из 1000 через 5, 10, 20 лет и более возможно развитие рака кожи, костей, легкого или мышц непосредственно в области воздействия излучения.
- В редких случаях нарушается целостность кожи или появляются сильные боли в молочной железе, что требует хирургического лечения.
^Вверх^
Требуется ли какое-то обследование и лечение после окончания лучевой терапии?
Основная цель динамического наблюдения после окончания радиотерапии состоит в своевременном обнаружении и лечении рецидивов РМЖ или рядом расположенных лимфатических узлов, а также в выявлении новых опухолевых очагов в другой железе, которые могут распространиться на соседние и отдаленные органы и ткани.
Тем не менее, при отсутствии явных симптомов стандартная рентгенография органов грудной клетки, сканирование костей, анализы крови или другое обследование не приносят пользы.
График динамического наблюдения зависит от конкретного случая заболевания. Как правило, он включает осмотр каждые несколько месяцев в течение первых лет после лечения, а затем - каждые 6-12 месяцев и т.д. Важной частью наблюдения являются ежегодное маммографическое обследование. При наличии явных симптомов или клинических признаков рецидива врач назначает анализы крови, УЗИ, КТ, МРТ, рентгенограмму органов грудной клетки и/или сканирование костей.
^Вверх^
Новейшие достижения в области лечения рака молочной железы
В настоящее время проводится изучение возможностей частичного облучения молочной железы с помощью брахитерапии и радиотерапии с модулированной интенсивностью в сравнении с облучением всей железы. Помимо этого, клинические исследования посвящены методике гипофракционирования при радиотерапии всей молочной железы, которая подразумевает укорочение курса лучевого лечения при увеличении ежедневной дозы излучения.
^Вверх^
www.rusmedserv.com
Особенности лучевой терапии после операции при раке молочной железы
Лучевая терапия после операции при раке молочной железы позволяет «добить» опухоль и зафиксировать эффект от хирургического вмешательства. Лучевая терапия или, как ее называют сами медики, радиотерапия – это одно из основ комплексного лечения рака молочной железы. Без облучения не удается закрепить эффект от операции и снизить риск рецидива. Суть лучевой терапии в воздействии ионизирующего излучения на раковые клетки.
Радиотерапия — это один из самых важных компонентов лечения. Ведь после операции нельзя быть уверенным, что в организме не осталось патологических клеток, которые могут снова образовать опухоль. Нельзя быть уверенным, что метастазы не продолжат свой рост после удаления первичного очага.
На ранних стадиях радиотерапия позволяет безоперационным способом справиться с онкологией. На поздних – увеличивается продолжительность и качество жизни. Таким образом, спектр применения радиотерапии достаточно широкий. Разберемся в том, как работает лучевая терапия, кому и когда она назначается и какие последствия вызывает.

Разновидности радиотерапии
Лучевую терапию классифицируют в зависимости от цели ее использования на две большие группы:
- Радикальная. Применяется на ранних стадиях, в составе безоперационного лечения или после оперативного вмешательства.
- Паллиативная. Применяется для поддержания нормального самочувствия и для уменьшения симптомов у больных 3-4 стадией РМЖ.
Также радиотерапия делится на несколько разновидностей в зависимости от зоны облучения:
- Молочная железа со стороны опухолевого процесса.
- Узлы лимфатической системы.
- Мышечная ткань.
Виды лучевой терапии в зависимости от сроков проведения и схемы лечения:
- Предоперационная. Используется для уничтожения периферических клеток опухоли, которые могут дать рецидив после операции. Нередко применяется для уменьшения размеров опухоли с неоперабельной до операбельной.
- Послеоперационная. Показана для уничтожения клеток опухоли, которые могли остаться в тканях груди или лимфоузлах после операции. Несмотря на высокую точность современной хирургии, невозможно оперативно удалить все раковые клетки.
- Интраоперационная – применяется при назначении органосохраняющей операции.
Рак относится к генетически и этиологически разнородным заболеваниям, он имеет множество разновидностей. Рак молочной железы может быть локализован в любом месте – сосок, ареола, кожа, мягкие ткани, лимфатические узлы. Лучевая терапия показана при всех разновидностях рака как важная часть комплексного лечения. Рациональная схема терапии позволяет справиться с раком даже на 3 стадии. В последнее время роль радиотерапии значительно возросла с увеличением количества органосохраняющих операций.

Схемы лечения
Врач выбирает конкретную схему комплексного лечения, основываясь на следующих данных:
- Распространение опухоли вглубь тканей, в лимфатическую систему или другие органы.
- Гистологический анализ – тип рака, реакция опухоли на гормоны.
- Скорость и характер роста опухоли.
На начальной стадии заболевания (при размере опухоли не боле 2 см в диаметре и отсутствии метастазов в лимфатической системе) принято применять максимально радикальные методы лечения. Необходимо как можно быстрее справиться с онкологией, не допуская развития следующих стадий болезни. Процент успешного лечения на 0 и 1 стадии рака молочной железы составляет 97%.
На начальной стадии применяют три схемы лечения:
- Радикальная мастэктомия с предопрерационным курсом лучевой терапии. Без предварительного облучения эффективность лечения падает на 10%.
- Экономная операция с сохранением некоторого количества грудных мышц. Показана предопрерационная терапия.
- Органосохраняющая операция послеоперационным облучением. Хирургия проводится по типу секторальной резекции – такая операция менее травматична и позволяет сохранить молочную железу.
Если у пациента найдена быстрорастущая опухоль в молочной железе, то риск рецидива значительно возрастает – до 15%. У такого же количества больных обнаруживаются метастазы в лимфатической системе даже после мастэктомии. В связи с этим, при быстрорастущей опухоли назначают максимально усиленный курс предопрерационной лучевой терапии.
Если выявлен распространенный процесс (2В стадия, 3 и 4), то радиотерапию проводят и до, и после операции. Причем облучению подвергаются как зоны первичного роста опухоли, так и зоны метастазирования.
При выявлении распадающегося рака 4 стадии проводят санационную мастэктомию и назначают самостоятельное облучение в максимально возможном объеме. Такие меры необходимы для увеличения продолжительности жизни.
При лечении рака молочной железы радиотерапия применяется совместно с химиотерапией, гормонотерапией (при гормонозависимых опухолях), а также таргетной терапией.
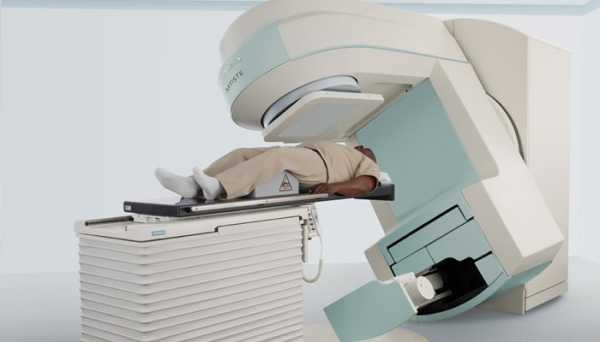
Режимы облучения
Существует два основных режима облучения:
- Наружная терапия применяется чаще всего. Выполняется в условиях стационара. Для проведения процедуры требуется специальный рентгеновский аппарат. В среднем, стандартный курс лечения подразумевает от 30 до 40 сеансов с частотой около 5 раз в неделю. Курс занимает от 1 до 1,5 месяцев.
- Внутренняя терапия (медицинское название – брахитерапия) заключается в установке имплантатов с радиоактивными наполнителями. Через небольшие разрезы имплантаты устанавливают в молочную железу с помощью катетеров. Через катетеры вводят фармацевтический препарат с лучевыми свойствами. Один сеанс продолжается несколько минут, затем препарат удаляют. Курс лечения – неделя с частотой 1 сеанс в день. Внутренняя лучевая терапия при раке груди считается более эффективной, однако дает большее количество побочных эффектов.

Показания и противопоказания
Основные показания для проведения радиотерапии:
- Распространение опухолевого процесса на лимфатические узлы (более 4).
- Обширное распространение опухоли.
- Поражение подмышечных или подключичных лимфоузлов.
- Органосохраняющая операция.
- Метастазирование рака в кости. В таком случае облучению подвергают скелет.
Есть и перечень противопоказаний:
- Проведенный ранее курс облучения, вне зависимости от длительности и локализации.
- Заболевания соединительной ткани.
- Системные заболевания: анемия, сердечно-сосудистые болезни, сахарный диабет.
- Беременность.
Лучевая терапия позволяет справиться с опухолью на ранних стадиях, снижает риск рецидива более чем на 50%. Онкологический статус 2 и 3 степени также подлежит радиотерапии.

Осложнения и побочные эффекты
Многие пациенты боятся проходить курс лучевой терапии из-за рассказов о побочных эффектах. Стоит знать, что современные методы не оказывают серьезного эффекта на общее здоровье, но могут вызывать неприятные реакции. Стандартные побочные эффекты способны привести к дискомфорту, но не опасны для организма. На данный момент лучевая терапия не приводит к тошноте или выпадению волос – это классические страхи большей части пациентов.
В середине курса возникают такие побочные эффекты:
- Общая утомляемость.
- Тупые боли в молочной железе – они чаще связаны с опухолевым процессом, а не с радиотерапией.
- Лучевой дерматит.
Утомляемость и болезненные ощущения возникают не у всех, не требуют отмены курса и проходят самостоятельно в течение 1-2 месяцев после окончания радиотерапии. Профилактика осложнений заключается в правильном питании при лучевой терапии молочной железы, в уходе за кожей и в поддержании психологического благополучия.
Одно из наиболее неприятных осложнений – лучевой дерматит. О нем стоит рассказать отдельно, так как его проявления встречаются у всех пациентов. Первые симптомы появляются спустя 3-4 недели от начала курса. Проблемы с кожей связаны с кумуляцией рентгеновского эффекта.
Появляются такие побочные эффекты со стороны эпидермиса:
- Местное раздражение, зуд.
- Отечность подкожной клетчатки.
- Покраснение.
- Сухость кожи.
Довольно редко поражение кожи развивается по типу лучевого ожога – формируются пузыри, которые трансформируются в незаживающие мокрые язвочки. Обычно ожоговые поражения появляются в местах естественных складок кожи.
Реакции со стороны эпидермиса исчезают через 1-1,5 после окончания курса. Во время курса рекомендуется выполнять все рекомендации врача по уходу за кожей.
Последствия и риски для здоровья
Стандартные последствия лучевой терапии:
- Умеренная отечность груди, проходит самостоятельно в течение полугода-года. Не требует специального лечения.
- Потемнение кожи, изменение цвета ареолы. Изменение оттенка (этот эффект даже получил специальное название – бронзирование) наблюдается со стороны облучения. Может пройти со временем, но не у всех. Не требует лечения.
- Боли и болезненность – острые или тянущие боли в груди или грудных мышцах. Возникают на фоне лучевого миозита – специфического побочного эффекта от радиотерапии. Он не требует лечения и проходит самостоятельно. При выраженном болевом синдроме стоит совместно с врачом подобрать анальгетики.
Перечисленные осложнения не требуют вмешательства врача и не представляют опасности для здоровья.
Есть осложнения, которые требуют наблюдения или специфического лечения. Они встречаются гораздо реже. К ним относят:
- Лимфодему. Это отек верхней конечности со стороны облучения. Возникает после терапии, направленной на подмышечные лимфоузлы или после операции по их иссечению.
- Хронические боли с парестезиями. Обычно они сопровождаются другими симптомами со стороны верхней конечности: потеря мышечной силы, потеря чувствительности. Такой эффект связан с поражением, дегенерацией нервного волокна.
- Пневмонит радиационной природы – возникает в легких из-за облучения. Развивается через полгода после окончания курса.
- Лучевые незаживающие язвы. Не представляют серьезной опасности для здоровья, однако могут стать воротами для инфекции. Лечение хирургическое.
Все эти последствия требуют врачебного вмешательства. Лечение подбирается в зависимости от выраженности симптомов и общего состояния организма. На данный момент разработаны и применяются международные стандарты для терапии всех перечисленных заболеваний.
Обследования после курса
По завершению курса радиотерапии необходимо выполнить следующие обследования:
- Исследование для выявления динамики метастазов – для пациентов 2-4 стадии. Требуется для расчета эффективности выбранной схемы лечения.
- Сцинтиграфия скелета – применяется у пациентов с метастазированием в кости. Также позволяет отследить динамику.
- МРТ мягких тканей в месте первичного очага – выполняется после хирургии или консервативной терапии для оценки динамики опухоли. Выполняется и перед операцией для оценки размера.
- Ежегодная маммография назначается после успешного излечения – это самый информативный и простой метод контроля рецидивов.
- Посещение маммолога каждые 3 месяца первый год после лечения, затем 2 года каждые 6 месяцев, затем – ежегодно.
- Частые боли в груди
- Дискомфорт
- Переживания
- Выделения
- Изменения на коже
Если появляются подозрения на рецидив онкологии, то назначают полный комплекс обследований. Если в течение 5 лет не было замечено новых очагов, принято считать заболевание успешно вылеченным. Тем не менее, рекомендуется ежегодный контроль.
bolivgrudi.ru
Как проводится лучевая терапия при раке молочной железы
«Женские» онкологические заболевания без преувеличения можно назвать бичом современной медицины – ежегодно на планете от рака умирают миллионы пациенток.
Над этой проблемой трудятся ученые всего мира, но, к сожалению, пока так и не найдено лекарство, способное победить этот страшный недуг. Об одной из таких патологий, а так же методе ее устранения и пойдет речь в данной статье.
Рак молочной железы – это системное поражение органа новообразованиями злокачественной природы происхождения, которые, развиваясь, постепенно замещают здоровую, железистую ткань. Является самым распространенным диагнозом женской онкологии. Имеет несколько форм проявления, однако чаще всего диагностируется дольчатая или проточная карцинома.
Патологические клетки, поражающие молочную железу, имеют склонность к быстрому, спонтанному делению и характеризуются агрессивным течением болезни. Быстро метастазируют и прорастают в соседние отделы и системы.
При этом, распадаясь, злокачественные ткани наносят серьезный токсический вред и без того ослабленному недугом, организму.
О технологии
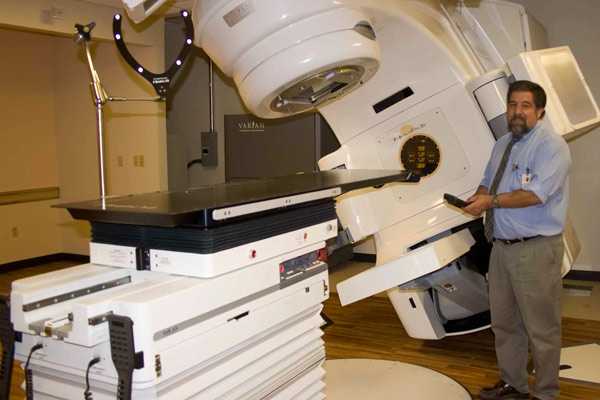
Лучевая терапия является одним из самых кардинальных способов устранения рака груди. Эта технология может использоваться как автономно, так и комплексно и при своевременном ее проведении дает пациентке шанс полного выздоровления, а в сложных, запущенных формах – может продлить жизнь, улучшить ее качество.
Под данной манипуляцией понимают точечное воздействие ионизирующих радиационных потоков на зону локализации поражения молочной железы раковой опухолью с целью нейтрализации деятельности злокачественных клеток. В медицинской практике эту методику еще называют радиотерапией.
Лечебный эффект от проведения процедуры достигается посредством использования нейтронного и рентгеновского излучения, гамма и бета — лучей, элементарные фрагменты которых направленно подаются в проблемную зону специальными медицинскими ускорителями.
В процессе сеанса происходит распад тканей на молекулярном уровне, с изменением ДНК структуры клеток, их хаотичное деление при этом останавливается. Сила лучевого влияния направлена на локальный разрыв молекулярной решетки с помощью водного радиолиза и ионизации. При этом целостность здоровых клеток не нарушается.
Когда назначается
Показаниями к проведению данного вида терапии, на основании которых делаются подобные назначения, являются:
- лимфоузлы имеют четыре и более пораженных очага – задача лечения – предотвратить дальнейшее поражения системы лимфотока;
- грудь множественно поражена инвазивно – такое проявление онкологии хорошо устраняется, путем лучевого воздействия;
- патология осложнена отечностью и появлением конгломератных структур, когда рак развивается локально, но продукты его распада пока не обнаружены – на данном этапе течения недуга есть шанс остановки процессов клеточного деления и уничтожения больных элементов;
- костные метастазы в комплексе с болевым синдромом средней и высокой степени интенсивности – устранить их полностью уже невозможно, а контролировать дальнейшее распространение путем замедления этих процессов, вполне реально;
- резекция органа – с целью избежания постоперационных воспалительных процессов и осложнений;
- хирургическое вмешательство, предполагающее сохранение целостности груди – в данном случае курс радиотерапии поможет минимизировать риск повторного развития новообразования в зоне поражения;
- как подготовительная предоперационная манипуляция – деятельность раковых клеток приостанавливается, рост аномалии останавливается и хирургическое вмешательствобюолее результативно;
- закрепление полученного после хирургии результата и с целью недопущения рецидива – несколько сеансов облучения помогут организму побороть остаточные опухолевые проявления и не допустят возобновления процессов хаотичной молекулярной мутации;
- 3 стадия развития заболевания, когда другие способы лечения уж не дают выраженного результата, данный метод способен несколько замедлить необратимые процессы, активно происходящие в организме пациентки;
- множественное метастазирование в соседние отделы – как единственно возможный вариант продления срока жизни больной.
Когда метод не применяется
Пациенткам, страдающим раком молочной железы, данную процедуру не проводят в случаях:
- длительной лихорадки – проведение манипуляции несовместимо с данной симптоматикой, поскольку нагрузка, полученная от курса лечения в совокупности с данным видом патологического проявления, может стать непосильной нагрузкой на организм и вызвать дисфункцию основных его органов;
- заболеваний крови – анемии, лейкемии, тромбоцитопении – лучевая травма в первую очередь затрагивает систему кроветворения, а при ухудшении ее качественного состава такое воздействие может стать летальным;
- лучевой болезни – при данном диагнозе концентрация радиоактивного облучающего компонента в организме женщины достигает достаточно большой концентрации и дальнейшее ее увеличение очень опасно;
- конечной стадии онкологии, когда опухоль находится в состоянии распада, метастазы приобрели множественный, необратимый характер. В такой ситуации рассматриваемый способ терапии просто неэффективен.
Основные задачи, поставленные перед манипуляцией, напрямую определяются клинической картиной течения заболевания, стадией образования, его величиной и поражающим действием метастазов.
В зависимости от этого, основными целями могут быть:
- полная нейтрализация пораженных клеток – реально только при условии начального этапа формирования уплотнения и отсутствия его прорастания в глубинные тканевые слои;
- уменьшение величины очага поражения, когда перед хирургическим вмешательством разумно несколько сократить фрагмент ампутируемого материала;
- закрепление положительной динамики от других способов лечения, например, оперативного;
- облегчающая состояние женщины помощь в случае ее полной неоперабельности.
Видео с медицинской конференции, посвященной проблеме выбора доз и объемов в современной лучевой терапии при лечении рака груди:
Процесс
Проведение сеансов облучения проводится по стандартной схеме и состоит из предварительной подготовки и непосредственно, самих манипуляций.
Подготовка
Как правило, курс лечения проводится ежедневно, в течение 5 — 6 дней – это период с понедельника по пятницу на протяжении полутора месяцев.
Сначала предполагается контрольный осмотр пациентки у врача – радиолога. Процедура проводится стационарно, поскольку предполагает углубленное обследование, по итогам которого разрабатывается схема лечения.
Тут же, на месте выявляют возможные осложнения и побочные эффекты, о которых подробно рассказывают больной – это делается с целью своевременного и максимально полного ею информирования доктора о происходящих изменениях в организме.
Проведение
В зависимости от ситуации, курс лечения может проводиться как в условиях клиники, так и без помещения пациентки в стационар. Сеанс радиотерапии происходит в специально оборудованном для этого кабинете, где больную укладывают на столе так, чтобы потоки попадали точно в нужную зону.
Во время сеанса пациентка находится в помещении одна, а общение с врачом проходит с помощью домофона. Манипуляция полностью безболезненна и по времени займет всего несколько минут. В зависимости от разовой дозы могут применяться нагрудные корсеты, которые не только зафиксируют орган в нужном положении, но и эффективно защитят соседние зоны от негативного воздействия.
Для более точного точечного подавления деятельности раковых клеток может применяться КТ – как метод контроля точности направления лучевого потока.
Когда сеанс закончится, женщина сможет встать, одеться и оговорить с доктором время следующего посещения, а также задать все интересующие ее вопросы.

Осложнения
Именно риск возможных осложнений часто является причиной отказа пациентки от проведения данного способа лечения. Однако, такие опасения, в основном беспочвенны, поскольку доза ионизирования предельно мала и не может нанести необратимый вред организму.
При этом ряд осложнений может возникнуть и о них следует знать. Чаще всего наблюдаются:
- частая утомляемость – она становится интенсивнее по мере прохождения курса терапии и потом проходит самопроизвольно в процессе реабилитационного периода;
- боли в зоне поражения – так орган реагирует на проводимые сеансы. Симптом не требует специальной терапии и не представляет серьезной опасности;
- лучевой дерматит – проявляется как сыпь, внутренняя отечность, сухость эпителиальных тканей. Внешне напоминает солнечные ожоги. Иногда сопровождается волдырями;
- ухудшение анализов крови – может упасть показатель лейкоцитов и тромбоцитов, что в серьезных случаях провоцирует заболевания крови;
- изменение кожного пигмента в зоне облучения – явление проходит самостоятельно;
- лучевые язвы – их лечат хирургическим путем.
Клиники и цены
Ценовая политика на данную манипуляцию складывается из стоимости диагностических процедур, применяемых в процессе лечения препаратов, клинической картины развития патологии и статуса лечебного учреждения, где оказывается данная услуга.
Стоит отметить, что правом на проведение лучевого лечения раковых заболеваний пользуются муниципальные онкологические центры и частные клиники, имеющие разрешительную лицензию на подобные методы лечения.
В среднем, один сеанс обойдется пациентке в пределах 3 000 – 5 000 рублей.
В ряде случаев процедура может быть проведена бесплатно пациентам, которые наблюдаются и проходят плановое лечение в государственных клиниках. Для этого потребуется наличие медицинского полиса, подтверждающие наличие диагноза документы и врачебное заключение о необходимости проведения данного курса лечения.
Прогноз
Согласно проведенному анализу эффективности лучевого воздействия на раковую опухоль молочной железы, специалисты пришли к выводу, что в 80% случаев терапия, проведенная на начальных этапах течения патологии, дает стойкий положительный прогноз на полное восстановление.
Если метастазы работают, то исключение рецидива и успешность лечения выявлены в 30% случаев при условии применения дополнительных способов лечения. На более поздних стадиях терапия как единственно применяемое воздействие не эффективна.
Насколько применение данного способа лечения будет результативным, зависит в первую очередь, от его своевременности. Если Вы на собственном опыт сталкивались с проблемой, рассмотренной в данной статье, оставить комментарии или поделиться своей историей можно ниже, в соответствующем разделе.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Нет комментариев
stoprak.info