Осложнения рака молочной железы
Рак молочной железы
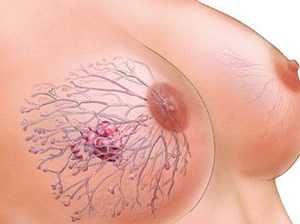
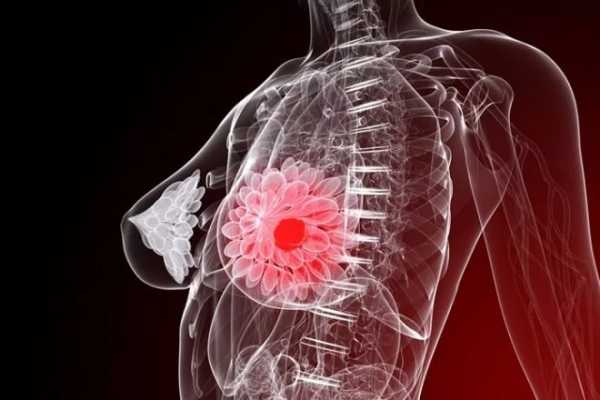
Рак молочной железы – злокачественное новообразование молочной железы. Локальные проявления: изменение формы молочной железы, втягивание соска, морщинистость кожи, выделения из соска (часто кровянистые), прощупывание уплотнений, узелков, увеличение надключичных или подмышечных лимфоузлов. Наиболее эффективно хирургическое лечение в сочетании с лучевой или химиотерапией на ранних стадиях. На поздних стадиях отмечается метастазирование опухоли в различные органы. Прогноз лечения во многом зависит от распространенности процесса и гистологической структуры опухоли.
Согласно статистическим данным ВОЗ, ежегодно во всем мире диагностируется более миллиона новых случаев развития злокачественных опухолей молочных желез. В России этот показатель достигает 50 тысяч. Каждая восьмая американка заболевает раком молочной железы. Смертность от данной патологии составляет около 50% всех заболевших. Снижению этого показателя препятствует отсутствие во многих странах организованного профилактического скрининга населения для раннего выявления злокачественных новообразований молочных желез.
Анализ методики скрининга населения показывает, что смертность среди женщин, принявших участие в профилактической программе, на 30-50 процентов ниже, чем в группах, где профилактика рака молочной железы не проводилась.
Динамическое снижение показателей смертности от злокачественных образований молочных желез отмечается в тех странах, где проводятся профилактические мероприятия (обучение женщин самоисследованию молочных желез, врачебное обследование) на общенациональном уровне. Во многих регионах России до сих пор имеет место рост заболеваемости и смертности от рака молочных желез в связи с недостаточностью охвата населения профилактическими мерами.
В настоящее время рак молочной железы подразделяется более чем на 30 форм. Наиболее распространены узловые раки (уницентрический и мультицентрический) и диффузный рак (включает отечно-инфильтративную и маститоподобную формы). К редким формам можно отнести болезнь Педжета и рак грудных желез у мужчин.
Причины и предрасполагающие факторы рака молочной железы
Возникновению и развитию рака молочной железы способствуют определенные факторы:
- в подавляющем большинстве рак молочной железы встречается у женщин, возникновение злокачественных образований у мужчин встречается в 100 раз реже;
- чаще всего рак молочных желез развивается у женщин после 35 лет;
- повышает вероятность возникновения злокачественной патологии молочной железы осложненный гинекологический анамнез: нарушения менструального цикла, гиперпластические и воспалительные патологии половых органов, бесплодие, расстройства лактации;
- рак молочной железы обнаруживает определенную генетическую зависимость: имеющие место у близких родственников злокачественные образования, молочно-яичниковый синдром, раково-ассоциированные генодерматозы, сочетание рака молочной железы с саркомой, злокачественными опухолями легких, гортани, надпочечников;
- эндокринные и метаболические расстройства: ожирение, метаболический синдром, сахарный диабет, хроническая артериальная гипертензия, атеросклероз, патологии печени, поджелудочной железы, иммунодефицит.
- неспецифические канцерогенные факторы: курение, химические яды, высококалорийная несбалансированная диета, богатая углеводами и бедная белками, ионизирующая радиация, работа в несоответствии с биоритмами.
Необходимо помнить, что имеющие место факторы повышенного канцерогенного риска не обязательно приведут к развитию злокачественной опухоли молочной железы.
Рак молочной железы классифицируется по стадиям развития.
На I стадии опухоль не превышает 2 сантиметров в диаметре, не затрагивает окружающую железу клетчатку, метастазов нет.
IIа стадия характеризуется опухолью 2-5 см, не проросшей в клетчатку, либо опухолью меньших размеров, но затронувшую окружающие ткани (подкожную клетчатку, иногда кожу: синдром морщинистости). Метастазы на этой стадии также отсутствуют. Опухоль приобретает 2-5 см в диаметре. Не прорастает в окружающую подкожную жировую клетчатку и кожу молочной железы.
Другая разновидность - опухоль того же или меньшего размера, прорастающая подкожную жировую клетчатку и спаянная с кожей (вызывает симптомы морщинистости). Регионарные метастазы здесь отсутствуют.
На IIб стадии появляются метастазы в регионарных лимфоузлах в подмышечной впадине. Нередко отмечают метастазирование во внутригрудные парастернальные лимфоузлы.
Опухоль IIIа стадии имеет в диаметре более, чем 5 сантиметров, либо прорастает в располагающийся под молочной железой мышечный слой. Характерен симптом «лимонной корки», отечность, втяжение соска, иногда изъязвления на коже железы и выделения из соска. Регионарные метастазы отсутствуют.
IIIб стадия характеризуется множественными метастазами подмышечных лимфоузлов или одиночными надключичными (либо метастазы в парастернальных и подключичных узлах).
IV стадия - терминальная. Рак поражает всю молочную железу, прорастает в окружающие ткани, дессиминирует на кожу, проявляется обширными изъязвлениями. Так же к четвертой стадии относятся опухоли любых размеров, метастазировавшие в другие органы (а также во вторую молочную железу и лимфоузлы противоположной стороны), образования, крепко фиксированные к грудной клетке.
На ранних стадиях рак молочной железы никак себя не проявляет, при пальпации можно обнаружить плотное образование в ткани железы. Чаще всего это образование женщина замечает при самообследовании, либо оно выявляется при маммографии, УЗИ молочных желез, другими диагностическими методами в ходе профилактических мероприятий. Без соответствующего лечения опухоль прогрессирует, увеличивается, прорастает в подкожную клетчатку, кожу, в мышцы грудной клетки. Метастазы поражают регионарные лимфатические узлы. С током крови раковые клетки попадают в другие органы и ткани. Рак молочной железы наиболее часто распространяет метастазы в легкие, печень и головной мозг. Некротический распад опухоли, злокачественное поражение других органов ведет к смерти.
Диагностика рака молочной железы
Одним из важнейших методов раннего выявления рака молочных желез является регулярное и тщательное самообследование женщин. Самообследование женщинам, входящим в группу риска по раку молочной железы, а также всем женщинам старше 35-40 лет, желательно производить каждый месяц. Первый этап – осмотр груди перед зеркалом. Выявляют деформации, заметное увеличение одной груди по сравнению с другой. Определение симптома «лимонной корки» (втяжения кожи) является показанием к немедленному обращению к маммологу.
После осмотра производят тщательное ощупывание, отмечая консистенцию железы, дискомфорт и болезненность. Надавливают на соски для выявления патологических выделений.
В диагностике рака молочной железы осмотр и пальпация позволяют обнаружить в ткани железы новообразование. Инструментальные методы диагностики (маммография, ультразвуковое исследование с доплерографией, дуктография, термография, МРТ молочной железы) позволяют детально исследовать опухоль и сделать выводы о её размере, форме, степени поражения железы и окружающих тканей. Биопсия молочной железы и последующее цитологическое исследование тканей опухоли показывает наличие злокачественного роста. Среди новейших методик обследования молочных желез также можно отметить радиоизотопное исследование, сцинтиомаммографию, СВЧ-РТС.
Осложнения рака молочной железы
Рак молочной железы склонен к быстрому метастазированию в регионарные лимфоузлы: подмышечные, подключичные, парастернальные. Далее с током лимфы раковые клетки распространяются по надключичным, лопаточным, медиастинальным и шейным узлам.
Также может поражаться лимфосистема противоположной стороны, и рак может перейти на вторую грудь. Гематогенным путем метастазы разносятся в легкие, печень, кости, головной мозг.
Лечение рака молочной железы
Рак молочной железы – одно из наиболее поддающихся лечению плотных злокачественных новообразований. Небольшие опухоли, локализованные в тканях железы, удаляют, и, зачастую, случаев рецидивирования неметастазировавшего удаленного рака не отмечают.
Лечение рака молочной железы – хирургическое. Выбор операции зависит от размера опухоли, степени пораженности окружающих тканей и лимфоузлов. Долгое время практически всем женщинам с выявленной злокачественной опухолью молочной железы производилась радикальная мастэктомия (полное удаление железы, расположенных рядом лимфатических узлов и мышц грудной клетки, располагающихся под ней). Сейчас все чаще производят модифицированный аналог операции, когда грудные мышцы сохраняют (если они не затронуты злокачественным процессом).
В случаях ранних стадия заболевания и небольших размеров опухоли в настоящее время производят частичную мастэктомию: удалению подвергается только участок железы, пораженный опухолью с небольшим количеством окружающих тканей. Частичная мастэктомия обычно сочетается с радиолучевой терапией и показывает вполне сопоставимые с радикальной операцией результаты излечения.
Удаление лимфатических узлов способствует снижению вероятности рецидивирования заболевания. После удаления их исследуют на присутствие раковых клеток. Если в удаленных во время операции лимфатических узлах обнаружены метастазы, женщины проходят курс лучевой терапии. Помимо прочего пациенткам с высоким риском попадания злокачественных клеток в кровоток назначается химиотерапевтическое лечение.
После оперативного удаления злокачественной опухоли молочной железы женщины находятся на учете у маммолога-онколога, регулярно наблюдаются и обследуются для выявления рецидива или метастазов в другие органы. Чаще всего метастазы выявляются в первые 3-5 лет, затем риск развития новой опухоли уменьшается.
В настоящее время существует способ выявления рецепторов к эстрогену в клетках рака молочных желез. Они выявляются примерно у двух третей больных. В таких случаях есть возможность остановить развитие опухоли, изменив гормональный статус женщины.
Профилактика рака молочной железы
Самой надежной мерой профилактики рака молочной железы является регулярное обследование женщин маммологом, контроль за состоянием половой системы, ежемесячное самообследование. Всем женщинам старше 35 лет необходимо сделать маммографию.
Своевременное выявление патологий половых органов, нарушений гормонального баланса, обменных заболеваний, избегание действия канцерогенных факторов способствуют снижению риска возникновения рака молочных желез.
www.krasotaimedicina.ru
Осложнения после операции рака молочной железы
Очень часто операция при лечении рака груди проводится по типу полной мастэктомии. Операционное вмешательство включает полное удаление молочной железы, региональных лимфатических узлов и полное или частичное иссечение большой грудной мышцы.
После операции рака молочной железы пациенткам настоятельно рекомендуется проводить плановые осмотры один раз на 3-4 месяца (первые 5 лет после мастэктомии). По истечении пятилетнего периода количество визитов к гинекологу должно составлять один раз в год. Во время планового осмотра врач выясняет наличие жалоб у пациента, назначает дополнительные методы обследования. Такие исследования как УЗД диагностика, маммография и цитологический анализ позволяют определить наличие рецидива заболевания.
Возможные осложнения после операции рака молочной железы
Рак молочной железы после операции может вызывать следующие осложнения:
- Нарушения двигательной функции плечевого сустава:
Ограниченное движение руки и болевые ощущения в плечевом суставе возникают вследствие деформации связочного аппарата и рубцовых изменений в данной области. Больные жалуются на боль при поднимании и опускании руки или невозможность отведения руки за спину. В результате женщина самостоятельно ограничивает себя в движении верхней конечности, что усугубляет трудноподвижность плечевого сустава. Единственным методом лечения этого осложнения является лечебная гимнастика.
Врач-физиотерапевт в первые дни после проведенной операции разрабатывает индивидуальный комплекс упражнений, которые проводятся сначала под контролем специалиста. После выписки пациента с медицинского учреждения лечебная физкультура проводится самостоятельно в домашних условиях.
Это отек мягких тканей, который возникает при скоплении лимфы после удаления региональных лимфатических узлов. В первые дни после оперативного удаления опухоли возникает первичный отек мягких тканей. Восстановление физиологического лимфотока происходит в результате образования новых лимфатических сосудов или формирования коллатеральных соединений. Этот вид отека достаточно легко подается терапии, которая включает массирование оперированной области и удерживание нижних конечностей в возвышенном положении.
Нередко в онкологической практике наблюдаются случаи возникновения вторичного отека через 6-12 месяцев после проведенного лечения. Наиболее часто твердый отек возникает в пациентов, которые подвергались комбинированному лечению с применением ионизирующего облучения проблемных участков тела.
Поздние отеки имеют две причины возникновения:
- Образование рубцов в подмышечной области, которые препятствуют образованию новых лимфатических сосудов.
- Рецидив ракового поражения грудной железы. Образование твердого позднего отека считается первым признаком повторного ракового новообразования. Поэтому возникновение такого симптома требует немедленной консультации онколога.
В таких случаях врач назначает проведение маммографии, которая позволяет с максимально возможной точностью определить наличие патологического очага в грудной области и диагностировать повторную опухоль молочной железы.
После исключения рецидива заболевания проводится комплекс лечебных мероприятий, включающих: проведение самомассажа, бинтование эластическим бинтом, лечебную физкультуру, возвышенное положение нижних конечностей в ночное время и профилактику кожных воспалительных процессов.
- Искривление позвоночника:
Осложнение возникает вследствие уменьшения нагрузки на позвоночную систему на стороне удаленной железы.
- Патология иммунной системы:
Неполноценность иммунной системы развивается из-за потери региональных лимфатических узлов, в которых накапливаются иммунные клетки (лимфоциты).
- Патология легочной системы:
Лучевая терапия онкологии грудной железы иногда вызывает патологическое расширение бронхиальных путей. Лечение осложнения заключается в применении аэрозольтерапии, которая включает воздействие на альвеолы и бронхи частицами лекарственного вещества. Терапевтический препарат вводится в легочные ткани с помощью влажных ингаляций.
Питание после операции рака молочной железы
Ежедневный рацион больных в послеоперационном периоде корректируется в сторону увеличения качественного состава употребляемой пищи. Так, онкобольным после рака молочной железы рекомендуется употреблять продукты богатые растительными белками, витаминами и микроэлементами.
После проведенного радикального иссечения пораженной грудной железы пациентам недопустимо увеличение массы тела. Поэтому пища должна быть сбалансирована по белковому, жировому и углеводному составу.
Для нормализации общего состояния организма эффективным средством является низкосолевая, обогащенная клетчаткой диета.
Пациентам после оперативного лечения онкологии рекомендуется придерживаться здорового способа жизни и полный отказ от вредных привычек.
orake.info
Рак молочной железы
Рак молочной железы (карцинома) – злокачественная опухоль.
Распространенность
Это наиболее частый рак у женщин, каждая 10-я женщина в Германии имеет данное заболевание. 32% злокачественных образований у женщин приходится на рак молочной железы. В северной Европе рак молочной железы распространен значительно шире, чем в восточной Азии; белое население планеты заболевает чаще, чем черное.
Во всем мире от рака молочной железы умирает в год 250000 женщин.
Возрастное распределение показывает 2 пика заболеваемости: 45-50 лет и 60-75 лет, до 35-летнего возраста очень редко.
Мужчины составляют около 1-2% случаев (чаще очень злокачественные). Исключение: у девочек и мальчиков до полового созревания одинаково по частоте (довольно редко в этом возрасте).
Причины
Предрасполагающие факторы: Nullipara (нерожавшие женщины, высокий социально-экономический статус), поздняя беременность (> 30 лет), некормящие женщины с ранним менархическим возрастом и поздний менопаузальный возраст, ожирение (повышенная конверсия андростендиона в эстроген в жировой клетчатке), макромастия, сахарный диабет, курение, алкоголизм, предшествующая карцинома молочной железы с противоположной стороны (риск в 5-10 выше)
Семейная генетическая предрасположенность: (рак у сестры риск заболевании увеличен в 8 раз, рак у матери: в 4 раза) возможен поиск дефектных генов: BRCA 1-ген (breast сancer Gen) BRCA 2-ген или ТР53-ген, дефектный ген является признаком высокого риска возникновения заболевания (10-кратный риск заболевания, риск заболевания до 60 лет лежит до 60% + высокий риск рака яичника).
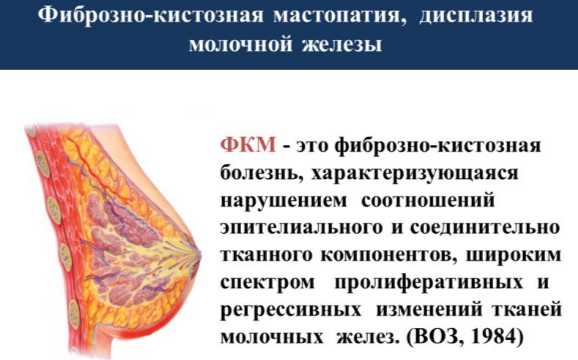
Фиброзно-кистозная прекарцинозная мастопатия (в 3 стадии по Prechtel), риск озлкачествления около 10%.
Carcinoma in situ: дуктальная, долевая. Morbus Paget в области соска. В 30% случаев позднее развивается инвазивный рак.
3% рака развивается при беременности.
Гормональные контрацептивы, гормоны после менопаузы — действие пока не известно (противоречащие результаты различных исследований), предположительно эффекта нет
Ранние первые роды (несколько родов до 30 летнего возраста), длительное кормление грудью, а также регулярное занятие спортом в юношеском возрасте снижают риск рака молочной железы.
Патогенез
Дискутируется значение повышенного содержания эстрогенов в организме.
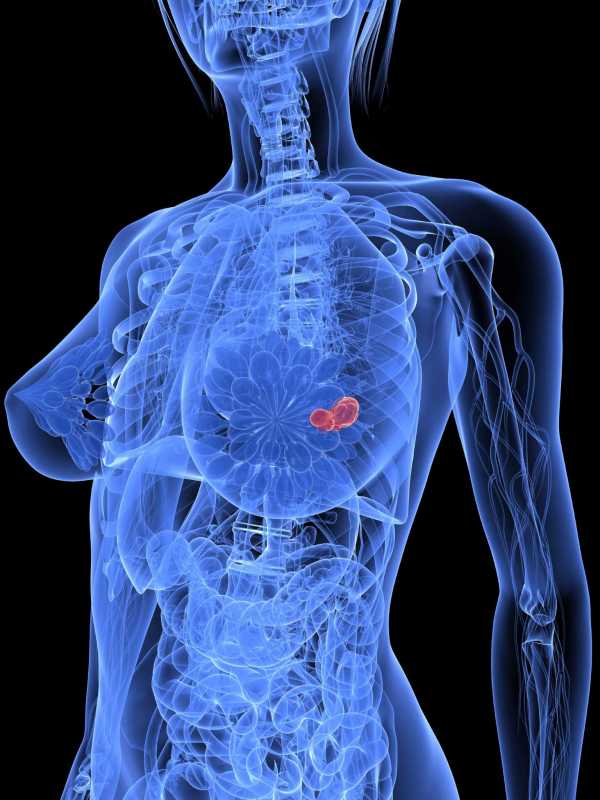
Метастазирование: лимфогенно, в основном в ипсилатеральную подмышечную область (особенно при опухолях в наружном квадранте, но также и при опухолях в внутреннем квадранте), в парастернальные лимфоузлы, лимфоузлы в области A. mammaria interna (при опухолях во внутренних квадрантах), реже: в супраклавикулярные лимфоузлы, ретростернальные, медиастинальные лимфоузлы, противоположную молочную железу.
Гематогенно: плевра, легкие, скелет (ребра, кости таза, тела позвонков, бедренная кость), печень, ЦНС, яичники, надпочечники.
ТNМ классификация
T is: Carcinoma in situ – неинфильтрирующий интрадуктальный или долевой рак молочной железы.
Т1: опухоль < 2 см (T1mic: < 0,1 см, T1a: < 0,5 см, T1b: 0,5 -1 см. T1c: 1-2 см) T2: опухоль 2-5 cm Т3: опухоль > 5 cm
T4: опухоль любой величины с инфильтрацией грудной стенки или изъязвление кожи, воспалительная форма рака.
N1: подвижные, ипсилатеральные подмышечные лимфатические узлы
N2: между собой, с другими структурами спаянные, ипсилатеральные подмышечные лимфоузлы.
N3: лимфатические узлы вдоль ипсилатеральной A.mammaria interna
М1: отдаленные метастазы (также, в контралатеральной Mamma, подключичные и шейные лимфатические узлы)
Гистологически: дуктальные (около 65%, делятся на тубулярную, папиллярную, медуллярную, аденоидно-кистозную, мукоидную, Gallert, Comedo, воспалительную), лобулярные (около 15%) и смешанные формы неинвазивно и инвазивно растущие.
low risk карцинома (рак с низким риском) — опухоль меньше 2 см, поражения лимфоузлов нет, эстрогенные рецепторы положительные, высокая гистологическая и цитологическая дифференцировка, низкое содержание S-фаз.
High risk карцинома (рак высоким риском) — опухоль> 2 см, инфильтративный рост, поражение лимфоузлов, наличие отдаленных метастазов, гормональные рецепторы отрицательные, возраст < 35 лет.
Симптомы рака молочной железы
НЕТ ПРЯМЫХ РАННИХ СИМПТОМОВ! Первым симптомом является пальпируемый узел. Реже: циркулярные боли, парестезии, «бегание мурашек», секреция из соска, открытые язвы, увеличенные лимфоузлы в подмышечной области.
Поздние признаки: втянутость кожи (феномен площадки) неподвижность, несмещаемость, втянутый сосок, симптом «мандариновой корочки», отек кожи, изменение венозного рисунка, воспалительные инфильтраты кожи (воспалительная форма рака), образование язв, фиксация опухоли на грудной клетке (панцерный рак), увеличение подмышечных лимфоузлов, лимфостаз в верхней конечности.
При метастазах в скелет: персистирующие жалобы в позвоночнике, конечностях, суставах, патологические переломы костей.
Диагностика рака молочной железы
Анамнез (семейная предрасположенность, факторы риска, гинекологический анамнез, изменения груди) и клиническое обследование: консистенция, уплотнения, величина, форма, границы, подвижность, болезненность, подмышечные, над- и подключичные лимфоузлы.
Важно: самостоятельная пальпация молочной железы дает положительный результат при величине опухоли > 2 см с плотной, болезненной, бугристой консистенцией, поэтому важны постоянные врачебные профилактические обследования. Сложной для диагностики является так называемая «узловая грудь» при мастопатии.
Рентген: Маммография в 2-х проекциях (медио-латерально и кранио-каудапьно) — возможность диагностики опухолей от 5 мм: очаговые тени с звездообразными усиками («раковые ножки») и микроскопические кальцинаты (95% верности диагноза). Реже галактография: показана при выделение секрета из молочной железы — патологическое прерывание молочных ходов является признаком рака молочной железы.
Ультразвуковая диагностика рака молочной железы: ослабление проводимости ультразвука в области опухоли (при единичных опухолях), при злокачественных опухолях ограниченная сжимаемость, специфических признаков нет.
МРТ с контрастным веществом (Gadolinium) — хорошая чувствительность и специфичность, может применяться для специальной диагностики рака молочной железы (например, для диагностики рецидивов, определения состояния железы под силиконовым имплантатом).
Термография: гипертермия в области опухоли.
Пункция тонкой иглой (иногда под контролем ультразвука) или резекция узла с захватом здоровой ткани с последующим гистологическим обследованием или внутриоперационный забор подозрительной ткани с моментальным гистологическим исследованием (при необходимости из обеих молочных желез).
Гистология операционного препарата с определением частей S-фаз в клетках и определение рецепторного статуса опухолевой ткани. Дополнительно можно: определить HER-2-онкоген (имунногистохимическое определение) при раках с отрицательными рецепторами и поражением лимфоузлов. Повышенная экспрессия онкогена указывает на возможность высокой степени рецидивов, высокую летальность и плохой прогноз. А также определение содержания уровня катепсина-д (лизосомальная протеаза, образуется под действием эстрогенов), высокий уровень является признаком большой вероятности метастазирования рака молочной железы.
Определение стадии рака молочной железы: во время операции диагноз подтверждается, то проводится рентген грудной клетки, сцинтиграфия скелета (при подозрительных областях о контрольные рентгенологические обследования, конвенциональная томография), компьютерная томография грудной клетки, черепа, УЗИ абдоминальной полости.
Лабораторное обследование: опухолевые маркеры СЕА, СА 15-3, СА 19-9 (как контрольные параметры течения заболевания) и определение величины пролактина. Определение лютеинизирующего гормона, гормона стимулирующего развитие фолликулов и эстрогена при пре- или постменопаузальных карциномах.
Дифференциальная диагностика:
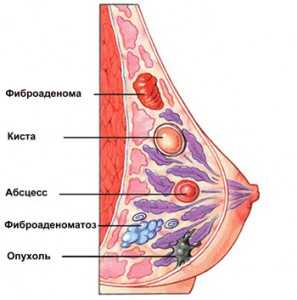
- мастопатии, доброкачественные опухоли
- абсцессы, кисты, туберкулезные очаги
- саркома молочной железы: 3% от злокачественных опухолей груди, очень раннее гематогенное метастазирование
- злокачественная лимфома
Лечение рака молочной железы
Консервативное: лучевая терапия как паллиативный метод (как лечебное мероприятие довольно спорно). Побочные действия: телеангиоэктазии, индурация кожи, лимфостаз в верхней конечности.
Оперативное лечение рака молочной железы показано с лечебными намерениями и паллиативно для редуцирования опухолевой массы. Все методы, применяемые на сегодняшний день, находятся в конкуренции между собой и являются продуктом продолжающихся исследовани1. Тенденцией являются сохраняющие операции на молочной железе при соответствующих показаниях.
Сохраняющие операции на молочной железе показаны при опухоли до 3 см в диаметре.
Квадрантная резекция (по Veronesi), эксцизия по Wide (лампэктомия) — удаление опухоли с захватом 2 см здоровой ткани + удаление подмышечных лимфоузлов (при необходимости, подключичных), минимум 10 лимфоузлов должно быть удалено (узлы 1 и 2 порядка; в новых работах удаляется только маркированный Sentinel-лимфоузел и в случае его поражения удаляются все подмышечные лимфоузлы). При поражении лимфоузлов проводится адьювантная (послеоперационная) терапия: схема CMF 6 раз (так называемый сендвичевый метод: 3 х CMF, затем лучевая терапия (50 Гр +10 Гр непосредственно на опухоль), затем 3 х CMF).
При отсутствии поражения лимфоузлов и опухоли < 3 см адьювантная терапия не проводится. Ограниченная радикальная мастэктомия (модификация по Patey) при опухолях >3 см + удаление региональных и подмышечных узлов 1 и 2 порядка (около 16-20 лимфоузлов), узлы 3-го порядка удаляются только если, узлы 1 и 2 порядка макроскопически выглядят пораженными.
Ультрарадикальная мастэктомия (по Rotter-Halsted), которая еще 20 лет назад было стандартом лечения рака молочной железы: полное ее удаление, М. pectoralis major et minor, подмышечных лимфоузлов и парастернальных лимфоузлов вдоль A. mammaria interna (применяется на сегодняшний день только в редких случаях).
В послеоперационном периоде: Redon дренаж удаляется на 2 день после операции, швы на молочной железе на 8 день, в подмышечной области на 10 день
В один прием после мастэктомии может последовать первичная пластика в форме имплантации экспандера. Последующая имплантация силикона может проводится через 3 месяца. Альтернативой является реконструкция молочной железы из собственных тканей организма, например М. latisimus dorsi.
Полихимиотерапия и гормональная терапия: как адьювантное (дополнительное после операции) мероприятие, на сегодня обязательна при следующих показаниях: рак молочной железы с поражением лимфоузлов (при поражении > 12 лимфоузлов). С помощью химиотерапии или гормонотерапии можно приблизительно в 2 раза увеличить безрецидивный период, хотя общий показатель выживаемости не увеличивается). Проведение терапии: 6 циклов полихимиотерапии по CMF схеме циклофосфамид + метотрексат + Fluorouracil. Возможна химиотерапия с Epimbicin или Adriamycin (антибиотики), Aminopterin, Vinblastin.
Гормональная терапия при плохом общем состоянии (если химиотерапия противопоказана) лучше, чем никакая.
При раке молочной железы и метастазах: у женщин до менопаузы: Goserelin (Zoladex) каждые 4 недели подкожно, при прогрессировании заболевания дополнительно полихимиотерапия (CMF-схема). У женщин после менопаузы: Tamoxifen или блокаторы ароматазы (Anastrozol, Arimidex ) или MPA, при прогрессировали заболевания полихимиотерапия.
При безуспешности химиотерапии (и повышенной экспрессии HER-2) можно попытаться применить химерное антитело Trastuzumab (Herceptin), оно до сих пор разрешено только в США, связывает HER-2 рецепторы.
Гормональная терапия: в качестве адьювантной гормональной терапии: имоксифен (Nolvadex, Tamofen), MPA (Methoxy Proqesteron Acetat) — гестаген (имеет антиэстрогенное действие), при необходимости + Bromocriptin (Pravidel) при высоком содержании пролактина). Аблятивная терапия (прерывание гормонального круга регуляции, сегодня применяется очень редко при безуспешности адьювантной, аддитивной медикаментозной терапии): оварэктомия или Radiatio яичников (лучевая кастрация).
Suprefact (аналог рилизинга фактора ЛГ, Goserelin (Zoladex )), стимулирует функцию гипофиза — чрезмерная стимуляция — снижение выброса гонадотропина — медикаментозная оварэктомия.
Блокаторы ароматазы: превращение тестостерона в эстрадиол происходит за счет катализации ароматазы (Anastrozol, Arimidex) — показаны при безуспешности лечения тамоксифеном.
Прогноз при раке молочной железы
В общем умирает 50% женщин из общего числа заболевших. Общая 5-тилетняя выживаемость- 75%. 5 летняя выживаемость при T1 — 85%; Т2:75%; ТЗ: 35%; Т4:10%. Шансы излечения зависят от лимфатического статуса: лимфоузлы не поражены: 75%, 1-3 пораженных лимфоузлам 40-50%, > 3 лимфоузлов — 20-30% шансов излечения.
Осложнения рака молочной железы
- метастазы в скелет со спонтанными (патологическими) переломами.
- ограничение подвижности в плече, боли в руке.
- лимфостаз верхней конечности, особенно при расширенной экстирпации подмышечных лимфоузлов (узлы 3-го порядка) и после лучевой терапии. Терапия: лимфатический дренаж. Особые формы: синдром Stewart Treves ( вторичная лимфо-ангиосаркома при тяжелом хроническом лимфостазе) — плохой прогноз.
- рецидив карциномы (после 5-10 лет).
Профилактика рака молочной железы
Профилактические обследования: с 20 лет раз в год пальпация врачом молочных желез. Каждая женщина должна раз в месяц самостоятельно пальпировать молочные железы (лучше всего сразу же после окончания менструаций). В 40 лет маммография (для того, чтобы позднее иметь сравнительный снимок), Начиная с 50-тилетнего возраста, каждые 2 года маммография, с 60-тилетнего возраста каждые 3 года; у пациентов с наличием факторов риска вышеназванные мероприятия начинаются на 10 лет раньше.
При наследственной предрасположенности: определение BRCA-1 при необходимости BRCA-2. При дефектном гене есть высокий риск заболевания, поэтому профилактические осмотры начинаются раньше (с 25 лет) и проводятся чаще.
Контрольные осмотры после операции: рекомендуется бережный клинический и психологический уход за больной, так как высокий риск возникновения второй опухоли или рецидива заболевания после удаления первичной опухоли присутствует до 10 лет. Наиболее часто рецидивы возникают в первые 3 года поэтому в первые 3 года после операции обследования раз в квартал с анамнезом, клиническим обследованием пациента (лабораторное обследование с опухолевыми маркерами, рентген грудной клетки, сцинтиграфия скелета и ультразвук печени больше не проводятся, так как нахождение отдаленных метастазов способствует ухудшению прогноза и действует отрицательно на психику) + маммография резицированной железы раз в 6 месяцев и здоровой молочной железы раз в год. Начиная с 4-го года после операции каждые 6 месяцев, после 6 лет раз в год.
Профилактика лимфостаза: никаких инъекций в верхнюю конечность на стороне удаления лимфоузлов, избегать перенапряжения и повреждении.
Полезно:
surgeryzone.net
Рак молочной железы: факторы риска, признаки, симптомы, диагностика, лечение, профилактикаМаджерикМедФарм
Рак молочной железы относится к злокачественным заболеваниям, происходящим из железистой ткани молочной железы. По статистике это самая частая форма рака среди женщин, которая поражает представительниц слабого пола в возрасте от 13 до 90 лет с частотой в среднем 1: 13-1:9. В общей структуре онкологических заболеваний рак молочной железы занимает второе место, уступая первую позицию раку лёгкого (с учётом мужского населения). Количество регистрируемых случаев заболевания резко возросло с 1970 года, что связывают с изменением условий проживания населения, так как замечено, что у женщин, проживающих в крупных и индустриальных городах, данная патология регистрируется и развивается чаще, чем у женщин, проживающих в сельской местности. Кроме того, связано это и с тем, что уменьшилось количество детей в семьях и сократились сроки грудного вскармливания.
Следует заметить, что по причине того, что молочная железа у мужчин состоит из тех же структур, что и молочная железа женщин, у мужчин данная патология также может развиваться. Однако на долю мужчин приходится лишь 1% всех регистрируемых случаев рака молочной железы.
Признаки рака молочной железы видео
Факторы риска рака груди
К факторам риска развития рака груди следует отнести:
- первые роды после 30 лет;
- поздняя менопауза (то есть после 55 лет);
- отягощённый семейный анамнез по онкозаболеваниям у родственников и близких;
- избыточный вес (ожирение);
- сахарный диабет;
- курение и злоупотребление алкоголем;
- отсутствие в анамнезе как родов, так и беременностей;
- гипертоническая болезнь;
- наличие в анамнезе пациента сведений о лечении рака половых органов;
- употребление экзогенных гормонов более 10 лет;
- травмы молочной железы в анамнезе;
- фоновые заболевания, которые обуславливают изменение гормонального фона (неврозы, неврастения, вегето-сосудистая дистония, психотравмы, психологические перегрузки, гормональные заболевания не половых органов и т.д.)
Признаки рака молочной железы
К сигналам тревоги, которые должны заставить пациента насторожиться, относятся:
- эрозии, корочки, чешуйки или изъязвления, как в области соска, так и в целом в молочной железе;
- увеличение регионарных лимфоузлов (это подмышечные и надключичные);
- выделения из соска, которые не связаны с беременностью и лактацией (выделения могут быть различными по цвету, запаху и консистенции);
- наличие уплотнений или каких-то образований в молочной железе при её пальпации.
Если врач в ходе обычного осмотра пациента выявляет хотя бы один из перечисленных сигналов тревоги рака груди, он незамедлительно должен направить этого человека на консультацию к онкологу-маммологу. Следует заметить, что скрининг рака молочной железы проводится врачом любой специальности ежегодно. Кроме того, женщины должны самостоятельно проверять состояние своих молочных желёз ежемесячно. Женщинам в возрасте от 35 до 50 лет маммография проводится уже 1 раз в 2 года (если в таком возрасте у женщины имеется отягощённый анамнез, то 1 раз в год). После 50 лет женщина должна проходить обследование ежегодно.
Рак молочной железы симптомы
Опухоль молочной железы имеет следующие симптомы:
- изменения очертания и/или формы молочной железы;
- кровянистые выделения из сосков;
- сморщивание или же втяжение кожи железы;
- ощущение дискомфорта, непривычной боли в области груди;
- появление безболезненного, но плотного образования в молочной железе;
- уплотнение и/или припухлость на соске или же его втяжение;
- увеличение регионарных лимфоузлов.
Осложнения рака груди
Метастазирование опухоли может происходить как по кровеносным, так и по лимфатическим сосудам. Лимфогенные метастазы можно обнаружить в регионарных лимфоузлах: это передние грудные, подмышечные, окологрудинные и под- и надключичные лимфоузлы. Гематогенные метастазы можно обнаружить в костях, лёгких, печени и почках, в редких случаях в других органах.
Следует заметить, что при раке молочной железы иногда можно обнаружить так называемые латентные (дремлющие) метастазы, которые развиваются на протяжении 7-10 лет и в течение своего развития не дают никакой симптоматики, в особенности, после удаления первичной опухоли.
Диагностика рака груди
Диагностика этого заболевания может проводиться как специалистам, занимающимся изучением данной проблемы, так и самим пациентом (касается это женщин, которые должны проводить самостоятельный осмотр состояния молочных желёз). Рекомендуется регулярно посещать врача-маммолога (специалиста, занимающегося изучением заболеваний молочных желёз). Для подтверждения диагноза необходимо пройти УЗИ, взять биопсию (с целью гистологического исследования). Для выявления возможных метастазов пациента могут дополнительно направить на сцинтиграфию костей (это радиоизотопное исследование), УЗИ органов брюшной стенки, КТ, рентген лёгких и т.д. Иногда может понадобиться назначение дополнительных методов диагностики.
Заподозрить рак груди может и сама женщина при проведении самостоятельного обследования молочных желёз. Самостоятельно женщина должна проверять состояние своих молочных желёз на 2-3 день после окончания менструаций. Для этого нужно раздеться перед зеркалом, после чего женщина должна внимательно осмотреть себя, выявляя при этом признаки асимметрии, изменение цвета груди или соска, усиление венозного рисунка и т.д. Кроме того, осмотр нужно проводить как лёжа (подложив при этом подушку под плечо), так и стоя (заложив при этом руку за голову и просто с поднятой вверх рукой). Грудь нужно обследовать подушечками пальцев. Начинать следует с подмышечной области, медленно двигаясь по спирали по направлению к соску. После этого нужно двигаться по диагонали от внутреннего края груди до подмышечной впадины. Если вдруг женщина обнаружила хоть какие-то образования в молочной железе или какие-то отклонения от нормы (втянутость сосков, кожа груди в виде “лимонной корки”, уплотнение, выделения из сосков), следует незамедлительно обратиться к врачу.
Несмотря на то, что этот метод доступен всем женщинам, врачам обычно приходится иметь дело с третьей и четвёртой стадией заболевания.
Лечение рака груди
Рак груди долгие годы лечился только хирургическим способом, хотя в запущенных ситуациях этот метод не позволял добиться хороших результатов, ведь уже имелись отдалённые метастазы, которые осложняли течение заболевания и не позволяли добиться полной ремиссии. На данный момент вариантом лечения рака молочной железы является метод комплексного лечения, который предполагает как оперативное вмешательство, так и различную терапию (лучевую, химиотерапию, лечение гормонами). Если опухоль в молочной железе небольшая и нет метастазов, в таком случае можно обойтись только операцией. В тех случаях, когда опухоль большая и есть метастазы, в особенности, отдалённые, только лишь операцией не обойтись. Нужно прибегать к лучевой терапии, назначению гормонов, химиотерапии. Метод терапии и дозировки препаратов подбираются строго индивидуального, что зависит не только от типа рака молочной железы (от гистологического строения и степени распространённости), так и от самого пациента (его общего состояния, настроенности на борьбу с заболеванием).
В современной медицине существует такое понятие, как органосохраняющая операция, которая предполагает удаление опухоли с сохранением органа. В таком случае может проводиться даже радикальная операция, но в последующем потребуется проведение лучевой терапии.
Психологические аспекты лечения
Проблема лечения опухоли молочной железы заключается в том, что человек, узнав диагноз, узнав о предстоящем лечении и последующих проблемах адаптации, испытывает сильное эмоциональное потрясение, которое подчас бывает весьма глубоким. Поэтому существует множество реабилитационных центров и групп, которые благодаря специальным методикам и приёмам помогают таким людям настроиться на лечение, перебороть стресс, свыкнуться с мыслью о поставленном диагнозе и наличии такой патологии. Эти группы часто организовывают встречи с людьми, которые пережили подобные операции, подобные методы терапии. Кроме того, существуют и онлайн реабилитационные группы, деятельность которых схожа с деятельностью обычной реабилитационной группы.
Постмастэктомические осложнения
Опухоль груди можно вылечить, добившись длительной ремиссии. Но любое лечение всегда сопряжено с развитием различных осложнений.
Иногда случается так, что при лечении рака молочной железы могут развиваться так называемые постмастэктомические осложнения, которые напрямую зависят от тактики проведения операции. К последствиям такой операции следует отнести:
- постмастэктомический дефект (то есть удалённая молочная железа);
- отёк верхней конечности (так называемая лимфедема);
- рубцовые изменения подмышечной области, которые в дальнейшем могут привести к контрактуре (то есть тугоподвижности), плеча и брахиоплекситу (то есть воспалению плечевого сплетения);
- стенозы и окклюзии как подмышечной, так и подключичной вен;
- искривления позвоночника.
К последствиям лучевой терапии относятся:
- пневмофиброз, который вызывает нарушение лимфотока;
- фиброз кожи и мягких тканей, что может привести к отёку и брахиоплекситу.
К последствиям химиотерапии относятся:
- иммунные нарушения;
- флеботромбозы и флебиты.
Если симптомы сочетаются, тогда можно говорить о “синдроме комбинированного лечения рака молочной железы”.
Кроме того, хоть медицина и шагнула вперёд, добившись серьёзных результатов в лечении, но всё равно у многих женщин возникает постмастэктомическая депрессия. Ведь для многих женщин потеря груди – это не просто какой-то изъян, это серьёзная душевная травма, так как для женщины потеря груди ассоциируется с потерей женственности, привлекательности, сексуальности.
Профилактика рака груди
Как показывают современные данные, полученные в ходе многочисленных исследований, опухоль молочной железы можно предупредить или, как минимум, снизить риск её развития. Для этого профилактика может проводиться по нескольким направлениям:
- онкогигиеническая профилактика;
- эндокринно-возрастная профилактика;
- биохимическая профилактика;
- медико-генетическая и иммунобиологическая профилактика.
По сведения китайских учёных, для предупреждения развития рака груди следует употреблять в пищу соевые продукты. Так, опухоль может не развиться при употреблении веществ, содержащих изофлавониды. Кроме того, рекомендуется употреблять продукты, содержащие бета-каротин и витамин С. Нужно оберегать молочные железы от различных травм (ударов, ушибов и сдавлений). Запрещается носить тесные бюстгальтеры. В обязательном порядке своевременно лечить заболевания половой сферы, молочных желёз, печени, щитовидной железы. А также отказаться от курения и употребления алкоголя.
Онкологическое заболевание можно предупредить и активно бороться с ним. Главное, иметь правильное настроение и верить в победу.
magericmed.net