Кровоснабжение молочной железы
Молочная железа (glandule mammaria или mamma)
Кровоснабжение молочной железы осуществляется через ветви внутренней грудной артерии (a. thoracica interna система a. subclavia), латеральной грудной артерии (a. thoracica lateralis система a. axillaris) и 3-7 задних межреберных артерий (a. intercostalis posterior) из грудной аорты. Венозная сеть состоит из поверхностной и глубокой систем. Глубокие вены сопровождают артерии и впадают в подмышечную (v. axillaries), внутреннюю грудную (v. thoracica interna), латеральную грудную (v. thoracica lateralis) и межреберные вены (vv. intercostales), частично в наружную яремную вену. Из поверхностных вен молочной железы кровь оттекает в кожные вены шеи, плеча, боковой стенки груди и вены эпигастральнои области. Поверхностные и глубокие вены образуют сплетения в толще железы, коже, подкожной клетчатке и широко анастомозируют между собой, с венами соседних областей и противоположной молочной железы.
Лимфатическая система состоит из поверхностного и глубокого сплетений. Отток лимфы происходит главным образом в подмышечные лимфатические узлы. От центральных и медиальных отделов молочной железы лимфатические сосуды направляются вглубь к парастернальным лимфатическим узлам. От заднего отдела молочной железы лимфа оттекает в над- и подключичные лимфатические узлы. Возможен отток лимфы также к лимфатическим узлам, расположенным у верхнего отдела влагалища прямой мышцы живота, к диафрагмальным, паховым лимфатическим узлам одноименной стороны и к регионарным лимфатическим узлам противоположной молочной железы.
Иннервация (соматическая) происходит за счет коротких ветвей плечевого сплетения и 2-7 веточек межреберных нервов.
Вегетативная иннервация представлена симпатическими волокнами, которые берут начало от 5-6 верхних грудных сегментов спинного мозга (nucl. intermediolateralis), достигают ганглиев симпатического ствола своего уровня, в них переключаются и достигают молочной железы по сосудам, а также в составе соматических нервов. Парасимпатическая иннервация молочной железы отсутствует.
Мышцы спины Поверхностные мышцы
M. trapezius, трапециевидная мышца
Кровоснабжение: a. transversa coli, a. suprascapularis из tr. thyrocervicalis из a. subclavia; aa. intercostales posteriores из pars thoracica aortae.
Венозный отток: v. transversa coli et v. suprascapularis – в v. jugularis externa, далее – в v. subclavia; vv. intercostales posteriores – в v. azygos (справа) et v. hemiazygos (слева) в – v. cava superior.
Лимфатический отток: lnn. occipitales, intercostales.
Иннервация: n. accessorius (XI пара).
M. latissimus dorsi, широчайшая мышца спины
Кровоснабжение: a. thoracodorsalis – из a.subscapularis; a. circumflexa humeri posterior из a. axillaris; aa. intercostales posteriores из pars thoracica aortae.
Венозный отток: vv. intercostales posteriores – в v. azygos (справа) et v. hemiazygos (слева) в – v. cava superior; v. thoracodorsalis et v. circumflexa humeri posterior – в v. axillaris, – в v. subscapularis, vv. lumbales – в v. cava inferior.
Лимфатический отток: lnn. intercostales et lumbales.
Иннервация: n. thoracodorsalis (pl. brachialis).
Mm. rhomboidei major et minor, большая и малая ромбовидные мышцы
Кровоснабжение: a. transversa coli, a. suprascapularis из tr. thyrocervicalis из a. subclavia; aa. intercostales posteriores из pars thoracica aortae.
Венозный отток: v. transversa coli et v. suprascapularis – в v. jugularis externa, далее – в v. subclavia; vv. intercostales posteriores – в v. azygos (справа) et v. hemiazygos (слева) в – v. cava superior.
Лимфатический отток: lnn. occipitales, intercostales.
Иннервация: n. dorsalis scapulae (pl. brachialis).
M. levator scapulae, мышца, поднимающая лопатку
Кровоснабжение: a. transversa coli из tr. thyrocervicalis из a. subclavia.
Венозный отток: v. transversa coli – в v. jugularis externa, далее – в v. subclavia.
Лимфатический отток: lnn. occipitales.
Иннервация: n. dorsalis scapulae (pl. brachialis).
M. serratus posterios superior, задняя верхняя зубчатая мышца
Кровоснабжение: aa. intercostales posteriores из pars thoracica aortae, a. transversa coli из tr. thyrocervicalis из a. subclavia.
Венозный отток: vv. intercostales posteriores – в v. azygos (справа) et v. hemiazygos (слева) в – v. cava superior; v. transversa coli – в v. jugularis externa, далее – в v. subclavia.
Лимфатический отток: lnn. intercostales.
Иннервация: nn. intercostales.
M. serratus posterios inferios, задняя нижняя зубчатая мышца
Кровоснабжение: aa. intercostales posteriores из pars thoracica aortae.
Венозный отток: vv. intercostales posteriores – в v. azygos (справа) et v. hemiazygos (слева) в – v. cava superior.
Лимфатический отток: lnn. intercostales.
Иннервация: nn. intercostales.
studfiles.net
40. Грудная (молочная) железа (развитие, функция, строение, иннервация, кровоснабжение, лимфоотток).
Молочная железа — парный мягкотканый орган, состоящий из железистой, соединительной и жировой ткани, расположенный на передней грудной стенке от места соединения грудины и ребер до средней аксиллярной линии, со II по VI ребро.
Развитие:
У подростков до наступления менархе молочная железа представлена жировой тканью с небольшим участком фиброза и зачатком будущей железистой ткани в околососковой области.
У подростков после наступления месячных почти всю молочную железу занимает фиброгландулярная ткань железистого треугольника. На фоне железистой ткани жировой ткани нет. Соединительная ткань не дифференцируется.
В репродуктивном периоде завершается формирование молочной железы.
Строение:
Появление железистой ткани отдельно от основной массы железы носит название добавочной доли. Добавочная доля молочной железы может располагаться в подмышечной, подключичной областях и перед грудиной. Тело железы расположено под кожей в фасциальном футляре, образованном расщепленными листками поверхностной фасции. Жировая клетчатка интимно охватывает тело молочной железы, формируя передний (премаммарный) и задний (ретромаммарный) пласты. При этом в области соска и ареолы слой подкожной жировой клетчатки отсутствует.
Соединительнотканные структуры молочной железы представлены собственной капсулой (передний и задний листки расщепленной фасции), отходящими от нее коллагеновыми волокнами в виде связок Купера и нежной фибриллярной тканью, располагающейся между железистыми элементами и структурами, входящими в состав стенок млечных протоков.
В передних отделах связки Купера соединяют тело молочной железы с глубокими слоями кожи, в задних — прикрепляются к фасциальному футляру грудных мышц. Молочная железа является частью репродуктивной системы женщины, мишенью для действия стероидных гормонов яичников, гормонов гипофиза и опосредованно — гормонов других эндокринных желез организма. Изменения в репродуктивной системе самым непосредственным образом отражаются на состоянии молочных желез.
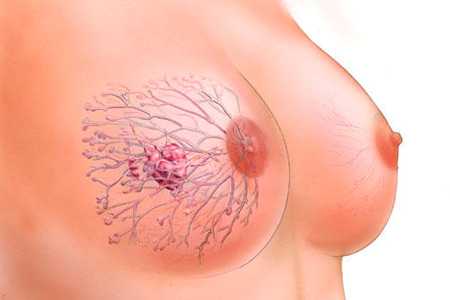
Паренхима молочной железы представлена сложными альвеолярно-дольчатыми комплексами, погруженными в соединительнотканную строму и окруженными густой сетью миоэпителиальных элементов, кровеносных и лимфатических сосудов, нервных окончаний. Дольки представляют собой группу альвеол (150—200) с общим выводным (внутридольковым) протоком. Внутридольковые протоки объединяются в междольковые. Последние дают начало внутридолевым выводным протокам, которые, выходя за пределы доли, становятся междолевыми. Междолевые протоки, сливаясь, образуют систему крупных собирательных протоков, которые в своей дистальной части веретенообразно расширяются, образуя млечный синус.
Дольки, в свою очередь, объединяются в более крупные образования — доли. Каждая молочная железа состоит в среднем из 15—20 долей. Дольки и доли не имеют наружной капсулы и представляют собой не столько анатомическую, сколько функциональную единицу молочной железы.
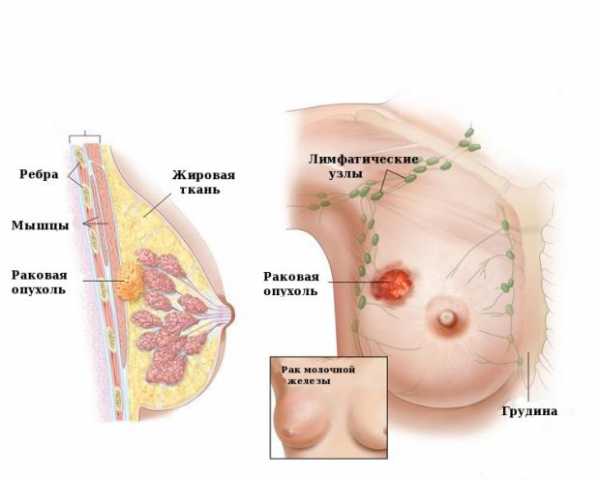
Кровоснабжение молочных желез осуществляется в основном а.thoracica lateralis (из a.axillaris), а.thoracica interna (из a.subclavia) и a.intercostales.
Ветви внутренней грудной артерии, подходя с медиальной стороны, снабжают кровью дольки железы, околососковое поле, сосок и кожу с медиальной стороны. Ветви боковой грудной артерии питают эти же структуры с латеральной стороны. Задняя поверхность железы кровоснабжается ветвями межреберных артерий. Все перечисленные артерии образуют две анатомические сети: поверхностную и глубокую. Глубокие вены сопровождают артерии, поверхностные — образуют подкожную сеть, связанную с подмышечной веной.
Лимфатическая система молочной железы делится на внутриорганную и внеорганную. Внутриорганная система состоит из сети капилляров, окружающих каждую дольку. К ней также относится лимфатическая сеть кожи и подкожной жировой клетчатки. Внеорганная система образована отводящими лимфатическими сосудами и регионарными лимфатическими узлами, к которым относятся подмышечные, подключичные, надключичные, парастернальные и межпекторальные узлы.
Различают несколько путей оттока лимфы от молочной железы:
— Подмышечный путь (в норме по нему осуществляется отток 97% лимфы). Аксиллярные лимфатические стволы начинаются от субареолярного лимфатического сплетения и впадают в подмышечные лимфатические узлы.
— Подключичный путь. По нему осуществляется отток лимфы от верхних и задних отделов молочной железы к подключичным лимфатическим узлам.
— Парастернальный путь. По нему осуществляется отток лимфы от медиальных отделов молочных желез к парастернальным лимфатическим узлам.
— Ретростернальный путь. По нему лимфа из центрального и медиального отделов молочной железы по сосудам, прободающим грудную стенку, оттекает в медиастенальные и далее вбронхопульмональные лимфатические узлы.
— Межреберный путь. По нему осуществляется отток лимфы от задних и наружных отделов молочной железы в межреберные лимфатические сосуды и далее, частично — в парастерналь-ные узлы, частично — в паравертебральные лимфатические узлы.
— Перекрестный путь. Осуществляется по кожным и подкожным лимфатическим сосудам, переходящим среднюю линию.
— Путь Герота. По нему осуществляется отток лимфы при блокаде опухолевыми эмболами основных путей оттока. Через лимфатические сосуды, расположенные в области эпигастрия и прободающие оба листка влагалища прямой мышцы живота, лимфа попадает в предбрюшин-ную клетчатку и оттуда — в средостение и через венечную связку — в печень. Часть лимфы по сосудам подкожной жировой клетчатки оттекает из области эпигастрия в паховые лимфатические узлы той же стороны.
Первые два из перечисленных путей оттока лимфы являются основными.
Иннервация молочных желез происходит от шейного сплетения через надключичные нервы и от плечевого сплетения — через передние грудные нервы, а также 4—6-м межреберными нервами.
studfiles.net
Анатомия женской молочной железы с точки зрения пластической хирургии
17 Апреля в 13:08 4971
Эстетически идеальная молочная железа имеет форму конуса или полушария, основание которого лежит на грудной стенке; наиболее выступающей ее точкой является сосок. Воображаемая прямая, проходящая через соски, образует ось желез, над и под которой молочная железа одинаково выпуклая и имеет равномерную массу (при девственном типе железы). Нормально развитые женские молочные железы располагаются на уровне III—VI или реже VII ребер, каждая между окологрудинной и передней подмышечной линиями соответствующей стороны. Молочная железа располагается на грудной стенке таким образом, что покрывает значительную часть большой грудной мышцы и даже часть передней зубчатой мышцы.
Молочная железа — образование, хорошо подвижное над своим основанием. Она покрыта гладкой тонкой кожей, легко смещаемой над основанием. Причиной этого является то, что из подкожной соединительной ткани между дольками паренхимы проходят соединительнотканные отростки, перегородки, которые и разделяют отдельные дольки. Только сосок и околососковое поле (ареола) не могут быть сдвинуты с основания, поскольку здесь нет подкожной жировой ткани и эти образования связаны с железистыми дольками грубым соединительнотканным слоем.
Под кожей, вернее, под слоем подкожной соединительной ткани расположен жировой слой, толщина которого может быть различной. Этот слой окружает паренхиму и строму, от его толщины во многом зависит объем молочной железы.
Под жировой капсулой находится тело молочной железы, состоящее из железистых долек, жировой и соединительной ткани; размеры тела железы индивидуально различны, а форма ее зависит от расовой и национальной принадлежности. Жировая капсула, размеры которой изменчивы, располагается наподобие виноградной грозди, внедряясь в паренхиму железы. С другой стороны, от долек железы через жировую капсулу радиально отходят отростки, направленные кнаружи. Эти отростки состоят из железистой ткани, покрытой соединительной тканью.
Отростки распространяются кпереди до сосочкового слоя кожи железы, а сзади — до фасции большой грудной мышцы, иногда внедряясь и в саму мышцу. Следовательно, паренхима молочной железы во всех направлениях связана с окружающими образованиями органически, без резких границ. Железа имеет четкую границу лишь в каудальном направлении, где отделяется от окружающих тканей наподобие тяжа, в то время как кожа связана с основанием полоской соединительной ткани без жировой ткани, образуя инфрамаммарную складку. Эта анатомическая особенность имеет очень важное значение с точки зрения пластических хирургических операций, поскольку даже при самой неблагоприятной конституции, при самом сильном птозе железы эта линия не меняет своего места.
При определении места реконструируемой молочной железы она служит самой важной опорной точкой. На самой высшей точке молочной железы располагается сосок — сильно пигментированное, шероховатое, морщинистое образование, окраска которого может быть различных оттенков. Сосок окружен околососковым кружком (ареолой), величина и форма которого также могут быть различными. На участке ареолы кожа тоньше и нежнее, поэтому легко подвергается экскориации. Этот участок абсолютно гладкий, без волос, богат мышечной тканью, образующей кольцевидные и радиальные мышечные тяжи, сокращение которых способствует выпячиванию и уплотнению соска, что облегчает сосание. В эрекции соска кровоснабжение никакой роли не играет. В околососковом кружке кроме потовых и сальных желез рассеяно примерно 12 бугорков; их можно считать добавочными молочными железами (бугорки Монтгомери), которые во время беременности увеличиваются, становятся более выпуклыми.
Тело молочной железы делится на три части: медиальную, каудальную и латеро-краниальную. Отросток верхне-наружной части проходит по боковому краю большой грудной мышцы, в сторону подмышечной впадины. Он связан с остальными частями молочной железы по такой узкой линии, что кажется, будто этой связи вообще нет. Это подмышечный отросток, в котором могут возникать и самостоятельные опухоли.
Перед менструацией и в ходе ее кровеносные сосуды железы расширяются, железа набухает, что причиняет чувство напряжения, иногда даже колющие боли. В этот период оперировать, конечно, нельзя, и результаты пальпации должны оцениваться с большой осторожностью и осмотрительностью, так как отдельные доли железы могут прощупываться в виде твердых узлов или уплотнений, что может привести к ошибочному диагнозу рака.
Для определения причин деформации молочной железы прежде всего нужно знать анатомическую структуру, обеспечивающую красивую форму нормальной молочной железе.
Девственная молочная железа состоит из небольшого количества паренхимы, окруженной большой массой эластичной соединительной ткани, покрытой жировой капсулой. Она легко подвижна на своем основании. Большая подвижность молочной железы возможна благодаря тому, что железа не располагается непосредственно на фасции большой грудной мышцы, а отделена от нее слоем тонкой, рыхлой и эластичной соединительной ткани. Согласно Giraldes (1851), между ретромаммарной соединительной тканью и основанием железистой паренхимы до самой ключицы тянется очень слабый и тонкий фасциальный слой, который прикрепляется к ключице.
По мнению Giraldes эта фасция, названная им связкой, поддерживающей молочную железу, у верхнего полюса железы делится на два листка, которые наподобие капсулы охватывают железу спереди и сзади. Testut (1906) считает, что фасция состоит только из заднего листка, а Erczy и Zoltän (1958) — что с точки зрения фиксации железы большую роль играет кожа; такого же мнения придерживался и Küster (1926).
Biesenberger (1931) указывал, что в фиксации молочной железы наибольшая роль принадлежит прочной и обильной соединительной ткани. Несомненно, что такая молочная железа, в которой хорошо развита соединительная ткань, сохраняет красивую форму значительно дольше. Но неоспорим и тот факт, что при наличии прочной соединительной ткани ретромаммарная соединительная ткань и кожа более легко противостоят нагрузке.
Подводя итог, можно сказать, что молочная железа фиксируется ретромаммарной соединительной тканью, кожей и хорошо развитым интерстицием, если эластичность тканей нормальна и нет никаких патологических изменений или дисгармонии между составными элементами молочной железы.
Кровоснабжение молочной железы с точки зрения пластических хирургических операций является наиболее важным из всех анатомо-физиологических факторов. Артериальной кровью молочную железу снабжают следующие сосуды: отходящая от подключичной артерии грудная артерия или прободающие ветви внутренней артерии молочной железы, вступающие через I-VI межреберное пространство, снабжают внутреннюю и центральную часть железы, грудной сосок и ареолу. Ветвь внутренней артерии молочной железы, вступающая через II межреберное пространство, в зависимости от функции железы может изменять свой калибр. Заднюю и переднюю поверхность молочной железы снабжают кровью проходящие через межреберное пространство следующие ветви: грудная ветвь грудно-акромиальной артерии, отходящей от подмышечной артерии, а также ветви латеральной грудной артерии и дорсальной грудной артерии.
Все три группы артерий образуют друг с другом много анастомозов, давая все более мелкие ответвления вплоть до обильной капиллярной сети, охватывающей все дольки молочной железы (рис. 1а). Во время беременности и в послеродовой период все артерии расширяются, увеличивают свой просвет; это же происходит, хотя и в меньшей степени, во время менструации. Ареолу и сосок снабжают идущие из центрального направления по поверхности паренхимы в подкожной клетчатке концевые артерии, а под ареолой располагается хорошо развитое сосудистое сплетение — система кольцевых венозных анастомозов (circulus venosus Hallen). Эта широкая система анастомозов между артериями, идущими из двух разных направлений, обеспечивает кровоснабжение грудного соска и ареолы со стороны окружающей кожи, когда их отделяют от тела железы (рис. 1б).
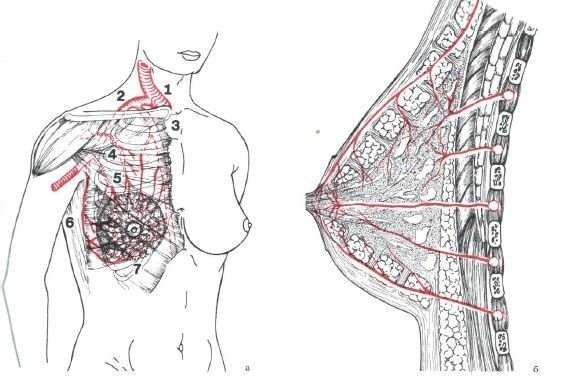
Рис. 1. Кровоснабжение молочной железы. а) Сосуды (во фронтальной плоскости):
1 — подключичная артерия,
2 — подмышечная артерия,
3 — внутренняя грудная артерия — медиальные ветви к молочной железе,
4 — грудо-акромиальная артерия — грудные ветви,
5 — грудная латеральная артерия, 6 — грудоспинная артерия,
7 — межреберные артерии — прободающие, или латеральные ветви к молочной железе: б) собственное кровоснабжение молочной железы (в поперечном разрезе)
Отток крови происходит через поверхностные и глубокие вены. Через сосочковое венозное сплетение, расположенное вокруг грудного соска, кровь опорожняется в подкожные вены; дальнейший отток происходит в направлении ключицы, кровь попадает в наружную яремную вену и отчасти в подмышечную вену. Глубокие вены отводят кровь с участков железы, соседних с грудной фасцией, в качестве перфорирующих вен сопровождают артерии, продолжаются в межреберные вены и заканчиваются в подмышечной вене. Системы подкожных вен обеих сторон по срединной линии образуют между собой анастомозы.
Лимфатические сосуды образуют густую сеть в коже, покрывающей молочную железу, особенно в ареоле.
Нервы проходят главным образом в коже, ареоле и в соске. В самой паренхиме железы нервов мало. Молочную железу иннервируют надключичные нервы, медиальные ветви молочной железы, II—IV межреберные нервы и латеральные ветви молочной железы.
Золтан Я.
Реконструкция женской молочной железы
medbe.ru
LUChEVAYa_ANATOMIYa_MOLOChNYKh_ZhELEZ
Глава 10 ЛУЧЕВАЯ АНАТОМИЯ МОЛОЧНЫХ ЖЕЛЕЗ
НОРМАЛЬНАЯ АНАТОМИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
Молочная железа — парный мягкотканый орган, состоящий из железистой, соединительной и жировой ткани, расположенный на передней грудной стенке от места соединения грудины и ребер до средней аксиллярной линии, со II по VI ребро. Появление железистой ткани отдельно от основной массы железы носит название добавочной доли. Добавочная доля молочной железы может располагаться в подмышечной, подключичной областях и перед грудиной. Тело железы расположено под кожей в фасциальном футляре, образованном расщепленными листками поверхностной фасции. Жировая клетчатка интимно охватывает тело молочной железы, формируя передний (премаммарный) и задний (ретромаммарный) пласты. При этом
в области соска и ареолы слой подкожной жировой клетчатки отсутствует.
Соединительнотканные структуры молочной железы представлены собственной капсулой (передний и задний листки расщепленной фасции), отходящими от нее коллагеновыми волокнами в виде связок Купера и нежной фибриллярной тканью, располагающейся между железистыми элементами и структурами, входящими в состав стенок млечных протоков.
В передних отделах связки Купера соединяют тело молочной железы с глубокими слоями кожи, в задних — прикрепляются к фасциальному футляру грудных мышц (рис. 10.1).
Рис. 10.1. Схематическое изображение анатомического строения молочной железы.
1 — кожа; 2 — премаммарная жировая клетчатка; 3 — связки Купера; 4 — сосок; 5 — паренхима; 6 — задний листок расщепленной фасции; 7 — фасция грудной мышцы; 8 — ретромаммарная жировая клетчатка; 9 — грудная мышца.
211
Рис. 10.2. Схема строения паренхимы молочной железы.
I — поддерживающая соединительная ткань; 2 — доля; 3 — млечный проток; 4 — ареола; 5 — сосок; 6 — главные млечные протоки; 7 — жировая ткань; 8 — дольки.
Согласно современным концепциям, молочная железа является частью репродуктивной системы женщины, мишенью для действия стероидных гормонов яичников, гормонов гипофиза и опосредованно — гормонов других эндокринных желез организма. Изменения в репродуктивной системе самым непосредственным образом отражаются на состоянии молочных желез.
Паренхима молочной железы представлена сложными аль-веолярно-дольчатыми комплексами, погруженными в соединительнотканную строму и окруженными густой сетью миоэпите-лиальных элементов, кровеносных и лимфатических сосудов, нервных окончаний.
Дольки представляют собой группу альвеол (150—200) с общим выводным (внутридольковым) протоком (рис. 10.2).
Внутридольковые протоки объединяются в междольковые. Последние дают начало внутридолевым выводным протокам, которые, выходя за пределы доли, становятся междолевыми. Междолевые протоки, сливаясь, образуют систему крупных собирательных протоков, которые в своей дистальной части веретенообразно расширяются, образуя млечный синус (рис. 10.3).
Дольки, в свою очередь, объединяются в более крупные образования — доли. Каждая молочная железа состоит в среднем из 15—20 долей.
Дольки и доли не имеют наружной капсулы и представляют собой не столько анатомическую, сколько функциональную единицу молочной железы.
Кровоснабжение молочных желез осуществляется в основном внутренней грудной и боковой грудной артериями.
Рис. 10.3. Схема строения системы млечных протоков молочной
железы.
1 — дольки; 2 — внутридольковый (терминальный) млечный проток; 3 — внутридолевой (сегментарный) млечный проток; 4 — млечный синус; 5 — выводной проток; 6 — сосок.
212
Рис. 10.4. Схема расположения внутриорганной лимфатической системы молочной железы.
1 — сеть лимфатических сосудов в междольковой соединительной ткани; 2 — субареолярная сеть лимфатических сосудов; 3 — отводящие лимфатические сосуды; 4 — передние подмышечные лимфатические узлы; 5 — надключичные лимфатические узлы; 6 — парастернальные лимфатические узлы; 7,8 — лимфатические сосуды, идущие в брюшную полость; 9 — поверхностные паховые лимфатические узлы; 10 — межпекторальные лимфатические узлы.
Ветви внутренней грудной артерии, подходя с медиальной стороны, снабжают кровью дольки железы, околососковое поле, сосок и кожу с медиальной стороны. Ветви боковой грудной артерии питают эти же структуры с латеральной стороны. Задняя поверхность железы кровоснабжается ветвями межреберных артерий. Все перечисленные артерии образуют две анатомические сети: поверхностную и глубокую.
Глубокие вены сопровождают артерии, поверхностные — образуют подкожную сеть, связанную с подмышечной веной.
Лимфатическая система молочной железы делится на внутриорганную и внеорганную. Внут-риорганная система состоит из сети капилляров, окружающих каждую дольку. К ней также относится лимфатическая сеть кожи и подкожной жировой клетчатки (рис. 10.4). Внеорганная система образована отводящими лимфатическими сосудами и регионарными лимфатическими узлами, к которым относятся подмышечные, подключичные, надключичные, парастернальные и межпекторальные узлы (рис. 10.5).
Различают несколько путей оттока лимфы от молочной железы:
— Подмышечный путь (в норме по нему осуществляется отток 97% лимфы). Аксиллярные лимфатические стволы начинаются от субаре-олярного лимфатического сплетения и впадают в подмышечные лимфатические узлы.
Рис. 10.5. Схема расположения регионарных зон оттока лимфы.
1 — парамаммарные лимфатические узлы;
2 — центральные подмышечные лимфатические узлы; 3 — подключичные лимфатические узлы; 4 — межпекторальные лимфатические узлы; 5 — парастернальные лимфатические узлы.
213
— Подключичный путь. По нему осуществляется отток лимфы от верхних и задних отделов молочной железы к подключичным лимфатическим узлам.
— Парастернальный путь. По нему осуществляется отток лимфы от медиальных отделов молочных желез к парастернальным лимфатическим узлам.
— Ретростернальный путь. По нему лимфа из центрального и медиального отделов молочной железы по сосудам, прободающим грудную стенку, оттекает в медиастенальные и далее вбронхопульмональные лимфатические узлы.
— Межреберный путь. По нему осуществляется отток лимфы от задних и наружных отделов молочной железы в межреберные лимфатические сосуды и далее, частично — в парастерналь-ные узлы, частично — в паравертебральные лимфатические узлы.
— Перекрестный путь. Осуществляется по кожным и подкожным лимфатическим сосудам, переходящим среднюю линию.
— Путь Герота. По нему осуществляется отток лимфы при блокаде опухолевыми эмболами основных путей оттока. Через лимфатические сосуды, расположенные в области эпигастрия и прободающие оба листка влагалища прямой мышцы живота, лимфа попадает в предбрюшин-ную клетчатку и оттуда — в средостение и через венечную связку — в печень. Часть лимфы по сосудам подкожной жировой клетчатки оттекает из области эпигастрия в паховые лимфатические узлы той же стороны.
Первые два из перечисленных путей оттока лимфы являются основными.
Иннервация молочных желез происходит от шейного сплетения через надключичные нервы и от плечевого сплетения — через передние грудные нервы, а также 4—6-м межреберными нервами.
РЕНТГЕНОАНАТОМИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
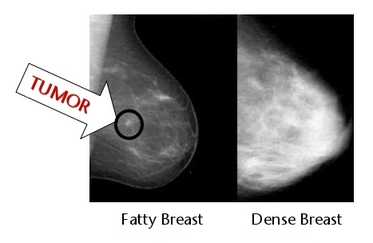
Рентгенологическое изображение молочной железы индивидуально и зависит от возраста, гормонального статуса, фазы менструального цикла и индивидуальных особенностей женщины.
Рентгенологическая картина молочной железы складывается из изображения кожи, подкожной жировой клетчатки, железистой ткани, соединительнотканной стромы, кровеносных сосудов (рис. 10.6).
Кожа визуализируется в виде теневой полоски толщиной 0,5—2,0 мм. Толщина кожи примерно одинакова на всем протяжении, кроме переднего отдела, где она увеличивается и переходит в дисковидное затемнение, соответствующее ареоле. Наружный контур ареолы, как и наружный контур кожи, ровный и четкий, но иногда может быть несколько зазубренным за счет
Рис. 10.6. Рентгеноанатомия молочной железы.
1 — кожа; 2 — сосок; 3 — премаммарная жировая клетчатка; 4 — связки Купера; 5 — фибро-гландулярная ткань.
214
мелкой складчатости, вызванной сокращением гладких мышц околососковой области. От внутреннего контура кожи отходят тяжи, соответствующие связкам Купера. Внутренний контур кожи может быть неровным и прерывистым в местах, где к соску подходят млечные протоки. Сосок располагается на передней поверхности ареолы и выступает в виде однородной тени конической или цилиндрической формы с четкими ровными или волнистыми контурами.
Премаммарное пространство представляет собой зону просветления между кожей и железистой тканью за счет наличия там жировой ткани. Толщина жирового слоя премаммарной зоны зависит от возраста, конституции, гормонального статуса женщины и составляет 3—30 мм. Толщина премаммарного пространства увеличивается от ареолы к основанию железы. По мере нарастания инволютивных изменений толщина премаммарного слоя увеличивается, а при выраженной жировой инволюции и исчезновении железистого треугольника он сливается с остальной тканью железы. На фоне жировой клетчатки премаммарного пространства видны треугольные или линейные тени, отходящие от глубоких слоев кожи к железистой ткани — связки Купера.
В боковых и косых проекциях на фоне жировой ткани, преимущественно выше соска, видны извилистые тени вен, а при отложении извести на стенках — и артерии. При хорошо выраженных венах и артериях расположение их в обеих молочных железах должно быть относительно симметричным, а калибр — одинаковым.
Железистый треугольник, или тело молочной железы, имеет вид треугольника или полуовала, расположенного между премаммарной клетчаткой и ретромаммарным пространством. Вершина треугольника направлена к соску, основание — к грудной клетке (рис. 10.7).
Морфологической основой железистого треугольника является железисто-соединительнотканный комплекс. Тень железистого треугольника достаточно плотная, неоднородная. Интенсивность тени зависит от количества жировой клетчатки, возраста, гормонального статуса женщины. Неоднородность тени железистого треугольника обусловлена включением млечных протоков, сосудов и долек, создающих тени различной величины, формы и положения.
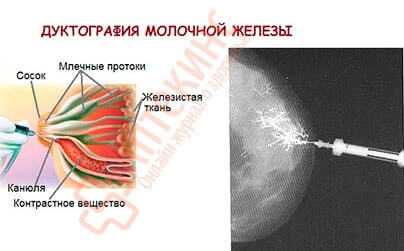
Млечные протоки. Каждая железистая долька заканчивается терминальным млечным протоком. При слиянии нескольких терминальных млечных протоков образуются более крупные — долевые, а затем главные протоки, которые открываются 8-12 отверстиями на соске. Ширина главных млечных протоков не превышает 2,5—3,0 мм. На бесконтрастных маммограммах вблизи соска могут быть видны дистальные отделы млечных протоков. Они имеют вид параллельных линейных структур, имеющих одинаковую ширину просвета. Разветвления млечных протоков получают отображение только при их искусственном контрастировании — дуктографии (рис. 10.8).
Рис. 10.7. Рентгеноанатомия молочной железы.
1 — ттремаммарная жировая клетчатка; 2 — железистый треугольник; 3 — ретромаммарная жировая клетчатка.
215
Рис. 10.8. Дуктограмма в косой медиолатералыюй проекции.
Пациентка А., 67 лет. Центрально расположенная система млечных протоков. Протоки не расширены, атрофичны, до 1 мм в диаметре.
Ветвление основного протока широко варьируется. В зависимости от характера и места отхождения ветвей различают 4 типа ветвления:
1) магистральный тип (21 %) — от мощного длинного ствола отходят вторичные ветви;
2) рассыпной тип (67,1%) — от относительно короткого основного ствола примерно на одном уровне отходят множественные вторичные ветви;
3) раздвоенный тип (7%) — основной выводящий проток раздваивается вблизи отверстия на соске, а вторичные ветви отходят как при магистральном типе ветвления;
4) петлистый тип (4,9%) — основная магистральная ветвь либо очень короткая, либо практически отсутствует, а наблюдается сплошная крупно- или мелкопетлистая сеть протоков.
Ретромаммарное пространство за счет наличия жировой
ткани визуализируется как полоска просветления, расположенная позади железистого треугольника и отделяющая тело молочной железы от большой грудной мышцы.
Грудная мышца дает интенсивную тень шириной 2—3 см позади ретромаммарного пространства. Имеет всегда четкие, ровные контуры. Лучше прослеживается в верхних отделах железы в косой проекции.
ВОЗРАСТНАЯ РЕНТГЕНОАНАТОМИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
На протяжении жизни женщины постоянно происходят изменения структуры молочных желез, что получает свое отображение на рентгеновских маммограммах.
У подростков до наступления менархе молочная железа представлена жировой тканью с небольшим участком фиброза и зачатком будущей железистой ткани в околососковой области.
У подростков после наступления месячных почти всю молочную железу занимает плотная однородная интенсивная тень, обусловленная фиброгландулярной тканью железистого треугольника. Она отграничена спереди темной полоской кожи и сзади — узким светлым ободком ретромаммарного жира. Сосок и ареола дифференцируются слабо. На фоне железистой ткани жировой ткани нет. Соединительная ткань не дифференцируется. Структурного рисунка нет. Молочная железа имеет вид «матового стекла».
В репродуктивном периоде завершается формирование молочной железы.
Рентгенологическая картина нормальной молочной железы очень вариабельна и зависит от возраста, конституции, состояния эндокринной системы, фазы менструального цикла.
216
На маммограммах молочная железа имеет коническую или полусферическую форму, сосок хорошо развит и четко определятся. Происходит дифференцировка на паренхиму и стро-му, расширяется премаммарное пространство, появляются мелкие тени венозных сосудов и связок Купера. Тень железистого треугольника становится неоднородной, с волнистым наружным контуром за счет увеличения размера железистых долек. За соском появляются тяжис-тые образования — изображения млечных протоков. Чем больше было родов у женщины, тем шире и на большем протяжении видны млечные протоки.
По соотношению железистой, фиброзной и жировой тканей в репродуктивном периоде выделяют три рентгенологических типа строения молочных желез:
1) фиброгландулярный тип строения — в молочной железе хорошо развита железистая ткань, фиброзная ткань выражена в перегородках и протоках, а количество жировой ткани — минимально (рис. 10.9);
2) фиброзно-жировой тип строения — железистая ткань выражена умеренно, соотношение железистой и жировой ткани примерно одинаково, на фоне жировой ткани могут быть видны протоки (рис. 10.10);
Рис. 10.9. Маммограмма
в косой медиолатералыюй
проекции.
Пациентка К., 31 год. Молочная железа с хорошо развитой железистой тканью. Фиброгландулярный тип строения молочной железы.
Рис. 10.10. Маммограмма
в косой медиолатеральной
проекции.
Пациентка П., 34 года. Молочная железа с хорошо выраженной железистой тканью и замещением части железистых долек жировой тканью.
Рис. 10.11. Маммограмма
в косой медиолатеральной
проекции.
Пациентка В., 41 год. Начальные проявления жировой инволюции. Петлистый рисунок молочной железы.
217
Рис. 10.12. Маммограмма в косой медиолатеральной проекции.
Пациентка Л., 44 года. Усиление процессов жировой инволюции в молочной железе. Крупнопетлистый рисунок молочной железы.
3) жировой тип строения — железистая ткань выражена слабо, жировая ткань преобладает над плотными структурами (рис. 10.11).
С возрастом начинается замещение железистой ткани жировой, протоки запустевают, спадаются, фиброзируются. Жировая инволюция приводит к появлению неоднородности структуры молочной железы. Железистый треугольник состоит из множества участков уплотнения, обусловленных сохранившейся железистой тканью и прослоек прозрачной жировой ткани. Чаще процессы жировой инволюции начинаются в нижневнутренних квадрантах, а в центральной части ткань железистого треугольника продолжает оставаться достаточно однородной и четко отграниченной. Дольше всего железистая ткань сохраняется в верхненаружных квадрантах молочных желез. На фоне железистой ткани можно видеть изображение соединительнотканных тяжей в виде петлистой сети.
В периоде угасающей функциональной активности молочных желез, который начинается в 40—45 лет, инволютивные изменения прогрессируют.
При наиболее часто встречающемся жировом варианте инволюции железистая ткань постепенно исчезает и замещается жировой тканью. Тень железистого треугольника уменьшается в размерах, становится неоднородной, появляются светлые скопления жировой клетчатки, на фоне которой становятся отчетливыми петлисто-сетчатые соединительнотканные тяжи (рис. 10.11, 10.12). В дальнейшем остатки железистой ткани представляют собой затенения различной формы, выявляющиеся на фоне светлой жировой ткани. На фоне жировой ткани хорошо видны тени извитых вен, артерий, иногда с обызвествлениями, тени фиброзных тяжей (рис. 10.13).
Рис. 10.13. Маммограмма в краниокаудальной проекции.
Пациентка К., 47 лет. Жировая инволюция молочной железы. Железистый компонент представлен скудно, в верхненаружном квадранте.
218
Рис. 10.15. Маммограмма в краниокаудальной проекции.
Пациентка Н., 72 года. Тотальное жировое перерождение молочной железы. На фоне жира визуализируются вены, артерии, многочисленные фиброзные тяжи.
Рис. 10.14. Маммограмма в косой медиолатеральной проекции.
Пациентка К., 68 лет. Жировой тип инволюции молочной железы.
При более редком фиброзном варианте инволютив-ных изменений железистая ткань замещается фиброзной тканью. Вся молочная железа представляется плотной, структура ее — неоднородной. Отграничение железистого треугольника от ретромаммарной и премаммарной жировой клетчатки становится резким, граница — неровной, с множественными тяжами, направленными от тела железы в сторону кожи.
В периоде выраженной инволюции (старческом возрасте) железистая ткань полностью замещается жиром. На фоне однородной, «прозрачной» железы выявляются множественные фиброзные тяжи, идущие в разных направлениях, но чаще в сторону ареолы, тени извитых вен, обызвествленных артерий. Граница между железистым треугольником и жировой клетчаткой премаммарного и ретромаммарного пространств не прослеживается (рис. 10.14, 10.15).
УЛЬТРАЗВУКОВАЯ АВАТОМИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
Всем пациенткам эхография молочных желез проводится на 9—10-й день менструального цикла.
Методика эхографии молочных желез технически проста, но особенность ее заключается в особой тщательности и обязательной последовательности осмотра. Для стандартизации методики и оценки локализации патологических процессов используется общепринятое деление молочных желез на четыре квадранта: верхненаружный, нижненаружный, нижневнутренний, верхневнутренний (рис. 10.16).
21В
Рис. 10.16. Схема деления молочной железы на квадранты.
При эхографии оцениваются все Правая молочная железа Левая молочная железа
структуры молочной железы: сосок,
кожа, премаммарная жировая клетчатка, связки Купера, паренхима железы, млечные протоки, ретромаммарная область, зоны регионарного лимфооттока (рис. 10.17).
Кожа на эхограмме представлена ровной гиперэхогенной линией толщиной 1,0—5,0 мм (см. рис. 10.7). У женщин пожилого возраста кожа приобретает трехслойную структуру и визуализируется в виде двух гиперэхогенных линий, разделенных тонкой гипоэхогенной прослойкой. Изменения контуров и толщины кожных покровов сопровождает воспалительные, рубцовые и опухолевые процессы.
Сосок на эхограмме визуализируется как округлое, хорошо отграниченное образование средней или низкой эхогенности (рис. 10.18). По бокам от изображения соска могут прослеживаться симметричные акустические тени. Часто за соском определяется сплошная акустическая тень, обусловленная плотными соединительнотканными структурами млечных протоков. В таких случаях использование косых проекций сканирования позволяет получить четкое изображение по-задисосковой области.
Подкожная область представлена на эхограмме премаммарной жировой клетчаткой, подкожными лимфатическими сосудами, передним листком расщепленной фасции.
Количество жировой клетчатки варьируется в зависимости от возраста женщины и размера молочных желез. У женщин молодого возраста премаммарный слой определяется в виде тонкого гипоэхогенного пласта. По мере увеличения возраста и нарастания процессов инволюции количество подкожной клетчатки увеличивается, структура ее становится неоднородной, с гиперэхогенными линейными включениями соединительной ткани.
Подкожные лимфатические сосуды в норме не визуализируются. При воспалительной или опухолевой инфильтрации лимфатические сосуды расширяются и выявляются в виде продольных и поперечных гипоэхогенных трубчатых структур, идущих к коже (рис. 10.19).
Рис. 10.17. Ультразвуковая анатомия молочной железы.
I — кожа; 2 — премаммарная жировая клетчатка; 3 — передний листок расщепленной фасции; 4 — паренхима (фиброгландулярная ткань); 5 — задний листок расщепленной фасции; 6 — фасция грудной мышцы; 7 — грудная мышца; 8 — плевра; 9 — ребро.
220
Рис. 10.18. Ультразвуковое изображение соска.
Овальное гипоэхогенное образование с ровными контурами, билатеральными акустическими тенями. 1 — сосок.
Рис. 10.19. Диффузная форма рака молочной железы.
1 — утолщенная кожа; 2 — расширенные подкожные лимфатические сосуды в виде гипо-эхогенных трубчатых структур.
Рис. 10.20. Ультразвуковое изображение
переднего листка расщепленной грудной
фасции (1).
Гиперэхогенная линейная структура на границе премаммарной жировой клетчатки и паренхимы.
На границе жировой клетчатки и паренхимы визуализируется передний листок расщепленной фасции в виде гиперэхогенной линии, от которой отходят перпендикулярно коже связки Купера (рис. 10.20).
Связки Купера соединяют передние отделы молочной железы с глубокими слоями кожи и задние отделы — с фасцией грудной мышцы, образуя, таким образом, соединительнотканный каркас молочной железы. Связки Купера визуализируются в виде подходящих к коже линейных гиперэхо-генных тяжей и в виде капсулы вокруг жировых долек (рис. 10.21). В местах прикрепления связок Купера к паренхиме железы образуется выпячивание (гребень Дюрета), создающее волнистый контур паренхимы (рис. 10.22).
Паренхима железы (фиброгландулярный комплекс). Эхоструктура паренхимы зависит от возраста, гормонального статуса пациентки, фазы менструального цикла, в которую проводится обследование.
221
Рис. 10.21. Ультразвуковое изображение связок Купера.
Линейные гиперэхогенные тяжи, соединяющие паренхиму с глубокими слоями кожи. 1 — связки Купера.
Рис. 10.22. Ультразвуковое изображение гребня Дюрета.
Выпячивание в месте прикрепления связки Купера к паренхиме. 1 — гребень Дюрета.
У женщин репродуктивного возраста паренхима визуализируется в виде единого пласта железистой ткани средней эхогенности (рис. 10.23). В поздний репродуктивный и предменопау-зальный периоды на фоне железистых структур появляются гипоэхогенные включения жировой ткани и гиперэхогенные участки фиброза и соединительнотканные включения. Эхогенность фиброгландулярной ткани прогрессивно увеличивается с возрастом женщины: от средней в репродуктивном возрасте, повышенной в предменопаузальном возрасте, до значительно повышенной в постменопаузаль-ном возрасте.
Млечные протоки визуализируются в виде гипоэхоген-ных трубчатых структур на фоне паренхимы. В первую фазу менструального цикла млечные протоки обычно спавшиеся, а если они визуализируются, то диаметр терминальных и долевых не превышает 2,0 мм, а главных — 3,0 мм. Протоки имеют четкий наружный контур. В лак-тирующей молочной железе и во вторую фазу менструального цикла отмечается размытость контуров и дилатация терминальных и долевых протоков более 2,0—2,5 мм.
Рис. 10.23. Ультразвуковое изображение паренхимы молочной железы.
1 — паренхима; 2 — млечные протоки.
222
Обычно на одном срезе лоцируются как продольные, так и поперечные фрагменты млечных протоков в виде чередования округлых и линейных гипоэхогенных трубчатых структур (рис. 10.24).
Задней границей молочной железы является изображение заднего листка расщепленной фасции в виде параллельной коже гиперэхогенной линии (рис. 10.25).
Ретромаммарное пространство располагается между задним листком расщепленной фасции и фасцией большой грудной мышцы.
У молодых женщин, а также при отсутствии явлений ожирения ретромаммарная жировая сумка находится в спавшемся состоянии. При этом задний листок расщепленной фасции тесно прилегает к переднему фасциальному футляру большой грудной мышцы (рис. 10.26). У тучных женщин ретромаммарное пространство выполнено жировой клетчаткой и при эхографии между грудными мышцами и паренхимой железы лоцируется гипоэхогенный пласт жировой ткани (рис. 10.27).
Грудные и межреберные мышцы визуализируются в виде гипоэхогенных пластов с характерной для мышц исчерченностью (рис. 10.28). Идентификация мышечных пластов является гарантией того, что исследован весь массив молочной железы.
Ультразвуковые изображения ребер различны в хрящевой и костной частях. На поперечном изображении хрящевой части ребер визуализируется овальное образование гипоэхоген-ной структуры (рис. 10.29).
studfiles.net