Факторы риска развития рака молочной железы
Факторы риска рака молочной железы
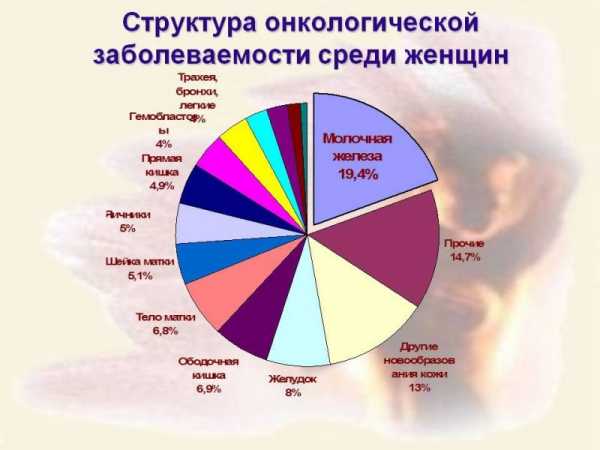
Рак молочной железы занимает первое место в структуре онкологических заболеваний у женщин. За последние 20 лет рост заболеваемости составил 40%. При этом прослеживается угрожающая тенденция к “омоложению” рака. Сейчас на каждые 100 тысяч женщин в возрасте до 30 лет приходится до 30 больных раком молочной железы. Молочная железа – сложный и деликатный орган, в котором постоянно происходят циклические изменения в зависимости от гормонального фона женщины.
Так, она меняется в различные фазы менструального цикла, может быть болезненной. При беременности молочные железы увеличиваются, в них разрастается железистая ткань и идет подготовка к кормлению будущего ребенка. После родов железистая ткань выделяет молоко. Все это происходит под влиянием гормонов – яичников, гипофиза. Поэтому нарушения любого из гормональных звеньев может привести к изменению структуры железы вплоть до развития рака. И такое варварское мероприятие, как аборт, резко прерывает нормальное течение гормональных процессов и вызывает перестройку ткани железы, он же и является самой частой причиной рака.
В каждом конкретном случае однозначно сказать, почему возник рак молочной железы невозможно. Можно лишь с той или иной степенью достоверности говорить о некоторых факторах. Известно, что причиной появления раковых клеток являются мутации в нормальных клетках молочной железы. Под действием канцерогенов генетический материал в клетках изменяется и клетки превращаются в раковые. Чем чаще клетка делится, тем больше шансов, что рано или поздно под действием канцерогенов, происходит ее перерождение в злокачественную. В случае рака молочной железы существует множество факторов, которые играют определенную роль в канцерогенезе, который они усиливают.
Так повышенный уровень эстрогенов или их относительное преобладание по сравнению с другими гормонами нередко встречается у женщин, страдающих раком молочной железы. К другим факторам, имеющим значение в развитии рака груди, относятся: нарушение менструального цикла, аборты и отсутствие лактации, нарушение деятельности щитовидной железы, нарушение работы надпочечников и др.
Согласно современным данным медицинской эпидемиологии, к факторам повышенного риска развития рака молочной железы относятся (мы расположили их по мере значимости):
1. Генетический фактор, а именно носительство генов семейства BRCA (BRCA 1 и BRCA 2). Наличие этого фактора можно предположить у женщин (1-ой степени родства по материнской линии), которые имеют 2-х и более родственниц, болеющих раком молочной железы. При этом риск развития злокачественных опухолей возрастает в 4,5 раза.
2. Состояние репродуктивной сферы женщины. В это понятие для группы риска включают раннее начало месячных (до 11 лет), поздний затяжной период климактерия (после 55 лет), поздние первые роды (после 30 лет) или вообще отсутствие родов, аборты, воспалительные процессы органов малого таза. В целом беременность, роды и кормление грудью снижают риск развития рака молочной железы. Отсутствие лактации, лактационный период менее 1 месяца также повышают риск развития рака. При этом одна беременность не оказывает заметного протективного действия. Приём оральных контрацептивов, гормонозаместительная терапия должны быть СТРОГО под контролем врача-гинеколога.
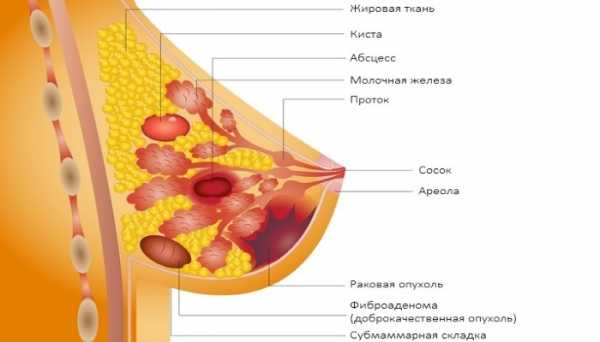
3. Дисгормональные диспластические изменения молочной железы. Фиброзно-кистозная болезнь — дисгормональная дисплазия или, более привычно, мастопатия — достаточно распространенный диффузный процесс. Он характеризуется ненормальным соотношением эпителиального и соединительно-тканного элементов в ткани молочной железы (определение ВОЗ). По статистике мастопатией страдает от 52% до 63% женщин, но это совершенно не означает, что, имея подобный диагноз, пациентка всегда попадает в группу повышенного риска. В плане заболеваемости раком молочной железы имеет значение степень пролиферативной активности эпителия при мастопатии. Так, при атипической пролиферации риск возрастает более чем в 3 раза, а при сочетании с семейным генетическим анамнезом — и того выше.
4. Эндокринные (гормональные) нарушения. Нарушения функции щитовидной железы, сахарный диабет, бронхиальная астма, а также, гиперпролактинемия (повышение в организме гормона пролактина) – наличие отделяемого из сосков в той или иной степени увеличивают риск развития рака.
5. Патология печени.
6. Предшествующие заболевания молочных желез (в анамнезе маститы, травмы, хирургические вмешательства на молочных железах).
7. Обменные нарушения (изменения обмена веществ и накопление избыточного жира, увеличение массы тела и. т.п.).
8. Психоневрогенный фактор (длительный хронический стресс).
9. Экзогенные факторы (различные канцерогенные вещества химической и физической природы, ионизирующая радиация, курение, алкоголь, несбалансированное питание – наличие большого количества животных жиров и малое количество растительной клетчатки, гиподинамия). Ослаблять организм могут длительные хронические заболевания, травмы, стрессы, сильные потрясения и вредные экологические факторы, включая канцерогены и ионизирующую радиацию. Все эти факторы могут повреждать систему защиты организма и способствовать развитию рака молочной железы. Итак, если положить на одну чашу весов те факторы, которые мы не можем контролировать, а на другую те, которые мы можем легко изменить, мы увидем, что можно сделать довольно многое, чтобы снизить риск развития рака молочной железы. Среди тех факторов, на которые мы можем повлиять: диета, избыточный вес, уровень физической активности, курение, злоупотребление алкоголем, экология и состояние окружающей среды, прием гормонозаместительных препаратов при климаксе в течение 5 и более лет.
Таким образом, знание факторов риска рака молочной железы – один из самых эффективных способов профилактики данной патологии.
akod22.ru
Что нужно знать о раке груди: От факторов риска до профилактики
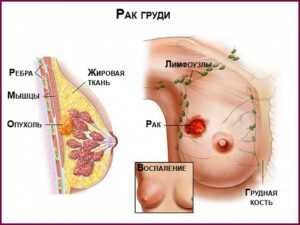
Рак молочной железы — это злокачественная опухоль, а значит, она может прорастать в соседние ткани или распространяться (метастазировать) в другие органы. Подавляющее большинство случаев рака груди регистрируется среди женщин, но у мужчин это заболевание тоже случается. Развитие рака груди —длительный процесс, занимающий годы. Всё начинается с изменения одной-единственной клетки: она отличается по строению от нормальных клеток молочной железы, становится «неуправляемой» — начинает активно делиться, формируя растущую опухоль. Считается, что при пальпации молочной железы возможно определить образования диаметром в один сантиметр и более, но чтобы достичь этого размера, требуется в среднем девять лет (у всех пациенток скорость роста разная и составляет от двух до восемнадцати лет). У некоторых пациенток скорость роста настолько невысокая, что опухоль не причинит неприятностей до конца жизни.
Рак груди представляет наибольшую опасность из всех заболеваний молочной железы, но гораздо чаще встречаются доброкачественные образования. Они могут повышать риск развития рака, однако сами по себе не угрожают здоровью женщины и в большинстве случаев не требуют лечения. При этом крайне важно правильно диагностировать состояние, чтобы не пропустить рак груди на ранних стадиях. Актриса Синтия Никсон, известная по своей роли в сериале «Секс в большом городе», узнала о том, что у неё рак груди, во время очередной маммографии (у её матери было это заболевание, потому Никсон регулярно проходила плановые осмотры).
Впрочем, при таком методе диагностики не всегда можно точно сказать, является ли заболевание доброкачественным или требует более пристального внимания. Во многих случаях рекомендуется биопсия — забор небольшого фрагмента тканей молочной железы. Предсказать заранее, как будет вести себя раковая опухоль у конкретной пациентки, тоже практически невозможно. Без применения скрининговых (профилактических) исследований выявление рака груди возможно только на поздних стадиях. Ежегодное обследование не может гарантировать предотвращение заболевания на 100%, зато существенно повысит шанс пациентки на выздоровление за счёт более раннего обнаружения опухоли.
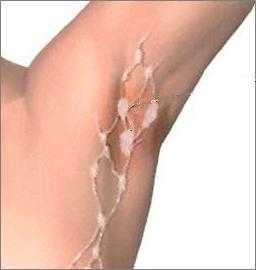
Хотя современные профилактические меры (о них расскажем дальше) позволяют выявить рак груди до появления каких-либо симптомов, встречаются и клинически выраженные формы — от уплотнений и отека железы до втяжения и истончения кожи, покраснений и так далее. В некоторых случаях заболевание распространяется в лимфатические узлы, находящиеся подмышкой или в области ключицы, и вызывает их увеличение или уплотнение еще до того, как опухоль в самой груди вырастет и сможет быть прощупана. Перечисленные симптомы могут обнаруживаться и при доброкачественных образованиях, но в случае появления любого из них необходимо тщательное обследование.
www.wonderzine.com
Факторы риска развития рака молочной железы
АКТУАЛЬНАЯ ТЕМА МАММОЛОГИЯ 4’2006
ФАКТОРЫ РИСКА РАЗВИТИЯ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
В.П. Летягин, И.В. Высоцкая, Е.А. Ким
ГУ РОНЦ им. Н.Н. Блохина РАМН, ММА им. И.М. Сеченова
RISK FACTORS OF BREAST CANCER
V.P. Letyagin, I.V. Vysotskaya, Ye.A. Kim
N.N. Blokhin Russian Cancer Research Center,
Russian Academy of Medical Sciences, I.M. Sechenov Moscow Medical Academy
The paper gives the current data on the major risk factors that significantly affect the occurrence of breast cancer. Potential criteria for a risk, as well as factors that significantly reduce the risk of its incidence are identified. The impact of hormone replacement and correction therapies on the incidence of breast cancer is considered. Major hereditary syndromes, including breast cancer, are determined.
Рак молочной железы (РМЖ) — одна из самых актуальных проблем современной клинической онкологии, поскольку в структуре заболеваемости женского населения этой патологии принадлежит первое место в большинстве экономически развитых стран Европы и Северной Америки.
Что касается нашей страны, то в 2004 г. в России выявлено 47 805 пациенток со злокачественными новообразованиями молочных желез при ежегодном приросте заболеваемости, соответствующем 8,5%. Статистические данные свидетельствуют также и о высокой смертности от рака этой локализации (22 0054 пациентки в 2004 г.) при удельном весе в структуре смертности 16,5%. Таким образом, для нашей страны проблема РМЖ также весьма значима.
Решение ее представляется возможным по нескольким фундаментальным направлениям: выполнение скрининговых программ в целях максимальной выявляемости ранних форм, а также определение групп риска в зависимости от комплекса соответствующих факторов, с высокой вероятностью приводящих к развитию неоплазии, совершенствование лечебной стратегии.
По имеющимся данным, около 66% женщин не имеют представления о факторах риска. Естественно, что знания по этому вопросу позволили бы увеличить обращаемость к специалистам — маммологам.
Факторы риска можно разделить на несколько групп:
• повышающие риск;
• потенциальные;
• снижающие риск заболеваемости РМЖ. Факторы, повышающие риск
Пол. Соотношение заболевших РМЖ мужчин и женщин равно 1:135.
Возраст. РМЖ — болезнь менопаузального и постменопаузального периода. Не более 10% пациенток заболевают РМЖ в возрасте до 30 лет. Однако с 25 до 65 лет риск заболеваемости возрастает в 6 раз. Около 17 из 1000 женщин в возрасте 60 лет с высокой вероятностью заболеют раком данной
локализации в течение 5 лет, т.е. наибольшим риском отличается возрастной интервал 60—65 лет.
Состояние репродуктивной сферы. Еще в 1961 г. было показано, что нерожавшие женщины имеют более высокий риск заболеть РМЖ по сравнению с рожавшими и имевшими беременность до 20 лет. Более того, женщины, впервые рожавшие до 18 лет, имеют значительно меньше шансов заболеть по сравнению с теми, первые роды которых произошли в возрасте 25 лет и старше (риск повышен на 40%).
Наличие в анамнезе абортов, особенно до первых родов, также является фактором риска.
В 2—2,5 раза увеличивается заболеваемость в группе женщин, у которых рано наступает менархе (до 13 лет) и, наоборот, поздно — менопауза (после 55 лет).
Нарушение функции яичников, воспалительные процессы способны повышать частоту неопла-зий молочных желез. Нарушения гормонального гомеостаза, нарушения функции яичников, различного рода воспалительные состояния существенным образом влияют на частоту возникновения РМЖ.
Гормональные факторы. В литературе последних лет широко обсуждается влияние заместительной гормонотерапии на заболеваемость РМЖ. Позитивное воздействие данного лечения, особенно в менопаузе, несомненно, но, с другой стороны, вполне возможно предположить реализацию негативных эффектов эстрогенов на ткань молочной железы.
В большинстве исследований заместительную гормонотерапию считают спорным фактором риска, указывая на некоторое увеличение заболеваемости лишь во время ее применения (2,1%). Отмена терапии снижает вероятность неоплазии, а срок использования с минимальным риском исчисляется двумя годами. Нежелательным является применение синтетических эстрогенов в период беременности.
Оральные контрацептивы — наиболее эффективный способ предохранения от нежелательной беременности. Эти препараты давно и прочно заняли свое место в гинекологической практике. С другой стороны, содержащиеся в них компоненты
не могут не оказывать прямого влияния на ткань молочных желез. Насколько это способно повысить риск возникновения патологии молочных желез? Незначительное увеличение процента женщин, заболевших РМЖ, отмечается при непрерывном применении оральных контрацептивов более 10 лет. В остальных клинических ситуациях увеличения риска заболеваемости не отмечалось. Более того, подобные препараты часто используются в качестве эффективной коррекции при некоторых вариантах фиброзно-кистозной болезни.
Фиброзно-кистозная болезнь (мастопатия, дисгормональная дисплазия). Мастопатия — широко распространенная диффузная или узловая патология молочных желез, которой, по статистике, страдают 53—62% женщин. Многообразие специфических изменений, отраженное в классическом описании мастопатии (ВОЗ), звучит следующим образом: это — дисгормональный гиперпластический процесс, характеризующийся широким спектром пролиферативных и регрессивных изменений в ткани молочной железы с ненормальным соотношением эпителиального и соединительно-тканного компонентов.
С морфологических позиций выделяют 3 варианта фиброзно-кистозной болезни в зависимости от степени пролиферативной активности эпителия:
• без пролиферации;
• с пролиферацией;
• с атипической пролиферацией.
Риск увеличения заболеваемости минимален при непролиферативной форме мастопатии, однако возрастает в 2—4 раза по мере нарастания пролиферативной активности, достигая наиболее высоких цифр (до 22 раз) при атипической пролиферации эпителия, особенно у женщин с семейной отягощенностью.
Генетический фактор. Предположение о наследственном характере РМЖ было сделано после изучения клинических особенностей возникновения процесса. Так называемые семейные раки характеризуются следующим:
• более молодой средний возраст возникновения — 44 года (т. е. на 10—16 лет выше, чем в популяции);
• кумулятивный риск развития метахронного рака достигает 46%;
• часто сочетается с другими типами опухолей (интегральный специфический наследственный синдром РМЖ).
В 1990 г. был картирован первый ген, ответственный за возникновение наследственных форм РМЖ — BRCA I (^ 12-21). Его экспрессия увеличивает общий риск до 85%, причем в 33— 50% случаев — в возрасте до 50 лет и в 56—84% — после 30 лет. Общий риск в популяции соответствующих возрастов равен 2 и 7% соответственно.
Однако последующие исследования продемонстрировали, что экспрессия BRCA I является более специфическим маркером рака яичников, сочетающегося с РМЖ (увеличение риска до 44% вне зависимости от возраста).
Вскоре после открытия гена BRCA I возникло предположение о существовании второго гена-супрессора, более специфичного для РМЖ, и этот ген — ген BRCA II (13g 12-13) — был обнаружен. Его экспрессия увеличивает риск развития высокодифференцированных форм рака с низким митотическим индексом до 85%.
Необходимо также упомянуть о ряде генетических синдромов, в первично-множественные опухоли при которых входит РМЖ:
• синдром Ли — Фраумели;
• атаксия — телеангиоэктазия + РМЖ;
• болезнь BLOOM + РМЖ;
• опухоль Мора + РМЖ;
• РМЖ + саркома;
• болезнь Cowden + рак щитовидной железы + рак толстой кишки + РМЖ.
Ионизирующая радиация. В большом количестве исследований доказано непосредственное влияние ионизирующего излучения на риск развития РМЖ. Экспозиционная доза в 100 рад увеличивает риск втрое. Причем чрезвычайно важен возраст, когда пациентка подверглась радиационному воздействию: особенно опасен в этом отношении период до 30 лет (при пике между 15 и 18 годами).
Аналогичная закономерность прослеживается у пациенток, получивших лучевую терапию как компонент комплексного лечения другой онкологической патологии. Так, применяемое при лечении лимфомы Ходжкина облучение увеличивает риск заболеваемости РМЖ, особенно у молодых больных с тенденцией к билатеральному поражению.
Алкоголь. Значимым фактором риска алкоголь становится при ежедневном употреблении не менее 50 мл, что повышает заболеваемость в 1,4—1,7 раза, особенно при сочетании с другими отрицательными факторами риска (семейный анамнез и т. д.).
Вторую группу составляют так называемые потенциальные факторы риска, из которых активно обсуждается диетический фактор.
Компоненты питания играют важную роль по крайней мере для одной трети всех злокачественных опухолей. По мнению ряда авторов, пища, богатая жирами, активно влияет на возникновение и развитие некоторых неопластических процессов, к которым относится и РМЖ. Возможные механизмы этого влияния сводятся к следующему:
• нарушение эндокринного баланса;
• модификация липидов клеточных мембран;
• изменение метаболизма и биологической активности простагландинов;
• прямое влияние на метаболизм клетки;
• образование перекисных соединений, провоцирующих опухолевый рост;
• изменение ферментов, метаболизирующих канцерогены;
• изменения в иммунной системе.
В противоположность этому употребление растительной пищи, морепродуктов, растительных масел (оливковое и т. д.) большинством ис-
її
АКТУАЛЬНАЯ ТЕМА МАММОЛОГИЯ 4’2006
АКТУАЛЬНАЯ ТЕМА МАММОЛОГИЯ 4’2006
следователей признается весьма полезным, особенно при сопутствующих ожирении и гипертонической болезни.
И, наконец, к факторам, которые достоверно снижают риск заболеваемости РМЖ, относятся:
• активная обращаемость, позволяющая до 37% снизить риск неоплазии при регулярных осмотрах у специалиста;
• ранние первые роды;
• лактация (кормление грудью в молодом возрасте позволяет снизить риск развития РМЖ в периоде менопаузы).
Таким образом, рассмотрев большинство факторов риска, с определенной долей оптимизма можно предположить, что уменьшая или полностью блокируя тот или иной фактор или все вместе, мы сможем значительно продвинуться в предупреждении такого грозного заболевания, как РМЖ.
РЕКОМЕНДУЕМАЯ ЛИТЕРАТУРА
1. Давыдов М.И., Аксель Е.М. Злокачественные новообразования в России и странах СНГ в 2003 г. РОНЦ им. Н.Н. Блохина РАМН, 2005. с. 3—77.
2. Канцерогенез. Под ред. Д.Г Заридзе. М., 2005.
3. Carber J.E. Hereditary cancer predisposition syndromes. J Clin Oncol 2005;23(2): 276—92.
4. Clavel-Chapelon F., Hill C. Hormone replacement therapy in menopause and risk of breast cancer. Press Med 2000;29(31): 1688—93.
5. Collaborative Group on Hormonal Factors in Breast Cancer. Breast cancer and hormonal contraceptives: collaborative reanalysis of individual data on 53 297 women with breast cancer and 100 239 women without breast cancer from 54 epidemiological studies. Lancet
1996;347(9017): 1713—27.
6. Shipman S.D., Bristow R.E. Adenocarcinoma in situ and early invasive adenocarcinoma of the uterine cervix. Curr Opin Oncol 2001;13(5): 384—9.
7. Harris J.R., Lippman M.E., Vferonesi U., Willett W. Breast cancer (1). N Eugl J Med 1992;327(5): 319—28.
8. Marchbauks P., McDonald JA, Wilson H.G. et al. Oral contraceptives and the risk of breast cancer. N Eugl J Med. 2002;346(26): 2025—32.
9. Martin A.M., Weber B.L. Genetic and hormonal risk factors in breast cancer. J Natl Cancer Just 2000;92(14): 1126—35.
10. Mauson J.E., Martin KA. Clinical practice. Postmenopausal hormone-replacement therapy. N Engl J Med 2001;345(1): 34—40.
11. Narod SA, Foulkes WD. BRCA1 and
BRCA2: 1994 and beyond. Natl Rev Cancer 2004;4(9): 665—76.
12. Schwab M., Claas A., Savelyeva L. BRCA2: a genetic risk factor for breast cancer. Cancer Jett 2002;175(1): 1—8.
13. Singlebaru K.W., Gapstur S.M. Alcohol and breast cancer: review of epidemiologic and experimental evidence and potential mechanisms. JAMA 2001;286(17): 2143—51.
14. Tompson P., Easton D.F.; Breast Cancer Linkage Consortium. Cancer Incidence in BRCA1 mutation carriers. J Natl Clin Just 2002;94(18): 1358—65.
15. Vachon C., Cerhan J.R., Vierkant R.A., Sellers T.A. Investigation of an interaction of alcohol intake and family history on breast cancer risk in the Minnesota Breast Cancer Family Study. Cancer 2001;92(2): 240—8.
50МАТЕХ СгпЬЬ і.Геркания і предлагает на Российском рынке широчайший выбор инструментария дпя проведенил биопсийной диагностики, маркирования, пренатальной диагностики, дренирования и лазерной деструкции новообрано ваний.
Продукция компании 50МАТЕХ это высочайшее качество, ежегодное внедрение и разработка новейших медицинских
груД>
технологий. Эю долговременное со1 ведущими онкологическими клиниками Европы (более IЬ стран) и Азии (Япония). Это эксклюзивный, высокотехнологичный и нарушит.
Уважаемое господа врачи, Вы имеете возможность оценить все преимущества продукции коншнии 50МАТЕХ, еспи
обратив
российскому представителю:
SOMATEX
IV«JdGTl Jt
cyberleninka.ru
Факторы риска развития рака молочной железы

Еще несколько лет назад считалось, что самые распространенные онкологические заболевания - это рак шейки матки, рак желудка, рак легкого. Сегодня же самой распространенной онкологической патологией является рак молочной железы (36 случаев на 100 тыс. женщин). За последнее время заболевание помолодело, и число юных пациенток неуклонно растет. Увеличилось и количество доброкачественных опухолей молочной железы.

Специалисты, которые занимаются этой проблемой, отмечают у всех заболевших женщин нечто общее, что можно назвать факторами риска:
-
Первый и, пожалуй, самый серьезный фактор риска - наследственность по материнской линии, то есть наличие рака молочной железы у родственниц первой степени родства (матери, сестры, тети). Учеными был обнаружен ген, который определяет предрасположенность к раку молочной железы. Носители этого гена, по различным данным, передают его своим потомкам с вероятностью до 40%. Но это ни в коем случае не означает, что если в вашей семье встречалось это заболевание, то и вы обязательно заболеете. Однако женщинам в таких семьях следует относиться к себе более внимательно - посещать врача один раз в год и один раз в месяц самим проводить обследование молочных желез.
-
Второй фактор риска - возраст. Рак молочной железы - это длительно развивающееся хроническое заболевание. Чем старше мы становимся, тем больше вероятность развития рака.
-
Возникновению рака молочной железы способствуют также различные гормональные нарушения. Такие заболевания, как миома, эндометриоз, полипы, нарушение менструальной функции - все это факторы риска.
-
Больше вероятности заболеть у не рожавших женщин.. Отсутствие послеродовой лактации и отказ от грудного вскармливания также может привести в дальнейшем к заболеваниям молочной железы.
-
Одна из серьезных проблем - женское одиночество. Этот фактор усугубляется год от года. В мире все больше одиноких, не реализовавших свой потенциал женщин. А одиночество - это хронический стресс, который сам собой представляет фактор риска. Стресс в наше время - явление повсеместное. Он приводит к сбоям во всех системах человеческого организма, в том числе и в иммунной системе.
Теперь немного о том, что не полезно для молочной железы.
Не полезно загорать без меры, особенно тем женщинам, у которых есть патологические процессы в грудной железе. Нельзя допускать травмы груди. Крайне нежелательны послеродовые маститы. Специалистам часто задают вопрос, имеет ли значение для молочной железы ношение бюстгальтеров? Можно носить бюстгальтер. Можно не носить. Это личное дело каждой женщины. Важно, чтобы бюстгальтер не был мал и не сдавливал тело. Не рекомендуется надевать на голое тело одежду из грубых тканей, которые могут травмировать сосок.
Влияние оральных контрацептивов

Использование хорошо подобранных контрацептивов положительно сказывается на состоянии молочной железы. Контрацептивы позволяют избежать аборта, снимают психологическое напряжение, боязнь нежелательной беременности, делают интимную жизнь более регулярной и свободной. Оральные контрацептивы оказывают также и лечебное воздействие.
Доброкачественные заболевания молочной железы
Большую часть заболеваний молочной железы составляют доброкачественные заболевания. С чем обычно женщины обращаются к врачу? Боль перед менструацией в молочной железе на фоне мастопатии, уплотнения тканей молочной железы. Тут очень важно подчеркнуть, что мастопатия - это не предраковое состояние, она успешно лечится современными терапевтическими средствами. Но все же на фоне тяжелых форм мастопатии могут появляться доброкачественные новообразования, да и злокачественные образования встречаются чаще. Некоторые доброкачественные новообразования, например киста молочной железы, удаляются довольно легко с помощью пункции, а некоторые, например, фиброаденома, необходимо удалять оперативным путем. Фиброаденома - это доброкачественное узловое заболевание, которое чаще всего возникает у молодых женщин. Раньше считалось, что фиброаденома никогда не перерождается в рак. К сожалению, в последнее время бывают случаи, которые свидетельствуют об обратном, поэтому фиброаденому размером больше 1-1,5 см врачи рекомендуют удалять. К тому же во время беременности и в период кормления ребенка фиброаденома может дать очень бурный рост.
ЧИТАЙТЕ ТАКЖЕ:
Календарный метод контрацепции
Проблема бесплодия после абортов
Чем опасен гестоз: преэклампсия и эклампсия
www.likar.info