Признаки воспаления яичников у женщин
Воспаление яичников у женщин: что это, симптомы, лечение
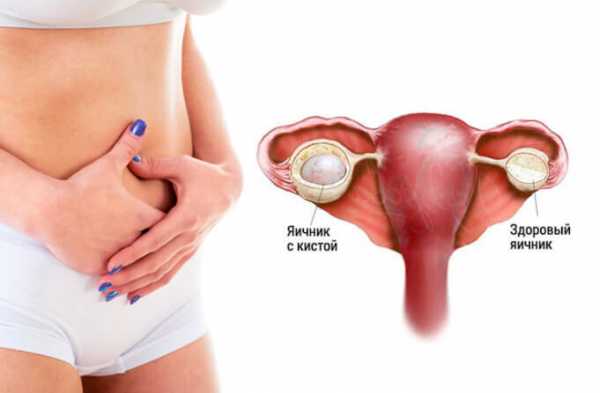
Воспаление яичников у женщин – инфекционный процесс одного или сразу обеих половых желез, который вызывает нарушение работы придатков и чаще всего проявляется в виде боли внизу живота и нерегулярным менструальным циклом. Воспалению яичников способствует попадание инфекции в органы малого таза.
В этой статье мы рассмотрим главные причины, симптомы заболевания, а также выясним, как лечить воспаление яичников.
Что способствует возникновению заболевания
Прежде всего, следует отметить, что воспаление яичников имеет медицинское название «оофорит». Изначально инфекция попадает во влагалище, а затем через матку и фаллопиевы трубы затрагивает половые железы. Очаги инфицирования вызывают хламидии, стрептококки и трихомонады. Если инфекция затронула сразу два придатка, то у пациентки диагностируют двустороннее воспаление яичников. В случае инфицирования и фаллопиевых труб, специалисты ставят диагноз, который называется «аднексит».
Чаще всего заболеванию подвергаются молодые девушки и женщины до 35 лет, которые регулярно занимаются сексом, имеют больше одного постоянного полового партнера и не используют какой-либо метод контрацепции. Выделяют такие причины воспаления яичников:
- инфекции, передающиеся половым путем;
- сбой менструального цикла;
- травмы органов малого таза;
- воспаление кишечника, аппендицита, мочевого;
- неправильная установка внутриматочной спирали;
- туберкулез;
- переохлаждение;
- операции на органах малого таза, например, лапароскопия или лапаротомия. Особенно часто яичники начинают воспаляться после гистероскопии.
- роды;
- частые аборты;
- нарушение психоэмоционального состояния (психосоматика) – постоянные стрессы, истерии, нервозы;
- регулярное употребление алкоголя, курение;
- избыток витаминов;
- отсутствие отдыха, полноценного сна и несбалансированное питание.
Помните! Если вы решили установить ВМС (внутриматочную спираль) подходите к выбору специалиста ответственно. Узнайте про квалификацию и опыт работы, интересуйтесь мнениями бывших его пациентов. Такой способ контрацепции – один из главных возбудителей воспалительного процесса в яичнике.
Как проявляется воспаление
Симптомы при воспалении яичника могут быть как слабо, так и ярко выражены. Все зависит от течения и причины заболевания, возраста, наличия хронических патологий и других индивидуальных особенностей женского организма.
Признаки воспаления яичников похожи с проявлениями сальпингита и аднексита. Так как заболевание имеет несколько типов, то и симптоматика будет отличаться в каждой форме.
Так, острое воспаление яичников проявляется в виде:
- нарушения мочеиспускания и дефекации (диарея или, наоборот запор);
- появления субфебрильной температуры тела;
- болей во время и после секса;
- непривычных выделений с запахом;
- нарушения менструального цикла;
- болей в яичниках;
- отсутствии аппетита, ухудшение общего состояния.
Если лечение отсутствует, то уже буквально через 15-20 дней инфицирования, болезнь перетекает в хроническое воспаление яичников.
Симптомы воспаления яичников в хронической форме:
- невозможность зачать ребенка (более года);
- тупая, ноющая боль внизу живота, которая отдает в ногу, пах или поясницу;
- дискомфорт в области придатков во время секса;
- «мазня» в середине цикла;
- нерегулярность месячных;
- изменение характера менструаций (стали скудными или, наоборот, обильными).
Хроническое воспаление яичников также возникает из-за отсутствия гигиены половых органов, переохлаждения или беспорядочных половых связей.
Выделения при оофорите
Как и любое другое заболевание репродуктивных органов, оофорит проявляется в нарушении менструального цикла и появлении непривычных выделений. Это может быть как «мазня», так и обильные выделения с резким запахом. Все зависит от того, какая форма воспаления яичников у женщин:
- Острая. Выделения прозрачные и обильные. Иногда гнойные, с характерным запахом.
- Хроническая. Выделения белого цвета, сильные. Появляется «мазня» между менструациями красноватого или коричневого цвета.
Важно! При появлении гнойных выделений следует немедленно обратиться к врачу! В противном случае, сгустки гноя могут попасть в брюшную полость, тем самым возможно вызвать перитонит.
Как определить патологию
К сожалению, выявить воспаленные придатки иногда бывает довольно сложно. Объясняется это тем, что признаки многих заболеваний органов малого таза схожи с симптомами воспаления яичников, а лечение, соответственно нужно разное. Именно поэтому, для подтверждения/опровержения предполагаемого диагноза гинеколог может назначить такие обследования и анализы:
- Гинекологический осмотр, составление анамнеза.
- Ультразвуковое исследование яичников или органов малого таза в целом.
- Сдача крови и мочи для определения количества лейкоцитов.
- Анализ крови на уровень гормонов.
- Мазок.
- ГСГ (рентгенологическое обследование).
- Лапароскопическая диагностика.
- Анализ на полимеразную цепную реакцию (ПЦР) для выявления вирусов в организме.
- Диагностика методом РИФ для обнаружения антигенов микробов или антител.
- Иммуноферментный анализ (ИФА).
Наиболее информативным методом определения воспаления яичников, лечение которого зависит от стадии запущенности заболевания, является лапароскопическая диагностика. Именно этот способ обследования предоставляет полную картину состояния придатков, так как проводится при помощи мединструментов и маленькой видеокамеры, которые через проколы передней брюшной стенки вводятся внутрь.
Лапароскопическая диагностика назначается в крайних случаях, и только тогда, когда патология сопровождается постоянной болью в области лобка или у пациентки длительное бесплодие. 
Если у женщины имеются какие-либо подозрения на наличие заболевания, она может самостоятельно в домашних условиях проверить это. Пациентке необходимо измерить базальную температуру и составить график. Так, базальная температура при воспалении будет постоянно скакать. Сначала несколько дней наблюдается ее повышение (примерно до 37 градусов), затем резкий спад. И так постоянно. В случае обнаружения таких скачков базальной температуры следует обратиться к лечащему врачу.
Методы лечения
Чем лечить воспаление яичников определяет только гинеколог после прохождения пациенткой всех необходимых обследований. Именно поэтому, для постановки точного диагноза женщина должна соблюдать все требования перед сдачей анализов (например, сдавать кровь только натощак). Лечение при воспалении яичника (оофорите) зависит от истинной причины инфицирования и главного возбудителя. Терапия совершается в несколько этапов.
Острый оофорит требует немедленной госпитализации, приема антибиотиков и обезболивающих препаратов. Также назначаются противовирусные средства и витамины. Исходя из результатов анализов, может быть назначена физиотерапия, которая включает такие процедуры:
- магнитотерапия;
- радоновые ванны;
- фонофорез;
- электрофорез.
Хронический оофорит требует долгого лечения. Изначально купируются боли при воспалении яичников, устраняются все микробные и воспалительные процессы, восстанавливаются системы организма, которые пострадали от данного заболевания (сосудистая, нервная, гормональная). Пациентке настоятельно рекомендуется специальный массаж и отдых в местах санаторно-курортного типа.
Если от воспаления яичников у женщины был полностью нарушен менструальный цикл, то требуется его восстановление при помощи гормональных препаратов. Чаще всего это противозачаточные таблетки, например, Регулон.
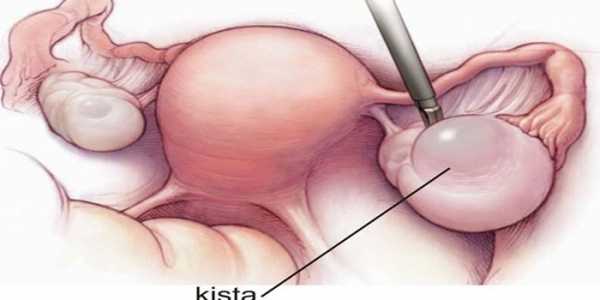
К сожалению, практически каждый случай оофорита несет за собой образование спаек в малом тазу. В таком случае лечение при воспалении яичника должно быть не только медикаментозное, но и оперативное. Пациентке удаляют спаечные процессы, воспаленные ткани придатка и кистозные новообразования (если имеются).
Женщине с данным заболеванием беременность не рекомендуется. Абсолютно все гинекологи утверждают, что сначала нужно вылечить воспаление, а затем готовиться к зачатию. Но если все-таки оплодотворение состоялось, что делать? Следует сразу же посетить гинеколога. Он проведет осмотр пациентки, назначит анализы и УЗИ-диагностику. Учитывая расположение плода, запущенность заболевания врач рассказывает, нет ли внематочной беременности и можно ли женщине рожать.
Чем лечить
Современная медицина предлагает массу препаратов для борьбы с данным заболеванием. Лечить воспаление яичников у женщин можно антибактериальными средствами, противовоспалительными и обезболивающими препаратами. Все они имеют разную стоимость и способ применения.
Медикаментозное лечение без консультации врача запрещено!
Антибиотики назначаются строго лечащим врачом. Только он сможет правильно подобрать необходимую дозировку, исходя из запущенности оофорита, индивидуальных особенностей организма и переносимости действующего вещества. Антибактериальные средства назначаются разово или курсом. Но чаще всего лечение составляет минимум 7-10 дней, до полного устранения болезненных ощущений и очагов воспаления. В большинстве случаев лечат такими препаратами:
- Доксициклин;
- Сульфатен;
- Ампициллин;
- Цефалаксин и др.
Узнать, больше об антибиотиках можно в статье «Антибиотики при воспалении яичников».
Не менее эффективными от оофорита являются вагинальные свечи. Именно в такой форме выпуска действующее вещество локализуется местно и быстро снимает дискомфорт внизу живота, понижает температуру тела, снимает инфекционные процессы. Для большей эффективности, суппозитории назначаются одновременно с другими препаратами. Чаще всего не имеют побочного действия и практически моментально успокаивают слизистую влагалища, подавляют количество бактерий и грибков. Это:
- Пимафуцин;
- Бетадин;
- Гексикон и др.
Читайте больше про свечи от оофорита в статье «Свечи для лечения воспаления яичников».
Воспаление яичников после гистероскопии
Гистероскопия – метод диагностики и хирургического вмешательства на органы малого таза, которое проводится при помощи специальных оптических инструментов. Довольно часто после гистероскопии пациентки жалуются на непрекращающуюся боль внизу живота. В большинстве случаев, у девушек диагностируют воспаление матки и яичников. Этим и объясняется дискомфорт.
Запущенное воспаление матки (яичников) приводит к удалению органа! С целью сохранить детородную функцию, врач может удалить только маточный узел, который является осложнением воспаления у женщин.
Симптомы и лечение оофорита после гистероскопии практически ничем не отличаются от обычного воспаления. Если воспалиться только яичник, то схема медикаментозной терапии заключается в применении противовоспалительных и обезболивающих средств. Однако двухстороннее воспаление требует прием антибиотиков и физиопроцедуры.
Чтобы после гистероскопии не возникло возможных осложнений, пациентке следует придерживаться абсолютно всех рекомендаций и назначений специалиста.
Воспаление и секс
Секс при воспалении яичника в большинстве случаев запрещен. Почему нельзя? Половой акт и резкие движения во время него могут усугубить ситуацию и произойти инфицирование не только близлежащих органов и тканей, но и партнера. Поэтому, если вы все же решились на интимную близость, следует использовать презерватив.
Но чаще всего у женщины с данным заболеванием не возникает желания к половому акту. Объясняется это тем, что у пациенток нарушается уровень гормонов, снижается либидо и половая активность.
Кроме того, если лечение воспаления отсутствует, а пациентка живет регулярной половой жизнью, во время секса у нее могут возникать резкие, острые боли внизу живота, чувство тяжести. Для снятия боли необходимо принять обезболивающее средство (Спазмалгон, Спазган, Но-Шпа). Чтобы предотвратить болезненный дискомфорт пациентке следует сначала излечить патологию, а уже потом возвращаться к привычной интимной жизни.
Помните! Можно ли заниматься сексом во время воспаления яичников расскажет только лечащий врач после гинекологического осмотра и сдачи анализов.
Профилактика заболевания
Так как главным фактором возникновения патологии являются бактерии, женщине необходимо использовать методы контрацепции. Кроме того, профилактика воспаления яичников заключается в:
- гинекологическом осмотре минимум два раза в год;
- приеме витаминов;
- соблюдении гигиены половых органов;
- своевременном обращении к врачу при возникновении болезненных ощущений или других непривычных симптомов;
- правильном питании и полноценном отдыхе;
- отказе от спиртных напитков и курения.
Каждая женщина должна постоянно заботиться о своем женском здоровье, чтобы не только предотвратить возникновение каких-либо заболеваний репродуктивных органов, но и родить здорового ребенка.
oyaichnikah.ru
Воспаление придатков у женщин: симптомы, лечение медикаментозными препаратами, возможные осложнения
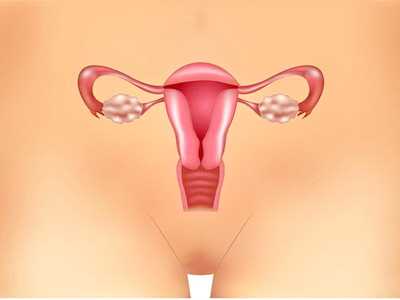
Воспаление маточных труб и яичников является распространенной женской патологией, которая нередко становится причиной менструальных расстройств и бесплодия. Яичники – органы, в которых вырабатываются половые гормоны, регулирующие функционирование всех систем женского организма. Воспаление придатков у женщин становится причиной гормональных нарушений, приводящих к появлению новообразований в матке и яичниках, заболеваниям молочных желез. Чтобы не допустить таких осложнений, необходимо обратиться к врачу при первых же признаках воспалительного недуга.
Содержание:

Особенности воспаления придатков
Придатками называют яичники и фаллопиевы трубы. Воспаление труб (сальпингит), как правило, сочетается с воспалением яичников (оофоритом), поэтому процессу дали общее название сальпингоофорит. По-другому его еще называют аднекситом. Причиной воспаления придатков является проникновение в органы возбудителей различных инфекций.
В зависимости от типа инфекции различают 2 разновидности аднексита:
- специфический – возбудителями являются гонококки, дифтерийные бактерии, туберкулезные палочки и другие виды «специфических» микроорганизмов;
- неспецифический – возникает из-за проникновения в органы стафилококков, стрептококков, кишечной палочки, хламидий, микоплазм, а также вирусов и грибов.
Воспалительный процесс у женщин может быть как односторонним, так и двусторонним. Возникает в острой форме и при несвоевременном или неправильном лечении переходит в хроническую (стертую) форму, для которой характерно появление сезонных обострений.
Осложнения воспалительного процесса в придатках
Воспаление придатков у женщин опасно тем, что оно приводит к нарушению проходимости маточных труб из-за образования спаек. Последствием такого процесса нередко является внематочная беременность. У 20% женщин после воспаления придатков развивается бесплодие, причиной которого становятся не только заращение просвета труб, но и расстройство менструальной функции из-за повреждения яичников и возникновения гормональных нарушений.
Опасным осложнением может стать возникновение абсцесса на месте воспаления придатков (гнойное расплавление трубы и яичника). Возможно попадание инфекции в брюшную полость и развитие перитонита. Не менее опасно попадание инфекции в кровь (сепсис), распространение ее по другим органам.
В некоторых случаях при тяжелых состояниях приходится проводить сложную хирургическую операцию, удалять воспаленные придатки.
Видео:Воспаление придатков и его последствия
Причины воспаления придатков
Существует несколько возможных путей проникновения инфекции в придатки:
- Восходящий путь. Микроорганизмы из влагалища попадают в шейку матки, затем в ее полость, распространяются в трубы и яичники.
- Нисходящий. Таким путем воспаление распространяется в придатки от других органов малого таза. Например, причиной аднексита у женщин может быть воспаление аппендикса.
- Лимфогенный путь – происходит передача инфекции через лимфу.
- Гематогенный – инфекция распространяется через кровь.
Способствуют воспалению придатков у женщин такие факторы, как переохлаждение нижней части тела, несоблюдение правил гигиенического ухода за половыми органами. Инфекция может быть занесена в матку во время проведения аборта, выскабливания, диагностического осмотра половых органов, введения внутриматочной спирали. Бактерии попадают в придатки во время удаления аппендицита, резекции кишечника и других операциях в брюшной полости.
Причинами заражения половыми инфекциями могут явиться незащищенный секс, беспорядочные половые связи. Важным фактором является ослабление иммунитета, причиной которого становятся различные травмы и заболевания других органов, сахарный диабет.
В группе риска находятся женщины, перенесшие аборты, операции на матке и яичниках, имевшие осложнения при беременности и родах.
Видео: Причины и последствия воспаления яичников
Симптомы воспаления
Характер симптомов воспаления придатков и сила их проявления зависят от формы протекания болезни, вида инфекции, обширности воспалительного процесса, а также от состояния иммунной системы, способности организма сопротивляться инфекции, наличия сопутствующих патологий.
Все проявления заболевания подразделяются на местные и общие. К местным относят симптомы нарушения функционирования яичников и матки. К ним относятся:
- Нарушения менструального цикла. Месячные становятся нерегулярными. Они могут быть длительными, обильными или, наоборот, очень скудными в зависимости от характера возникающих гормональных нарушений и степени повреждения органов.
- Боли в нижней части живота, усиливающиеся во время менструации, ходьбы, бега, подъема тяжестей, занятиях сексом. Боль отдает в поясницу, в ноги. Болезненные ощущения в яичниках и шейке матки могут возникать во время осуществления гинекологических манипуляций при осмотре. Причиной является образование спаек, ограничение подвижности органов. Напряжение брюшной стенки и острая боль возникают при пальпации живота.
- Патологические вагинальные выделения, имеющие неприятный запах, окрашенные в желто-зеленый цвет, содержащие примеси гноя и крови.
Симптомами общего характера являются повышение температуры тела до 39°, возникновение озноба, тошноты и рвоты, расстройство работы кишечника. Становится затрудненным, редким и болезненным мочеиспускание. Причиной этого может быть сопутствующее воспаление мочевого пузыря или почек.
Симптомами недомогания являются слабость, депрессия, раздражительность, бессонница, отсутствие полового влечения. Происходит изменение состава крови, в ней значительно повышается содержание лейкоцитов.
В острой форме воспаление придатков у женщин проявляется не так явно. Выделения являются более скудными, боли в нижней части живота, отдающие во влагалище и поясницу, приобретают ноющий характер, могут усиливаться в холодное время года.
Примечание: Симптомы аднексита схожи с проявлениями таких патологий, как перитонит, мочекаменная болезнь, острый аппендицит, опухоли кишечника, внематочная беременность. Подобные же симптомы возникают при эндометриозе, осложнениях, связанных с образованием кист яичников.
Точно установить наличие воспаления придатков и назначить правильное лечение помогает обследование.
Диагностика воспаления придатков
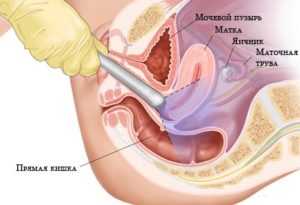
При проведении гинекологического осмотра выявляется снижение подвижности шейки матки. Путем проведения пальпации живота обнаруживают увеличение придатков, наличие характерных болезненных ощущений.
Болезненность делает невозможным обычный гинекологический осмотр, поэтому наибольшее количество информации получают с помощью ультразвукового исследования органов малого таза. С помощью УЗИ можно осмотреть придатки и установить изменение их размеров и формы.
Проводится гистеросальпингография – рентген полости матки и труб с введением в них контрастного вещества. Таким способом можно определить проходимость маточных труб, обнаружить спайки и сальпинксы (скопление жидкости в отдельных участках труб). При необходимости уточнения характера изменений в тканях применяется диагностическая лапароскопия, а также КТ и МРТ.
Проводится лабораторные исследования крови для определения содержания лейкоцитов. Осуществляется микроскопическое и бактериологическое исследование (посев) мазка из влагалища, цервикального канала для обнаружения возбудителей инфекции, определения их вида, а также чувствительности к различным антибиотикам.
Измерение базальной температуры, а также определение вязкости цервикальной слизи позволяет установить характер нарушений в работе яичников.
Лечение
При возникновении симптомов острого заболевания женщину госпитализируют. Требуется соблюдение постельного режима, физического и полового покоя. Вводятся ограничения в питании: сокращается употребление соли. Женщина должна отказаться от острой пищи. Запрещено употребление кофе, спиртных напитков, а также курение.
Лечение проводится обезболивающими, противовоспалительными средствами и антибиотиками.
Методика лечения воспаления придатков у женщин зависит от следующих факторов:
- тип возбудителя инфекции, чувствительность его к различным медикаментозным препаратам;
- характер и выраженность симптомов;
- степень воспалительных изменений в тканях яичников и матки;
- наличие сопутствующих заболеваний;
- наличие осложнений.
Медикаментозное лечение
В первую очередь, назначаются антибиотики широкого спектра действия или даже несколько различных препаратов в связи с тем, что в анализах, как правило, обнаруживается совокупность возбудителей разного типа.
Антибиотики. Назначаются антибактериальные средства пенициллинового ряда (амоксиклав, амоксициллин), цефалоспорины (цефиксим, цефтибутен), макролиды (эритромицин). Они активно уничтожают бактерии, способные жить в кислородной среде. Для борьбы с возбудителями, сохраняющими активность в бескислородной среде (например, с гонококками) используется метронидазол.
Противогрибковые средства. При лечении антибиотиками параллельно назначаются антигрибковые средства, такие как нистатин или дефлюкан. Антибиотики убивают не только вредную, но и полезную микрофлору, способную бороться с грибками. Антигрибковые препараты принимают для предотвращения заболевания молочницей.
В первые дни лечения, когда состояние пациентки наиболее тяжелое, делаются инъекции препаратов, после улучшения состояния, переходят на таблетки, а дозу препарата снижают. Симптомы воспаления придатков должны ослабеть уже через сутки после начала лечения антибиотиками. Если состояние больной не улучшается, воспаление не ослабевает, то обычно требуется проведение хирургической операции.
НПВС. Кроме лечения антибиотиками, проводится также обезболивание с помощью нестероидных противовоспалительных средств (ибупрофена, диклофенака, а также препаратов нового поколения, таких как нимесил, целебрекс). Широко используются ректальные свечи на основе таких препаратов.
Витамины С, Е, группы В. Их назначают с целью повышения сопротивляемости организма к инфекциям и для ускорения восстановления пораженных при воспалении тканей.
Антигистаминные препараты (супрастин, тавегил, зиртек). Они используются для ослабления токсического действия на организм продуктов жизнедеятельности бактерий.
С этой же целью проводится дезинтоксикация и восстановление водно-солевого баланса организма путем внутривенного введения физиологического раствора, глюкозы, плазмозаменителя крови (гемодеза).
Физиотерапия
В качестве вспомогательного лечения широко используются физиотерапевтические процедуры, такие как электрофорез с лидазой и йодом (для рассасывания спаек и рубцов), воздействие на воспаленные органы ультразвуком, токами высокой частоты. При хронической форме воспаления придатков для лечения применяются парафиновые и грязевые ванны, спринцевания и аппликации минеральными водами.
Средства народной медицины
Они также применяются в качестве дополнения к лечению, назначенному врачом. Ни в коем случае нельзя применять их, не зная диагноза. Самолечение может привести к переходу заболевания в хроническую форму и возникновению осложнений.
Настой боровой матки
Используется в качестве противовоспалительного и общеукрепляющего средства. Для его приготовления берут 1 ст. л. сухой травы на 1 стакан кипятка. После двухчасового настаивания его процеживают. Принимают лекарство за полчаса до еды. Разовая доза составляет 1/3 часть стакана.
Травяной отвар для спринцеваний
Для его приготовления берут смесь трав тысячелистника, ромашки, календулы, бессмертника и зверобоя (по 1 ст. л.), добавляют 1 ст. л. толченой дубовой коры. Смесь заливают 1.5 л воды, варят в течение 5 минут, настаивают 0.5 часа, процеживают.
6 ноября 2017
www.prosto-mariya.ru
Симптомы воспаления яичников у женщин: как распознать?
Воспаление яичников является частой причиной обращения женщины к гинекологу. Оно доставляет массу неудобств женщине и может привести к бесплодию, если своевременно не начать лечение.
Воспаление яичников у женщин: причины
Воспалительный процесс в яичниках чаще всего возникает из-за попадания во внутренние половые органы инфекции. Инфекция может попасть извне и изнутри организма.
Воспалительный процесс является защитной реакцией организма
Воспалительный процесс появляется в качестве защитной реакции, поэтому спровоцировать его могут и неинфекционные факторы.
Самые распространенные причины появления воспаления:
- инфекции
- воспаление соседних внутренних органов
- механическое повреждение
- опухоли и некроз
Самая распространенная причина, вызывающая воспаление – инфекция, которая может быть бактериального, вирусного либо грибкового происхождения. К воспалению яичников приводят все венерические заболевания, а также туберкулез.
Если инфекция попала в яичники, то в большинстве случаев она распространяется и на матку, и на маточные трубы. Из других органов инфекция может попасть в женские половые органы с током крови. Воспаление может перенестись из толстого кишечника, аппендикса, брюшной части тела.
Основные возбудители, которые вызывают воспаление:
- гонококки
- хламидии
- трихомонады
- микоплазмы
Возбудители в первую очередь попадают и закрепляются в маточных трубах и яичниках, затем переносятся на мочеполовую систему. Первые признаки болезни появляются на малых и больших половых губах, затем воспаление переходит на железы, мочеиспускательный канал и влагалище.
Размножение инфекции провоцирует нерациональный прием антибиотиков, спринцевание, гормональный сбой, смена половых партнеров, иммунные заболевания, стрессы, несоблюдение правил личной гигиены.
Привести к воспалительному процессу могут и механические повреждения. Они способствуют ослаблению местной защитной реакции половых органов, из-за чего есть больше шансов для развития инфекции.
Большой риск заработать воспаление появляется после абортов, выскабливания матки, установки спиралей, а также после родов. Инфекция, которая находилась во влагалище и не давала о себе знать поселяется на месте удаления слизистой пробки.
Привести к воспалению может даже незначительное понижение иммунитета. Поэтому женщине нужно тщательно следить за общим состоянием организма.
Более подробно о причинах оофорита узнайте из предложенного видео программы Жить Здорово.
Признаки воспаления яичников у женщин
Воспаление яичников может протекать в трех формах: острой, подострой и хронической. Симптомы воспаления яичников различаются в зависимости от формы заболевания.

При острой форме женщины чувствуют общую боль
Во время острой формы заболевания женщина жалуется на непрекращающуюся сильную боль внизу живота. Боль может локализироваться с одной или одновременно двух сторон. Неприятные ощущения могут доходить до поясницы. Боль может утихать и снова усиливаться.
Резкая боль появляется и при половом акте, поэтому во время развития и лечения воспаления лучше ограничить половые контакты.
Во время мочеиспускания женщина также чувствует резкую боль. Это случается, если инфекция закрепилась на мочеиспускательном канале. Из половых путей наблюдаются слизистые или гнойные выделения, их довольно много, могут иметь неприятный запах. Также могут быть кровянистые выделения в небольших количествах.
Общее состояние также ухудшается, может присутствовать слабость, повышаться температура тела. Если же болезнь приобрела хронический характер, то симптомы будут менее выражены, но присутствовать постоянно. Во влагалище чувствуется боль ноющего характера, которая усиливается в предменструальный период, во время простудных заболеваний, когда снижается иммунитет.
Если воспаление долго не проходит, оно может привести к нарушению менструального цикла. Ежедневные выделения либо обильные либо скудны (бели), могут наблюдаться сгустки крови. В редких случаях присутствует дискомфорт во время полового акта. Во время хронического воспаления тяжело забеременеть.
Что касается общего состояния здоровья, то могут появиться: нарушения сна, физическая усталость, раздражительность.
Не заметить воспаление яичников сложно, поскольку симптомы ярко выражены.
Чем лечить воспаление яичников?
Воспаление яичников может не только доставлять дискомфорт женщине, но и негативным образом сказаться на ее репродуктивном здоровье.
Риск невозможности иметь детей связан с выполнением яичниками функции поставки в организм полноценных яйцеклеток. Острая форма воспаления может давать временный сбой в работе женского организма, намного серьезней могут быть последствия при хронической форме.

Лечение воспалительного процесса носит длительный характер
Лечение воспаления обычно длительное, требуются серьезные медикаменты, среди которых таблетки, свечи, внутривенные вливания, инъекции. Лечение подбирается врачом гинекологом и должно быть комплексным, редко используется только одна форма препарата. В случае с воспалением таблетки являются не основными при лечении, а дополнительными составляющими.
Если вовремя начать лечение, то есть большая вероятность избежать негативных последствий и полностью вылечиться. Лечение проводится амбулаторно, лишь в редких случаях требуется госпитализация пациентки и хирургическое вмешательство. Если имеется гнойный абсцесс, то в срочном порядке в очаг поражения вводится антибиотик.
Перед лечением назначается тщательная диагностика. Важно точно выявить причину развития воспаления и вид возбудителя, определить его чувствительность к антибиотикам. Для лечения назначаются антибиотики и противовоспалительные препараты. Если форма заболевания хроническая, то также проводится физиотерапия и иммунотерапия.
Хирургическое вмешательство также может потребоваться при санации малого таза, когда имеется гной, для рассечения спаек между органами и в матке. Дополнительно назначаются препараты для выведения токсинов из организма.
Начинать лечение нужно при первом появлении симптомов. В таком случае есть гарантия полного выздоровления.
Читайте: Задержка месячных 10 дней, есть повод для волнения?
Антибиотики при воспалении яичников у женщин
Каждая женщина должна помнить, что самолечение может не только не принести положительного результата, но и привести к негативным последствиям. Только врач может подобрать антибиотик исходя из типа возбудителя, а также тяжести заболевания.

После приема антибиотиков важно укрепить свой организм
После антибиотиков обязательно следует назначение препаратов, укрепляющих организм. Именно из-за этого лечения будет длительным, пока местный и общий иммунитет не восстановятся.
Среди пенициллинов наиболее часто применяемы:
- оксациллион
- ампициллин
- амоксициллин
Вышеперечисленные компоненты обладают широким спектром действия, а также наносят минимальный вред организму, практически не вызывая побочных эффектов. Их можно применять даже при беременности и в период лактации. Пенициллины эффективны при грамотрицательной и грамположительной флоре.
У многих женщин проявляется индивидуальная непереносимость пенициллинов либо аллергическая реакция, поэтому приходится отказываться от данного типа антибиотиков. Бактерии быстро привыкают к действующему веществу и перестают реагировать на него, поэтому долго применять лекарство нельзя.
Пенициллины эффективны при сильной иммунной системе. Они тормозят развитие бактерий, а не убивают их, поэтому иммунная система должна помогать справиться с возбудителями.
Если болезнь ярко выражена и организм сам не может справиться с бактериями, то подойдут препараты из группы аминогликозидов, среди них: нетилмицин и гентамицин. Аминогликозиды не применяют при анаэробной бактериальной флоре.
Препараты могут оказывать побочные эффекты на органы слуха и приводить к интоксикации организма. Лекарства вводятся внутривенно, эффект будет более выраженным, если общий иммунитет будет ослаблен.
Также бактерицидным эффектом обладают цефалоспорины (цефтазидим и цефазолим), они вводятся внутривенно или внутримышечно. Препараты обладают широким спектром действия и вызывают минимум побочных эффектов, могут приводить к выраженным аллергическим реакциям.
Чтобы поддерживать организм во время антибактериальной терапии нужно правильно питаться и много пить жидкости, употреблять кисломолочные продукты либо пробиотики.
Свечи при воспалении яичников
Вагинальные свечи являются основными лекарственными препаратами при воспалении яичников и маточных труб. Свечи обладают двумя спектрами действий: противовоспалительным, угнетающим (против бактерий, вирусов и грибов).
В составе свечи обязательно должны присутствовать следующие компоненты:
- пимафуцин
- бетадин
- хлоргексидин биклюконат
Вагинальные свечи убивают вредоносных микроорганизмов
Вагинальные свечи убивают вредоносные микроорганизмы и одновременно являются профилактическими против молочницы и дисбактериоза.
Читайте: Советы гинекологов на каждый день
Самым популярным и эффективным средством является Гексикон, он также применяется для профилактики инфекций передающихся половым путем. В свечах Бетадин содержится активный йод, который убивает вирусы, бактерии и грибы, а также улучшает качество слизистой оболочки.
Для лечения воспаления яичников также используются свечи Нистатин и Метронидазол. Препараты в большем количестве содержат антисептики, чем антибиотики, что более благоприятно воздействует на состояние яичников.
Врачи могут назначить свечи с индометацином. Вещество относится к группе нестероидных противовоспалительных препаратов и борется с простагландинами, которые вызывают боль. Также свечи обладают жаропонижающим и антиагрегационным эффектом. Вводятся такие свечи ректально на ночь.
Вагинальные свечи вводятся на ночь. Вводятся они максимально глубоко во влагалище. Утром проводятся гигиенические мероприятия половых органов. Свечи оказывают противовоспалительный и успокаивающий эффекты.
В их составе могут быть нестероидные противовоспалительные либо натуральные компоненты.
При хронической форме заболевания свечи помогают увеличить период ремиссии. Если будут наблюдаться побочные эффекты в качестве зуда или жжения, то можно произвести спринцевание чистой водой.
Свечи являются обязательными при воспалительных заболеваниях женских половых органов.
Профилактика оофорита
Профилактика заключается в изучении причин появления заболевания
Чтобы определить какие именно проводить профилактические меры для устранения воспаления яичников, нужно еще раз обратиться к причинам, которые его вызывают. Основная причина – инфекция, которая проникает извне или от больных внутренних органов.
В первую очередь, если у женщины нет постоянного полового партнера, то каждый половой акт должен быть защищенным. Это оградит организм от вредоносных вирусов, бактерий и грибов, гноеродной микрофлоры и другие условно-патогенных организмов. Молочница может передавать даже во время орального секса.
Женщина должна соблюдать правила личной гигиены, периодически посещать гинеколога для профилактического осмотра, что позволит на раннем этапе выявить и устранить воспаление.
Поскольку инфекция может быть перенесена током крови от других органов, поэтому нужно следить за общим состоянием организма и не допускать хронических заболеваний различных систем организма.
Бактерии любят влажную теплую среду, поэтому запрещено пользоваться чужими средствами личной гигиены, в частности полотенцами и зубными щетками.
Соблюдая элементарные меры профилактики, можно никогда не узнать, что такое оофорит.
Вирусы и бактерии окружают нас везде, но не всегда организм способен справиться с ними. Если женщина почувствовала боль в нижней части живота, увидела нетипичные для нее выделения, то необходимо сразу обратиться к врачу, поскольку на ранних этапах воспаление полностью устраняется без риска для здоровья.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
doctoram.net
Воспаление придатков у женщин: симптомы, лечение

Воспаление придатков у женщин в медицинской практике обозначают термином (аднексит или сальпингоофорит). Под этими названиями скрывается инфекционно- воспалительный процесс, поражающий маточные трубы и яичники, но не затрагивающий саму матку. Аднексит занимает лидирующие позиции среди гинекологических заболеваний и диагностируется у женщин в любом возрасте.
Воспалительный процесс развивается под влиянием множества провоцирующих факторов (внутренних и внешних), может протекать в острой или хронической форме, быть односторонним или двусторонним.
Возбудители инфекции при аднексите проникают в организм разными путями, при этом симптоматика нередко бывает размытой или вовсе отсутствует, поэтому женщина может долгое время не подозревать о проблеме. Однако скрытое течение болезни опасно тем, что приводит к тяжелым осложнениям, которые заканчиваются бесплодием.
Воспаление придатков у женщин — основные причины
Причиной воспаления придатков у женщин становится патогенная и условно- патогенная микрофлора, которая проникает к придаткам разными путями:
- по кровеносным и лимфатическим сосудам;
- из других органов, охваченных воспалительным процессом (аппендикса, сигмовидной кишки);
- из влагалища и матки.
То есть, проникновение патогенных микроорганизмов (бактерий и вирусов) в маточные трубы и яичники происходит нисходящим или восходящим путем из органов, расположенных рядом. Наиболее тяжелое и агрессивное течение воспаления наблюдается при поражении гонококками, хламидиями, микоплазмами или трихомонадами, то есть патогенными микроорганизмами — возбудителями инфекций, передающихся половым путем.
Соответственно, в этом случае, заболевание вызывают незащищенные сексуальные контакты и частая смена половых партнеров. Кроме того, возбудителем болезни могут стать патогенные и условно — патогенные микроорганизмы ( стафилококки, стрептококки, энтерококки), вирусы, грибки, туберкулезная и кишечная палочка.
Но это не единственная причина аднексита, на самом деле, провоцирующих факторов, вызывающих воспаление яичников и маточных труб, множество. Самые распространенные из них:
- нарушение норм личной гигиены;
- гинекологические манипуляции (введение или удаление спирали, аборты);
- диагностические процедуры в гинекологии, которые сопровождаются повреждением слизистых и способствуют проникновению инфекции в организм;
- беременность, тяжелые роды;
- обострение хронических инфекций (туберкулеза, пиелонефрита, тонзиллита);
- хирургическое вмешательство по удалению воспаленного аппендикса;
- снижение иммунитета вследствие хронических заболеваний (сахарного диабета, ВИЧ-инфекции, эндокринных патологий);
- гормональные сбои;
- дисбактериоз влагалища, сопровождающийся усиленным размножением болезнетворных микроорганизмов;
- переохлаждение организма;
- сильные нервные потрясения, регулярные стрессы
Все вышеперечисленные факторы способствуют снижению защитных сил организма и запускают развитие воспалительного процесса, поражающего придатки.
Особенности женской анатомии
Придатки у женщин являются важной частью репродуктивной системы. Маточные трубы и яичники связаны функционально и анатомически, поэтому воспалительный процесс, развивающийся в одном органе, обязательно распространяется и на другой.
Яичники — парная железа, выполняющая в женском организме особые функции. В них формируются яйцеклетки, готовые к оплодотворению, синтезируются женские половые гормоны (эстроген и прогестерон), отвечающие за внешний вид и репродуктивные функции женщины.
Именно яичники дают женщине возможность иметь потомство и сохранять детородную функцию. Их форма и размер зависит от возраста женщины, а полноценное функционирование этого органа начинается по завершению полового созревания и заканчивается с наступлением климактерического периода.
Маточные трубы — тоже парный женский орган, который соединяет матку и яичники, а также отвечает за продвижение оплодотворенной яйцеклетки в полость матки для дальнейшего развития беременности. Слизистая трубы — прочная и эластичная, она собрана в многочисленные складки, выложенные изнутри слоем мерцательного эпителия. Благодаря волнообразным движениям эпителия и мышечным сокращениям стенок маточной трубы, оплодотворенная клетка движется и в конечном итоге достигает полости матки.
Придатки здоровой женщины стерильны, но когда в них проникают болезнетворные микроорганизмы, начинается воспалительный процесс, который и вызывает характерные симптомы аднексита.
Симптомы воспаления придатков
Признаки аднексита часто путают с прочими воспалительными заболеваниями органов малого таза, поскольку их проявления похожи.
При острой форме воспаления придатков появляются следующие симптомы:
- боли внизу живота разной интенсивности — от тянущих, ноющих, до острых и невыносимых, отдающих в промежность в и ногу;
- боль усиливается при физической нагрузке, мочеиспускании, дефекации;
- отмечается ухудшение общего состояния и появление признаков интоксикации организма (высокой температуры, озноба, тошноты, рвоты, слабости);
- боль во время полового акта, что ведет к снижению или полному отсутствию полового влечения;
- появление обильных влагалищных выделений (серозных, гнойных), сопровождающихся раздражением и зудом половых органов.
К этим специфическим симптомам присоединяется общее недомогание, слабость, нарушение функции пищеварительной и мочевыделительной системы (диспепсические расстройства, боль при мочеиспускании). Иногда на фоне острого воспаления придатков появляются признаки пиелонефрита или цистита. Ярче всего сильное воспаление возникает, если возбудителем инфекции является гонококк, при хламидиозе симптомы аднексита бывают стертыми.
При отсутствии своевременного и адекватного лечения воспалительный процесс довольно быстро переходит в хроническую форму и проявляется следующими симптомами:
- нарушения менструального цикла, сопровождающиеся задержкой месячных или внезапными кровотечениями;
- тупые, ноющие боли, отдающие в поясницу и промежность, усиливающиеся в ночное время и во время менструации;
- характер болей постоянный, выматывающий;
- выделения из влагалища (не такие обильные, как при остром аднексите);
- субфебрильная температура (37-37,5°С);
- болезненные ощущения при половых контактах;
- слабость, повышенная раздражительность.
При хронической форме заболевания симптомы воспаления стертые, выражены незначительно, но при появлении любого провоцирующего фактора (стресс, переохлаждение), болезнь вновь обостряется и возвращается рецидивами. Чаще всего обострения аднексита случаются весной и осенью.
Опасность хронического воспаления придатков в том, что протекая без выраженных симптомов, патологический процесс продолжает разрушать репродуктивные органы и ведет к развитию тяжелых осложнений.
Последствия хронического аднексита
После перенесенного воспаления у женщины часто развивается спаечный процесс в маточных трубах. А это в 5 -10 раз увеличивает риск развития внематочной беременности, поскольку оплодотворенная яйцеклетка не может пройти через суженный просвет и начинает развиваться внутри маточной трубы.
При повреждении тканей яичника нарушается процесс формирования яйцеклетки и женщине ставят диагноз «яичниковое бесплодие». В том случае, когда воспаление «склеивает» маточные трубы и делает невозможным прохождение яйцеклетки в полость матки, говорят о трубном бесплодии.
Острое инфекционное воспаление придатков может закончиться гнойным абсцессом, ведущим к расплавлению труб и яичников. Такое состояние требует хирургического вмешательства и удаления пораженных органов.
Диагностика
Предварительный диагноз гинеколог поставит после опроса пациентки, уточнения жалоб и на основании бимануального исследования, которое проводится одновременно через влагалище и переднюю брюшную стенку. При этом особое внимание уделяется болезненным точкам, увеличению маточных труб и матки в размере.
Подтвердить диагноз и дифференцировать его от прочих патологий со схожими симптомами помогает ультразвуковая и лабораторная диагностика. УЗИ органов малого таза позволяет обнаружить очаги воспаления и возможные гнойные абсцессы в малом тазу, увеличение яичников и маточных труб, свидетельствующих о воспалительном поражении. При необходимости пациентку дополнительно направят на КТ или МРТ.
В лабораторных условиях исследуют мазок из влагалища, делают анализы крови и мочи. Если в микрофлоре секрета, взятого из влагалища, высеваются возбудители заболеваний, передающихся половым путем, женщине рекомендуется проходить лечение совместно с половым партнером.
Как лечить воспаление придатков у женщин?
Фото: Порошок для приготовления суспензии Амоксиклав
Острые формы аднексита и тяжело протекающие обострения хронической формы заболевания лечат в условиях стационара. Вялотекущие формы хронического воспаления — служат показанием для амбулаторного лечения, предусматривающего строгое соблюдение всех врачебных рекомендаций и прием назначенных препаратов в домашних условиях.
При остром воспалительном процессе основной метод лечения — курс антибактериальной терапии. Поскольку развитие аднексита могут спровоцировать разные группы патогенных микроорганизмов, важно подобрать препарат, который проявляет активность в отношении именно того возбудителя, который стал причиной заболевания. Чаще всего назначают следующие антибиотики при воспалении придатков у женщин:
- препараты макролидового ряда (Эритромицин);
- ингибиторзащищенные пенициллины (Амоксиклав);
- цефалоспорины 3-го поколения (Цефтриаксон, Цефазолин);
- производные нитромидазола (Метронидазол);
- тетрациклины (Доксициклин)
- нитрофураны и сульфаниламиды.
Если возбудителем инфекции являются патогенные грибы, в схему лечения включают противогрибковые препараты (Нистатин, Дифлюкан). Если аднексит спровоцирован внедрением вирусного агента, применяют противовирусные средства.
Антибактериальная терапия дополняется приемом анальгетиков и спазмолитиков (действие которых направлено на устранение болевого синдрома), антигистаминных средств (уменьшающих зуд, раздражение, воспалительные проявления). С целью ускоренной регенерации тканей используют биогенные средства — Плазмол, Гумизоль, для укрепления иммунитета назначают витаминные комплексы. Если в результате антибактериальной терапии развивается дисбактериоз или кандидоз влагалища, в схему терапии включают зубиотики и пробиотики.
При лечении хронического воспалительного процесса названия препаратов, их дозировка и продолжительность курса лечения определяется врачом с учетом индивидуальных особенностей пациентки и возможных противопоказаний. Лечение необходимо довести до конца, не прерывая прием медикаментов даже при видимом улучшении состояния, иначе болезнь может вернуться рецидивами.
Местные средства терапии
Местная терапия подразумевает применение спринцеваний антисептическими средствами (Хлоргексидином, Мирамистином), использование мазей, гелей или вагинальных свечей с противовоспалительным действием.
- Выраженным терапевтическим эффектом обладают свечи Мовалис, Лонгидаза.
- В процессе лечения врач может назначить вагинальные свечи с НПВС на основе диклофенака, индометацина.
- Свечи с рассасывающим действием на основе террилитина назначают для разжижения кровяных сгустков и расщепления некротических тканей.
- В качестве иммуномодулирующей терапии могут применяться суппозитории ректальные на основе интерферонов (Виферон).
Хороший эффект при лечении воспаленных придатков дает применение методов физиотерапии. Сеансы УФО, лазерное лечение или УВЧ допустимо назначать только в период ремиссии заболевания, но электрофорез с лекарственными препаратами, ультразвук и магнитотерапию можно применять в подостром периоде для ускорения выздоровления.
При хроническом аднексите в период ремиссии показано санаторно- курортное лечение, включающее целебные грязи, парафинотерапию, прием лечебных ванн.
Хирургическое лечение
В запущенных случаях, сопровождающихся появлением гнойного абсцесса в маточных трубах, необходимо хирургическое вмешательство. На сегодняшний день преимуществом пользуются малоинвазивные методики. Например, при лапароскопии вероятность послеоперационных осложнений сокращается до минимума, а восстановление происходит в сжатые сроки.
В том случае, когда аднексит осложняется образованием множественных спаек, гнойными абсцессами и грозит развитием перитонита, прибегают к классической хирургической операции.
Лечение воспаления придатков народными средствами
Воспаление придатков у женщин можно лечить средствами народной медицины. Но при этом следует понимать, что такие методы являются лишь дополнением основной терапии и не могут заменить медикаментозного лечения.
При остром воспалительном процессе применять народные средства недопустимо, лечиться травами и прогреванием можно лишь при хроническом аднексите с целью продления ремиссии.
Сухое прогреваниеДля процедуры понадобится 3 кг поваренной соли и хмель.
- Сначала соль нужно прогреть на сухой сковороде и пересыпать ее в плотный холщовый мешок.
- Затем подготовить хмель. Растительное сырье нужно увлажнить и в таком виде поместить во второй холщовый мешок, распределить внутри него слоем толщиной в 3 см.
- После этого женщина должна лечь на мешок с теплой солью, расположившись таким образом, чтобы прогреть низ живота и область воспаленных придатков.
- Одновременно с этим, второй мешок с хмелем следует поместить на область поясницы, а сверху укрыться теплым одеялом.
- Прогревание следует продолжать до тех пор, пока соль полностью не остынет.
Процедуры делают каждый вечер перед сном на протяжении недели. При необходимости курс прогреваний можно повторить после трехдневного перерыва.
Прогревание полыньюПолынь обладает выраженными антисептическими и противовоспалительными свойствами, поэтому в народной медицине эту траву издавна используют для лечения воспалительных процессов. В нашем случае для прогревания придатков нужно в большое металлическое ведро налить воду, вскипятить и опустить в нее сухой сбор полыни.
После этого женщина должна присесть над ведром, предварительно проверив температуру поднимающегося целебного пара, чтобы не обжечься. Процедура прогревания должна продолжаться не менее 20 минут. Если ее повторять на протяжении недели, симптомы воспаления уйдут и общее самочувствие улучшится.
Лечебный отварЭто противовоспалительное средство предназначено для приема внутрь. Готовят его из равного количества корней пиона, крушины и чернобыльника (по 4 ст. л), корня кровохлебки и девясила (по 3 ст. л.). Этот сбор пересыпают с холщовый мешок, для приготовления отвара из него берут 2 ст. л. сухого сырья, заливают 500 мл кипятка и настаивают 30минут. Пью отвар в теплом виде, добавив для улучшения вкуса немного натурального цветочного меда.
Кроме того, в домашних условиях можно делать спринцевания, взяв за основу отвар ромашки, зверобоя, календулы, дубовой коры, шалфея и прочих трав с антисептическим и противовоспалительным действием.
Перед применением народных средств обязательно посоветуйтесь с лечащим врачом и делайте процедуры только при отсутствии обострения.
Ok.ruMailruVkFacebook SkypeTwitterglavvrach.com