Пиовар яичников
Пиовар
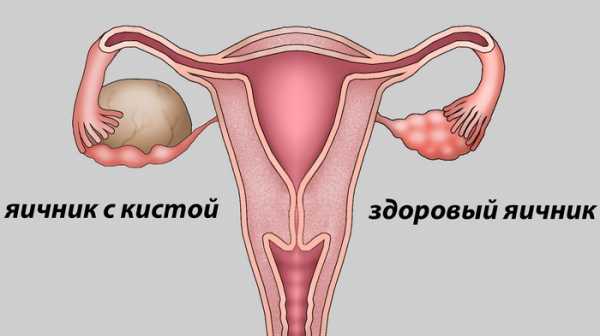
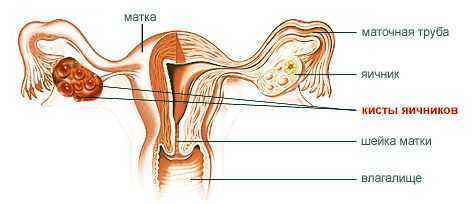
Пиовар – абсцедирование, обширное гнойное расплавление тканей яичника. Клинически пиовар проявляется высокой лихорадкой, резкими болями в животе, выделением гноевидных белей, дизурическими и диспептическими явлениями. Осложнениями могут служить тубоовариальный абсцесс и пельвиоперитонит. Диагностика пиовара включает проведение влагалищного исследования, бактериологического посева, УЗИ малого таза, диагностической лапароскопии. Лечение пиовара требует выполнения аднексэктомии на стороне поражения или экстирпации матки с придатками с последующей антибактериальной и восстановительной терапией (физиолечение, грязелечение, лечебные ванны).
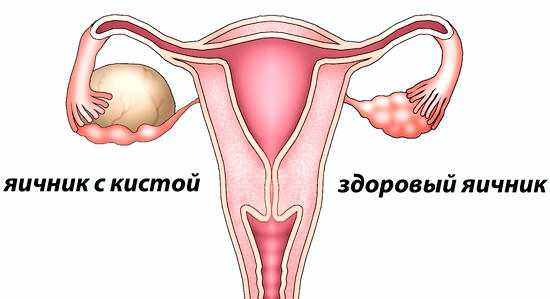
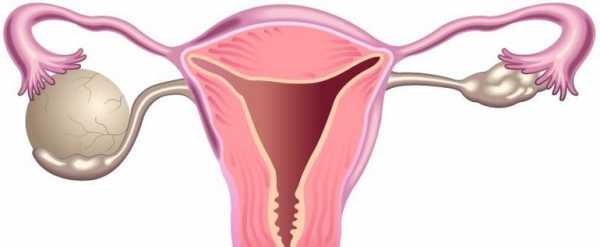
Пиовар развивается при проникновении патогенов в овариальную ткань интраканаликулярным, лимфогенным или гематогенным путем. Острое воспаление стромы коркового слоя яичника приводит к локальному расстройству кровообращения, отеку, очаговой или диффузной воспалительной инфильтрации с последующим формированием абсцессов яичника. Слияние гнойных полостей способствует расплавлению овариальной ткани и превращению яичника в заполненное гноем мешотчатое образование – пиовар. Локализация пиовара обычно односторонняя.
Возбудителями гнойных процессов в яичниках служат аэробы (энтерококк, стафилококк, e. Coli, стрептококки, гонококки), анаэробы (пептококки, бактероиды, пептострептококки), грамотрицательные микроорганизмы (протей, клебсиелла) и их ассоциации. Пиовар может сращиваться со стенками таза, трубой, маткой, сальником, мочевым пузырем и петлями кишечника. В редких случаях возможен прорыв пиовара в свободную брюшную полость и соседние полые органы (прямую кишку, мочевой пузырь, влагалище), образование тазовых абсцессов, развитие параметрита, пельвиоперитонита, разлитого перитонита.
Причины развития пиовара
В патогенезе пиовара преобладает интраканаликулярный (восходящий) путь инфицирования из генитальных и экстрагенитальных очагов; реже инфекция распространяется гематогенно или лимфогенно. Пиовар обычно является осложнением воспалительных заболеваний – цервицита, эндометрита, сальпингита, сальпингоофорита, оофорита.
Нередко образованию пиовара предшествует проведение различных гинекологических операций: влагалищной гистерэктомии, резекции яичника, выскабливания полости матки, искусственного прерывания беременности (особенно криминальных абортов), кесарева сечения, перевязки маточных труб, сальпингэктомии, трансвагинальной пункции фолликулов яичников при ЭКО и др. Кроме того, наличие ВМС повышает риск развития пиовара и пиосальпинкса в 4 раза. В ряде случаев пиовар развивается вследствие разрыва кисты желтого тела или фолликулярной кисты.
Преморбидным фоном для развития пиовара могут служить состояния иммунодефицита, эндокринопатии (гипер- и гипотиреоз, сахарный диабет), соматические заболевания (анемия, инфекции), социальные и поведенческие факторы (стресс, алкоголизм, наркомания, ранние или беспорядочные половые связи), кистозные образования в яичниках и др.
Клиническая картина пиовара характеризуется общевоспалительным синдромом, локальными воспалительными изменениями и интоксикацией. Клиника пиовара манифестирует с подъема высокой температуры, гектической лихорадки, озноба, потливости, тахикардии, резкой слабости, нарушения сна и аппетита. Внизу живота отмечается острая пульсирующая боль, усиливающаяся при любой физической нагрузке, во время менструации, дефекации, полового акта. Характерны дизурические и диспептические нарушения; появляются гноевидные бели из половых путей.
На фоне пиовара и пиосальпинкса нередко образуется единый воспалительный конгломерат – тубоовариальный абсцесс. При развитии пельвиоперитонита присоединяются симптомы раздражения брюшины.
Диагностика пиовара
Распознавание пиовара в гинекологии требует комплексного подхода: проведения гинекологического исследования, УЗИ, бактериологического посева мазка на флору, диагностической лапароскопии. В диагностике пиовара оказывает помощь информация об имеющихся у пациентки воспалениях внутренних гениталий или перенесенных гинекологических вмешательствах.
Сдвиги в общем анализе крови при пиоваре характеризуются лейкоцитозом, ускорением СОЭ (до 80 мм/ч и выше). Бактериологическое исследование отделяемого из влагалища позволяет идентифицировать возбудителей инфекции и начать антибактериальную терапию. Влагалищное исследование способствует выявлению чаще одностороннего опухолевидного болезненного образования, имеющего плотную капсулу и нечеткие границы из-за сращения с окружающими органами (сальником, петлями кишечника, мочевым пузырем).
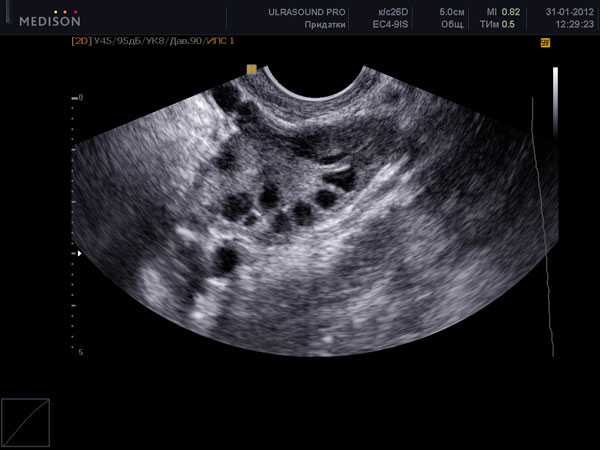
По данным гинекологического УЗИ пиовар визуализируется в виде эхопозитивного округлого образования с неоднородным внутренним содержимым из-за множественных включений, неравномерно утолщенной капсулой (6-10 мм). В сомнительных случаях требуется выполнение пункции заднего свода влагалища, диагностической лапароскопии. Пиовар в ходе диагностики дифференцируют с острым аппендицитом, холециститом, кишечной непроходимостью, перитонитом, пиелонефритом, острым сальпингоофоритом.
Лечение пиовара
Тактика лечения, которую современная гинекология применяет у пациенток с пиоваром, включает радикальное удаление гнойного очага, подавление инфекционного процесса, госпитальную и постгоспитальную реабилитацию. В предоперационном периоде назначаются антибактериальные, антигрибковые, антипротозойные средства; проводят дезинтоксикационную терапию, иммуностимулирующую терапию (УФОК, ВЛОК), гемосорбцию, плазмаферез.
На хирургическом этапе производится удаление гнойно-деструктивного очага. Паллиативные вмешательства при пиоваре (кольпотомия, пункция абсцесса) оправданы в случае высокой вероятности перфорации гнойника в брюшную полость, его прорыва в полые органы либо при общей тяжести состояния. Радикальным вмешательством при пиоваре у молодых женщин служит односторонняя оофорэктомия или аднексэктомия – удаление воспалительно-измененных яичников или полностью придатков лапароскопическим или лапаротомическим способом. У женщин в постменопаузе оптимальным считается выполнение надвлагалищной ампутации или гистерэктомии с удалением придатков.
При вторичном пельвиоперитоните и перитоните после удаления гнойно-некротических тканей осуществляется пролонгированное дренирование брюшной полости с проведением перитонеального диализа. На этапе реабилитации проводятся физиотерапевтические курсы: УЗТ, ультрафонофорез, микроволновую терапию, магнитотерапию, электрофорез, лазеротерапию, грязелечение, сероводородные ванны и пр.
При перфорации пиовара и излитии гноя в брюшную полость развивается гнойный перитонит. При опорожнении гнойника в прилежащие к пиовару полые органы – прямую или сигмовидную кишку, мочевой пузырь, влагалище в них развивается воспаление (ректит, сигмоидит, цистит, кольпит), формируются длительно не закрывающиеся свищи. Течение ректита и сигмоидита характеризуется тенезмами, выделениями слизи, поносами. При цистите развиваются болезненные и частые позывы к мочеиспусканию; вагинит проявляется гнойными выделениями из половых путей.
Прогноз и профилактика пиовара
В случае интенсивного и вовремя начатого лечения пиовара прогноз для жизни благоприятен. Сохранность репродуктивной функции, даже при выполнении щадящего вмешательства, в дальнейшем может быть ограничена ввиду развития рубцово-спаечных процессов в малом тазу.
Профилактика образования пиовара заключается в своевременном лечении генитальных инфекций, рациональном использовании внутриматочной контрацепции, предупреждении осложнений после гинекологических вмешательств, профилактическом наблюдении у гинеколога.
www.krasotaimedicina.ru
Пиовар
Симптомы Лечение Процедуры Где лечитьПиовар классифицируется как воспалительное заболевание женских половых органов, распространенная деструкция тканей яичника вследствие нагноения (в переводе с латыни pus — гной + ovarium — яичник), как правило, пиовар возникает по причине гнойного воспалительного процесса в маточных трубах, локализуется чаще с одной стороны.
В яичнике образовывается гнойная полость, стенка яичника покрывается грануляционной и соединительной тканью, формируется абсцесс. Мешотчатое образование, появившиеся вследствие таких процессов, и называется пиоваром. Тубовариальный абсцесс встречается в большинстве случаев. Более одной трети острых проявлений пиовара предшествует хроническое течение болезни, несвоевременное лечение.
Воспаление яичников — заболевание незаметное для окружающих, но очень опасное, особенно для молодых девушек.
Этиология пиовара
Пиовар возникает после проникновения патогенных микроорганизмов в овариальную ткань гематогенным, лимфогенным либо интраканаликулярным путём. В нормальном состоянии придатки яичников и сами яичники стерильны.
Стандартными возбудителями пиовара являются анаэробы (пептострептококки, пептококки, бактероиды), аэробы (гонококк, стафилококк, стрептококк), грамотрицательные микроорганизмы (клебсиелла, протей), а также их ассоциации.
Пиовар может спаиваться с маткой, стенками таза, трубой, сальником, петлями кишечника и мочевым пузырем. В некоторых случаях поивар может перфорироваться в брюшную полость и смежные полостные органы (влагалище, мочевой пузырь, прямую кишку), образовать тазовый абсцесс, перитонит, пельвиоперитонит, разлитой перитонит, для которых характерно тяжелое течение.
В этиологии пиовара преобладает интраканаликулярный путь заражения из генитальных, а также екстрагенитальных очагов. Пиовар — это очень часто следствие различных воспалительных заболеваний: эндометрита, цервицита, оофорита, сальпингоофорита.
Иногда пиовар является осложнением после различных хирургических вмешательств, таких как резекция яичника, влагалищная гитрэктомия, искусственное прерывание беременности (часто криминальный аборт), перевязка маточных труб, кесарево сечение, трансвагинальная пункция фолликулов яичников при ЭКО, сальпингектомия и др.
Фоном для возникновения пиовара могут быть сопутствующие не излеченные соматические болезни, иммунодефицит, эндокринопатии (сахарный диабет, гипо- и гипертиреоз), факторы поведения и социальные факторы (беспорядочные половые связи, стресс, алкоголизм, наркомания в прошлом), образование кист в яичниках и прочие патологии матки.
Прогнозы и профилактика пиовара
Учитывая уровень современной медицины и гинекологии, прогноз при пиоваре чаще благоприятный, но всё зависит от своевременной профилактики, диагностики, а также определения подходящей терапии. Но, к сожалению, бывают случаи тяжелого протекания пиовара, осложненные его перфорацией, излиянием гноя в брюшную полость и развитием гнойного перитонита.
При разрыве пиовара и перемещении его содержимого в предлежащие органы — влагалище, мочевой пузырь, прямую или сигмовидную кишку органы вовлекаются в воспалительный процесс (цистит, сигмоидит, кольпит, ректит), формируются свищи, которые длительное время не закрываются. Сигмоидит и ректит, которые являются осложнением пиовара, характеризуются выделениями слизи, поносами, тенезмами. Циститу сопутствуют частые и болезненные позывы к мочеиспусканию. Гнойные выделения из половых путей сопровождают вагинит. Воспаление брюшины малого таза также может произойти в следствии пиовара. Высокий риск развития бесплодия по причине рубцевания в малом тазу.
В профилактику пиовара входят своевременные профилактические медицинские осмотры, правильное лечение генитальных инфекций, предупреждение осложнений в следствии хирургических гинекологических вмешательств.
Симптомы пиовара
Внешними проявлениями пиовара являются резкие, тянущие боли в подвздошной области, диспепсические и дизуричиские расстройства, повышение температуры тела, потливость, обильные выделение белей, общая интоксикация, нарушение сна. Боль усиливается при физических нагрузках, во время полового акта, менструации, дефекации.
При остром воспалении стромы коркового слоя яичника появляется отек, местное расстройство кровообращения, диффузная или очаговая воспалительная инфильтрация, далее может начаться образование пиовара.
Обследование матки и придатков с помощью инструментальных методов дает возможность четко определить локализацию, а также размеры пиовара.
Выявить пиовар возможно с помощью диагностической лапароскопии, внутривлагалищного исследования, УЗИ, лабораторных методов, а также диагностической лапароскопии.
Самым простым способом диагностики пиовара считается влагалищное обследование. С помощью влагалищного обследования чаще всего определяется одностороннее опухолевидное образование, болезненное при пальпации. Образование пиовара имеет нечеткие границы из-за спайки с предлежащими органами (мочевым пузырем, сальником) и плотную капсулу.
При гинекологическом УЗИ пиовар представляется в форме округлого эхопозитивного образования, содержимое которого неоднородное. Утолщение капсулы выглядит неравномерным (6-10 мм).
В спорных случаях рекомендовано проводить еще и пункцию заднего свода влагалища (диагностическую лапароскопию).
Стоит также обратить внимание на лабораторные показатели. Относительно показателей крови, то для пиовара характерно ускорение времени оседания эритроцитов (СОЭ) до 80 мм/ч и выше и лейкоцитоз, что является прямым показателем воспалительного процесса. С помощью бактериологического посева из влагалища возможно определить флору и чувствительность к антибактериальным препаратам, что поможет правильно подобрать сопутствующую антибиотикотерапию, необходимую для устранения пиовара.
Во время диагностики важно дифференцировать пиовар с перитонитом, кишечной непроходимость острым аппендицитом, пиелонефритом, сальпингоофоритом.
Лечение пиовара
Тактика лечения пиовара, предусмотренная современной гинекологией, состоит из радикального хирургического вмешательства, госпитализации, медикаментозной терапии и постгоспитальной реабилитации.
Предоперационный период включает в себя антибиотикотерапию, прием антимикозных, антипротозойных препаратов. Также обязательным для лечения пиовара является дезинтоксикационное лечение, иммуностимулирующая терапия (ВЛОК, УФОК), плазмоферез, гемосорбция.
Развивающийся сепсис, перфорация гнойного содержимого, внутрибрюшные абсцессы и прочие тяжелые формы течения гнойных воспалительных процессов в матке и придатках — прямые показания к хирургическому вмешательству.
Этап хирургических вмешательств заключается в устранении гнойного очага. Паллиативные лечения пиовара (пункция абсцесса, кольпотомия) используются в случае высокой вероятности прорыва гнойника в брюшную полость, его перфорации в полые органы либо или при общей тяжести состояния.
Также выбор тактики лечения зависит от возраста пациентки. Для молодых девушек преимущество имеет односторонняя аднексэктомия (удаление пораженных придатков), лапаротомическим или лапароскопическим методами. Для женщин в постменопаузе, для которых поставлен диагноз пиовар, показана экстирпация матки с придатками либо надвлагалищная ампутация. При удалении придатков матки перевязывают, затем пересекают связку, на которой подвешен яичник.
В случае возникновения осложнений пиовара со стороны брюшной полости (перитонит, пельвиоперитонит) после удаления некротических тканей проводится длительное дренирование брюшины с последующим перитониальным диализом.
В период реабилитации пациенткам проводят курсы физиотерапии — магнитотерапию, электрофорез, ультрафонофорез, лазеротерапию, сероводородные ванны.
www.mosmedportal.ru
Пиовар (гнойное воспаление яичников) – это тот случай, когда без хирурга не обойтись
Некоторые острые воспалительные процессы в гинекологической практике требуют неотложной хирургической помощи. Среди таких заболеваний пиовар. Это гнойное воспаление яичника с одной или двух сторон.
Причины и механизм развития болезни
В большинстве случаев этиологическим фактором развития заболевания является условно-патогенная микрофлора. Это микроорганизмы, жизнедеятельность которых успешно подавляется иммунной системой, но при ее ослаблении они приводят к воспалительному процессу различной локализации. Среди представителей таких микроорганизмов стрептококки, стафилококки, энтерококки, кишечная палочка. Иногда гнойное воспаление яичников развивается в результате инфицирования гонококками.
К формированию гнойника могут привести следующие факторы риска:
- внутриматочные манипуляции;
- половые отношения во время менструации;
- частая смена партнеров и раннее начало половой жизни;
- гинекологические операции;
- инфекция послеродового периода;
- аппендэктомия и операции на органах брюшной полости;
- соматические заболевания;
- воспалительные заболевания половых органов.
Увеличивается вероятность развития болезни при пункции фолликулов при ЭКО, наличии внутриматочной спирали.
Инфекция проникает в ткани яичника несколькими путями:
- восходящим – из труб и полости матки или влагалища;
- гематогенный – по кровеносным сосудам из очагов хронической инфекции;
- лимфогенный – через лимфатическую сеть;
- контактный – от гнойных очагов в полости малого таза или живота.
Чаще всего воспаление переходит на яичник с инфицированной маточной трубы. Но до определенного момента возбудителю не удается проникнуть через плотную оболочку. После овуляции происходит разрыв фолликула, этот участок подвергается воздействию микробов. На месте фолликулов образуются гнойные полости, которые способны сливаться между собой с образованием единого пиовара с фиброзной капсулой.
Гнойный очаг может соприкасаться со стенками таза, маткой. В тяжелых случаях он перфорирует в соседние органы, брюшину.
Клинические проявления
Симптомы пиовара образуют единый комплекс острого живота. При этом состоянии боль интенсивная, нестерпимая, резкая или тянущая внизу живота. Раздражение брюшины приводит к патологическому напряжению мышц на стороне поражения. Боль усиливается при движении, смене положения тела.
Ухудшается общее состояние. Повышается температура тела, появляются симптомы интоксикации: головная боль, слабость, озноб, тахикардия, потливость и снижение аппетита. Из половых путей появляются гноевидные выделения. В некоторых случаях развиваются диспепсические и дизурические расстройства.
Сочетание приовара с пиосальпинксом приводит к образованию единого воспалительного конгломерата – тубоовариального абсцесса. Прорыв гноя в брюшную полость завершается развитием перитонита, при этом симптомы заболевания только усиливаются, состояние больной женщины ухудшается.
Критерии диагностики
Диагностика острого живота проводится в комплексе. Похожими симптомами сопровождаются различные хирургические патологии, которые требуют неотложного вмешательства:
- острый аппендицит;
- прободная язва;
- внематочная беременность;
- перфорация кишечника.
Для каждого из заболеваний существуют дополнительные диагностические признаки.
При поступлении женщины с жалобами на острую боль в животе, осмотр проводит и гинеколог, и хирург. Определяется положительный симптом Щеткина-Блюмберга – при надавливании на живот появляется боль, которая усиливается при одергивании руки врача.
Влагалищное исследование болезненное. При осмотре в зеркалах определяются гноевидные выделения из шейки матки. При двуручном осмотре на стороне поражения пальпируется опухолевидное образование с плотной капсулой, которое сращено с окружающими тканями. Смещение шейки матки усиливает боль.
Берутся мазки из влагалища на микрофлору. По показаниям возможно проведение бактериологического исследования с определением конкретного возбудителя и его чувствительности к антибиотикам.
При проведении УЗИ пиовар выглядит как эхопозитивное образование округлой формы. Капсула его неравномерно утолщена от 6 до 10 мм. Содержимое неоднородное из-за мелких включений.
Исследование крови выявляет признаки воспалительной реакции:
- лейкоцитоз;
- увеличение СОЭ;
- сдвиг лейкоцитарной формулы влево за счет палочкоядерных лейкоцитов.
Общий анализ мочи назначают для исключения воспаления мочевого пузыря.
Левосторонний пиовар, в отличие от правостороннего, проще дифференцировать от других хирургических патологий брюшной полости. Аппендицит часто маскируется под гинекологическую патологию.
В неясных ситуациях прибегают к пункции заднего свода влагалища. При пиоваре будет получено серозно-гнойное содержимое. Информативным методом является проведение диагностической лапароскопии, которая может завершиться лечением пиовара.
Методы лечения
Тактика в лечении заболевания определяется индивидуально в зависимости от длительности и тяжести состояния, наличия осложнений.
Консервативное лечение проводится в течение 48 часов. Оно же является предоперационной подготовкой. Введение антибиотиков начинают, не дожидаясь результатов лабораторного исследования мазка. Применяют антибиотики широкого спектра действия, способные повлиять на условно-патогенную микрофлору. Перитонит, абдоминальный сепсис, септический шок требуют применения комбинации различных препаратов. При неосложненных случаях проводят монотерапию цефалоспоринами: Сульбактамом, Цефтриаксоном, Цефотаксимом.
На начальном этапе показано проведение дезинтоксикации. При этом назначают коллоидные и кристаллоидные растворы, которые приводят к разведению крови и усиленному мочевыведению. Используют внутривенно капельно раствор натрия хлорида, глюкозы, реополиглюкина. Объем вливания рассчитывается индивидуально в зависимости от состояния больного.
С целью детоксикации назначают плазмоферез, гемосорбцию. Дополнительно с поддерживающей целью назначают витаминные инъекции, десенсибилизирующие препараты (Димедрол), иммунокоррекцию.
Если в течение 2 суток применяемое лечение не принесло положительной динамики, проводят хирургическое вмешательство. Объем операции зависит от возраста пациентки, общего состояния, объема очага поражения. Если пиовар перешел в стадию перитонита, операцию проводят незамедлительно. Вмешательство выполняют методом лапароскопии. При невозможности – лапаротомии.
Молодым нерожавшим женщинам стараются провести лечение с возможностью сохранения органов и детородной функции. К удалению яичников прибегают в крайнем случае. Для женщин в период пери или постменопаузы проводят радикальную операцию с удалением гнойного очага. Поскольку пиовар часто сочетается с гнойным воспалением маточных труб и образует вместе с ними тубоовариальный абсцесс, его удаляют вместе с пораженными органами.
У молодых выполняют одностороннее удаление пораженного яичника. Вскрытие полости и удаление гноя выполняется только в качестве паллиативной операции при невозможности проведения радикального лечения. Для женщин периода менопаузы радикальным лечением считается надвлагалищная ампутация матки или гистерэктомия с придатками.
При развившемся перитоните после операции проводят дренирование брюшной полости, перитонеальный диализ. В послеоперационный период назначается эффективное обезболивание. В первые дни это могут быть наркотические анальгетики. В последующем переходят на нестероидные противовоспалительные препараты.
Антибиотикотерапия сохраняется до 7 дней. Используются те же препараты, что и до операции. Если проводилось бактериологическое исследование, то возможна коррекция лекарственных средств.
Инфузионная терапия также необходима для восстановления пациентки, детоксикации и восполнения кровопотери.
Физиолечение применяется с целью скорейшего выздоровления, профилактики спаечного процесса в малом тазу. Назначают ультразвук, фонофорез, магнитотерапию, электрофорез.
Лечение пиовара необходимо проводить своевременно. Это позволит избежать таких осложнений, как перитонит, перфорация очага или прободение в соседние органы с образованием свищей. Сохранить репродуктивную функцию достаточно тяжело, т.к. после воспаления в малом тазу развивается спаечный процесс. Поэтому необходимо проведение адекватной реабилитации для уменьшения негативных последствий.
ginekolog-i-ya.ru
Пиовар яичников: что это, причины, симптомы, лечение
Пиовар яичников – это гнойное воспаление тканей придатка, которое иначе называется «абсцесс». Чаще бывает локализован с одной стороны – правой или левой.
Как правило, нагноение начинается в маточной трубе, а затем переходит на ткани самого яичника, образуя гнойную полость и грануляцию внешней оболочки придатка.
Пиовар образуется при проникновении патогенных микроорганизмов в овариальную ткань различными путями: гематогенным, лимфогенным либо интраканаликулярным. Нагноение вызывают обычно стрептококки, стафилококки, пептококки, бактероиды, гонококки и другие возбудители.
Заболевание может распространиться на матку, фаллопиевы трубы, кишечник, органы мочевой системы и брюшную полость. Опасно тем, что способно вызвать различные формы перитонита, которые имеют тяжелое течение и сложно лечатся.
Причины появления и симптоматика
Факторами, которые могут спровоцировать возникновение пиовара могут быть:
- беспорядочные половые связи, вследствие которых происходит заражение болезнетворными микроорганизмами;
- хирургические вмешательства, в том числе аборты;
- затяжное хроническое течение инфекционно-воспалительных заболеваний органов малого таза (оофорит, сальпингит, воспаление матки) при отсутствии квалифицированного систематического лечения;
- эндометриоз в анамнезе, кисты различной этиологии;
- соматические заболевания эндокринной системы (гипер- и гипоритеоз) и выраженный иммунодефицит, сахарный диабет и др.
Симптомами нагноения и возникновения пиовара являются сильные боли внизу живота с той стороны, где локализовано воспаление. Боли усиливаются при движении, мочеиспускании, дефекации, половом акте. Также наблюдаются обильные выделения из влагалища, поднимается температура тела, появляется потливость.
Диагностика заболевания
Обнаружить пиовар яичников не представляет сложности. Сначала проводится осмотр в гинекологическом кресле. Опытный врач методом пальпации легко способен определить новообразование с неоднородной текстурой и плотными краями, похожее на опухоль. Также можно прощупать спаечный процесс между пиоваром и маткой.
Для более точной постановки диагноза необходимо УЗИ, а иногда и диагностическая лапароскопия, чтобы дифференцировать пиовар от иных заболеваний репродуктивной системы (кисты, сальпингоофорита). На УЗИ просматривается неоднородное образование округлой формы, яичник и маточная труба при этом увеличены в размерах.
Для определения воспаления берется общий анализ крови, при котором обычно СОЭ и лейкоциты повышены. Также необходим мазок из влагалища на флору и определение чувствительности к антибиотикам.
Терапия
Лечение пиовара базируется как на консервативной терапии, так и на хирургическом вмешательстве. Последнее проводится в тяжелых случаях, когда гнойное содержимое распространяется на соседние ткани, возник перитонит или сепсис.
В остальных случаях, когда заболевание диагностировано на ранних стадиях, применяется антибактериальная и иммуностимулирующая терапия. Антибиотики назначаются в виде пероральных препаратов (таблеток, капсул), а также в виде внутривагинальных свечей. Дополнительно могут использоваться противовоспалительные, жаропонижающие, обезболивающие препараты.
Дальнейший прогноз течения заболевания зависит от того, насколько своевременно диагностировано заболевание, а также от применяемой терапии. Как правило, прогноз благоприятный даже при наличии осложнений. Уровень современной медицины позволяет полностью устранить пиовар и его последствия.
oyaichnikah.ru