Саркома молочной железы симптомы
Особенности развития саркомы молочной железы
- 02-03-2016
- 1738 Просмотров
- 43 Рейтинг
Оглавление: [скрыть]
- Классификация видов саркомы молочной железы
- Характерные особенности появления саркомы груди
- Диагностика и лечение саркомы груди
Саркома молочной железы является сравнительно редкой неэпителиальной опухолью. Статистические данные показывают, что саркомы в груди диагностируются лишь в 0,2-0,6% случаев онкологии этой области. Саркомы молочных желез встречаются преимущественно у женщин, но в редких случаях могут развиваться и у мужчин.

{reklama1}
Саркома молочной железы может быть диагностирована почти в любом возрасте. Все виды сарком относятся к высокозлокачественным, поэтому, как правило, очень быстро растут и начинают продуцировать метастазы. В большинстве случаев при позднем выявлении опухоли прогноз, как правило, неблагоприятный.
Классификация видов саркомы молочной железы
При гистологическом исследовании ткани сарком, образующихся в молочных железах, схожи по своей структуре с вариантами этих злокачественных новообразований, развивающихся в мягких тканях в других частях тела. В структуре тканей сарком всегда отсутствует железистая и эпителиальная ткань, причем не только в случаях диагностирования этого злокачественного образования в области груди, но и в других частях тела. Размеры таких злокачественных новообразований, как саркома молочной железы, могут варьироваться от 1,5 до 15 см, но в редких случаях достигают и значительно больших размеров. В молочной железе может развиться почти любой морфологический вариант саркомы.
К наиболее распространенным морфологическим формам сарком, поражающих молочную железу, относятся следующие варианты:
- Липосаркома. Эта злокачественная опухоль развивается вследствие перерождения клеток жировой ткани. Раковые новообразования этой формы, как правило, сразу поражают обе молочные железы и характеризуются появлением изъязвлений. Липосаркома характеризуется стремительным прогрессированием.
- Фибросаркома. Эта форма является наиболее распространенной и встречается примерно в 30% случаев. Злокачественное новообразование берет начало из волокон соединительной ткани. Раковые клетки достигают больших размеров, но течение болезни, как правило, не сопровождается появлением изъязвлений.
- Рабдомиосаркома. Эта форма развивается вследствие перерождения поперечно-полосатых мышц. Этот вариант опухоли характеризуется крайней злокачественностью, стремительным разрастанием и инфильтрацией окружающих тканей. Наиболее часто этот вариант новообразования в груди поражает преимущественно молодых женщин в возрасте до 25 лет.
- Хондросаркома и остеосаркома. Это две крайне редкие формы болезни, которые являются внескелетными вариантами. Встречаются они преимущественно у женщин старше 55 лет.
- Ангиосаркома. При этой форме болезни злокачественная опухоль развивается вследствие преобразования клеток эндотелия сосудов. В большинстве своем заболевают женщины в возрасте от 35 до 45 лет. При ангиосаркоме опухоли быстро увеличиваются в размерах, а также имеется склонность к рецидивам
При классификации сарком, поражающих молочные железы, учитывается также происхождение опухоли. Все случаи диагностированной саркомы молочной железы можно разделить на первичные и вторичные. Первичные опухоли сразу образуют клетки с признаками злокачественности. Вторичные новообразования могут развиваться вследствие перерождения доброкачественных образований, а кроме того, при наличии в организме раковых опухолей в других частях тела.
В молочных железах злокачественная опухоль развивается вследствие патологического преобразования фиброзных перемычек, которые содержатся между дольками желез. По гистологическому строению клеток большинство видов сарком, поражающих молочные железы, могут быть полиморфноклеточными, круглоклеточными, веретенообразноклеточными и липомными.
Вернуться к оглавлению
В настоящее время причины развития саркомы молочной железы не полностью изучены. Связь с внешними факторами еще не доказана, но при этом можно выделить предрасполагающие факторы, которые могут косвенно повлиять на процесс развития злокачественных новообразований в этой области, в том числе:
- травмы мягких тканей груди;
- ионизирующее излучение;
- химические канцерогены;
- случаи рака молочной железы в семье.
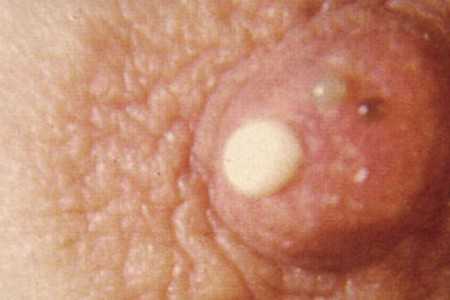
Существует множество признаков, которые могут указывать на появление саркомы. Уже на ранних этапах развития болезни в груди пальпируется плотное образование с неровными краями. По мере увеличения образования кожа над ним начинает быстро истончаться и приобретать синий оттенок с выраженным подкожным венозным рисунком. Далее рост опухоли приводит к тому, что грудь становится асимметричной, появляется болевой синдром и наблюдается появление язвочек на поверхности кожи.
Помимо всего прочего, могут наблюдаться кровотечения и признаки воспалительного процесса. Симптомы начинают проявляться уже на ранних стадиях развития новообразования.
{reklama2}
Вернуться к оглавлению
Ввиду того что саркома груди является крайне редким явлением, четких диагностических критериев оценки этой патологии в настоящее время не существует. При первом посещении врач онколог-маммолог проводит обследование и пальпацию образования в груди. Далее проводится КТ, УЗИ молочной железы и маммография. Кроме того, показательным является истончение кожных покровов над областью опухоли.
В качестве дополнительных средств определения опухоли может проводиться сцинтиграфия молочных желез с технецием-99, а также МРТ. Для подтверждения диагноза требуется проведение трепан-биопсии.
При выявлении новообразования в первую очередь проводится хирургическое удаление имеющейся опухоли.
При этом виде рака слишком рискованно проводить органосохраняющую операцию, так как высок риск рецидива опухоли. В большинстве случае проводится мастэктомия. Если опухоль является высокодифференцированной, может проводиться радикальная резекция, но подобные операции выполняются крайне редко.
При распаде опухоли и поражении близлежащих лимфоузлов проводится лимфаденэктомия.
В послеоперационный период делается химиотерапия с использованием антрациклиновых антибиотиков. В то же время лучевая терапия при раке молочной железы проводится лишь при наличии сомнений касательно удаления всех тканей опухоли.
Стоит учитывать, что после проведения лечения и достижения ремиссии больным необходимо как можно чаще проходить обследования, так как все виды сарком склонны к рецидиву.
В большинстве случаев рецидивная опухоль развивается в области рубцов.
onkoved.ru
Саркома молочной железы - симптомы, лечение
Редким, но очень опасным заболеванием молочной железы медики по праву называют саркому. В зоне риска заболевания находятся женщины и мужчины всех возрастов, особенно те, у кого имеются листовидные опухоли в данной области тела. Болезнь требует быстрого реагирования и медицинского вмешательства, поскольку развивается быстро, распространяя метастазы и поражая соседние ткани и лимфоузлы.
Что такое саркома груди?
Саркома молочной железы – это новообразование в груди, которое имеет злокачественный характер, неэпителиальную природу, характеризуется агрессивностью, стремительным развитием и ранним метастазированием. Заболевание представляет собой уплотнение тканей внутри груди, в результате чего верхний слой кожи истончается, проявляется рисунок вен, а порой они выпирают наружу. Кроме того, болезнь имеет крайне неблагоприятный прогноз и в запущенной форме может спровоцировать необратимые последствия и привести к осложнениям или летальному исходу.
Причины развития заболевания
Медицинским работникам сложно назвать точную причину развития заболевания, но к наиболее частым предпосылкам относится:
- Наличие раковых заболеваний у старшего поколения (наследственность).
- Механические и физические травмы груди.
- Действие ионизирующего излучения.
- Непосредственный и частый контакт с химическими канцерогенами.
- Проведение операций на молочной железе.
Виды заболевания
По морфологическим признакам саркома молочной железы подразделяется на виды:
- Фибросаркома – злокачественное новообразование в груди, которое характеризуется поражением соединительных тканей и быстрым распространением клеток рака.
- Липосаркома – заболевание, при котором раковые клетки поражают жировую ткань. К главным характеристикам относится стремительное прогрессирование и одновременное поражение двух грудей.
- Ангиосаркома – опухоль злокачественного характера, которая образуется клетками эндотелия сосудов и склонна к рецидивам.
- Рабдомиасаркома – опухоль с высокой степенью злокачественности, быстро разрастается, поражая окружающие ткани.
Симптомы болезни
Для того чтобы отличить развитие саркомы от других опухолевых заболеваний, важно знать признаки проявления болезни и при первых их проявлениях мгновенно реагировать и обращаться к специалисту – маммологу или онкологу. Симптомы заболевания:
- Образование уплотнения в молочной железе, которое имеет четкие контуры, бугристую поверхность.
- Изменение оттенка кожи, которая становится сине-фиолетовой.
- Отчетливо проявляется венозный рисунок в месте локализации новообразования за счет утончения кожи.
- Увеличение размеров молочной железы, изменение ее формы (она становится асимметричной).
- Наличие кровянистых или гнойных выделений из соска.
- Проявление воспалительного процесса, протекающего в груди.
- Болевые ощущения и дискомфорт в области молочной железы, которая была поражена.
- Появление на коже в области развития опухоли язвочек.
- Увеличение лимфоузлов, прежде всего в подмышечной впадине возле пораженной груди.
Методы диагностики саркомы
Для подтверждения или опровержения диагноза стоит обратиться в медицинское учреждение за консультацией. Прежде всего стоит записаться на прием к маммологу, а в случае необходимости будет выдано направление к онкологу или хирургу. Для диагностики используются такие методы и варианты обследования:
- Осмотр опухоли врачом, пальпация новообразования и исследование изменений цвета груди, ее формы, изучение других визуальных признаков.
- Проведение ультразвукового исследования для анализа состояния кожи, сосудов, вен подкожных. Данная процедура позволяет определить степень поражения лимфатических узлов.
- Маммография – процедура, которая дает возможность установить локализацию опухоли, ее размеры и структуру.
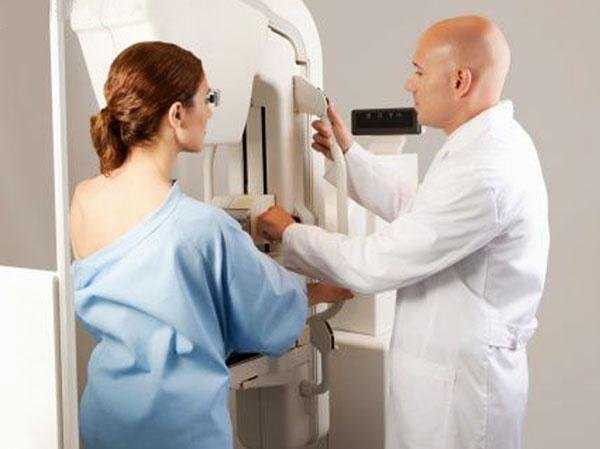
- Гистологическое и цитологическое исследование образцов ткани проводится для установления морфологического вида опухоли, стадии и динамики развития.
- МРТ – метод обследования, который дает возможность с максимальной точностью установить месторасположение опухоли и выявить метастазирование в соседние с новообразованием ткани.
- Биопсия – взятие образца ткани опухоли для дальнейшего исследования.
Лечение саркомы молочной железы
Для лечения саркомы груди в 99% случаях используется хирургическое вмешательство – мастэктомия – удаление молочной железы, жировой ткани и лимфоузлов, куда произошло метастазирование. В случаях запущенной формы удалению подлежит и грудная мышца. Зона оперативного вмешательства зависит от размеров опухоли, распространения раковых клеток и наличия метастаз в лимфоузлах или других мягких тканях груди.
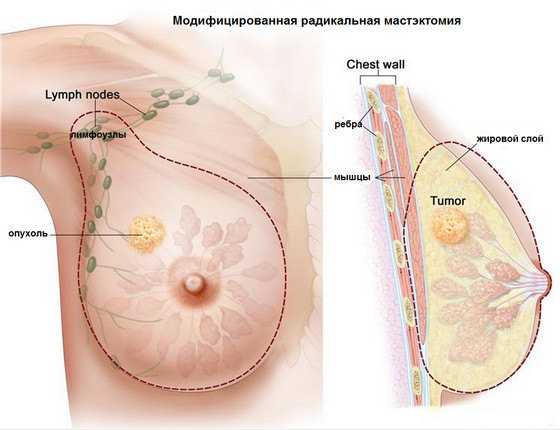 Кроме хирургического вмешательства используются такие методики лечение:
Кроме хирургического вмешательства используются такие методики лечение:
- Проведение химиотерапии – используется перед операцией, чтобы предотвратить распространение раковых клеток по организму или после хирургического извлечения опухоли, что помогает избежать рецидива болезни.
- Лучевая терапия – проведение процедуры дает возможность остановить рост опухоли до операции.
Важно помнить, чем раньше начато лечение и проведен комплекс необходимых медицинских процедур, тем выше шанс избавиться от заболевания и предотвратить его новое развитие. Рецидив заболевания случается весьма часто и новая опухоль, как правило, развивается в области швов, оставшихся после операции.
Профилактика заболевания
Сложно назвать действенные методы профилактики саркомы, поскольку невозможно установить истинные причины развития болезни. Для того чтобы максимум ограничить себя от онкологического заболевания данного типа или выявить рак на ранней стадии, необходимо следовать нескольким рекомендациям врачей:
- Если есть наследственная предрасположенность или было хирургическое вмешательство в области груди, следует регулярно проходить обследования у специалиста.
- Избегать частых контактов с химическими веществами и минимизировать влияние ионизирующего излучения.
- Максимально оберегать грудь от физических повреждений, травм, ушибов.
Вконтакте
Google+
24doctor.info
Саркома молочной железы
Содержание:
- Определение
- Причины
- Симптомы
- Классификация
- Диагностика
- Профилактика
Определение
Гистологически саркомы молочной железы представляют собой злокачественные опухоли, происходящие из мезенхимальных тканей. Сюда относится целый ряд опухолей, включающий лимфомы, злокачественные листовидные цистосаркомы и широкий спектр соединительнотканных опухолей.
Бергом и коллегами был введен термин «стромальная саркома». Это группа сарком молочной железы, которые отличаются от лимфом, злокачественных цистосарком и ангиосарком. Однако применять этот термин следует только по отношению к опухолям, исходящим из специализированных стромальных компонентов молочной железы.
Злокачественные неэпителиальные опухоли молочной железы составляют от 0,3 до 4% от всех злокачественных заболеваний молочных желез и менее чем 5% от числа всех сарком мягких тканей.
Причины
Согласно определению ВОЗ, под опухолями мягких тканей понимают все новообразования неэпителиальной природы, кроме опухолей ретикулоэндотелиального генеза. В биологическом плане саркомы молочной железы сходны и протекают аналогично саркомам мягких тканей других локализаций.
Как и саркомы других локализаций, саркомы молочной железы являются гетерогенной группой опухолей, так как не однотипны источники их развития. Литературные данные о наиболее часто встречаемых видах сарком молочной железы разноречивы. Это объясняется, по-видимому, тем, что даже самые крупные исследования в этой области обычно содержат сведения о группах наблюдений, не превышающих нескольких десятков случаев. Так, некоторые ученые указывают наиболее часто на первичные фибросаркомы, рабдомиосаркомы и остеогенные саркомы молочной железы, другие исследователи - на ангиосаркомы (считая, что они встречаются в молочной железе непропорционально чаще, чем в других частях тела), фиброзные гистиоцитомы, липосаркомы и лейомиосаркомы.
Особую группу первичных сарком молочной железы составляют остеообразующие опухоли. Внескелетные остеогенные саркомы редки, в литературе описаны немногочисленные случаи первичных остеогенных сарком молочной железы, многие - в виде мультицентрического поражения.
Кроме истинных первичных сарком, в молочных железах встречаются злокачественные опухоли, возникшие в результате малигнизации стромального компонента предсуществующих доброкачественных филлоидных фиброаденом (иначе называемых листовидными фиброаденомами, филлоидными цистосаркомами) и карциносаркомы.
Морфологический диагноз в случае малигнизированной филлоидной опухоли основывается на присутствии шителиального компонента среди клеток стромы. Это разделение имеет скорее клиническое значение, так как озлокачествленный неэпителиальный компонент филлоидной опухоли имеет те же морфологические источники, что и первичные саркомы (сосудистый, жировой, мышечный, фиброзный и др.).
Карциносаркомы сочетают в себе морфологические признаки эпителиальной злокачественной опухоли и саркомы. Эта особенность приводит к значительным проблемам в диагностике и лечении, вследствие чего представляется целесообразным выделение карциносарком в отдельную группу.
Симптомы
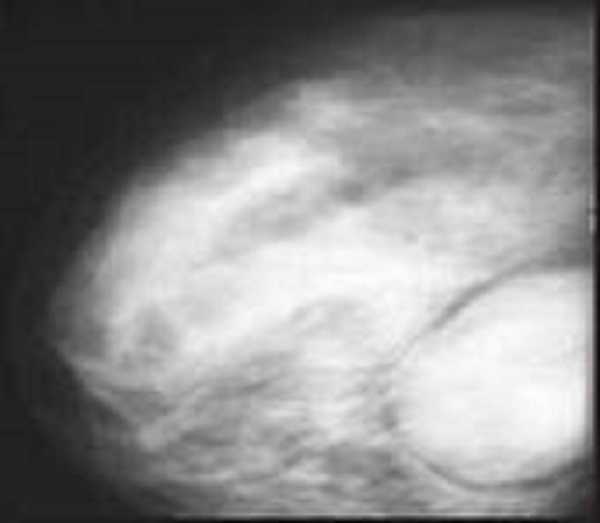 Возраст больных в момент установления диагноза составляет в среднем около 50-60 лет со значительным колебанием значений в обе стороны.
Возраст больных в момент установления диагноза составляет в среднем около 50-60 лет со значительным колебанием значений в обе стороны.
Женщины в основном предъявляют жалобы на наличие безболезненной опухоли в молочной железе, в случаях опухолей больших размеров отмечаются кровотечения, изъязвление кожи, болезненность. Иногда в анамнезе указывается на предшествующие травмы молочной железы. При сборе анамнеза следует учитывать данные о контактах пациента с канцерогенными веществами (среди них: хлорфенолы, мышьяк, поливинилхлорид, торотраст - радиоактивный диоксид тория, феноксикислая кислота), ранее проводимой лучевой терапии и о наличии наследственных синдромов (нейрофиброматоз Реклингхаузена, Ли-Фраумени (SBLA-синдром), Гарднера, ретинобластомы), при которых в составе мультицентрического опухолевого поражения может иметь место мягкотканая саркома.
Клинически саркомы молочной железы являются безболезненными уплотнениями с довольно четкими, иногда бугристыми контурами, средний размер опухоли составляет 4-6 см.. Саркомы возникают с одинаковой частотой как в правой, так и в левой молочных железах, двухстороннее развитие наблюдается крайне редко. Обычно они характеризуются медленным экспансивным ростом, однако в ряде случаев отмечается быстрое увеличение размеров ранее длительно существовавшего узла. Бурный и скачкообразный рост свойственный высокозлокачественным опухолям, прогрессирующий и медленный рост относительно благоприятный.
В начале развития опухоли отсутствует связь с кожей, сосок и ареола не изменены. При достижении больших размеров возможно возникновение фиксации опухолевого узла и инфильтрации кожи, могут появляться признаки воспаления. Могут иметь место втяжение кожи, симптом «кожной площадки», отклонение или втяжение соска, однако они не являются частыми симптомами. Для сарком большого размера характерно наличие фокуса центрального распада, который клинически проявляется флюктуацией, часто встречается расширение подкожной венозной сети.
Лимфогенное метастазирование не характерно (метастазирование в лимфатических узлах встречается в 5,8% случаев всех мягкотканых сарком), так как диссеминация при этих опухолях происходит преимущественно гематогенно. По данным литературы, чаще всего поражение лимфатических узлов наблюдается при саркомах высокой степени злокачественности. Однако отмечена более высокая вероятность опухолевого поражения регионарных лимфатических узлов при таких гистологических типах первичной опухоли, как рабдомиосаркома, злокачественная фиброзная гистиоцитома и синовиальная саркома. На возможность лимфогенного метастазирования сарком, помимо гистологического типа, влияют такие клинические факторы, как близость опухоли к лимфатическому коллектору и изъязвление кожи над опухолью. Основными прогностическими факторами, связанными с общей и безрецидивной выживаемостью для мягкотканых сарком, являются:
- гистологический тип;
- степень злокачественности;
- размеры опухоли.
В рамках каждого гистологического типа имеется широкий спектр опухолей с различной степенью агрессивности, местной инвазии и потенциалом отдаленного метастазирования.
Патоморфологически степень злокачественности определяется по наличию некроза, степени митотической активности и ядерной атипии. Саркомы промежуточной и высокой степени злокачественности составляют большинство сарком молочной железы и отличаются высокой склонностью к системному метастазированию. Рабдомио-саркома, синовиальная саркома, альвеолярная саркома мягких тканей, мезенхимальная хондросаркома, остео-саркома, плейоморфная липосаркома всегда классифицируются как низкодифференцированные опухоли.
Многие авторы уделяют внимание размерам выявляемых опухолей как важному прогностическому признаку. Так, по некоторым данным, саркомы более 4 см. в наибольшем измерении считаются большими и имеют худший прогноз.
Классификация
В настоящее время используется гистологическая классификация злокачественных опухолей мягких тканей, основанная на гистогенетическом принципе, разработанная Комитетом экспертов ВОЗ. Для определения типа саркомы должно быть гистологическое заключение, позволяющее определить гистологический тип опухоли и степень злокачественности.
- Саркома без дополнительной характеристики.
- Альвеолярная мягкотканая саркома.
- Ангиосаркома.
- Эпителиоидная саркома.
- Внескелетная хондросаркома.
- Внескелетная остеосаркома.
- Фибросаркома.
- Лейомиосаркома.
- Липосаркома.
- Злокачественная фиброзная гистиоцитома.
- Злокачественная гемангиоперицитома.
- Злокачественная шваннома.
- Злокачественная мезенхимома.
- Рабдомиосаркома.
- Синовиальная саркома.
- Светлоклеточная саркома (кроме почки).
Диагностика
Рентгенологическая картина сарком довольно характерна. Выявляемые тени обычно имеют большие размеры, чаще четкие крупнобугристые контуры. При стандартном ультразвуковом исследовании выявляются гипоэхогенные образования неправильной формы, с относительно четкими контурами, с однородной или неоднородной структурой. В них могут встречаться жидкостные исключения. Считается нехарактерным наличие клинико-рентгенологической и клинико-ультразвуковой диссоциации, т.е. размеры пальпируемых уплотнений и опухолей соответствуют размерам выявляемых теней и образований.
Киста, как и саркома, рентгенологически выглядит как тень с четкими контурами, округлой, овальной или неправильной формы, контуры ее четкие, могут быть полициклическими. При ультразвуковом исследовании обычно выявляется анэхогенное образование с четкими контурами, однако в ряде случаев киста может иметь слабогипоэхогенную однородную или несколько неоднородную структуру. Для кисты характерно наличие псевдоусиления дорсального сигнала, которое во многих случаях небольших кист или при нетипичном содержимом кисты может быть мало выражено. Характерно наличие клинико-рентгенологического соответствия при отсутствии признаков воспаления.
Для фиброаденомы типично наличие тени с четкими ровными или волнистыми контурами, без изменения окружающей ткани. Размеры тени могут варьироваться от нескольких миллиметров до нескольких сантиметров. При ультразвуковом исследовании фиброаденома имеет четкие ровные контуры, довольно однородную гипоэхогенную структуру, может присутствовать дорсальное псевдоусиление сигнала. Обычно не выявляются никакие жидкостные включения. Для фиброаденом типично отсутствие клинико-рентгенологической диссоциации.
Картина филлоидной доброкачественной опухоли аналогична таковой при фиброаденоме, отмечаются только большие размеры образования, полицикличность контуров, иногда наличие жидкостных включений. Клинические и рентгенологические размеры чаще совпадают.
Такой же вид может приобретать и цистаденопапиллома. Эта доброкачественная опухоль может иметь размеры от нескольких миллиметров в диаметре до шести и более сантиметров, в последнем случае контуры ее приобретают полицикличность, бугристость, сохраняя при этом четкость. Структура цистаденопапиллом близка к структуре фиброаденомы и филлоидной опухоли. Особенно сложны для дифференциальной диагностики гигантские несекретирующие цистаденопапилломы.
Рентгенологическая картина РМЖ в основном не требует сравнительной диагностики с саркомами молочной железы, однако в 2-10% случаев раковый узел может иметь вид округлой тени с четкими ровными или полициклическими контурами. Размеры тени могут быть как небольшими, так и достигать 5-6 см. и более в диаметре. Окружающая ткань часто изменена, присутствует конвергенция фиброзных тяжей к опухоли и, соответственно, формирование полоски просветления и перестройки архитектуры вокруг тени опухоли. При ультразвуковом исследовании раковая опухоль может выглядеть округлым образованием с четкими контурами, структура ее обычно неоднородная, жидкостные включения редки. Псевдоусиление дорсального сигнала почти не встречается, обычно он не изменен или ослаблен. В некоторых случаях, при центральном распаде ракового узла больших размеров, опухоль принимает ультразвуковой вид толстостенной кисты. Таким образом, в части случаев рентгенологически и эхографически провести дифференциальный диагноз с саркомами невозможно. Для рака характерно наличие клинико-рентгенологической диссоциации.
Профилактика
Исследователи соглашаются с тем, что хирургическое лечение является методом выбора при лечении сарком молочной железы.
Некоторые авторы считают, что адекватным объемом оперативного вмешательства может являться удаление опухоли в пределах здоровых тканей с гистологическим подтверждением отсутствия опухолевого роста в краях отсечения. Критерии радикальности основываются на понятии «анатомическое отделение», применяемое к саркомам скелетно-мышечной ткани или паренхиматозной локализации, от которых саркомы молочной железы не отличаются по клиническому поведению.
При саркомах молочной железы сокращение объема хирургического лечения до резекции опухоли в пределах здоровых тканей вместо мастэктомии не ведет к статистически существенному различию показателя общей выживаемости и частоты рецидивов. Также считается нецелесообразным иссечение клинически не определяемых подмышечных лимфатических узлов. Подмышечная лимфаденэктомия показана лишь в тех случаях, когда при пальпации выявляются увеличенные лимфатические узлы, либо когда это необходимо по техническим соображениям для радикального удаления первичной опухоли, если ампутация не обеспечивает достаточной дистанции до линии резекции, и, безусловно, при морфологически верифицированном метастатическом поражении регионарного лимфатического аппарата.
Роль лучевого, химиотерапевтического и гормонального лечения в настоящее время окончательно не выявлена.
Некоторые авторы предлагают проведение послеоперационного облучения в дозе 50 Гр. на всю молочную железу и, по крайней мере, 60 Гр. на ложе опухоли при органосохранных операциях. Другие исследователи не поддерживают использование адъювантной лучевой терапии и рекомендуют применять этот метод в качестве варианта лечения, позволяющего уменьшить риск развития местного рецидива при небольшом расстоянии между краем опухоли и линией резекции, т.е., при сомнении в радикализме операции, отрицая целесообразность лучевой терапии для пациентов с адекватно резецированной опухолью.
Химиотерапия как самостоятельный метод малоэффективна. Она применяется при метастатических формах сарком как метод паллиативного лечения. Как метод адъювантного лечения химиотерапия может использоваться в качестве воздействия на инфраклинические микроскопические метастазы опухоли. Золотым стандартом химиотерапии является использование схем, содержащих препараты антрациклинового ряда в сочетании с цисплатином. Наиболее распространены следующие схемы полихимиотерапии: CYVADIK (циклофосфан + винкристин + адриамицин + дакарбазин), АР (адриамицин + цисплатин), PC (цисплатин + циклофосфан).
В настоящее время при лечении опухолей этого вида не применяются антагонисты эстрогенов и другие гормональные вмешательства, так как в саркомах молочной железы не обнаруживаются гормональные рецепторы.
Онлайн консультация врача
ольга:21.09.2017Здравствуйте, Тарон Альбертович! Скажите, применяется ли у вас методика регионарной внутриартериальной химиотерапии при раке простаты? Заранее спасибо
med36.com
Саркома молочных желез
Лечение саркомы молочных желез может проводиться различными способами. Часто прибегают к помощи хирургического вмешательства. Причем оно может быть двух видов. Первый вариант представляет собой частичную мастэктомию. Для этого способа характерно удаление исключительно пораженного участка, то бишь самой опухоли. Объемность операции полностью зависит от размеров самого новообразования. Другой вариант получил название мастэктомия. Для него характерно полное удаление молочной железы вместе с опухолью. Иногда устраняется часть мышечной ткани и лимфоузлы. При таком виде хирургического вмешательства может параллельно проводится и пластическая коррекция.
Широкое распространение получила и лучевая терапия. Она применима в случае частичной мастэктомии. Процедура позволяет избежать возможного рецидива. Лучевая терапия применяется только лишь в том случае, если опухоль не превышает 5 см. Используется также и радиотерапия. Она может быть двух видов. Первый вариант представлен воздействием на опухоль радиации извне. Второй способ это брахитерапия. Для него характерно введение капсулы непосредственно в ткани с опухолью.
Естественно, нельзя обойтись и без химиотерапии. Она подразумевает ввод определенных лекарств, которые способны убить клетки рака. Ввод препарата осуществляется через вену или перорально. Химиотерапия обычно проводится в несколько этапов. Длительность лечения составляет несколько месяцев.
Не обойтись и без гормональной терапии. Такой метод лечения весьма распространенный. Применять его можно исключительно в совокупности другими способами. Гормоны позволят снизить риск развития рецидива. Главной целью гормонотерапии является снижение уровня гормона эстрогена.

Лекарственное лечение
Лекарственное лечение заключается в гормонотерапии. Это способ устранения проблемы может включать в себя несколько типов. Так, есть адъювантный (профилактический) способ. Его основная цель заключается в значительном снижении риска повторения опухоли, то бишь рецидива. На начальной стадии терапия гормонами может быть назначена после хирургического вмешательства, а также проведения лучевой терапии и химиотерапии.
Неоадъювантный способ. Его применяют только лишь в том случае, если опухоль имела огромные размеры. Более того, вовлекала в себя и лимфатические узлы. Применяют также и лечебный тип. Он широко применяется при очагах рака. Его действие направлено на уменьшение или же полное устранение пораженного участка. Этот метод применяется в том случае, если человека нельзя оперировать.
Основными отличиями между всеми способами лечения являются непосредственно цели каждой из методик. В целом, все они направлены на скорейшее выздоровление пациента. Каждая методика имеет свои плюсы и минусы. Выбор того или иного способа зависит от множества факторов. Так, учитывается не только гормональный статус новообразования, а также менопаузальный статус самой пациентки.
Что касается определенных медикаментов, то их можно определить после получения результатов по гормональному статусу пациентки. Особую роль здесь играет уровень эстрогена, прогестина. Чаще всего предпочтение отдается эстрогеновым рецепторам. В основном применяются те, которые способны активно блокировать эстрагеновые рецепторы. Для этих целей применяется средство Тамоксифен.
Распространенными препараты являются те, цель которых – угнетение выработки эстрогена у пациенток, находящихся в постменопаузе. К числу таких препаратов относят Фемару, Аримидекс, Аромазин. Препараты, разрушающие эстрогеновые рецепторы - Фаслодекс.
Тамоксифен это главный препарат, применяемый в гормонотерапии. Чаще всего его назначают пациенткам, находящимся в пременопаузе. Особенно, если была диагностировано ранняя стадия рака. Возможно применение в период после проведенной операции, а также курса лучевой и химиотерапии.
Химиотерапия
Химиотерапия может быть назначена как в период после операции, так и до ее проведения. Основной целью этого метода является уменьшение самой опухоли. Это способ позволит сделать удаление более удобным и сохранить молочную железу.
Если химиотерапия используется после проведения операции, то ее основной целью является недопущение метастазирования, а также подавления разрастания опухолевых клеток в дальнейшем. Во время проведения химиотерапии применяются исключительно международные протоколы. Естественно, они были утверждены известными онкологическими сообществами. В данном случае имеются в виду ASCO, NCCN, ESMO.
Как самостоятельный метод, химиотерапия практически не дает никаких результатов. Ее всегда нужно использовать в комплексе с другими методиками устранения опухолей. Что касается адъювантного лечения, то этот способ применяется только лишь в качестве воздействия на инфраклинические микроскопические метастазы опухоли.
В химиотерапии широко применяются схемы, в составе которых находятся препараты антрациклинового ряда. Важно чтобы они сочетались вместе с цисплатином. Самыми главными из них являются CYVADIK (Циклофосфан + Винкристин + Адриамицин + Дакарбазин), АР (Адриамицин + Цисплатин), PC (Цисплатин + Циклофосфан).
Оперативное лечение
Оперативное лечение саркомы молочных желез предполагает два основных подхода. Именно по ним определяется дальнейший способ пластического исправления внешнего вида молочных желез. Одним из самых главным методов является лампэктомия. Для нее характерно частичное удаление молочной железы, а именно пораженного участка. Второй метод это мастэктомия. Этот способ подразумевает полное удаление молочной железы с возможным пластическим исправлением. Мастэктомия проводится в тех случаях, когда пациентка является обладательницей небольшой груди, а опухоль при этом вросла в кожные покровы или же грудную стенку. Применяется способ и тогда, когда опухоль располагается на большой груди и занимает значительную ее часть. Хирургическое лечение является главным способом устранения патологического новообразования. Адекватной методикой является удаление опухоли в пределах здоровой ткани. Важно чтобы в окружающих тканях не было опухолевого роста. Сокращение объема хирургического лечения при наличии опухоли никаким образом не влияет на показатель выживаемости или частоту рецидивов.
Для подмышечной лимфаденэктомии характерные свои показания. Так, применяется она исключительно при увеличенных лимфатических узлах. Иногда ее целесообразно применять при радикальном удалении первичной опухоли. Особенно если ампутация не гарантирует достаточной дистанции до линии резекции. То же самое требование выдвигается и при метастатическом поражении, когда в процесс вовлекается лимфатический аппарат.
ilive.com.ua