Регионарные лимфатические узлы молочной железы
Что такое регионарные лимфоузлы?
Наверное, никто не станет спорить, что в человеческом организме самыми главными являются две взаимосвязанные системы – кровеносная и лимфатическая. С кровеносной системой все относительно понятно: она осуществляет транспорт кислорода и углекислого газа, питательных веществ и продуктов метаболизма, выводимых через почки, кожу, лёгкие и др. органы, а также теплорегуляцию у теплокровных. Таким образом, переоценить ее значение в жизнедеятельности организма невозможно, но не менее важна и лимфатическая система. Лимфа – жидкий компонент крови, и эта система предназначена для оттока лимфы, поддержания гомеостаза, пополнения лимфоцитов крови и участия в гуморальном и клеточном иммунитете. Состоит лимфатическая система из сосудов и лимфоузлов, которые группируются в регионарные лимфоузлы.
Лимфатическая система
Вся совокупность структур данной системы представлена разветвленной сетью сосудов (капилляры, стволы, протоки), на которых находятся многочисленные уплотнения – региональные, или регионарные узлы. Как система циркуляции жидкости в организме, лимфатическая система отвечает за забор воды, нерастворимых частиц, коллоидных и взвешенных растворов из тканей. В регионарных лимфоузлах скопления лимфоцитов уничтожают вредные вещества, выполняя иммунную (защитную) функцию.
Лимфоузлы в системе
Лимфатические узлы - это анатомические образования розового цвета, мягкие и упругие при прощупывании. Обычно почковидной формы, длиною от 0,5 до 50 миллиметров. Лимфатические узлы располагаются по одному или группами и находятся в важных анатомических частях тела. Для них характерна индивидуальная дифференциация, а с возрастом соседние узлы могут сливаться. Узлы, которые находятся первыми на пути сосудов лимфатической системы, несущих лимфу из определенного отдела или органа (региона), называются региональными, или регионарными лимфоузлами.
Лимфатические узлы человека
Количество таких «фильтров» в организме индивидуально, но в среднем их от 400 до 1000. Понять, где находятся регионарные лимфоузлы, поможет нижеследующая схема.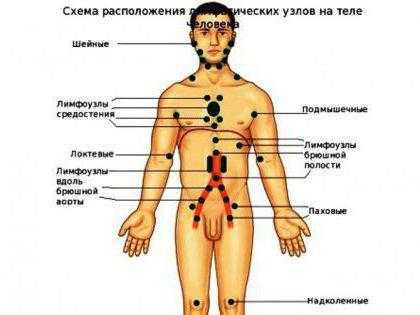
Лимфатические узлы на протяжении жизни человека перестраиваются, меняют свою форму и структуру. С возрастом их количество уменьшается в 1,5-2 раза, они могут сливаться или замещаться соединительной или жировой тканью. Узлы становятся непроходимыми для лимфы и атрофируются. Соответственно, снижается уровень иммунного ответа организма и общая сопротивляемость инфекциям.
Функции лимфоузлов
Кроме фильтрации, этот компонент лимфатической системы выполняет следующие функции:
- непосредственное формирование иммунных реакций (выработка Т-лимфоцитов и фагоцитов);
- поддержание водного гомеостаза организма;
- дренаж межклеточной жидкости;
- участие в важных обменах белков, жиров, углеводов.
Виды регионарных лимфоузлов
Группы лимфоузлов расположены так, чтобы преградить путь инфекции. Выделяют следующие группы регионарных лимфоузлов:
- медиастинальные (внутригрудные);
- бронхопульмонологические;
- локтевые и подколенные;
- селезеночные;
- параортальные;
- брызжейковые.
- подвздошные;
- паховые и бедренные.
Увеличение регионарных лимфоузлов свидетельствует о неблагополучии в той зоне «обслуживания» узла, что является одним из показателей при диагностике заболеваний.
Строение лимфоузла
Анатомически эта структура имеет дольчатое строение. Каждый узел покрыт соединительнотканной капсулой. Мозговое (наружное) и корковое (внутреннее) вещество разделено трабекулами, или перекладинами.
Мозговое вещество содержит фолликулы, в которых В-лимфоциты проходят антигензависимое дозревание и дифференцировку. В корковом веществе содержатся преимущественно Т-лимфоциты, которые тут тоже дозревают и дифференцируются. В лимфатических узлах формируется иммунный ответ организма на чужеродные антигены, которые лимфа приносит в синусоидные протоки. Поверхность протоков покрыта клетками-макрофагами, задача которых – уничтожение чужеродных объектов.
В местах входа лимфатического сосуда имеется вдавление – ворота. По синусам капсулы – специальным щелям между капсулой и перекладинами – лимфа поступает в капсулы коркового и мозгового вещества, собирается в воротном синусе и попадает в выводящий сосуд. При прохождении через структуры узла осуществляется фильтрация лимфы.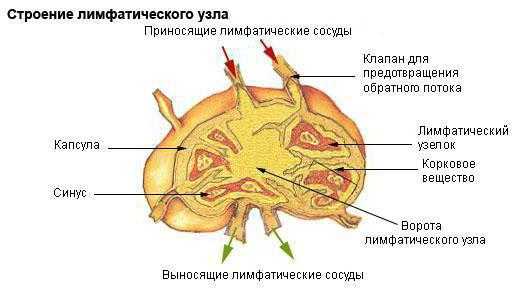
Типы лимфатических узлов
Условно выделяют три типа данных образований:
- Быстрого реагирования, в которых площадь коркового вещества меньше, чем мозгового. Наполняются очень быстро.
- Компактного строения или медленного реагирования – коркового вещества больше, чем мозгового.
- Промежуточные – оба вещества (корковое и мозговое) представлены в одинаковом количестве.
От индивидуального преобладания того или иного типа регионарных лимфоузлов у человека во многом зависит эффективность лечения онкологических заболеваний.
 Нарушения структуры
Нарушения структуры
В здоровом организме лимфоузлы не болезненны и почти не прощупываются. Если регионарные лимфоузлы увеличены, это свидетельствует о неблагополучном состоянии того региона, к которому относится данная структура. Увеличение размеров и болезненность в области узла может говорить о наличии вирусных инфекций (герпес, корь, краснуха) или о нарушениях соединительных тканей (артрит, ревматизм). Глубинные поражения регионарных лимфоузлов наблюдаются при лимфедеме, лифангиоме, лимфосаркомах, лимфаденитах, туберкулезе, ВИЧ и на поздних стадиях онкологического поражения различных органов. При первых признаках, вызывающих беспокойство, следует обратиться к врачу. Для диагностики состояния наиболее точным исследованием сегодня является УЗИ регионарных лимфоузлов.
Когда стоит обратиться к врачу
Увеличение узла – повод обратиться к врачу (иммунологу, инфекционисту, онкологу). Но не стоит паниковать – чаще такое состояние связано с инфекционным поражением, гораздо реже с онкологией.
- При гнойных воспалениях в тканях микробы из ран попадают в лимфоузлы, вызывая лимфаденит – острый воспалительный процесс. Если не вскрыть гнойный узел, может развиться флегмона – тяжелое осложнение и разрыв лимфатического узла.
- Различные формы туберкулеза всегда вызывают увеличение лимфоузлов, чаще всего в районе шеи (так называемая «золотуха»).
- Узлы могут увеличиться при заражении бартонеллой и вызвать болезнь кошачьей царапины. Переносчиками микроба являются кошки. Увеличение узлов и незаживающие раны должны насторожить родителей.
- Довольно часто лимфоузлы увеличиваются при ОРВИ в результате борьбы организма со вторгшимся вирусом. По выздоровлении и узлы приходят в норму.
- В паховой зоне увеличение узлов зачастую связано с венерическими заболеваниями (сифилисом).
Кроме направления на УЗИ, врач может направить пациента на общий анализ крови, иммунограмму, анализ на ВИЧ и пункцию регионарного лимфатического узла зоны поражения.
Что покажет УЗИ
Своевременное и качественное обследование во многом определяет успешность лечения и может сохранить не только здоровье, но и жизнь пациента. Исследование покажет изменения структуры ткани узла, нарушения кровоснабжения, локализацию поражения, эхо-плотность ткани. При исследовании учитываются и сопутствующие признаки: озноб, ломота в теле, бессонница, потеря аппетита, головные боли. Достоверность результатов УЗИ-обследования довольно высокая. Погрешности в интерпретации могут быть обусловлены наличием абсцесса или кисты в месте исследования. В таком случае назначают дополнительное обследование: томографию или биопсию. Ультразвуковое исследование лимфоузлов не имеет противопоказаний, не облучает и не вредит здоровью.
Регионарные лимфоузлы молочной железы
Лимфатическую систему молочной железы представляют отделы внутри органа и вне его. Внутренняя система представлена жировой клетчаткой, капиллярами и паренхимой собственно молочной железы. Регионарными лимфоузлами молочной железы являются подмышечные, подключичные и парастернальные лимфоузлы. Увеличение подмышечных узлов и отсутствие их болезненности - более тревожный признак, чем наличие отека и болезненной пальпации. Безболезненные увеличенные узлы свидетельствуют о начале метастазирования злокачественных опухолей.
Регионарные лимфоузлы щитовидной железы
К региональным узлам щитовидки относят узлы в области шеи и те, что находятся за грудиной. Воспалительный процесс начинается с увеличения узла, отека и болезненной пальпации. В данном случае риск распространения инфекции или метастаз онкологии опасен близостью к головному мозгу.
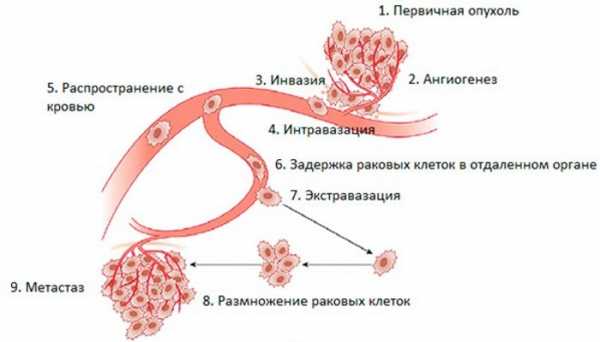
Распространение онкологических новообразований
Раковые клетки распространяются в организме следующими путями:
- гематогенный путь (по кровеносным сосудам);
- лимфогенный путь (по лимфатическим сосудам, через лимфоузлы);
- смешанный путь.
Лимфатические узлы шеи – главный барьер для инфекций и опухолей органов головы; узлы подмышечной впадины защищают молочные железы, руки, лопатки. Воспаление паховых узлов может говорить о воспалении яичников, сифилисе, колите и кольпите, аппендиците и артрите. При воспалениях в ротовой полости и онкологии губ, челюстей или языка увеличиваются подчелюстные лимфоузлы. Онкологические новообразования в брюшной полости дают метастазы в лимфоузлы грудинно-ключично-сосцевидной мышцы.
Онкологические заболевания и лимфа
Именно по увеличению регионарных лимфатических сосудов можно судить о начальных этапах злокачественных образований. В мире онкология по уровню смертности сегодня на втором месте после сердечно-сосудистых патологий. Всемирная организация здравоохранения прогнозирует увеличение в 2 раза смертности от злокачественных патологий в ближайшие двадцать лет. Приведем несколько фактов, которые говорят сами за себя.
Порядка 25 % всех случаев онкологии обусловлено гепатитами и вирусом папилломы человека.
Третья часть случаев смерти от онкологических заболеваний связана с пищевыми источниками риска. Это ожирение, низкий показатель овощей и фруктов в рационе, отсутствие физической нагрузки, употребления алкоголя и курение табака.
Среди онкологических патологий лидирует рак легких, за ним идут рак печени, толстой и прямой кишки, желудка и молочной железы.
Наибольшие показатели мужской смертности в центральной и Восточной Европе, а женщины чаще умирают от рака в Восточной Африке.
По данным ВОЗ, ежегодно в мире более 200 тысяч детей заболевает онкологическими болезнями.
Здоровье – это бесценный дар, который невозможно купить или занять. Каждый человек, желающий вести активный образ жизни и занимать определенную социальную позицию, обязан заботиться о своем здоровье. Сегодня быть здоровым – это модно, это значит быть в тренде. Здоровое питание, посильные физические упражнения, отказ от вредных привычек – все это поможет не заболеть и поддержать свой организм. Однако при первых признаках и симптомах со стороны лимфатической системы необходимо обращаться к врачу. Своевременное обращение, качественное обследование и верная диагностика – залог успешного лечения, возвращения хорошего самочувствия и продления жизни.
fb.ru
молочная железа
Исследование, проведенное среди пациенток в постменопаузе, оперированных по поводу рака молочной железы и получивших ЗГТ показало, что смертность у них составила около 30,2% против 51,5% не принимавших её. При этом, у пациенток, использовавших ЗГТ, было выявлено большее число рецептор-положительных случаев рака, что является дополнительным фактором лучшего прогноза.
2. Парлодел – при гиперпролактинемии назначают 1,25 – 2,5 мг в день в течение 3 – 6 месяцев. При нормальном содержании пролактина и выраженной мастодинии препарат назначают с 10 по 25 день менструального цикла в течение не менее 4 месяцев.
3. Даназол – ингибитор гипофизарных гонадотропных гормонов, прежде всего ЛГ и ФСГ. Применяется по 200 – 300 мг \ сут в непрерывном режиме первый месяц приема, затем доза снижается до 100 мг/сут в течение 2 месяцев, затем по 100 мг с 14-го по 18-й день менструального цикла в течение 2 месяцев. Особенно эффективен при сочетании эндометриоза и мастопатии.
4. В последние годы появились публикации о применении антиэстрогенов (тамоксифена) для профилактики рака молочной железы у женщин в группах повышенного риска. Однако не следует забывать о тех осложнениях, которые могут возникнуть у женщин при длительном применении тамоксифена: тромбофлебит, поллиноз, рак эндометрия, катаракта. В настоящее время разработаны «чистые» антиэстрогены, обладающие выраженной антиэстрогенной активностью, но не дающие побочных эффектов, однако опыта в нашей стране по их применению пока ещё нет. Рекомендуемая доза: 10 – 20 мг /сут в непрерывном режиме длительностью 3-6 месяцев
5. Возможно применение андрогенов, но оно целесообразно для лечения женщин с климактерическим синдромом, когда речь идет не о нормализации функции яичников, а о подавлении их эстрогенной активности. С этой целью назначают метиландростендиол по 15 мг в день в течение двух месяцев (не менее).
6. Низкодозированные и микродозированные оральные контрацептивы (Регулон, Новинет Фемоден, Линдинет, Логест) оказывают протективное воздействие на молочные железы: прием препаратов в течение года снижает рск развития ФКБ на 50-75%, а РМЖ на 50%..
Гормональные средства для местного применения
Единственным препаратом для местного применения, не вызывающим общих гормональных сдвигов, является Прожестажель: натуральный прогестерон в виде геля для аппликаций на область молочных желез (100 грамм геля содержат 1 грамм прогестерона). Наносится на поверхность молочных желез одна доза аппликации – 2,5 грамм – два раза в день. Лечение начинается при появлении болей в молочных железах между 10-15 днем менструального цикла и заканчивается на 25-28 дне. Курс лечения 3-4 месяца.
.
Доброкачественные опухоли молочных желез
Аденома молочной железы. Опухоль представленная пролиферирующим железистым компонентом, ограниченная выраженной капсулой. Эластической консистенции, поверхность гладкая, не спаяна с окружающими тканями и кожей. Регионарные лимфоузлы не увеличены. Встречается редко, возможно выявление во время беременности.
Аденома соска – «цветущий папилломатоз соска». В протоках соска и околососковой области выявляются сосочковые пролифераты цилиндрического и миоэпителия. Некоторые участки опухоли напоминают склерозирующий аденоз. Характерны серозные или серозно-кровянистые выделения из соска, которые может изъязвляться и покрываться корочкой. Пальпаторно в толще соска определяется мягко-эластический узел. Окружающие ткани, кожа, регионарные лимфоузлы не вовлекаются в процесс.
Внутрипротоковая папиллома (болезнь Минца). Характеризуется спонтанными, незначительными серозно-геморрагическими, геморрагическими выделениями из соска. Пальпаторно папилломы определяются вблизи ареолы. При надавливании на околососковый кружок из соска выделяется капля кровянистой жидкости.
Фиброаденома. Опухоль, имеющая соединительно-тканный и эпителиальный компонент. Имеет четкие контуры, гладкую поверхность, плотную консистенцию, не связана с окружающими тканями, кожей, свободно смещается в ткани молочной железы. Регионарные лимфоузлы не изменены.
Филлоидная (листовидная опухоль). Четко очерченная, не связанная с окружающими тканями, кожей, достигающая больших размеров опухоль. Имеет бугристую поверхность, склонна к быстрому росту, способна к озлокачествлению (принимает строение саркомы).
Рак молочной железы
Классификация рака молочной железы по стадиям
1 - опухоль небольших размеров до 2 см в диаметре располагается в толще молочной железы, не переходит на окружающую клетчатку и покровы и без гистологически верифицированного поражения регионарной лимфосистемы
2а - Диаметр опухоли не > 5 см, переходящие с ткани молочной железы на клетчатку, присутствует спаянность с кожей: симптом морщинистости, без метастазов
2б - Диаметр опухоли не > 5 см, переходящие с ткани мешочной железы на клетчатку, присутствует спаянность с кожей: симптом морщинистости, с поражением одиночных подмышечных лимфатических узлов
3а - Размер > 5 см в диаметре. Спаянность прорастание и изъязвление кожных покровов. Проникновение новообразования в подлежащие фасциально-мышечные слои, но без регионарных метастазов
3б - Опухоли любого размера с множественными подмышечными или подключичными и подлопаточными метастазами
3в - Опухоли любого размера с метастазами в надключичные лимфоузлы или выявленными парастернальньми метастазами
4 - Распространенное поражение молочной железы с диссеминацией по коже или обширными изъязвлениями. Размер опухолевого узла{ов) любой, узлы плотно фиксированы к грудной клетке, с метастазами в регионарные лимфатические узлы или без них. Опухоли молочной железы с отдаленными метастазами
Классификация рака молочной железы по TNM
T1 - Опухоль менее 2 см без поражения кожи, соска (кроме болезни Педжета) и фиксации к грудной стенке
Т2 - Опухоль 2-5 см с ограниченным втяжением, морщинистостью кожи, ретракцией соска при субарсолярном расположении опухоли, болезнь Педжета, распространяюшаяся за пределы соска
ТЗ - Опухоль 5-10 см или поражения кожи в той или иной форме или фиксации к грудной мышце
Т4 - Опухоль более 10 см или поражения кожи и той или иной форме, превосходящее размеры опухоли, но в пределах молочной железы, или фиксации молочной железы к грудной стенке
Регионарные лимфатические узлы
N0 - Регионарные лимфатические узлы не прощупываются
N1 - Прощупываются плотные, смещенные лимфатические узлы
N2 - Подмышечные лимфатические узлы больших размером, спаянные, органично подвижные
Отдаленные метастазы
М0 - Односторонние надключичные или подключичные лимфатические узлы или отек рук
M1 - Отдаленные метастазы отсутствуют
Наличие отдаленных метастазов - поражение кожи за пределами молочной железы, метастазы в противоположной подмышечной впадине, метастазы в другой молочной железе, метастазы ь прочих органах
Классификация (ВОЗ, 1981)
Преинвазивный (внутрипротоковый и дольковый).
Инвазивный (протоковый, дольковый, слизистый, медуллярный, тубулярный, аденоидно-кистозный, секретирующий, апокринный, мета пластический).
Болезнь Педжета (рак соска молочной железы).
По гистологическому строению выделяют:
Внутрипротоковую и внутридольковую неинфильтрирующую карциному молочной железы, так называемый рак in situ;
Инфильтрирующую карциному;
Особые гистологические варианты карцином:
медуллярную;
папиллярную;
решетчатую;
слизистую;
плоскоклеточную;
болезнь Педжета.
Симптомы рака груди (молочной железы)
Клинические формы рака груди (молочной железы) отличаются большим разнообразием. Различают узловатые (наиболее часто встречающиеся), диффузные формы рака и рак Педжета. При узловатой форме опухоль может быть шаровидной, звездчатой или смешанной. Опухолевый узел плотной консистенции, обычно безболезненный, смещается только с тканью молочной железы. Часто уже в ранних стадиях над ним определяется симптом морщинистости кожи, симптом площадки или симптом втяжения. О значительном местном распространении процесса свидетельствуют отек кожи (симптом «апельсиновой корки»), прорастание кожи, изъязвление, внутрикожные диссеминаты, втяжение соска. Узловатые ограниченно растущие формы рака отличаются более медленным течением и меньшей интенсивностью метастазирования, чем диффузные.
Клинические признаки ранних форм узлового Рака Молочной Железы:
Наличие опухолевого узла в молочной железе.
Плотная консистенция опухоли.
Ограничение подвижности опухоли в ткани молочной железы.
Наличие кожных симптомов (симптом «площадки»)
Безболезненность опухоли.
Наличие одного или группы округлых узлов в подмышечной впадине на стороне поражения.
Клинические признаки поздних форм узлового РМЖ:
Очевидная деформация кожи молочной железы в области локализации опухоли.
Синдром «умбиликации»
Симптом « лимонной корки» в области опухолевого поражения молочной железы
Прорастание, изъязвление кожи опухолью
Утолщение соска и складки ареолы (Симптом Краузе)
Деформация, втяжение соска
Размеры опухоли более 5 см в диаметре
Метастаза в подмышечной впадине, над ключицей.
Характерные клинические признаки рака груди (молочной железы):
опухоль, как правило, односторонняя;
размеры опухоли от нескольких миллиметров до 10 см и более;
границы опухоли нечеткие, поверхность неровная, бугристая, консистенция - в зависимости от гистотипа;
характерная локализация - верхне-наружный квадрант;
асимметрия молочных желез;
изменения кожных покровов в виде, «площадки», «лимонной корочки»;
при раке Педжета - экземо-, псориазоподобные изменения ареолы и соска;
втяжение соска;
кровянистые выделения из соска;
пальпация подмышечных, под- и надключичных лимфатических узлов.
Метастазирование рака груди (молочной железы) происходит в первую очередь лимфогенным путем.
Регионарными лимфатическими узлами являются:
Подмышечные (на стороне поражения) и интерпекторальные (лимфатические узлы Ротгера); располагаются вдоль аксиллярнои вены и ее притоков и подразделяются на следующие уровни:
Уровень 1 (нижние подмышечные) - лимфатические узлы, расположенные латерально по отношению к боковой границе малой грудной мышцы;
Уровень 2 (средние подмышечные) - лимфатические узлы, расположенные между медиальным и латеральным краем малой грудной мышцы, и интерпекторатьные (лимфатические узлы Ротгера);
Уровень 3 (апикальные подмышечные) - лимфатические узлы, расположенные медиально по отношению к медиальному краю малой грудной мышцы, включая подключичные и апикальные.
Внутренние лимфатические узлы молочной железы (на стороне поражения) располагаются в эндоторакальной фасции в межреберных пространствах вдоль края грудины. Любые другие лимфатические узлы, пораженные метастазами, включая надключичные, шейные или контралатеральные внутренние лимфатические узлы молочной железы, обозначаются как отдаленные метастазы - Ml.
К моменту установления диагноза регионарные метастазы обнаруживаются у 50% больных.
Лечение рака молочной железы
Основные лечебные воздействия, используемые при раке молочной железы (груди), подразделяются на местно-регнонарные (хирургическое вмешательство, лучевая терапия) и системные (химиотерапия, гормонотерапия).
Выбор метода лечения зависит в основном от стадии заболевания.
В I и Па стадиях показано хирургическое лечение без применения дополнительных методов терапии.
Объем хирургического лечения рака молочной железы:
Радикальная мастэктомия по Холстелу-Майеру
Расширенная радикальная мастэктомия
Операция Поэти - радикальная мастэктомия с сохранением большой грудной мышцы
Мастэктомия с удалением подмышечных лимфатических узлов
Мастэктомия
Радикальная резекция молочной железы в сочетании с парастернальной лимфоаденоэктомией (в эндоскопическом варианте).
При раке молочной железы в стадии III, IIIа и IIIб показано комбинированное лечение - радикальная мастэктомия с предоперационной лучевой или химиотерапией.
При проведении лучевой терапии облучаются молочная железа и зоны регионарного метастазирования.
При проведении химиотерапии рекомендовано применять схемы:
CMF (Циклофосфамид, Метотрексат, 5-Фторурацил);
АС (Доксорубипин, Циклофосфамид);
РАС (5-Фторурацил, Доксорубипин, Циклофосфамид);
ICE (Ифосфамид, Карбоплатин, Этопозид);
Паклитаксел.
При раке молочной железы в стадии IIIв применяется комплексное лечение: предоперационная лучевая терапия, радикальная мастэктомия и гормональная терапия.
Принцип гормонального воздействия состоит в том, чтобы воздействуя на гормональные рецепторы, затормозить развитие опухолевых клеток или вызвать их регрессию. Гормональная терапия может проводиться следующими методами:
оперативное удаление источника гормонов (овариоэктомия, адреналэктомия, гипофизэктомия) или подавление функции органа посредством лучевого воздействия;
введение гормонов для подавления функции эндокринной железы (эстрогенов, андрогенов, кортикостероидов);
введение антагонистов гормонов, конкурирующих на клеточном уровне (антиэстрогены - тамоксифен; бромокриптин).
При IV стадии рака молочной железы (груди), особенно при наличии множественных отдаленных метастазов, лечение включает гормоно- и химиотерапию.
В последние годы во всем мире в лечении рока молочной железы стали преобладать тенденции к проведению органосохраняющих операций.
Доказанным считается то, что дм проведения органосохраняющего лечения подходят больные со стадией процесса T1-2, N0-1.
Объем операции должен соответствовать приемам абластики, т. е. достаточным для удаления всей опухоли с прилежащими тканями. Практика в отношении регионарных лимфоузлов остается противоречивой. Проведенная в послеоперационном периоде адъювантная полихимиотерапия позволяет увеличить шансы на безрецидивное течение.
Профилактика
Возможности первичной профилактики ФКБ и РМЖ ограничены в связи с тем, что эти заболевания имеют многофакторную, не до конца изученную этиологию: наследственность, факторы внешней среды, социальные проблемы и проч. Первичная профилактика (ограничение воздействия на организм канцерогенов, нормализация условий труда, питания, отдыха) требует восстановления и сохранения экологических, экономических и социальных условий и имеет государственные масштабы. Вторичная профилактика заключается в выявлении и лечении различных нарушений репродуктивной, эндокринной систем, функции печени, щитовидной железы.
Самообследование молочных желез
Грудь следует обследовать
с 20 лет
регулярно
не реже чем раз в месяц
При наличии менструальных циклов самообследование груди проводят в первые 10 дней после завершения менструации.
На фоне приема гормональных препаратов самообследование груди проводят в первые 10 дней после начала приема препарата.
Самообследование груди целесообразно проводить после душа или принятия ванны.
Схема проведения обследования молочных желез:
Встаньте перед зеркалом так, чтобы можно было удобно разглядеть всю верхнюю часть тела.
þ Сначала рассмотреть грудь с опущенными вниз руками. Затем положить руки на бедра, а затем завести их за голову.
þ После стоя или сидя потрогать левой рукой правую грудь, прощупать каждый участок от края груди до соска. При этом давление, с которым воздействуется на ткань груди, не должно вызывать у болевых ощущений. Затем аналогичным образом пропальпировать правой рукой левую грудь.
þ Пропальпировать область подмышечной впадины.
þ Затем сжать каждый сосок между большим и указательным пальцами. Если при этом из него начнет выделяться жидкость, обратить внимание на её цвет и консистенцию, немедленно обратиться к гинекологу.
þ Обследование груди и подмышечной впадины затем повторно провести в лежачем положении, сначала положив руку со стороны обследуемой груди вдоль тела, а затем подняв ее над головой.
При осмотре и пальпации груди настораживают следующие изменения:
изменения формы и размера груди
втягивание кожи или сосков
огрубление кожи в области груди и сосков
появление узелков или уплотнений на груди, даже если они не причиняют боли
выделение жидкости из соска
прощупывание (лимфатических) узлов в области груди и подмышечной впадины
покраснение или воспалительные изменения груди
Симптом Прибрама: при потягивании за сосок опухоль смещается за ним.
Симптом Кенига: при надавливании на молочную железу ладонью плашмя опухоль не исчезает.
Симптом Пайра: при захватывании молочной железы двумя пальцами по обе стороны не формируются вертикальные складки на коже, но образуются поперечные.
studfiles.net
Морфологическая диагностика рака молочной железы — размеры опухоли, метастазы, лимфатические узлы
23 Ноября в 15:16 394
Давно установлена взаимосвязь между размером опухоли, наличием метастазов и прогнозом заболевания.C.L. Carter и соавторы исследовали 24740 случаев рака молочной железы (РМЖ).
Результаты этих исследований еще раз подтвердили наличие достоверной корреляционной зависимости между выживаемостью, размером опухоли и наличием метастаза в лимфатических узлах.РМЖ без метастазов в лимфатических узлах размером меньше 1 см в диаметре протекает клинически благоприятно и больным не требуется химиотерапия, а опухоли более 3 см в диаметре, как правило, агрессивнее и пациенты должны получать химиотерапию.
Однако решение вопроса о необходимости адъювантной химиотерапии у больных с опухолями от 1 до 3 см в диаметре зависит от целого ряда других прогностических факторов, которые в этой книге рассмотрены в других разделах.Таблица 7. 5-летняя выживаемость больных раком молочной железы в зависимости от размера опухоли и статуса лимфатических узлов (Nemoto Н. et al., 1980)
| Размер опухоли, см | Без метастазов в лимфоузлах, % | Метастазы в 1-3 лимфоузлах, % | Метастазы в >4 лимфоузлах, % |
| 0,1-0,5 | 99 | 95 | 59 |
| 0,6-1,0 | 98 | 94 | 54 |
| 1,1-2,0 | 86 | 87 | 67 |
| 2,1-3,0 | 92 | 83 | 63 |
| 3,1-4,0 | 86 | 79 | 57 |
| 4.0-5,0 | 85 | 70 | 53 |
| >5,0 | 82 | 73 | 46 |
Таблица 8. Частота выявления метастазов в лимфатических узлах в зависимости от размера РМЖ ( Silverstein F.E. et al., 1994)
| Размер опухоли, мм | Количество пациенток | Наличие метастазов в лимфоузлах, % |
| Tis | 189 | 0 |
| Т1а (51) | 92 | 60 |
Таблица 9. Взаимосвязь между размером РМЖ и безрецидивной выживаемостью больных (результат исследования 767 пациенток с РМЖ без метастазов в лимфатических узлах (Rosen P.P. et al., 1993)
| Размер опухоли | 10-летняя выживаемость, % | 20-летняя выживаемость, % |
| Инвазивный дольковый и протоковый рак 3 см | 73 | 68 |
Таблица 10. 5-летняя выживаемость больных РМЖ в зависимости от количества метастатических подмышечных лимфатических узлов по материалу исследования 505 пациенток (Osborne С.К., 1990)
| Количество метастатических лимфатических узлов | 5-летняя выживаемость |
| 0 | 82,8 |
| 1 | 80,1 |
| 2 | 64,6 |
| 3 | 70,0 |
| 4 | 47,1 |
| 5-6 | 54,1 |
| 7-12 | 50,0 |
Так, по данным Cote и соавторов микрометастазы в костном мозге пациенток с РМЖ без метастазов в аксиллярных лимфатических узлах выявляли в 27 и 40% случаев рака молочной железы с позитивными аксиллярными лимфатическими узлами, а по данным Di и соавторов в 30 и 58% случаев соответственно. Cote и соавторы в своих исследованиях применяли цитокератин АЕ1 и С26/Т16-поверхностный гликопротеин.
Авторы установили корреляцию между выявлением микрометастазов и размером первичной опухоли, статусом лимфатических узлов, гистологической дифференцировкой опухоли. Тем не менее не отмечена взаимосвязь между наличием рецепторов эстрогена и прогестерона, менопаузой и наличием локального рецидива. В последнее время широко применяют метод выявления опухолевых клеток с помощью клеточных сортеров FACSscan, а также иммуномагнитной разделительной техники. Недавно апробирована методика для идентификации биомаркеров, основанная на определении компонентов нуклеиновых кислот. Различные способы применения полимеразной цепной реакции для амплификации геномной ДНК или с ДНК позволяют определить 1-10 раковые среди 108 нормальных ядросодержащих клеток. Таким образом, в арсенале патологоанатомов существует большое количество очень чувствительных методов, выявляющих отдельные опухолевые клетки и их комплексы, однако их влияние на выживаемость еще спорное и требует изучения. Во многих онкологических центрах пациенткам с микрометастазами РМЖ предпочитают проводить адъювантную терапию и просят патологов в своем заключении давать информацию о наличии единичных опухолевых клеток в лимфатических узлах. Ряд работ посвящен изучению циркулирующих опухолевых клеток в кровяном русле. Высказывается предположение о прогностическом значении этого факта. Так, D.N. Krag и соавторы выявили циркуляцию опухолевых клеток у 18 из 19 исследованных пациенток. Количество циркулирующих клеток рака резко уменьшалось через 48 ч после операции и определялось у 32% пациенток, у 30% из них циркуляцию опухолевых клеток отмечали и на 14-й день после операции.Эти больные имели худший прогноз. В крови опухолевые клетки выявляли с помощью проточной цитометрии. Установлена корреляция между количеством опухолевых клеток в крови и микрометастазами в костном мозге, которые в свою очередь могут являться предвестником гематогенного метастазирования.
Определение метастаза РМЖ в лимфатических узлах на пути лимфооттока чрезвычайно важно для установления стадии заболевания и назначения адекватного лечения, Только гистологическое изучение удаленных лимфатических узлов позволит выявить в нем метастаз. Радикальная мастэктомия и квадрантэктомия всегда сопровождаются лимфаденэктомией. Но расширенная лимфаденэктомия увеличивает побочные действия после операции и повышает стоимость лечения. Применение лимфаденэктомии в нужном месте и необходимом объеме особенно важно в странах с большим удельным весом ранних стадий рака молочной железы. Так, в США только у 30% пациенток с РМЖ выявляют метастазы в лимфатических узлах. Во многих странах Европы РМЖ T1N0V0 в последние годы составляет почти 80% всех случаев рака молочной железы. Поэтому решение вопроса о целесообразности применения лимфодиссекции в каждом конкретном случае актуально. К тому же исследование ближайшего к опухоли лимфатического узла на пути лимфооттока позволит патологоанатому фокусировать внимание на детальном исследовании 1-2 узла, выявить микромстастазы и правильно установить стадию заболевания. Идея о нахождении лимфатического узла, который первым поражается метастазом, с помощью метки появилась в 1930-е годы. В 1960-х годы установили наличие первого и второго уровней лимфооттока. Результаты исследования M.V. Cabanas и соавторов карциномы полового члена (1977) обусловили вывод, что исследование биопсии первого (сторожевого) лимфатического узла на пути оттока лимфы от опухоли позволит решить вопрос о необходимости лимфодиссекции всей группы лимфатических узлов. Интересно, что в начале исследователи сталкивались с некоторыми трудностями в проведении операции по выявлению сторожевого лимфатического узла, и только после популяризации этого метода и многочисленных тренировок подобные операции стали традиционными при РМЖ и меланоме. Пограничные (сторожевые) лимфатические узлы выявляют с помощью красителя, контрастной радиографической или радиоактивной метки. Техника этой операции состоит в том, что краситель или радиоактивная метка с помощью инъекции вводится в ткань вокруг опухоли на 3, 6, 9, 12 ч. Через несколько минут выполняют разрез в области лимфатических сосудов и, разъединяя ткани тупым путем, находят окрашенный лимфатический узел, а затем его удаляют. Считается, что необходимо выполнить не менее 50 операций для приобретения нужного опыта, так как размозжение большого количества тканей в процессе поиска сторожевого лимфатического узла приведет к нарушению регионарного лимфатического тока и отеку верхней конечности. К тому же краситель не поможет выявить сторожевой лимфатический узел, находящийся за пределами разреза в подмышечной области. Дренаж лимфы от молочной железы осуществляется не только в подмышечные лимфатические узлы, но и во внутригрудные, подключичные, надключичные, к тому же не всегда на стороне нахождения опухоли. В 32% случаев метастазы выявляют во внутригрудных лимфатических узлах, в 20% — надключичных и подключичных и в 85% — аксиллярных. Поэтому использование радиоактивной метки более предпочтительно. Хирург вводит радиоактивное вещество вокруг опухоли и ждет от 30 мин до 8 ч в зависимости от метки. Затем сканирует все потенциальные группы лимфатических узлов и маркирует их. Небольшие разрезы над горячими пятнами и разделение тупым путем тканей позволяет выявить сторожевой лимфатический узел. Техника использования радиоактивной метки позволяет уменьшить операционный разрез и диссекцию тканей, в то же время идентифицировать пограничные узлы, расположенные вне обычного бассейна регионарного лимфооттока. Обзор литературы, опубликованной по этому вопросу, показывает, что наилучшие результаты получены при использовании радиоактивной метки. Уровень удачно выполненных биопсий сторожевого узла варьирует от 79 до 98%. Наибольшее количество неудачных операций отмечали у пациенток в возрасте старше 50 лет с медиальным расположением РМЖ. Увеличение объема вводимой метки позволяло снизить вероятность неудачных операций. В случаях когда горячие точки не определяются, обязательно показана лимфаденэктомия. В среднем в 6% случаев пограничные лимфатические узлы выявляют вне подмышечной области и в 8% — вне первого уровня лимфатических узлов. Общая точность предсказания статуса лимфатических узлов по исследованию сторожевого узла составляет в среднем 96%, а чувствительность — 93%. Следовательно, около 7% случаев отмечают ложнонегативные пограничные лимфатические узлы. Часто только пограничные лимфатические узлы содержат метастазы (48%). D.N. Krag и соавторы опубликовали результаты многоцентрового исследования сторожевого лимфатического узла с помощью радиоактивной метки — 4 мл коллоида, меченного технецием-99м. Горячее пятно выявляли с помощью гамма-датчика. В исследование участвовали 11 хирургов различных медицинских центров, включая 443 пациентки. У всех больных после биопсии сторожевого узла проводили лимфаденэктомию. Результаты исследования показали, что точность метода сторожевого лимфатического узла составила 97%, специфичность — 100%. В 8% случаев пограничный узел находился вне подмышечной области и в 11 % — до первого уровня аксиллярных лимфатических узлов. В условиях все более широкого исследования сторожевого лимфатического узла с помощью радиоактивной метки возникает вопрос о мерах предосторожности в работе патологоанатома, исследующего препарат молочной железы, и медперсонала. Считается, что такое исследование безопасно, так как излучение сопоставимо с фоновым. Тем не менее беременные сотрудницы должны быть отстранены от работы с этими препаратами, а также от ухода за больными. При использовании технеция-99м радиоактивный фон нормализуется в течение суток.Поэтому необходимо соблюдать следующие меры предосторожности:
• обращаться с препаратом молочной железы как можно меньше в первое время доставки в лабораторию; • фиксацию препарата проводить в течение 24 ч в отдаленном месте;• обязательно мыть тару, в которой был доставлен препарат.
Сторожевые лимфатические узлы, поступившие на исследование в патологоапатомическую лабораторию, должны быть маркированы, в направлении (в целях безопасности персонала лаборатории) указывают радиоактивное вещество, примененное для метки. Пограничный лимфатический узел необходимо исследовать полностью, так как исследование только половины лимфатического узла не выявляет 20% метастазов. Лимфатический узел разрезают полностью с интервалом 2 мм и готовят гистологические препараты. Клиническое значение исследования серийных срезов и применение иммуногистохимического исследования с цитокератинами остается еще недоказанным и не является обязательным, хотя позволяет выявить микрометастазы. Не рекомендуется также проводить исследование замороженного среза сторожевого лимфатического узла, так как считается, что часть ткан и будет безвозвратно потеряна на ноже криостата. Целесообразней проводить цитологическое исследование мазков или отпечатков срезов лимфатического узла. Цитологическая техника позволяет определить около 65% метастатических сторожевых лимфатических узлов.В патологоанатомическом заключении должно быть указано общее количество исследованных лимфатических узлов, из них — количество лимфатических узлов с метастазами. Необходимо также отдельно описать состояние сторожевого лимфатического узла.
Большинство исследователей пришли к выводу, что совокупность данных о размере опухоли, статусе лимфатических узлов и степени гистологической дифференцировки важны для разделения пациентов на группы хорошего, среднего и плохого клинического прогноза заболевания.Расчет Ноттингемского прогностического индекса (НПИ) производят следующим образом (Galea et al. Breast Cancer Res. Treat. 1992; 22: 207-219).
НПИ = 0,2 x размер опухоли (см) + стадирование лимфатических узлов по признаку наличия метастаза (1-3 балов) + G (гистологическая дифференцировка рака, 1-3 балла)
НПИ менее 3,4 — группа хорошего прогноза (около 29% всех случаев рака молочной железы, 15-летняя выживаемость — 80%). НПИ 3,4-5,4 — группа среднего прогноза (около 54% всех случаев РМЖ, 15-летняя выживаемость — 42%).НПИ более 5,4 — группа плохого прогноза (около 17% всех случаев РМЖ, 15-летняя выживаемость — 13%).
Существует два способа стадирования статуса лимфатических узлов. Первый способ предложен раньше и считается классическим. Классический способ стадирования лимфатических узлов: метастазы в лимфатических узлах не определяют — 1 баллВыявлены метастазы:
• в проксимальных аксиллярных лимфатических узлах — 2 балла • в подключичных, надключичных или внутригрудных — 2 балла • в нескольких группах лимфатических узлов — 3 балла • в дистальных аксиллярных лимфатических узлах — 3 балла Второй способ более простой и широко используется в практике, так как не всегда хирург маркирует лимфатические узлы, а исследование немаркированных препаратом лимфатических узлов не позволяет разделить их на анатомические группы. Метастазы в лимфатических узлах не определяют 1 балл.При выявлении метастазов:
• в 1-3 лимфатических узлах — 2 балла
• в 4 и более — 3 балла. Л.М. Захарцева, М.В. Дятел, А.В. Григорукmedbe.ru
Рак молочной железы
Диагностика заболевания
Ранняя диагностика рака молочной железы является залогом успешного лечения. Гарантированный результат выявления заболевания даёт ежегодный профилактический осмотр маммологом или онкологом, маммография (особенно для женщин старше 40 лет) и УЗИ молочных желез.
Признаками ранних форм рака молочной железы можно считать следующие симптомы:
- наличие определяемого узла в ткани молочной железы без четких контуров, ограничено подвижного, плотной консистенции;
- патологическая морщинистость, симптом «площадки» или втяжение кожи над опухолью;
- наличие одного или нескольких плотных узлов в подмышечной области той же стороны.
Иногда первым проявлением рака молочной железы могут быть выделения из соска. Чаще всего они имеют серозный или кровянистый характер, но такие выделения могут быть и при доброкачественных заболеваниях протоков молочной железы.
При более распространенных процессах клиническая симптоматика значительно ярче:
- симптом диффузного отека ткани молочной железы, или симптом «лимонной корки»;
- изменения со стороны центрального отдела в виде отечности ареолы и уплощения соска – симптом Краузе;
- различного характера деформации ткани органа;
- заметное на глаз втяжение кожи в месте определяемой опухоли – симптом «умбиликации»;
- изъязвление или прорастание кожи над опухолью;
- втяжение и фиксация соска;
- конгломерат плотных, неподвижных, зачастую «вколоченных» лимфатических узлов в подмышечной области;
- метастазы в надключичные лимфатические узлы с той же стороны или перекрестные подмышечные или надключичные метастазы;
- выявляемые при обследовании отдаленные метастазы и соответствующая им симптоматика.
Факторы, способствующие развитию рака молочной железы
- Факторы, характеризующие репродуктивную систему организма женщины:
- нарушения менструальной, половой, детородной, лактационной функции;
- гиперпластические и воспалительные заболевания органов малого таза.
- Эндокринно-метаболические факторы, обусловленные сопутствующей патологией:
- ожирение;
- гипертоническая болезнь;
- сахарный диабет;
- атеросклероз;
- заболевания печени;
- гипотиреоз;
- дисгормональные дисплазии молочных желез.
- Генетические факторы (носители генов BRCA-1 и 2):
- рак молочной железы у «кровных» родственников;
- молочно-яичниковый «синдром» (рак молочной железы и рак яичников в семье);
- опухолево-ассоциированные генодерматозы:
- болезнь СOWDEN – множественная трихилема кожи+рак щитовидной железы, аденоматозный полипоз, рак толстой кишки+ РМЖ;
- болезнь BLOOM – аутосомальный наследственный дерматоз+ РМЖ.
- Экзогенные факторы:
- ионизирующая радиация;
- курение;
- химические канцерогены, общие для всех локализаций опухолей;
- избыточное потребление животных жиров, высококалорийная диета.
Опухолевый процесс начинается большей частью в протоках разного размера, преимущественно мелких. Значительно реже процесс начинается в эпителии долек, давая развитие дольковому раку молочной железы. Эти формы являются исходными для всех других вариантов рака данной локализации.
Таким образом, с точки зрения морфологии рак молочной железы представлен тремя большими группами:
- Неинфильтрирующие опухоли:
- внутрипротоковый рак;
- дольковый рак
- Инфильтрирующие опухоли:
- инфильтрирующий протоковый рак;
- инфильтрирующий протоковый рак с преобладанием внутрипротокового компонента;
- инфильтрирующий дольковый рак;
- слизистый рак;
- медуллярный рак;
- папиллярный рак;
- тубулярный рак;
- аденокистозный рак;
- секреторный (ювенильный) рак;
- апокриновый рак;
- рак с метаплазией (плоскоклеточного, веретеноклеточного, хондроидного, остеоидного, смешанного типов);
- другие
- Болезнь (соска) Педжета
Для прогнозирования течения заболевания и планирования оптимального лечения применяется классификация по системе TNM, указывающая на распространения опухоли по анатомическим областям.
Для этого обязательно гистологическое подтверждение диагноза, потому как визуально опухоль больше за счёт воспаления окружающих тканей или нарушения оттока лимфы. Кроме того, наличие определяемых лимфатических узлов абсолютно не свидетельствует об опухолевом их поражении. Анатомическая часть, где развивается опухоль, фиксируется, но не учитывается при классифицировании. В случае одновременного развития нескольких опухолей в одной железе Т-категория определяется по наибольшей. Одновременно развившиеся билатеральные (двусторонние) опухоли классифицируются раздельно.
Регионарные лимфатические узлы - подмышечные лимфатические узлы на стороне поражения – сюда осуществляется отток лимфы от молочной железы, здесь могут осесть и развиться первые метастазы. Наличие метастазов в этой зоне свидетельствует о распространении заболевания за пределы органа.
Любые другие лимфатические узлы, пораженные метастазами, включая надключичные, шейные или контралатеральные внутренние лимфатические узлы молочной железы, обозначаются как отдаленные метастазы.
Формы рака молочной железы
1. Узловая форма рака молочной железы
Наиболее часто встречается и характеризуется образованием плотного узла в том или ином участке молочной железы. Наиболее часто поражаются верхне-наружние квадранты. Локализация в правой или левой железе равно вероятны.
2. Диффузные формы рака молочной железы
Для этой группы в целом характерна триада симптомов различной степени выраженности: симптом отека, симптом кожной гиперемии (покраснение) и гипертермии (повышение температуры), а также значительная местная распространенность процесса, неблагоприятный прогноз и необходимость использования комплексной терапии.
К диффузным формам относится, прежде всего, инфильтративно-отечный вариант рака молочной железы (первично-отечно-инфильтративная и вторично-отечно-инфильтративная форма). Отличием этих двух вариантов является то, что при истинно отечно-инфильтративной форме клинически и рентгенологически узловое образование в ткани железы не определяется (при вторично-отечно-инфильтративной форме характерно сочетание симптомов отека и узлового образования).
Вторым вариантом из группы диффузных форм является маститоподобная форма рака молочной железы, описанная впервые в 1875 г. как карциноматозный мастит. Отличием ее является более выраженные симптомы кожной гиперемии и гипертермии по сравнению с инфильтративно-отечным вариантом.
Наибольшую степень выраженности отек, кожная гиперемия и гипертермия приобретают при рожистоподобной форме рака молочной железы.
3. Рак Педжета молочной железы
Своеобразием данной формы является:
- клиническое начало часто напоминает экзему соска молочной железы, поэтому очень часто лечение начинается не у специалиста, а у дерматолога, терапевта, самолечение;
- относительно благоприятная по течению морфологическая форма рака молочной железы;
- рак Педжета молочной железы высоко мультицентричен – может имеется несколько опухолевых узлов, поэтому органосохранные типы оперативных вмешательств при этом варианте болезни не применяются;
- гормональная чувствительность рака Педжета ничем не отличается от типичной морфологической формы – протокового инфильтративного рака, не лучше и не хуже.
Факторы прогноза рака молочной железы
- Размер опухоли;
- Наличие метастазов в регионарных лимфатических узлах;
- Гистологическая степень злокачественности;
- Уровень рецепторов эстрогенов и прогестерона;
- Уровень маркера СА 15-3;
С практической точки зрения есть смысл разделять представленные факторы по следующим признакам:
- Прогнозирующие наличие микрометастазов.
- Прогнозирующие чувствительность к проводимому лечению.
- Прогнозирующие локализацию метастазов.
Параметры, прогнозирующие наличие микрометастазов
1. Выявление опухолевых клеток в регионарных лимфатических узлах.
Было показано, что прогноз определяется не только фактом наличия микрометастазов, но также их количеством. Согласно современной концепции развития рака молочной железы процесс лимфогенного (с оттекающей от молочной железы лимфой) метастазирования при данном заболевании происходит постоянно, поэтому удаление лимфатических узлов носит не столько лечебный, сколько диагностический характер.
2. Морфологические прогностические маркеры.
Давно известно, что некоторые гистологические характеристики опухоли являются важными прогностическими факторами для больных, в частности, без поражения зон регионарного метастазирования. Опухоли так называемых «благоприятных» гистологических форм (тубулярный, слизеобразующий, папиллярный) имеют лучшие показатели выживаемости при опухоли до 5 см без поражения подмышечных узлов, чем инвазивный протоковый или дольковый рак меньшего размера.
3. Прогностически благоприятным считают лимфоидную инфильтрацию опухоли, а также гистиоцитоз синусов лимфатических узлов.
4. Более плохим прогнозом отличаются анеуплоидные опухоли, с высоким индексом ДНК и числом клеток в фазе синтеза (более 7-14%).
Параметры, прогнозирующие чувствительность к проводимому лечению
1. Рецепторы к стероидным гормононам
Рецепторы стероидных (половых) гормонов – специфические белки, избирательно связывающие соответствующие половые гормоны после их проникновения в клетку, и предотвращающие таким образом их биологические эффекты. Принципиально важным для женского рака молочной железы является присутствие в опухолевой ткани рецепторов к эстрогенам и прогестерону, что с одной стороны, свидетельствует о чувствительности к гормональной терапии, а с другой, говорит о более высокой дифференцировке последней и, соответственно, о ее более низком потенциале метастазирования;
2. Эпидермальные факторы роста
Многочисленными исследованиями было показано, что наличие в опухолевой ткани данных факторов особенно в отсутствии рецепторов к стероидным гормонам, свидетельствует о неблагоприятном прогнозе и о резистентности (устойчивости) к проводимой гормонотерапии;
3. HER2\neu
Это – уникальный представитель семейства трансмембранных тирозинкиназ. Блокирование его может существенно замедлить или остановить рост опухолей, зависимых от любых стимулов. Созданный недавно препарат Герцептин способен в значительной степени интенсифицировать комбинированное и комплексное лечение в целях увеличения безрецидивного периода. Гиперэкспрессия этого гена прогнозирует слабый ответ на эндокринную терапию, и, наоборот, говорит о чувствительности опухоли к химиотерапии.
Параметры, прогнозирующие прогрессирование и локализацию метастазов
Способность к метастазированию и инвазии – одно из фундаментальных свойств злокачественных опухолей.
Разработка этой проблемы только начинается. Интенсивные лабораторные исследования показали, что экспрессия специфических факторов роста опухолевых клеток, так называемых протеаз, занимает центральное место во всех этих процессах. Риск развития рецидива или метастазирования даже при ранних стадиях возрастает в 1,5-2 раза, если уровень этих белков превышает пороговый.
В последние годы большое внимание стало уделяться неоангиогенезу, т.е. формированию новых сосудов в злокачественных опухолях. Важнейшим регулятором ангиогенеза является фактор проницаемости сосудов (ФРЭС). Исследованиями последних десятилетий показано, что ФРЭС имеет, по-видимому, существенное значение для прогноза заболевания, а также влияет на чувствительность опухолей к химио-гормонотерапии. Его высокий уровень свидетельствует о неблагоприятном прогнозе, как при раннем, так и при распространенном раке молочной железы.
Из клинических данных известно, что у пременопаузальных больных с низким содержанием рецепторов эстрогенов в первичной опухоли чаще наблюдаются висцеральные метастазы, тогда как у постменопаузальных пациенток с высоким их содержанием чаще развивается поражение костей скелета.
Поскольку ежегодно панель биологических маркеров рака молочной железы переоценивается и дополняется новыми данными, существующие сведения, несомненно, со временем будут унифицированы, а некоторые из них, возможно, утратят свое значение.
МЕТОДЫ ДИАГНОСТИКИ
Метод пальпации является инициальным моментом в диагностическом поиске различной патологии молочных железы. Полноценный осмотр молочных желез проводится по строго определенному плану, с использованием установленных положений. У молодых менструирующих женщин идеальным периодом регулярного динамического контроля является исследование в промежутке 7- 10 день нормального менструального цикла. Если речь идет об уже имеющемся узловом образовании, то время осмотра не имеет значения. К сожалению, пальпаторный метод не всегда позволяет определить истинные размеры опухоли. Для более точной диагностики применяется ряд лабораторно-инструментальных методик.
Маммографическое исследование играет значительную роль благодаря высокой эффективности при распознавании и дифференциальной диагностике заболевания. По литературным данным достоверность маммографического исследования от 75 до 95%. При проведении массовых профилактических осмотров с использованием маммографии наряду с клиническим исследованием рак молочной железы 1 стадии выявляется в 50-70% случаев. При непальпируемых (не определяемых) опухолях метод маммографии может выявить рак в 18–33% случаев.
При подозрении на внутрипротоковый рак, признаком которого являются патологические выделения из соска вне периода лактации, рентгенодогическое исследование применяется с контрастированием (дуктография). Для этого в проток молочной железы вводят контрастное вещество, затем выполняют рентгеновские снимки. Cовременные рентгеновские установки обладают очень высокой разрешающей способностью, позволяя выявить злокачественные опухоли размером от 5 до 10 мм.
Несмотря на довольно высокую эффективность, метод имеет определенные ограничения, обусловленные пределами его возможностей. В частности, это связано с обследованием молодых нерожавших женщин, маммография у которых должна проводиться при условии высокой вероятности злокачественного процесса на основании данных пальпаторного обследования клиницистом.
В связи с внедрением в клиническую практику ультразвукового исследования (особенно с цветной доплерографией) удалось добиться значительного улучшения визуализации опухоли. Ряд исследователей предлагают дополнять рентгенологическое исследование молочной железы ультразвуком, указывая на высокую разрешающую способность последнего в определении размеров опухолевого узла и особенностей сосудистого русла при различных заболеваниях молочной железы. Однако ультразвуковая томография не обладает достаточной разрешающей способностью при опухолях менее 1 см.
Использование ультразвуковой томографии в доклинической стадии показало, что при выявлении микрокальцинатов полученные данные хуже данных маммографии. В целом, по разным данным, диагностическая точность ультразвукового метода исследования не превышает 87%. Но для выявления рака в доклинической стадии, при отсутствии пальпируемой опухоли, целесообразно маммографическое исследование как более информативное.
Термография уже достаточно широко применяется в клинической практике. Сущность метода заключается в выявлении с помощью инфракрасных лучей температуры разных участков молочной железы, а поскольку при различных заболевания молочной железы происходят изменения кровотока и интенсивности обменных процессов, будет изменяться температура над пораженным участком. Однако диагностическая точность термографического исследования все же не так высока, как при маммографии и ультразвуковом исследовании. Поэтому данная методика в самостоятельном варианте используется лишь при определенных клинических ситуациях.
Магнитно-резонансная томография (МРТ) стала особенно популярной последние несколько лет. К преимуществам МРТ относятся высокая разрешающая способность, контрастность объекта любой плотности даже без применения контрастных веществ, возможности получения изображения в любой плоскости без механических перемещений, а также отсутствие лучевой нагрузки. Однако высокая стоимость, как оборудования, так и самого исследования, зачастую делает чрезвычайно проблематичным массовое применение данного метода исследования.
Цитологический метод диагностики рака молочной железы позволяет судить о процессе до начала лечения, когда требуется максимально достоверное подтверждение клинического диагноза. При помощи этого метода определяются морфология и биология клетки, более полно характеризуется патологический процесс и в первую очередь – некоторые особенности опухолевого роста на основе установления степени анаплазии и злокачественности клеток. Цитологический метод первоначально включал изучение только выделений из соска, и лишь после 50-х годов в клинике стала применяться и получила широкое признание пункционная цитология.
Достоверность цитологического метода диагностики, по данным разных авторов, составляет от 60 до 98%, причем число предположительных заключений обычно превосходит число ошибочных.
Оценить распространенность рака молочной железы без исследования лимфатических узлов подмышечного коллектора невозможно.
Наиболее доступный и приемлемый метод исследования подмышечных лимфатических узлов – пальпаторный. Увеличение, уплотнение и потеря подвижности пальпируемых лимфоузлов – безусловный признак их поражения.
Ошибки при выявлении поражения подмышечных лимфатических узлов методом пальпации могут быть в сторону как гипо-, так и гипердиагностики. Затруднение выявления поражений подмышечных лимфоузлов может быть связано не только с обилием жировой клетчатки у некоторых больных, но и с частичным поражением лимфатического узла опухолевыми клетками.
www.help-patient.ru