Дисгормональные изменения молочных желез
Как гормональный дисбаланс влияет на развитие патологии молочных желез
Молочные железы — это гормоночувствительный орган — «мишень», на состояние которого влияют гормоны яичников, гипофиза, щитовидной железы, надпочечников. Главными «дирижерами» различных процессов, в частности, пролиферации клеток, которые происходят в структурах молочной железы, являются эстрогены, прогестерон и пролактин, уровень которых сильно и циклично изменяется.
Изменения в тканях железы под влиянием гормонов
«Неправильные» и резкие колебания гормонов вызывают «ответ» со стороны молочных желез в виде дисгормональных заболеваний, прежде всего, мастопатию, хорошо знакомое большинству женщин в возрасте от 30 до 50 лет состояние молочных желез, связанное с менструальным циклом.
Однако в отличие от физиологического цикличного изменения молочных желез, при мастопатии на фоне высокого уровня эстрогенов нарушается соотношение железистой и соединительной ткани, что приводит к появлению доброкачественных образований, которые, тем не менее, считаются предраковыми состояниями. Это связано с тем, что при мастопатии также могут изменяться и размер, и форма эпителиальных клеток. Поэтому, например, при некоторых узловых формах мастопатии, риск развития рака возрастает в 40 раз.
Мастопатия, как правило, беспокоит женщин со следующими факторами риска:
- Нарушением менструального цикла (ранее начало, ранний и поздний климакс);
- Нарушением репродуктивной функции (бесплодие, много абортов, поздние первые роды, выкидыши, короткий или очень длительный период лактации);
- Гинекологическими болезнями (миома матки, опухоли яичников, эндометриоз);
- Отягощенной наследственностью — семейной историей опухолей молочных желез;
- При длительным безконтрольном приеме оральных конрацептивов;
- Болезнями эндокринной системы (патология щитовидной железы, гипофиза, надпочеников);
- Нарушениями обмена веществ (ожирение, метаболический синдром, жирная печень, сахарный диабет);
- Хронические болезни печени;
- Неврологические расстройства (хронический стресс, неврозы, синдром хронической усталости);
- Травмы: ушибы (женский бокс и другие виды спорта), неудобное сдавливающее белье.
За 7-10 дней до «критических» дней женщина может отмечать следующие симптомы:
Ощущение боли в молочной железе варьируется от чувства распирания до выраженной боли ноющего характера, которая иррадиирует в подмышечную область и руку. Однако данный симптом присутствует только у каждой десятой женщины с мастопатией. При мастопатии молочные железы могут особенно увеличиваются в размерах, равномерно нагрубают, уплотняются. Возникает гиперчувствительность, дискомфорт и болезненность при пальпации.
Выделения из сосков могут быть белыми, зеленоватыми или прозрачными. Как правило, появляются только при надавливании на сосок. У некоторых женщин может обнаруживаться от одного до нескольких уплотнений (узлов) с четкими контурами, которые могут быть в обеих железах или в одной, а остальные признаки отсутствуют. В течение менструации эти симптомы уменьшаются и исчезают.
Что еще знает про мастопатию современная маммология
При подозрении на дисгормональную мастопатию определяют уровень гормонов кровиВрачи называют мастопатию фиброзно – кистозной болезнью или дисгормональной гиперплазией/дисплазией, что отражает изменения, которые происходят в тканях молочной железе при этой патологии – усиленный рост железистого эпителия и клеток соединительной ткани, а кроме того, атипию эпителия без поражения базальной мембраны (как при раке) и с возможностью обратного развития.
Согласно Международной гистологической классификации, дисгормональную мастопатию молочных желез подразделяют на следующие основные формы:
- протоковую гиперплазию (происходит пролиферация эпителия молочных протоков);
- дольковую гиперплазию (рост эпителия в тканях долек);
- аденоз (пролиферация клеток в железистых структурах), кроме того, выделяют кисты (расширение протоков) и фиброз (рост клеток соединительной ткани).
В клинической практике применяется и другая классификация мастопатии: выделяют диффузную и узловую формы.
Диффузная форма мастопатии
Отмечается у большинства женщин. Она проявляется масталгией (болью в молочной железе) и общим диффузным уплотнением за счет образования мелких узелков и тяжей, которые равномерно распределены по всей железе. Женщина ощущает это как нагрубание молочных желез. Такая мастопатия, как правило, синхронно появляется вместе с ПМС (предменструальным синдромом) и многие женщины считают ее обязательным проявлением этого синдрома.
Узловая форма мастопатии
Это следующая стадия дисгормональных изменений молочных желез: в молочной железе появляются отдельные доброкачественные образования (фиброаденома, киста / группа кист / внутрипротоковая папиллома), которые женщина может прощупать в виде отдельных плотных опухолей (они полностью не исчезают после менструации).
Для того, чтобы своевременно выявить дисгормональное заболевание молочных желез еще на стадии диффузной мастопатии, необходимо регулярно контролировать их состояние.
Это можно делать самостоятельно, с помощью самообследования молочных желез до и после менструации. При любых подозрительных изменениях, особенно при наличии факторов риска, женщине целесообразно проконсультироваться у маммолога.
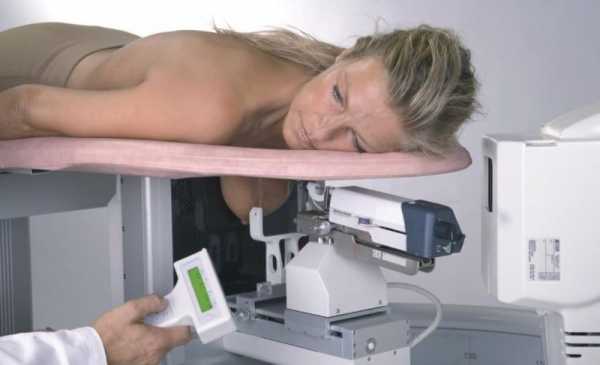
Диагностика дисгормональных заболеваний молочной железы включает методы визуализации (маммографии и УЗИ) и исследование гормонального фона.
Основным инструментом выявления данной патологии остается специальный рентгеновский снимок груди, который визуализирует различные формы мастопатии – кисты, узлы, фиброзные изменения, доброкачественные опухоли. Однако иногда на фоне фиброзной мастопатии отдельная опухоль плохо визуализируется, поэтому может потребоваться цифровая маммография, УЗИ, КТ, МРТ. При обнаружении опухоли, обязательно проводится пункционная биопсия для того, чтобы получить и исследовать клетки (цитологический анализ). В 80% случаев при пункции узловой опухоли в молочной железе выявляют доброкачественные клетки. Если клетки имеют признаки злокачественности или результат анализа сомнителен, проводится резекция опухоли для гистологического исследования.
Рекомендуем прочесть статью об изменениях гормонального фона, при которых может возникнуть мастопатия. Определение каких гормонов важно в маммологии, как проводят коррекцию гормонального фона лекарственными средствами вы можете подробнее узнать из этой статьи.Принципы лечения и профилактики
Лечение мастопатии подразумевает персонализированный подход с учетом всех факторов, влияющих на ее развитие, и проведение комплексной терапии.
Общие рекомендации всем женщинам с мастопатиями включают рационализацию питания и коррекцию психоэмоционального состояния, оздоровление образа жизни. Даже снижение в рационе кофе, чая, какао, шоколада, жиров, увеличение клетчатки и нормализация на этом фоне микрофлоры кишечника смягчает симптомы мастопатии. Нормальная деятельность печени, которую можно поддержать, избегая алкоголя, жареной и острой пищи, обеспечит и своевременную утилизацию эстрогенов, которые вызывают мастопатию.
- Желательно принимать витамины А, Е, С, группы В, фолиевую кислоту с учетом фазы менструального цикла.
- Психоэмоциональное напряжение, в частности ПМС, снимают различные седативные средства, в первую очередь, растительного происхождения (хорошо известные всем корень валерианы, пустырник, мята и их сбор).
- Прекрасный эффект оказывает микстура Кватера. В тяжелых случаях показаны транквилизаторы последнего поколения.
- Все большую популярность приобретают гомеопатические препараты: они безопасны и эффективны, оказывают комплексное мягкое воздействие на женский организм.
- Небольшие дозы йода также благотворно влияют на гормональный баланс и устраняют мастопатию.
- Фитотерапия также способна смягчить проявления дисгормональных изменений молочной железы.
- Мастопатию успешно лечат и с помощью ферментов (например, Вобэнзима и его аналогов).
- Большое значение в период проявления мастопатии имеет ношение подходящего по размеру и форме бюстгальтера из натуральных материалов.
Если вышеперечисленные методы недостаточно эффективны, используются следующие группы препаратов:
- Нестероидные противовоспалительные средства (например, нимесил), которые устраняют болезненность и нагрубание молочных желез;
- Мочегонные средства (фуросемид, верошпирон) для уменьшения отека в тканях железы;
- Гормональная терапия, которая проводится только под наблюдением врача (гинеколога / маммолога).
Гормональная терапия
Для лечения мастопатии могут быть назначены антиэстрогенные препараты (например, тамоксифен). И пользуются и препараты, которые снижают уровень пролактина, подавляют секрецию гормонов гипофиза. Широко применяются гестагены и аналоги прогестерпона (Дюфастон), в том числе и местно, в виде аппликаций геля (Прожестожель). Гормональные контрацептивные средства в малых, индивидуально подобранных дозах также лечат мастопатию. Женщинам после 45 -50 лет назначают и андрогены. При гипофункции щитовидной железы лечение включает и тиреоидин.
Лечение узловой формы дисгормональной мастопатии из-за риска малигнизации (ракового перерождения) – хирургическое.
Большинство опухолей в виде единичных узлов при мастопатии удаляют и тщательно исследуют, чтобы не пропустить рак. В дальнейшем обязательно проводится консервативная терапия мастопатии. При любой форме мастопатии необходимо наблюдаться у специалиста и регулярно проходить скрининг (маммографию) соответственно возрасту и по показаниям.
Профилактика мастопатии включает, прежде всего, здоровый образ жизни, профилактику абортов, своевременное выявление и лечение гормональных нарушений, гинекологических заболеваний и болезней печени, а также психогигиену.
grudinfo.ru
Что такое дисгормональная мастопатия и как это лечить?
Молочные железы очень уязвимы перед гормонами. Любые изменения их концентрации в организме влияют на структуру и состояние груди. Отклонение уровня гормонов от нормы может привести к возникновению различных патологий, среди которых и мастопатия. Многие женщины не обращают внимания на признаки дисгормональной мастопатии и откладывают лечение, но так делать нельзя.
Мастопатия не только ухудшает качество жизни женщины, а и может спровоцировать начало злокачественных процессов.
Почему возникает заболевание
Главной причиной дисгормональной мастопатии является гормональный сбой. Это может произойти из-за нарушения работы яичников. Чаще всего патологии подвержены женщины репродуктивного возраста. Считается, что при климаксе патология молочных желез возникнуть не может, но бывают и такие ситуации.
Из-за слишком высокого или низкого уровня гормонов соединительная и железистая ткани начинают разрастаться.
Этому явлению способствуют следующие факторы:
- Генетическая предрасположенность.
- Нарушение работы печени. Этот орган отвечает за утилизацию эстрогенов. Сбои в его работе могут привести к высокой концентрации гормонов в крови, что вызывает мастопатию.
- Нарушения функций щитовидной железы.
- Постоянные стрессы, депрессии, нервные перенапряжения.
- Чрезмерные физические нагрузки, нарушения сна.
- Неправильное питание и вредные привычки.
- Беспорядочные половые связи, нерегулярность половых контактов.
- Искусственное прерывание беременности. После зачатия молочные железы начинают активно готовиться к предстоящему грудному вскармливанию, аборт прерывает этот процесс. Организм не способен быстро перестроиться, и возникает мастопатия.
- Рождение ребенка после 30 лет.
- Короткое или слишком продолжительное грудное вскармливание.
- Избыточный вес.
К нарушениям гормонального фона приводят также гинекологические заболевания. Отсутствие физической активности, малоподвижный образ жизни, переедание нарушают обмен веществ, что также влияет на уровень гормонов. Некоторые лекарственные препараты также способны вызвать дисбаланс.
Проявление заболевания
Независимо от возраста женщины, заболевание проявляется так:
- В молочных железах возникают болезненные ощущения.
- Под мышками можно нащупать увеличенные лимфоузлы.
- На коже груди возникает бугристость.
- Молочные железы становятся разного размера.
- На последних стадиях из сосков появляются выделения. Они могут быть от светло желтого до зеленого цвета. Если в выделениях наблюдаются примеси крови, врачи могут подозревать начало злокачественного процесса.
Симптомы обычно усиливаются перед месячными. Во время климакса болезнь проявляется не так ярко, поэтому женщинам необходимо следить за состоянием молочных желез.
Диагностика и лечение
При возникновении первых симптомов необходимо обратиться к гинекологу или маммологу. Только специалист может точно поставить диагноз и назначить соответствующее лечение молочных желез.
Чтобы точно поставить диагноз, необходимо провести комплексное обследование, которое включает такие мероприятия:
- Осмотр и пальпация молочных желез. Врач ощупывает молочные железы в разном положении, осматривает соски, проверяет подмышечные области на предмет увеличения лимфоузлов.
- УЗИ, маммография и МРТ. Маммография – это рентген молочных желез. Эту процедуру можно проводить женщинам после сорока лет. С помощью исследования можно определить форму и степень развития заболевания и как поменялась структура желез. Более безопасной процедурой является УЗИ. Исследование позволяет определить вид новообразования: фиброаденома это или киста. Более информативным вариантом, чем УЗИ, является магнитно-резонансная томография.
- Пункция или биопсия. Процедура позволяет подтвердить или опровергнуть наличие злокачественных процессов молочных желез. В ходе исследования берут образец тканей, который отправляют на гистологическое исследование.
- Анализ крови на определение уровня гормонов. В первую очередь проверяют количество эстрогена и пролактина. Если нужно, могут обследовать гормоны щитовидки и надпочечников.
- Если есть заболевания яичников, может понадобиться ультразвуковое исследование органов малого таза.
Лечение заболевания направлено на улучшение качества жизни женщины путем устранения неприятных симптомов и остановку прогрессирования данной патологии.
Терапия мастопатии подразумевает использование комплекса оздоровительных мероприятий.
Назначают такие группы препаратов:
- Гормональные. Лечение такими средствами должно проводиться только под контролем специалиста, так как неправильное использование гормональных препаратов может иметь серьезные последствия для здоровья женщины. При мастопатии используют: антиэстрогены для уменьшения биологической активности эстрогенов, оральные контрацептивы, гестагены, андрогены, ингибиторы секреции пролактина. Эти лекарственные средства при мастопатии позволяют снизить симптомы заболевания, эффективно снижают активность эстрогена и оказывают минимальное андрогенное действие, помогают справиться с разрастанием новообразований, подавляют выработку пролактина, стабилизируют менструальный цикл.
- Растительные препараты. Лечение лекарствами на основе растений позволяет укрепить иммунитет, травы обладают мочегонным эффектом, снимают воспаление.
- Для успокоения нервной системы используют седативные препараты в виде настойки валерианы или пустырника. Если они не дают должного результата, назначают более сильные средства.
- Для мастопатии характерно нарушения кровообращения в молочных железах, поэтому необходимы препараты для устранения этой проблемы. Для этого подходит аскорутин (витамин Р) и продукты, его содержащие. Они стимулируют процесс кровообращения.
- Для выведения из организма лишней жидкости назначают мочегонные препараты. Это необходимо потому, что жидкость скапливается в дольках молочных желез и приводит к возникновению новообразований.
- В лечении мастопатии активно используют комплексы витаминов. Обычно это витамин А, Е, С, В. Они необходимы для нормализации обмена веществ, стабилизации работы эндокринной системы, укрепления иммунитета, а также для нормализации работы печени.
- Для купирования болезненных ощущений могут назначать противовоспалительные и обезболивающие препараты. Но длительное время их принимать нельзя.
Также женщина должна придерживаться специальной диеты. Это позволит ускорить лечение мастопатии. Специалисты рекомендуют исключить из рациона жирные, копченные, острые продукты. Также нужно отказаться от кофе, чая, какао, черного шоколада, колы. Это позволит значительно уменьшить интенсивность болезненных ощущений.
Запоры и другие нарушения работы кишечника могут ухудшить течение заболевания, поэтому в рацион нужно включить продукты, богатые клетчаткой. В большом количестве она содержится в капусте, яблоках, огурцах, картофеле. Подойдут как сырые овощи и фрукты, так и те, которые поддали термической обработке. Также необходимо выпивать достаточное количество жидкости. Некоторые специалисты рекомендуют снизить употребление соли, так как она задерживает в организме жидкость.
В некоторых случаях может потребоваться помощь хирурга. Такое лечение необходимо при мастопатии узловой формы. Обычно удаляют фиброаденомы и очень редко – кисты. Оперативного вмешательства стараются избежать, если киста не достигла размера двух сантиметров.
В зависимости от размера опухоли используют два метода удаления:
- Секторальная резекция. В ходе процедуры необходимо удалить не только новообразование, а и часть молочной железы.
- Энуклеация. Проводят удаление только опухоли, не затрагивая при этом ткани молочной железы.
Обычно оперативного вмешательства стараются избежать.
Такая процедура необходима только:
- Если у женщины подозревают рак молочной железы.
- Новообразование быстро увеличивается в размерах.
- При единичном возникновении кисты. В этом случае делают прокол и вытягивают из нее жидкость. Если ситуация повторяется, необходимо провести энуклеацию.
Хирургическое лечение мастопатии длится менее часа. Если операция прошла успешно, и не возникло никаких осложнений, женщина может спокойно отправляться домой. Швы снимают через неделю после процедуры.
Профилактика
С каждым годом случаев дисгормональной мастопатии становится все больше. Она развивается под влиянием плохой экологии, психологических нагрузок, стрессов, неправильного образа жизни, недолеченных заболеваний репродуктивной системы. Эти факторы приводят к гормональным нарушениям, вызывающим патологические изменения тканей молочных желез.
Лечение болезни может растянуться на месяцы и даже годы, поэтому лучше приложить все усилия, чтобы избежать его.
Для этого необходимо:
- Регулярно посещать маммолога и самостоятельно обследовать грудь. К врачу необходимо ходить хотя бы раз в год, а осматривать молочные железы нужно каждый месяц.
- Правильно питаться и избавиться от вредных привычек, если таковые имеются.
- Укреплять нервную систему, избегать конфликтных ситуаций и стрессов.
- Отдыхать. Сон должен длиться не менее восьми часов в сутки.
- Больше двигаться. Малоподвижный образ жизни приводит к развитию многих заболеваний, среди которых и мастопатия.
Гормональный фон организма оказывает непосредственное влияние на состояние молочных желез. Поэтому очень важно в любом возрасте пристально следить за состоянием груди, чтобы не пропустить начало патологических изменений и вовремя обратиться к специалисту. Только врач может назначить адекватное лечение, которое избавит от заболевания и поможет избежать рецидивов и осложнений.
Рекомендуем прочитать:
Поделиться:
grud03.ru
Симптоматика наличия дисгормональной мастопатии у женщин
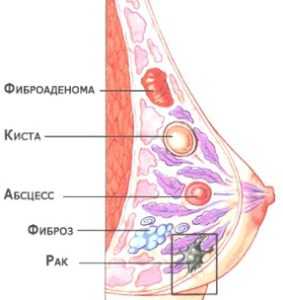
Мастопатия представляет собой доброкачественное новообразование молочно железы, которое провоцируется гормональным сбоем в организме. Это наиболее распространённое заболевание молочных желез, которое при отсутствии должного лечения чревато перерождением тканей в злокачественные.
Дисгормональная мастопатия провоцируется гормональными нарушениями
Дисгормональные нарушения в молочной железе — мастопатия. Причины, симптомы и формы проявления. Диагностика и лечение
Гормональные нарушения, которые провоцируются сбоями в работе яичников, приводят к появлению дисгормональной мастопатии. Поражениям железы мастопатией наиболее подвержены женщины в репродуктивном возрасте, но иногда мастопатия может возникнуть у женщин в стадии климактерических изменений.
В климактерический период, у женщин проявляется дисбаланс в выработке половых гормонов, и избыток эстрогена влияет на появление мастопатии.
Причины
Главной причиной в появлении дисгормональной мастопатии является сбой в работе яичников, но иногда мастопатия провоцируется следующими факторами:
- Наследственный фактор.
- Патологические состояния печени.
- Нарушения в работе эндокринной системы.
- Сбои в работе центральной нервной системы.
- Чрезмерные нагрузки на организм и неправильное питание.
- Частые случаи механического прерывания беременности и выкидыши.
- Нерегулярные половые контакты или их отсутствие.
- Короткий или длинный период лактации.
- Поздние роды.
А избыточный вес и гормональный сбой провоцирует не только развитие мастопатии, но и образование различных патологий органов репродуктивной системы.
Проблемы с печенью могут запустить процесс развития мастопатии
Симптоматика мастопатии молочных желез
Симптоматика наличия диффузной мастопатии у женщин любого возраста мало чем отличается. У всех пациенток отмечаются симптомы:
- Болевой синдром. При прогрессировании заболевания молочной железы, у женщины отмечаются резкие, колющие боли в области железы, которые по своему проявлению напоминают невралгические.
- Структурные изменения кожи. При наличии изменений молочных желез, пациентки отмечают появления неровностей на коже, и изменение сосудистого рисунка.
- Мастопатия молочных желез ухудшает трофику тканей, что ведет к увеличению лимфоузлов в области подмышечных впадин.
- Из-за отсутствия оттока жидкости из тканей, в них наблюдается отёчность.
- При тяжёлых стадиях мастопатии молочных желез, отмечаются выделения различного характера из сосков.
- Увеличение больной груди в несколько раз и появление жара.
Но изменения в период климакса влияют и на проявление патологических процессов молочных желез. Симптоматика заболевания проявляется слабее, что наиболее опасно для пациенток.

Симптомы мастопатии — болезненность молочных желез и увеличение лимфоузлов
Формы патологии
Мастопатия молочных желез проявляет себя несколькими формами, каждая из которых имеет свои особенности:
- Диффузная. Такая форма мастопатии молочных желез представляет собой начальные изменения в тканях груди. Соединительная ткань начинает разрастаться на здоровые, что приводит к формированию кист или тяжей. Эту стадию принято разделять на несколько видов, в зависимости от преобладающего компонента. Различают: диффузная мастопатия с преобладанием железистой ткани; диффузную форму с фиброзным или кистозным компонентом; и смешанный тип.
- Узловая форма. Диффузная мастопатия молочных желез такого типа является более тяжёлой, так при её развитии формируются плотные узелки из тканей.
Диффузная форма патологии молочных желез характерна для девушек в репродуктивном возрасте, а узловая диффузная стадия проявляет себя у взрослых женщин в климактерический период.
Диагностические мероприятия по установлению диагноза
Для постановки диагноза мастопатии, чаще всего врачи используют пальпацию, ведь эта патология проявляет себя конкретными визуальными симптомами. Но для диффузной стадии и её лёгкой формы характерны слабые проявления, которые не поддаются пальпации, поэтому специалистами применяется:
- Цитологические исследования.
- Маммография.
- Исследование УЗИ.
Каждой женщине необходимо проходить обследование у маммолога несколько раз в год, чтобы исключить возможное перерождение тканей в онкологию.

Цитологические исследования назначаются для точной диагностики заболевания
Лечение патологии
Комплекс мер по борьбе с патологией специалист подбирает индивидуально, исходя из стадии заболевания и состояния организма. Способы, которые используются для борьбы с мастопатией:
- Препараты, в основе которых лежат растительные компоненты. Такая патология тканей молочной железы является эстроген зависимым заболеванием, поэтому нормализация уровня половых гормонов в крови помогает избавиться от симптомов заболевания.
- Синтетические гормоны. Приём противозачаточных препаратов на основе гормонов помогает избавиться от проявлений заболевания на начальной стадии и нормализовать состояние при тяжёлой, узловой форме. Гормональные препараты могут быть как для приёма внутрь, так и для наружного применения.
- Различные мочегонные препараты, которые способствуют оттоку лишней жидкости из тканей поражённой груди и улучшают трофику тканей.
- Витаминные комплексы. Витамины группы А и Е помогают снять воспаление и повысить сопротивляемость организма различным патологическим воздействиям. Витамин К, единственный компонент витаминных комплексов, который нельзя применять при таком заболевании, так как он препятствует оттоку плохой крови из тканей. Он делает кровь густой и способствует образованию микротромбов в сосудах и без того воспалённой ткани.
- Противовоспалительные препараты и жаропонижающие средства.
vrachlady.ru
Лечение дисгормональных заболеваний молочной железы
 В структуре патологии РМЖ длительное время занимает одно из первых мест в мире. Показатель пораженности за 20 лет вырос наполовину.
В структуре патологии РМЖ длительное время занимает одно из первых мест в мире. Показатель пораженности за 20 лет вырос наполовину. — Заболевания молочной железы, которые носят пролиферативный характер, в т. ч. предрак и рак молочной железы (РМЖ), подтверждают старую истину: «У семи нянек дитя без глаза».
В структуре патологии РМЖ длительное время занимает одно из первых мест в мире. Показатель пораженности за 20 лет вырос наполовину. У женщин до 30 лет достигает 28,5 на 100 тыс. населения.
У одной из 8 жительниц США развивается рак молочной железы, одна из 33 от него умирает. В Беларуси на 100 тыс. женщин приходится 77 случаев РМЖ (в России — 40; в Москве — более 80).
Многообразие влияния на молочную железу требует объединения всех смежных специалистов в решении вопросов профилактики, диагностики, лечения и реабилитации пациенток. И здесь кроется одна из основных трудностей.
В запущенности злокачественных заболеваний чаще всего винят врачей первичного звена, но для неудач существуют и предпосылки. Одна из главных — субъективный врачебный подход к оценке состояния молочных желез и различные возможности диагностических и терапевтических методов. Это приводит врачей первичного звена и специализированных служб к ошибкам, расхождению между диагнозами.
Необходимо своевременно выявлять заболевания, предрасполагающие к развитию такой онкопатологии. Наиболее частая в этом отношении — дисгормональная дисплазия молочных желез, или мастопатия. По определению ВОЗ (Женева, 1984), мастопатия (МП) — фиброзно-кистозная болезнь (ФКБ), характеризуется широким спектром пролиферативных и регрессивных изменений в железе с ненормальным соотношением эпителиального и соединительнотканного компонентов.
Об отношении к диагнозу говорит тот факт, что во многих странах отсутствуют учет и статистика заболевания. По данным отечественных и зарубежных авторов, МП встречается у женщин в 50–67% случаев, а при сопутствующих эндокринных, гинекологических недугах — в 78–95%.
Вероятно, столь высокая частота МП играет с врачами и пациентами такую же злую шутку, как и с климаксом. Диагностический алгоритм доктора и отношение к проблеме женщин оказываются сходными: «у всех бывает», «родишь — забудешь», «само пройдет». Но длительно существующая МП — фактор риска РМЖ: частота его на фоне мастопатии увеличивается в 2–6 раз, а при пролиферативных формах — в 20 и выше.
Факторов риска много
Основные биологические процессы в молочной железе протекают под воздействием гормональных факторов и при их непосредственном взаимодействии друг с другом.
К сожалению, большинство исследований проводятся с позиции изучения какого-либо отдельного звена, в частности, уровня гормонов, психосоматического статуса, анатомофункционального состояния половых органов, нейроэндокринных нарушений. Это не позволяет комплексно раскрыть причину патологического процесса.
Нарушения регуляции гипоталамо¬гипофизарнояичниковой системы в любом отдельно взятом звене (изменение эстрогенной насыщенности организма, дефицит прогестерона, увеличение уровня пролактина и др.) вызывают расстройство общего нейроэндокринного гомеостаза.
По данным Л. Н. Сидоренко (1991), основными причинами эндокринных расстройств являются:
- фрустирующие (стрессовые) ситуации в жизни (неудовлетворенность семейными отношениями, положением в обществе, конфликты в быту и на работе, психические нагрузки и т. п.), вызывающие функциональные нарушения в нейроэндокринной системе;
- факторы сексуального и репродуктивного характера (количество беременностей, родов, абортов, возраст, рождение крупного плода, длительность лактации, время появления менархе, наступления менопаузы и др.);
- гинекологические заболевания (в первую очередь воспалительные процессы в малом тазу);
- эндокринные нарушения (дисфункция щитовидной железы, синдромы поликистозных яичников, метаболический;
- сахарный диабет 1 и 2 типов и др.); патологические процессы в печени и желчных путях;
- наследственная предрасположенность;
Сегодня определено большое количество факторов, способствующих развитию патологии молочных желез. К ним относятся:
- раннее наступление менархе и поздняя менопауза (после 55 лет). Это косвенно свидетельствует о роли гиперэстрогении в патогенезе ЗМЖ и РМЖ, поскольку эстрогены — определяющий фактор: от их количества зависит начало и продолжительность менструального цикла;
- отсутствие беременностей и родов. Роды снижают риск РМЖ. По сравнению с теми, кто не имеет ребенка, у женщин, выносивших только одного, вероятность ЗМЖ падает на 50%. Если родов больше, опасность снижается: у матерей 3 и более детей риск уменьшается на 65%;
- первые роды после 35 лет;
- отсутствие либо короткий (менее 1 месяца) или продолжительный (более 1 года) период грудного вскармливания; искусственное прерывание беременностей, особенно первой.
Клиника мастопатии
Основной симптом, с которым женщины идут к врачу, — болезненность одной или обеих молочных желез во второй половине менструального цикла, ближе к началу месячных. Боль может быть разной по характеру и интенсивности и иррадировать в подмышечные области, плечо и лопатку. Отмечается и нагрубание (мастодиния), отечность и увеличение объема груди.
С началом менструации боли обычно исчезают. Но у некоторых остаются, независимо от фазы менструального цикла.
Есть и такие, кто не испытывает неприятных или болевых ощущений в груди. К врачу обращаются, нащупав в ней уплотнения, или для профосмотра, во время которого МП — случайная находка.
При интенсивных болях чаще всего отмечается депрессивный синдром, тревожное состояние, канцерофобия. Иногда МП сопровождается выделениями из сосков.
Масталгия и мастодиния сочетаются с проявлениями предменструального синдрома (ПМС): головной болью, нередко по типу мигрени, отеками лица и конечностей, увеличением веса, тошнотой или рвотой, вздутием кишечника и нарушением его функции, раздражительностью, депрессией, слабостью.
Многие авторы считают ПМС характерным признаком мастопатии.
Клиника последней наиболее выражена при диффузной фиброзно-кистозной форме с преобладанием железистого компонента. Именно этой форме присущи болевой синдром и нагрубание молочных желез, особенно во второй фазе менструального цикла.
Диагноз «МП» ставят на основании анамнеза, осмотра и пальпации, а также специальных методов исследования (рентгенологических, ультразвуковых, термографических, морфологических и др.).
Простой и обязательный диагностический алгоритм профилактики РМЖ и лечения дисгормональных процессов должен выглядеть так: клинический осмотр–пальпация–УЗИ (до 40 лет) или рентгеномаммография (после 40 лет)–морфологическое или лабораторное исследование–выбор тактики лечения и наблюдения.
Основные условия для выбора метода терапии:
- оценка гинекологического, эндокринологического и психоэмоционального статуса больной, выявление характера нарушения менструального цикла;
- определение гормонального статуса, учет возраста женщины;
- диагноз после комплексного инструментального исследования (УЗИ, рентгеномаммография и радиоволновая маммография), уточнение формы заболевания;
- учет клинических проявлений, анамнестических данных.
Только комплексный подход позволит избежать возможных ятрогенных осложнений и получить наиболее ожидаемый положительный лечебный эффект.
Обсуждая эту тему, непростую и запутанную временем, различными подходами, научными школами и специалистами, надо определиться в главном: ФКБ молочной железы — гормональнозависимая патология.
Гормоны и гомеопатия
Эндокринная регуляция функции молочной железы многофакторна, но следует обратить внимание на то, что все гормоны (эстрогены, пролактин, гормоны щитовидной железы, инсулин, глюкокортикоиды), кроме прогестерона, обладают пролиферацией. И лишь прогестерон обеспечивает железистую трансформацию и антипролиферативные процессы.
Таким образом, альтернативы гормональному лечению МП нет и быть не может. Основа этой терапии — прогестерон.
Среди пациенток и коллег-врачей, увы, часто встречается «гормонофобия». Она не только вредит современной медицинской практике, т. к. реально снижает эффективность терапии, но и ведет к дальнейшему разрастанию тканей, а значит, способствует развитию РМЖ.
Конечно, различные поллиативные мероприятия — диетотерапия (ограничение кофе, чая, шоколада, какао или полный отказ от них и т. д.), исключение алкогольных напитков, витаминотерапия, использование минеральных комплексов и многое другое — имеют терапевтическое значение. Но предлагающие подобное в один голос говорят, что это направлено на коррекцию гормонального фона. Такой подход можно рассматривать как вариант адъ ювантного лечения.
Пожалуй, обоснованно использование растительных препаратов. Особенно в ситуации, когда пациентка или доктор побаиваются гормонов.
Гомеопатия действует мягче химически синтезированных составов, не обладает побочными эффектами, в некоторых случаях растительные лексредства имеют преимущества перед сильно-и быстродействующими современными препаратами. Но гомеопатическая терапия требует длительного применения, а значит, быстрый и выраженный клинический эффект получишь не скоро. Зато это важно в адъювантной терапии: позволяет снизить дозу гормонального препарата.
В фитотерапии широко используются созданные из прутняка обыкновенного (agnus castus, витекса священного, или «авраамова дерева» мастодинон и циклодинон.
Еще врачи Древней Греции знали об аgnus castus и лечили им заболевания матки.
Мастодинон назначают при фиброзно-кистозной мастопатии, предменструальном синдроме, бесплодии, а также для коррекции нарушений менструального цикла.
Препарат нормализует повышенный уровень пролактина, что снижает активность пролиферативных процессов в молочных железах, образование соединительнотканного компонента уменьшается, молочные протоки сужаются. Мастодинон значительно снимает отек молочных желез, болевой синдром и препятствует рецидиву дегенеративных процессов в тканях.
Очень важный терапевтический эффект — препарат действует успокаивающе, улучшает настроение и сон, изменяя эмоциональное состояние женщин: у них исчезает дискомфорт в молочных железах.
Если же мастодинон пациентка не переносит, то его можно заменить еще одним препаратом прутняка — циклодиноном. Правда, применять его следует более длительно (не менее 3 месяцев), не делая перерыва во время менструации.
Показания к использованию гомеопатических препаратов:
- отказ больной от гормональных средств, имеющиеся противопоказания для их приема;
- стартовая, пробная или терапия у подростков с неустановившейся менструальной функцией, у женщин в начале менопаузы при наличии сохраненного уровня собственных гормонов;
- как вид адъювантной терапии, позволяющий в подобных ситуациях уменьшить дозу гормона.
Гормональные препараты — основные при лечении МП. Их надо назначать не только при неэффективности гомеопатического, физиотерапевтического и др. лечения, но и при сопутствующих эндокринных и гинекологических заболеваниях, провоцирующих диспластические процессы в молочных железах.
Патогенетически обоснованно применение гестагенных препаратов для лечения МП в сочетании с генитальным эндометриозом, недостаточностью лютеиновой фазы менструального цикла, гиперплазией слизистой матки. Предпочтение в этих случаях отдается производным натурального прогестерона.
В настоящее время чаще применяется утрожестан (по 100–200 мг в сутки в течение второй фазы цикла, а при необходимости — непрерывно). Это натуральный микронизированный прогестерон, идентичный эндогенному, вырабатываемому организмом женщины. Для получения утрожестана используют растительное сырье диоженин, экстрагируют его из мексиканского ямса (род diascorea).
Поступая в кровь, гестагены связываются с рецепторами к прогестерону, тестостерону, эстрогенам, минералкортикоидам и подавляют секрецию гонадотропинов. Уменьшается выработка эстрогенов яичниками и снижается активность17-оксистероиддегидрогеназы, способствующей превращению неактивного эстрогена в активный. Прогестерон и его производные не только поддерживают циклическую пролиферацию основных структур молочной железы, но и способствуют дифференциации и апоптозу клеток гормонально зависимых тканей.
При диффузной мастопатии, сопровождающейся масталгией (мастодинией) и характеризующейся болезненностью, набуханием молочных желез, что вызывает страх, депрессию, хороший результат дает прожестожель. Основной ингредиент его — натуральный прогестерон. Гестаген, введенный подобным образом, достигает органовмишеней, не разрушаясь в печени и не оказывая неблагоприятных системных эффектов. Этот гель можно использовать при беременности.
Прожестожель целесообразен при мастодинии, возникшей на фоне приема оральных контрацептивов, препаратов заместительной гормонотерапии у пациенток в постменопаузе.
Учитывая большую роль гиперпролактинемии в патогенезе МП, хорошо назначать полусинтетические алкалоиды спорыньи, обладающие свойствами гипоталамического и гипофизарного агониста дофамина. Показания к примененю спорыньи — кистозные формы МП, не поддающиеся лечению другими препаратами, повышенный уровень пролактина в сыворотке крови.
Хотелось бы еще раз сказать о сочетанном использовании гомеопатических и гормональных средств. Это очень важно в ситуациях, когда в силу различных причин не получен должный эффект и приходится вынужденно снижать дозу гормонального препарата. Но за счет взаимного усиления можно получить желаемое, уменьшив дозу гормона.
Критерии эффективности терапии МП: уменьшаются выраженность масталгии, синдрома предменструального напряжения молочных желез, их плотность и тяжистость при пальпации, наблюдается положительная динамика при инструментальном обследовании; снижается эхогенность железистого компонента в молочной железе, оптическая плотность ткани; есть тенденция к сужению диаметра протоков, количества и размера мелких кист или их исчезновение; нет локализации процесса.
Пациентки с МП, независимо от ее вида, относятся к группе риска и нуждаются в систематических профилактических осмотрах, лабораторноинструментальных обследованиях на протяжении жизни.
После вмешательств по поводу любого доброкачественного новообразования молочных желез наблюдаются у хирургаонколога не реже 1 раза в год.
Осмотр и пальпаторные обследования женщин с мастопатией надо обязательно проводить раз в полгода, делать УЗИ пациенткам до 35 лет тоже в такие сроки. Все старше этого возраста с МП обязаны ежегодно проходить рентгеномаммографию.
Сергей Занько, заведующий кафедрой акушерства и гинекологии ВГМУ, профессор, доктор мед. наук: www.medvestnik.by