Что делать после пункции молочной железы
Центр диагностики - "Московский Доктор"
Любому профессионалу в области медицины прекрасно известно, что для назначения эффективного лечения крайне важна правильная диагностика. А её полноценное осуществление невозможно без использования современного оборудования, лабораторных реактивов и других вспомогательных средств.
Как подбираются средства диагностики?
В основном они назначаются в зависимости от того, каковы жалобы пациента. Как вариант, возможно проведение комплексного обследования, инициированного клиентом, желающим как можно больше узнать о состоянии своего здоровья. Для того чтобы диагностика стала по-настоящему эффективной, вам стоит обратиться в нашу клинику, к своему лечащему врачу. Именно он может выдать вам направления на все необходимые типы анализов и обследований.
Кроме того, важно запомнить один простой факт – даже узнав точное название своей болезни, ни в коем случае нельзя заниматься самолечением. Эффективную и вместе с тем безопасную терапию должен назначать специалист.
Типы диагностики
В стандартный перечень обследований, направленных на выявление точной причины заболевания, выявленного у больного, можно включить следующие позиции:
• лабораторные анализы: пробы на так называемую патогенную микрофлору, наличие различного рода инфекций, а также проверку общего состояния мочи и крови. Их поведение является обязательным для любых типов обследований, независимо от выявленного у пациента заболевания; • ультразвуковое исследование – использование новейшего оборудования для обнаружения патологий в развитии как отдельных органов, так и их систем. К основным преимуществам данного метода можно отнести его высокую информативность, сочетаемую со 100% безопасностью;• лучевой тип диагностики: рентгенография, остеоденситометрия, а также и многое другое. Воздействие на организм пациента лучами различной длины и интенсивности позволяет получить точное изображение внутренних органов и своевременно диагностировать любые отклонения от нормального уровня их развития.
Каждый из перечисленных методов по-своему эффективен. И потому следует рассмотреть их как можно подробней.
Исследование биологического материала в лабораторных условиях
Одним из основных методов диагностики является оценка состава крови и наличия в ней целого ряда веществ, таких как электролиты, креатинин, а также мочевина и многое другое. При печёночных пробах дополнительно можно получить уровень концентрации ферментов ALT, AST, а также билирубина и др.
О чём свидетельствует изменение состава крови?
Всё зависит от вещества, количество которого меняется:
• уменьшение числа эритроцитов – признак анемии; • рост лейкоцитов и скорость их оседания – доказательство наличия воспалительного процесса; • увеличение численности эозинофилов – признак аллергии; • рост уровня глюкозы - доказательство сахарного диабета; • чересчур большое количество билирубина доказывает факт поражения печени;• чрезмерное содержание креатинина и мочевины – нарушение в работе почек (точнее, почечная недостаточность).
И это далеко не все недуги, которые позволяют определить лабораторные исследования.Для определения типов инфекций, поражающих организм пациента сегодня в основном используются серологические исследования. Благодаря им можно своевременно выявить различные аутоиммунные заболевания (при которых происходит рост антител, противостоящих полноценному функционированию собственных тканей организма). Анализ мочи, используется в комплексе с другими типами обследований. Благодаря ему пациент может узнать о наличии у него заболеваний органов мочеполовой системы и т. д.
Также важно исследование каловых масс, гарантирующее обнаружение малейших признаков паразитарных заболеваний, нарушений в работе органов ЖКТ и др. Не менее информативны и гормональные проверки крови. Благодаря им можно выявить любую патологию эндокринной системы.
Оценка состояния внутренних органов человекаКак уже упоминалось, такая диагностика осуществляется с использованием специального «лучевого» оборудования, отличающегося типами своих волн. На сегодняшний день выделяют следующие типы таких обследований:
• рентгенологическое. Специальные лучи «пронизывают» организм пациента, гарантируя отображение его внутренних органов на фоточувствительной пленке. В основном такой метод диагностики применяется в травматологии. Ведь плотные ткани лучше всего отражают рентгеновские лучи. Для повышения эффективности такой процедуры нередко используется такой приём как контрастирование. Речь идёт о введении в полость определённого органа жидкости, способствующей лучшему задержанию рентгеновских лучей; • КТ. Эта процедура чем-то сходна с предыдущей. Её основные преимущества – снижение «дозы» облучения, а также возможность полноценной обработки всех данных, полученных при исследовании. КТ позволяет определить малейшие морфологические изменения в работе организма пациента; • . Этот метод позволяет полностью исключить опасность облучения пациента, что позволяет использовать его для диагностики любых изменений в структуре мозга (как головного, так и спинного). Его основной недостаток – длительность проведения обследования; • УЗИ, позволяющее получить трехмерное изображение внутренних органов пациента. Такое исследование позволяет выявить структурные особенности органов и из отдельных частей, узнать, насколько правильным является их расположение и т. д. Кроме того, с помощью УЗИ становится реальным выявление малейших признаков развития опухолевых процессов, паразитарных заболеваний, а также образования камней во внутренних органах;• доплерография (одна из разновидностей УЗИ), позволяющая оценить уровень эффективности процесса циркуляции крови.
Эндоскопическая диагностикаИспользование оптических волокон позволяет оптимизировать процесс обследования и лечения внутренних органов пациента. И всё это – без использования травматических методов хирургического вмешательства. Диагностическая точность такого типа исследования составляет порядка 100%. Более того, при необходимости врач может осуществить забор биологического материала (биопсию), тем самым обеспечив себе возможность предельно точной постановки диагноза.
В частности, при посещении нашей клиники вы сможете осуществить обследование желудка и 12-перстной кишки, выбрав такую процедуру, как гатстродуоденоскопия. Благодаря ей можно определить наличие эрозий и язв, первых признаков гастрита, а также любых стенозов, локализации, причин кровотечений и т. д.
diagnostic-md.ru
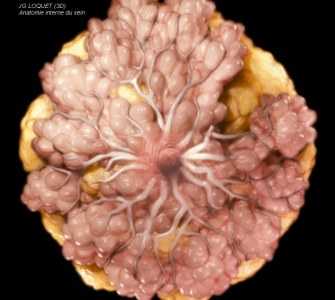
Как делают пункцию молочной железы
Одним из методов диагностики, позволяющих с высокой точностью выявить наличие раковых клеток в груди, является пункция молочной железы. Процедура предполагает забор небольшого количества содержимого новообразования для проведения цитологического анализа.
Показания
Как правило, сначала грудь подвергается пальпации, ультразвуковому исследованию и маммографии. Основаниями для проведения пункции молочной железы служат:
- наличие узелков или уплотнений;
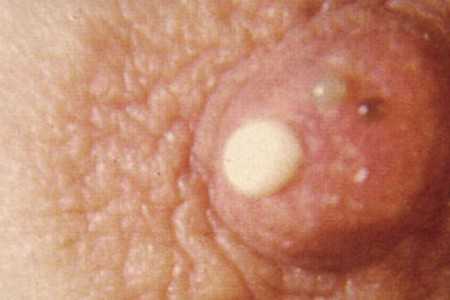
- нарушение формы ареолы и структуры кожи (шелушение, язвы);
- выделения из соска (кровь, сукровица);
- визуальное изменение формы груди.
Противопоказания
- Острая фаза инфекционного заболевания (грипп, скарлатина, корь);
- беременность и лактация (в некоторых случаях этими состояниями можно пренебречь);
- нарушение свертываемости крови и прием антикоагулянтов (препаратов, разжижающих кровь);
- аллергическая реакция на обезболивающие препараты;
- первые 4-7 дней менструального цикла (женские гормоны могут влиять на информативность анализа).
Как делается
После уточнения локализации образования, его размеров и формы, приступают к забору материала. Различают несколько видов пункции молочной железы:
- Тонкоигольная аспирационного типа – проводится при небольших уплотнениях, расположенных недалеко от поверхности груди и поддающихся пальпации. Пациентка сидит на стуле, а в место прокола, намеченное хирургическим маркером, вводится шприц с тонкой иглой, через которую набирается немного жидкого содержимого опухоли, необходимого для исследования. Процедура проходит практически безболезненно, не оставляя рубцов в тканях молочной железы. Если образование оказалось кистой, с помощью аспирационного метода можно откачать ее жидкое содержимое, после чего стенки кисты склеиваются, уменьшая боль от давления на нервные окончания молочной железы.
- Толстоигольная биопсия – позволяет проникнуть глубже в ткани и изъять большее количество материала. Толстая игла снабжена специальным режущим инструментом. Процедура часто проводится под местным наркозом.
- Стереотаксическая пункция – проводится при локализации образования глубоко в тканях молочной железы. Основана на принципе действия тонко- и толстоигольной с разницей в большем количестве изъятия образцов содержимого опухоли с разных мест. Женщина при этом лежит на спине, а операция проходит под контролем аппарата УЗИ или маммографа, позволяющего выбрать наиболее подходящее место для манипуляции.
- Инцизионная биопсия – предполагает иссечение небольшого кусочка образования под местной анестезией. Метод применяется при сомнительности результатов аспирационных пункций.
- Эксцизионная биопсия – мини-операция, во время которой производится удаление части опухоли (при ее размерах свыше 2,5 сантиметров) или всего образования (если оно менее 2,5 сантиметров в диаметре). Процедура не считается лечебной – при обнаружении раковых клеток требуется дополнительное хирургическое вмешательство.
Результаты
Основная цель пункции молочной железы – определение наличия или отсутствия в груди злокачественных образований. Анализ пунктата (извлеченного материала) предполагает окрашивание его специальным красителем и исследование под микроскопом.
Раковые клетки имеют специфическое строение, поэтому ложное их выявление считается невозможным. Однако даже при отсутствии в пунктате признаков злокачественности полностью исключить негативный диагноз нельзя – взятие образца могло происходить из здоровой части новообразования. При сомнительности диагноза рекомендуется хирургическое удаление образования и исследование операционного материала.
Пункция также помогает в диагностике доброкачественных образований, ими могут оказаться:
- кисты – тонкостенные полости, заполненные жидкостью;
- внутрипротоковые папилломы – небольшие сосочкообразные наросты, занимающие просвет молочного протока;
- фиброаденомы – доброкачественные опухоли, требующие наблюдения;
- жировой некроз – омертвение жировых клеток после физического воздействия на молочную железу.
Сроки получения результатов не превышают 3-5 дней после проведения процедуры.
к оглавлению ^Последствия
Пункция молочной железы неопасна, поскольку исключает повреждение нервных окончаний или крупных кровеносных сосудов.
Тем не менее, после проведения процедуры существует риск возникновения некоторых осложнений:
- болезненность и припухлость груди;
- выделение сукровицы из места прокола;
- образование гематом;
- инфицирование нестерильным оборудованием (проявляется повышением температуры, болями, воспалением груди);
- изменение формы груди вследствие удаления опухоли или отсасывания жидкости из кисты.
Что делать после
Обычно процедура не занимает много времени и в большинстве случаев позволяет быстро вернуться к привычным делам. Однако после вмешательства в организм желательно проявлять осторожность:
- Для снятия отечности и болевых ощущений применяются холодные компрессы и специальные рассасывающие мази, иногда – обезболивающие препараты. Категорически нельзя принимать аспирин и лекарства, содержащие его.
- В течение 3 дней после процедуры следует смазывать место прокола мазью с антибиотиком.
- При наличии стерильных пластырей для сведения краев ран необходимо дождаться, пока они отпадут самостоятельно.
- Принимать душ можно на следующий день, после чего аккуратно просушить кожу груди. От горячих ванн, посещения саун и плавания в бассейне следует воздержаться.
- Чрезмерные физические усилия, в том числе занятия спортом, нежелательны в течение суток после пункции.
- Если за несколько дней симптомы не проходят, и наблюдается ухудшение самочувствия, следует обратиться к врачу.
Если Вам понравилась наша статья и Вам есть что добавить, поделитесь своими мыслями. Нам очень важно знать Ваше мнение!
woman-l.ru
Пункция молочной железы - последствия
Пункция молочной железы – это диагностическое исследование для получения частицы ткани из новообразования в груди. Этот метод дает очень точные результаты. С его помощью определяют доброкачественные или злокачественные клетки.
Пункционную биопсию молочной железы назначают при обнаружении в груди подозрительных уплотнений, узелков. Иногда пункцию проводят для удаления лишней жидкости из кистозных образований.
Процедура не требует специальной подготовки. Рекомендуется только не принимать за неделю до пункции препараты разжижающие кровь (аспирин и другие лекарства). Биопсию нельзя проводить беременным, кормящим женщинам и страдающим аллергией на обезболивание.
Как делают пункцию молочной железы?
Различают два основных вида пункции:
- Тонкоигольная, при которой используется тончайшая игла. Она вводится в уплотнение молочной железы, и врач забирает необходимое количество материала. Все манипуляции выполняются с помощью УЗИ груди.
- Толстоигольная применяется, если нужен большой объем ткани. Биопсию делают с помощью толстой иглы, оснащенной режущим приспособлением. Или применяют специальный биопсийный пистолет. На время этой процедуры требуется местная анестезия. Шрамов на груди после обследования не останется. Все действия врач проводит, ориентируясь на показания аппарата УЗИ.
Последствия пункции молочной железы
Описанный метод обследования абсолютно безвреден, так как исключает повреждение сосудов и нервных окончаний. Иногда после пункции молочной железы может появится отек или синяк на месте укола. Некоторое время будет выделяться сукровица. Это нормально.
В крайне редких случаях, при использовании нестерильного оборудования может быть занесена инфекция. Если после процедуры у вас появилась высокая температура, то обязательно обратитесь к врачу.
Не бойтесь этого обследования. Пункция молочной железы это скорее неприятно, чем больно. Зато очень информативно. Главным результатом обследования молочной железы будет ответ на вопрос – онкология у вас или другое заболевание.
Статьи по теме:| Дополнительные молочные железы под мышкой Молоко, вытекающее из-под мышки? Как ни странно, но такое явление встречается у женщин не так уж и редко. Дополнительные молочные железы под мышками - это аномалия, которая не опасна для здоровья. Можно прожить всю жизнь и так и не узнать о ее существовании. | Жжение в молочных железах - причины Женская грудь в норме не должна болеть и доставлять неприятные ощущения. Если все же в молочных железах возникает чувство жжения, лучше обратиться к врачу и сделать маммографию, чтобы исключить мастопатию и еще более серьезные болезни. |
| В последние несколько лет женщинам приходится все чаще слышать о значимости прохождения маммологического исследования. Так ли важно ежегодно делать эту процедуру, в чем смысл маммографии и не опасна ли для здоровья современная цифровая маммография? | Экзопротез молочной железы Женщины, у которых удалена грудь, чувствуют себя ущемленными и, как правило, страдают от комплексов по поводу своего внешнего вида. Частично решить эту проблему помогает экзопротезирование – подбор специального протеза, скрывающего отсутствие молочной железы. |
womanadvice.ru
Центр диагностики - "Московский Доктор"
Любому профессионалу в области медицины прекрасно известно, что для назначения эффективного лечения крайне важна правильная диагностика. А её полноценное осуществление невозможно без использования современного оборудования, лабораторных реактивов и других вспомогательных средств.
Как подбираются средства диагностики?
В основном они назначаются в зависимости от того, каковы жалобы пациента. Как вариант, возможно проведение комплексного обследования, инициированного клиентом, желающим как можно больше узнать о состоянии своего здоровья. Для того чтобы диагностика стала по-настоящему эффективной, вам стоит обратиться в нашу клинику, к своему лечащему врачу. Именно он может выдать вам направления на все необходимые типы анализов и обследований.
Кроме того, важно запомнить один простой факт – даже узнав точное название своей болезни, ни в коем случае нельзя заниматься самолечением. Эффективную и вместе с тем безопасную терапию должен назначать специалист.
Типы диагностики
В стандартный перечень обследований, направленных на выявление точной причины заболевания, выявленного у больного, можно включить следующие позиции:
• лабораторные анализы: пробы на так называемую патогенную микрофлору, наличие различного рода инфекций, а также проверку общего состояния мочи и крови. Их поведение является обязательным для любых типов обследований, независимо от выявленного у пациента заболевания; • ультразвуковое исследование – использование новейшего оборудования для обнаружения патологий в развитии как отдельных органов, так и их систем. К основным преимуществам данного метода можно отнести его высокую информативность, сочетаемую со 100% безопасностью;• лучевой тип диагностики: рентгенография, остеоденситометрия, а также и многое другое. Воздействие на организм пациента лучами различной длины и интенсивности позволяет получить точное изображение внутренних органов и своевременно диагностировать любые отклонения от нормального уровня их развития.
Каждый из перечисленных методов по-своему эффективен. И потому следует рассмотреть их как можно подробней.
Исследование биологического материала в лабораторных условиях
Одним из основных методов диагностики является оценка состава крови и наличия в ней целого ряда веществ, таких как электролиты, креатинин, а также мочевина и многое другое. При печёночных пробах дополнительно можно получить уровень концентрации ферментов ALT, AST, а также билирубина и др.
О чём свидетельствует изменение состава крови?
Всё зависит от вещества, количество которого меняется:
• уменьшение числа эритроцитов – признак анемии; • рост лейкоцитов и скорость их оседания – доказательство наличия воспалительного процесса; • увеличение численности эозинофилов – признак аллергии; • рост уровня глюкозы - доказательство сахарного диабета; • чересчур большое количество билирубина доказывает факт поражения печени;• чрезмерное содержание креатинина и мочевины – нарушение в работе почек (точнее, почечная недостаточность).
И это далеко не все недуги, которые позволяют определить лабораторные исследования.Для определения типов инфекций, поражающих организм пациента сегодня в основном используются серологические исследования. Благодаря им можно своевременно выявить различные аутоиммунные заболевания (при которых происходит рост антител, противостоящих полноценному функционированию собственных тканей организма). Анализ мочи, используется в комплексе с другими типами обследований. Благодаря ему пациент может узнать о наличии у него заболеваний органов мочеполовой системы и т. д.
Также важно исследование каловых масс, гарантирующее обнаружение малейших признаков паразитарных заболеваний, нарушений в работе органов ЖКТ и др. Не менее информативны и гормональные проверки крови. Благодаря им можно выявить любую патологию эндокринной системы.
Оценка состояния внутренних органов человекаКак уже упоминалось, такая диагностика осуществляется с использованием специального «лучевого» оборудования, отличающегося типами своих волн. На сегодняшний день выделяют следующие типы таких обследований:
• рентгенологическое. Специальные лучи «пронизывают» организм пациента, гарантируя отображение его внутренних органов на фоточувствительной пленке. В основном такой метод диагностики применяется в травматологии. Ведь плотные ткани лучше всего отражают рентгеновские лучи. Для повышения эффективности такой процедуры нередко используется такой приём как контрастирование. Речь идёт о введении в полость определённого органа жидкости, способствующей лучшему задержанию рентгеновских лучей; • КТ. Эта процедура чем-то сходна с предыдущей. Её основные преимущества – снижение «дозы» облучения, а также возможность полноценной обработки всех данных, полученных при исследовании. КТ позволяет определить малейшие морфологические изменения в работе организма пациента; • . Этот метод позволяет полностью исключить опасность облучения пациента, что позволяет использовать его для диагностики любых изменений в структуре мозга (как головного, так и спинного). Его основной недостаток – длительность проведения обследования; • УЗИ, позволяющее получить трехмерное изображение внутренних органов пациента. Такое исследование позволяет выявить структурные особенности органов и из отдельных частей, узнать, насколько правильным является их расположение и т. д. Кроме того, с помощью УЗИ становится реальным выявление малейших признаков развития опухолевых процессов, паразитарных заболеваний, а также образования камней во внутренних органах;• доплерография (одна из разновидностей УЗИ), позволяющая оценить уровень эффективности процесса циркуляции крови.
Эндоскопическая диагностикаИспользование оптических волокон позволяет оптимизировать процесс обследования и лечения внутренних органов пациента. И всё это – без использования травматических методов хирургического вмешательства. Диагностическая точность такого типа исследования составляет порядка 100%. Более того, при необходимости врач может осуществить забор биологического материала (биопсию), тем самым обеспечив себе возможность предельно точной постановки диагноза.
В частности, при посещении нашей клиники вы сможете осуществить обследование желудка и 12-перстной кишки, выбрав такую процедуру, как гатстродуоденоскопия. Благодаря ей можно определить наличие эрозий и язв, первых признаков гастрита, а также любых стенозов, локализации, причин кровотечений и т. д.
diagnostic-md.ru