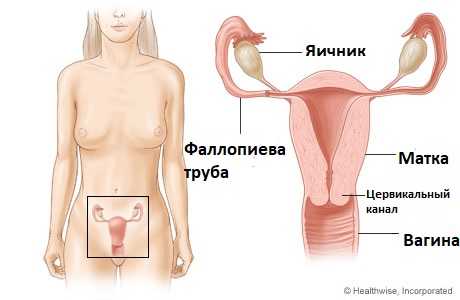
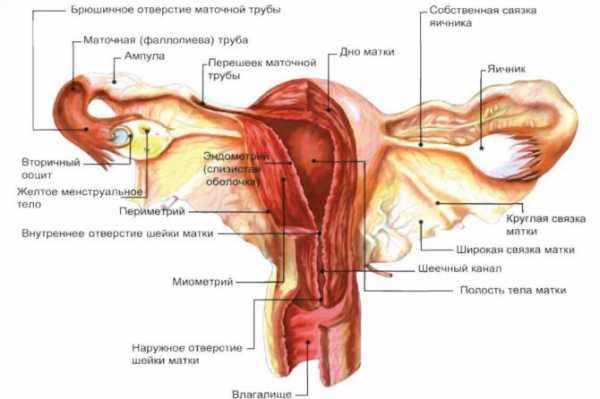
Удаление матки и яичников
Методы проведения операции по удалению матки, адекватная подготовка и реабилитация
В гинекологии при лечении маточных кровотечений в последние годы применяются различные консервативные методы воздействия на матку, например, гистерорезектсокопическое удаление миоматозного узла и абляция эндометрия, термоабляция эндометрия, гормональное подавление кровотечения. Однако они нередко оказываются малоэффективными. В связи с этим операция по удалению матки (гистерэктомия), выполняемая как в плановом, так и в экстренном порядке, остается одним из наиболее распространенных полостных вмешательств и занимает второе место после аппендэктомии.
Частота этой операции в общем числе гинекологических оперативных вмешательств на брюшной полости составляет 25-38% при среднем возрасте оперированных женщин по поводу гинекологических заболеваний 40,5 лет и по поводу акушерских осложнений — 35 лет. К сожалению, вместо попыток консервативного лечения, среди многих гинекологов существует тенденция рекомендовать женщине с миомами удаление матки после 40 лет, мотивируя это тем, что ее репродуктивная функция уже реализована и орган никакой функции больше не выполняет.
Показания к удалению матки

Показаниями к гистерэктомии являются:
- Множественные миомы матки или одиночный миоматозный узел размером более 12 недель с тенденцией к быстрому росту, сопровождаемые повторными, обильными, длительными маточными кровотечениями.
- Наличие миом у женщин старше 50 лет. Хотя они не склонны к малигнизации, но рак на их фоне развивается значительно чаще. Поэтому удаление матки после 50 лет, по мнению многих авторов, желательно в целях предупреждения развития рака. Однако такая операция приблизительно в этом возрасте почти всегда связана с последующими выраженными психоэмоциональными и вегетативно-сосудистыми расстройствами как проявление постгистерэктомического синдрома.
- Некроз миоматозного узла.
- Субсерозные узлы с высоким риском их перекрута на ножке.
- Субмукозные узлы, прорастающие в миометрий.
- Распространенный полипоз и постоянные обильные месячные, осложненные анемией.
- Эндометриоз и аденомиоз 3-4 степени.
- Рак шейки, тела матки или яичников и связанная с этим лучевая терапия. Наиболее часто удаление матки и яичников после 60 лет осуществляется именно по поводу рака. В этот возрастной период операция способствует более выраженному развитию остеопороза и более тяжелому течению соматической патологии.
- Опущение матки 3-4 степени или полное ее выпадение.
- Хронические тазовые боли, не поддающиеся терапии другими методами.
- Разрыв матки во время беременности и родов, приращение плаценты, развитие коагулопатии потребления в родах, гнойный эндометрит.
- Некомпенсируемая гипотония матки в родах или в ближайшем послеродовом периоде, сопровождаемая обильным кровотечением.
- Смена пола.
Несмотря на то, что техническое выполнение гистерэктомии во многом совершенствовано, этот метод лечения по-прежнему остается технически сложным и характеризуется частыми осложнениями во время и после операции. Осложнения представляют собой повреждения кишечника, мочевого пузыря, мочеточников, формирование обширных гематом в параметральной области, кровотечения и другие.
Кроме того, нередки и такие последствия удаления матки для организма, как:
- длительное восстановление функции кишечника после операции;
- спаечная болезнь;
- хронические тазовые боли;
- развитие постгистерэктомического синдрома (климакс после удаления матки) — наиболее частое негативное последствие;
- развитие или более тяжелое течение эндокринных и метаболических и иммунных нарушений, ишемической болезни сердца, гипертонической болезни, нервно-психических расстройств, остеопороза.
В связи с этим большое значение имеет индивидуальный подход в выборе объема и вида хирургического вмешательства.
Виды и способы удаления матки
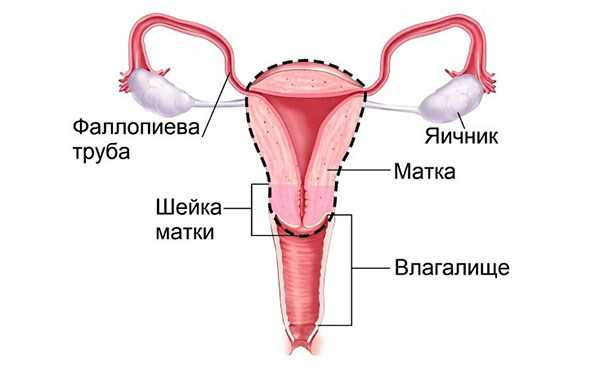
В зависимости от объема операции различают следующие ее виды:
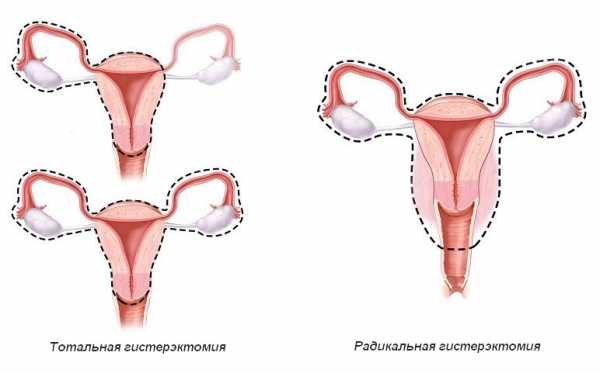
- Субтотальную, или ампутацию — удаление матки без придатков или с ними, но с сохранением шейки.
- Тотальную, или экстирпацию матки — удаление тела и шейки с придатками или без них.
- Пангистерэктомию — удаление матки и яичников с фаллопиевыми трубами.
- Радикальную — пангистерэктомия в сочетании с резекцией верхней 1/3 влагалища, с удалением части сальника, а также окружающей тазовой клетчатки и регионарных лимфоузлов.
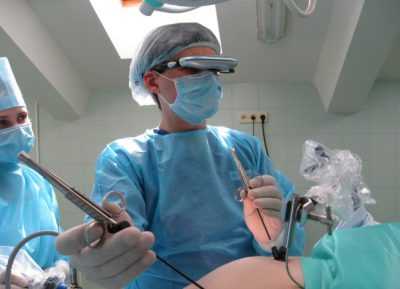
В настоящее время полостная операция по удалению матки осуществляется, в зависимости от варианта доступа, следующими способами:
- абдоминальным, или лапаротомическим (срединным разрезом тканей передней брюшной стенки от пупочной до надлобковой области или поперечным разрезом над лоном);
- вагинальным (удаление матки через влагалище);
- лапароскопическим (через проколы);
- комбинированным.
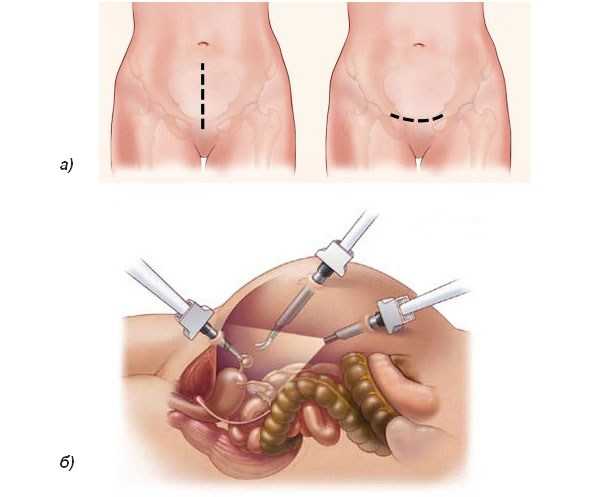
Лапаротомический (а) и лапароскопический (б) варианты доступа при операции по удалению матки
Абдоминальный способ доступа
Используется наиболее часто и очень давно. Он составляет около 65% при выполнении операций этого вида, в Швеции — 95%, в США — 70%, в Великобритании — 95%. Основное преимущество метода состоит в возможности осуществления хирургического вмешательства при любых условиях — как при плановой, так и в случае экстренной операции, а также при наличии другой (экстрагенитальной) патологии.
В то же время, лапаротомический способ обладает и большим числом недостатков. Основные из них — это серьезная травматичность непосредственно самой операции, длительное пребывание в стационаре после операции (до 1 – 2-х недель), продолжительная реабилитация и неудовлетворительные косметические последствия.
Высокой частотой осложнений характеризуется также послеоперационный период, как ближайший, так и отдаленный:
- длительное физическое и психологическое восстановление после удаления матки;
- более часто развивается спаечная болезнь;
- длительно восстанавливается функция кишечника и болит низ живота;
- высокая, по сравнению с другими видами доступа, вероятность инфицирования и повышенная температура;
Смертность при лапаротомическом доступе на 10 000 операций составляет в среднем 6,7-8,6 человек.
Вагинальное удаление
Является еще одним традиционным доступом, используемым при удалении матки. Оно осуществляется посредством небольшого радиального рассечения слизистой оболочки влагалища в верхних его отделах (на уровне сводов) — задней и, возможно, передней кольпотомии.
Неоспоримыми преимуществами этого доступа являются:
- значительно меньшие травматичность и число осложнений во время операции, по сравнению с абдоминальным методом;
- минимальная потеря крови;
- кратковременность болей и лучшее самочувствие после операции;
- быстрая активизация женщины и быстрое восстановление функции кишечника;
- короткий период пребывания в стационаре (3-5 дней);
- хороший косметический результат, в связи с отсутствием разреза кожи передней брюшной стенки, что позволяет женщине скрыть от партнера сам факт оперативного вмешательства.
Сроки реабилитационного периода при вагинальном способе значительно короче. Кроме того, невысока и частота осложнений в ближайшем и отсутствие их в позднем послеоперационном периодах, а смертность в среднем в 3 раза меньше, чем при абдоминальном доступе.
В то же время, вагинальное удаление матки обладает и рядом существенных недостатков:
- отсутствием достаточной площади операционного поля для проведения визуальной ревизии брюшной полости и манипуляций, что значительно затрудняет полноценное удаление матки при эндометриозе и раке, в связи с технической трудностью обнаружения эндометриоидных очагов и границ опухоли;
- высоким риском внутриоперационных осложнений в плане ранения сосудов, мочевого пузыря и прямой кишки;
- затруднениями при необходимости остановки кровотечения;
- наличием относительных противопоказаний, к которым относятся, кроме эндометриоза и рака, значительные размеры опухолевидного образования и предыдущие операции на органах брюшной полости, особенно на органах нижнего этажа, способные приводить к изменениям анатомического расположения органов малого таза;
- технические затруднения, связанные с низведением матки при ожирении, спайках и у нерожавших женщин.
В связи с такими ограничениями, в России вагинальный доступ используется преимущественно при операциях по поводу опущения или выпадения органа, а также при изменении пола.
Лапароскопический доступ
В последние годы приобретает все большую популярность при любых гинекологических операциях в малом тазу, в том числе и при гистерэктомии. Его преимущества во многом идентичны вагинальному доступу. К ним относятся низкая степень травматичности при удовлетворительном косметическом эффекте, возможность рассечения спаек под визуальным контролем, короткий период восстановления в стационаре (не более 5-и дней), невысокая частота осложнений в ближайшем и их отсутствие в отдаленном послеоперационном периоде.
Однако сохраняются и риски таких внутриоперационных осложнений, как возможность повреждения мочеточников и мочевого пузыря, сосудов и толстого кишечника. Недостатком являются и ограничения, связанные с онкологическим процессом и большой величиной опухолевидного образования, а также с экстрагенитальной патологией в виде даже компенсированной сердечной и дыхательной недостаточности.
Читайте также: Лапароскопическое удаление матки
Комбинированный способ или ассистированная вагинальная гистерэктомия
Заключается в одновременном использовании вагинального и лапароскопического доступов. Метод позволяет исключить важные недостатки каждого из этих двух способов и осуществлять хирургическое вмешательство у женщин с наличием:
- эндометриоза;
- спаечного процесса в малом тазу;
- патологических процессов в маточных трубах и яичниках;
- миоматозных узлов значительных размеров;
- в анамнезе оперативных вмешательств на органах брюшной полости, особенно, малого таза;
- затрудненного низведения матки, включая нерожавших женщин.
Основными относительными противопоказаниями, вынуждающими отдать предпочтение лапаротомическому доступу, являются:
- Распространенные очаги эндометриоза, особенно позадишеечного с прорастанием в стенку прямой кишки.
- Выраженный спаечный процесс, вызывающий затруднения рассечения спаек при использовании лапароскопической методики.
- Объемные образования яичников, злокачественный характер которых достоверно исключить невозможно.
Подготовка к операции

Подготовительный период при плановом хирургическом вмешательстве заключается в проведении возможных обследований на догоспитальном этапе — клинические и биохимические анализы крови, анализ мочи, коагулограмма, определение группы крови и резус фактора, исследования на наличие антител к вирусам гепатитов и инфекционных возбудителей, передаваемых половым путем, в том числе на сифилис и ВИЧ-инфекцию, УЗИ, флюорография грудной клетки и ЭКГ, бактериолгическое и цитологическое исследования мазков из половых путей, расширенная кольпоскопия.
В стационаре, при необходимости, дополнительно проводятся гистероскопия с проведением раздельного диагностического выскабливания шейки и полости матки, повторное УЗИ, МРТ, ректороманоскопия и другие исследования.
За 1-2 недели до операции при наличии риска осложнений в виде тромбозов и тромбоэболий (варикозная болезнь, легочные и сердечно-сосудистые заболевания, избыточная масса тела и т. д.) назначаются консультация профильных специалистов и прием соответствующих препаратов, а также реологических средств и антиагрегантов.
Кроме того, в целях профилактики или уменьшения выраженности симптомов постгистерэктомического синдрома, который развивается после удаления матки в среднем у 90% женщин до 60 лет (в основном) и имеет различную степень тяжести, оперативное вмешательство планируется на первую фазу менструального цикла (при его наличии).
За 1-2 недели до удаления матки проводятся психотерапевтические процедуры в виде 5 – 6-и бесед с психотерапевтом или психологом, направленных на уменьшение чувства неопределенности, неизвестности и страха перед операцией и ее последствиями. Назначаются фитотерапевтические, гомеопатические и другие седативные средства, проводится терапия сопутствующей гинекологической патологии и рекомендуется отказ от курения и приема алкогольных напитков.
Эти меры позволяют значительно облегчить течение послеоперационного периода и уменьшить выраженность психосоматических и вегетативных проявлений климактерического синдрома, спровоцированного операцией.
В стационаре вечером накануне операции должно быть исключено питание, разрешается прием только жидкости — некрепко заваренный чай и негазированная вода. Вечером назначаются слабительный препарат и очистительная клизма, перед сном — прием седативного препарата. Утром в день операции запрещается прием любой жидкости, отменяется прием внутрь любых препаратов и повторяется очистительная клизма.
Перед операцией одеваются компрессионные колготки, чулки или производится бинтование нижних конечностей эластичными бинтами, которые остаются до полной активизации женщины после операции. Это необходимо в целях улучшения оттока венозной крови из вен нижних конечностей и предотвращения тромбофлебита и тромбоэмболии.
Немаловажное значение имеет и проведение адекватной анестезии во время операции. Выбор вида обезболивания осуществляется анестезиологом, в зависимости от предполагаемого объема операции, ее длительности, сопутствующих заболеваний, возможности кровотечения и т. д., а также по согласованию с оперирующим хирургом и с учетом пожеланий пациентки.
Наркоз при удалении матки может быть общим эндотрахеальным комбинированным с использованием миорелаксантов, а также его сочетание (по усмотрению анестезиолога) с эпидуральной аналгезией. Кроме того, возможно применение эпидуральной анестезии (без общего наркоза) в сочетании с внутривенной медикаментозной седацией. Установка катетера в эпидуральное пространство может быть пролонгирована и использована в целях послеоперационного обезболивания и более быстрого восстановления функции кишечника.
Принцип техники выполнения операции
Предпочтение отдается лапароскопической или ассистированной вагинальной субтотальной или тотальной гистерэктомии с сохранением придатков хотя бы с одной стороны (если это возможно), что, кроме прочих достоинств, способствует уменьшению степени выраженности постгистерэктомического синдрома.
Как проходит операция?
Оперативное вмешательство при комбинированном доступе состоит из 3-х этапов — двух лапароскопических и вагинального.
Первый этап заключается в:
- введении в брюшную полость (после инсуфляции в нее газа) через маленькие разрезы манипуляторов и лапароскопа, содержащего осветительную систему и видеокамеру;
- проведении лапароскопической диагностики;
- разъединения имеющихся спаек и выделении мочеточников, если это необходимо;
- наложении лигатур и пересечении круглых маточных связок;
- мобилизации (выделении) мочевого пузыря;
- наложении лигатур и пересечении маточных труб и собственных связок матки или в удалении яичников и маточных труб.
Второй этап состоит из:
- рассечения передней стенки влагалища;
- пересечения пузырно-маточных связок после смещения мочевого пузыря;
- разреза слизистой оболочки задней стенки влагалища и наложения кровоостанавливающих швов на нее и на брюшину;
- наложения лигатур на крестцово-маточные и кардинальные связки, а также на сосуды матки с последующим пересечением этих структур;
- выведения матки в область раны и ее отсечения или разделения на фрагменты (при большом объеме) и удаления их.
- наложения швов на культи и на слизистую оболочку влагалища.
На третьем этапе вновь проводится лапароскопический контроль, во время которого осуществляется перевязка небольших кровоточащих сосудов (если таковые имеются) и дренируется полость малого таза.
Сколько длится операция по удалению матки?
Это зависит от способа доступа, вида гистерэктомии и объема хирургического вмешательства, наличия спаек, размеров матки и многих других факторов. Но средняя длительность всей операции составляет, как правило, 1-3 часа.
Главные технические принципы удаления матки при лапаротомическом и лапароскопическом доступах те же. Основное отличие состоит в том, что в первом случае матка с придатками или без них извлекается через разрез в брюшной стенке, а во втором — матка с помощью электромеханического инструмента (морцеллятора) разделяется в брюшной полости на фрагменты, которые затем извлекаются через лапароскопическую трубку (тубус).
Реабилитационный период

Умеренные и незначительные кровянистые выделения после удаления матки возможны в течение не более 2-х недель. В целях профилактики инфекционных осложнений назначается антибиотики.
В первые дни после операции почти всегда развиваются нарушения функции кишечника, связанные, в основном, с болью и низкой физической активностью. Поэтому большое значение имеет борьба с болевым синдромом, особенно в первые сутки. В этих целях регулярно вводятся инъекционные ненаркотические анальгетические препараты. Хорошим обезболивающим и улучшающим кишечную перистальтику эффектом обладает пролонгированная эпидуральная аналгезия.
В первые же 1-1,5 суток проводятся физиотерапевтические процедуры, лечебная физкультура и ранняя активизация женщин — уже к концу первых или в начале вторых суток им рекомендуется вставать с постели и перемещаться по отделению. Через 3-4 часа после операции при отсутствии тошноты и рвоты разрешается пить негазированную воду и «некрепкий» чай в небольшом количестве, а со вторых суток — принимать пищу.
Диета должна включать легкоперевариваемые продукты и блюда — супы с измельченными овощами и перетертыми крупами, кисломолочные продукты, отварные нежирные сорта рыбы и мяса. Исключаются продукты и блюда, богатые клетчаткой, жирные сорта рыбы и мяса (свинина, баранина), мучные и кондитерские изделия, в том числе и ржаной хлеб (пшеничный хлеб разрешается на 3 – 4-й день в ограниченном количестве), шоколад. С 5 – 6-го дня разрешается 15-ый (общий) стол.
Одним из негативных последствий любой операции на брюшной полости является спаечный процесс. Он чаще всего протекает без каких-либо клинических проявлений, но иногда может вызывать серьезные осложнения. Основные патологические симптомы образования спаек после удаления матки — это хронические тазовые боли и, что еще более серьезно, спаечная болезнь.
Последняя может протекать в виде хронической или острой спаечной кишечной непроходимости вследствие нарушения прохождения каловых масс по толстому кишечнику. В первом случае она проявляется периодическими схваткообразными болями, задержкой газов и частыми запорами, умеренным вздутием живота. Такое состояние может разрешаться консервативными методами, но нередко требует хирургического лечения в плановом порядке.
Острая кишечная непроходимость сопровождается схваткообразной болью и вздутием живота, отсутствием стула и отхождения газов, тошнотой и повторной рвотой, обезвоживанием организма, тахикардией и вначале повышением, а затем снижением артериального давления, уменьшением количества мочи и т.д. При острой спаечной кишечной непроходимости необходимо экстренное ее разрешение путем хирургического лечения и проведения интенсивной терапии. Хирургическое лечение заключается в рассечении спаек и, нередко, в резекции кишечника.
В связи с ослаблением мышц передней брюшной стенки после любого оперативного вмешательства на брюшной полости, рекомендуется использование специального гинекологического бандажа.
Сколько носить бандаж после удаления матки?
Ношение бандажа в молодом возрасте необходимо в течение 2 – 3-х недель, а после 45-50 лет и при слабо развитых мышцах брюшного пресса — до 2-х месяцев.
Он способствует более быстрому заживлению ран, уменьшению болевых ощущений, улучшению функции кишечника, снижению вероятности формирования грыжи. Бандаж используется только в дневное время, а в дальнейшем — при длительной ходьбе или умеренных физических нагрузках.
Поскольку после операции изменяется анатомическое расположение органов малого таза, а также утрачиваются тонус и эластичность мышцы тазового дна, возможны такие последствия, как опущение органов малого таза. Это приводит к постоянным запорам, недержанию мочи, ухудшению сексуальной жизни, выпадению влагалища и также к развитию спаечного процесса.
В целях профилактики этих явлений рекомендуются упражнения Кегеля, направленные на укрепление и повышение тонуса мышц дна таза. Ощутить их можно путем прекращения начатого мочеиспускания или акта дефекации или попыткой сжать палец, введенный во влагалище, его стенками. Упражнения основаны на подобном сжатии мышц тазового дна в течение 5-30 секунд с последующим их расслаблением такой же длительностью. Каждое из упражнений повторяется в 3-х подходах по 10 раз в каждом.
Комплекс упражнений выполняется в разных исходных положениях:
- Ноги установлены на ширине плеч, а руки — на ягодицах, как бы поддерживая последние.
- В положении на коленях тело наклонить к полу и положить голову на согнутые в локтях руки.
- Лечь на живот, положить голову на согнутые руки и согнуть одну ногу в коленном суставе.
- Лечь на спину, ноги согнуть в коленных суставах и развести колени в стороны таким образом, чтобы пятки упирались в пол. Одну руку положить под ягодицу, другую — на нижний отдел живота. Во время сжатия мышц тазового дна руки немного подтягивать кверху.
- Положение — сидя на полу со скрещенными ногами.
- Ноги поставить несколько шире плеч и выпрямленными руками упереться в колени. Спина прямая.
Мышцы тазового дна при всех исходных положениях сжимать в направлении внутрь и кверху с последующим их расслаблением.
Половая жизнь после удаления матки

В первые два месяца рекомендуется воздержание от половых связей во избежание инфицирования и других послеоперационных осложнений. В то же время, независимо от них удаление матки, особенно в репродуктивном возрасте, само по себе очень часто становится причиной значительного снижения качества жизни из-за развития гормональных, метаболических, психоневротических, вегетативных и сосудистых нарушений. Они взаимосвязаны между собой, усугубляют друг друга и отражаются непосредственно на сексуальной жизни, которая, в свою очередь, увеличивает степень их выраженности.
Частота этих расстройств особенно зависит от объема выполненной операции и, не в последнюю очередь, от качества проведения подготовки к ней, ведения послеоперационного периода и лечения в более отдаленные сроки. Тревожно-депрессивный синдром, который протекает стадийно, отмечен у каждой третьей женщины, перенесшей удаление матки. Сроки максимального его проявления — это ранний послеоперационный период, ближайшие 3 месяца после него и через 12 месяцев после операции.
Удаление матки, особенно тотальное с односторонним, а тем более с двухсторонним удалением придатков, а также проведенное во второй фазе менструального цикла ведет к значительному и быстрому уменьшению содержания прогестерона и эстрадиола в крови более чем у 65% женщин. Наиболее выраженные расстройства синтеза и секреции половых гормонов выявляются к седьмым суткам после операции. Восстановление этих нарушений, если был сохранен хотя бы один яичник, отмечается только через 3 и более месяцев.
Кроме того, в связи с гормональными нарушениями не только снижается половое влечение, но у многих женщин (у каждой 4 – 6-й) развиваются процессы атрофии в слизистой оболочке влагалища, что приводит к их сухости и урогенитальным расстройствам. Это тоже неблагоприятно отражается на половой жизни.
Какие препараты необходимо принимать для уменьшения выраженности негативных последствий и улучшения качества жизни?
Учитывая стадийный характер расстройств, целесообразно в первые полгода применять седативные и нейролептические препараты, антидепрессанты. В дальнейшем их прием должен быть продолжен, но прерывистыми курсами.
С профилактической целью их необходимо назначать в наиболее вероятные периоды года обострений течения патологического процесса — осенью и весной. Кроме того, в целях предотвращения проявлений раннего климакса или уменьшения выраженности постгистерэктомического синдрома во многих случаях, особенно после гистерэктомии с яичниками, необходимо применение средств заместительной гормональной терапии.
Все препараты, их дозировки и длительность курсов лечения должны определяться только врачом соответствующего профиля (гинекологом, психотерапевтом, терапевтом) или совместно с другими специалистами.
ginekolog-i-ya.ru
После удаления матки и яичников - www.LuxMama.ru
Содержание:
Удаление матки (гистерэктомия) является довольно распространенной хирургической операцией. Она проводится при миоме матки, эндометриозе, различных опухолях и новообразованиях, в том числе, при кистозе яичников в постменопаузе, когда больной орган уже невозможно сохранить. Иногда возникает необходимость удаления матки вместе с яичниками.
Реабилитация после удаления
Операция проводится под общим наркозом, поэтому пациентке потребуется несколько часов, чтобы прийти в себя, а для дальнейшего восстановления необходимо еще несколько недель. В этот период пациентка должна приходить к врачу на осмотр и соблюдать все его рекомендации. После удаления матки на полное восстановление организма требуется от одного до двух месяцев. В этот период женщине необходимо высыпаться, много отдыхать и не перегружать себя работой. Восстанавливать трудоспособность следует начинать с самой легкой работы по дому.
Еще в больнице женщине, по возможности, нужно как можно больше двигаться. Ходьба активизирует кровоток, что снизит риск образования тромбов, так как они могут сформироваться не только в венах ног, но и в легких. После операции тяжелые предметы можно поднимать по истечении не менее шести месяцев. В противном случае может произойти опущение свода влагалища. Для более быстрого заживления швов в рацион нужно ввести продукты с большим содержанием железа (мясо, печень, гречку, грейпфрут). Чтобы предупредить, запор необходимо много пить. Также следует делать назначенную доктором гимнастику.
Реабилитационный период наиболее тяжелый при полостных операциях. В стационаре женщина находится неделю, так как только на шестой -седьмой день с рубца снимаются скобы. Абдоминальная (полостная) гистерэктомия проводится при раке матки, больших фибромах и подозрении на рак яичников. При этой операции больше возможностей оценить в каком состоянии находятся половые органы женщины, но при этом восстановление занимает более длительное время.
Последствия после удаления
После операции по удалению матки и яичников возможен целый ряд последствий. Возникают проблемы с мочеиспусканием, появляется повышенная утомляемость, тошнота, боль в суставах, исчезает половое влечение, увеличивается вес тела. Из-за уменьшения поддерживающих тканей, возможно опущение верхнего свода влагалища.
К негативным последствиям гистерэктомии также относится опасность возникновения остеопороза, сердечных заболеваний, исчезновение репродуктивной функции, преждевременное наступление климакса, ограничение на несколько месяцев половых отношений. Гистерэктомия сильно влияет на функционирование половой сферы и на сексуальное чувство, что еще больше осложнит жизнь женщин, которые и до операции имели проблемы с половой жизнью.
Положительные последствия удаления матки и яичников
Если операция по удалению матки и яичников неизбежна, то оттягивать ее не стоит, ведь проблема никуда не денется, а состояние здоровья будет ухудшаться. Поэтому гистерэктомия для многих женщин – единственная надежда. Исчезают сильные кровотечения, боли, непрекращающиеся менструации, исчезает синдром хронической усталости, улучшается самочувствие, повышается гемоглобин, устраняется склонность к таким патологиям как: миома матки, внутренний эедометриоз и др. Кроме того, отпадает потребность в прокладках, контрацептивах от нежелательной беременности.
Осложнения после операции
После проведения гистерэктомии могут возникнуть осложнения, которые проявляются в слабости тазовых мышц и связок, поддерживающих прямую кишку, мочевой пузырь и влагалище, в появлении болей, рубцов, спаек, ранней менопаузы, а также в трудностях с мочеиспусканием. Кроме того, после удаления матки и яичников может произойти обильное непрекращающееся кровотечение, которое может длиться от тридцати до сорока пяти дней. При усилении кровотечения необходимо обратиться к врачу.
Специально для luxmama.ru Питя Инна
www.luxmama.ru
Удаление матки и яичников: последствия и осложнения, послеоперационный период и реабилитация
Матка является основным детородным органом. Она является тем местом, где происходит зарождение эмбриона и дальнейшее развитие плода. Сколько функций матка совершает совместно с яичниками – не перечесть. Не сложно догадаться, что отсутствие этих органов повлечет за собой абсолютное бесплодие и массу других проблем, однако существуют заболевания, лечение которых может осуществляться только посредством удаления матки вместе с яичниками.
Показания, противопоказания и подготовка к операции
Основными состояниями, при которых показано удаление матки вместе с яичниками, являются следующие заболевания:
- Большая миома матки, которая развивается чаще в период менопаузы, приливы.
- Выпадение матки через влагалище вместе с яичниками или значительное ее опущение.
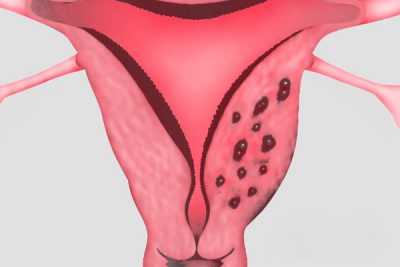 Заболевание, больше известное, как аденомиоз, характеризующееся сильным бесконтрольным ростом внутренней оболочки матки в любой период цикла.
Заболевание, больше известное, как аденомиоз, характеризующееся сильным бесконтрольным ростом внутренней оболочки матки в любой период цикла.- Состояние хронической тазовой боли и боли внизу живота.
- Доброкачественные образования матки и придатков значительных размеров.
- Все виды злокачественных опухолей.
- Наличие миом, (опасность перекрута ножки миомы).
- Некроз маточных узлов и кист яичников.
- Нарушения цикла менструации, связанные не столько с изменениями в работе яичников, сколько с патологическими изменениями и включениями в эндометрии.
К удалению матки с придатками есть ряд противопоказаний, при наличии которых проведение операции не только не возможно, но и угрожает жизни. При этом для каждого вида гистерэктомии есть свои запреты, о которых разговор будет вестись ниже.
 Общими противопоказаниями для любого оперативного вмешательства на матке служат следующие состояния:
Общими противопоказаниями для любого оперативного вмешательства на матке служат следующие состояния:
- Все виды хронических заболеваний, которые в период операции находятся в обострении.
- Различного рода воспаления половых органов, сопровождающиеся выделениями.
- Декомпенсированные формы соматических заболеваний.
Такое тяжелое оперативное вмешательство, как удаление матки с яичниками, нуждается в тщательной предоперационной подготовке, которая осуществляется в несколько этапов.
Подготовка значительно снизит риск осложнений в послеоперационный период и облегчит проведение самой операции.
Сколько анализов предстоит сдать, зависит от диагноза, однако чаще всего это такие исследования:
- В первую очередь, женщине нужно сдать все необходимые анализы. Сколько – сказать трудно. В список обязательных обследований входит общий анализ крови и мочи, биохимия, включающая печеночные тесты и прочие необходимые врачу показатели. Обязательно нужен анализ крови на свертываемость, а также на группу крови и резус-фактор.
 Второй этап – необходимо собрать анализы гинекологического профиля. Это различного рода мазки, бакпосевы и соскобы, которые дадут ясную картину о наличии или отсутствии у женщин инфекций, воспалительных процессов и присутствии патологических клеток.
Второй этап – необходимо собрать анализы гинекологического профиля. Это различного рода мазки, бакпосевы и соскобы, которые дадут ясную картину о наличии или отсутствии у женщин инфекций, воспалительных процессов и присутствии патологических клеток.- После сдачи всех анализов большинство женщин делает ЭКГ, флюорографию и получает консультацию терапевта. Если часто ощущаются приливы, то еще и консультацию эндокринолога.
- Из дополнительных обследований назначаются УЗИ органов малого таза, КТ, кольпоскопию, а так же анализ на гистологию эндометрия. Обязательно пациентка осматривается при помощи зеркал.
В том случае, если результаты всех диагностических манипуляций удовлетворят гинеколога, пациентка осматривается анестезиологом, который определяет риск оперативного лечения. Накануне операции для женщин ставится запрет на любую еду. Обязательно производится очистительная клизма и бритье половых органов в период до операции. Медицинская сестра дает пациентке седативные препараты, назначенные анестезиологом.
к оглавлению ↑Разновидности операции
Несмотря на, казалось бы, одинаковый исход операции, произвести ее можно различными способами и на различных уровнях, что имеет разные последствия.
 Выделение видов операции зависит от объема вмешательства:
Выделение видов операции зависит от объема вмешательства:
- Радикальная операция (экстирпация матки). Это полное удаление матки с ее шейкой и придатками. При этом удаляется часть влагалища, расположенная сверху и лимфатические узлы тазовой области.
- Тотальная операция. При которой удаляется и вся матка, и ее шейка.
- Надвлагалищная операция. При которой шейка остается в тазу.
Если у хирурга есть хоть малейший шанс сохранить матку или яичник пациентке, не достигшей 40 лет, он обязательно это делает.
В зависимости от техники доступа выделяют несколько способов удаления матки с яичниками.
к оглавлению ↑Лапароскопия
Согласно такой методике вся операция производится при помощи камеры, введенной в живот через маленькое отверстие. Все последующие этапы выделения органов происходят с использованием инструментов, введенных через 2-3 иных отверстия в стенке живота. Изображение из полости таза передается на монитор. Женщина принимает положение с приподнятыми ногами.
Невозможна лапароскопия при выпадении матки наружу, при слишком больших образованиях в матке и яичниках, так как извлечь их из живота через маленькие отверстия будет просто невозможно.
к оглавлению ↑Лапаротомный доступ
Такой вид удаления матки хирург выбирает при массивном спаечном процессе в полости живота, при значительных размерах матки, если вовлечены в заболевание несколько соседних органов, или если операция выполняется экстренно. В этих ситуациях невозможно выполнить операцию таким методом, как лапароскопия.
При лапаротомии производится так называемый разрез «от пупка до лобка». Весь живот и таз хорошо раскрываются, и делается собственно удаление. Особого положения принимать не нужно, женщина под наркозом просто лежит на спине.
Такое обширное вмешательство несет в себе только общие противопоказания ко всем видам удаления матки с яичниками.
к оглавлению ↑Операция через влагалище
Данная операция показана пациенткам с доброкачественными процессами матки и яичников небольших размеров.
Вверху влагалища делается разрез, через который затем проводятся все действия. Такую методику можно сочетать с введением через отверстие во влагалище камеры, и дальше проводится лапароскопия. Вся процедура удаления матки с яичниками будет производиться специальными инструментами.
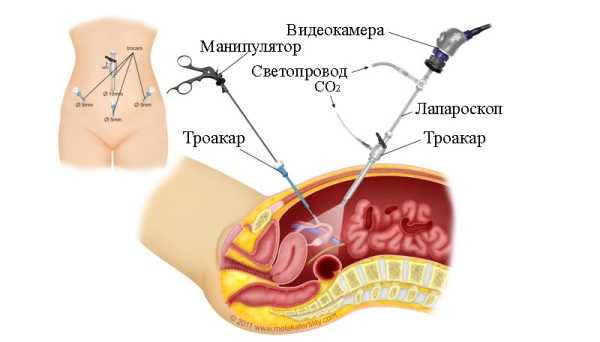
Операция через влагалище
Таким способом нельзя лечить женщин:
- с маткой больших размеров;
- в случае, когда речь идет о раке и нет точных сведений о его распространенности;
- если в тазу обследуемых женщин много спаек;
- если ранее проводилось кесарево сечение;
- когда имеются любые виды воспалений и выделений грибкового характера.
Особенности проведения операции и послеоперационный период
Все названные вмешательства, в том числе и лапароскопия, проводятся под общим наркозом, очень редко используется спинальная анестезия. Нужное положение пациентка будет принимать в зависимости от методики удаления, ее выбирает хирург. Операционное поле обрабатывается антисептиками, а в дальнейшем поэтапно производится удаление органа с перевязкой сосудов, контролем отсутствия кровотечения и восстановление целостности тканей.
 Операция по удалению матки с яичниками очень травматична, в ходе нее теряется много крови. Поэтому анестезиолог должен вовремя запастись компонентами крови, которые могут понадобиться как для восстановления объема утраченной крови, так и для остановки кровотечения. На операцию женщин доставляют с эластичными бинтами на ногах для предотвращения различных осложнений по типу тромбозов.
Операция по удалению матки с яичниками очень травматична, в ходе нее теряется много крови. Поэтому анестезиолог должен вовремя запастись компонентами крови, которые могут понадобиться как для восстановления объема утраченной крови, так и для остановки кровотечения. На операцию женщин доставляют с эластичными бинтами на ногах для предотвращения различных осложнений по типу тромбозов.
В ранний послеоперационный период рекомендуется сразу же надеть бандаж, чтобы не появились грыжи в месте вмешательства. Сколько нужно его носить, зависит от индивидуальных особенностей, однако этот срок не должен превышать 3 месяца и 8 часов в сутки.
Женщине назначаются обезболивающие, которые нужно принимать в случае, если беспокоят боли, а также антибактериальные препараты, принимать которые обязательно. При нормальном течении всех процессов женщин выписывают на 7-10 сутки после операции.
После открытой операции нельзя:
 заниматься сексом около 6 недель (хотя, сколько именно продлится период воздержания, зависит от психологического состояния женщины);
заниматься сексом около 6 недель (хотя, сколько именно продлится период воздержания, зависит от психологического состояния женщины);- поднимать большой вес;
- купаться во всех видах водоемов.
К сожалению, после удаления матки и яичников могут возникнуть некоторые последствия:
- Появление тромбов в венах.
- Нарушение мочеиспускания.
- Осложнения в виде нагноения раны.
- Приливы и климакс.
- Абсолютная невозможность иметь детей.
- Появление гематом в месте, где наложен шов.
- Травмирование близлежащих органов и тканей.
- Осложнения в виде различного рода кровотечений.
 Женщине стоит обратиться к врачу, если она длительное время испытывает ряд жалоб в послеоперационный период:
Женщине стоит обратиться к врачу, если она длительное время испытывает ряд жалоб в послеоперационный период:
- гипертермия;
- затруднение дыхания;
- состояние, близкое к обмороку;
- частые приливы;
- нарушения ритма сердца;
- выделения в виде кровотечений и гнойные выделения;
- не прекращающаяся слабость как разновидность осложнения.
Реабилитация и жизнь после операции
Женщины, не имеющие матки, никогда не смогут иметь детей. Если пациентка пожилая, то данный вопрос стоит не так остро, как у молодых, для реабилитации которых очень важна психологическая адаптация. Такая категория женщин должна научиться принимать факт бесплодия. С этим живут многие.
Удаление яичников имеет негативные последствия и осложнения, связанные с нарушением гормональной функции:
 появляются приливы, которые характеризуются необъяснимым появлением чувства жара. Приливы не несут в себе опасности, но всегда имеют опасную почву, если это не симптомы естественного климакса (приливы в этом случае – норма);
появляются приливы, которые характеризуются необъяснимым появлением чувства жара. Приливы не несут в себе опасности, но всегда имеют опасную почву, если это не симптомы естественного климакса (приливы в этом случае – норма);- происходит вымывание кальция из костей, что грозит частыми переломами;
- в связи с недостатком гормонов женщина может набрать лишний вес.
Важным моментом в процессе реабилитации является лечебная физкультура, в том числе упражнения Кегеля, после которых приливы меньше ощущаются, и наступает приятное расслабление организма.
Прооперированным пациенткам можно дать несколько рекомендаций:
 Сексуальную жизнь возобновить не ране чем через 2 месяца.
Сексуальную жизнь возобновить не ране чем через 2 месяца.- Для профилактики выпадения влагалища делать упражнения Кегеля.
- Проводить профилактику остеопороза (препараты кальция – Кальций Д3 Никомед).
- Соблюдать диету и больше гулять.
- Принимать поддерживающие и гормональные препараты, назначенные врачом.
- Тщательно следить за состоянием своего здоровья (регулярно измерять температуру и давление, обращать внимания на выделения).
Что касается тренировок, упражнения Кегеля – это комплекс тренировок для мышц таза, так сказать, их реабилитация. Они повышают тонус мышц, что уменьшает приливы и не дает влагалищу выпасть. Тренировать мышцы по методике Кегеля довольно просто, для этого есть упражнения, объединенные в несколько комплексов.
Одни упражнения Кегеля основаны на простом быстром сжатии мышц таза, которое повторяются разное количество раз в послеоперационный период. Другие упражнения Кегеля основаны на постепенном сжатии и расслаблении мышц от 2 до 20 минут. Упражнения нужно выполнять регулярно и столько раз, сколько сможет сделать женщина без сильного напряжения, тогда эффект будет ощутимым.
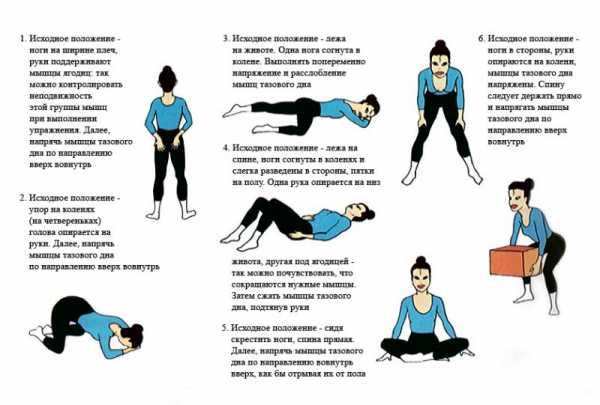
Упражнения Кегеля
Таким образом, сколько продлится реабилитационный период, во многом зависит от самой женщины. Если учитывать все рекомендации, реабилитация после операции пройдет быстро и эффективно, а приливы, выделения и прочие последствия больше не будут беспокоить. Стоит сказать, что после своевременно проведенной операции живут такие женщины не меньше остальных, причем их качество жизни постепенно возвращается к привычному уровню.

 Дайте нам об этом знать - поставьте оценку (3 votes, average: 4,33 out of 5) Загрузка...
Дайте нам об этом знать - поставьте оценку (3 votes, average: 4,33 out of 5) Загрузка... ginekologii.ru
Удаление матки и яичников.
Удаление матки и яичников проводится в крайнем случае, когда все методы лечения были испробованы, а положительных результатов не дали. К оперативному вмешательству могут привести такие причины, как миомы матки, выпадение ее, рак матки, шейки матки или яичников, вагинальные кровотечения, эндометриоз, аденомиоз. У многих женщин после удаления матки наступает депрессия, увеличивается риск сердечных заболеваний, может произойти раннее угасание функций яичников, возникает нарушение половой активности, в особенности, если у женщины и до оперативного вмешательства были проблемы сексуального характера. Удаление матки и яичников может повлечь за собой и полную потерю полового влечения, увеличение веса, повышенную утомляемость. Также могут возникнуть проблемы с мочеполовой системой.
Яичники – это основной орган, который вырабатывает половые гормоны. При их удалении наступает вынужденная менопауза, и чтобы хоть частично восстановить организм, назначается заместительная гормональная терапия эстрагеном, которая проводится пожизненно. Но естественной выработке гормонов она, конечно же, уступает.
Последствие такого удаления равнозначно последствиям удаления яичек у мужчин.
Конечно, удаление матки и яичников пагубно сказывается на организме. Даже у человека преклонного возраста яичники продолжают вырабатывать необходимые гормоны, поэтому для любой женщины они были и останутся органом жизненно важным. Если у женщины произведено удаление шейки матки, последствия также наносят значительный ущерб ее организму.
Однако из всего этого можно извлечь и положительный результат. У женщин, перенесших операцию, исчезают боли и кровотечения, постоянные затянувшиеся менструации. Ранее, при выскабливании слизистой матки, эффекта хватало на два – три месяца, и это при условии, что его надо делать три – четыре раза. А это для женщины бесследно не проходило. Большая часть пациенток опасается того, что удаление матки и яичников может значительно повлиять на увеличение веса. Это может произойти, но в редких случаях. Многих женщин постоянно мучает мысль о нежелательной беременности. Теперь же после операции сексуальная жизнь станет более раскрепощенной, да и партнер особой разницы не почувствует. Волнует женщин и вопрос об оргазме после перенесенной операции. Следует заметить, что ощущения при половом акте будут не такие, как раньше, но они все равно будут, просто восприятие оргазма немного станет другим. Но в любом случае врачи предупреждают, что не у всех женщин происходят положительные изменения. Последствия после операции могут быть разными. Есть женщины, у которых матка подвержена образованию полипов.
Состоят они из тела и ножки и возникают вследствие гормональных нарушений или в результате воспаления слизистой оболочки матки. В большинстве своем они бывают доброкачественными, однако, не исключены и злокачественные образования.
У многих женщин отсутствуют симптомы, связанные с полипами. Но бывают случаи, когда из-за них нарушается менструальный цикл. Он может быть длительным, с небольшими перерывами. Полипы лучше всего просматриваются на пятый день после менструации. В большинстве случаев врачи сразу же рекомендуют удаление полипов матки. Однако существует и другой метод, когда вслепую производится выскабливание слизистой матки и слизистой шеечного канала. Но успех в результате такого вмешательства бывает только у семидесяти процентов пациенток. А у остальных тридцати процентов остается часть полипа – ножка. Она то и дает начало росту нового полипа, который со временем нужно будет удалять.
Современная методика позволяет производить удаление полипа, используя резектоскоп. В этом случае он удаляется полностью. Его конструкция достаточно сложная. Присутствие на его конце так называемой «петли» и электрического тока позволяет срезать образование под корень, захватывая помимо слизистой и мышечную оболочку матки. На месте удаления полип уже никогда не вырастет.
fb.ru