Признаки воспаления придатков и яичников
Воспаление придатков
Воспаление придатков может быть как двусторонним, так и односторонним, локализованным справа или слева. В настоящее время медики отмечают широкую распространенность заболевания. Среди пациенток чаще встречаются молодые женщины и девушки в возрасте до 30 лет, они же составляют и наибольшую группу риска. В первую очередь, это связано с большей половой свободой, значительным количеством половых партнеров, использованием КОК, заменивших барьерные методы контрацепции, существенно снижавшие риск попадания в половые пути возбудителей заболевания.
Коварность проблемы заключается еще и в возможности протекания воспаления придатков в стертой, скрытой форме. Последствия такого явления самые грозные – внематочные беременности, невынашивание, бесплодие. По мнению практикующих гинекологов и научных экспертов, воспаление придатков является одной из актуальных проблем современной гинекологии и требует самого пристального внимания. Во избежание тяжелых, сложно поддающихся лечению осложнений, в настоящем и будущем каждая женщина должна проходить регулярные осмотры у гинеколога и сообщать ему во время визита обо всех факторах, вызывающих тревогу или сомнения.
Причины воспаления придатков
Причинами болезни являются вирусы, бактерии и другие патогенные микроорганизмы, проникающие в верхние отделы женской половой системы (яичники, фаллопиевы трубы и связки) различными путями. Наиболее часто встречается восходящий путь распространения инфекции. В этом случае возбудитель патологии проникает из нижних отделов женской половой системы – шейки матки, влагалища, а также из инфицированных близко расположенных органов – уретры, мочеточников, прямой кишки. Чаще всего в этом случае возбудителями выступают кишечная палочка, гонококки, хламидии, стрепто-, стафилококки, грибки и их ассоциации. Частой причиной восходящей инфекции являются ЗППП (заболевания передающиеся половым путём), несоблюдение гигиенических норм, беспорядочная половая жизнь, нарушающие нормальную флору и местный защитный иммунитет влагалища.
Намного реже встречается нисходящий или вторичный путь попадания инфекции. Это возможно в случае существования острого воспалительного процесса вблизи от органов малого таза, например аппендицита, осложнённого перитонитом. Ещё одним редким способом распространения инфекции считается гематогенный путь (через зараженную кровь). Он сопряжен с начинающимся или развившимся сепсисом. Также причиной гематогенного инфицирования придатков может стать генитальный туберкулез, вызываемый специфическим возбудителем – палочкой Коха.
Процессы, локализованные с одной стороны, чаще всего вызываются такими возбудителями, как кишечная палочка, стрептококки и стафилококки. Палочка Коха и гонококк чаще приводят к воспалению придатков с двух сторон. Инфекционный агент, проникая в слизистую оболочку фаллопиевых (маточных) труб одним из вышеперечисленных путей, внедряется в нее, затем – быстро распространяется на прилегающие серозные и мышечные волокна. Далее процесс захватывает эпителий яичников и брюшину таза. При более широком поражении, включающем яичник и всю маточную трубу, возможно формирование тубоовариального абсцесса. Следствием воспаления придатков служат множественные спайки, ограничивающие подвижность, нормальную активность реснитчатого эпителия и сократительную способность маточных труб.
Основными факторами, провоцирующими манифестацию аднексита, являются переохлаждения, стрессы, иные состояния, негативно влияющие на иммунитет. Тем не менее, они не выступают первопричиной воспаления придатков и при отсутствии инфекции в организме не могут сами по себе спровоцировать возникновение патологии.
Заболевание может иметь как острое, так и хроническое течение (с возможными рецидивами или без них).
Картина острого воспаления придатков характеризуется выраженными симптомами. Это - острая боль, локализованная на стороне поражения органов или разлитая по всей брюшной полости, отдающая в прямую кишку, крестец, спину, значительное повышение температуры (38-40 градусов), выделения, в том числе гнойные. Данные лабораторных анализов показывают патологическое смещение формулы крови влево с резким возрастанием СОЭ и повышением лейкоцитов. Пальпация при осмотре на кресле выявляет «острый живот», механизм мышечной защиты, сильного напряжения. Возможны общие клинические проявления инфекционного поражения – рвота, диарея, слабость, падение АД и пульса, изменения со стороны сердечно-сосудистой системы, появление симптомов почечной недостаточности.
Клинические признаки хронического воспаления придатков – тянущие, временами усиливающиеся, болезненные ощущения в нижних отделах живота, периодический незначительный или умеренный подъём температуры тела (до 38 градусов), выделения различной степени интенсивности и окрашенности. Признаки появляются и исчезают циклически, рецидивы длятся до семи дней. В половине случаев диагностируется нарушение менструального цикла. Возможны меноррагии – менструации со значительной кровопотерей; метроррагии – кровотечения вне цикла, может развиться олигоменорея.
Симптомы воспаления придатков
Воспаление придатков имеет стадийное течение, как при острой, так и при хронической форме заболевания. Симптоматика и лечение на каждой стадии специфичны. Острое течение, как правило, дает четкую картину воспаления, которую можно отследить по патогномоничным симптомам болезни на каждой стадии.
Токсическая стадия характеризуется симптомами интоксикации организма. Характерны умеренно повышенная, высокая, иногда – очень высокая температура тела (до 40-41 градуса). Наблюдается озноб, вздутие и болезненность живота, дизурические расстройства (нарушенное мочеиспускание), диспепсические явления (понос, рвота). Со стороны половой системы отмечаются обильные выделения, сильные, локализованные или разлитые боли, возможны кровотечения. Симптоматика сохраняется в течение 1-1,5 недель, затем возможен переход заболевания во вторую (септическую стадию), полное выздоровление (при адекватной терапии воспаления придатков) или хронизация патологии (при частичном срабатывании механизмов внутренней иммунной защиты).
Септическая стадия характеризуется усугублением симптомов, слабостью, головокружениями, присоединением анаэробов с формированием гнойного тубоовариального образования с угрозой перфорации. Возможно дальнейшее распространение воспалительного процесса на органы малого таза и брюшины с возникновением пельвиоперитонита, угрожающего жизни пациентки.
Симптомы воспаления придатков в фазе хронизации в ряде случаев имеют невыраженный характер. Тупые, усиливающиеся боли возникают периодически, совпадают с той или иной фазой цикла. Наблюдаются незначительное повышение температуры, расстройства менструальной функции, проблемы в половой сфере (болезненный половой акт, снижение либидо и т. д.), ухудшение общего самочувствия и снижение трудоспособности. При длительно протекающем хроническом воспалении придатков без лечения могут возникать заболевания ЖКТ (колиты и пр.) и выделительной системы (пиелонефриты, рецидивирующие циститы и т. д.).
Грозным осложнением острого воспаления придатков при несвоевременно начатой терапии может стать перитонит. Хроническое воспаление придатков часто осложняется бесплодием. Бесплодие смешанного генеза, причиной которого также является воспаление придатков, весьма сложно поддается излечению. Это обусловлено тем, что к снижению физиологической функции фаллопиевых труб (сократительной способности, нарушению деятельности реснитчатого слоя) или их полной непроходимости присоединяется гормональная дисфункция вследствие поражения яичников. Сбои в менструальном цикле, отсутствие овуляции приводят к серьезным функциональным и анатомическим изменениям в женской половой системе.
Формирование инфильтратов – частое последствие хронического воспаления придатков может осложниться развитием процессов склерозирования в маточных трубах. Это основная причина эктопической (внематочной) беременности, формирования болезненных спаек. Распространение патологии на соседние органы часто вызывает развитие холецистита (острого и хронического), колита, пиелонефрита.
Диагностика воспаления придатков
Первичная консультация гинеколога направлена на оценку общей картины, присущей воспалению придатков, на основании анамнестических данных пациентки. При этом учитывается наличие абортов, ВМС (внутриматочной спирали), осложнений в родах, неблагополучно завершившихся беременностей, количество половых партнеров, общие сведений о состоянии здоровья, предъявляемые жалобы. Гинекологический осмотр на кресле (двуручное внутреннее исследование) выявляет характерные для воспаления придатков признаки. Они проявляются как одностороннее или 2-стороннее болезненное увеличение придатков матки.
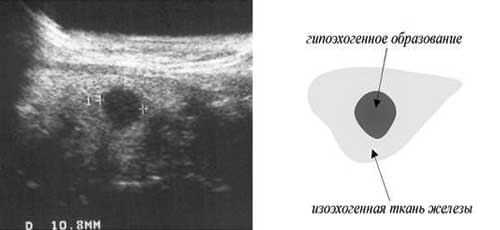
Бактериологический посев на флору с антибиотикограммой и микроскопическое исследование мазка влагалища, цервикального канала и уретры позволяют идентифицировать возбудителей болезни, а также определить их титр (концентрацию). По этим данным можно оценить степень процесса воспаления в малом тазу. Ультразвук (УЗИ органов малого таза) обнаруживает наличие воспалительных образований придатков, их локализацию (гидросальпинкс, пиосальпинкс).
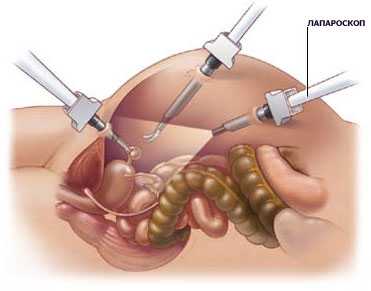
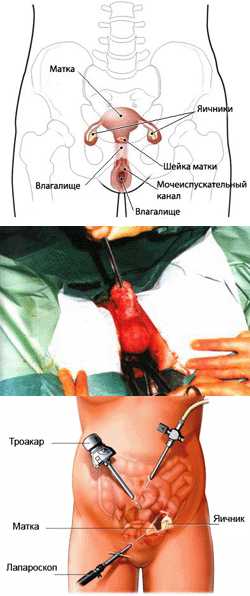
Могут быть применены инструментальные методы диагностики воспаления придатков: диагностическая лапароскопия помогает выявить гнойные образования в фаллопиевых трубах, исключить или подтвердить наличие спаечного процесса. Процедура позволяет объединить диагностическое исследование с проведением лечебных манипуляций. С помощью рентгенографического исследования матки с применением контраста – гистеросальпингографии определяется наличие патологических изменений труб и оценивается их проходимость.
Лечение воспаления придатков
Воспаление придатков в острой фазе лечится в стационарных условиях с соблюдением пациенткой постельного режима, физического и психического покоя, диеты на основе легкоусвояемой пищи, адекватного питьевого режима с оценкой выделительной функции. Основное лечение аднексита – антибактериальная этиотропная терапия в зависимости от диагностированного возбудителя заболевания: пенициллины, тетрациклины, макролиды, аминогликозиды, фторхинолоны. При имеющемся риске присоединения анаэробной инфекции назначается сочетание различных групп антибиотиков, например, к вышеперечисленным препаратам добавляется метронидазол (внутривенно, перорально).
Консервативная терапия также включает обезболивающие препараты, средства, снимающие явления и последствия интоксикации (инфузионная терапия). При гнойном осложнении воспаления придатков применяется оперативное лечение. В первую очередь, предпочтение отдается малотравматичной гинекологической хирургии – лапароскопическим манипуляциям, эвакуации гнойного содержимого мешотчатого образования посредством пункции заднего свода влагалища с возможным последующим введением лекарственных препаратов. При далеко зашедшем воспалении, когда имеется риск гнойного расплавления, показано хирургическое удаление придатков.
После нивелирования острых признаков воспаления придатков назначается курс физиотерапевтических процедур: ультразвук, элекрофорез с применением препаратов Mg, K, Zn, вибромассаж. Эти же методы, наряду с этиотропной антибактериальной терапией, показаны при лечении воспаления придатков в хронической форме. Назначается санаторное реабилитационное лечение, способствующее рассасыванию спаечного процесса и препятствующее образованию спаек. Предпочтительны курорты, на которых в качестве лечебных процедур используется грязетерапия, парафинолечение, лечебные ванны и орошения сульфидными и хлоридно-натриевыми минеральными водами.
Прогноз и профилактика воспаления придатков
При своевременном первичном обращении с симптоматикой острого воспаления придатков и адекватной терапии полное клиническое выздоровление наступает примерно за 10 дней. Аднексит в стадии хронизации требует регулярных осмотров и поддерживающей терапии, санаторных и реабилитационных мероприятий, систематического контроля состояния пациентки.
В целях профилактики возникновения рецидивов воспаления придатков, особенно пациенткам из группы риска (пользующимся ВМС, имеющим неудачные беременности и аборты в анамнезе) необходимо исключать провоцирующие заболевание факторы – переохлаждения, стрессы, инфекции, передающиеся половым путём. Рекомендуется использовать рациональные методы контрацепции, своевременно проводить комплексную адекватную терапию болезней органов малого таза, учитывая возбудителей патологии. Посещение женской консультации минимум один раз в год для профилактического осмотра гинеколога должно стать нормой для каждой женщины, заботящейся о своем здоровье.
www.krasotaimedicina.ru
Воспаление придатков у женщины. Описание течения заболевания. Характерные признаки, методы профилактики и лечения аднексита
Воспаление придатков или аднексит — воспалительное заболевание яичников и маточных труб (придатков матки).
Иное название, сальпингоофорит, происходит от оофорита — воспаления яичников и сальпингита — воспаления маточных труб.
Аднексит — одно из коварнейших заболеваний женской репродуктивной системы, в 20% случаев приводящее к бесплодию.
Проблема осложнения заключается в том, что в большинстве случаев болезнь протекает практически бессимптомно и из острой стадии быстро переходит в хроническую, которая и чревата нарушением репродуктивной функции женщины безвозвратно.
Причины зажигающие очаг воспаления
В нормальном состоянии яичники и маточные трубы стерильны, то есть не содержат микроорганизмов. Однако при определенных условиях возбудители заболевания могут проникнуть в придатки и вызвать воспаление. В роли возбудителей могут выступать как обычные бактерии, населяющие вагинальную микрофлору и стремящиеся расширить ареал своего обитания, так и бактерии из окружающего мира.
Здоровый организм способен оказывать сопротивление проникновению и размножению микробов в придатках, однако при снижении иммунитета либо при нарушении состава микрофлоры организм может не справиться с защитой.
Гораздо чаще воспаление вызывается инфекционными возбудителями, передаваемыми половым путем. В их роли выступают «скрытые инфекции» — гонококки, хламидии, трихомонады, мико- и уреоплазмы. Когда эти бактерии попадают в половые пути женщины, они стремятся как можно быстрее проникнуть внутрь организма — в матку и придатки, поскольку кислая среда влагалища не подходит для их нормальной жизнедеятельности.
Болезнетворные микроорганизмы из этого перечня отлично сопротивляются иммунным реакциям человека, поэтому избавиться от них самостоятельно наш организм не может. Если любая из этих инфекций была выявлена анализами, то лечение необходимо, причем обоим половым партнерам.
Многократно увеличивается риск воспаления придатков при занятиях нетрадиционным сексом. Связано это с тем, что в вагину могут попасть совершенно чужеродные для ее среды организмы. Таким образом, иногда аднексит может быть вызван гельминтами и простейшими.
Но даже попавшие в матку микроорганизмы не всегда вызывают воспаления. В норме их распространение все же подавляется иммунной системой. Поэтому воспалению придатков у женщин всегда предшествует общее ослабление защитных функций организма.
Состояния вызывающие восполнение:
- экстрагенитальные воспалительные процессы;
- несоблюдение правил личной гигиены;
- хронический стресс;
- внутриматочные манипуляции, например, установка спирали, выскабливание, операции;
- секс без презервативов, во время менструаций;
- случайные половые связи;
- перенесенные в прошлом воспаления половой сферы;
- переохлаждение.
Какие симптомы и признаки сопровождают аднексит
Симптоматика воспаления придатков напрямую зависит от его формы, которая может быть острой или хронической. Для воспаления придатков характерна и вялотекущая или латентная форма.
Острое воспаление
Как правило, оно сопровождается болями в нижней части живота, которые могут отдавать в ноги или поясницу. Нередко температура поднимается до 39 градусов.
Возможны нарушения менструального цикла, проявляющиеся в виде задержки или кровотечения, что связано с нарушениями функций яичников — главных органов, регулирующих менструальный цикл.
Неотъемлемым признаком острой формы заболевания являются необычные влагалищные выделения — обильные бели, гнойные зеленоватые, желтоватые пенистые. Выделения могут различными, но они однозначно отличаются от нормальных.
Хроническое воспаление
Хроническая форма аднексита не имеет четких симптомов и признаков. Зачастую она развивается на фоне недолеченного или перенесенного «на ногах» острого воспаления придатков. Обычно для нее характерно незначительное, но продолжительное повышение температуры до 37-37,5 градусов, а также раздражительность. В отдельных случаях появляются симптомы, характерные для острой формы, однако менее выраженные.
Латентная форма аднексита
Наиболее опасная форма воспаления придатков матки — бессимптомная. Несмотря на отсутствие ярко выраженных симптомов, воспаление в организме все равно протекает, медленно, не выражено, и поражает придатки.
При этом женщина может испытывать недомогание, слабость, но ввиду отсутствия болей и повышения температуры не обращается к врачу. В связи с этим заболевание прогрессирует: нарушаются функции придатков матки и начинаются спаечные процессы, которые и приводят к бесплодию.
Классические и народные способы лечение воспаления придатков
После постановки диагноза и определения формы заболевания врач назначает комплексную терапию, которая также зависит от формы течения воспаления и его стадии. Антибактериальная и противовоспалительная терапия применимы к любой форме и стадии заболевания. Помимо этого при остром аднексите назначают десенсибилизирующие и обезболивающие препараты. Лечение всегда ведется в условиях стационара.
При нагноении в придатках сначала проводят лапароскопию и удаляют гной. Только после этого применяют медикаментозное лечение, причем большая часть препаратов вводится в непосредственной близости от очага воспаления.
Лечение хронической формы наиболее сложное. Помимо вышеуказанных препаратов больным назначают противоспаечные средства, а также иммуностимуляторы. Обязательны в этом случае физиотерапевтические процедуры: грязевые и озокеритные аппликации, бальнеолечение и курс вагинальных ванночек.
Антибактериальная терапия — основной и обязательный пункт лечения аднексита. Антибиотик назначают в зависимости от типа возбудителя, вызвавшего воспаление. Зачастую применяются антибиотики с большим периодом полураспада — амоксициллин, бакампициллин и ампициллин.
При тяжелом течении заболевания и подозрении на анаэробную инфекцию принято сочетать антибактериальные препараты: гентамицин с линкомицином, левомицитином или клиндомицином, хлорамфеникол с клиндомицином. При подтверждении присутствия анаэробов и микробов применяют пенициллин с гентамицином или канамицином. Анаэробную инфекцию лечат метронидазолом.
Вместе с антибиотиками зачастую назначают антигистаминные препараты. Для исключения риска повторного заражения больной, ее половому партнеру также рекомендуют пройти курс антибактериальной терапии.
Лечение свечами
Довольно часто при лечении аднексита используют вагинальные и ректальные свечи, в большинстве случаев для обезболивания, снятия воспаления и восстановления вагинальной микрофлоры.
Это очень удобный и эффективный способ подачи активных веществ в очаг заболевания. Из противовоспалительных чаще всего применяют свечи с нистатином, индометацином и метронидазолом, а также экстрактами коры дуба.
Очень опасное внутриматочное заболевание, от которого может развиться рак, узнайте причины появления гиперплазии эндометрия в женском организме из статьи посещённой этому заболеванию.
В продолжении данной статьи, вы можете ознакомится с информацией по одностороннему оофориту, здесь вы найдёте полную информацию о болезни.
Узнайте методику профилактики эндоцервицита http://womensmed.ru/bolezni/endocervicit/endocervicit-shejki-matki.html и примите её на вооружение.
Рецепты лечения из народной медицины
Народное лечение далеко не всегда в почете. Однако в случае аднексита отвары, настойки и спринцевания по «бабушкиным рецептам» действительно помогают ускорить выздоровление и навсегда избавиться от заболевания.
Ромашка
Полторы столовых ложки сухих цветов заваривают стаканом кипятка и настаивают. Тем временем чистой теплой водой делают очистительную клизму. Затем с помощью клизмы №3 теплый отвар вводят в кишку, принимают горизонтальное положение и ожидают полного всасывания. Процедуру повторяют каждый вечер. Средство помогает избавиться и от геморроя.
Чеснок
Раздавленный зубчик чеснока заливают небольшим количеством теплой воды, надолго настаивают и процеживают. В настой обмакивают тампон и вставляют его во влагалище на несколько часов. Процедуру повторяют раз в четыре дня в течение месяца.
Боровая матка, грецкий орех, лапчатка гусиная
Столовую ложку измельченной высушенной травы (на выбор) заливают стаканом кипятка и настаивают. Выпивают в 3-4 приема за один день.
При возникновении даже малейших подозрений на воспаление придатков необходимо скорее обратиться к врачу. Занимаясь самолечением или откладывая лечение «на потом» женщина рискует не только своим здоровьем, но и самым ценным, чем наградила природа — возможностью стать счастливой матерью.
womensmed.ru
Воспаление матки и придатков, симптомы, лечение
Воспаление матки и придатков (маточных труб и яичников) в научной литературе принято называть «воспалительными заболеваниями органов малого таза у женщин» (ВЗОМТ). В эту группу заболеваний, кроме воспаления собственно матки и придатков, входят воспалительные процессы тазовой брюшины и жировой клетчатки малого таза.
ВЗОМТ включают:
Эндометрит — воспаление только внутренней поверхности матки, или ее слизистой оболочки, которая называется эндометрием.
Миометрит — воспаление мышечного слоя матки, или миометрия.
Эндомиометрит — одновременное воспаление эндометрия и миометрия.
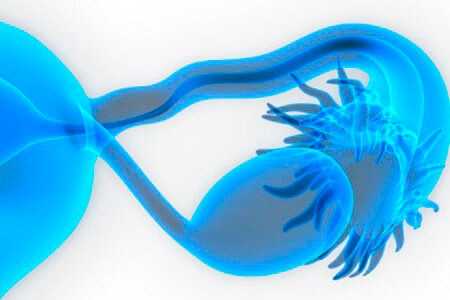
Сальпингит — воспаление маточной трубы; бывает одно- и двусторонним.
Оофорит — воспаление яичника; бывает одно- и двусторонним.
Сальпингоофорит, или аднексит — одновременное воспаление маточной трубы и яичника; бывает одно- и двусторонним.
Пельвиоперитонит — воспаление тазовой брюшины. Брюшина в виде пленки выстилает изнутри брюшную и тазовую полость и покрывает внутренние органы.
Однако в этой статье с целью упрощения будет использоваться термин «воспаление матки и придатков».
Причиной воспаления матки и придатков служат различные микроорганизмы, проникающие в половые пути: вирусы, грибки, простейшие и бактерии. По частоте выявления у больных воспалением матки и придатков эти микроорганизмы можно расположить в следующем порядке: гонококки, хламидии, стрептококки, стафилококки, микоплазмы, кишечная палочка, энтерококки, протей, бактероиды, спирохеты, простейшие, вирусы простого герпеса и др. Часто наблюдается сочетание 3-4 анаэробов (микроорганизмов, обитающих в бескислородной среде) с 1-2 аэробами (для их развития и размножения требуется кислород). Многие женщины до воспаления матки и придатков переносят венерические болезни. Например, гонорею или хламидиоз.Как правило, воспаление матки и придатков возникают в молодом возрасте, принимая тяжелое течение у 60-80% заболевших. Нередко начало заболевания совпадает с началом половой жизни.
Факторы риска воспаления матки и придатков:
- наличие у женщины большого числа половых партнеров;
- наличие у полового партнера большого числа половых партнерш;
- использование внутриматочных контрацептивов (спиралей);
- спринцевание (способствуют «вымыванию» из влагалища нормальной микрофлоры и замещению ее на условно-патогенную);
- перенесенное в прошлом воспаление матки и придатков или венерические болезни;
- нарушение защитных механизмов, обусловленных слизистой пробкой цервикального канала (содержит антибактериальные вещества), в частности, при эндоцервиците;
- эктропион (выворот слизистой оболочки) шейки матки — состояние, которое возникает в результате незамеченных разрывов шейки матки в родах
Кроме того, развитию воспаления матки и придатков способствуют общие заболевания; большая физическая нагрузка и умственное перенапряжение, стрессовые ситуации; эндокринные нарушения; аллергические факторы; наличие в организме дремлющей (латентной) инфекции.
К факторам, которые ведут к инфицированию внутренних половых органов женщины, относятся:
- роды;
- кесарево сечение;
- искусственный и самопроизвольный аборт;
- влагалищные исследования;
- менструации (нарушается целостность покровов половых органов);
- половое сношение во время менструации;
- внутриматочные вмешательства (биопсия эндометрия, установка спирали и др.);
- диагностические выскабливания матки и канала шейки матки;
- биопсия шейки матки
Риск воспаления матки и придатков снижается:
- при использовании пероральных контрацептивов;
- при использовании барьерных методов контрацепции (уменьшают риск гонореи и хламидиоза);
- после перевязки маточных труб (возникает препятствие для проникновения микроорганизмов в их просвет и, дальше, к придаткам матки).
Симптомы воспаления матки и придатков:
- боль в тазу и в нижних отделах живота (это самый частый признак заболевания);
- повышение температуры тела (при нагноительном характере заболевания часто наблюдается озноб) и учащение пульса;
- кровянистые выделения или кровотечения из влагалища, не связанные с менструацией, или появляющиеся после полового акта;
- другие выделения из влагалища (серозные, серозно-гноевидные, сукровичные, гнойные);
- боль во время полового акта (диспареуния);
- нарушения мочеиспускания;
- дискомфорт в эпигастрии (иногда с тошнотой и рвотой), боль в правом подреберье (эти признаки заболевания встречаются не всегда)
Традиционно воспаление матки и придатков делят на острые, подострые и хронические. После занесения инфекции клинические признаки острого эндометрита появляются на 3-4-й день, острая стадия длится примерно 7-10 дней. В пожилом возрасте в матке обычно скапливается гной (пиометра). При адекватном лечении острый эндометрит излечивается, реже переходит в подострую или хроническую форму. Основной симптом хронического эндометрита — маточные кровотечения. Отличить острый сальпингит и оофорит по проявлениям заболевания невозможно, и в этом нет необходимости, потому что при этих заболевания проводится однотипное лечение. Поэтому говорят об остром сальпигоофорите, или аднексите. При остром гнойном аднексите могут присутствовать признаки пельвиоперитонита или даже диффузного перитонита. В таких случаях, живот, особенно в нижних отделах, становится плотным, напряженным, и врач определяет симптомы мышечной защиты. Иногда придатки матки приобретают форму, по внешнему виду напоминающую опухоль. В таких случаях говорят о гидросальпинксе или пиосальпинксе (маточная труба заполнена жидкостью или гноем соответственно). Содержимое гидро- и пиосальпинкса периодически может изливаться через матку во влагалище. Иногда формируется трубно-яичниковое (тубоовариальное) опухолевидное образование (абсцесс). При правильном лечении острый воспалительный процесс, если не вызвал существенных анатомических изменений, заканчивается полным выздоровлением, в противном случае приобретает подострый или хронический характер. При хроническом аднексите основная жалоба — ноющая или тупая боль в подвздошных областях (в проекции придатков матки), интенсивность которой нарастает под влиянием пусковых (триггерных) факторов, к которым относятся переохлаждение, менструации, чрезмерная физическая нагрузка и другие неблагоприятные воздействия на организм женщины. Эта боль может принимать отраженный характер и распространяться во влагалище, область крестца, поясницу. Если заболевание рецидивирует часто, то к характерным его проявлениям присоединяются еще и симптомы невроза. При длительном течении хронического аднексита снижается функция яичников, появляются ановуляторные менструальные циклы (без выхода яйцеклетки), в результате чего наблюдаются обильные, скудные или очень болезненные менструации (полименорея, олигоменорея и альгодисменорея). Нередко встречаются малосимптомные или стертые формы воспаления матки и придатков, протекающие без каких-либо клинических проявлений. Поэтому женщины могут и не подозревать о своем заболевании. Об этом свидетельствует интересное наблюдение. Из всех женщин, у которых при лапароскопии (метод, который используют для осмотра органов брюшной полости или выполнения операций через небольшие разрезы передней брюшной стенки) обнаружили достоверные признаки перенесенного воспаления матки и придатков (спайки, деформацию маточных труб, воспалительные изменения в яичниках и др.), две трети даже не подозревали, что когда-либо перенесли воспаление матки или ее придатков. Это объясняется тем, что заболевание протекало бессимптомно. На основании этих данных можно сделать вывод о коварном течении воспаления матки и придатков и о том, что даже при бессимптомном течении заболевания внутренние половые органы подвергаются вредоносному воздействию и, в конечном счете, в них развиваются анатомические и функциональные изменения, которые приводят к осложнениям (см. ниже).
Диагностика воспаления матки и придатков
Только врач-гинеколог может поставить правильный диагноз воспаления матки и придатков. Для этого он собирает полную информацию о жалобах, начале и дальнейшем течении заболевания и обращает особое внимание на характер болей и выделений из половых путей, а также предшествующие общие и гинекологические заболевания. Может потребоваться полное обследование клиническими (физикальное исследование) и вспомогательными (лабораторно-инструментальными) методами. Для этого могут быть привлечены терапевт и другие специалисты. Во время осмотра малого таза через влагалище и переднюю брюшную стенку (двуручное влагалищно-переднебрюшностеночное, или бимануальное исследование), а также через прямую кишку (ректальное исследование) врач выясняет состояние матки и ее придатков, определяет их консистенцию и наличие жидкости (в норме не определяется) в позадиматочном углублении (пространстве между маткой и прямой кишкой), обращает внимание на болезненность при смещении шейки матки. Обязательно производится забор выделений из влагалища, цервикального канала шейки матки и мочеиспускательного канала для обнаружения микроорганизмов, вызвавших заболевание. При необходимости производят посев для определения чувствительности возбудителей к антибиотикам. Ультразвуковое исследование (УЗИ) информативно при тех случаях воспаления матки и придатков, при которых увеличены матка и ее придатки, имеются тубоовариальные опухолеподобные образования (абсцессы), скопление жидкости (например, гноя) в малом тазу, утолщение или деформация эндометрия и миометрия. Не исключено, что врач может порекомендовать обследование сексуальных партнеров, с которыми у больной были половые контакты на протяжении последнего времени, даже при условии, что у них нет никаких жалоб. Следует помнить, что без лечения половых партнеров женщина может снова заболеть воспалением матки и придатков.
Лечение воспаления матки и придатков
Острые формы воспаления матки и придатков лечат в стационаре. Антибиотики в таких случаях обычно приводят к полному выздоровлению. При некоторых состояниях (тубоовариальный абсцесс; абсцесс яичника, или пиоварий) могут потребоваться различные хирургические вмешательства, например, лапароскопическая санация малого таза, во время которой эвакуируют гной, орошают придатки матки физиологическим раствором с антибиотиками, рассекают спайки между органами, освобождают от спаек отверстия маточных труб для предотвращения их облитерации (закрытия просвета). Следует помнить, что лечение воспаления матки и придатков комплексное и, кроме антибиотиков, включает проведение внутривенной дезинтоксикационной терапии (лечение, направленное на выведение токсинов из организма), физиопроцедур и др. Из этого следует, что никогда не следует заниматься самолечением при появлении симптомов воспаления матки и ее придатков. Во всех случаях, даже при появлении слабовыраженных симптомов, следует обращаться к врачу.
Осложнения воспаления матки и придатков
Воспаление матки и придатков приводит не только к потере трудоспособности, но нередко, и к лишению счастья материнства, что связано с развитием как первичного, так и вторичного бесплодия за счет появления спаек между яичниками и маточными трубами, облитерации (исчезновения) просвета последних, в результате чего сперматозоиды не могут проникнуть в брюшную полость и оплодотворить яйцеклетку. Перенесенное воспаление матки и придатков может стать причиной хронической боли в области малого таза, внематочной беременности (по причине нарушения передвижения оплодотворенной яйцеклетки в матку) и других опасных осложнений в процессе развития маточной беременности — нарушения маточно-плацентарного кровообращения, самопроизвольного выкидыша, преждевременных родов, инфицирования плода. Иногда инфекционный процесс из матки и ее придатков распространяется в брюшную полость, вызывая образование спаек на наружной поверхности печени, что ведет к развитию перигепатита (синдром Фитц—Хью—Кертиса), который сопровождается болями в правом подреберье. Чем позже начато лечение, тем выше шанс появления осложнений.
Прогноз
Прогноз благоприятен для тех больных с воспалением матки и придатков, у которых заболевание диагностировано вовремя и проведено адекватное лечение.
Наш сайт существует с 2002 года. За это время нами накоплен огромный опыт по диагностике, лечению и профилактике воспаления матки и придатков. Этот опыт мы активно используем в повседневной работе для того, чтобы наша помощь была эффективной и безопасной. Будем рады помочь Вам!
Автор статьи: врач-гинеколог Сапрыкина Людмила Витальевна Источник: Честная клиникаwww.venerologia.ru
Воспаление придатков: симптомы, у женщин причины, признаки - важно
Воспаление яичников (оофорит) является острым или хроническим патологическим процессом, который поражает ткань женских половых желез, вызывая расстройство их функции. В подавляющем большинстве случаев данный недуг развивается не самостоятельно, а в сочетании с воспалительным процессом в пределах маточных труб (так называемый аднексит).
1. Симптомы 2. Причины 3. Признаки у женщины 4. Диагностика 5. Профилактика
Симптомы
Внешние и внутренние симптомы воспаления придатков зависят от степени выраженности процесса, формы его течения (острая или хроническая), вида возбудителя, защитных свойств женского организма.
Одним из первых симптомов при заболевании является появление болей внизу живота. Одновременно с ними может возникнуть повышение температуры (до 38-40 градусов). Расстройства стула, а также тошнота и рвота присоединяются несколько позднее. За счет близости прилегания воспаленного органа половой системы женщины к мочевому пузырю возникает реактивное сокращение последнего, что приводит к учащению мочеиспускания. Особое внимание следует обратить на гнойную форму болезни, вызываемую синегнойной палочкой. Она развивается очень быстро и характеризуется интенсивными болями внизу живота, высокой температурой, появлением гнойных очагов в других тканях (сепсис). У женщин в такие промежутки времени появляются кровянистые выделения и зуд влагалища. Во время менструации патология обостряется за счет ослабления иммунной системы. Обычно представительницы прекрасной половины человечества обращаются за помощью специалиста в поздней стадии, когда чувствуют боли в пояснице, отмечают постоянные выделения из влагалища и половую дисфункцию (неприятные ощущения при половых сношениях).
Следует заметить, что различные возбудители формируют разную тяжесть болезни. Так гонококки, трихомонады – вызывают острый процесс с высокой температурой. Хламидии и микоплазмы формируют симптомы хронического воспаления придатков, которое характеризуется циклами обострений и рецидивов.
В норме влагалищная среда женщины состоит из микроорганизмов, противодействующих проникновению патогенных бактерий. Когда иммунная система ослабевает, то возникает влагалищный дисбактериоз – размножение патологических микроорганизмов, которые восходящим путем через уретру или матку могут проникнуть в придатки.
Изменения в половых органах при патологии характеризуются повреждением эпителия маточных труб с формированием спаек и плотных рубцов из соединительной ткани. На фоне такой картины у женщины нередко возникает бесплодие и частые выкидыши.
Причины
Возбудителем воспалительного процесса в придатках матки являются патогенные и условно-патогенные микроорганизмы, которые при определенных факторах становятся болезнетворными. Различают специфический аднексит, вызываемый гонококками, палочкой туберкулеза и дифтерийными бактериями и неспецифический сальпингоофорит (хламидии, микоплазмы, стафилококки, стрептококки, кишечная палочка, грибы, вирусы и прочие микроорганизмы). Нередко заболевание вызывает ассоциация микроорганизмов. Инфекция в придатки матки может попадать разными путями:
- восходящий – из влагалища и шейки матки; Воспаление придатков симптомы и лечение
- нисходящий – из других воспаленных органов (аппендикса, сигмовидной кишки);
- лимфогенный – по лимфатическим сосудам;
- гематогенный – по кровеносным сосудам (характерно для туберкулеза придатков матки).
Факторы, способствующие развитию заболевания:
- беспорядочная половая жизнь;
- несоблюдение правил интимной гигиены;
- стрессы, переохлаждение;
- внутриматочные процедуры — аборты, выскабливания полости матки, удаление и введение спирали, метросальпингография, гистероскопия;
- осложненные роды;
- ослабление защитных сил организма — ВИЧ-инфекция, сахарный диабет, перенесенное недавно инфекционное заболевание;
- аппендэктомия.
Признаки у женщины
Основные признаки воспаления придатков у женщин следующие:
Во-первых, это боль внизу живота. Она может быть ноющая или режущая в зависимости от формы заболевания (скрытой, хронической, острой).
При острой форме протекания болезни может подниматься температура до 38-40 градусов, сбивается менструальный цикл, его длительность и продолжительность. Появляются нетипичные выделения из влагалища. Они могут быть желтовато-зеленого цвета, носить гнойный характер, вызывать зуд и раздражение на коже. Это далеко не полный перечень отклонений, касающийся выделений. Запомни, читательница, любые отклоняющиеся от нормы бели должны вызвать твое опасение.
Хроническая форма характеризуется тем, что все вышеперечисленные признаки проявляются слабо. Женщина может стать более раздражительной, температура тела держится на уровне 37-37,5 градусов. Время от времени появляются боли внизу живота и сомнительные выделения.
Однако самая опасная форма – латентная или скрытая. Болезнь протекает практически незаметно, температуры нет. Вышеперечисленные признаки воспаления придатков у женщин не наблюдаются, а такие симптомы, как вялость, быстрая утомляемость, часто списываются на погоду.
На этом список симптомов не ограничивается. Какие признаки воспаления придатков еще выделяют, спросите вы? Мы с радостью ответим.
Также возможно появление боли во время акта любви, мочеиспускания. Еще несколько симптомов – сухость во рту, тошнота и рвота, головная боль.
Как видишь, самой диагностировать воспаление придатков довольно сложно. Только врач-гинеколог может вынести точный вердикт. Заниматься самолечением тоже рискованно.
Важно осознать, что воспаление придатков – очень опасная болезнь, затрагивающая репродуктивную функцию женщины. Запущенное заболевание может привести к выкидышу и даже бесплодию. Самое время рассказать тебе, как бороться с воспалением.
Диагностика
Сегодня в арсенале гинекологов существует множество методов диагностики воспаления яичников или других органов. Как правило, врачи выбирают достаточно типичные методы диагностики:
- Опрос и сбор анамнеза. Врача в первую очередь интересуют симптомы и жалобы пациентки, а также факторы риска: незащищенные половые контакты, аборты, роды, внутриматочные манипуляции, сопутствующие заболевания, острые или хронические, и так далее.
- Гинекологический осмотр. Во время стандартного осмотра на кресле врач может изучить слизистую влагалища и шейки матки, а также изучить влагалищные выделения. Их изменение – важный диагностический признак.
- Также во время осмотра врач может взять несколько проб для бактериоскопии влагалищных выделений:
- со стенки влагалища, цервикального канала, а также входа в мочеиспускательный канал.
- Бимануальное исследование. Ощупывая матку и яичники, врач может найти характерные признаки воспаления придатков: их болезненность, увеличение одного или обоих, а также меньшую подвижность.
Углубленная диагностика
- Диагностика урогенитальных инфекций. Часто именно они становятся причиной воспаления придатков. Существует множество методов их диагностики, и врач может выбрать оптимальный для данной ситуации метод.
- УЗИ малого таза. С помощью ультразвукового исследования врач может определить изменения в размере и структуре яичников, свидетельствующие о воспалительном процессе, изменениях в трубах, а также начало спаечного процесса. Также УЗИ позволяет изучить матку, чтобы определить, затронул ли её воспалительный процесс.
- Бакпосев с определением чувствительности к антибиотикам. Этот анализ требует времени, но зато позволяет установить возбудителя, а также определить, какие именно антибиотики окажут наилучший эффект.
- Общий анализ мочи и крови.
Специфические методы исследования В некоторых случаях требуются и более специфические диагностические процедуры:
- Магнитно-резонансная или компьютерная томография. Эти обследования позволяют во всех подробностях изучить структуру и строение придатков и матки.
- Лапароскопия. Если в течение нескольких дней терапия гнойного аднексита не дает результата, врач может принять решение о диагностической лапароскопии. Через небольшой разрез в брюшную полость вводится камера, что позволяет врачу визуально изучить придатки.
Но к таким исследованиям прибегают крайне редко. В большинстве случаев вполне достаточно общих методов диагностики воспаления придатков. Но правильно интерпретировать собранные данные и на их основе поставить диагноз может только врач.
Как правило, диагностикой и лечением этого заболевания занимается гинеколог, но иногда может потребоваться помощь и других специалистов: уролога или хирурга.
Профилактика
Профилактика воспаления яичников включает:
- Своевременная диагностика. Своевременная диагностика инфекционно-воспалительных заболеваний верхних и нижних отделов половой системы позволяет снизить риск развития осложнений.
- Своевременные обследования. Своевременные и периодические обследования у врача-гинеколога позволяют диагностировать заболевания на начальной стадии, что значительно облегчает и ускоряет лечение.
- Защита от половых инфекций. Так как основной причиной воспаления яичников являются половые инфекции, крайне важно использовать методы барьерной контрацепции (презервативы), которые снижают риск передачи венерических заболеваний.
- Лечение инфекций соседних органов. Своевременное лечение инфекционных очагов в органах, находящихся рядом с яичниками, позволяет снизить риск их вовлечения в воспалительный процесс.
- Здоровый образ жизни. Для профилактики оофорита следует избегать воздействия токсичных веществ (алкоголь, никотин), холода, истощения. Необходимо правильно питаться, практиковать физические упражнения, так как это позволяет укрепить иммунитет и способствует нормализации функции всего организма.
vamstatus.ru