Гранулезные клетки яичников
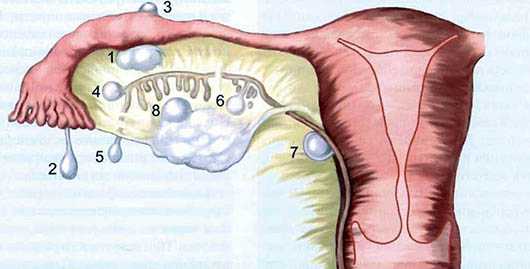
Яичник
Кровоснабжение яичников осуществляется за счет аа. et vv. ovaricae et uterinae. Обе яичниковые артерии (аа. ovaricae dextra et sinistra) отходят от передней поверхности аорты чуть ниже почечных артерий, правая чаще берет начало от аорты, а левая - от почечной артерии. Направляясь вниз и латерально по передней поверхности большой поясничной мышцы, каждая яичниковая артерия пересекает спереди мочеточник (отдавая ему веточки), наружные подвздошные сосуды, пограничную линию и вступает в полость таза, располагаясь здесь в подвешивающей связке яичника. Следуя в медиальном направлении, яичниковая артерия проходит между листками широкой связки матки под маточной трубой, отдавая ей ветви, и далее - в брыжейку яичника; вступает в ворота яичника.
Ветви яичниковой артерии широко анастомозируют с яичниковыми ветвями маточной артерии. Венозный отток из яичников осуществляется прежде всего в яичниковое венозное сплетение, располагающееся в области ворот яичника. Отсюда отток крови проходит по двум направлениям: через маточные и яичниковые вены. Правая яичниковая вена имеет клапаны и впадает в нижнюю полую вену. Левая яичниковая вена впадает в левую почечную вену, причем клапаны в ней отсутствуют.
Лимфоотток от яичников происходит через лимфатические сосуды, особенно обильно в области ворот органа, где выделяют подъяичниковое лимфатическое сплетение. Затем лимфа отводится по ходу яичниковых лимфатических сосудов к парааортальным лимфатическим узлам.
Иннервация яичников
Симпатическая - обеспечивается постганглионарными волокнами из чревного (солнечного), верхнебрыжеечного и подчревного сплетений; парасимпатическая - за счет внутренностных крестцовых нервов.
Строение яичника
Поверхность яичника покрыта однослойным зародышевым эпителием. Под ним залегает плотная соединительнотканная белочная оболочка (tunica albuginea). Соединительная ткань яичника образует его строму (stroma ovarii), богатую эластическими волокнами. Вещество яичника, его паренхиму, делят на наружный и внутренний слои. Внутренний слой, лежащий в центре яичника, ближе к его воротам, называют мозговым веществом (medulla ovarii). В этом слое в рыхлой соединительной ткани располагаются многочисленные кровеносные и лимфатические сосуды и нервы. Наружный слой яичника - корковое вещество (cortex ovarii) более плотный. В нем много соединительной ткани, в которой располагаются созревающие первичные фолликулы яичника (folliculi ovarici primarii), вторичные (пузырчатые) фолликулы (folliculi ovarici secundarii, s.vesiculosi), a также зрелые фолликулы, граафовы пузырьки (folliculi ovarici maturis), а также желтые и атретические тела.
В каждом фолликуле находится женская половая яйцеклетка, или овоцит (ovocytus). Яйцеклетка диаметром до 150 мкм, округлая, содержит ядро, большое количество цитоплазмы, в которой, помимо клеточных органелл, имеются белково-липидные включения (желток), гликоген, необходимые для питания яйцеклетки. Свой запас питательных веществ яйцеклетка обычно расходует в течение 12-24 ч после овуляции. Если оплодотворение не наступает, яйцеклетка погибает.
Яйцеклетка человека имеет две покрывающие ее оболочки. Кнутри находится цитолемма, которая является цитоплазматической мембраной яйцеклетки. Снаружи от цитолеммы располагается слой так называемых фолликулярных клеток, защищающих яйцеклетку и выполняющих гормонообразующую функцию - выделяют эстрогены.
Физиологическое положение матки, труб и яичников обеспечивается подвешивающим, фиксирующим и поддерживающим аппаратами, Объединяющими брюшину, связки и тазовую клетчатку. Подвешивающий аппарат представлен парными образованиями, в него входят круглые и широкие связки матки, собственные связки и подвешивающие связки яичников. Широкие связки матки, собственные и подвешивающие связки яичников удерживают матку в срединном положении. Круглые связки притягивают дно матки кпереди и обеспечивают ее физиологический наклон.
Фиксирующий (закрепляющий) аппарат обеспечивает положение шатки в центре малого таза и делает практически невозможным ее смещение в стороны, кзади и кпереди. Но поскольку связочный аппарат отходит от матки в ее нижнем отделе, возможны наклонения матки в различные стороны. К фиксирующему аппарату относятся связки, расположенные в рыхлой клетчатке таза и идущие от нижнего отдела матки к боковым, передней и задней стенкам таза: крестцово-магочные, кардинальные, маточно-пузырные и пузырно-лобковые связки.
Кроме mesovarium, различают следующие связки яичников:
- подвешивающая связка яичника, раньше обозначавшаяся как воронкотазовая. Она представляет собой складку брюшины с проходящими в ней кровеносными (a. et v. ovarica) и лимфатическими сосудами и нервами яичника, натянутую между боковой стенкой таза, поясничной фасцией (в области деления общей подвздошной артерии на наружную и внутреннюю) и верхним (трубным) концом яичника;
- собственная связка яичника проходит между листками широкой маточной связки, ближе к заднему листку, и соединяет нижний конец яичника с боковым краем матки. К матке собственная связка яичника прикрепляется между началом маточной трубы и круглой связки, кзади и кверху от последней. В толще связки проходят rr. ovarii, являющиеся концевыми ветвями маточной артерии;
- аппендикулярно-яичниковая связка Кладо тянется о г брыжейки червеобразного отростка к правому яичнику или широкой связке матки в виде складки брюшины. Связка непостоянна и наблюдается у 1/2 - 1/3 женщин.
Поддерживающий аппарат представлен мышцами и фасциями тазового дна, разделенными на нижний, средний и верхний (внутренний) слои.
Наиболее мощным является верхний (внутренний) мышечный слой, представленный парной мышцей, поднимающей задний проход. Она состоит из мышечных пучков, которые расходятся веером от копчика к костям таза в трех направлениях (лобково-копчиковая, подвздошно-копчиковая и седалищно-копчиковая мышцы). Этот слой мышц называют также диафрагмой таза.
Средний слой мышц располагается между симфизом, лобковыми и седалищными костями. Средний слой мышц - мочеполовая диафрагма - занимает переднюю половину выхода таза, через него проходит мочеиспускательный канал и влагалище. В переднем отделе между ее листками находятся мышечные пучки, образующие наружный сфинктер мочеиспускательного канала, в заднем отделе заложены мышечные пучки, идущие в поперечном направлении, - глубокая поперечная мышца промежности.
Нижний (наружный) слой мышц тазового дна состоит из поверхностных мышц, форма расположения которых напоминает цифру 8. К ним относятся луковично-пещеристая, седалищно-кавернозная, наружный сфинктер заднего прохода, поверхностная поперечная мышца промежности.
Онтогенез яичников
Процесс роста и атрезии фолликулов начинается с 20 недель беременности, и к моменту родов в яичниках девочки остается до 2 млн ооцитов. К моменту менархе их количество уменьшается до 300 тыс. За весь период репродуктивной жизни достигает зрелости и овулирует не более 500 фолликулов. Начальный рост фолликулов не зависит от стимуляции ФСГ, ограничен, и быстро наступает атрезия. Полагают, что вместо стероидных гормонов основным регулятором роста и атрезии первичных фолликулов являются местные аутокринно/паракринные пептиды. Полагают, что процесс роста и атрезии фолликулов не прерывается никакими физиологическими процессами. Этот процесс продолжается во всех возрастах, включая внутриутробный период и менопаузу, непрерывается беременностью, овуляцией и ановуляцией. Механизм, который запускает рост фолликулов и их количество в каждом конкретном цикле, пока не ясен.
В своем развитии фолликул претерпевает несколько стадий развития. Примордиальные зародышевые клетки происходят из эндодермы желточного мешка, аллантоиса и мигрируют в генитальную область эмбриона на 5-6 неделе беременности. В результате быстрого митотического деления, которое продолжается от 6-8недель до 16-20недель беременности, в яичниках эмбриона образуется до 6-7 млн ооцитов, окруженных тонким слоем гранулезных клеток.
Преантральный фолликул - ооцит окружен мембраной (Zona pellucida). Гранулезные клетки, окружающие ооцит, начинают пролиферировать, их рост зависит от гонадотропинов и коррелирует с уровнем эстрогенов. Гранулезные клетки являются мишенью Для ФСГ. На стадии преантрального фолликула гранулезные клетки способны синтезировать три класса стероидов: преимущественно индуцирует активность ароматазы, основного фермента, превращающего андрогены в эстрадиол. Полагают, что эстрадиол способен увеличивать число собственных рецепторов, оказывая прямой митогенный эффект на гранулезные клетки независимый от ФСГ. Его рассматривают как паракринный фактор, усиливающий эффекты ФСГ, включая активизацию процессов ароматизации.
Рецепторы ФСГ появляются на мембранах гранулезных клеток сразу же как начинается рост фолликула. Снижение или увеличение ФСГ ведет к изменению числа его рецепторов. Это действие ФСГ модулируется ростовыми факторами. ФСГ действует через G-протеин, аденилат-циклазную систему хотя стероидогенез в фолликуле в основном регулируется ФСГ, в этот процесс вовлечены многие факторы: ионные каналы, рецепторы тирозин-киназы фосфолипазная система вторичных мессенжеров.
Роль андрогенов в раннем развитии фолликула сложна. На гранулезных клетках есть рецепторы андрогенов. Они являются не только субстратом для ФСГ-вызванной ароматизации в эстрогены, но могут в низких концентрациях усиливать процесс ароматизации. Когда уровень андрогенов увеличивается, преантральные гранулезные клетки преимущественно выбирают не путь ароматизации в эстрогены а более простой путь превращения в андрогены через 5а-редуктазу превращаясь в андроген, который не может быть превращен в эстроген, и таким путем ингибируется ароматазная активность. Этот процесс также ингибирует ФСГ и образование рецепторов ЛГ, таким образом, останавливая развитие фолликула.
Процесс ароматизации, фолликул с высоким уровнем андрогенов подвергается процессам атрезии. Рост и развитие фолликула зависит от его способности превращать андрогены в эстрогены.
В присутствии ФСГ доминантной субстанцией фолликулярной жидкости будут эстрогены. При отсутствии ФСГ - андрогены. ЛГ в норме в фолликулярной жидкости отсутствует до середины цикла. Как только увеличивается уровень ЛГ митотическая активность гранулезных клеток снижается, появляются дегенеративные изменения и увеличивается уровень андрогенов в фолликуле Уровень стероидов в фолликулярной жидкости выше, чем в плазме и отражает функциональную активность клеток яичников: гранулезных и тека-клеток. Если единственной мишенью для ФСГ являются гранулезные клетки, то у ЛГ имеется много мишеней - это тека-клетки, стромальные и лютеиновые клетки и гранулезные клетки. Способностью к стероидогенезу обладают и гранулезные и тека-клетки, но ароматазная активность преобладает в клетках гранулезы.
В ответ на ЛГ тека-клетки продуцируют андрогены, которые затем, через ФСГ - вызванную ароматизацию, превращаются гранулезными клетками в эстрогены.
По мере роста фолликула тека-клетки начинают экспрессировать гены для ЛГ-рецепторов, Р450 sec и 3бета-гидроксистероид-дегидрогеназу, инсулиноподобный фактор роста (IGF-1) синергично с ЛГ увеличивает экспрессию гена, однако не стимулируют стероидогенез.
Яичниковый стероидогенез всегда ЛГ-зависим. По мере роста фолликула тека-клетки экспрессируют Р450с17-энзим, который образует из холестерола андроген. Гранулезные клетки не имеют этого энзима и зависимы от тека-клеток в продукции эстрогенов из андрогенов. В отличие от стероидогенеза - фолликулогенез зависит от ФСГ. По мере роста фолликула и увеличения уровня эстрогенов приходит в действие механизм обратной связи - тормозится продукция ФСГ, что, в свою очередь, ведет к снижению ароматазной активности фолликула и, в конечном результате, к атрезии фолликула через апоптоз (программированную гибель клетки).
Механизм обратной связи эстрогенов и ФСГ ингибирует развитие начавших рост фолликулов, но не доминантного фолликула. Доминантный фолликул содержит больше рецепторов к ФСГ, которые поддерживают пролиферацию гранулезных клеток и ароматизацию андрогенов в эстрогены. Кроме этого действует паракринный и аутокринный путь, как важный координатор развития антрального фолликула.
Составной частью аутокринно/паракринного регулятора являются пептиды (ингибин, активин, фоллистатин), которые синтезируются гранулезными клетками в ответ на действие ФСГ и поступают в фолликулярную жидкость. Ингибин снижает ФСГ секрецию; активин стимулирует высвобождение ФСГ из гипофиза и усиливает действие ФСГ в яичнике; фоллистатин подавляет ФСГ активность, возможно за счет связывания активина. После овуляции и развития желтого тела ингибин находится под контролем ЛГ.
Рост и дифференциация овариальных клеток находится под влиянием инсулино-подобных факторов роста (IGE). IGF-1 воздействует на гранулезные клетки, вызывая увеличение циклического аденозин-монофосфата (цАМФ), прогестерона, окситоцина, протеогликана и ингибина.
IGF-1 действует на тека-клетки, вызывая увеличение продукции андрогенов. Тека-клетки, в свою очередь, продуцируют фактор некроза опухоли (tumor necrosis factor TNF) и эпидермальный фактор роста (EGF), которые также регулируются ФСГ.
EGF стимулирует пролиферацию гранулезных клеток. IGF-2 - основной фактор роста фолликулярной жидкости, в ней также обнаружены IGF-1, TNF-a, TNF-3 и EGF.
Нарушение паракринного и/или аутокринного регулирования овариальной функции, по-видимому, играет роль в нарушениях процессов овуляции и в формировании поликистозных яичников.
По мере роста антрального фолликула увеличивается содержание эстрогенов в фолликулярной жидкости. На пике их увеличения на гранулезных клетках появляются рецепторы к ЛГ, происходит лютеинизация гранулезных клеток и усиливается продукция прогестерона. Таким образом, в преовуляторный период увеличение продукции эстрогенов вызывает появление рецепторов ЛГ, ЛГ, в свою очередь, вызывает лютеинизацию гранулезных клеток и продукцию прогестерона. Увеличение прогестерона снижает уровень эстрогенов, что, по-видимому, вызывает второй пик ФСГ в середине цикла.
Полагают, что овуляция наступает через 10-12 часов после пика ЛГ и 24-36 часов после пика эстрадиола. Считается, что ЛГ стимулирует редукционное деление ооцита, лютеинизацию гранулезных клеток, синтез прогестерона и простагландина в фолликуле.
Прогестерон усиливает активность протеолитических энзимов, вместе с простагландином участвующих в разрыве стенки фолликула. Прогестероном вызванный пик ФСГ, позволяет выходу ооцита из фолликула путем превращения плазминогена в протеолитический энзим - плазмин, обеспечивает достаточное количество рецепторов ЛГ для нормального развития лютеиновой фазы.
В течение 3-х дней после овуляции гранулезные клетки увеличиваются, в них появляются характерные вакуоли, наполненные пигментом, - лютеином. Тека-лютеиновые клетки дифференцируются из теки и стромы и становятся частью желтого тела. Очень быстро под влиянием факторов ангиогенеза идет развитие капилляров, пронизывающих желтое тело, а с улучшением васкуляризации увеличивается продукция прогестерона и эстрогенов. Активность стероидогенеза и длительность жизни желтого тела определяется уровнем ЛГ. Желтое тело не является гомогенным клеточным образованием. Помимо 2-х типов лютеальных клеток в нем есть эндотелиальные клетки, макрофаги, фибробласты и др. Большие лютеальные клетки продуцируют пептиды (релаксин, окситоцин) и более активны в стероидогенезе с большей ароматазной активностью и большим синтезом прогестерона, чем малые клетки.
Пик прогестерона наблюдается на 8-й день после пика ЛГ. Отмечено, что прогестерон и эстрадиол в лютеиновую фазу секретируются эпизодически в корреляции с пульсовым выходом ЛГ. С образованием желтого тела контроль над продукцией ингибина переходит от ФСГ к ЛГ. Ингибин увеличивается вместе с увеличением эстрадиола до пика ЛГ и продолжает увеличиваться после пика ЛГ, хотя уровень эстрогенов снижается. Хотя ингибин и эстрадиол секретируются гранулезными клетками, они регулируются разными путями. Снижение ингибина в конце лютеиновой фазы вносит свой вклад в увеличение ФСГ для следующего цикла.
Желтое тело очень быстро - на 9-11 день после овуляции уменьшается.
Механизм дегенерации не ясен и не связан с лютеолитической ролью эстрогенов или с рецепторно-связанным механизмом, как это наблюдается в эндометрии. Есть другое объяснение роли эстрогенов, продуцируемых желтым телом. Известно, что для синтеза рецепторов прогестерона в эндометрии требуются эстрогены. Эстрогены лютеиновой фазы возможно необходимы для прогестерон-связанных изменений в эндометрии после овуляции. Неадекватное развитие рецепторов прогестерона, как следствие неадекватного содержания эстрогенов, является, возможно, дополнительным механизмом бесплодия и ранних потерь беременности, другой формой неполноценности лютеиновой фазы. Полагают, что длительность жизни желтого тела устанавливается в момент овуляции. И оно непременно будет подвергнуто регрессии, если не будет поддержано хорионического гонадотропина в связи с беременностью. Таким образом, регрессия желтого тела ведет к снижению уровней эстрадиола, прогестерона и ингибина. Снижение ингибина снимает его подавляющее влияние на ФСГ; снижение эстрадиола и прогестерона позволяет очень быстро восстановить секрецию ГнРГ и снять механизм обратной связи с гипофиза. Снижение ингибина и эстрадиола, совместно с увеличением ГнРГ дает превалирование ФСГ над ЛГ. Увеличение ФСГ приводит к росту фолликулов с последующим выбором доминантного фолликула, и начинается новый цикл, в том случае если не наступила беременность. Стероидные гормоны играют ведущую роль в репродуктивной биологии и в общей физиологии. Они определяют фенотип человека, влияют на сердечно-сосудистую систему, метаболизм костей, кожи, общее самочувствие организма и играют ключевую роль при беременности. Действие стероидных гормонов отражает внутриклеточные и генетические механизмы, которые необходимы для передачи внеклеточного сигнала к ядру клетки, чтобы вызвать физиологический ответ.
Эстрогены диффузно проникают через клеточную мембрану и связываются с рецепторами, расположенными в ядре клетки. Комплекс рецептор-стероид затем связывается с ДНК. В клетках мишенях эти взаимодействия приводят к экспрессии генов, синтезу протеинов, к определенной функции клеток и тканей.
ilive.com.ua
Что такое гранулезоклеточная опухоль яичника
Гормонально-активные новообразования яичников – гранулезоклеточные, арренобластома, текоклеточные. К первому виду относится фоллилукома, к последнему – текома. Все они имеют различия по клинической картине и микроскопическому строению. Гранулезоклеточная опухоль яичника оказывает влияние на продуцирование половых гормонов.
Арренобластома способна выделять большое количество андрогенов, гранулезоклеточные и текоклеточные опухоли – эстрогенов. Данная группа наиболее часто наблюдаются в зрелом возрасте. Очень редко они встречаются у детей и подростков. Фолликулома способна развиваться из гранулезных клеток. Она может продуцировать в любом возрасте. Наблюдается такой вид опухоли даже у младенцев. Но половина случаев приходится в период климакса у женщин.
Фоллилукомы часто состоят из теки фолликула и клеток гранулезы. Как правило, большая активность присуща гранулезоклеточным опухолям. Ее прогрессирование можно определить путем анализов крови, кала и мочи, где будет наблюдаться избыток эстрогенов. Кроме того, обнаружить гормон легко и в экстрактах самой опухоли.
Симптомы, клиника и диагностика
Гранулезоклеточная опухоль яичника для каждого возраста больных характерна своими признаками.
При проявлении новообразования у девочек симптомами служат раннее половое созревание, усиленный рост кости, развитие молочных желез, преждевременное появление волосяного покрова на лобке, промежности, в подмышечных впадинах.
Также возможны гипертрофия клитора, увеличение размеров матки. Менструальный цикл беспорядочен, возникают расстройства различного рода. Иногда они приводят до аменореи. Начинаются маточные кровотечения, которые могут дойти до метроррагий.
У взрослых женщин к клиническим симптомам можно отнести увеличение яичников, а также эндокринную манифестацию. В эндометрии способны проявляться пролиферативные процессы, к которым относятся атипия разной степени, кистозная гиперплазия, полипы. Наблюдается постменопаузное кровотечение. Очень редко возникает эндометрическая аденокарцинома, имеющая низкую степень злокачественности. Редкостью являются андрогенная и прогестагенная манифестация. В некоторых случаях наблюдались разрывы капсулы. Симптомами этому служила острая боль в животе. Уровень эстрогенов повышен. Часто оперативному вмешательству подвергается 1 стадия новообразований.
Диагностирование
При гинекологическом осмотре определяется не только наличие заболевания, но и величина образования, характер, консистенция, подвижность. За счет этих показателей устанавливается диагноз и будущее лечение. Диагностирование также включает в себя трансвагинальную эхографию и трансабдоминальное УЗИ. В более сложных случаях рекомендуют проведение компьютерной томографии. При кровотечениях осуществляется гистероскопия, раздельное выскабливание. Доброкачественные образования способны дифференцировать с кистами желтого тела, которые исчезают обычно самостоятельно.
Молекулярная генетика. Гистопатологическое и макроскопическое обследования
Согласно проточной цитометрии, гранулезоклеточная опухоль яичника обладает диплоидной структурой. Правда, встречаются и анеуплоидные типы. Чаще всего диаметр новообразования варьируется в пределах 12 см. В основном оно одностороннее. Иногда капсула может разорваться еще до проведения хирургии. Часть опухоли имеет кистозное строение. Преобладает геморрагическое содержимое. Диагноз определяется в случае выраженной клинической картины, по результатам анализов на уровень гормонов, гинекологического обследования, проведения ультразвукового исследования, лапароскопии.
Новообразование имеет капсулу с явно очерченными границами. На разрезе можно наблюдать выраженную дольчатость, а также поля некроза и очаговые кровоизлияния.
Гранулезные клетки объединены в различные, как правило, смешанные структуры, такие как инсулярная, фолликулярная, трабекулярная, гириформная, «муарного шелка». Они имеют в наличии небольшие полости, включающие эозинофильное накопление, гиалинизированную структуру базальной мембраны, а так же ядра, которые дегенирируют. Иногда присутствует базофильная жидкость. Структура «муарного шелка» представляет собой ряды клеток, расположенные параллельно друг другу в виде волн.
Гириформное строение имеет вид зигзагообразных шнуров. Клетки новообразования, как правило, имеют водянистую цитоплазму, а также ядра овальной или угловатой формы. Они, как правило, обладают желобком продольного строения, бледные, размещены неравномерно не только к тельцам Call-Exner, но и относительно друг друга. Можно сказать, что они довольно редкие. В стромальном компоненте могут содержаться клетки, похожие на те, которые присутствуют у внутренней и внешней теки.
В некоторых случаях наблюдается трубчатая структура новообразования, то есть состоящее из полых или солидных трубочек. По внешнему виду они напоминают высокодефференцированную опухоль или гинадробластому. В новообразовании могут содержаться гранулезные лютеинизированные клетки, имеющие круглые ядра, эозинофильную цитоплазму, выразительные ядрышки. С беременностью в женском организме происходят определенные изменения, в том числе меняется характер и развитие заболевания. Встречается экстенсивная лютеинизация и выразительный отек. Иногда появляются клетки с мультиядерными формами и расширенными ядрами.
Лечение, биологическое поведение и прогноз
Гранулезоклеточная опухоль яичника на первой стадии терапии предусматривает проведение односторонней аднексэктомии. Если пациентка зрелого или преклонного возраста, в качестве лечения используется гистерэктомия с двусторонней андексэктомией. В случае, когда заболевание дало метастазы или наблюдается ее рецидив, применяется химиотерапия или лучевое воздействие. Однако они считаются недостаточно результативными. Если недуг прогрессирует, имеет злокачественный характер, часто назначается операция для удаления матки и придатков с обеих сторон.
Гранулезоклеточная опухоль яичника способна развиваться и выходить за его пределы. Кроме того, заболевание может рецидивировать даже после того, как зрительно было видно полное его удаление. Как правило, это происходит в низу живота или тазовой области. Редко встречаются метастазы дистантного вида. В половине случаев повторные рецидивы происходят спустя пять лет от момента оофорэктомии. Результативность терапии определяется путем исследования уровня ингибина.
Большинство пациентов, которые прошли лечение на первой стадии заболевания прожили на протяжении десяти лет и более. Благоприятный прогноз наблюдается и у некоторых больных с высшей стадией развития недуга. Неблагоприятным признаком считается анеуплодия опухоли. Плохой прогноз также предусматривает прорыв оболочки, увеличение митотического индекса, довольно таки большие объем изначальной стадии новообразования. Для выявления недуга на ранней стадии рекомендуется два раза в год проходить медицинских осмотр. Своевременное обращение к доктору делает лечение более эффективным.
mujikzdorov.ru
Гранулезоклеточная опухоль яичника: взрослого типа, ювенильная, прогнозы
По данным медицинской статистики, рак яичников удерживает одно из ведущих мест среди онкологических заболеваний женской репродуктивной сферы. Притом под этой патологией онкологи подразумевают целую систему различных злокачественных новообразований, среди которых определённое место занимают гранулёзоклеточные опухоли.
Что представляет собой патология
Гранулёзоклеточные опухоли яичников относятся к группе стромальных новообразований, т. е. к таким, которые берут своё начало из соединительных тканей стромы — импровизированного каркаса яичника. Встречаются подобные патологии не слишком часто и составляют от 1 до 7 процентов от общего числа раковых заболеваний женских половых органов. Особенностью гранулёзоклеточных новообразований является их гормональная активность, т. е. способность к продуцированию половых гормонов.
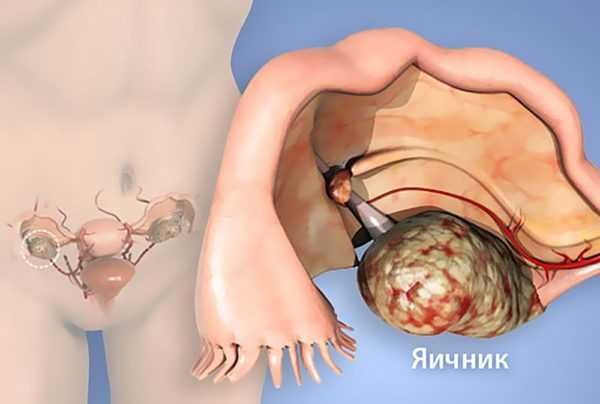
Яичники являются одним из «излюбленных» мест локализации злокачественных процессов у женщин
Считается, что гранулёзоклеточный рак яичников обладает низкой степенью злокачественности, его клетки не слишком атипичны, опухоли растут довольно медленно, но при этом он способен метастазировать. В отличие от большинства злокачественных опухолей, распространяющих метастазы по лимфатическим и кровеносным сосудам (сосудистая инвазия), гранулёзоклеточные новообразования «заражают» окружающие ткани, прорастая в брюшную полость, матку, кишечник и т. д. Отдалённых метастазов при этом виде онкологии, как правило, нет.
Основной причиной развития опухолей являются сбои в работе органов и систем, влияющих на гормональный фон женского организма. Обычно нарушается работа не самих яичников, а гипофиза головного мозга, регулирующего процесс синтеза эстрогена и прогестерона в женских половых железах. Дополнительными факторами риска, способствующими развитию гранулёзоклеточной опухоли яичников, могут также выступать:
- позднее половое созревание;
- нерегулярные месячные;
- дисфункция яичников;
- ослабленный иммунитет;
- хронические воспалительные процессы придатков;
- генетическая предрасположенность к онкологическим заболеваниям.
Виды опухолей
Гранулёзоклеточный рак яичников может развиться практически в любом возрасте. Чаще всего он диагностируется у женщин от 40 до 60 лет, а пик заболеваемости приходится на период 50–55 лет. В зависимости от возрастной группы пациенток такие опухоли подразделяют на два вида:
- ювенильные — образовавшиеся у женщин моложе 30 лет, что составляет примерно 5% всех случаев;
- взрослые — диагностированные у пациенток старшего возраста (от 40 лет), на которые приходятся оставшиеся 95%.
Онкогинекологи высказывают предположение, что развитие ювенильных опухолей связано с определённой генной мутацией, произошедшей в период эмбрионального развития, причём именно в момент начала формирования яичников плода. А вот новообразования взрослого типа являются следствием дисфункции гипофиза, которая приводит к нарушению гормонального баланса.
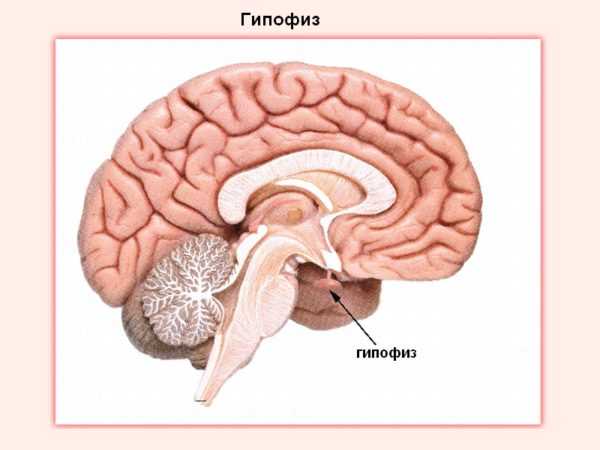
Гипофиз — регулятор полового гормонального баланса в женском организме
Раковое изменение яичника может быть как двусторонним, так и лево- или правосторонним. Односторонние поражения встречаются значительно чаще, чем двусторонние.
Как может проявлять себя заболевание
В отличие от других злокачественных опухолей яичников, которые проявляют себя лишь на поздних стадиях заболевания, гранулёзоклеточный рак сигнализирует о себе на ранних стадиях, и происходит это благодаря его выраженной гормональной активности. В 65–75% случаев такие новообразования диагностируются в начале их развития. В результате избытка половых гормонов (женских или мужских), активно вырабатываемых опухолью, у пациенток могут наблюдаться:
- нарушения менструального цикла;
- прекращение месячных в репродуктивном возрасте;
- обильные маточные кровотечения;
- восстановление менструаций после завершения менопаузы;
- трансформация тела по мужскому типу;
- рост волос на лице и теле (гирсутизм);
- огрубение голоса.

Гирсутизм — избыточное оволосение лица и тела женщины вследствие повышенной выработки мужских половых гормонов
Кроме того, разрыв опухолевой капсулы проявляется сильными болями, аналогичными «острому животу». Такие пациентки в большинстве случаев попадают в клинику, где при постановке диагноза выявляется гранулёзоклеточный рак яичника. В 25% случаев новообразование провоцирует развитие асцита — скопления жидкости в брюшной полости, но, в отличие от других видов злокачественных опухолей яичников, в ней не обнаруживаются раковые клетки.
Примерно 10% ювенильных опухолей развиваются в период беременности, однако следует знать, что на прогноз заболевания это не оказывает практически никакого влияния.
Диагностика патологии
Для диагностики гранулёзоклеточного рака яичников используются следующие методы:
- гинекологический осмотр — позволяет обнаружить уплотнение на яичнике;
- определение уровня половых гормонов в организме с помощью анализа крови — высокий уровень эстрадиола в этом случае является главным признаком гранулёзоклеточной опухоли;
- анализ крови на онкомаркер СА-125, но его значения следует рассматривать в динамике, поскольку факт повышения не всегда свидетельствует о наличии онкологии;
- УЗИ, КТ, МРТ — обследования разной степени точности, позволяющие оценить характер, размеры и локализацию опухоли.
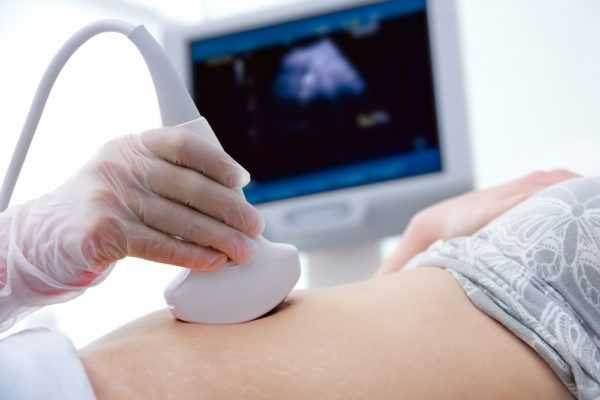
УЗИ яичников позволяет обнаружить опухоль на ранней стадии развития
Методы лечения
Как и при других видах онкологического поражения яичников, гранулёзоклеточный рак лечат комплексно, с применением хирургической операции, химио- и лучевой терапии.
Благодаря тому, что этот вид новообразований редко распространяется за пределы своей оболочки, хирургическое удаление опухоли обычно не представляет особой проблемы. Тем более, если речь идёт о ранних стадиях заболевания. Молодым женщинам, при наличии такой возможности, с целью сохранения детородной функции удаляют поражённый придаток — яичник и маточную трубу — и сальник, куда в большинстве случаев происходит метастазирование. Пациенткам старшего возраста рекомендуется проведение пангистерэкомии — удаления всех репродуктивных органов (матки и обоих придатков).

Хирургическое удаление злокачественного новообразования — непременное условие успешного лечения
Для улучшения результатов лечения и снижения риска рецидива после хирургического удаления опухоли проводится химиотерапия таксан-содержащими препаратами и цитостатиками, а также облучение. Количество процедур назначается в каждом случае индивидуально, в зависимости от стадии заболевания, возраста пациентки, общего состояния её организма и т. д.
Прогноз и последствия заболевания
Прогноз в отношении гранулёзоклеточных новообразований яичников будет зависеть от стадии ракового процесса, размера опухоли, возраста пациентки и ряда морфологических факторов. Гинекологи отмечают, что при взрослых видах опухолей и возрасте женщины 50—60 лет результаты лечения лучше, чем при ювенильных. В первом случае в течение последующих пяти лет после операции рецидивы и метастазы проявляются лишь у 30% женщин, а во втором — гранулёзоклеточный рак нередко рецидивирует уже в течение трёх лет после терапии.
Врач рассказывает о гранулёзоклеточной опухоли яичников — видео
Широко известно, что раннее выявление и лечение онкологических заболеваний гораздо более эффективно, чем терапия патологии на запущенных стадиях. Не является исключением и гранулёзоклеточный рак яичников. Эта болезнь в большинстве случаев даёт о себе знать на ранних этапах развития, поэтому не следует пренебрегать своим здоровьем. Нужно немедленно обращаться к врачу при первых же признаках недомогания. Кроме того, каждой женщине рекомендуется проходить профилактический осмотр у гинеколога не реже одного раза в год.
- Автор: Елена Северина
- Распечатать
medvoice.ru
Гранулезоклеточные опухоли яичников
К середине беременности у плода уже полностью сформированы яичники, в них даже образуется женский половой гормон эстрадиол, и почти 7 миллионов фолликулов подготовлены для выполнения репродуктивной программы ещё не родившейся женщины. В фолликуле находится ооцит, который позже созреет в яйцеклетку и даст новую жизнь или погибнет. Вокруг ооцита располагаются гранулёзные клетки, а они окружены базальной мембраной с тека-клетками. Тека-клетки продуцируют андрогены, которые проникают в гранулёзные клетки и превращаются там в эстрадиол. Гормоны помогают созреванию фолликула и овуляции.
Гранулёзные и тека-клетки могут давать рост гранулёзоклеточной опухоли яичника или по-научному «опухоли стромы полового тяжа». На них приходится примерно 5% всех злокачественных опухолей яичников. В отличие от герминогенных опухолей яичника, ГКО появляются у зрелых женщин — большинство больных 50–55 лет. Поскольку яичниковые клетки задействованы в синтезе гормонов, гранулёзоклеточные опухоли (ГКО) могут вырабатывать и андрогены, и эстрогены, и даже прогестерон с ингибином. Все эти гормоны меняются во время менструального цикла, обеспечивая возможное начало беременности. От того какая популяция клеток вступила в опухолевый рост зависит и гормональная продукция опухоли.
Какие бывают опухоли?
Гранулёзоклеточные опухоли делят на два варианта:
- 5% ювенильный тип, проявляющийся до 30 лет,
- и взрослый тип составляет 95% всех ГКО, им болеют строго после 40 лет.
Почти у всех взрослых больных гранулёзоклеточной опухолью находят мутацию FOXL2, при ювенильном типе эта мутация есть только у 10%. Отмечена связь ювенильного типа ГКО с некоторыми наследственными синдромами, сопряжёнными с аномалиями 12 и 22 хромосом. И этот тип гранулёзоклеточной опухоли вполне вероятно связан с нарушением с тем периодом эмбриогенеза, когда у плода формируется яичник, что происходит в первой половине беременности.
Взрослый тип ГКО не аномалия развития, подобно герминогенным опухолям яичника, пусковым механизмом для развития гранулёзоклеточной опухоли становится гормональная дисфункция, но не яичниковая, а — гипофизарной системы головного мозга. Отчасти нарушение нейроэндокринной регуляции с поздним началом месячных, неустойчивым менструальным циклом, яичниковой дисфункцией считают факторами риска гранулёзоклеточной опухоли яичника.
Гранулёзоклеточные опухоли относят к новообразованиям низкой степени злокачественности, но они способны давать метастазы, распространение которых чаще имплантационное — от соприкосновения с опухолью начинается рост нового узла. Тогда как большинство метастазов при раке получается от миграции опухолевых клеток в другие органы током крови и лимфы. Поэтому метастазы ГКО преимущественно возникают рядом — в брюшной полости, во влагалище, в матке, а отдалённые — редкость, но возможны в лёгких, головном мозге или костях.
Запись на консультацию онколога-гинеколога
Клиническая картина
Гранулёзоклеточные опухоли менее агрессивны, чем рак яичника, и медленнее растут. Как правило, гранулёзоклеточная опухоль поражает один яичник, покрыта плотной капсулой, и не врастает интимно в соседний орган. Может проявить себя неинтенсивными болями в брюшной полости, каждая десятая женщина с выраженным болевым синдромом, похожим на «острый живот», попадает в стационар, где диагностируют разрыв капсулы опухоли. В четверти случаев возможен асцит — накопление избыточного количества жидкости в брюшной полости, но опухолевых клеток в жидкости не находят. Каждая десятая ювенильная ГКО возникает во время беременности, но это состояние не ухудшает прогноза заболевания.
Три четверти ГКО выявляется на ранней стадии развития из-за проявления избыточной продукции опухолью половых гормонов. У молодых женщин при избыточной продукции прогестерона или ингибина может отмечаться нарушение менструального цикла вплоть до аменореи — отсутствия месячных. Обильные менструальные кровотечения у женщин репродуктивного возраста и кровотечения после менопаузы связывают с гиперпродукцией эстрогенов.
Когда опухоль яичников продуцирует андрогены — мужские гормоны, то женщина не просто теряет менструации, она становится мужеподобной, появляется оволосение в несвойственных местах, на голове выпадают волосы, грубеет голос, растёт либидо. Это называется гирсутизмом или вирильным синдромом. Продукция гормонов, конечно, неприятно меняет женский облик, но отмечено, что не продуцирующая гормоны гранулёзоклеточная опухоль течёт гораздо агрессивнее, раньше даёт метастазы и лечится хуже.
Метастазы, как и первичная гранулёзоклеточная опухоль, преимущественно не имеют инфильтративного роста, возникают через несколько лет после лечения материнской опухоли. Только у трети женщин рецидивы и метастазы возникают в первую пятилетку после операции, у остальных — много позже. При ювенильном типе злокачественность течения ГКО может быть чуть выше, рецидив способен развиться в течение трёх лет после операции, а метастазы обильно разносятся кровью, вспыхивая бурным ростом.
Лечение гранулёзоклеточной опухоли
Только хирургическое удаление, благо, что опухоли не врастают в соседние органы. При I стадии молодой женщине, настроенной на рождение ребёнка, могут удалить яичник с маточной трубой и сальник. Женщинам в постменопаузальном периоде рекомендуется радикальная операция — пангистерэктомия.
Аналогичную операцию выполняют при II–IV стадии. При рецидиве опухоли стараются удалить что возможно, что останется от опухоли — облучают и, конечно, проводят химиотерапию.
В Европейской Клинике успешно лечат пациенток с гранулёзоклеточной опухолью яичников, наши онкогинекологи знают эту патологию и смогут подобрать оптимальную программу лечения, ориентированную на индивидуальный случай.
Запись на консультацию круглосуточно
www.euroonco.ru