Гипоплазия яичников
Гипоплазия яичников
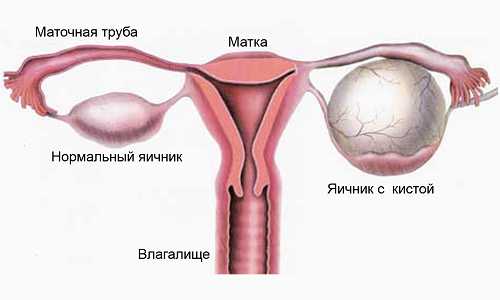
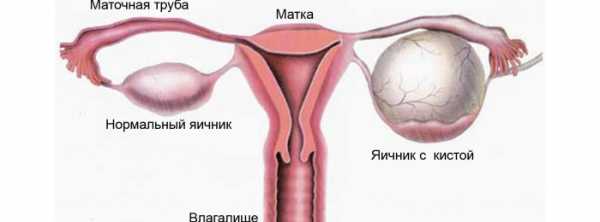
Гипоплазия яичников – анатомическое и функциональное недоразвитие женских половых желез – яичников. При гипоплазии яичников отмечается гипоменструальный синдром либо аменорея, снижение либидо, бесплодие. Гипоплазия яичников диагностируется путем общего и гинекологического осмотра, результатов УЗИ органов малого таза, гормональных исследований, лапароскопической биопсии яичников, определения кариотипа (хромосомного набора). Лечение гипоплазии яичников требует проведения циклической гормональной терапии.
Гипоплазия яичников чаще отмечается на фоне общего или полового инфантилизма; может сочетаться с гипоплазией матки, аплазией матки и влагалища (синдромом Рокитанского-Кюстнера), гипоплазией почек, недоразвитием других органов. Кроме того, гипоплазия яичников встречается при дисгенезии гонад – генетических заболеваниях, обусловленных качественной и (или) количественной патологией половых хромосом (синдроме Шерешевского – Тернера и др.). В этих случаях паренхима яичников представлена преимущественно или исключительно соединительной тканью.
Приобретенная гипоплазия яичников является следствием неблагоприятных воздействий на организм в ходе онтогенеза, особенно в детском возрасте или в пубертатный период. Развитию гипоплазии яичников могут способствовать воспаления половых желез (оофориты, аднекситы), прерывание беременности, нарушения питания (гиповитаминоз, анорексия), хронические интоксикации, детские инфекции (паротит, краснуха, корь, скарлатина и др.), ангины, эндокринопатии (воспалительные поражения гипофиза и гипоталамуса, аденома гипофиза, пролактинома, гипотиреоз и др.), облучение радиоактивными веществами. Реже гипоплазия яичников бывает обусловлена внутриутробным поражением фолликулярного аппарата вследствие патологии беременности у матери.
В соответствии с этиологией и уровнем поражения гинекология выделяет гипоплазию яичников центрального (гипоталамо-гипофизарного) генеза; периферического (яичникового) генеза и идиопатического (неясного) происхождения. При гипоплазии в яичниках отмечается уменьшение выраженности фолликулярного слоя. В гипопластических яичниках первичных яйцевых клеток и примордиальных фолликулов может не быть совсем или отмечаться прекращение их созревания и роста, что определяет картину клинических проявлений.
У пациенток с гипоплазией яичников могут наблюдаться различные расстройства менструальной функции – первичная, иногда вторичная аменорея, альгодисменорея или гипоменструальный синдром, ановуляторный цикл. Перечисленные нарушения при гипоплазии яичников сопровождаются бесплодием.
Пациентки сложены по женскому типу, но имеют слегка выраженные евнухоидные признаки. При гипоплазии яичников вторичные половые признаки обычно выражены слабо – отмечается скудное оволосение на лобке и в подмышечных впадинах, уплощение молочных желез, невыраженность ареол и сосков. Характерно отсутствие первой менструации (menarche) к 15-16 годам. Половое влечение у женщин снижено, нередко наблюдается фригидность. Другие признаки гипоплазии яичников выявляются при проведении комплексного гинекологического обследования.
Диагностика гипоплазии яичников
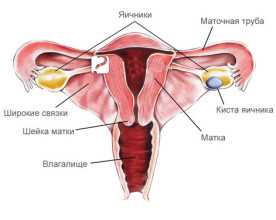
При гинекологическом осмотре обращает внимание гипопластическое строение наружных гениталий, тонкие непигментированные малые половые губы, наличие узкого нерастяжимого и короткого влагалища, инфантильность матки. При проведении УЗИ, УЗ-гистеросальпингоскопии или и гистеросальпингографии подтверждается уменьшение размеров яичников и матки, определяются извилистые, тонкие, удлиненные маточные трубы.
Базальная температура имеет монофазный характер. Исследование шеечной слизи при гипоплазии яичников позволяет выявить признаки гипоэстрогении – отрицательный или слабо выраженный симптом «зрачка». Низкий уровень эстрогенов (в некоторых случаях - гонадотропных гормонов) подтверждается при лабораторном исследовании крови. Проведение пробы с прогестероном при гипоплазии яичников обычно дает отрицательный результат, свидетельствуя о выраженной эстрогенной недостаточности. Комбинированная эстроген-гестагенная проба положительная, что свидетельствует о функциональной сохранности эндометрия.
Для выявления центральной формы гипоплазии яичников прибегают к проведению фармакологических проб с менопаузным человеческим гонадотропином, хорионическим гонадотропином, кломифеном, люлиберином; выполнению рентгенографии турецкого седла, МРТ головного мозга. При необходимости проводится диагностическая лапароскопия и биопсия яичников.
Лечение и прогноз гипоплазии яичников
При гипоплазии яичников лечение преследует цели восстановления гормональной и репродуктивной функций. Основой терапии при гипоплазии яичников является циклическая гормонотерапия. На первом этапе гормонотерапия направлена на создание эстрогенового фона, а после появления менструальноподобной реакции - на нормализацию циклических гипоталамо-гипофизарно-яичниково-маточных процессов. Гормонотерапия проводится под контролем фолликулометрии. Одновременно при гипоплазии яичников назначаются витаминотерапия, физиотерапия (магнитотерапия, магнитолазеротерапия, лазеротерапия, ультрафонофорез и др.), гинекологический массаж, бальнеопроцедуры.
Под действием гормонотерапии развиваются характерные женские половые признаки. Женщины с гипоплазией яичников должны наблюдаться у гинеколога-эндокринолога для своевременного обнаружения гипоталамо-гипофизарных опухолевых процессов и гиперпластических нарушений в половом аппарате под влиянием гормонотерапии.
При индуцировании двухфазного менструального цикла у пациенток с гипоплазией яичников шансы на беременность составляют от 30 до 60%; при этом не исключается вероятность развития многоплодной беременности. При глубокой гипоплазии яичников материнство возможно благодаря вспомогательным репродуктивным технологиям - ЭКО с использованием донорской яйцеклетки. Полученные путем искусственного оплодотворения (способом ИКСИ, ПИКСИ или ИМСИ) эмбрионы замораживают (криоконсервация эмбрионов), а затем осуществляют криоперенос и подсадку эмбрионов в матку. При необходимости может быть использован донорский эмбрион. Протекание и ведение беременности у пациенток с гипоплазией яичников сопряжено с рисками невынашивания. В таких случаях прибегают к помощи суррогатного материнства.
www.krasotaimedicina.ru
Профилактика, виды диагностики и пути лечения гипоплазии яичников
Гипоплазия яичников – это недоразвитие женских репродуктивных желез. Под этим термином подразумеваются анатомические и функциональные нарушения в строении половой системы. Как правило, патология может сопровождаться гипоменструальным синдромом, а также аменореей, бесплодием, снижением полового влечения.
Что собой представляет гипоплазия яичников?
Как мы говорили выше – это гинекологическое заболевание, которому характерны нарушения, связанные с конструкцией женской половых органов, вызывающее недоразвитие функционального и структурного характера яичников.
Довольно часто это заболевание выступает одним из признаков генитального инфантилизма. Именно в связи с этим гипоплазия нередко может сочетаться с гипоплазией матки, аплазией и недоразвитием других репродуктивных органов.
Также может сыграть роль наследственность. Нередко патология может выявиться впоследствии синдрома Шерешевского-Тернера, а также других аномалий связанных с генетикой, за которые отвечает хромосомный ряд.
Патология может быть врожденной. В таком случае это обусловлено дисфункцией в гипоталамо-гипофизной системе. На ее активное развитие скорее всего воздействуют неблагоприятные факторы, которые оказывают непосредственное воздействие на организм еще в утробе матери. К примеру, если во время вынашивания плода мать попала под влияние серьезных отклонений, то ребенок попадает в зону риска.
Рассмотрим, что может вызвать приобретенное заболевание:
- различного вида инфекции, которые переносятся подростками и младенцами – корь, свинка, краснуха;
- интоксикацию организма;
- сильное облучение;
- болезни, связанные с гормонами – аденома, воспаление гипофиза, гипотериоз;
- образования опухолевого типа находящиеся в гипоталамусе и гипофизе;
- различного вида воспаления маточных труб и яичников;
- неправильное питание, изнурительные диеты и голодания, анорексия.
В зависимости от того, как быстро происходит развитие патологии, наблюдается уменьшение габаритов яичников, впоследствии сокращается выработка числа фолликулов и дисфункция половых органов.
Симптоматика при патологии
Как правило, заболевание сопровождается нарушениями, связанными с менструальной функцией в организме – аменорея первичного, вторичного типа встречается намного реже. Она связана гипоменструальным синдромом, альгодисменореей, ановуляторностью цикла. Также перечисленные симптомы сопровождаются бесплодием.
Заболевание характеризуется комплекцией по женскому типу совместно с приметами евнухоидного типа. Вторичные половые признаки могут быть совершенно невыраженными, наблюдается облысение в области лобка и подмышек, молочные железы уплощены, а соски невыразительны.
При таком диагнозе первые месячные не приходят в возрасте 16 лет. Когда у нормально развитой девушки до 16 лет не начались критические дни, необходимо посетить гинеколога.
Половое влечение у таких девушек снижено, нередко можно наблюдать фригидность. Также может быть полностью недоразвита матка.
Гипоплазия яичников устанавливается во время прохождения общего осмотра врача-гинеколога, результатов ультразвукового обследования органов малого таза, после анализов и гормональных обследований, биопсии яичников и после определения хромосомного комплекта.
Как диагностировать патологию?
Если есть подозрения на гипоплазию, то женщина должна пройти следующий набор медицинских обследований:
- общий осмотр у гинеколога — он поможет выявить отклонения в конструкции половых органов;
- ультразвуковое обследование органов малого таза — оно покажет инфантилизм;
- анамнез маточной слизи;
- анализ на гормоны — поможет выяснить степень эстрогенов;
- исследование гипофиза;
- рентгенография;
- томография, МРТ, КТ головного мозга.
Если случай запущенный, специалист может настаивать пройти лапароскопию или биопсию яичников диагностирующего типа.
Как лечить заболевание?
Основной метод терапии – это циклическое гормональное лечение. Его задачей является восстановление работы репродуктивных органов, а без восстановления гормональной регуляции это невозможно.
Гормонотерапия заключается в имитации естественного менструального цикла, когда сначала преобладает эстроген, а затем прогестерон.
Если лечение успешное, возможно добиться доразвития половой системы и ее желез, а затем восстановить вторичные половые признаки.
Этапы лечения:
- Для начала необходимо сформировать подходящий эстрогеновый фон. Если цель будет достигнута, у пациентки появятся менструальноподобные реакции организма – кровотечение, которое не связанно с овуляцией. В обычном состоянии оно бы считалось отклонением от нормы, но при гипоплазии – это необходимо. Такой день принято считать первым днем цикла.
- Теперь можно приступать к лечению гормонами. Оно поможет стабилизировать циклические функции в системе между яичниками, маткой, гипофизом и гипоталамусом – органами, отвечающими за нормальную работу системы. Также важно одновременно проводить фолликулометрию, которая позволяет отслеживать изменения, происходящие в женском организме, которые происходят после лечения заболевания.
В том случае, если цикл не принес результата, но менструальноподобная реакция проявилась, необходим перерыв 10 дней, после чего начинается новый цикл лечения.
Для укрепления организма в период лечения патологии нужно проводить такие процедуры:
- лазеротерапию;
- бальнеопроцедуры;
- массаж;
- магнитотерапию;
- ультрафонофорез;
- магнитолазеротерапию.
Также рекомендован прием витаминных комплексов и поливитаминов, не обязательно в виде таблеток, лучше в натуральной форме.
Профилактика и прогноз
В первую очередь, нужно устранить воздействие вредных факторов, которые могут навредить во время беременности. Для того, чтобы предотвратить активное развитие болезни приобретенного вида, ребенка нужно обеспечить здоровым и полноценным питанием, вовремя делать прививки от кори, краснухи, паротита и других заболеваний, носящих инфекционный характер.
Нельзя допускать переохлаждений, нужно следить за ребенком, чтобы вовремя выявить и вылечить гинекологические проблемы (в том числе воспалительные процессы в репродуктивных железах), проблемы с эндокринной системой и ангину.
Теперь о прогнозе. Большинство женщин интересует, какова вероятность зачатия после лечения недуга. Если говорить о статистике, то в процентном соотношении шансы от 30 до 60, но это в том случае, если получается наладить двухфазный цикл.
Планировать зачатие после такой патологии следует аккуратно и под пристальным наблюдением гинеколога и эндокринолога.
Пациентка должна быть готова к:
- прерыванию;
- многоплодной беременности.
Также женщине может быть предложено воспользоваться технологиями, которые помогут в зачатии.
Женщина не сталкивается с дискомфортом, пока не захочет иметь ребенка. Все равно диагноз «гипоплазия яичников» — не приговор. Правильное и целесообразное лечение позволяет восстановить нормальную работу половой системы, дождаться долгожданной беременности и успешно выносить плод без осложнений.
Важно знать! ×aginekolog.ru
Гипоплазия яичников
Гипоплазия яичников – это патология, которая представлена нарушением строения женских репродуктивных органов – яичников. При данной аномалии наблюдается функциональная или структурная недоразвитость яичников. Зачастую данное нарушение является выражением генитального инфантилизма. Именно по этой причине патология часто сопряжена с такими нарушениями, как аплазия влагалища, гипоплазия матки и прочие виды недоразвитости половых органов. Помимо этого, нарушение является следствием различных генетических патологий, которые непосредственно связаны с половыми хромосомами.
Врожденная яичниковая гипоплазия тесно связана с нарушениями деятельности гипоталамо-гипофизарной системы. На появление таких расстройств ключевое влияние оказывают негативные факторы, которым подвергался организм еще в период своего внутриутробного развития. Если во время протекания беременности в материнском организме происходили определенные нарушения, дочь рискует иметь некоторые патологии.
Существует несколько причин возникновения приобретенной гипоплазии яичников:
- Облучение;
- Перенесенная интоксикация организма;
- Инфекции, которые перенесла пациентка в детстве или во время полового созревания (краснуха, корь, свинка);
- Инфекционные процессы в яичниках или маточных трубах;
- Болезни гормонального характера (воспаление гипофиза, гипотиреоз);
- Неправильное и нерациональное питание, которое стало причиной анорексии или нехватки витаминов;
- Опухоли в гипоталамусе или гипофизе.
С прогрессированием гипоплазии яичники уменьшаются в размере, количество фолликулов в них снижается, что ведет к нарушению работы женской половой системы. Значительная часть яичниковой паренхимы замещается на соединительную ткань.
Прогнозы при данном нарушении
Женщины, у которых диагностирована данная патология, интересуются, каков шанс успешного зачатия после прохождения лечения. Шансы невелики, но все же имеются: от тридцати до шестидесяти процентов. Однако для того, чтобы исход стал благоприятным, необходимо способствовать установлению двухфазного менструального цикла.
Беременность нужно планировать, следуя врачебным рекомендациям. В идеале нужно наблюдаться у гинеколога и эндокринолога. Среди главных рисков выделяются невынашивание наступившей беременности и возникновение многоплодной беременности.
Женщине может быть рекомендовано использование вспомогательных технологий репродукции.
Гипоплазия яичников не доставляет женщине беспокойства до того момента, пока она не решает завести ребенка. Но стоит помнить, что данный диагноз – не приговор. Правильное лечение патологии позволяет нормализовать работу половой системы женщины и добиться долгожданного наступления беременности.
Проявления гипоплазии яичников
Прежде чем приступить к описанию симптомов, сто
Гипоплазия любого типа проявляется прежде всего в виде нарушения регулярного менструального цикла:
- Аменорея (исходя из типа поражения выделяется первичная или вторичная);
- Гипоменструальный синдром;
- Цикл ановуляторного характера.
У пациенток с данной патологией явно выражены евнухоидные признаки:
- Позднее наступление менструаций;
- Выраженные слабо или совершенно невыраженные вторичные половые признаки;
- Неправильные пропорции скелета;
- Нарушения развития репродуктивных органов.
Среди внутренних характерных признаков гипоплазии яичников, которые выделяются в ходе осмотра врача-гинеколога, можно выделить:
- Низкую пластичность наружных половых органов;
- Узкое влагалище;
- Тонкие малые половые губы с отсутствием выраженной пигментации.
При комбинации гипоплазии матки и яичников у больной наблюдаются неправильное строение матки и гипоэстрогения:
- Слишком длинные маточные трубы;
- Уменьшенное в объемах тело;
- Отсутствие увеличения слизи в шеечном канале матки непосредственно перед овуляцией. Данная патология также называется синдромом отрицательного зрачка.
В целом матка может являться недоразвитой.
Каким образом диагностируется гипоплазия яичников?
Для того, чтобы выявить гипоплазию яичников, при наличии подозрений пациентка должна пройти следующий ряд процедур:
- Осмотр у гинеколога, на котором врач выявит дефекты наружных половых органов.
- Ультразвуковое исследование и гистеросальпингоскопия, которые выявят маточную недоразвитость.
- Обследование маточной слизи.
- Гормональный скрининг, призванный определить точный уровень эстрогенов в крови.
- Томография мозга.
- Гипофизарное исследование (рентгенография так называемого турецкого седла).
Если случай более тяжелый, доктор может назначить прохождение биопсии яичников либо диагностической лапароскопии.
Каким образом осуществляется терапия гипоплазии яичников?
Лечить данную патологию категорически не рекомендуется, так как это может лишь навредить организму. Главным средством лечения нарушения стало циклическое лечение гормонами. Оно призвано наладить работу женской половой системы. Данное лечение имитирует естественный цикл, при котором в начале преобладает действие эстрогенов, а в конце – прогестерона.
Если терапия гипоплазии яичников пройдет успешно, у пациентки начнут развиваться репродуктивные органы и даже вторичные половые признаки.
Первая стадия гормонотерапии призвана сформировать нормальный эстрогенный фон. Лечение проходит успешно, если у пациентки появляется менструальноподобное кровотечение. Данное кровотечение никоим образом не связано с наступлением овуляции. В норме это будет патологией, но при гипоплазии яичников наличие этого кровотечения крайне необходимо. Первый день менструальноподобного кровотечения принимается за первый день цикла.
Следующим шагом гормонального лечения является нормализация процессов между гипофизом, гипоталамусом, маткой и придатками. Такая процедура, как фолликулометрия, позволяет отметить изменения в организме женщины после начала лечения.
При отсутствии результатов пациентке показан отдых на протяжении десяти дней, после которого лечение начинается сначала.
Параллельно с проведением гормонотерапии показаны такие процедуры:
- Гинекологический массаж;
- Бальнеопроцедуры;
- Терапия лазером;
- Терапия магнитом;
- Ультрафонофорез.
Также, как и при лечении иных заболеваний, пациентке показан прием витаминов, причем не стоит забывать про натуральные, живые витамины.
hypogonadism-and-infertility.ru
Гипоплазия яичников: что это такое, симптомы, лечение
Гипоплазия яичников является препятствием к зачатию ребенка, а также существует риск развития опухолевых образований, поэтому женщины с таким диагнозом должны находиться под постоянным контролем гинеколога и эндокринолога.
Гипоплазия является недоразвитием женских половых желез. Проявляется еще во внутриутробном развитии или же в период полового созревания. В некоторых случаях встречается во взрослом возрасте после перенесенных гинекологических заболеваний.
Виды заболевания
В зависимости от времени возникновения гипоплазия бывает врожденной или приобретенной. При врожденной патологии встречается сочетание заболевания с аплазией матки, недоразвитием почек и других органов, синдромом Шерешевского – Тернера и др. В этих случаях эпителиальный слой яичников представлен преимущественно соединительной тканью.
Учитывая вид поражения выделяют гипоплазию центральной, периферической и идиопатической форм. При центральной нарушения связаны с гипофизом и гипоталамусом, при периферической поражение изначально идет в самих яичниках, при идиопатической происхождение заболевания не выяснено.
Причины
| № п/п | Врожденные | Приобретенные |
| 1. | Нарушение развития фолликулярного аппарата | Инфекционно-воспалительные заболевания органов малого таза (аднексит, сальпингоофорит) |
| 2. | Аномальный хромосомный набор | Хирургические вмешательства, в том числе искусственное прерывание беременности |
| 3. | Гонадо-генетические патологии | Расстройства пищевого поведения, которые вызывают анорексию, авитаминоз |
| 4. | Радиационное облучение, проживание в местностях с повышенным уровнем радиации | |
| 5. | Детские инфекции (краснуха, корь, скарлатина) | |
| 6. | Эндокринные патологии (аденома гипофиза, воспалительный процесс в гипоталамусе, гипотиреоз и др.) | |
| 7. | Наследственный фактор |
 Симптомы
Симптомы
Клинические проявления гипоплазии яичников довольно яркие, чаще всего начинаются в пубертатный период:
- отсутствие месячных (аменорея) во взрослом возрасте. У девочек в период полового созревания менструации могут не приходить до 16-17 лет;
- отсутствие овуляции, когда доминантный фолликул созревает, но выход яйцеклетки не происходит.
- снижение либидо и фригидность;
- слабо выражены вторичные половые признаки – редкое оволосение на лобке и в подмышечных впадинах, недоразвитие молочных желез;
- гипоменструальный синдром – редкие месячные со скудными выделениями.
Диагностика
Диагностические мероприятия проводятся комплексно и включают в себя следующие исследования:
- Сбор симптомов и изучение анамнеза. Уже по первичной симптоматике и внешнему виду пациентки опытный врач может заподозрить гипоплазию яичников.
- Осмотр в гинекологическом кресле позволяет определить маленький размер влагалища и его слабую растяжимость, бледный цвет кожного покрова половых губ.
- УЗИ показывает инфантильность матки и яичников (их маленький размер), тонкие и удлиненные фаллопиевы трубы. Также на придатках не просматриваются фолликулы, даже если ультразвуковое исследование проводится во второй половине цикла.
- Анализ крови на определение количества и соотношения гормонов. Как правило, при таком заболевании наблюдается снижение количества ФСГ (фолликулостимулирующего гормона), прогестерона, эстрогена.
- Магнитно-резонансная томография головного мозга для исключения или подтверждения отклонений в гипофизе и гипоталамусе.
После исключения других заболеваний и точной постановки диагноза врач назначает лечение.
Как устранить гипоплазию яичников
Лечение патологии направлено, прежде всего, на восстановление гормонального фона, овуляции и нормализации месячных. Женщине назначают прием гормонов для создания эстрогенового фона. Когда менструальный цикл станет регулярным, препараты заменяют на медикаменты, которые нормализуют функции яичников и эндокринные процессы.
Часто применяется циклическая витаминотерапия: В, А, Е, С. Пить их нужно курсом по 3 месяца с интервалом в 1 месяц. Точную дозировку определяет только гинеколог с учетом возраста пациентки, течения болезни и индивидуальных особенностей организма.
При приеме гормональных препаратов и витаминов у пациенток восстанавливается не только менструация, но и развиваются вторичные половые признаки, фигура приобретает более женственные очертания.
Помимо медикаментозного лечения хорошо себя зарекомендовала физиотерапия. Так, назначают магнит, лазер, ультрафонофорез, электрофорез и другие процедуры, которые запускают обменные процессы и восстанавливают нарушенные функции яичников.
Среди нетрадиционных методик используют гинекологический массаж, иглоукалывание, бальнеотерапию (лечение морской водой), грязелечение.
Профилактика и прогноз
Профилактические мероприятия используются только при вторичной приобретенной гипоплазии, так как при врожденной аномалии профилактика бессмысленна.
Среди мер предотвращения заболевания можно выделить своевременное лечение инфекционно-воспалительных патологий, здоровое сбалансированное питание и регулярные занятия спортом для недопущения возникновения застойных процессов в малом тазу.
Вероятность беременности у женщин с врожденной или приобретенной гипоплазией составляет от 30% до 60%, т. е. данное заболевание обратимо и только в исключительных случаях вызывает стойкое бесплодие. Отклик на гормональную терапию, как правило, высокий. В случае отрицательного результата лечения возможно провести экстракорпоральное оплодотворение (ЭКО). К сожалению, при данном заболевании даже при возможной беременности велик риск невынашивания ребенка и замершей беременности. В этом случае прибегают к суррогатному материнству.
oyaichnikah.ru