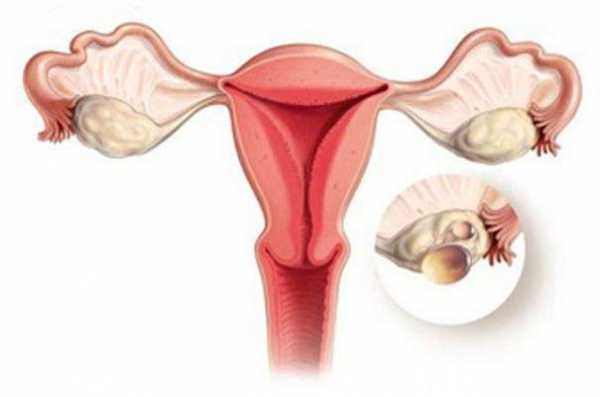
Болезнь рак яичников
Рак яичников
ссылки Рак яичников - это злокачественная опухоль эпителиального происхождения. Составляет 80% злокачественных опухолей, 25-30% всех новообразований яичников (доброкачественных и злокачественных).Клинические формы рака яичников: первичный рак, возникающий первично непосредственно в яичнике; вторичный, развивающийся в кистоме яичника (раковое перерождение кистомы), и метастатический.Гистологически различают сосочковый, железистый и солидный рак яичника. Сосочковый рак развивается из цилиоэпителиальной (сосочковой, серозной) кистомы.Железистый - из псевдомуцинозной кистомы.Солидный рак представляет собой бывший сосочковый или железистый рак, переродившийся в солидный. Структура рака яичников в 95% случаев сосочковая в сочетании с железистой (в начале развития рака структура опухоли или сосочковая, или железистая). Однако вскоре в раковой опухоли яичника появляются и сосочковые, и железистые структуры. По мере роста опухоли эти структуры перемешиваются, но наряду с этим возникают и сплошные поля клеток, которые можно назвать вторично солидными. Эти поля образуются за счет бурного размножения клеток и стирания основного рисунка роста. Первично-солидный рак встречается редко (до 5% случаев). При этом микроскопически местами иногда наблюдается картина, напоминающая плоскоклеточный рак. Опухолевые клетки мелкие, гиперхромные, типа клеток базальноклеточного рака.Строма раковых опухолей яичников большей частью выражена слабо. В запущенных случаях наблюдаются обширные участки распада опухоли с выраженным некробиозом.
Различают четыре стадии рака яичника: I стадия - опухоль находится в пределах одного яичника, метастазов нет; II стадия - выход за пределы яичника с поражением яичника, матки, одной или обеих труб; III стадия - распространение на пристеночную тазовую брюшину, метастазы в регионарные лимфатические узлы, в сальник; IV стадия - прорастание в соседние органы (мочевой пузырь, прямую кишку), петли кишок с диссеминацией по брюшине за пределами малого таза или с метастазами в отдаленные лимфатические узлы и внутренние органы.Пути распространения рака яичников следующие: прорастание через капсулу и переход на соседние органы; диссеминация в тазовой и брюшной полости; метастазирование по лимфатическим путям.Прорастание через капсулу и вовлечение соседних органов в конгломерат опухоли чаще наблюдается спустя некоторое время после относительной подвижности опухоли. В первую очередь в процесс вовлекается маточная труба, затем периметрий. Матка как бы замуровывается опухолью. При этом метастазы развиваются в прямокишечно-маточном углублении. Последние могут прорастать в просвет прямой кишки, в область заднего свода влагалища. Реже опухолевый инфильтрат распространяется на мочевой пузырь.При диссеминации рака яичников в первую очередь поражается тазовая брюшина, затем большой сальник, брюшина кишок, а также пристеночная брюшина передней брюшной стенки. Метастатические узлы при этом могут быть как мелкими (не больше просяного зерна), так и значительной величины. Диссеминация чаще происходит в результате попадания раковых клеток или раковых масс из материнской опухоли через щели в капсуле опухоли (прорыв капсулы) или лимфогенно.Метастазирование по лимфатическим путям обычно происходит в запущенных стадиях рака. Лимфатические пути, по которым оттекает лимфа от яичника, чрезвычайно обширны и имеют большое количество анастомозов с лимфатическими путями различных органов. Регионарные лимфатические узлы яичника располагаются парааортально в околопочечной области. Отсюда лимфа с раковыми клетками по грудному протоку распространяется в верхние отделы брюшной и грудной полости.При раке яичников часто встречается метастатическое поражение плевры (раковый плеврит) и легких.
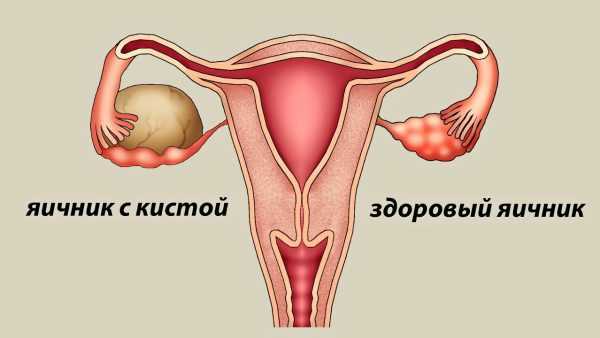
Рак яичников развивается обычно в молодом возрасте (30-50 лет), чаще на фоне кистомы. В юношеском возрасте наблюдаются обычно гормонопродуцирующие опухоли яичников. Нарушение менструального цикла (типа метроррагий) у женщин климактерического возраста характерно для рака яичников. Рак яичников у молодых женщин не сопровождается какими-либо нарушениями менструального цикла. Как правило, начальные стадии рака яичников проходят бессимптомно. Иногда до выявления заболевания больные лечатся по поводу хронических воспалительных заболеваний придатков матки.Начальными признаками болезни являются неприятные (болезненные) ощущения в животе неопределенной локализации, иногда не имеющие отношения к органам малого таза (пупочная, паховые области или вся область живота). Боль вначале неинтенсивна и больные указывают на ощущение «неудобства» где-то в животе. Иногда отмечается чувство наполнения в животе и ощущение в брюшной полости «чего-то постороннего» при наклонении, дефекации, после приема пищи. Болевой синдром как первый признак рака встречается в 60% случаев. Позднее боль приобретает ноющий характер, затем становится более постоянной и сильной. В некоторых случаях отмечается нарушение функции кишок или мочевого пузыря (давление опухоли на прямую кишку или мочевой пузырь). Несмотря на это, больные довольно долго остаются бодрыми, активными и не производят впечатления больных раком даже в запущенных стадиях заболевания. Наличие опухолевидного образования в области придатков матки является основным признаком заболевания. В первой стадии заболевания раковая опухоль (односторонняя) напоминает собой кистому - округла, подвижна, безболезненна, тугоэластической консистенции. На разрезе удаленной кистомы можно обнаружить на внутренней поверхности капсулы ограниченные раковые участки (сосочковые разрастания с явлениями некробиоза, содержимое полости темного или янтарного цвета.Чаще опухоль локализуется в прямокишечно-маточном углублении и ее легко обнаружить при прямокишечно-влагалищном или прямокишечном исследовании. В запущенных случаях (III стадия) раковая опухоль яичника, как правило, окутывает и приподнимает собой тело матки, оттесняя матку кпереди почти под лобковое сращение. Нередко тело матки представляется как бы замурованным двусторонней опухолью яичников и отдельно не контурируется. При этом данные влагалищного исследования симулируют фибромиому матки.В запущенных стадиях рака яичников опухоль значительных размеров, выходит за пределы малого таза, с бугристой поверхностью, неравномерной консистенции, состоит из нескольких неправильной формы узлов, занимающих нижним полюсом прямокишечно-маточное углубление с выпячиванием заднего свода влагалища, верхний полюс опухоли выступает за пределы малого таза. Опухолевый конгломерат неподвижный, нередко спаян со стенкой таза. В III и IV стадиях заболевания у 80% больных в брюшной полости имеется асцитическая жидкость. Это нередко свидетельствует о запущенной, диссеминированной по брюшине форме рака.При раке яичников часто наблюдается повышение температуры тела до 37,5-38° С. Температура тела неправильного характера (субфебрильная с однократными повышениями). Такие скачки температуры вызываются всасыванием продуктов распада опухоли. Самочувствие больных, несмотря на повышенную температуру, обычно удовлетворительное. При этом большое диагностическое значение имеет СОЭ, которая, как правило, и в начальных стадиях заболевания ускорена (более 30 мм/ч).Характерно отсутствие выраженных болевых ощущений в области малого таза и лейкоцитоза. Может отмечаться анемия.В диагностике рака яичников важное значение имеют следующие методы исследования: биконтрастная метросальпингография, ультразвуковое сканирование органов малого таза, радиоизотопная диагностика (введение радиоактивного фосфора - Р32), рентгенография нижнего отрезка кишок (ирригография), пункционная биопсия узлов опухоли через задний свод влагалища. При наличии асцитической жидкости и необходимости ее эвакуации рекомендуется проводить микроскопическое цитологическое исследование отцентрифугированного осадка. Обычно в осадке имеется большое количество атипических клеток и обрывки ткани, которые могут указать не только на природу, но и на структуру новообразований.Особенно важным дифференциально-диагностическим методом является рентгенография и томография органов малого таза в условиях пневмоперитонеума. Это позволяет дифференцировать новообразования яичников от фибромиомы матки и воспалительных поражений придатков.С помощью лимфографии можно определить степень распространения опухоли в лимфатические узлы.Важны также эндоскопические методы исследования. Цистоскопия мочевого пузыря должна широко применяться для исключения прорастания опухоли в мочевой пузырь. Ректороманоскопия позволяет во многих случаях отдифференцировать опухоль яичника от опухоли прямой и сигмовидной кишки. Лапароскопия и кульдоскопия (целиоскопия) могут быть успешно использованы для выявления более ранних стадий рака яичников, а также в дифференциально-диагностических целях (возможна биопсия).В качестве заключительного этапа диагностики у некоторых больных с подозрением на опухоль яичников показано диагностическое чревосечение. При этом имеется возможность обнаружить рак на ранних стадиях, а также провести срочное гистологическое исследование (экспресс-гистология) кусочка ткани, взятой из наиболее подозрительного участка опухоли. В большинстве случаев окончательный диагноз рака яичников устанавливается при чревосечении. К сожалению, до 60-70% больных поступает на лечение с запущенными формами рака яичников.
Одной из основных причин запущенности рака яичников является позднее его выявление в результате трудности диагностики в ранних стадиях заболевания. При первом обращении к врачу больным, страдающим раком яичников, ставят обычно самые разнообразные диагнозы (кистомы яичников, фибромиома матки, воспалительный процесс придатков матки и т. д.).До операции отличить кистому яичника от рака яичника трудно, особенно в ранних стадиях заболевания, когда опухоль подвижная и односторонняя. Тем не менее, такие признаки, как быстрый рост опухоли, неравномерность ее консистенции (бугристость), ограниченная подвижность, признаки дискомфорта в брюшной полости (ноющая боль, вздутие кишок, нарушение функции кишок), повышенная СОЭ и анемия, должны вызвать у врача настороженность.Заключительным этапом дифференциальной диагностики между любой опухолью яичника и раковой опухолью является чревосечение.Рак яичников нередко смешивают не только с кистомой, но и с фибромиомой матки (25% случаев). Диагноз фибромиомы матки обычно устанавливается в запущенных стадиях рака яичников, когда матка вовлечена в общий конгломерат опухолей.Однако при исследовании фибромиома матки и рак яичников имеют явные различия.
При фибромиоме опухоль матки обычно подвижная, плотной консистенции, имеет четкие границы; прямокишечно-маточное углубление, как правило, свободное; при пальпации нижних отделов живота напряжение мышц и болезненность (раковый перитонит) не отмечается; асцитическая жидкость не определяется; опухоль на стенки таза не переходит (за исключением межсвязочных узлов); большей частью опухоль матки растет кпереди, сдавливая мочевой пузырь, в задний свод влагалища отклоняется сравнительно редко; часто имеет место анемия (подслизистая фибромиома) при нормальных показателях СОЭ. Появление опухоли в периоде менопаузы, ее быстрый рост, постепенное нарастание боли - все это признаки, не характерные для фибромиомы матки. Если же дифференциальная диагностика настолько трудна, что с уверенностью сказать о принадлежности опухоли матке невозможно, заключительным этапом диагностики должно быть чревосечение.Нередко с раком яичников смешивают воспалительный процесс придатков матки. Нужно помнить, что последний, как правило, встречается в молодом возрасте, в то время как рак яичников-чаще в пожилом. Воспалительный процесс обычно начинается остро (в анамнезе), резкой болью, протекает с высокой температурой, повышенной СОЭ и лейкоцитозом, резко нарушается общее состояние. Рак яичников начинается постепенно, без резкой боли, без лейкоцитоза при общем удовлетворительном состоянии. Наиболее затруднена дифференциальная диагностика рака яичника и хронического воспаления придатков матки. Нужно помнить, что у больных, страдающих хроническим воспалением придатков матки, в анамнезе отмечаются острые периоды болезни, заболевание вначале протекало остро, затем перешло в хроническую стадию заболевания, а в менопаузе воспалительный процесс затихает или исчезает. Рак яичника, наоборот, развивается большей частью постепенно, болезненные явления нарастают. Однако, чтобы не пропустить раковую опухоль, всякая опухоль придатков матки в «холодной» стадии заболевания должна быть удалена, даже если она протекает бессимптомно и не вызывает нарушения самочувствия больной.Рак яичников следует дифференцировать также с туберкулезом придатков матки. Для исключения туберкулеза проводят иммунобиологические пробы Манту и Коха. При туберкулезе придатков данные реакции положительные, при раке -отрицательные. Как правило, диагноз туберкулеза придатков матки устанавливается на операционном столе или после гистологического исследования удаленной ткани.С целью вспомогательного диагностического и прогностического теста Н. С. Бакшеев и А. А. Бакшеева рекомендуют при раке яичника проводить исследование белков сыворотки крови, экскрецию эстрогенов и содержание серотонина в крови. При раке яичников отмечается гипопротеинемия, в основном за счет значительного снижения уровня альбуминов. Глобулиновые функции изменяются в меньшей степени, хотя и их содержание при запущенных стадиях рака снижено. Степень гипопротеинемии больше проявляется при раке яичников с наличием асцита.Рак яичников протекает на фоне гиперпродукции эстрогенов. По мнению Н. С. Бакшеева, не исключается возможность продукции эстрогенов раковыми клетками яичника. Закономерности между распространенностью опухолевого процесса и экскрецией прегнандиола не выявляется. Рак яичников сопровождается повышенной продукцией кетостероидов, катехоламинов и серотонина, о чем свидетельствует высокое их содержание в крови, особенно в запущенных стадиях.
Лечение при раке яичников комплексное: хирургическое, химиотерапевтическое, лучевое и гормональное. Лечение при злокачественных опухолях яичников всегда следует начинать с хирургического вмешательства (при технической выполнимости операции, т. е. при достаточной подвижности конгломератов опухоли). Если такой возможности нет, лечение начинается с химиотерапии, а операция выполняется позднее, когда опухоль уменьшается и становится более подвижной, а общее состояние больной улучшается. Операцией выбора при технической доступности (I-III стадия) является надвлагалищная ампутация или экстирпация матки с придатками, удаление большого сальника, а также максимальное удаление метастатических раковых узлов. При широком распространении процесса основной задачей является максимальное удаление опухолевых масс при условии, что последние удаляются легко, без травмы, чтобы не привести к быстрой генерализации процесса. При запущенном раке яичников у некоторых больных операция может быть ограничена удалением только большого сальника, инфильтрированного опухолью, что способствует замедлению накапливания асцитической жидкости.При подозрении на рецидив заболевания необходима релапаротомия. В комплексном лечении различных стадий рака яичников применяются препараты из группы алкилирующих соединений, производные этиленимина - этимидин, бензотэф, тиофосфамид (тиоТЭФ), а также циклофосфан (эндоксан). Решающим в подавлении опухолевого роста является тормозящее влияние производных этиленимина на обмен нуклеиновых кислот и гликолитические процессы.Показания к применению препаратов: рак яичника I-II стадии после радикальной операции с целью предупреждения развития метастазов и рецидивов; рак яичников III стадии после нерадикального удаления опухоли с целью достижения обратного развития оставшихся элементов опухоли, рассеянных по брюшине метастазов, а также предотвращения асцита; рак яичников IV стадии с обсеменением органов брюшной полости (раковый перитонит, асцит и метастазы в другие органы).Противопоказания к применению химиотерапии: терминальные стадии болезни, общее тяжелое состояние, кахексия; низкий уровень лейкоцитов (ниже 3000 в 1 мм3), тромбоцитов (ниже 150000 в 1 мм2) и гемоглобина (ниже 40%); тяжелые сопутствующие заболевания (активный туберкулез, гломерулонефрит, тяжелая недостаточность кровообращения, паренхиматозный гепатит).Лечение химиопрепаратами проводится по курсам. Количество курсов определяется состоянием больных и эффектом лечения.При первом курсе следует создать наибольшие концентрации препарата в организме. Через 6 недель проводят повторный курс для закрепления первичного эффекта. Последующие курсы проводятся через 3-4-6 месяцев.Пути введения препаратов: внутривенный, внутриартериальный, внутримышечный, в плевральную и брюшную полости и непосредственно в опухоль. Основной путь введения - внутривенный. Препараты вводятся через день или два дня подряд с однодневным перерывом, в зависимости от их переносимости. Разовая доза этимидина составляет 6 - 9 - 12 мг, бензотэфа - 24 - 48 мг, тиофосфамида - 10-20 мг, циклофосфана 200-400 мг, фенамета 0,5-1,5 г внутрь, имидафена 60 мг внутрь после еды ежедневно.В брюшную полость препарат вводится через дренажную (полиэтиленовую или резиновую) трубку, которая вставляется при чревосечении, или через троакар после удаления асцитической жидкости. В брюшную полость препараты вводятся ежедневно или через день в течение 12-16 дней, в плевральную полость - через 2-4 дня после удаления жидкости. В полость препарат вводится в двойной дозе.Внутриопухолевое введение препаратов проводится через задний свод влагалища. Вводят одну или две дозы препарата. Введение повторяется через 2-4 дня (всего 4-6 введений). В последнее время применяют внутрилимфатическое введение химиопрепаратов (А. И. Миляновский). Наиболее эффективно регионарное введение химиопрепаратов (перфузия в артерию, питающую орган). В настоящее время применяют введение ударных доз (десять и более) цитостатических препаратов в лимфатический проток (лимфоинфузия) и внутриартериально (артериоинфузия).Рекомендуется комбинировать пути введения:
внутривенный и внутриполостной; внутривенный и внутриопухолевый; внутривенный и внутрилимфатический.По мнению отечественных и зарубежных авторов, в процессе лечения следует менять препарат, т. е. отдельные курсы проводить различными препаратами, чтобы предотвратить резистентность клеток к данному химиопрепарату.Значительно эффективнее введение двух или трех препаратов одновременно (полихимиотерапия), если они малотоксичны (химиопрепараты и антибластические антибиотики, бензотеф и циклофосфан). Каждый из этих препаратов действует на различные звенья обмена, что обеспечивает более высокий цитотоксический эффект.Курсовая доза этимидина составляет 120-180мг, бензотэфа - 500-600 мг, тиофосфамида -250-400 мг, циклофосфана до 12 г, фенамета 20-40 г, имидафена - 17 г.Необходима строгая индивидуальная дозировка препаратов в зависимости от эффективности и действия на кроветворную систему. Лечение химиопрепаратами должно проводиться под строгим контролем крови и мочи.Выбор химиотерапевтического препарата для повторного курса химиотерапии или при рецидиве заболевания осуществляется с учетом всех деталей ранее проводимой химиотерапии. Следует при этом иметь в виду, что эффективность тиоТЭФа при повторном введении уменьшается и назначение его более двух раз или, как исключение, трех раз одной и той же больной не желательно.Циклофосфан может быть равно эффективным при повторном применении, а продолжительность ремиссий может увеличиваться.Для лечения больных с рецидивами можно применять и другие препараты (сарколизин, хлорамбуцил, тренимон, фенамет, имидафен, лофенал и др.), а также их комбинации.Непереносимость того или иного препарата (чаще циклофосфана) наблюдается редко и проявляется после первого же его введения тошнотой, рвотой, болью в подчревной области, резкой слабостью, повышением температуры, снижением артериального давления.В таких случаях введение данного препарата необходимо прекратить и назначить симптоматическую терапию (сердечные средства), антибиотики, жаропонижающие, диета и пр.), а также витамины (тиамин, пиридоксин, аскорбиновая кислота, цианокобаламин), дипрозинфен или аминазин.Наиболее частыми осложнениями химиотерапии являются депрессия костного мозга в виде лейкопении и тромбоцитопении, а также анемии. Предшествующая лучевая терапия или химиотерапия вызывают повышенную чувствительность органов кроветворения к химиотерапевтическим препаратам.Борьба с лейко- и тромбоцитопенией проводится путем своевременного назначения гемостимуляторов (лейкоген, пентоксил, тезан, натрия нуклеинат, серотонин и АЦС) систематическими переливаниями консервированной крови (100 мл 1-2 раза в неделю), лейкоцитной и тромбоцитной взвеси (50 мл 1 раз в 5-7 дней 4-6 раз за весь период лечения).При выраженной лейкопении следует отдать предпочтение свежецитратной крови, которая является наилучшим стимулятором кроветворения.В подобных же случаях выраженной и стойкой лейко- и тромбоцитопении приходится прибегать к пересадке аутогенного или гетерогенного костного мозга.Нерациональная интенсивная химиотерапия, не контролируемая показателями состояния периферической крови и костного мозга, может явиться причиной необратимой аплазии костного мозга и привести к гибели больной. При снижении количества лейкоцитов до 3000 в 1 м3 и тромбоцитов до 150 000 введение химиопрепаратов следует временно прекратить. В результате применения циклофосфана возможна аллопеция. Рост волос, как правило, восстанавливается через 2-2,5 месяца после прекращения химиотерапии. К более редким осложнениям лечения циклофосфаном относится цистит, иногда геморрагического характера.Согласно данным И. Д. Нечаевой, средняя продолжительность жизни больных, которым после радикальной операции была проведена химиотерапия, в 1,9 раза превышала продолжительность жизни больных, которым после радикальной операции проведено наружное облучение. Поэтому после радикальных операций наиболее целесообразна химиотерапия.Химиотерапия после нерадикальных операций и у неоперабельных больных способствует продлению их жизни. Выживаемость таких больных в 10 раз больше по сравнению с больными, которым после операции химиотерапия не проводилась.В ряде случаев при далеко зашедшем опухолевом процессе, при невозможности выполнения какого-либо рационального хирургического вмешательства, назначают химиотерапию в качестве самостоятельного метода лечения. При отсутствии клинического эффекта от продолжения химиотерапии целесообразнее отказаться.У больных, которым после первичного успешного лечения была проведена химиотерапия, отмечается более позднее появление рецидивов заболевания.И. Д. Нечаева (1973) рекомендует следующую схему проведения профилактических курсов химиотерапии:
первый - через 2 месяца после окончания первичного лечения; второй - через 4 месяца после первого профилактического курса; третий - через 6 месяцев. Таким образом, профилактическая химиотерапия продолжается в течение трех лет после окончания первичного лечения. При появлении в этот период рецидива следует начинать повторный курс лечения. В комплексное лечение должны включаться андрогены. Андрогены назначают длительное время в зависимости от индивидуальной переносимости больных (до 5-7 г): тестостерона прогшонат (1 мл 5% раствора 2 раза в неделю), тестенат (1 мл 10% раствора 1 раз в неделю), сустанон-250 (1 мл 2 раза в месяц). Назначают анаболические вещества: метандростенолон (неробол), феноболин (нероболил), ретаболил. Выключение функции гипофиза в далеко зашедших стадиях заболевания в отдельных случаях может замедлять рост опухоли, а также приводить к более или менее длительному улучшению. Облучение гипофиза показано также после радикальных операций в качестве дополнительного лечебного фактора.Облучение проводят с двух височных полей размером по 4 см2, при кожнофокусном расстоянии 30 см. Ежедневная доза на очаг - 200 рад с обеих сторон. Общая доза -4000-8000 рад.Каких-либо осложнений, связанных непосредственно с облучением, не наблюдается. Позднее может быть преходящее облысение височных областей.Лучевая терапия обычно применяется в качестве дополнительного воздействия после радикальных операций с профилактической целью и после нерадикальных операций с целью ликвидации остатков опухолевых масс и мелких диссеминатов по брюшине малого таза (диссеминация опухоли за пределами малого таза является противопоказанием к лучевой терапии).Лучевая терапия проводится путем наружного облучения с 4-8 полей при помощи рентгеновских аппаратов или посредством гамма-источников («Луч», «РОКУС») или введения радиоактивных препаратов в полость матки и в своды влагалища, путем введения жидких изотопов типа радиоактивного золота (Аи198) в полость брюшины и плевры (70-150 мКи в 0,25% растворе новокаина). Возможна комбинация лучевых воздействий, например, наружного облучения и местных аппликаций радия или Со60.Наиболее общепринятым методом наружной рентгенотерапии считается облучение широкими полями с захватом зоны регинарных метастазов. Согласно этой методике, переднюю брюшную стенку делят на 4 равные части: две ниже пупка и две - выше. Верхняя граница полей проходит на уровне основания мечевидного отростка, нижняя -по нижнему краю лонной кости. Размеры полей 10 X 15 см. Расстояние между полями 2 см. Сзади также облучают 4 поля соответственно полям передней брюшной стенки. Однократная доза на поле - 250 рад, суммарная -2500 рад.Телегамматерапия проводится на те же поля, что и рентгенотерапия. Кожно-фокусное расстояние 35-60 см. Размеры полей 6 X 15 см. Суммарная доза на поле (точка В) до 3000-3500 рад.В связи с эффективностью химиотерапии как дополнительного метода лечения послеоперационное облучение в виде рентгенотерапии на область параметрия с обеих сторон у первичных больных в настоящее время почти не применяется.Телегамматерапию можно рекомендовать с профилактической целью после радикальных операций, одновременно сочетая ее с аппликациями Со60. Телегамматерапия после нерадикальных операций не рекомендуется.Телегамматерапия прицельная целесообразна при одиночных метастазах или рецидивах в прямокишечно-маточном углублении или параметрии.
Онкогинекологи в Москвеvse-zabolevaniya.ru
Рак яичников: симптомы, формы, лечение, прогноз
Рак яичников у женщин встречается достаточно часто. Эта болезнь на ранних стадиях может проявляться без ярковыраженных симптомов и поэтому, в большей части случаев, диагностируется при значительном распространении, когда неприятные ощущения становятся сильнее, из-за чего пациентки спешат к врачу. Стоит отметить, что рак яичников лечение требует незамедлительное, иначе опухоль станет развиваться и приведет к неблагоприятному исходу, поэтому женский организм требует постоянного внимания.
Рак яичников — классификация
Классификация рака яичников осуществляется по типу патологий тканей и по данным признакам новообразования разделяются на герминогенные, стромальные и эпителиальные.
Чаще всего диагностируется эпителиальный рак яичников, который развивается из одной клетки, пораженной патологическим процессом. В основном это доброкачественные новообразования, которые не дают метастазов и не поражают других органов. Основной прогноз при таких заболеваниях положительный, но при этом были выявлены и пограничные состояния, при которых вполне возможно перерождение доброкачественной опухоли в злокачественную. Такие виды рака яичников наиболее опасны потому, что новообразование развивается медленно и не дает ярковыраженных симптомов.
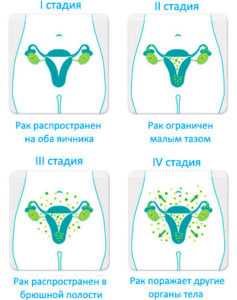
Стадии рака яичников. Нажмите для увеличения
Возникать может в различном возрасте и поражает как один яичник, так и оба сразу. В случае трансформации в злокачественное и присутствия метастазирования, может перейти в канцероматоз брюшины при раке яичников, прогноз при котором может быть неутешительным даже при самом оперативном лечении. В данном случае показана экстренная циторедуктивная операция. При рецидиве рака яичника, что часто бывает при запущенном заболевании, показана интервенционная циторедукция.
К эпителиальным образованиям относится и серозный рак яичников. Он провоцируется перерождением клеток в эпителии или же клетки могут заноситься из других пораженных органов через кровоток.
Стромальные новообразования встречаются достаточно редко. Эта разновидность заболевания может проявиться в возрасте 45-50 лет, но иногда возникает и в детстве. Вызывает гормональные нарушения различного характера, и имеет такой основной признак как влагалищные кровотечения. В раннем возрасте для подобных заболеваний характерно, что менструальный цикл появляется слишком преждевременно.
Чаще стромальных классифицируются герминогенные новообразования. Они имеют большое количество разновидностей и могут быть как доброкачественными, так и злокачественными. Рецидивы в данном случае тоже возможны, поэтому нужно принимать меры по их предотвращению.
Симптомы на ранних и поздних стадиях
На ранних стадиях симптомы рака яичников у женщин могут иметь незначительное проявление, что не вызывает особого беспокойства. Это приводит к поздней диагностике, когда опухоль представляет существенную угрозу для здоровья и для лечения заболевания предполагается использование сложных комплексных методик, направленных на устранение всех последствий распространения раковых клеток. Поэтому посетить врача стоит, если возникают такие симптомы как:
- болевые ощущения в нижнем отделе живота, проецирующиеся в область поясницы;
- дискомфорт во время полового акта;
- нерегулярные месячные;
- увеличение размеров живота;
- желудочно-кишечные расстройства, сопровождающиеся изжогой или метеоризмом;
- резкое изменение веса в большую или меньшую сторону;
- тошнота;
- нарушение мочеиспускания или дефекации;
- быстрая утомляемость.
Признаки рака яичников могут быть выражены минимально, и поэтому при недомоганиях такого типа нужно срочно обратиться к врачу и пройти соответствующее обследование. При своевременной диагностике присутствует хороший прогноз на выздоровление.
Если заболевание развивается, общее состояние постепенно ухудшается и вначале несущественные признаки становятся явными, а также дополняются другими неприятными ощущениями. Стоит отметить, что рак яичников симптомы может давать разнообразные, поэтому к врачу нужно обращаться сразу же, как только появился даже минимальный дискомфорт в нижней части живота.
Рак яичников у женщин в запущенной форме проявляется такими признаками как:
- постоянное чувство усталости;
- частая тошнота и рвота;
- сильные боли в нижней части живота тянущего или острого характера;
- значительные проблемы с пищеварением, которые провоцирует давление опухоли на другие органы;
- нехарактерные выделения из влагалища со значительным включением крови;
- маточные кровотечения;
- появление отеков ног и возникновение тромбов;
- общая слабость организма.
Также рак правого яичника можно определить по уплотнению в правом отделе живота, нередко болезненном при пальпации, а рак левого яичника, соответственно в левом.
Причины возникновения
Достоверно причины, вызывающие рак яичников, точно не определены. Специалисты выявили ряд факторов, которые могут спровоцировать патологическое разрастание клеток.
В первую очередь это различные нарушения в работе организма, которые негативно воздействуют на функционирование органов репродуктивной системы. Такие патологии приводят к тому, что поражается маточный эпителий, что создает благоприятные условия для трансформации клеток.
Генетическая предрасположенность. Если в семье есть родственники, у которых была выявлена онкология, риск заболевания достаточно велик.
Рак яичников причины может иметь разные, подобные заболевания провоцируются и внешними влияниями, такими как неблагоприятная экология, работа на вредном производстве, употребление алкоголя и курение, а также малоподвижный образ жизни. Вначале происходит значительное ослабление иммунитета, что приводит к появлению благоприятных условий для развития заболевания.
Формы раковых новообразований
- Начальная. Это так называемый эндометриоидный рак яичника, который характерен двусторонним поражением. Опухоли в основном небольшие, что обусловливает бессимптомное течение и существенно усложняет диагностику. Возникает в возрасте до 30 лет.
- Вторичная. Появляется на фоне разнообразных кистом доброкачественного типа. Такие новообразования имеют различные размеры и структуру, и часто переходят в пограничную, а затем и злокачественную форму. Возникает в возрасте после 40 лет.
- Метастатический рак возникает по причине заражения злокачественными клетками из других органов, переносимыми кровотоком. Чаще всего болезнь провоцируют новообразования злокачественного типа в желудочно-кишечном тракте или рак матки. Отличается быстрым течением и множественным поражением всей репродуктивной системы.
Диагностика
Симптомы рака матки и яичников могут быть разнообразными и часто схожими с другими заболеваниями, поэтому самостоятельная диагностика в данном случае невозможна. Для определения наличия или отсутствия новообразования необходимо пройти всестороннее медицинское обследование, которое состоит из ряда этапов:
- Гинекологический осмотр, при котором производится оценка состояния органов репродуктивной системы и определяется наличие патологий.
- УЗИ органов малого таза.
- Тест Roma или другой рекомендованный специалистом онкологический маркер. В большей части случаев алгоритм Roma используется как наиболее эффективный.
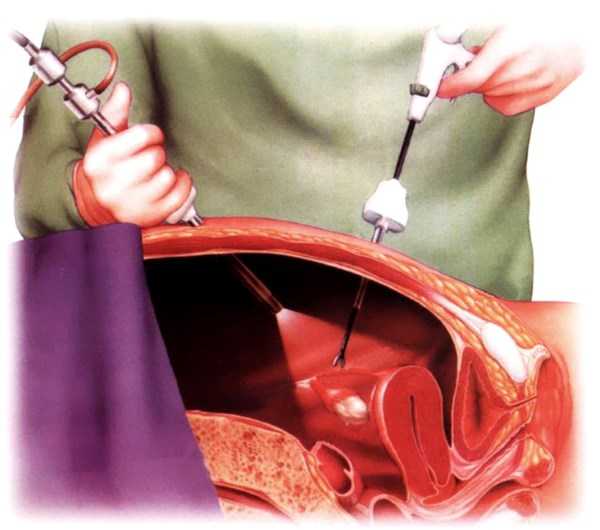
- При выявлении опухоли осуществляется диагностическая лапароскопия, позволяющая узнать характер образования и его тип.
- Компьютерная томография.
- Рентгенологические исследования.
- Также нужно сдать ряд анализов, позволяющих дополнить диагностические данные.
Рак яичника симптомы и признаки может иметь совершенно нетипичные, поэтому важно своевременно проходить гинекологическое обследование.
Лечение
У многих людей возникает вопрос, как лечить рак яичников и обязательно ли для этого обращаться к врачу. Сразу стоит сказать, что медицинское вмешательство в данном случае крайне необходимо, опухоли не проходят сами по себе и если не обратить внимания на появившееся новообразование, оно перейдет в неоперабельную форму, после чего прогноз на выздоровление будет неутешительный.
Если присутствует подозрение на рак яичников, необходимо сразу обратиться к специалисту. Он назначит соответствующие процедуры, по результатам которых будет определен характер заболевания и его стадия. Если диагностирован рак яичников, операция предполагается в любом случае. После хирургического вмешательства показана химиотерапия, направленная на уничтожение раковых клеток, которые могут распространяться по кровотоку. В данном случае через определенные промежутки времени назначается капельница со специальными медицинскими растворами. Этот подход уменьшает вероятность, что возникнет рецидив рака яичников, последствием которого являются тяжелые осложнения. Также по рекомендации специалиста может быть назначена и лучевая терапия при раке яичников, показавшая себя действенной и достаточно эффективной. Излучение определенного характера тоже может уничтожать раковые клетки, и в некоторых случаях оно более щадящее, чем химиотерапия.
Лечение рака яичников народными средствами не исключает традиционного медицинского вмешательства. Данные методики используются в качестве дополнительных, и направлены они на общее укрепление организма, который существенно ослаблен после оперативного вмешательства и дополнительных процедур. Поэтому при диагнозе «рак яичника», лечение назначается комплексное, предназначенное не только для устранения заболевания, но и для активизации работы иммунной системы. Использование таких методик хорошо себя зарекомендовало и показало высокую эффективность.
Профилактика рака яичников
Профилактические методики заключаются в поддержании здоровья организма, что исключает возможность появления благоприятных условий для неконтролируемого деления клеток. Особенное внимание нужно обратить на образ жизни. Если присутствуют пагубные привычки, от них стоит избавиться в самые короткие сроки, особенно если присутствует предрасположенность к заболеванию. Также стоит заняться своим иммунитетом. Для его укрепления рекомендуется употреблять общеукрепляющий витаминный комплекс, способствующий значительному улучшению самочувствия. Но перед тем как применять конкретное средство, нужно в обязательном порядке проконсультироваться и узнать, что по этому поводу скажет лечащий специалист.
После перенесенного заболевания лечение рака яичников народными средствами тоже может быть достаточно эффективным, но тут более речь идет об общем ослаблении организма после операции и дополнительных терапевтических методов, устранение которого требует активизации скрытых резервов.
Можно ли заниматься спортом после болезни
Заниматься спортом больной раком не возбраняется, но в данном случае обязательно требуется консультация лечащего врача. В зависимости от состояния организма он определит тип наиболее полезных физических нагрузок и их объем. Слишком большое усердие в этом деле может вызвать отрицательные последствия, поэтому к спортивным занятиям нужно относиться с максимальным здравомыслием и не отходить от рекомендаций специалиста. Человек, занимающийся спортом, менее подвержен рецидивам, так что адекватные нагрузки чаще всего входят в комплекс реабилитационных мероприятий.
Рак матки и яичников является очень опасным заболеванием, часто протекающим без симптомов или с минимальными их проявлениями. Поэтому нужно регулярно проходить гинекологические осмотры, позволяющие осуществлять раннюю диагностику заболевания, а также внимательно относиться к своему здоровью. Активный образ жизни и избавление от вредных влияний является эффективными профилактическими мерами онкологических болезней.
oyaichnikah.ru
Рак яичников у женщин
Рак яичников часто является фатальным заболеванием, потому что чаще диагностируется на поздних стадиях. Чаще симптомы отсутствуют или имеют неопределенный, неспецифический характер в ранней стадии. К методам диагностики относится ультрасонография, КТ, МРТ, определение маркеров опухоли (например, антиген рака СА125). Диагноз устанавливают на основании гистологического исследования. Стадия заболевания определяется при операции. Объем хирургического лечения включает выполнение гистерэктомии, двусторонней сальпингоофорэктомии, иссечение как можно большего количества пораженной ткани и при распространении рака — назначение химиотерапии.
В США рак яичников находится на втором месте среди злокачественных поражений женской половой системы (1/70) и имеет самый высокий процент смертности (1 % всех женщин умирают от этого заболевания); это пятая ведущая причина смерти от рака у пациенток. Самая высокая встречаемость отмечается в развитых странах.
Чаще всего данное заболевание встречается у женщин в перименопаузе и постменопаузе. Повышенный риск развития рака отмечается у женщин с бесплодием, с поздним рождением первого ребенка и с поздним наступлением менопаузы. Применение оральных контрацептивов уменьшает риск развития рака яичников.
Рак яичников имеет разнообразную гистологическую структуру. 80 % составляет эпителиальный рак; 75 % этого рака приходится на серозную цистаденокарциному, остальную часть составляют муцинозные, эндометриоидные, транзиторноклеточные, светлоклеточные, неклассифицируемые карциномы и опухоль Бреннера. 20 % случаев рака яичников развивается в первичных яичниковых зародышевых клетках или в строме полового тяжа и стромальных клетках или является метастазами в яичник (наиболее часто из молочной железы или желудочно-кишечного тракта). Рак зародышевой клетки обычно встречается у женщин моложе 30 лет и включает дисгерми-номы, незрелые тератомы, эндодермальные синусовые опухоли, эмбриональные раки, хорионкарциномы и полиэмбриомы. Стромальный рак включает гранулезоте-каклеточные опухоли и опухоли клеток Сер-толи-Лейдига.
Рак яичников распространяется по протяжению при эксфолиации клеток в брюшную полость (перитонеальный рак, обсеменение брюшины), путем лимфатической диссеминации в тазу и вокруг аорты; реже отмечается гематогенное распространение метастазов в печень или легкие.
Симптомы и признаки
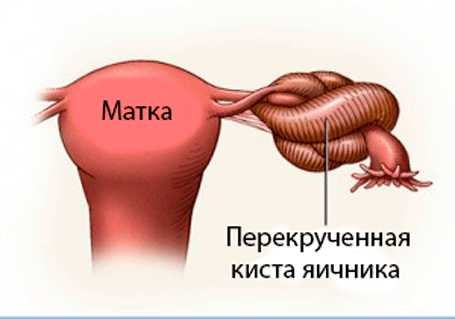
Ранние стадии рака обычно бессимптомные; опухоли придатков чаще плотные, солидного характера и фиксированные, могут быть обнаружены случайно. При влагалищном и ректовагинальном исследовании часто обнаруживают диффузные узелки. Некоторые женщины отмечают сильные боли в животе при пере-круте опухоли яичника.
У большинства женщин с прогрессирующим раком наблюдаются неспецифические симптомы (наиболее часто диспепсия, вздутие живота, раннее насыщение пищей, боли при скоплении газов и боли в пояснице).
На более поздних стадиях рака появляются тазовая боль, анемия, кахексия и увеличение живота за счет опухоли яичника или асцита. Герминогенные опухоли или опухоли стромы полового тяжа могут проявляться функциональными нарушениями (например, ги-пертиреоз, феминизация, вирилизация).
Диагностика
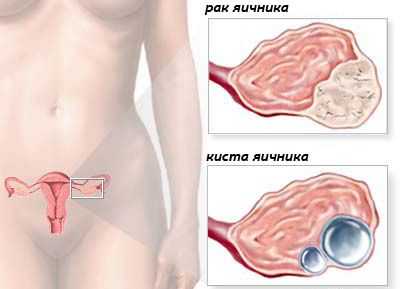
Рак яичников подозревают у женщин с непонятными опухолями в области придатков, необъяснимым увеличением живота, изменениями со стороны кишечника, с непреднамеренной потерей массы тела или болями в животе. При наличии опухолей в области яичников у женщин старших возрастных групп наиболее часто диагностируется рак. Доброкачественные функциональные кисты у молодых женщин могут симулировать функциональные герминогенные опухоли или опухоли стромы полового тяжа.
При подозрении на рак яичников в первую очередь выполняют ультрасонографию; при подозрении на рак результатами исследования являются выявление солидного компонента, с разрастанием поверхности опухоли; размеры опухоли более 6 см, неправильной формы с низким сосудистым сопротивлением при трансвагинальных исследованиях потока Допплера.
Наличие опухоли в малом тазу в сочетании с асцитом обычно указывает на рак яичника, но в некоторых случаях это может быть синдром Мейгса (доброкачественная фиброма с асцитом и гидротораксом). КТ или МРТ обычно проводят до хирургического лечения с целью определения степени распространения рака. Широко применяется определение маркеров опухоли: (3-ХГЧ, лактатдегид-рогеназы, а-фетопротеина, ингибина и антигена рака СА125. В 80 % значение СА125 увеличено при распространенном эпителиальном раке яичников, может отмечаться незначительное увеличение при эндометриозе, воспалительных заболеваниях органов малого таза, беременности, при фиброзных опухолях, пе-ритонеальном воспалении или неовариальном перитонеальном раке. У женщин в периоде постменопаузы с наличием смешанной солидной или кистозной опухоли в малом тазу при увеличении значения СА125 можно предположить рак яичников.
При наличии опухолей придатков, подозрительных на злокачественное происхождение, обязательно проводится гистологическое исследование. Доброкачественными кистами являются доброкачественные тератомы (дермоидные кисты), фолликулярные кисты или эндометриоз. При доброкачественных опухолях необходимо повторное проведение ультрасонографии через 6 нед. При отсутствии показаний к хирургическому лечению выполняют пункционную биопсию опухоли или пункционную аспирацию асцитической жидкости.
Определение стадии заболевания
При подозрении или подтверждении рака яичников проводят хирургическое определение стадии заболевания. При хирургическом лечении выполняют нижнюю срединную лапаротомию, которая обеспечивает адекватный доступ к верхнему отделу брюшной полости. При операции осматривают и пальпируют все перитонеальные поверхности, правый или левый купол диафрагмы, брюшные и тазовые внутренние органы. Выполняют исследование свободной жидкости в малом тазу, брюшных каналов и диафрагмы, многократную биопсию брюшины в центральных и боковых отделах таза и брюшной полости. При начальных стадиях рака удаляют большой сальник, тазовые и парааор-тальные лимфатические узлы.
Стадия рака также классифицируется гистологически: от 1 (наименее агрессивный) до 3 (самый агрессивный).
У женщин с бессимптомным течением проводят скрининг с использованием ультрасонографии и серологическим определением маркеров опухоли СА125, который может обнаружить некоторые случаи ова-риального рака, но не улучшает результат выявления рака, даже в группах риска.
Прогноз и лечение
При лечении I стадии заболевания 5-летняя выживаемость отмечается у 70-100 % пациенток, при II стадии — 50-70 %, при III стадии — 15-35 % и при IV стадии — 10-20 %. Прогноз хуже при более поздних стадиях заболевания или когда во время хирургического вмешательства нельзя удалить всю явно вовлеченную в патологический процесс ткань; лучший прогноз отмечается на ранних стадиях заболевания, когда размеры опухоли менее1 смв диаметре. При III и IV стадиях частота рецидивов составляет приблизительно 70 %.
В ходе операции обычно выполняют гистерэктомию и двустороннюю сальпин-гоофорэктомию. Исключением являются неэпителиальные злокачественные новообразования или ранние стадии одностороннего эпителиального рака у молодых пациенток; фертильность может быть сохранена при оставлении матки и интакт-ного яичника. При операции необходимо по возможности удалять всю явно вовлеченную в процесс ткань. Если это выполнить не удается, максимально удаляют пораженные ткани (циторедуктивная хирургия). Это улучшает эффективность других методов терапии.
Стадии IA или IB эпителиальной аденокарциномы не требуют послеоперационной терапии. При стадиях IA или IB и II стадии рака яичников проводят 6 курсов химиотерапии (обычно паклитаксела и карбоплатина).
При III или IV стадии рака яичников также проводят 6 курсов подобной химиотерапии. Интраперитонеальная химиотерапия или химиотерапия большими дозами с пересадкой костного мозга находятся в стадии исследования. Лучевая терапия применяется редко.
Даже если химиотерапия приводит к полному клиническому выздоровлению (т.е. нормальные показатели при осмотре, нормальные показатели при исследовании сыворотки на СА125 и отсутствие изменений в брюшной полости и малом тазу при компьютерной томографии), приблизительно у 50 % пациентов с III или IV стадией рака имеется остаточная опухоль. У пациентов с постоянным повышением СА125 в 90-95 % случаев есть остаточная опухоль.
Если после проведения эффективной химиотерапии рак рецидивирует или прогрессирует, то назначают повторную химиотерапию. Используют следующие препараты: топотекан, липосомальный доксорубицин, доцетаксел, винорелбин, гемцитабин и оральный этопозид. Большинство пациентов с герминогенным раком или раком стромы полового тяжа II или III степени проходят курс лечения с комбинированной химиотерапией (обычно назначают блеомицин, цисплатин и этопозид).
med-instrukcia.ru
Рак яичников
Причины Симптомы Диагностика Лечение Процедуры Где лечитьРак яичников — злокачественное новообразование из эпителия яичника.
Статистика говорит, что рак данного типа занимает 6 место среди онко заболеваний у женщин. Протекание самой болезни довольно длительное время может быть незаметным, а все свои проявления может получить уже при обширном развитии.
Заболевание может рассматриваться как группа особых образований во всех тканях яичника женщины. Наиболее распространенный вид — когда поражаются ткани по всей своей длине: сверху, сбоку, снизу. Данное прояаление представляет заболевание в доброкачественном свете — различные по размеру опухоли. Чаще всего данное заболевание проявляется в более позднем возрасте, во время менопаузы, у женщин поздно родивших ребенка. Определить начало развития болезни невозможно. Анализы крови и УЗИ также не дадут никаких результатов. Если вас интересует вопрос, как быстро развивается рак яичников, то ответить на него всегда может квалифицированный врач, к которому и необходимо обратиться в первую очередь.
Виды заболевания за спецификой развития: у женщины два яичника, расположенных по обе стороны малого таза, оба они покрыты особой эпителиальной тканью. Именно эта ткань дает развитие и прогрессирование раковых клеток. На этом основании различают два вида рака — первичный и вторичный. Отдельно — метастатический рак.
- Первичный рак: представляет собой двустороннее развитие. На яичниках просматриваются определенные шероховатости и бугры. Встречается у молодых женщин около 30 лет.
- Вторичный рак: характеризуется кистозным типом развития, размеры опухолей данного типа варьируются от маленьких до огромных, в них может находиться жидкость различного типа: как слизевые образования, так и водянистая жидкость. Злокачественный характер они приобретают в папилломах, похожих на морскую капусту и кистомах. Подобный тип рака проявляется у женщин от 40 до 60 лет.
- Метастатический рак яичника: подобный вид рака у женщин переходит из других органов, например, от рака почек. Рак переносится по крови. Данный тип имеет злокачественное проявление. В основном рак яичника распространяется на оба яичника. На брюшине довольно рано начинают проявляться бугры при этом виде рака.
Согласно международной классификации акушеров, рассмотрим основные стадии развития заболевания:
- стадия: опухоль захватывает лишь один яичник;
- стадия: опухоль может распространяться на два яичника и область малого таза;
- стадия: опухоль может распространиться на два яичника и за пределы таза, также появляются лимфатические метастазы;
- стадия: опухоль может распространяться на оба яичника с отдаленным проявлением метастазов.
Международный совет онкологов и врачей-гинекологов предлагает общую таблицу стадий рака яичников у женщин:
- 1 стадия: болезнь поражает только яичники женщины;
- 1А стадия: поражение происходит только на один яичник;
- 1В стадия: поражение двух яичников, без метастазов;
- 1С стадия: появляются опухолевидные образования на поверхности яичников, метастазирование.
- 2 стадия: заболевание начинает распространяться уже по малому тазу;
- 2А стадия: происходит поражение самой матки и маточных труб;
- 2В стадия: происходит поражение других тканей малого таза;
- 2С стадия: появляются опухоли различных размеров на поверхности яичников, метастазы.
- Рак яичников 3 стадии: происходит распространение раковых образований по всей брюшине женщины, поражаются внутренние органы, появляются метастазы печени и почек, начинает происходить поражение лимфатических узлов брюшной полости;
- 3А стадия: раковые образования начинают поражать малый таз и брюшину;
- 3В стадия: начинают появляться метастазы размером до 2 см;
- 3С стадия: появляются метастазы размером более 2 см., происходит поражение лимфатических узлов;
- 4 стадия: происходит появление отдаленных метастазов.
Как видим, при заболевании рак яичников, матастазы будут уже на последних стадиях, а именно они затрудняют лечение. Поэтому лучше всего вовремя диагностировать болезнь, тогда будет больше шансов на выздоровление.
Что еще нужно знать о раке яичников
Заболевание раком по наследственной линии
Часто бывает, что рак появляется одновременно у нескольких женщин в семье сразу или в нескольких поколениях. Причиной тому может стать генная мутация в роду. Соответственно, если Ваши родственники болели раком яичников, то вероятность проявления у Вас данного заболевания очень высока.
Влияние возраста
Обычно рак встречается у женщин старшего возраста или с наступлением менопаузы. Но рак может проявиться практически в любом периоде жизни.
Отсутствие возможности забеременеть
Если у женщины есть хоть один ребенк, шансы заболеть раком яичником практически снижаются к нулю. Употребление противозачаточных средств, наоборот, увеличивает эту вероятность.
Бесплодие при заболевании
Если у женщины проблемы с возможностью забеременеть, она автоматически попадает в группу риска. У бесплодной, даже молодой женщины, именно эмбриональное зарождение раковых образований может оказаться причиной возникновения рака яичников в будущем. Исследования в данной области продолжаются, ученые ведут над этим вопросом самые ожесточенные споры.
Факт ожирения у молодых женщин
Ученые доказали тот факт, что если девушка имеет излишнюю массу тела в восемнадцать лет, ведет малоподвижный образ жизни, переедает, то до наступления предменопаузы шанс обрести такой страшный недуг, как рак яичников, может возрасти практически на 50 процентов.
Кистозные образования
Данный процесс может быть нормальным у женщин до наступления менопаузы. Во время овуляции может образоваться небольшая киста и затем происходит дальнейшее ее рубцевание.
Самое главное то, что всегда перед посещением онколога и гинеколога нужно записывать все свои ощущения, наблюдения, этим не только можно сохранить себе и врачу время, но и избежать лишнего раздражения, неуверенности в ответах на задаваемые вопросы. Также важно взять с собой кого- то из родных, кто может поддержать и поможет унять лишние переживания. Если же ситуация практически безвыходная, в современных клиниках могут предложить пройти тестирование новых препаратов, которые реально смогут помочь и сделают шаг в будущем в борьбе с этим страшным заболеванием.
Основные причины рака яичников
Основные причины остаются неизвестными. Он может быть вызван как изменениями гормонального фона, так и генетической предрасположенностью. Безусловно, имеются некоторые неподтвержденные причины заболевания такие как, применение оральных способов защиты от беременности, стерилизация женщины, некоторые случаи кормления ребенка грудью.
Симптомы рака яичников
Рак обычно имеет очень позднее проявление и обладает скрытыми симптомами, замаскированными под заболевания желудочно-кишечного тракта. Все же заболевание имеет определенные симптомы, по которым можно его отличить от других. Можно рассматривать как основные симптомы периодические воспаления желудка и мочевого пузыря. Но основные симптомы рака яичников следующие:
- Вздутие живота и воспаление желудка;
- Частое мочеиспускание;
- Дискомфорт в области таза;
- Проявление метеоризма;
- Плохой аппетит с постоянной тошнотой;
- Частое изменение веса, увеличенный объем талии;
- Частые боли в животе, рези при мочеиспускании, боль при сексуальном сношении.
Часто поздняя стадия рака яичников определяется при анемиях таза и брюшины. Основные признаки рака яичников обнаруживаются при особых обследованиях, самыми верными из них могут быть нехарактерные выделения желевидного темного типа, кровь при мочеиспускании.
Диагностика рака яичников
Обнаружить рак яичников можно при гинекологическом обследовании. Тогда для дальнейшей диагностики будет взята специальная пункция на определение раковых клеток. Но данная процедура не рекомендована для женщин и основательное определение заболевания возможно только при оперативном вмешательстве, исследовании всех анализов и удаленных тканей. Достаточно действенными могут оказаться компьютерная томография и ультразвуковое обследование, которые применяются при начальных симптомах дискомфорта.
Больные женщины с этим диагнозом должны постоянно находиться под наблюдением врача-онколога и гинеколога.
После проведения соответствующего лечения постоянно необходимы будут следующие процедуры: сбор специальных анализов, УЗИ-обследования, развернутые анализы крови на содержание раковых клеток. Все это проводится раз в три месяца в первые два года после лечения, затем — раз в четыре месяца, раз в полгода по истечению пяти лет.
Лечение рака яичников
Основными методами лечения являются оперативное вмешательство, химиотерапия, облучение. Безусловно, основной метод — хирургия, дальнейшее лечения происходит с помощью химиотерапии и лучевой терапии. Гормональная терапия носит вспомогательный, профилактический характер.
Хирургическое лечение рака яичников
Основная задача хирургии — удалить максимальное количество опухолевой ткани, вызывающей болезненные ощущения. Операция предполагает максимальную очистку матки и сальников. Женщинам, которые хотят оставить детородную функцию, предлагается односторонняя хирургия одних придатков.
Если хирургия предполагает, что будут задеты и повреждены детородные органы, то проводится частичная очистка предполагаемого органа.
Женщины, которые не сделали первичную операцию, должны сделать промежуточную с дальнейшим курсом химиотерапии.
Стоит помнить, что хирург удаляет раковую опухоль настолько, насколько это возможно. Именно ее оставляют для дальнейшего исследования на деление раковых клеток. Данное действие помогает назначить соответствующее лечение в будущем.
Химиотерапия
Данное заболевание предполагает различные методы лечения химиотерапией в зависимости от его формы и протекания.
Предоперационная химиотерапия полагается женщинам, которые по определенным причинам не могут пройти хирургию.
Послеоперационная химиотерапия полагается женщинам, которые уже прошли хирургию, для дальнейшего предотвращения прогрессирования заболевания.
При повторном развитии рака яичника необходимо лечение на основе платины. Но здесь всегда учитывается период с хирургического вмешательства и повторного проявления заболевания. Если с момента повторного рецидива прошло меньше полугода, то такая форма заболевания будет не чувствительной к препаратам из платины, а лечение данными способами не назначается.
Если с момента повторного рецидива прошло больше полугода, то данное заболевание считается чувствительным к препаратам из этого металла и может быть продлено на определенный срок для достижения положительного результата лечения.
Особенности химиотерапии
Лечение всегда включает в себя шесть специальных лечебных этапов. Все медикаментозные средства вводятся как внутривенно, так и в брюшную полость. Стоит отметить, что данные средства провоцируют постоянные боли и вздутие живота, тошноту с рвотой. Даже если в связи с этими неудобствами курс химиотерапии прекращается, жизнь женщины будет заметно продлена.
Сейчас ведутся постоянные разработки в области медицины, такие как создание специальных препаратов, эксперименты генной инженерии, возможно в ближайшем будущем человечество сможет побороть этот страшный недуг.
www.mosmedportal.ru