Пониженная эхогенность молочной железы
УЗИ молочной железы
Рак занимает ведущее место в структуре онкологической заболеваемости среди женщин. В диагностике рака молочной железы ультразвуковое исследование имеет существенное значение.Исследование молочной железы выполняют с применением линейного датчика с частотой излучения 7,5–10 МГц. Какой-либо специальной подготовки пациентки к исследованию не требуется. Однако следует оговориться, что эхография предпочтительна для пациенток до 35 лет. Женщинам после 35 лет, особенно при больших размерах молочных желез и наличии жировой инволюции, обследование необходимо начинать с рентгеновской маммографии, которая у этой группы пациенток является более эффективней. Врачу, выполняющему исследование молочных желез данной возрастной группе больных, необходимо познакомиться с результатами маммографии, чтобы участки жировой инволюции в железе не были ошибочно приняты за патологические очаги.
Исследование выполняют в положении пациентки на спине. Также используют положение на боку вполоборота. Одноименную руку пациентка поднимает и в расслабленном положении кладет за голову. Молочную железу осматривают в радиальном направлении сканирования от периферии к центру, также используют продольное и поперечное сканирование. После этого отдельно осматривают субареолярную область.
Эхография молочной железы позволяет визуализировать кожу, премаммарную клетчатку, железистую ткань, связки Купера, ретромаммарную клетчатку, грудные мышцы, передние контуры костных отделов ребер, хрящевые отделы ребер, межреберные мышцы. Эхографическая структура молочных желез даже у практически здоровых женщин неодинакова. Так, у молодых женщин центральная часть молочной железы представляет собой зону однородной средней эхогенности, жировая ткань визуализируется в виде тонкого слоя низкой эхогенности. С возрастом увеличивается количество жировой ткани, эхогенность железистой ткани повышается. У женщин старше 40 лет в связи с атрофией железистой ткани и замещением ее жировой большая часть железы представлена зоной низкой эхогенности, которая прерывается более эхогенными тяжами, состоящими из соединительной ткани и остатков железистой. Участки жировой инволюции в такой молочной железе могут быть ошибочно приняты за патологические структуры.
Анализируя эхограммы при различных заболеваниях молочных желез, необходимо оценивать форму новообразования (правильная, неправильная), контуры (четкие, нечеткие, ровные, неровные), эхогенность (гиперэхогенная, средняя, гипоэхогенная, анэхогенная), внутреннюю структуру (гомогенная, гетерогенная), а также звукопроводимость образования (повышена, понижена, не изменена). Для рака молочной железы характерны округлая или неправильная форма. Контуры узла неровные, нередко нечеткие, структура обычно гипоэхогенная. Для рака молочной железы наиболее типична пониженная звукопроводимость, за опухолью часто видно затухание эхосигнала или акустическая тень. Нередко, особенно при опухолях небольшого размера, звукопроводимость узла не отличается от окружающей ткани железы. Изменений эхосигнала за опухолью у таких больных не отмечается. Иногда в структуре опухоли видны микрокальцинаты или (чаще в опухолях значительных размеров) анэхогенные участки некроза.
В отличие от рака, для фиброаденомы характерна овальная форма, ровные или волнистые контуры, отсутствие изменений дистального эхосигнала или его усиление, иногда в фиброаденомах встречаются крупные кальцинаты или массивное обызвествление. При раке молочной железы возможны инфильтрация кожи опухолью: при УЗИ вначале видно гиперэхогенное утолщение кожи возле опухоли, затем кожа замещается гипоэхогенной опухолевой тканью. Возможно также изъязвление кожи в зоне инфильтрации. Также возможно диагностировать инфильтрацию грудных мышц: при УЗИ видно нарушение структурности мышцы в месте прилежания опухоли, замещение мышечной ткани опухолью. Кроме основного узла опухоли в молочной железе могут выявляться дополнительные узлы, что характерно для мультицентричного роста и для внутриорганных метастазов. Выявление дополнительных узлов важно для планирования объема операции, а именно для решения вопроса о возможности органосохраняющего лечения.
Минимальные размеры опухоли молочной железы, видимые при УЗИ при благоприятных условиях, – 4-5мм, однако следует помнить, что опухолевый узел даже больших размеров виден не всегда, особенно если выражена железистая ткань, а структура узла изоэхогенная. Также часто не удается визуализировать узел при отечной форме рака молочной железы – видно только повышение эхогенности всех структур железы, смазанность, нечеткость их контуров, утолщение кожи, иногда значительное.
Обследовав молочную железу, приступают к исследованию областей регионарного лимфооттока – подмышечных, надключичных, подключичных и парастернальных. Независимо от стороны локализации патологического процесса выполняют осмотр областей регионарного лимфооттока с обеих сторон. Осмотр областей регионарного лимфооттока при раке молочной железы производится при положении пациентки на спине, исследование левой подмышечной области выполняется при повороте пациентки вполоборота лицом к исследователю. При осмотре над- и подключичных, парастернальных областей руки пациентки вытянуты вдоль тела, при осмотре подмышечных областей – закинуты за голову. Исследование над- и подключичных, подмышечных областей выполняется по стандартной методике исследования этой области. Исследование парастернальных областей менее распространено в практике, однако не представляет технических трудностей. Датчик для исследования мягких тканей устанавливается перпендикулярно коже у края грудины и проводится от уровня ключицы до нижнего края грудины. Сканирование проводится в двух проекциях – при расположении датчика параллельно и перпендикулярно грудине. Анатомическими ориентирами для выявления патологии являются хрящевые отделы ребер, край грудины, межреберные мышцы, внутренние грудные артерия и вена. Патологически измененные узлы визуализируются на уровне межреберий сзади от межреберных мышц возле внутренних грудных артерии и вены.
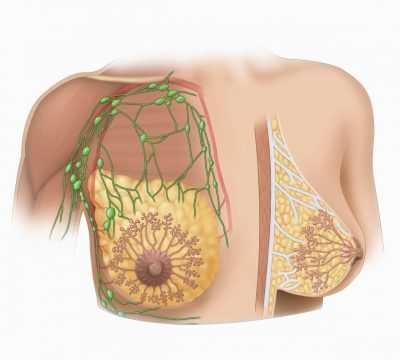
Метастатически пораженные лимфатические узлы при раке молочной железы обычно имеют пониженную эхогенность, могут быть увеличенными или иметь размеры в пределах нормы. Для подмышечных узлов достаточно характерно сохранение кортико-медуллярной дифференцировки узлов, при этом кортикальный слой утолщен, имеет пониженную эхогенность. Утолщение кортикального слоя может быть асимметричным, иногда – локальным. Если метастаз прорастает капсулу узла, контур последнего становится нечетким.Обязательным этапом ультразвукового исследования при раке молочной железы является исследование печени для исключения ее метастатического поражения. При необходимости выполняется осмотр плевральных полостей и полости перикарда (исключение наличия плеврита, перикардита) и органов малого таза для исключения метастатического поражения яичников.
В настоящее время ультразвуковое исследование молочных желез широко используют не только для диагностики патологических образований, но и для получения материала для морфологического исследования – прицельной диагностической пункции под контролем эхографии.
www.kostyuk.ru
Ультразвуковая маммография, ультразвуковое исследование (УЗИ) молочных желез (груди)
Ультразвуковое исследование (УЗИ) молочных желез — неинвазивный метод исследования, используемый в гинекологии для диагностики заболеваний и опухолей молочных желез.
СИНОНИМЫ УЗИ МОЛОЧНЫХ ЖЕЛЕЗ
Ультразвуковая маммография, эхомаммография.
ОБОСНОВАНИЕ УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
Метод ультразвуковой маммографии широко распространён, высокоинформативен, экономичен, безвреден, в связи с чем может быть использован многократно у одной пациентки.
ЦЕЛЬ УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
Выявление узловых образований как солидного, так и кистозного строения, оценка соотношения различных тканевых компонентов, составляющих молочную железу, выявление увеличенных регионарных лимфатических узлов.
ПОКАЗАНИЯ УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
Наличие пальпируемых образований, увеличенных регионарных лимфатических узлов, необходимость уточнения характера выявленного другим методом образования (жидкостное или солидное), жалобы на боли в молочных железах, планируемая беременность, наличие беременности без предварительной УЗМ, профосмотр женщин, планирование пластической операции, гормонотерапии (ЗГТ, КОК).
ПОДГОТОВКА К ИССЛЕДОВАНИЮ
Специальной подготовки не требуется.
МЕТОДИКА УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
При эхографии используют ультразвуковые приборы с линейными широкополосными датчиками частотой 7 МГц и более. Пациентка лежит на спине. Датчик перемещают радиально от соска к периферии и обратно, каждый раз перекрывая предыдущую зону исследования, не меняя степень надавливания датчиком на ткань железы. Для указания локализации выявленных изменений удобно использовать расположение цифр на циферблате часов. УЗМ считают основным методом обследования детей, подростков, пациенток до 35–40 лет, пациенток в период беременности и лактации, а также больных любой возрастной группы с диффузной гиперплазией железистой ткани. Предпочтительно проводить УЗМ на 7–9й день менструального цикла.
ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
Правильная интерпретация эхограмм молочной железы возможна только при корректной эхографической идентификации различных тканевых компонентов молочной железы, основанной на данных морфометрического анализа. В детском возрасте молочная железа представляет собой небольшое округлое подкожное образование с малочисленными протоками, состоящее в основном из жировой и волокнистой фиброзной ткани, бедной сосудами и клетками. Доля фиброзной ткани от общего объёма молочной железы в возрастном периоде 7–9 лет составляет 90+-1%. В таком состоянии молочная железа остаётся до пубертатного периода.
В детском возрасте стромальножелезистый комплекс (СЖК) молочной железы выявляют при УЗИ в виде образования продолговатой формы средней эхогенности (рис. 7–10, а, 7–11, а). Такую эхографическую картину расценивают как стадию I развития СЖК. Жировая ткань имеет низкую эхогенность и горизонтальную эхопозитивную исчерченность. У большинства девочек до 11 лет отмечают период относительного покоя структуры молочной железы. При этом большая часть железы состоит из стромы и жировой ткани. С 11 до 14 лет наблюдают начальный период усиленного роста, характеризующийся опережающим развитием стромального компонента по сравнению с паренхимой.
В пубертатном периоде строма молочных желёз уже отчётливо дифференцирована на ложевую, или перигландулярную, и опорную. Перигландулярная строма непосредственно окружает протоки. Она имеет тонковолокнистое строение, в ней много фибробластов, постоянно встречаются макрофаги, лимфоциты, плазматические клетки. Между протоками, окружёнными перигландулярной стромой, выявляют толстые перегородки из грубой, представленной коллагеновыми волокнами, относительно бедной клетками междольковой (опорной) соединительной ткани.
По данным УЗМ, в большинстве случаев отчётливое увеличение молочных желёз отмечают в возрастном периоде 11– 13 лет (начальный период усиленного роста). Для него характерно появление в ареолярной области зоны низкой эхогенности неправильной звёздчатой формы, как бы врастающей в ткань железы в виде отростков (стадия II развития СЖК) (рис. 7–10, б, 7–11, б). В дальнейшем эти «отростки» распространяются вглубь железы в виде пластов низкой эхогенности, чередующихся со слоями высокой эхогенности (стадия III развития СЖК) (рис. 7–10, в, 7–11, в). Жировая ткань в структуре молочных желёз в этой возрастной группе обычно выражена незначительно.
На отдельных участках в толще пластов низкой эхогенности выявляют точечные или линейные структуры высокой эхогенности (спавшиеся протоки) (рис. 7–11, г). В конце беременности и в период лактации протоки на отдельных участках молочных желёз расширяются и приобретают вид трубчатых структур с отчётливо выраженными стенками (рис. 7–12). Как отмечено выше, по данным морфологов, к протокам непосредственно прилежит перигландулярная строма, а отдельные протоки или их группы, окружённые перигландулярной стромой, отделены друг от друга междольковой, или опорной, стромой. На основании этого зону низкой эхогенности в ареолярной области и пласты низкой эхогенности, пронизывающие ткань железы, следует расценивать как железистую ткань, окружённую перигландулярной стромой, а разделяющие их слои высокой эхогенности как междольковую, или опорную, строму, т.е. большая часть молочных желёз представлена стромальным компонентом. По данным морфометрического анализа, доля фиброзной ткани от общего объёма молочной железы в возрастном периоде 12–14 лет составляет 80+-2%. Жировая ткань в структуре молочных желёз в этом возрастном периоде, как правило, выражена незначительно.
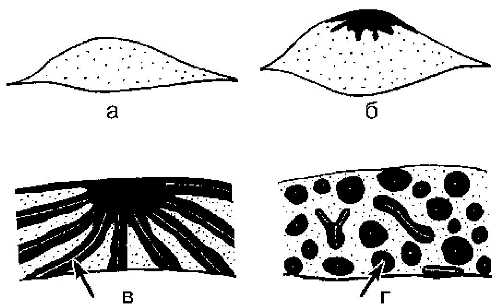
Рис. 7-10. Схема эхографических стадий развития СЖК в процессе нормального формирования молочной железы.
а — стадия I; б — стадия II; в — стадия III; г — стадия IV. Стрелками обозначены спавшиеся протоки.
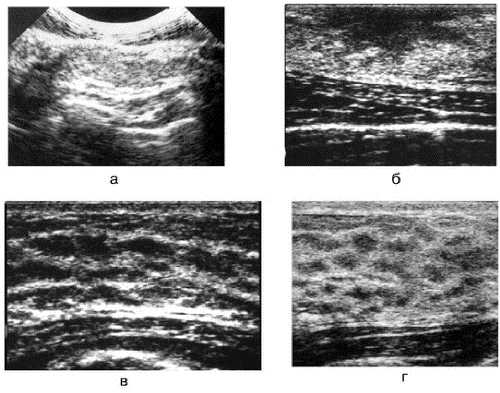
Рис. 7-11. Эхографические стадии развития СЖК в процессе нормального формирования молочной железы.
а — стадия I; пациентка 7 лет; б — стадия II; пациентка 12 лет; в — стадия III; пациентка 14 лет; г — стадия IV; пациентка 18 лет.

Рис. 7-12. Молочная железа пациентки 33 лет, 33 нед беременности.
Стрелками обозначены незначительно расширенные протоки молочной железы.
Для возрастного периода 14–16 лет характерен период скачкообразного роста и развития молочных желёз. При этом одновременно и пропорционально происходит увеличение массы органа и рост железистого дерева с формированием качественно новых структур — тубулярных долек.
На эхограмме молочные желёзы девочек с регулярным менструальным циклом в подавляющем большинстве случаев имеют сетчатое строение СЖК, что расценивают как стадию IV его развития (рис. 7–10, г, 7–11, г, 7–14, а). Большая часть СЖК при поперечном сканировании состоит из крупных (0,3 см) или средних (0,2 см) по размеру ячеек пониженной эхогенности (перигландулярная строма, прилежащая к протокам и альвеолам), окружённых слоями высокой эхогенности (опорная строма). Жировой компонент в этой возрастной группе чаще выражен незначительно. Появление сетчатого рисунка на большей части СЖК свидетельствует о завершении нормального структурного развития молочной железы.
По данным морфометрического анализа, паренхима и строма молочной железы развиваются неодинаково в различные возрастные периоды: первоначально (особенно в период 12–14 лет) более интенсивно растёт строма, затем оба этих тканевых компонента увеличиваются приблизительно с одинаковой скоростью и, наконец, в позднем периоде полового созревания более интенсивно развивается железистое дерево. Однако и в этом возрасте в структуре молочных желёз преобладает стромальный компонент. Так, доля фиброзной ткани от общего объёма молочной железы в возрастном периоде 18–21 год составляет 68+-2,2%. По некоторым данным, у взрослой некормящей женщины молочная железа на 80% и более состоит из стромального компонента.
Согласно предложенной схеме эхографической идентификации различных тканевых компонентов молочной железы также следует, что в раннем репродуктивном периоде большую её часть составляет фиброзная ткань (перигландулярная и опорная строма). При этом существуют чёткие эхографические различия между двумя видами стромального компонента, что соответствует и морфометрическим данным.
Выраженность жировой ткани прямо зависит от массы тела пациентки.
При использовании ультразвуковой аппаратуры с высокой разрешающей способностью в толще ячейки пониженной эхогенности можно увидеть эхопозитивную точечную структуру или полоску, что соответствует спавшемуся протоку. Однако большую часть протоков и альвеол изза мелких размеров при УЗМ не идентифицируют.
Поскольку ячейки пониженной эхогенности представляют собой альвеолы и протоки, окруженные перигландулярной стромой, можно предположить, что крупносетчатое строение СЖК характерно для хорошо развитой железистой ткани, а при мелкосетчатом строении (ячейки до 0,1 см) железистый компонент выражен в значительно меньшей степени. В фазе секреции и десквамации перигландулярная строма широкая, отёчно разрыхлённая, в ней увеличено количество клеточных элементов, сосудов, в фазе регенерации и пролиферации она приобретает вид узкого слоя. Повидимому, именно с утолщением перигландулярной стромы связано выявляемое в некоторых случаях при УЗМ незначительное (в пределах 0,1 см) увеличение ячеек пониженной эхогенности в конце II фазы менструального цикла.
Функциональная связь структуры молочной железы с половыми гормонами наиболее наглядна во время беременности и лактации. При наступлении беременности начинается усиленное развитие протоков, в процессе которого даже на концах самых мелких разветвлений образуются секреторные альвеолы. По мере увеличения и развития альвеол происходит разрушение внутридольковой соединительной ткани, и её выявляют только в виде плёночных перегородок. При этом увеличенные дольки состоят из прилежащих друг к другу альвеол, среди которых можно видеть внутридольковые протоки. На эхограмме эти процессы проявляются увеличением размеров ячеек пониженной эхогенности, в некоторых их них можно различить незначительно расширенные протоки.
В связи с интенсивным развитием в дольке эпителиальных элементов происходит растяжение и истончение междольковых соединительнотканных перегородок, чему на эхограмме соответствует истончение эхопозитивных прослоек (опорная строма) между увеличенными в размерах ячейками пониженной эхогенности. На отдельных участках эти ячейки сливаются между собой. В дальнейшем при хорошо выраженной лактации молочная железа утрачивает сетчатое строение и представляет собой сплошное поле пониженной эхогенности, на фоне которого выявляют расширенные протоки (рис. 7– 13). При гипогалактии сохраняется сетчатое строение молочных желёз.

Рис. 7-13. Молочная железа пациентки 27 лет, 3 нед после родов. Стрелками обозначены расширенные протоки.
Прекращение кормления приводит к возникновению атрофических процессов: наблюдают сморщивание долек, большая часть альвеол резорбируется, происходит утолщение внутри и междольковой стромы. В связи с этими процессами СЖК на эхограмме молочной железы вновь приобретает сетчатый рисунок.
Наибольшее разнообразие строения молочных желёз характерно для возрастного периода 25–40 лет. При этом существенные различия в структуре молочных желёз наблюдают при сравнении их структуры у рожавших и нерожавших женщин.
В возрастном периоде 40–50 лет отмечают увеличение доли жировой ткани, уменьшение степени развития железистого дерева, числа железистых долек.
Соответственно угасанию функций яичников исчезает разница в строении ложевой и опорной стромы в связи с нарастанием дистрофических изменений коллагеновых волокон в опорной строме и фиброзированием внутридольковой стромы, представленной мощными пластами коллагеновых волокон, бедной сосудами и клетками. Наиболее типичной структурой молочной железы для возрастного периода 60–70 лет и старше считают островок (или узкие полоски) фиброзной ткани с редкими протоками и дольками, расположенный в массе жировой ткани, которая составляет основной объём железы. На долю фиброзной ткани в этом возрастном периоде приходится только 24,2+-1,6% от общего объёма молочной железы.
В период постменопаузы на фоне преобладания в целом атрофических изменений, касающихся как эпителиального, так и соединительнотканного компонентов, у части пациенток даже в пределах одного и того же поля зрения можно наблюдать разнонаправленные изменения: нормальные дольки, внутридольковую гиперплазию, области фиброза с инволютивными кистами. Такую картину следует расценивать не как заболевание, а как пример ткани, подвергшейся ремоделированию. Расширение протоков и появление мелких (до 0,5 см) кист в постменопаузе морфологи относят к возрастным физиологическим изменениям.
Отмеченные выше инволютивные процессы можно выявить при УЗМ молочных желёз. Так, к 35 годам, а иногда и раньше, в структуре молочных желёз даже у худощавых женщин выявляют жировые доли. Участки молочной железы между жировыми долями в основном приобретают мелкосетчатое строение (ячейки 0,1 см и меньше) (рис. 7–14, б). Позднее доля жирового компонента ещё больше возрастает; СЖК утрачивает сетчатое строение за счёт уменьшения размеров ячеек в связи с атрофией эпителиального компонента и исчезновением разницы в строении опорной и ложевой стромы. В результате отмеченных изменений СЖК истончается и приобретает высокую эхогенность (рис. 7–14, в).
Следует отметить, что у худощавых пациенток, у которых в прошлом был длительный период лактации (до 1 года), значительно дольше сохраняется сетчатое строение СЖК, что следует расценивать не как гиперплазию железистой ткани, а как запаздывание инволютивных изменений.
К 50–60 годам большая часть молочных желёз на эхограмме бывает представлена жировой тканью, на фоне которой выявляют истончённый СЖК в виде тяжистых структур высокой эхогенности, являющихся уплотнённой стромой с единичными протоками (иногда расширенными однородным жидкостным содержимым) (рис. 7–14, г).
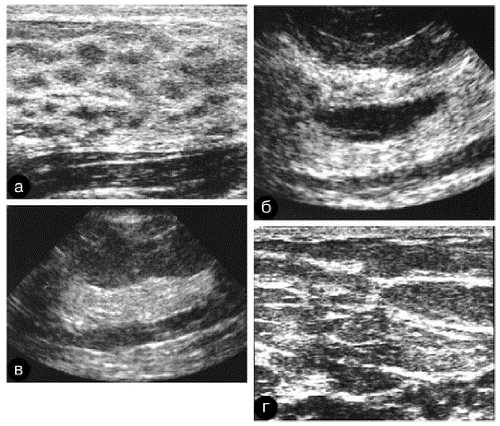
Рис. 7-14. Эхографические особенности структуры молочной железы в процессе инволюции.
а — пациентка 18 лет; б — пациентка 38 лет; в — пациентка 48 лет; г — пациентка 54 лет.
Без единого подхода к идентификации различных тканевых компонентов молочной железы невозможна ультразвуковая корректная оценка такого, наиболее часто встречаемого заболевания, как дисплазия молочной железы.
При УЗМ можно выявить следующие виды дисплазии: фиброзную, кистозную, смешанную с преобладанием кистозного или фиброзного компонентов, диффузную гиперплазию железистого компонента (аденоз), узловую дисплазию.
Широкий спектр эхографических проявлений дисплазии не всегда даёт возможность ограничить выявленные изменения терминологическими рамками. В этих случаях эхограмма должна иметь описательный характер: при выявлении кист — эхонегативных образований с выраженным дорсальным усилением и латеральной тенью (рис. 7–15, 7–16) — нужно указать их число, расположение и размеры наибольших, характер содержимого (простые или сложные кисты); при уплотнении стромального компонента — многочисленных тяжистых структурах высокой эхогенности (рис. 7–17) — нужно отметить распространённость процесса (диффузное, равномерное, неравномерное, очаговое) и степень его выраженности (незначительное, умеренное, выраженное, резко выраженное уплотнение); при гиперплазии железистого компонента — наличии зоны пониженной эхогенности неправильной формы с ровным, нечётким контуром (рис. 7–18) — необходимо отметить распространённость процесса (диффузный или очаговый) и при очаговой форме указать локализацию и размеры участка гиперплазии. Поскольку некоторые эхографические признаки очаговой гиперплазии железистой ткани сходны с карциномой молочной железы, следует рекомендовать проведение в этих случаях пункционной биопсии под ультразвуковым контролем.
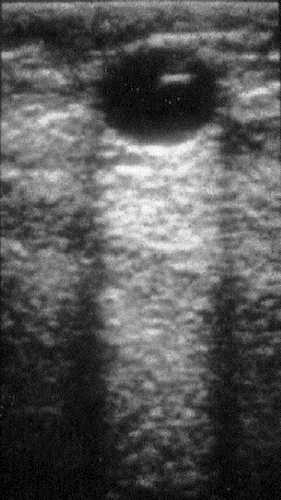
Рис. 7-15. Типичная простая киста молочной железы.
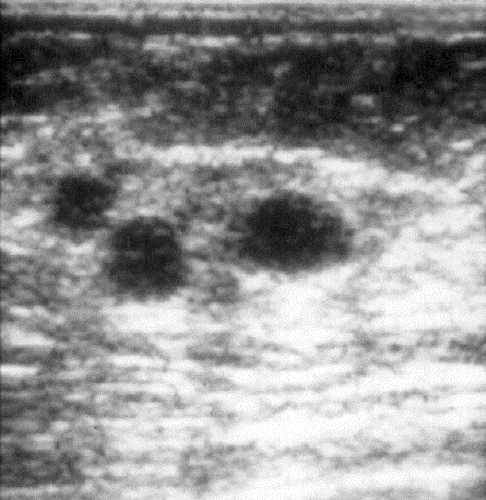
Рис. 7-16. Множественные простые кисты молочной железы.
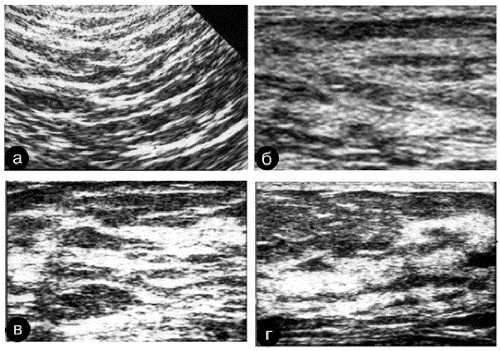
Рис. 7-17. Различные виды уплотнения стромы молочных желёз.
а — диффузное, равномерное, умеренно выраженное; б — диффузное, неравномерное, выраженное; в — диффузное, неравномерное, резко выраженное; г — очаговое уплотнение стромы.

Рис. 7-18. Участок гиперплазированной железистой ткани на фоне среднесетчатого строения стромально-железистого комплекса.
В настоящее время разработана общепринятая эхографическая семиотика новообразований молочной железы как доброкачественного, так и злокачественного характера: для фиброаденом характерна пониженная эхогенность, чёткий, ровный контур, правильная форма, однородная структура, незначительное дорсальное усиление ультразвука (рис. 7–19). К типичным эхографическим признакам карцином относят низкую эхогенность, дорсальную тень, неправильную форму, «размытый», неровный контур, неоднородность структуры (рис. 7–20).
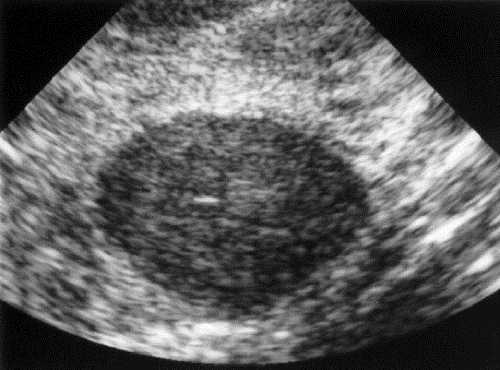
Рис. 7-19. Фиброаденома молочной железы.
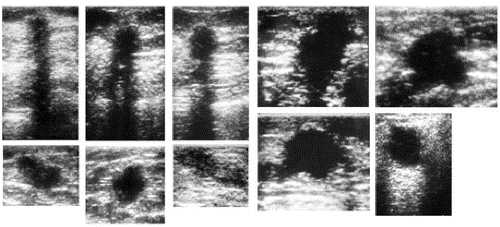
Рис. 7-20. Карцинома молочной железы.
ОПЕРАЦИОННЫЕ ХАРАКТЕРИСТИКИ
В целом чувствительность УЗМ в дифференциальной диагностике злокачественных и доброкачественных образований при использовании датчика частотой 7,5 МГц колеблется от 82 до 90%, специфичность — от 75 до 86%. При использовании комплексной УЗМ (УЗМ в Bрежиме, ЦДК, энергетическое допплеровское исследование, импульсноволновая допплерометрия, эхоконтрастирование) чувствительность метода составляет 93,8%, специфичность — 86,6 %. При мелких карциномах (до 1 см) чувствительность УЗМ в Врежиме падает до 56–58%.
Использование широкополосных датчиков частотой более 10 МГц значительно повышает диагностическую эффективность УЗМ. Так, при использовании датчика частотой 13 МГц чувствительность УЗМ в дифференциальной диагностике мелких доброкачественных и злокачественных образований достигает 78%.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
Преобладание жировой ткани в структуре железы, а также резко увеличенные размеры молочных желёз затрудняют выявление мелких солидных новообразований.
ОСЛОЖНЕНИЯ УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
Появление осложнений не отмечено.
АЛЬТЕРНАТИВНЫЕ МЕТОДЫ
Магнитнорезонансная маммография. Этот метод в настоящее время не получил широкого распространения из-за ограниченного числа имеющихся магнитнорезонансных томографов, низкой пропускной способности и высокой стоимости исследования.
www.medsecret.net
Можно ли увидеть мастопатию при ультразвуковом исследовании
Мастопатией называется заболевание грудных желез, в которых возникают доброкачественные уплотнения в результате дисбаланса гормонального фона. Для постановки окончательного диагноза врач соотносит наличие определённых симптомов этой болезни у женщины с данными, полученными с помощью исследования ультразвуком.
УЗИ – простая в проведении, практически не имеющая противопоказаний, информативная диагностическая процедураСуть процедуры
УЗИ грудных желез, или эхография, выявляет изменения их структуры. Врач расшифровывает результат исследования по ультразвуку, который проходит по тканям молочной железы разной плотности, и от них отражается. Этот ультразвук улавливается датчиком, в результате чего на экране появляется изображение.
В зависимости от плотности тканей, от которых отражается ультразвук, определяется эхогенность всех участков груди.
При проведении УЗИ эхогенность тканей становится основным критерием для оценки состояния исследуемого органа. Если плотность тканей высокая, то их структура называется гиперэхогенной, а термин «гипоэхогенный» предполагает, что ткань имеет меньшую проницаемость. Жидкостные же структуры ультразвук «не видит».
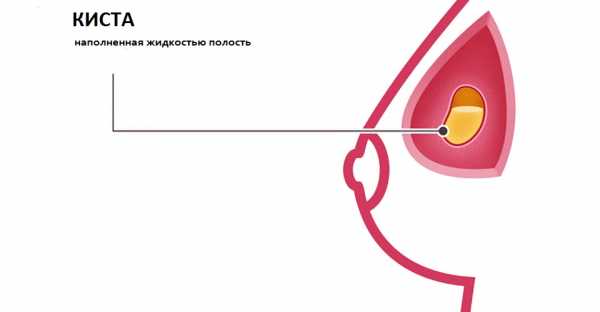
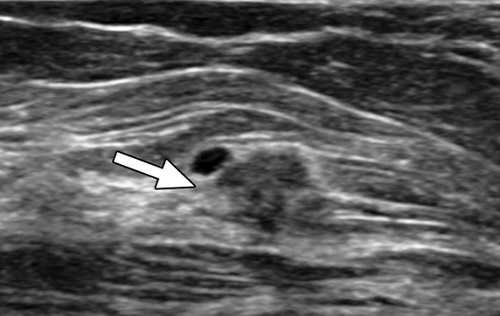 Кисты молочных желез содержат жидкость, поэтому на УЗИ они определяются как черные (анэхогенные) образования с четкими краями
Кисты молочных желез содержат жидкость, поэтому на УЗИ они определяются как черные (анэхогенные) образования с четкими краями Кому необходимо прохождение УЗИ груди
Врачи советуют в целях профилактики проходить ультразвуковое обследование грудных желез каждой женщине в возрасте от 35 лет 1 или 2 раза в течение 2 лет, даже несмотря на отсутствие жалоб. Тоже самое касается женщин, которым больше 50 лет, только они должны делать УЗИ чаще — 1–2 раза в год либо заменить его маммографией.
УЗИ назначается обычно при выявлении некоторых уплотнений в молочных железах, обнаруженных самой женщиной или врачом на осмотре. Благодаря исследованию выявляются самые маленькие узелковые и кистозные образования, необнаруживаемые при исследовании пальцами.
Если у женщины уже диагностирована мастопатия любой формы, то время обследования назначается врачом для отслеживания течения болезни, чтобы не было пропущено возможное начало негативных процессов.
 Направление на УЗИ врач обязательно выпишет на первом приеме, в последующем УЗ-диагностика необходима для контроля результатов лечения
Направление на УЗИ врач обязательно выпишет на первом приеме, в последующем УЗ-диагностика необходима для контроля результатов лечения Обязательное прохождение УЗИ требуется также в случаях:
- появления болей в груди;
- их травмирования;
- увеличения грудей или прилегающих лимфоузлов;
- обнаружения патологий гинекологической направленности после прохождения УЗИ органов малого таза;
- наследственной предрасположенности к мастопатии.
Ультразвуковое исследование позволяет обнаружить различные уплотнения, возникающие при мастопатии. Так как их структура меняется вместе с изменениями менструального цикла, то обследование назначается врачом в определённый период этого цикла, а именно с 5 по 14 день.
 У беременных женщин состояние тканей груди не подвержено изменениям вследствие колебания уровня гормонов
У беременных женщин состояние тканей груди не подвержено изменениям вследствие колебания уровня гормонов В период менопаузы, беременности или кормления грудью УЗИ можно проводить в любой день.
Вид молочных желез в нормальном состоянии
При диагностике с помощью УЗИ можно увидеть, что ткань молочной железы состоит из трех уровней. Верхний слой, расположенный непосредственно под кожей, — жировой. Кожа представляет собой равномерную эхогенную зону толщиной 2 мм, лишь у соска она немного толще.
Сама молочная железа является средним слоем. В нём имеется паренхиматозный компонент, состоящий примерно из 20 долек, в которых расположены протоки или млечные ходы, идущие к соскам. Нормой считается, если УЗИ показывает ширину этих протоков в диапазоне от 1 до 2 мм. Эти 2 слоя соединяются фиброзными перегородками, поддерживающими железу. На третьем уровне находится слой, производный от жировых долек.
 Изображение при УЗИ здоровой молочной железы
Изображение при УЗИ здоровой молочной железы Грудь каждой женщины имеет индивидуальную структуру, зависящую от её возраста и состояния гормонального фона. В разном возрасте норма определяется по-своему. Например, при менопаузе, когда репродуктивная система перестаёт функционировать, происходит атрофия паренхиматозного компонента. Грудь при этом обвисает, снижается её эластичность, так как железистая ткань замещается жировой. В этот период эхогенность на УЗИ будет увеличена, но это считается нормой из-за возрастных изменений.
Проявление разных форм мастопатии на УЗИ
Мастопатия может быть диффузной или узловой. Диффузная форма делится на кистозную, фиброзную и смешанную. Они определяются на УЗИ по-разному.
При мастопатии диффузного вида на экране появится изображение большого числа образований, которые почти равномерно располагаются по всей груди.
 Диффузная фибро-кистозная мастопатия
Диффузная фибро-кистозная мастопатия Характерный признак при мастопатии этого вида — наличие уплотнений соединительной ткани, небольших кист, расширение протоков грудных желез. Чаще других на УЗИ определяют смешанную форму мастопатии — фиброзно-кистозную.
Если это кистозная форма, то такой вид мастопатии выглядит как множество маленьких кист. При мастопатии с преимуществом фиброзного компонента в тканях железы появится много маленьких уплотнений, хорошо просматриваемых в груди, и возникших за счёт активного роста соединительной ткани.
Узловую форму мастопатии, более опасную в плане перерождения в онкологию, определяют по наличию на экране уплотнений в ограниченной зоне грудных желез. Эта болезнь называется фиброаденомой. Она развивается обычно из уже имеющегося диффузного вида мастопатии. Когда обнаруживаются несколько таких уплотнений, то заболевание обозначается как фиброаденоматоз.
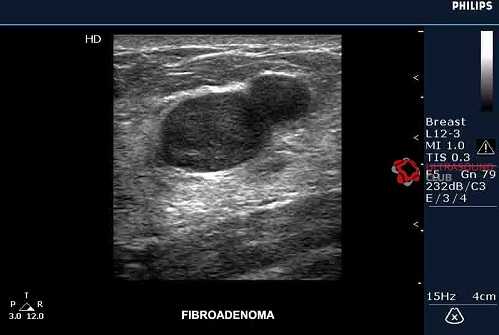 Фиброаденома, как и киста, характеризуется четкими границами, но может иметь неправильную форму, а также бОльшую эхогенность
Фиброаденома, как и киста, характеризуется четкими границами, но может иметь неправильную форму, а также бОльшую эхогенность Расшифровка изображений на экране
Исследование изменений в структуре тканей груди является целью проведения ультразвуковой диагностики. УЗИ грудных желез, как и других органов, проводится врачом, который на экране видит их изображение в чёрно-белом цвете.
Расшифровка данных производится по таким критериям:
- форма образований — правильная или неправильная;
- их контуры (ровные или неровные, чёткие или размытые);
- цвет участков груди;
- эхогенность структуры тканей.
Чем светлее на экране участок органа, тем он плотнее. Жидкость на картинке показывается участками чёрного цвета. Каждый орган имеет свою норму эхоплотности, об этих параметрах знает врач УЗИ, который и определит его состояние.
 Врач УЗИ описывает функциональное состояние исследуемого органа, а окончательный диагноз должен поставить лечащий доктор
Врач УЗИ описывает функциональное состояние исследуемого органа, а окончательный диагноз должен поставить лечащий доктор Эхогенность бывает:
- нормальной (изоэхогенность), на экране проявляется участками серого цвета;
- сниженной (гипоэхогенность) – объекты с почти чёрным оттенком;
- высокой (гиперэхогенность) – очень светлые либо белые участки.
Для низкоэхогенной (жировые дольки выглядят как элиптоидные структуры) и гиперэхогенной («рабочая зона», где вырабатывается молоко) зон характерно разное соотношение в различные периоды репродуктивного возраста женщины. Так, во время беременности и кормления в молочных железах больше железистого компонента, а при наступлении менопаузы вместо него идёт развитие соединительной и жировой ткани.
Анэхогенные участки черного цвета чаще всего являются кистами со скоплением жидкости.
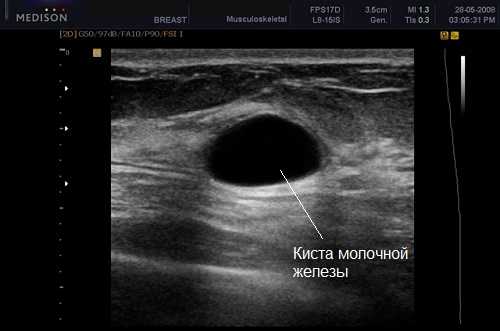 Киста – абсолютно анэхогенное образование
Киста – абсолютно анэхогенное образование Определение патологических зон по изображению
При обследовании молочных желез сниженная эхогенность объекта, т. е. более темные участки изображения, будет свидетельством того, что грудь воспалена, отёчна. А при высоком параметре отражения ультразвука речь пойдёт уже о сверхплотной структуре ткани, что будет выражено в появлении светлых (до практически белых) участков.
Высокая эхогенность в железистой ткани груди выявляется в следующих случаях:
- появление уплотнений при замещении нормальных клеток на этом участке жиром и рубцами;
- образования участков со скоплением кальцификатов (соли кальция).
Меняется и «рабочая часть» грудной железы — паренхима. Её повышенная эхогенность означает наличие гормонального дисбаланса в организме, что характерно для мастопатии.
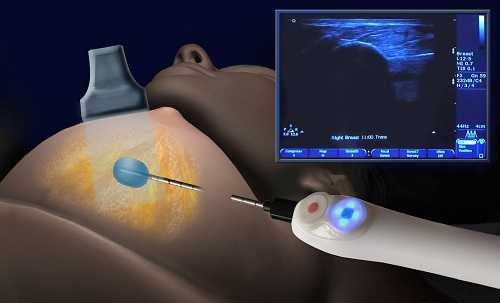 При обнаружении анэхогенных образований рекомендована их биопсия под контролем УЗИ
При обнаружении анэхогенных образований рекомендована их биопсия под контролем УЗИ Фиброзно-кистозная мастопатия на УЗИ чаще всего представляет собой анэхогенное образование в виде кисты. Но под этим определением может скрываться также абсцесс, то есть ограниченное скопления гноя в молочных железах, или галактоцеле – болезнь кормящих женщин, у которых появляется образование в виде полости, заполненной молоком. Если при УЗИ обнаруживается такое анэхогенное образование, то назначается его биопсия и последующее удаление, так как есть вероятность присутствия в нём злокачественных клеток.
Важным моментом при обследовании ультразвуком является описание контуров уплотнений. Если контур железы неровный, то это будет свидетельствовать о ее хроническом воспалении. Уплотнения с неровными очертаниями в груди скажут об их злокачественности.
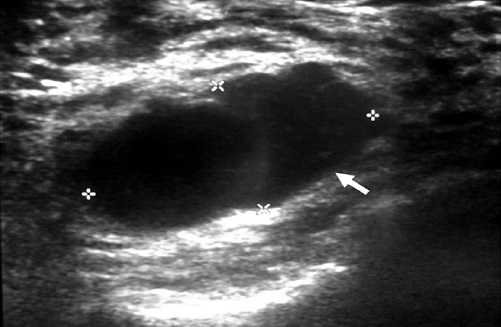 Нечеткие границы свойственны злокачественным новообразованиям
Нечеткие границы свойственны злокачественным новообразованиям Необходимость проведения УЗИ состоит в том, что благодаря такому обследованию врач может вовремя обнаружить начало патологических изменений в грудных железах и назначить соответствующее лечение.
Для чего делается УЗИ молочных желез и подробности проведения процедуры вы узнаете из видео ниже:
bolezni.com
Что такое аваскулярная гипоэхогенная структура (образование) молочной железы?
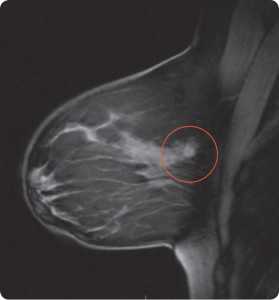
Выявленное на УЗИ гипоэхогенное образование — что это такое? Данное новообразование в грудной железе представляет собой участок ткани, обладающий сниженной акустической плотностью во время ультразвукового исследования.
Чаще всего такое явление свидетельствует о развитии той или иной патологии в груди, однако для установки точного диагноза необходимо провести дополнительное обследование.
Очень часто гипоэхогенное образование молочной железы не проявляет характерных симптомов и диагностируется случайно на плановом обследовании у врача.
Женщинам рекомендуется не менее 1 раза в год осуществлять осмотр груди у маммолога. Необходимо регулярно проводить самообследование груди. Это позволит выявить болезнь на начальном этапе развития и значительно облегчить лечение

Причины гипоэхогенного образования в молочной железе
В случае, если при проведении ультразвукового исследования было выявлено гиповаскулярное образование, или обнаружена акустическая тень, чаще всего это свидетельствует о развитии следующих патологий:
Железистая карцинома
Аваскулярное образование имеет размытую границу с акустической тенью. Структура является неоднородной.
Аденоз
Новообразование, имеющее солидные размеры и нечеткую границу. Форма чаще всего неправильная.
Киста обыкновенная
Гомогенное образование шарообразной формы, обладающее ярко выраженными границами, иногда заполненная жидкостью.
Киста атипичная
Новообразование в грудной железе с плотной капсулой, имеющее резкие границы и огромное количество эндогенных кальцинатов, число которых постепенно увеличивается, по мере прогрессирования патологии.
Фиброаденома
Доброкачественное образование в молочной железе гипоэхогенной структуры, обладающее четкими контурами. Во многих случаях может отдаленно напоминать злокачественную опухоль.
Доброкачественная опухоль
Гомогенное образование, обладающее неоднородным строением. В структуре опухоли отсутствует сосудистые сетки и протоки.
Фиброзно-кистозная мастопатия
Однородное образование множественного характера, структура которого отличается негомогенной границей. Чаще всего имеет гормональное происхождение.
Следует помнить, что гипоэхогенная структура наблюдается и у естественных клеточных образований в молочных железах, например у сосудистых сетей и млечных протоков.
Диагностика и лечение
Если во время ультразвукового исследования были выявлены эхогенные образования в молочной железе, врач в обязательном порядке должен назначить проведение дополнительных диагностических процедур.
Это поможет установить точный диагноз и выяснить, какое лечение требуется именно в этом случае. Для этого могут потребоваться следующие анализы:
- общий анализ крови, определяющий наличие воспалительного процесса и анемии;
- анализ крови, определяющий уровень гормонов;
- анализ крови на онкомаркер CA-15-3.

К методам инструментальной диагностики относятся:
- маммография;
- биопсия клеток ткани образования;
- компьютерная или магнитно-резонансная томография;
- маммосцинтиграфия.
Если присутствуют образования в молочной железе, имеющие сниженную эхогенность, способы терапии назначаются в соответствии с результатами диагностических процедур.
При наличии кисты доброкачественного характера и других схожих с ней новообразований врач назначает медикаментозное лечение.
Использовать физиотерапевтические процедуры при выявлении таких образований в области молочных желез крайне нежелательно, пока не будет выяснен точный диагноз.
Образование, имеющее пониженную эхогенность, может иметь высокую степень риска перерождения в рак.
Физиотерапия в этом случае лишь ускорит прогрессирование опухоли, чем значительно усугубит ситуацию.
Данный способ лечения можно использовать лишь в том случае, если определен окончательный диагноз, который не запрещает такие процедуры.
В качестве дополнения к основной терапии может потребоваться лечение с применением гомеопатических средств.
При патологиях молочных желез, сопровождающихся формированием гипоэхогенных новообразований в тканях груди, врач может назначить применение следующих гомеопатических лекарственных препаратов:
- Мастодинон. Необходимо использовать минимум 3 месяца.
- Циклодинон. Курс лечения составляет не менее 3 месяцев.
- Мастопол. Длительность лечения — 2 месяца.
- Мастиол-Эдас 127. Продолжительность лечения составляет 3 месяца (необходимо делать перерывы во время менструации).
Гомеопатические лекарственные препараты практически не имеют побочных эффектов (за исключением индивидуальной непереносимости компонентов), поэтому не могут навредить организму. Однако дозировку и схему приема должен назначать врач.
Оперативное вмешательство может быть назначено в том случае, если новообразование в молочной железе имеет злокачественный характер.
При этом хирургическая операция может использоваться как самостоятельный способ лечения или в комбинации с химиотерапией.
Может потребоваться также применение лучевой терапии. Комплексный способ лечения, как правило, является более эффективным.
Хирургическое вмешательство как отдельный способ лечения может осуществляться для удаления доброкачественных новообразований, которые слишком быстро увеличиваются в размерах и не поддаются медикаментозной терапии.
Наибольшей эффективностью обладает хирургическая операция, проведенная на начальной стадии развития опухоли. При этом важен комплексный подход к устранению проблемы.
Однако в некоторых случаях проводить операцию запрещается. Противопоказаниями к хирургическому вмешательству являются:
- пожилой возраст пациента;
- наличие патологий сердца;
- болезни сосудов в стадии декомпенсации;
- запущенные стадии злокачественных новообразований (если имеется большое количество метастазов).
Если были обнаружены гипоэхогенные новообразования патологического характера в молочных железах, рекомендуется употреблять около 100 мл свежего овощного или фруктового сока каждый день.
Перед сном можно выпивать компот из сухофруктов или кисломолочный продукт (кефир, ряженка, йогурт).
Профилактика
Наиболее эффективным способом защитить грудные железы от развития различных патологий является ведение здорового образа жизни.
Необходимо заниматься спортом, питаться правильно, соблюдать режим сна и бодрствования (спать не менее 8 часов в сутки) и не допускать нервного перенапряжения и травм.
Следует отказаться от вредных привычек. Курение и употребление алкоголя негативно сказывается на всем женском организме.
Не рекомендуется носить слишком тесное и неудобное нижнее белье. Рекомендуется отдавать предпочтение свободным бюстгальтерам, которые при этом будут хорошо поддерживать грудь.
Принимать гормональные контрацептивы рекомендуется только по назначению врача, поскольку неправильно подобранный препарат может значительно нарушить гормональный баланс в организме, что приводит к формированию различных опухолей.
Необходимо каждые полгода проходить обследование у врача (маммолога, гинеколога). Это поможет выявить болезнь на начальной стадии и значительно повысит вероятность благоприятного исхода.
grudok.ru