Операции при раке молочной железы
Операции при раке молочной железы
Рак молочной железы одна из наиболее распространенных опухолей у женщин.
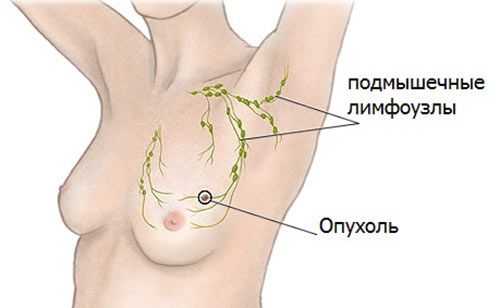
Рост злокачественной опухоли молочной железы сопровождается диффузным прорастанием соседних тканей раковой опухолью с изъязвлением кожи или вовлечением в процесс глубжележащих слоев, собственной фасции, мышц, ребер. Инфильтративный рост опухоли приводит к проникновению раковых клеток в лимфатическое русло и попаданию их в лимфатические узлы, вначале – в регионарные, затем – в отдаленные. Поэтому важно знать топографию лимфатических сосудов молочной железы и направления лимфооттока.
Самым главным и определяющим путем оттока лимфы и распространения опухолевых клеток является подмышечный путь. Отток лимфы от молочной железы и распространение опухолевых клеток в лимфатические узлы подмышечной впадины происходит по трем направлениям:
1) через передние грудные лимфатические узлы (так называемые узлы Зоргиуса и Бартельса), расположенные по наружному краю большой грудной мышцы на уровне второго – третьего ребра, или соответственно на третьем и четвертом зубцах передней зубчатой мышцы.
2) интрапекторально – через лимфатические узлы Роттера, расположенные между большой и малой грудными мышцами,
3) транспекторально – по лимфатическим сосудам, пронизывающим толщу большой и малой грудных мышц через узлы, расположенные внутри мышц, между их волокнами
В подмышечные лимфатические узлы, количество которых колеблется от 10 до 75, отводится лимфа преимущественно от латерального отдела молочной железы.
От медиального отдела молочной железы лимфа оттекает по сосудам, которые через первое-пятое межреберья проникают в глубину и впадают в окологрудинные (парастернальные) лимфатические узлы, расположенные по ходу внутренней грудной артерии и вены.
От верхнего отдела молочной железы отток лимфы происходит в подключичные и надключичные лимфатические узлы Наконец, от нижнего отдела железы лимфа оттекает в лимфатические узлы и сосуды предбрюшинной клетчатки, а также в поддиафрагмальные узлы.
Увеличение регионарных лимфатических узлов сравнительно рано появляется у большинства больных раком молочной железы. Оценка состояния лимфатических узлов, наряду с определением величины и локализации опухоли, является обязательным диагностическим приемом, позволяющим получить представление об операбельности опухоли.
В настоящее время лечение рака молочной железы является комплексным, включающим оперативные, лучевые и химиотерапевтические методы. Однако хирургическое вмешательство – главный, а иногда и решающий этап лечения первичного очага и метастазов в региональные лимфатические узлы. Техника современных операций при раке молочной железы основывается на трех основных принципах:
Соблюдение правил абластики: удаление всего органа одним блоком без обнажения очага и пересечение лимфатических и кровеносных сосудов далеко за пределами органа.
Соблюдение антибластических мероприятий: уничтожение в ране опухолевых клеток (предоперационная лучевая терапия, использование при операции электроножа, лазерного скальпеля, однократное использование кровоостанавливающих зажимов и т.д.).
Соблюдение принципа радикализма, связанного с абластикой и антибластикой, что в первую очередь обусловлено удалением лимфатических коллекторов в пределах анатомической зоны и фасциальных футляров.
Различают следующие виды оперативных вмешательств при раке молочной железы:
1) радикальная мастэктомия: удаление единым блоком молочной железы большой и малой грудных мышц, подмышечной, подлопаточной и подключичной клетчатки вместе с лимфатическими узлами;
2) расширенная радикальная мастэктомия: дополнительно удаляются парастернальные лимфатические узлы, расположенные по ходу внутренней грудной артерии;
3) мастэктомия с сохранением большой грудной мышцы: предложена с целью профилактики развития постмастэктомического синдрома, в основе которого лежит нарушение оттока лимфы и венозной крови от верхней конечности по причине вовлечения в рубцовый процесс подмышечной вены;
4) резекция молочной железы (расширенная секторальная резекция, квадрантэктомия). Эта операция заключается в удалении сектора молочной железы в одном блоке с лимфатическими узлами подключично-подмыщечпой зоны. Она возможна при ограниченных узловых формах опухолей, локализующихся в верхне-наружном квадранте молочной железы. Операция заключается в иссечении из ткани молочной железы сектора, включающего опухолевый узел и неизмененную ткань железы на расстоянии 3-5 см от края опухоли в каждую сторону. При этом иссечение сектора (квадранта) выполняют с учетом расположения междольковых фасциальных перегородок, соблюдая принципы футлярности. Вместе с резецированным сектором выделяют подлопаточно-подключично-подмышечный блок клетчатки и лимфатических узлов, сохраняя большую и малую грудные мышцы. Выделенную клетчатку с подключичными и подмышечными лимфоузлами удаляют единым блоком с сектором молочной железы. При локализации опухоли в медиальных и центральных отделах железы выполнение таких операций не оправдано как вследствие технических сложностей, так и в связи с преимущественным метастазированием таких опухолей в парастернальные лимфатические узлы.
Пластические операции на молочной железе. Показаниями для выполнения пластических операций на молочной железе является микромастия, аллазия молочных желез, состояние после мастэктомии. Различают следующие способы пластики молочной железы:
аутопластику с использованием кожно-фасциально-мышечного лоскута на сосудистой ножке, сформированного в основном из широчайшей мышцы спины или свободная пластика (с наложением микрохирургических сосудистых анастомозов) кожно-фасциально-мышечными лоскутами взятыми в паховой или ягодичной областях.
протезирование с применением полимерных протезов, заполненных силиконовым гелем. Протезы помещают в ретромаммарное клетчаточное пространство.
Ранения груди. В мирное время повреждения грудной клетки являются причиной смертных случаев в 25 % транспортных катастроф.
Ранения органов груди возникают не только при прямом воздействии огнестрельного или холодного оружия: нередко органы повреждаются отломками ребер или грудины.
Все ранения груди делятся на две группы:
1) непроникающие – без повреждения внутригрудной фасции;
2) проникающие – с повреждением внутригрудной фасции и париетальной плевры в тех местах, где она прилежит к этой фасции.
Проникающие ранения груди, как правило, относятся к числу тяжелых, летальность при этом виде повреждений груди достигает 40 %.
Основные причины гибели раненых – это травматический (плевропульмональный) шок, кровотечение (кровопотеря) и инфекции. При этом смерть от шока и кровотечения наступает, как правило, в первые часы (иногда дни) после ранения. Инфекция проявляет себя в более поздние сроки, осложняя течение раневого процесса.
Пневмоторакс. При проникающих ранениях груди (как правило) и при закрытых травмах груди (в случае повреждения ткани легкого или бронхиального дерева) развивается пневмоторакс.
Под пневмотораксом понимают скопление воздуха в плевральной полости. Попадание воздуха в плевральную полость может происходить двумя путями:
1) через отверстие в грудной стенке при проникающем ранении, сопровождающемся повреждением париетальной плевры (наружный пневмоторакс);
2) через поврежденный бронх или легочную ткань (внутренний пневмоторакс).
Поступление воздуха в плевральную полость при ее «разгерметизации» обусловлено отрицательным давлением в ней. Пневмоторакс обычно сопровождается развитием плевропульмонального шока, гемотораксом и ателектазом легкого.
Различают три вида пневмоторакса: закрытый, открытый, клапанный.
Закрытый пневмоторакс характеризуется однократным попаданием воздуха в плевральную полость в момент ранения. Это приводит к ателектазу легкого на поврежденной стороне. В результате спадения стенок раневого канала, имеющего небольшие размеры, отверстие в париетальной плевре закрывается, что приводит к разобщению полости плевры с атмосферой. Закрытый пневмоторакс может также возникнуть при закрытых незначительных повреждениях легочной ткани.
При отсутствии кровотечения (гемоторакса) раненые с закрытым пневмотораксом, как правило, не требуют хирургического вмешательства: воздух через 7-12 дней рассасывается, легкое расправляется.
При наличии большого объема воздуха в полости плевры, особенно при пневмогемотораксе, показано удаление крови и воздуха путем плевральной пункции.
Более опасными являются пневмоторакс открытый и клапанный.
При открытом пневмотораксе наблюдается циркуляция воздуха в пневральной полости.
Открытый пневмоторакс возникает чаще при зияющей ране грудной стенки. При этом образуется свободное сообщение между плевральной полостью и атмосферным воздухом. Значительно реже открытый внутренний пневмоторакс развивается при повреждении главного бронха или трахеи. При открытом пневмотораксе, как правило, развивается плевропульмональный шок.
Первая помощь при открытом пневмотораксе, обусловленном повреждением грудной стенки, заключается в наложении на рану асептической, окклюзионной повязки из индивидуального пакета, липкого пластыря, марлевой повязки, смоченной водой или пропитанной маслом. Наконец, можно просто закрыть рукой рану.
Хирургическое лечение открытого пневмоторакса заключается в срочном оперативном закрытии раны грудной стенки и дренировании плевральной полости, целью которых является полное расправление легкого. Операция начинается с первичной хирургической обработки раны грудной стенки, которую выполняют экономно, иссекая лишь явно нежизнеспособные ткани. При отсутствии признаков продолжающегося внутреннего кровотечения торакотомию не производят и приступают к хирургическому закрытию дефекта грудной стенки.
Способы хирургического закрытия дефекта грудной стенки и герметизации плевральной полости можно разделить на две группы:
ушивание раны плевро-мышечными швами;
пластическое закрытие раны с использованием мышечных лоскутов (из большой грудной мышцы, диафрагмы) или синтетических материалов.
Клапанный пневмоторакс может быть наружным (при повреждении грудной стенки) и внутренним (при разрыве легкого или бронха). При этом виде пневмоторакса формируется свободный клапан, который пропускает воздух только в плевральную полость, в результате чего быстро наступает ателектаз легкого и происходит смещение органов средостения.
Врачебная помощь при клапанном пневмотораксе состоит в пункции плевральной полости толстой иглой во II-IV межреберном промежутке по среднеключичной линии. Таким образом клапанный пневмоторакс переводят в открытый, тем самым резко снижается внутриплевральное давление. Хирургическая помощь при этом виде пневмоторакса зависит от конкретной ситуации и может заключатся:
в дренировании плевральной полости и активной аспирации при помощи водоструйного насоса;
в выполнении торакотомии (вскрытии грудной полости) и ушивании раны легкого или бронха.
Наиболее распространенной хирургической манипуляцией, которая применяется для лечения эксудативных плевритов гемо- и пневмоторакса является пункция полости плевры. При выполнении этой процедуры необходимо соблюдать следующие правила:
пункцию проводят в VI-VII межреберье по задней подмышечной и лопаточной линии, по верхнему краю ребра (при пневмотораксе пункцию проводят во II-IV межреберье по среднеключичной линии);
выпот удаляют медленно, порционно (по 10-15-20 мл) и не более 1 л за один прием.
При неосторожных движениях иглой и неправильном выборе точки вкола иглы могут быть такие осложнения:
ранение межреберных сосудов и нервов;
повреждение легкого, диафрагмы, печени, селезенки и др. органов.
При быстрой эвакуации содержимого полости плевры может развиться коллаптоидное состояние.
Для лечения хронических эмлием плевры, кавернозного туберкулеза иногда применяют операцию – торакопластику.
Принцип операции заключается в иссечении части ребер и создании податливого участка грудной стенки для приведения в соприкосновение пристеночной и висцеральной плевры с целью ликвидации остаточных полостей и сдавлении легкого.
Различают следующие виды торакопластики: интраплевральную (со вскрытием полости плевры) и экстраплевральную; полную (резекция всех ребер) и частичную.
При травмах, ранениях, туберкулезных кавернах, кистах и злокачественных опухолях легких выполняют различные по объему оперативные вмешательства, направленные на удаление патологического очага:
пульмонэктомия – удаление всего легкого;
лобэктомия – удаление доли легкого;
сегментэктомия – удаление сегмента легкого;
клиновидная резекция легкого – выполняется при огнестрельных, ножевых ранениях легкого
Повреждения перикарда и сердца при проникающих ранениях груди – явление довольно частое (14 %). Клиническая картина и особенности хирургической тактики связаны с локализацией, размером и глубиной раны сердца. Повреждения сердца подразделяют на две группы:
1) непроникающие – без повреждения эндокарда,
2) проникающие – с повреждением эпикарда.
В свою очередь, среди непроникающих ранений выделяют.
а) изолированные ранения миокарда,
б) ранения коронарных сосудов,
в) сочетанные ранения миокарда и коронарных сосудов.
Проникающие ранения сердца также подразделяются на две подгруппы
а) изолированные повреждения стенок желудочков и предсердий,
б) повреждения, сочетанные с ранением глубоких структур (клапанов сердца, перегородок)
При осмотре раненого следует иметь в виду, что возможность ранения сердца тем больше, чем ближе входное отверстие к его проекции па переднюю стенку груди. Кровотечение при ранениях сердца часто бывает внутриплевральным. Из наружной раны кровь обычно вытекает непрерывной или пульсирующей тонкой струйкой, при гемопневмотораксе рана грудной стенки покрывается кровавой пеной. Нередко наблюдается также кровотечение в полость перикарда, что может привести к тампонаде сердца. При скоплении крови в полости перикарда сдавливаются правое предсердие и тонкостенные полые вены. Затем происходит нарушение функции желудочков сердца вследствие механического их сдавления. Острая тампонада сердца проявляется триадой Бека (падение артериального давления, резкое повышение центрального венозного давления и ослабление сердечных тонов).
Одним из способов диагностики кровоизлияния в полость перикарда и оказания экстренной помощи при угрожающей тампонаде является пункция.
Пункция выполняется толстой иглой.
При способе Марфана прокол делают под мечевидным отростком строго по средней линии, продвигая иглу снизу вверх на глубину 4 см, а затем отклоняют ее конец кзади.
По Ларрею иглу вкалывают в угол между прикреплением левого седьмого реберного хряща и основанием мечевидного отростка на глубину 1,5-2 см, а затем отклоняют ее кверху параллельно грудной стенке.
Успех лечения при ранении сердца определяют три фактора: срок доставки пострадавшего в лечебное учреждение, быстрота оперативного вмешательства и эффективность интенсивной терапии. Справедливо утверждение, что если пострадавший с ранением сердца доживает до поступления в операционную, то его жизнь должна быть спасена.
Хирургический доступ при ранении сердца должен быть простым, малотравматичным и обеспечивать возможность ревизии всех органов грудной полости. Для обнажения сердца вполне допустимо расширение раны грудной стенки, что обеспечивает быстрейший подход к месту повреждения сердца (принцип «прогрессивного расширения раневого канала»).
Широко используется боковая торакотомия по четвертому или пятому межреберью: от левого края грудины до задней подмышечной линии без пересечения реберных хрящей. После вскрытия грудной полости широко рассекается перикард продольным разрезом впереди от диафрагмального нерва.
При ревизии сердца необходимо наряду с передней осмотреть и его заднюю поверхность, поскольку ранения могут быть сквозными. Осмотр надо производить, подводя ладонь левой руки под верхушку сердца и слегка «вывихивая» его в рану. Первый палец хирурга при этом прикрывает рану передней стенки для временного прекращения кровотечения. Осматривая сердце, необходимо помнить, что оно плохо переносит изменения положения, особенно повороты по оси, которые могут вызвать остановку сердца вследствие перегиба сосудов.
Для ушивания раны сердца пользуются круглыми (лучше атравматическими) иглами. В качестве шовного материала используют синтетические нити. Шов стенок желудочков сердца должен захватывать всю толщу миокарда, но нити не должны проникать в полость сердца, во избежание образования тромбов. При небольших ранах сердца накладывают узловые швы, при ранах значительных размеров пользуются матрацными швами. Ушивая рану желудочка, вкол иглы делают так, чтобы вторым движением иглы захватить сразу же другой край раны. Швы затягивают осторожно, чтобы не вызвать прорезывания тканей.
Фаза работы сердца при наложении швов практического значения не имеет.
При ушивании раны сердца необходимо соблюдать исключительную осторожность в отношении собственных сосудов сердца. Перевязка венечных артерий недопустима. При повреждении венечных артерий для восстановления кровотока следует попытаться наложить сосудистый шов.
Перикард ушивают редкими одиночными швами.
Одной из распространенных операций, которая в настоящее время применяется для лечения ишемической болезни сердца является аорто-коронарное шунтирование. Принцип операции заключается в создании обходного кровотока посредством соединения аорты и коронарных сосудов с помощью аутовенозного трансплантата или сосудистого протеза. Ряд хирургов для улучшения коронарного кровотока используют маммарно-венечный анастомоз (анастомоз между сосудами миокарда и внутренней грудной артерией) или имплантацию внутренней грудной артерии в миокард. В последнее время для ликвидации стенозов коронарных артерий применяется баллонная ангиопластика и имплантация сосудистых стентов.
При рубцовых (ожоговых) и опухолевых стенозах пищевода (после его резекции) выполняют пластику этого органа.
Различают следующие виды пластики пищевода:
тонкокишечная – за счет формирования трансплантата на сосудистой ножке из тощей кишки;
толстокишечная – в качестве трансплантата может использоваться поперечная, восходящая и нисходящая ободочная кишка.
желудочная – пластику дистальных отделов пищевода можно проводить с использованием трансплантата, сформированного из большой кривизны желудка.
В зависимости от расположения трансплантата выделяют:
подкожную (предгрудинную) пластику пищевода;
загрудинную – трансплантат располагается в переднем средостении.
Расположение трансплантата в ортотопическую позицию, т.е. в заднем средостении используют крайне редко из-за больших технических трудностей. В последнее время, в связи с развитием микрохирургической техники, разработана свободная пластика пищевода, когда кровоснабжение тонко- или толстокишечного трансплантата пищевода происходит за счет формирования микрососудистых анастомозов между сосудами кишки и межреберными артериями или ветвями внутренней грудной артерии.
studfiles.net
Операции при раке молочной железы
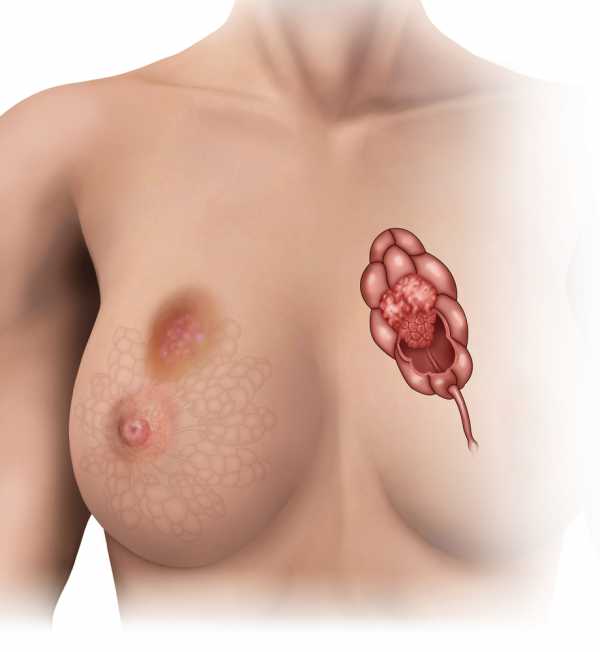
Операции при раке молочной железы
Хирурги Центра Маммологии в Израиле профессионально проводят все виды операций при раке молочной железы.
В первую очередь хирург обсуждает с пациенткой, какой вид операции при раке молочной железы предпочтителен именно в данном случае. Проведение каких-либо хирургических или медицинских процедур без согласия пациентки не допускается.
Выбор вида операции зависит от следующих факторов:
- Размер злокачественной опухоли;
- Наличие или отсутствие метастазов;
- Размер молочной железы;
- Личные предпочтения пациентки.
В некоторых случаях хирург может предложить пациентке несколько видов операций на выбор. Как правило, операции при раке молочной железы подразделяются на следующие виды:
- Полное удаление молочной железы (мастэктомия);
- субтотальная резекция
- Удаление раковой опухоли (лампэктомия, или обширное местное иссечение);
- Удаление четверти ткани молочной железы (квадрантэктомия).
Лампэктомия и квадрантэктомия подразумевают необходимость послеоперационной радиотерапии, направленной на сохраненные ткани молочной железы. Радиотерапия ликвидирует раковые клетки в тканях, если таковые остались после удаления опухоли.
Нередко после хирургической операции рекомендуется лучевая терапия надключичных лимфоузлов. Как подкожная, так и радикальная мастэктомия также подразумевает курс радиотерапии. Рекомендации врача зависят от того, насколько высока вероятность возобновления злокачественных процессов в молочной железе.
Обычно хирург обсуждает план лечения со специалистом по лучевой терапии (клиническим онкологом) после операции и исследования всех тканей молочной железы в лаборатории. Врачи не могут назначить адекватное лечение, пока не станут известны полные данные о стадии развития заболевания. Такую информацию можно получить только после операции.
Некоторые женщины желают, во что бы то ни стало, сохранить грудь. Другие предпочитают мастэктомию, потому что полное удаление молочной железы придает им уверенность в излечении рака.
По данным многочисленных исследований, операции с сохранением молочной железы и последующим курсом радиотерапии по эффективности не уступают подкожной мастэктомии – но только на ранних стадиях рака. В таких случаях женщины могут сами выбрать вид операции при раке молочной железы на ранней стадии: мастэктомию или органосохраняющую хирургию в комплексе с радиотерапией.
Любые операции на молочной железе оставляют шрамы. Во время консультации хирург подробно расскажет об ожидаемых результатах, а возможно – и продемонстрирует фотографии груди после операции рекомендуемого типа.
Операция по удалению раковой опухоли
Операция по удалению раковой опухоли называется лампэктомией или обширным местным иссечением. Хирург удаляет только злокачественное новообразование и слой окружающей его здоровой ткани. Сохраняется максимум здоровых тканей молочной железы. Специалисты передают извлеченный биологический материал патологу для изучения под микроскопом. Патолог проверяет наличие раковых клеток в слое здоровой ткани вокруг опухоли.
Очень важно отсутствие раковых клеток в здоровой ткани, так как это будет означать почти стопроцентное избавление от опухоли и гораздо меньшие риски возобновления патологических процессов в будущем.
Возможно, понадобится повторная лампэктомия в случае, если после первой операции в слое здоровой ткани обнаружатся раковые клетки.
Шрам на груди после обширного местного иссечения обычно небольшой по размеру. Если во время операции хирург удалил лимфоузлы, шрам будет находиться в подмышечной впадине.
Второй вид органосохраняющей операции при раке молочной железы – квадрантэктомия. На сегодняшний день это сравнительно редкая операция, схожая с лампэктомией и состоящая в удалении примерно четверти ткани молочной железы.
Органосохраняющей признается также субтотальная резекция – удаление до 90% тканей молочной железы. Как правило, субтотальная резекция подразумевает одновременное удаление обширной группы лимфатических узлов при сохранении сосково-ареолярного комплекса.
Операции по удалению целой молочной железы
Некоторым женщинам показана мастэктомия (удаление целой молочной железы). Мастэктомия – наиболее подходящий вид операции при раке молочной железы, если у пациентки:
- Обнаружена большая опухоль, особенно в маленькой молочной железе;
- Уплотнение находится в центре молочной железы;
- Обнаружены несколько опухолевых очагов;
- Диагностирована неинвазивная протоковая карцинома в других участках молочной железы.
Различают три разновидности мастэктомии:
- Мастэктомия, при которой удаляют ткани молочной железы (включая кожу и сосок), а также ткани, покрывающие грудные мышцы;
- Радикальная мастэктомия, при которой удаляют также мышцы грудной стенки (эта операция в настоящее время проводится достаточно редко);
- Подкожная мастэктомия, при которой удаляют ткани молочной железы, оставляя нетронутыми кожу, сосок и ареолу.
Шрам после мастэктомии располагается по грудной клетке и заканчивается в подмышечной впадине.
Если пациентке предстоит мастэктомия, хирург может предложить безотлагательную реконструкцию молочной железы. По желанию пациентки реконструкцию молочной железы можно провести через несколько месяцев и даже лет после обычной или радикальной мастэктомии. Эстетически предпочтительна подкожная мастэктомия: она позволяет добиться оптимальной реконструкции молочной железы.
Если есть вероятность возобновления патологических процессов в клетках на участке шрама, врач предложит курс радиотерапии после подкожной мастэктомии.
Проверка лимфоузлов
При распространении рака молочной железы патология чаще всего поражает ближайшие лимфатические узлы.
Проверка лимфоузлов перед операцией
На ранних стадиях рака молочной железы перед операцией назначают УЗИ подмышечной впадины. Если врач заподозрит, что лимфатические узлы выглядят ненормально, дополнительно проводят биопсию. Извлеченный материал отправляют на лабораторное исследование, чтобы исключить наличие в лимфоузлах раковых клеток.
Проверка во время операции (биопсия сигнального лимфоузла)
Перед операцией хирург вводит инъекцию слаборадиоактивного препарата в молочную железу рядом с опухолью. Во время операции он добавит инъекцию синего красящего вещества. Обе жидкости вскоре покинут ткани молочной железы и перейдут в ближайшие лимфатические узлы.
Хирург проследит, когда красящее вещество и радиоактивный препарат достигнут лимфоузлов. Эти лимфоузлы называются сигнальными (сторожевыми). Хирург удалит 1-3 таких лимфоузла и отправит их на лабораторное исследование. Если врач заподозрит, что сигнальный лимфоузел содержит раковые клетки, он удалит его вместе с соседними лимфатическими узлами. Обычно на этом операция завершается, а результаты исследования удаленных лимфоузлов можно получить неделю спустя.
Если лабораторное исследование покажет отсутствие раковых клеток в лимфоузлах, дальнейшее удаление лимфоузлов не понадобится.
Если в лимфоузлах обнаружены раковые клетки
При обнаружении раковых клеток в сигнальных лимфоузлах хирург обычно предлагает вторую операцию для удаления всех или большинства лимфоузлов в подмышечной впадине. Если такая операция при раке молочной железы по какой-либо причине невозможна, врачи назначают радиотерапию подмышечной впадины, а также радиотерапию надключичных лимфоузлов.
В некоторых клиниках удаление пораженных раком лимфоузлов производят одновременно с лампэктомией. В таких случаях исследование сигнальных лимфоузлов назначается незамедлительно, и хирург получает результаты лабораторного изучения непосредственно во время операции.
Консультанты нашего центра ждут Вашего обращения. Заполните форму и мы свяжемся с Вами в кратчайшие сроки.
www.rak-molochnoj-zhelezy.ru
Хирургическое лечение рака молочной железы
09 Апреля в 10:27 8875
План лечения составляют с учётом стадии опухолевого процесса, морфологической структуры опухоли, возраста больной, сопутствующих заболеваний, общего состояния пациентки.
Применяют следующие методы лечения: хирургический, комбинированный (сочетание операции с лучевой или лекарственной терапией) и комплексный (сочетание операции с лучевой, лекарственной и гормонотерапией).
Хирургический метод лечения доминирует. В зависимости от объёма удаляемых тканей различают следующие варианты операций.
1. Радикальная мастэктомия по Холстеду — удаление поражённой молочной железы вместе с большой и малой грудными мышцами и их фасциями, подключичной, подмышечной и подлопаточной жировой клетчаткой с лимфатическими узлами (рис. 1). Показанием к выполнению мастэктомии по Холстеду в недавнее время был рак молочной железы всех стадий, но в последние годы к ней прибегают только при опухолевой инфильтрации большой грудной мышцы.
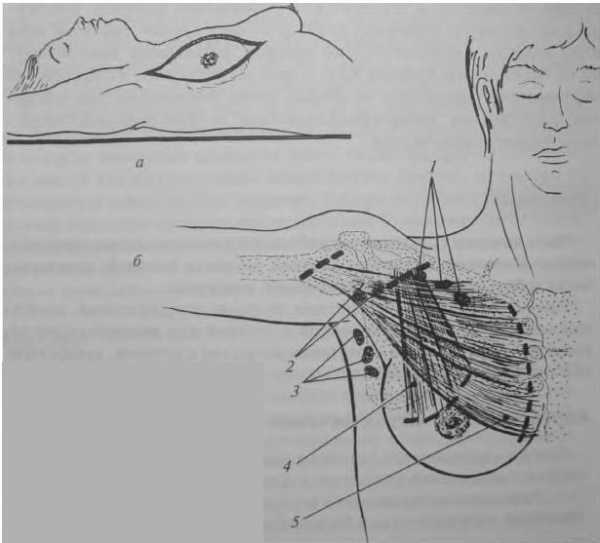
Рис. 1. Радикальная мастэктомия по Холстеду:
а - проекция кожного разреза;
б - объем удаляемых тканей - клетчатка вместе с лимфатическими узлами [подключичными (1), подмышечными (2) и подлопаточными (3)] и грудными мышцами: малой (4) и большой (5).
2. Расширенная подмышечно-грудинная радикальная мастэктомия предусматривает одноблочное удаление молочной железы с грудными мышцами или без них, подключично-подлопаточной и подмышечной жировой клетчаткой, а также с парастернальными лимфатическими узлами и внутренними грудными сосудами, для удаления которых резецируют два-три рёберных хряща по парастернальной линии. Показанием к расширенной мастэктомии является рак, расположенный во внутренних и центральном отделах молочной железы при I, IIА, IIВ стадиях. Выявление во время мастэктомии множественных подмышечных метастазов делает иссечение парастернальных лимфатических узлов нецелесообразным, так как это не влияет на прогноз заболевания. В настоящее время разработана значительно менее травматичная методика видеоторакоскопической парастернальной лимфаденэктомии.
3. Сверхрадикальная расширенная мастэктомия предусматривает удаление не только парастернального коллектора, но и лимфатических узлов и клетчатки надключичной области и переднего средостения. Данная операция не повышает выживаемость больных и оставлена всеми хирургами.
4. Модифицированная радикальная мастэктомия по Пэйти-Дайсону (рис. 2) отличается от мастэктомии Холстеда сохранением большой грудной мышцы или обеих грудных мышц. Обоснованием для оставления грудных мышц явилась редкость наблюдений прорастания их опухолью. При оставлении мышц мастэктомия протекает менее травматично и с меньшей кровопотерей, послеоперационная рана лучше заживает. Сохранение мышц приводит к лучшему косметическому результату и не отражается на функции верхней конечности. Поэтому такие операции получили название функциональнощадящих. Показаниям для них являются не только начальные, но и местнораспространённые стадии заболевания при условии отсутствия инфильтрации опухолью грудных мышц.
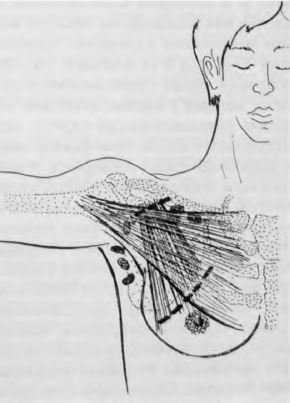
Рис. 2. Мастэктомия по Пэйти-Дайсону. Молочную железу удаляют вместе с малой грудной мышцей и регионарными лимфатическими узлами
5. Мастэктомия с подмышечной лимфаденэктомией может быть как радикальным, так и паллиативным оперативным вмешательством. Показанием к такой операции являются начальные (I—IIA) стадии заболевания при локализации опухоли в наружных квадрантах молочной железы у пожилых ослабленных больных с тяжёлыми сопутствующими заболеваниями.
6. Простая мастэктомия — удаление молочной железы с фасцией большой грудной мышцы с онкологических позиций не может быть отнесена к радикальному онкологическому вмешательству. Показаниями к такой операции являются распадающаяся опухоль, преклонный возраст больной, тяжёлые сопутствующие заболевания.
7. Секторальная резекция молочной железы как самостоятельный метод лечения при раке молочной железы не имеет обоснования к выполнению. Она возможна при одиночных очагах неинвазивного (in situ) рака.
До последнего времени онкологи, занимающиеся проблемой лечения рака молочной железы, обращали внимание только на показатели 5- и 10-летней выживаемости. Мало кто обращал внимание на то, что для большинства больных излечение от рака достигается путём выполнения калечащих операций, какими являются мастэктомии Холстеда и (в меньшей степени) Пэйти—Дайсона.
Подобные операции имеют существенный недостаток — потерю молочной железы, которая у многих, особенно молодых женщин, приводит к тяжёлой психологической травме, нередко пагубно влияя на всю её дальнейшую жизнь. Этот фактор явился одним из основных мотивов к разработке новых подходов к лечению рака молочной железы, связанных с уменьшением объёма оперативного вмешательства на молочной железе, разработке органосохраняющей операции — радикальной резекции молочной железы — в плане комбинированного или комплексного лечения.
Операция заключается в удалении сектора ткани молочной железы с опухолью, отступя от её краёв не менее чем на 3 см, в едином блоке с жировой клетчаткой подмышечной, подлопаточной и подключичной областей с лимфатическими узлами. При этих операциях, исходя из эстетической целесообразности, необходимо сохранение не менее двух третей объёма железы. Для выполнения подобных операций важно соблюдать критерии отбора больных. Основными критериями являются: I и IIА стадии заболевания, размер опухоли не более 3 см в наибольшем измерении, медленный темп и моноцентричный характер роста опухоли, а также желание больной сохранить молочную железу. Соблюдение этих критериев ограничивает широкое применение таких операций.
Стремление одномоментно с выполнением радикального онкологического вмешательства при раке молочной железы добиться восстановления формы и объёма органа является перспективным направлением модификации онкологических операций. Поэтому достижения пластической хирургии в реконструкции молочный желёз стали необычайно актуальными. Реконструкция молочной железы может быть проведена как одномоментно с радикальной операцией на железе, так и в отсроченном варианте. Одномоментная реконструкция хотя и увеличивает тяжесть и длительность оперативного вмешательства, в то же время не подвергает больную «психологическому коллапсу», связанному с утратой молочной железы.
Современные методики реконструкции молочной железы после мастэктомии сталкиваются со сложной задачей формирования заново формы и объёма железы, создания сосково-ареолярного комплекса. Поэтому разработаны радикальные оперативные вмешательства на молочной железе, альтернативные мастэктомиям, которые выполняются с одномоментной реконструкцией железы.
1. Субтотальная радикальная резекция молочной железы, при которой удаляют от 75 до 90% ткани молочной железы с опухолью вместе с жировой клетчаткой и лимфатическими узлами подмышечной, подлопаточной, подключичной областей, с сохранением обеих грудных мышц, сосково-ареолярного комплекса, субмаммарной складки и части молочной железы.
2. Подкожная радикальная мастэктомия с удалением сосково-ареолярного комплекса или без него — производят удаление всей железистой ткани молочной железы в едином блоке с жировой клетчаткой и лимфатическими узлами подмышечной, подлопаточной, подключичной областей.
Возникающий дефект молочной железы восстанавливают кожно- мышечным или мышечным лоскутами широчайшей мышцы спины, кожно-жировыми лоскутами на прямой мышце живота, эндопротезами или сочетанием их с аутотрансплантатами (рис. 3). Возможность выполнения реконструктивных операций с хорошими результатами не только способствует популяризации их среди хирургов и пациенток, но и стимулирует совершенствование методик реконструктивно-пластической хирургии.
Рис. 3. Фото больной после подкожной мастэктомии с одномоментной реконструкцией молочной железы
Савельев В.С.
Хирургические болезни
medbe.ru
Оперативное лечение рака молочной железы
Содержание
- Виды операций
- Возможные осложнения
- Рецидив рака груди
- Лечение
 Операция при раке груди является важнейшим методом лечения и в сочетании с лучевой или химиотерапией позволяет достигнуть положительных результатов. Оперативное вмешательство, направленное на удаление опухоли молочной железы, всегда проводится после серьезного обследования, учитывающего в том числе общее состояние пациентки. Предоперационный и послеоперационный периоды также имеют большое значение.
Операция при раке груди является важнейшим методом лечения и в сочетании с лучевой или химиотерапией позволяет достигнуть положительных результатов. Оперативное вмешательство, направленное на удаление опухоли молочной железы, всегда проводится после серьезного обследования, учитывающего в том числе общее состояние пациентки. Предоперационный и послеоперационный периоды также имеют большое значение.
До операции женщина должна пройти несколько видов обследований: МРТ, УЗИ, маммографию, биопсию. Также должны быть подготовлены анализы крови, мочи. В случае, если пациентка старше 40 лет, назначается ЭКГ. При гастрите показана консультация у гастроэнтеролога.
Виды операций
Перед хирургическим вмешательством хирург знакомится с полной историей заболевания, включающую также следующие данные:
- описание предыдущих болезней;
- различные аллергии;
- предыдущие вмешательства;
- хронические заболевания;
- принимаемые препараты и пищевые добавки.
Операции при раке груди имеют различия и зависимость от стадии, а также вида онкологического заболевания:
- органосохраняющие операции;
- мастэктомия (полное удаление молочной железы);
- реконструирующий метод.
Чаще всего при раке проводят радикальную мастэктомию, которую выполняют с полным удалением всей груди либо грудных мышц и клетчатки. В зависимости от вида опухоли удаление клетчатки или мышц может быть выборочным. Органосохраняющие методики применяются только в 1 или 2 стадии.
При выборе вида хирургического вмешательства врач всегда учитывает такие факторы, как противопоказания к радиотерапии, желание пациентки в последующем делать пластику, готовность женщины к удалению молочной железы.
Оперативный метод проводится поэтапно: сначала удаляется пораженная грудная железа, затем убираются лимфоузлы в области подмышки и иногда в подлопаточной зоне.
Возможные осложнения
Операция при раке груди проводится под общим наркозом. После ее проведения пациентку переводят в послеоперационную палату, где специалисты контролируют пульс, функции дыхания, артериальное давление. Как только женщина приходит в себя, ее размещают в обычной палате. После того, как действие наркоза заканчивается, обязательно назначают обезболивающие средства в виде инъекций. Если была установлена дренажная система, как правило, она удаляется на четвертые сутки. Перевязки проводят в обязательном порядке.
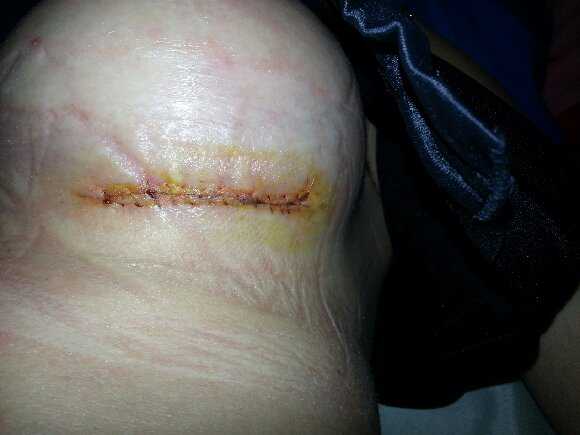 После хирургического вмешательства иногда появляются воспаления на раневом участке. О том, что начинается воспалительный процесс, могут свидетельствовать покраснение кожи, отек, болезненность, появление гноя. Возникает воспаление по причине некачественного ухода за раной.
После хирургического вмешательства иногда появляются воспаления на раневом участке. О том, что начинается воспалительный процесс, могут свидетельствовать покраснение кожи, отек, болезненность, появление гноя. Возникает воспаление по причине некачественного ухода за раной.
В некоторых случаях возможно появление гематомы, при которой происходит скопление крови в прооперированном участке. Это может произойти как по причине погрешности в момент проведения вмешательства, так и по причине сильной кровоточивости. Такой участок обычно имеет припухлость и заживает гораздо дольше. Иногда скапливается серозная жидкость. В каждом случае необходимо произвести отток жидкости путем раскрытия раны.
Рецидив рака груди
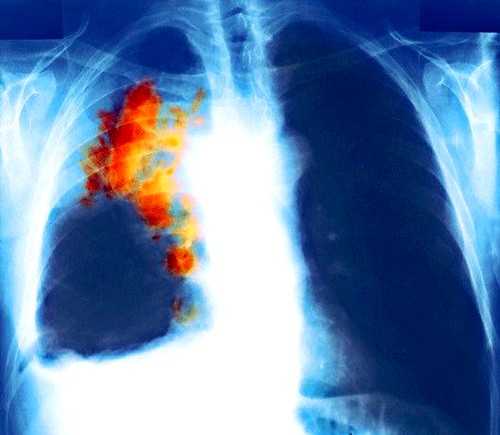 В послеоперационном периоде в некоторых случаях возникает рецидив заболевания. Как правило, обнаруживается опухоль на маммографе при плановом осмотре. Рецидив рака происходит местно, регионально или отдаленно.
В послеоперационном периоде в некоторых случаях возникает рецидив заболевания. Как правило, обнаруживается опухоль на маммографе при плановом осмотре. Рецидив рака происходит местно, регионально или отдаленно.
Местный рецидив при частичной резекции молочной железы возникает в здоровых клетках, после полной мастэктомии раковые клетки иногда развиваются в рубце. Признаками повторного развития заболевания могут стать:
- появление уплотнения в рубце или в тканях участка груди;
- изменения в кожных покровах железы;
- появление выделений из соска;
- развитие воспаления кожи и покраснение в рубце.
Региональный рецидив проявляется в виде образования раковых клеток в лимфоузлах, расположенных рядом с молочной железой.
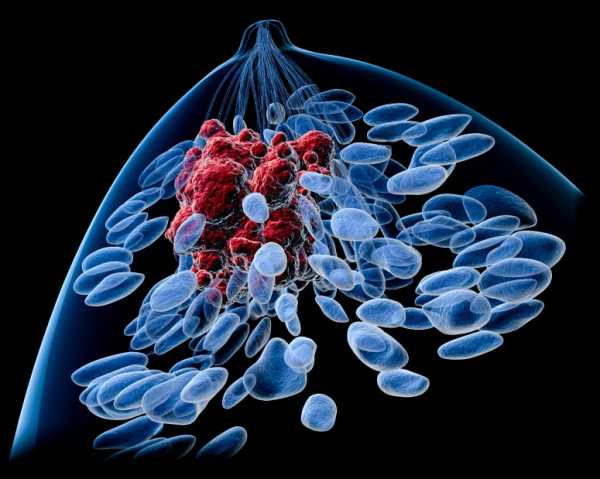 Отдаленный рецидив возникает в результате появления метастазов в других органах. Метастатический процесс чаще всего поражает кости, легкие, печень. Такой рецидив проявляется в виде появления нарастающей боли в подреберье или молочной железы, постоянного кашля, затрудненного дыхания, потери аппетита и падения веса, приступов мигреней, судорог.
Отдаленный рецидив возникает в результате появления метастазов в других органах. Метастатический процесс чаще всего поражает кости, легкие, печень. Такой рецидив проявляется в виде появления нарастающей боли в подреберье или молочной железы, постоянного кашля, затрудненного дыхания, потери аппетита и падения веса, приступов мигреней, судорог.
Рецидив рака возможен по следующим причинам:
- если в злокачественный процесс вовлечено большое количество лимфоузлов;
- если опухоль имела большой размер;
- если удаление здоровых тканей, расположенных вблизи опухоли, было неполным;
- при отсутствии проведения радиотерапии после операции;
- если пациентка младше 30 лет, риск метастатического процесса увеличивается.
Лечение
 При рецидивах после операции проводится лучевая терапия. В некоторых случаях необходимо новое оперативное вмешательство, направленное на иссечение измененных тканей. Также пациентке может быть показана химиотерапия, гормонотерапия.
При рецидивах после операции проводится лучевая терапия. В некоторых случаях необходимо новое оперативное вмешательство, направленное на иссечение измененных тканей. Также пациентке может быть показана химиотерапия, гормонотерапия.
Радиотерапия проводится с помощью использования высокоэнергетических лучей на атипичные клетки. При химиотерапии применяют цитостатики, направленные на уничтожение злокачественных клеток. Гормонотерапия используется в том случае, если выявлена зависимость появления опухоли от синтеза гормонов.
Удаление яичников (овариоэктомия) иногда показано при онкологии молочной железы. Такая операция проводится с целью прекращения разрастания новообразования и предотвращения метастазирования. Этот метод показан тем женщинам, у которых опухоль гормонозависимая.
 По статистике, при удалении яичников в два раза снижается риск возникновения онкологии. В некоторых случаях такой метод используется при обнаружении мутированных генов. Так как при удалении яичников возникает бесплодие, такое решение дается очень трудно, если женщина не имеет детей.
По статистике, при удалении яичников в два раза снижается риск возникновения онкологии. В некоторых случаях такой метод используется при обнаружении мутированных генов. Так как при удалении яичников возникает бесплодие, такое решение дается очень трудно, если женщина не имеет детей.
В некоторых случаях используется щадящий метод, при котором происходит подавление функции яичников, но выбор всегда связан с клиническим течением болезни.
Прекращение работы яичников необходимо при 4 стадии онкологии, если опухоль гормонозависимая. В 3 стадии проводится либо овариоэктомия, либо подавление функции яичников за счет применения лекарственных препаратов.
Плюсом удаления яичников является надежность методом, минусом – необратимость процесса. При удалении яичников риск возникновения онкологии груди снижается на 50%.
Внимание! В следующем видео представлены видеофрагменты микрохирургических операций. Настоятельно не рекомендуется просмотр данных видеороликов: лицам не достигшим 16-ти летнего возраста, беременным женщинам, а так же лицам с неуравновешенной психикой.
загрузка...
загрузка...
prozhelezu.ru