Молочные железы что такое
Что такое мастопатия молочных желез
Женщина репродуктивного возраста должна хотя бы раз в год посещать гинеколога и маммолога. А после наступления менопаузы проходить осмотр нужно каждые 5–6 месяцев. К сожалению, многие пациентки пренебрегают этим правилом и пропускают начало мастопатии.
Что такое мастопатия. Код МКБ-10
В МКБ-10 заболеванию присвоили код N60–N64. В эту категорию попадают инфекционные и неинфекционные патологии в мочеполовой системе.
Сам термин «мастопатия» собирательный. Врачи используют его для обозначения кист, уплотнений, доброкачественных и злокачественных образований в молочных железах. Главная особенность мастопатии в том, что она относится не к воспалительным, а к гормональным заболеваниям. Именно гормональные сбои в женском организме изменяют структуру железистой ткани и заставляют ее разрастаться.
Виды мастопатии
Заболевание делится на два типа:
- диффузная мастопатия;
- узловая мастопатия.
Диффузная разновидность – первая стадия патологии. В железистой ткани образуются зернистые уплотнения небольшого диаметра. Обнаружить узелки при осмотре и пальпации груди очень сложно даже гинекологу.
Распознать диффузную мастопатию помогают характерные симптомы: боль и набухание молочных желез перед менструацией, асимметричное расположение сосков, изменение формы груди. К признакам заболевания также относится венозный рисунок, который проступает на коже.
Диффузная мастопатия делится на подвиды: аденоз, фиброаденоматоз, кистозная форма и фиброзно-кистозная форма.
Аденоз чаще всего встречается у молодых девушек. Такой диагноз ставят при разрастании железистой ткани. При фибпроаденоматозе в груди увеличивается количество соединительной ткани. Это приводит к закупорке сосков и застою жидкости в молочных железах.
При кистозной форме в груди образуются небольшие капсулы, заполненные жидкостью. Кисты могут быть маленькими или большими. В некоторых капсулах откладываются соли кальция, которые приводят к образованию плотных узелков и опухолей.
Фиброзно-кистозная мастопатия – одна из самых распространенных разновидностей. При этом типе в груди разрастается соединительная ткань, а внутри нее образуются кисты.
Диффузная разновидность без правильного лечения перерастает в узловую. Это вторая стадия заболевания, для которой характерны узелки и уплотнения. Новообразования хорошо прощупываются при пальпации груди. Размеры узелков бывают разными: от маленьких горошин до крупных опухолей размером с грецкий орех.
Грудь при узелковой мастопатии увеличивается и опухает, появляются дискомфортные ощущения. В подмышечных впадинах воспаляются лимфоузлы, которые ограничивают подвижность туловища. Особенно, верхних конечностей.
Боль при мастопатии
Дискомфортные ощущения – один из первых симптомов мастопатии. На ранних стадиях боль появляется только перед менструацией. Она либо растекается по всей груди, либо локализуется в каком-то небольшом участке.
Боль при мастопатии может быть разной: острой или тупой, тянущей или простреливающей. Все зависит от того, какая часть груди пострадала из-за разрастания железистой или соединительной ткани. Уплотнения могут задевать кровеносную систему или давить на нервные окончания.
Чем больше зернистые новообразования и узелки, тем сильнее боль. Со временем дискомфортные ощущения только увеличиваются. Боль не исчезает после менструации. Наоборот, она остается и усиливается при каждом движении. Болезненные ощущения появляются также в плечах и предплечьях, в области лопаток и подмышечных впадинах.
На поздних стадиях женщину беспокоит не только дискомфорт, но и выделения из сосков. Они могут быть прозрачными, зеленоватыми или коричневатыми. Самые опасные – кровянистые выделения. Они предупреждают, что мастопатию нужно срочно лечить, иначе она превратится в бомбу замедленного действия.
В каком возрасте возникает заболевание?
Самым опасным считается возраст 30–50 лет. В этот период в женском организме снижается концентрация эстрогена и прогестерона, а концентрация ФГС (фолликулостимулирующего гормона) возрастает. Гормональная перестройка делает мочеполовую систему более чувствительной и восприимчивой к гинекологическим заболеваниям.
Фиброзно-кистозная мастопатия в 50–70 случаях из 100 начинается именно в 35–40 лет. Спровоцировать диффузную разновидность заболевания в более раннем возрасте могут гормональные сбои. Они, в свою очередь, возникают из-за частых стрессов, диет, малоподвижного образа жизни и ожирения.
У гормональных сбоев могут быть и другие, более серьезные причины:
- заболевания щитовидной железы;
- бесплодие;
- проблемы с печенью;
- беременность;
- выкидыши и аборты;
- травмы груди;
- неконтролируемый прием оральных контрацептивов;
- эндометриоз.
У юных девушек мастопатия развивается из-за наследственности и ранней менструации. Если месячные начались в 10–11 лет, семейный врач должен внимательно следить за здоровьем пациентки и состоянием ее мочеполовой системы.
Чем опасна мастопатия?
Если гинеколог или маммолог поставил диагноз «диффузная мастопатия», значит, у женщины точно не рак. Но это не повод, чтобы отказываться от лечения. Запущенная мастопатия часто перерождается в доброкачественные и злокачественные образования. Особенно, узловая форма.
Также заболевание иногда вызывает воспалительные процессы в молочных железах. Повышается температура и болезненность груди, появляются гнойные выделения из сосков.
К тому же, диффузная мастопатия – признак гормональных сбоев в организме. И если врач не определит, какой именно орган функционирует неправильно, у женщины появятся дополнительные проблемы со здоровьем.
Бывает ли мастопатия у мужчин?
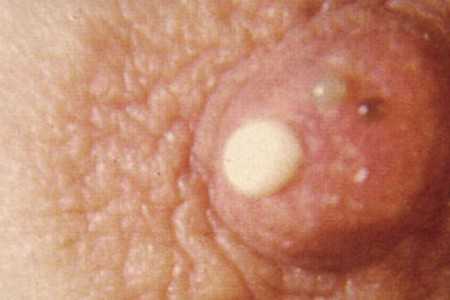
Мастопатию у мужчин называют гинекомастией. Это гипертрофия и разрастание жировой ткани, расположенной в молочных железах. Грудь у мужчины увеличивается в размерах и приобретает женские очертания. Соски становятся чувствительными, опухают и выделяют прозрачную либо зеленовато-коричневую жидкость. Ареолы темнеют, а в молочных железах появляются болезненные ощущения.
Гинекомастия характерна для подростков и пожилых пациентов. У взрослых мужчин заболевание появляется в двух случаях: из-за ожирения или из-за серьезных гормональных сбоев в организме. Если вес находится в пределах нормы, пациента направляют на комплексное обследование внутренних органов и биохимический анализ крови.
Гинекомастия не только косметологическая проблема. Она опасна для здоровья. В жировой ткани могут образовываться узлы и кисты, которые при отсутствии лечения перерождаются в злокачественные опухоли.
Диагностика мастопатии в домашних условиях
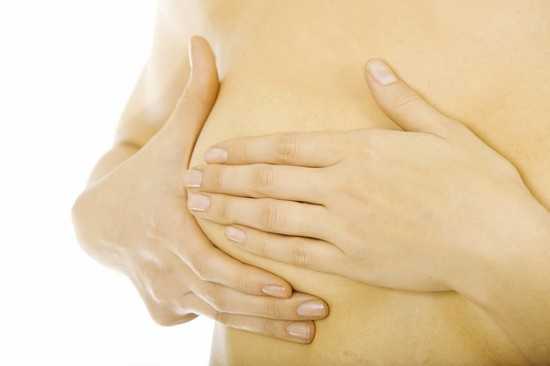
Если грудь у женщины часто болит, увеличивается в размерах, отекает и становится плотной, за ней нужно следить. Самый простой способ домашней диагностики – визуальный осмотр и пальпация молочных желез. Ее проводят на 7–10 сутки менструального цикла, когда гормональный фон нормализуется, а отеки исчезают.
Лучше всего устроить осмотр после душа. Женщина обнажает торс и становится перед большим зеркалом. Она смотрит, насколько симметричны соски, и не изменилась ли форма груди. Затем женщина поднимает одну руку и заводит ее за голову. Второй свободной рукой она медленно надавливает на приподнятую грудь, двигаясь от соска по кругу.
Женщину должны насторожить болезненные ощущения в небольших участках и странные уплотнения. Не важно, какого они размера. После пальпации нужно слегка сжать сосок. Если женщина не беременна и не кормит грудью больше года, никаких выделений быть не должно.
Диагностика мастопатии в лабораторных условиях
Пациенткам, жалующимся на боль и уплотнения в груди, предлагают пройти УЗИ молочных желез. Это безопасная и простая процедура, которая позволяет увидеть даже маленькие узелки. Исследование расскажет о стадии, виде мастопатии и поможет гинекологу подобрать лечение.
Также врач может назначить женщине анализ крови. Он расскажет об уровне эстрогена и прогестерона, а еще поможет понять, нет ли проблем со щитовидной железой. Иногда гинеколог рекомендует обследовать печень и сделать биопсию кист, расположенных в молочных железах.
Лечение мастопатии
Диффузную мастопатию лечат консервативными методами. Маммолог изучает анамнез пациентки, результаты анализов и УЗИ, а затем подбирает препараты, которые нормализуют гормональный фон и рассасывают кисты.
Женщине могут назначить:
- Антиэстрогены. Средства снижают уровень эстрогенов, убирают болезненные ощущения в груди и уменьшают риск онкологии.
- Оральные контрацептивы. Препараты выписывают молодым девушкам, после 35 ОК назначают очень редко. Таблетки нормализуют менструацию и останавливают развитие мастопатии.
- Гестагены. Средства снижают концентрацию эстрогена и убирают даже крупные кисты. Врачи считают, что гестагены – одни из лучших препаратов для борьбы с мастопатией. Они срабатывают в 80% из 100.
- Аналоги ФГС. Препараты назначают женщинам с фиброзно-кистозной формой заболевания. Это самые сильные средства, поэтому их выписывают, если другие медикаменты не сработали.
Гормональные препараты часто дополняют витаминами, мочегонными и седативными таблетками, а также биологически активными добавками.
Если консервативный метод не справляется с мастопатией, женщине рекомендуют хирургическое лечение. Операцию проводят под общим наркозом. Пациентке удаляют разросшуюся соединительную ткань или часть груди, в которой образовались кисты.
После хирургического вмешательства женщине назначают гормональную терапию для профилактики рецидива.
Мастопатия и беременность
Гинекологи не запрещают девушкам с диффузной мастопатией беременеть и рожать детей. Наоборот, некоторые врачи считают, что материнство может остановить болезнь. Организм беременной и кормящей женщины выделяет много пролактина. Аналоги этого гормона используют для изготовления некоторых препаратов от мастопатии.
Девушкам с диффузной формой заболевания не всегда удается зачать ребенка с первого раза, ведь разрастание соединительной ткани начинается из-за гормональных сбоев в организме. А это, в свою очередь, иногда приводит к бесплодию. Повысить шансы на беременность может комплексное обследование репродуктивной системы и своевременная консультация гинеколога.
Врачи рекомендуют отложить рождение ребенка только в одном случае – при запущенной форме фиброзно-кистозной мастопатии. Беременным противопоказаны гормональные средства, которые используют для лечения заболевания. А отмена препаратов может спровоцировать обострение мастопатии или даже ее перерождение в злокачественную опухоль.
Если уплотнения в молочных железах появились во время беременности, гинекологи советуют не прерывать ее. В 70–80% узелки рассасываются во время кормления грудью. Только женщина должна поддерживать лактацию минимум до 6–10 месяцев ребенка.
Советы маммолога
Маммологи рекомендуют пациенткам не пренебрегать лечением и ежегодными осмотрами, выполнять все рекомендации врача, а также следить за привычками и образом жизни.
Женщинам с мастопатией стоит отказаться от вредных привычек: курения, злоупотребления алкоголем и диетами. Голодать нельзя. Лучше перейти на сбалансированный и низкокалорийный рацион, отказаться от жирного, мучного и жареного, полюбить овощи и фрукты.
Нельзя при мастопатии делать массаж спины и воротниковой зоны, чтобы не нагружать грудные мышцы и не усиливать разрастание соединительной ткани. Запрещено также загорать на солнце. Особенно, топлес. Ультрафиолет повышает риск рака молочных желез и может спровоцировать перерождение доброкачественного образования в злокачественное.
Маммологи также советуют носить только удобные бюстгальтеры, которые не сдавливают грудь, не натирают и не травмируют кожу. Тесное нижнее белье может стать одной из причин обострения мастопатии.
Женщинам с диффузной и узловой формой заболевания стоит употреблять много продуктов, содержащих витамин С. Аскорбиновая кислота улучшает кровообращение в молочных железах и убирает дискомфортные ощущения. Полезную пищу нужно дополнить йогой или медитацией. Восточные практики помогают избавиться от стресса и защищают от гормональных сбоев в организме.
Мастопатия не настолько страшная и опасная, как кажется многим пациенткам. Если женщина будет заботиться о своем теле, регулярно посещать врача и принимать назначенные препараты, она сможет избавиться от уплотнений и кист в молочных железах даже без операции.
www.mammologia.ru
Фиброаденоматоз молочных желез
Среди патологий женской груди наиболее часто встречаются различные доброкачественные образования. Такие отклонения в строении груди объединяются под термином фиброаденоматоз – дистрофические изменения в молочной железе. Несмотря на то, что данные образования являются доброкачественными, не стоит исключать развитие в раковую форму. Именно потому при появлении даже незначительных уплотнений в груди необходимо пройти обследование у маммолога, а также сопутствующие исследования и лечение
Что это такое
Фиброаденоматозом молочной железы называют комплексные процессы, которые характеризуются пролиферацией. Такое разрастание клеток образует неправильное соотношение соединительной и эпителиальной ткани. При этом образуются изменения фиброзного, пролиферативного, кистозного характера.
Виды фиброаденоматоза:
- фиброзный: соединительная ткань разрастается в фиброзную, нарушается структура волокон ткани;
- дольковый: увеличение количества долек в молочной железе за счет разрастания соединительной ткани;
- пролиферативный: эпителий разрастается в области молочных ходов и кист, которые успели образоваться;
- протоковый: расширение и разветвление имеющейся сети протоков;
- кистозный: возникновение кистозных полостей различного размера в большом колиестве.
Код по МКБ-10
По международной классификации болезней Десятого пересмотра фиброаденоматоз относится к доброкачественным новообразованиям молочной железы D24.
Причины
Основной причиной возникновения фиброаденоматоза является гормональный сбой. Он может возникать в следующих ситуациях:
- изменение в состоянии щитовидной железы: избыток или недостаток гормонов значительно влияет на гормональный баланс;
- стрессовые ситуации: длительные и постоянные стрессы, психоэмоциональный срывы влияют на работу эндокринных желез, что и вызывает гормональный дисбаланс;
- проблемы сексуального характера: нерегулярные половые отношения, отсутствие постоянного партнера, неудовлетворение сексуальной жизнью;
- гинекологические заболевания, в основном воспаления яичников: на фоне болезней происходит изменение выработки прогестерона и эстрадиола, дисфункция яичников, нарушение менструального цикла;
- поздняя первая беременность: после 35 лет;
- проведение аборта;
- отказ от естественного кормления малыша: провоцирует застойные процессы в молочной железе;
- заболевания печени: несвоевременное или неполное выведение продуктов распада гормонов.
В зону риска входят женщины после 40 лет. Особенно следует контролировать здоровье при наступлении менопаузы или постменопаузы. Поэтому, при достижении этого возраста требуется более частое посещение маммолога для профилактических обследований.
Симптомы
К общим признакам фиброаденоматоза относят:
- Набухание и уплотнение груди.
- Боли в груди колющего характера: нарастают перед началом менструации.
- Чувство давления в области груди.
- Боль из груди отдает в плечо, под лопатку.
- Выделения из сосков: самопроизвольные или при надавливании.
- Увеличение лимфоузлов в подмышечной области.
- Нарушение психоэмоционального состояния: раздражительность, агрессивность.
- Потеря сна.
Усиление признаков возникает при физическом или психическом перенапряжении. При этом каждый признак может выявляться как самостоятельно, так и в комплексе с другими. При наблюдении хотя бы одного из них нужно обратиться к врачу маммологу.
Формы фиброаденоматоза
Диффузный фиброаденоматоз молочных желез
Форма фиброаденоматоза при которой наблюдается наличие многочисленных плотных новообразований. Обычно, их характер мелкий, узелковый. Распространяются по всей ткани обеих молочных желез. Реже сосредоточены в одной груди. В некоторых случаях локализуются в верхне-наружных квадрантах.
Для этой формы характерные такие признаки, как:
- масталгия: болезненность, повышение чувствительности в области груди;
- дискомфорт при соприкасании с бельем;
- нагрубание молочных желез перед и в первые дни менструации;
- новообразования хорошо пальпируются: преимущественно во время менструации;
- узелки увеличивают при менструации и уменьшаются после окончания.
При отсутствии лечения диффузный фиброаденоматоз перетекает в характер мелкоузлового. Данные мелкие кисты находятся в толще мягкой дряблой ткани. Их количество высоко, размер не более 5 мм, между собой разделены. Перед менструацией имеют тенденцию к увеличению количества.
Появляются выделения из сосков. При начале заболевания они светлые, цвета молока, полупрозрачные. При длительном течении диффузного фиброаденоматоза приобретают коричневатый или темно-зеленый цвет.
Диффузный кистозный фиброаденоматоз
Наиболее часто встречающаяся форма фиброаденоматоза. Имеет другие названия: болезнь Реклю, крупноузловая форма и др.
Характерные особенности:
- значительный размер новообразований (кист);
- кисты расположены очень близко друг к другу;
- локализация преимущественно в одной молочной железе;
- обильные или струйные выделения из сосков от коричневого до зеленого оттенка.
Эта форма является развитием диффузного фиброаденоматоза или долькового фиброаденоматоза. Кисты возникают на основе молочных протоков, стенки которых покрыты эпителием, и мелких альвеол – междольчатых щелей.
Расположение маленьких кист изначально групповое. После распространения заболевания кисты сливаются, формируя многокамерные новообразования. При разрастании на стенках с эпителиальными клетками возникают сосочковые или единые образования, что может дифференцироваться с раком.
Локализованный фиброаденоматоз молочной железы: участки расположены группой
Эта форма фиброаденоматоза имеет наиболее слабое определение врачами. Чаще всего под этим термином понимают наличие в молочной железе плотных участков ткани. Их диаметр колеблется от 1 до 6 см. Поверхность уплотнений неровная, бугристая, неоднородная. Возможен вид зернистых мелких новообразований, правда крайне редко.
Новообразования не имеют четкого распределения. Происходит локализации в определенной ограниченной зоне, как сегмент или квадрант. Имеют четкие границы, редко неопределенные.
Очаговый фиброаденоматоз молочной железы
Процесс присутствия доброкачественных новообразований. При этом пациентка чувствует постоянные болевые ощущения в области груди. Уплотнения, которые возникают в молочной железе в виде очагов не имеют ярко выраженных границ. Уплотнения являются результатом замещения железистой ткани на фиброзную.
Диагностика
При наличии признаков фиброаденоматоза врач производит процедуры по диагностике и выявлению заболевания.
Прежде всего врач самостоятельно проводит осмотр груди пациентки. Это и визуальный осмотр в разных положениях тела и пальпация молочной железы. После проводится аппаратное исследование груди.
Обычно, в местных поликлиниках проводят:
- УЗИ молочных желез: в первую фазу менструального цикла, эффективно совместно с маммографией;
- маммографию: чаще всего с помощью рентгеновских лучей.
При выявлении уплотнений и новообразований необходимо разобраться в их характере. Они могут быть как доброкачественными, так и злокачественными. Для этого применяют такие методы, как:
- биопсия: взятие материала (пункция) с помощью иглы из молочной железы для проведения цитологии, гистологии;
- дуктография: обследование протоков грудных желез;
- цветовая допплерсонография: диагностика по характеру кровотока.
Помимо стандартных способов обследования существуют и дополнительные, которые позволяют более широко оценить картину заболевания:
- МРТ;
- термография;
- обследование лимфатических узлов;
- лабораторные анализы: крови и содержания гормонов.
Лечение
Фиброаденоматоз предполагает несколько вариантов лечения:
- Медикаментозное лечение: нормализация гормонального фона, избавление от симптомов и восстановление тканей.
- Оперативное вмешательство.
Медикаментозное лечение
Стабилизация работы гормонов проводится на основании данных диагностических процедур. При этом учитывается возраст пациента, стадия заболевания, особенности гормонального развития, метаболизм и др.
Назначаются такие медицинские препараты, как:
- антиэстрогены;
- витамины А, Е, В6, С, Р, РР: для улучшения обменных процессов;
- препараты для облегчения работы печени;
- средства для нормализации работы щитовидной железы;
- антипролактиновые медикаменты:
- аналоги нейрогормонов;
- гормональные препараты для нормализации менструального цикла;
- гомеопатические средства.
При медикаментозном лечении пациент должен придерживаться диеты. Исключено потребление кофе и чая, шоколада. Все питание должно основываться на помощи желудочно-кишечному тракту, ускорению обменного процесса. Именно поэтому требуется разнообразный рацион с наличием свежих овощей и фруктов. Под строгим запретом употребление алкогольной продукции, курение.
Оперативное вмешательство
При неэффективности медикаментозного лечения, а также невозможности такового назначают проведение операции.
Пациента готовят к оперативному вмешательству, собирают анализы, делают УЗИ и маммографию. В случаях, когда сложно установить доброкачественность образования проводят пункцию и биопсию материала из новообразования. После этого назначается день операции.
В зависимости от сложности операции, размеров новообразований, риска выявления раковых клеток операцию проводят как методом вылущивании при небольшом разрезе, так и резекцией. В первом случае применяется местная анестезия, по желанию пациента проводят седацию или общую анестезию. Во втором случае операция проходит под общим наркозом.
Во время оперативного вмешательства хирург берет часть ткани новообразования для проведения цитологических и гистологических исследований.
На область груди накладывают косметический шов, обычно по ареолу соска. После заживления он практически незаметен. Сам процесс реабилитации заключается в обеспечении покоя области груди. При сильных болях назначаются обезболивающие препараты.
После наложения швов покрывают защитной повязкой, которая меняется согласно плану лечения. Пациентка должна приходить на перевязки, а также откачивание лимфы, если такое явление произошло. Все это время врач следит за состоянием заживления швов. При легкой операции их снимают уже через 10 дней. После снятие швов рекомендуется избегать физических нагрузок в течение 1 месяца.
Прогноз и профилактика
Фиброаденоматоз относится к патологиям, которые поддаются лечению при своевременном обращении к врачу. Квалифицированная терапия приводит к полному выздоровлению пациентки. Чем раньше произошло обращение к маммологу, тем проще и быстрее вылечить фиброаденоматоз.
Для того, чтобы фиброаденоматоз не возникал как первично, так и повторно следует соблюдать профилактические меры:
- профилактический осмотр у маммолога: минимум раз в год;
- самообследование груди: раз в месяц;
- полноценная половая жизнь: регулярный секс с постоянным партнером;
- правильное нижнее белье: бюстгальтер не должен быть мал, давить, натирать;
- здоровое питание: исключение острого, жирного, чрезмерно соленого, сладкого;
- грудное вскармливание (при рождении ребенка): для предотвращения застоев молока.
Фиброаденоматоз является частым процессом в молочной железе у женщин. Именно нарушения в гормональном фоне приводят к появлению различных новообразований типа кист. Для лечения фиброаденоматоза необходим комплексный план мероприятий, медикаментозного и восстановительного характера. Значительная степень заболевания требует обязательного хирургического вмешательства. Не стоит забывать о мерах профилактики, которые существенно понижают процент возникновения фиброаденоматоза.
www.mammologia.ru
Что такое мастопатия молочных желез: симптомы и причины
Здравствуйте! Что такое мастопатия молочных желез многие женщины знают не понаслышке. Уплотнения, кисты, образующиеся в груди, доставляют не только дискомфорт и болевые ощущения, но и таят в себе серьезную угрозу.
Что такое мастопатия?
Молочные железы самым непосредственным образом связаны с процессами, протекающими в органах половой системы – матке, яичниках, а так же в железах внутренней секреции. Любые гормональные отклонения влекут за собой нарушение функций и развитие патологических процессов.
Одним из таких процессов и является мастопатия – чрезмерное разрастание железистой ткани в груди с формированием узлов, кист, уплотнений.
Новообразования считаются доброкачественными, в некоторых случаях прощупываются при пальпации, в остальных диагностируются на УЗИ.
Формы мастопатии
- Диффузная форма характерная начальной стадии заболевания. В тканях груди образуются плотные тяжи, мелкие узелки. Накануне месячных грудные железы нагрубают, болят, в верхней части могут прощупываться шарообразные уплотнения неопределенной формы. С началом менструального кровотечения все симптомы исчезают, грудь снова становится мягкой. В силу недостаточности профилактических работ со стороны женских консультаций, учреждений образования, семьи девушки и женщины зачастую считают болезненность и отечность груди перед месячными нормальным явлением и к врачу по этому поводу не обращаются. В свою очередь, диффузная форма может быть нескольких типов: а) аденозная (преобладает разрастание железистой ткани) б) фиброзная(патологическое разрастание соединительной ткани с приоритетом фиброзного компонента)
в) кистозная (образование кист в разросшейся соединительной ткани груди)
- Узловая мастопатия характеризуется наличием новообразований, размер которых колеблется от 0,5 до 3-4 см в диаметре. Они хорошо прощупываются даже при самообследовании. Грудь постоянно увеличена, болезненна при пальпации. В дополнение происходит заметное увеличение подмышечных лимфоузлов.
- Очаговая форма определяется наличием крупных, выраженных, четко очерченных узлов, эластичных, подвижных, зачастую – безболезненных или болезненных в период ПМС. В положении лежа узлы не прощупываются, и это является главным признаком, отличающим очаговую мастопатию от злокачественных новообразований.
- Фиброкистозная форма – смешанный тип, при котором одновременно образуются уплотнения, тяжи, узлы, уплотнения и кистозные полости, заполненные жидкостью. Новообразования соединяются между собой, что приводит к сильным болям в груди, которые отдают в лопатку, спину, руку. Из сосков при надавливании выделяется жидкость, напоминающая молоко, имеющая более темную окраску, может присутствовать кровь.
Признаки мастопатии встречаются не только у женщин, но и у мужчин. В груди разрастается соединительная ткань, более плотная, чем жировая. Грудь становится болезненной, прикосновения вызывают дискомфорт.
Причины возникновения мастопатии
Главенствующую роль в пусковом механизме развития мастопатии играют гормональные нарушения в организме.
В случае с мужчинами, мастопатия становится результатом преобладания в организме женских половых гормонов.
У женщин:
- Заболевания яичников, дисфункция;
- Полипы, кисты матки, эндометриоз;
- Воспалительные процессы в малом тазу;
- Инфекции, передающиеся половым путем;
- Прерывания беременности;
- Стрессовые ситуации;
- Нарушение работы печени, почек;
- Заболевания гипофиза.
Гормональные нарушения часто становятся ответом на сексуальную жизнь современной женщины:
- отсутствие половой жизни по каким-либо причинам;
- позднее рождение ребенка, бездетность;
- отказ от грудного вскармливания;
- прием гормональных, в том числе, противозачаточных, препаратов.
Диагностика мастопатии
Прежде, чем решить, как лечить мастопатию, специалист (маммолог) должен провести обследование и поставить точный диагноз.
Обследование включает:
- Первичный осмотр.
- Пальпацию груди.
- Маммографическое исследование.
- УЗИ.
Осмотр производится в положении стоя и лежа. Врач обращает внимание на состояние груди, размер (асиметричность), внешний вид сосков, цвет ареол и наличие выделений, обследует подмышечные впадины, близ лежащие лимфатические узлы.
Наличие остаточных явлений, состояние тканей позволяет сделать заключение и назначить лечение.
Важную роль играет самостоятельная диагностика, с которой должна быть знакома каждая женщина.
Проводить ее следует не реже одного раза в месяц, приблизительно на 7-10 день менструального цикла.
Цвет сосков и ареол, их расположение и положение относительно друг друга можно оценить с помощью зеркала.
Слегка надавив на соски, следует убедиться, что из них не выделяется жидкость.
Для обследования молочной железы поочередно поднимают руки, заводя ладонь за спину и ощупывают грудь круговыми движениями. Через неделю после начала цикла грудные железы не напряжены, организм избавился от избыточной жидкости и момент для пальпации наиболее оптимальный.
Обнаруженные уплотнение, наличие неприятных ощущений, боли – повод для посещения маммолога.
Только он может назначить лечение, самостоятельные меры могут привести к ухудшению состояния, перерождению мастопатии в раковую опухоль.
Зная, как проявляется мастопатия и чем она опасна, женщины должны внимательно следить за своим здоровьем. Посещение маммолога в профилактических целях не отменяет самодиагностику и профилактику заболевания. В целях профилактики женщинам рекомендуется жить регулярной половой жизнью, рожать детей, кормить их грудью и не увлекаться гормональными препаратами без необходимых причин.
Малейшие, даже самые несерьезные подозрения – причина для консультации у специалиста.
anisima.ru
Мастопатия молочной железы: симптомы, признаки и лечение
Существует одна болезнь, с которой может познакомиться каждая третья женщина. Примечательно, что и мужчины не застрахованы от нее, однако все-таки редко когда они страдают от этой патологии.
Долгоиграющая, дискомфортная, способная переродиться в рак – это бич многих дам возрастом после 40 лет. Итак, мастопатия или доброкачественная дисплазия молочной железы (код по МКБ-10: N60). Что это такое, как она проявляется и можно ли избавиться от нее навсегда?
Когда-то к названию этого заболевания прибавляли слово «дисгормональная», то есть связанная с нарушением баланса гормонов. Считается, что нехватка прогестерона и избыток эстрогенов приводит к возникновению мастопатии любой формы. Чрезмерная активность первых напрямую провоцирует рост клеток в молочной железе, а недостаточная секреция прогестерона не позволяет этому гормону блокировать стимуляцию эстрогенами тканей органа. Впрочем, все это — не причина, а одно из звеньев цепи развития болезни. Истинные же причины ее неизвестны.
Накоплено, однако, много информации о факторах риска, присутствие которых у женщины провоцирует развитие заболевания:
- имевшиеся у кровных родственников по женской линии новообразования молочной железы;
- нарушение нервно-гуморальной регуляции месячного цикла;
- зрелый возраст (более 35 лет);
- перенесенные аборты (наиболее опасно прерывание первой беременности);
- ожирение (действует не само по себе, но в сочетании с сахарным диабетом и гипертонией повышает вероятность мастопатии втрое);
- психоэмоциональный стресс, продолжающийся долгое время (происходит сбой в работе всех эндокринных желез);
- промедление с первой беременностью (позже 30 лет);
- отказ од грудного вскармливания, либо слишком короткая (до месяца) или очень длинная (больше года) лактация;
- появление месячный ранее 12-летнего возраста;
- позднее вступление в период менопаузы;
- бесплодие вследствие отсутствия овуляции (ановуляторное);
- нарушение месячного цикла, если причина его — дефицит прогестерона;
- болезни репродуктивных органов (миома, эндометриоз, гиперплазия эндометрия);
- воспаление молочных желез (мастит).
В последнее время стало модным винить психосоматику в развитии мастопатии. Некоторые считают, что отсутствие регулярного секса ведет к изменениям в психоэмоциональном фоне женщины и из-за этого развивается болезнь. Доказательств этому не существует, скорее всего это — лишь попытка уйти от научного метода в пользу модной нынче тенденции объяснять все наличием психологических проблем.
Виды мастопатии молочных желез
Мастопатия — это, пожалуй, самое дискутируемое заболевание во всей гинекологии. Более 30 лет специалисты пытаются прийти к единому мнению о том, как четко разграничить ее формы, ведь эта патология весьма многообразна, клеточный состав новообразования может отличаться у каждой женщины, так же как существуют отличия в чувствительности клеток к гормонам.
Однако есть все-таки классификация, которой пока придерживается большинство маммологов – классификация Н. И. Рожковой, предложенная ею в 1997 году. Согласное ей существуют такие виды болезни, как
- Диффузная фибрознокистозная, делящаяся на:
- аденоз (в опухоли преобладают железистые клетки);
- преобладают клетки соединительной ткани;
- в опухоли в основном имеются кисты;
- смешанная форма, при которой есть элементы первых трех видов в примерно равных пропорциях;
- склерозирующий аденоз (при этой форме наряду с разрастанием железистых клеток увеличивается и количество соединительной ткани);
- узловая, или очаговая (локальная), когда в молочной железе определяется один или несколько локализованных (отдельных) узлов.
Признаки мастопатии
Практически все женщины на определенном этапе болезни жалуются на то, что у них болит грудь. Боль чаще всего появляется перед менструацией, являясь частью предменструального синдрома (всем известный ПМС). В далеко зашедших стадиях этот симптом существует всегда, но усиливается перед месячными.
Боль может пройти сама после окончания менструального кровотечения. Характер болей может быть весьма многообразным — колющие, давящие, тянущие, ноющие и т. д., сила их различается от легкой до довольно интенсивной, иногда нестерпимой. Боль может распространяться на области плеча, подмышки, лопатки. Иногда она напоминает межреберную невралгию, однако в отличие от последней боль при мастопатии не усиливается при глубоком вдохе и не ослабевает при задержке дыхания. Наряду с болевыми ощущениями возможно появление жидких выделений из соска (гнойные выделения не характерны, они бывают при мастите)
Длительность течения болезни может привести и к неврологическим и пограничным с психическими расстройствам. Так появляется бессонница, может возникнуть депрессия. У ряда больных отмечается появление канцерофобии: боязнь того, что у них не доброкачественное заболевание, а рак.
Изменения в общем состоянии для мастопатии нехарактерны. Температура тела всегда нормальна, явления интоксикации отсутствуют, общее состояние не страдает, работоспособность не нарушена (если не считать вполне объяснимой зацикленности на болях), хотя способность выполнять обычную работу может падать при появлении депрессивных состояний.
Для уточнения диагноза врачу может понадобиться информация, известная только вам. Например он может поинтересоваться о наличии гинекологических заболеваний, узнать, когда были первые месячные, нормально ли или патологически протекала беременность, не было ли самопроизвольных ли медицинских абортов. Интенсивность и качество половой жизни также может заинтересовать доктора. Все это нужно рассказывать честно, так как от этого зависит и правильность постановки диагноза и адекватность назначенного лечения.
У женщин в период климакса важное значение для постановки диагноза имеют такие сопутствующие заболевания как ожирение (и связанный с ним дисметаболический синдром), артериальная гипертензия, сахарный диабет, а также особенности образа жизни (низкая двигательная активность, содержащий чересчур много жиров рацион).
Важным диагностическим методом выявления мастопатии является физикальное обследование, то есть осмотр молочных желез и их пальпация. Обследовать нужно в первой фазе менструального цикла, так как во второй железы нагрубают и обнаружить при выщупывании новообразования небольших размеров уже не удастся. Кроме того во второй фазе пальпация может быть очень болезненной даже у здоровой женщины.
Для осмотра женщина стоит напротив источника света, раздевшись до пояса. Осматриваются обе железы, причем сначала с руками, опущенными книзу, а затем — поднятыми кверху. Обычно при диффузных формах грудные железы выглядят так же, как здоровые. При узловых, если узел очень большой, он может незначительно выступать над поверхностью кожи. После этого молочные железы ощупывают стоя и в положении лежа. Обязательно ощупывают регионарные лимфоузлы – подмышечные, под- и надключичные.
После пальпации проводится рентгеновская маммография – очень надежное исследование, в 95-97% случаев дающая точную информацию о месте расположения опухоли, ее распространенности, характере роста. Этот метод считается «золотым стандартом», скрининга, имеющим, правда и несколько недостатков:
- некоторое облучение, что не позволяет делать его слишком часто;
- снижение его информативности при слишком плотной молочной железе (встречается это нечасто).
У меня фиброзно-кистозная мастопатия. Мой врач направил меня на маммографию, но я ее делала полгода назад. А как часто можно ее делать? Вероника, 42 года
Доброго времени суток, Вероника. Процедура маммографии должна проводиться раз в год всеми женщинами после 40 лет. Иногда может возникнуть необходимость в более частом обследовании, и тогда необходимость его должен определить врач. Расскажите ему о пройденном вами полгода назад исследовании: возможно он просто об этом не знает.
Из-за недостатков порой приходится проходить дополнительные исследования:
- УЗИ — абсолютно безопасное, с высокой разрешающей способностью, позволяющее оценить даже грудь с силиконовыми имплантами (при маммографии они затрудняют диагностику); недостатки: невозможность оценки груди в целом, низкая информативность при иволютивной форме мастопатии, невозможность выявить некоторые формы рака молочной железы.
- Магниторезонансная томография. Преимущество – высочайшая разрешающая способность. Недостаток – стоимость.
- Пункционная биопсия. Из узла или подозрительного участка иглой извлекается часть ткани, который затем изучают под микроскопом. Так можно выяснить характер процесса и отличить мастопатию от рака.
Иногда при мастопатии врач может прибегнуть к исследованию на онкомаркеры. Это важно для того, чтобы отличить ее от рака молочной железы. Направление на это исследование совсем не значит, что у вас непременно злокачественное образование. Просто врач должен убедиться, что у вас именно та патология, которую он заподозрил. Но даже если будет обнаружена раковая опухоль, помните, что на ранних стадиях она излечима. Именно для этого при мастопатии направляют на исследование онкомаркера СА 15-3
Так как каждый метод диагностики обладает своими плюсами и минусами, приходится зачастую прибегать к нескольким из них для получения точного диагноза и определения тактики дальнейшего лечения.
На какой день цикла лучше делать УЗИ молочных желез при мастопатии? Сабина, 41 год
Сабина, так как менструальный цикл у каждой женщины свой, точно сказать нельзя. УЗИ делают в первой половине цикла, однако точный день должен определить врач вместе с вами. Например, при 28-дневном цикле исследование проводят между 6 и 12 днями, при более длительном это может быть 8-14 день.
Как лечить мастопатию
Лечение – это не просто назначение таблеток. Врач преследует несколько целей:
- устранение провоцирующих и поддерживающих процесс факторов;
- нормализация нейроэндокринной регуляции репродуктивной системы;
- балансировка гормонального статуса в тканях молочной железы;
- удаление патологического очага при некоторых формах болезни.
Учитывать приходится множество факторов, таких как
- возраст (лечение у женщин после 50 лет может отличаться от терапии 40-летних ли 60-летних);
- форма заболевания (узловая, диффузная, с или без пролиферации (бурный рост клеток));
- характер нарушений месячного цикла (аменорея, дисменорея, ановуляция);
- наличие других эндокринных, гинекологических болезней, патологии нерепродуктивных органов, которые тоже следует лечить
Консервативному лечению подвергают только диффузные формы мастопатии. Основными в этом методе являются гормональные препараты. Для этого применяют гестагены, оральные контрацептивы, лекарства, подавляющие выработку пролактина, антиэстрогенные средства и агонисты гонадотропин-рилизинг-фактора (ГнРГ) и т. д.
Гестагены – это препараты прогестерона, гормона, нехватка которого в организме провоцирует развитие и поддерживает мастопатию. Восстанавливая его уровень можно уменьшить выраженность процесса и даже остановить его.
Оральные контрацептивы действуют подобным гестагенам образом.
Агонисты ГнРГ подавляют выработку фолликулостимулирующего гормона при эндометриозе и миоме матки, за счет этого достигается снижение уровня эстрогенов. Анипролактиновые препараты относятся к группе агонистов дофаминовых рецепторов. Воздействуя на гипоталамус, они подавляют работу гипофиза, секретирующего пролактин, который отвечает за рост железистой ткани молочной железы.
Модуляторы эстрогеновых рецепторов блокируют связывание эстрогенов клетками, за счет чего железистая ткань груди начинает уменьшаться в плотности, снижается уровень боли.
Применяют при мастопатии и мочегонные средства для снятия отека соединительной ткани железы, витамины, улучшающие питание в органе, седативные средства с целью нормализации психического состояния.
Хирургическое лечение показано только при узловых и кистозных формах заболевания. При наличии кисты проводят пункционную биопсию с удалением жидкости. Чаще всего после этого болезнь проходит сама, однако в редких случаях возможен рецидив. В этих случаях проводят секторальную резекцию молочной железы с или без последующей пластики. Обязательно условие — прием описанных выше препаратов после операции.
Мне врач назначил электрофорез с цинком на молочную железу от мастопатии. Хочу узнать, не противопоказан ли он? Альбина, 42 года
Альбина, в списке процедур-противопоказаний электрофореза нет. Смело ложитесь на кушетку и лечитесь. И верьте своему врачу, иначе зачем вы к нему обратились?
Важно соблюдать некоторые ограничения в диете. Так, известно, что при наличии в рационе большого количества мяса и животных жиров уровень эстрогенов сильно возрастает. Питание больной с мастопатией должно состоять преимущественно из растительных продуктов, растительных масел. Необходимо также нормализовать работу печени и кишечника, так как первый «ответственен» за переработку избытка эстрогенов, а во втором при запорах происходит обратное всасывание уже выведенных из кровотока эстрогенов.
Профилактика мастопатии
Предотвращение доброкачественной дисплазии молочной железы нужно начинать еще с детства. Для этого важно научить ребенка правильно питаться, чтобы избежать подросткового ожирения. То же актуально и для взрослых женщин. Устранение избытка массы тела снижает риск развития диабета, гипертонии, дислипидемии – основных факторов, ведущих к избытку эстрогенов в организме.
Не следует забывать и о регулярных профилактических осмотрах у маммолога и обращении к эндокринологу при любых проблемах с эндокринной системой.
Доказано, что частое потребление чая, кофе, алкоголя и никотина, шоколада, какао, колы резко увеличивает вероятность ДДМЖ. Отказ от них уменьшает выраженность болей и чувства напряжения в молочных железах у больных и снижает риск развития болезни у здоровых женщин.
Скажите, можно ли заниматься спортом при мастопатии? Я где-то слышала, что определенные виды упражнений опасны. Лидия, 47
Здравствуйте. Спортом не только можно, но и нужно заниматься, особенно если ваш вес далек от нормы. Большинство женщин испытывают хроническую нехватку физических нагрузок, а это — один из факторов развития ожирения, которое способствует прогрессированию болезни. Другое дело, что некоторые упражнения могут провоцировать неприятные ощущения в груди. От этих упражнений лучше отказаться.
Может ли мастопатия превратиться в рак
Современная медицина считает, что непосредственно мастопатия озлокачествиться не способна. Тем не менее, эта болезнь служит тревожным сигналом того, что в организме сформировались все условия для развития страшного недуга. Рак молочной железы также «нуждается» в дисбалансе гормонов, эстрогены также повышают опасность его появления.
Скажите, может ли при мастопатии болеть одна молочная железа? Ираида, 52 года
Разумеется, Ираида, может. К примеру, узловая форма мастопатии и подразумевает наличие одного узла в одной из молочных желез. Если вы не уверены, есть ли у вас мастопатия – обратитесь к маммологу и обследуйтесь.
Что будет если мастопатию не лечить
Некоторые специалисты считают мастопатию вариантом нормы для женщин зрелого возраста. Если она не причиняет никакого дискомфорта, то ее можно и не лечить. Правда, рекомендуется все же нормализовать режим дня и питания. В случае же болей, выделений из сосков, при узловых формах следует все-таки обратить пристальное внимание на состояние здоровья, ведь под маской мастопатии может скрывать намного более опасное заболевание — рак молочной железы. Да и постоянные боли не каждая женщина сможет выносить годами.
А вот у меня такой вопрос: лечится ли мастопатия? Я слышала, что можно от нее избавиться полностью. Гульназ, 39 лет
Да, Гульназ, выше мы писали об этом. Правда в большей мере это касается узловых форм, однако при правильно подобранном лечении можно полностью погасить процесс и при диффузной мастопатии.
Можно ли избавиться от мастопатии полностью
Узловая форма достаточно хорошо поддается лечению. При удалении кисты или узла и последующем приеме необходимых лекарств рецидива почти никогда не бывает, то есть болезнь можно вылечить раз и навсегда. При диффузной форме все может быть сложнее. Точный прогноз никто не даст, пока женщина не будет обследована.
А как можно в домашних условиях отличить мастопатию от рака? Аделина, 44 года
К сожалению, Аделина, методов диагностики мастопатии путем самообследования нет, иначе врачи бы не назначали дополнительно УЗИ, маммографию и т. д. Более того, иногда без пункции даже специалист не сможет отличить одно от другого. Вы можете лишь заподозрить объемный процесс в своей груди, регулярно ее ощупывая. За точным же диагнозом следует обратиться к маммологу.
Геннадий Бозбей, врач Скорой медицинской помощи
ginekolog.guru