Код по мкб 10 рак молочной железы
Рак молочной железы код по МКБ 10
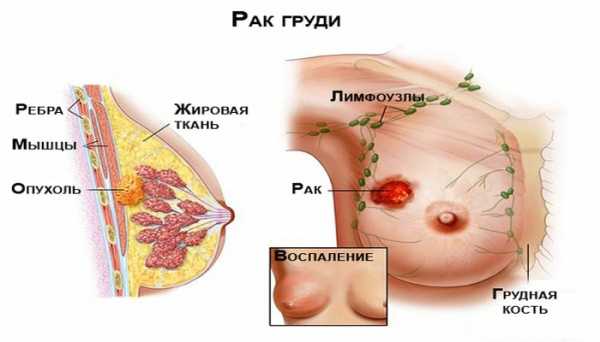
Молочная железа отражает полное состояние всего женского организма. Специалисты уделяют особое внимание груди. Изменение в груди является первым признаком присутствия различных заболеваний в организме. Код МКБ 10 свидетельствует о наличии нескольких заболеваний молочных желез. Они различаются по определённым признакам и классифицируются по специальным кодам.
Содержание
- Причины заболевания
- Признаки
- Диагностика обследования
- Лечение
Причины заболевания
В настоящее время выявлены причины, которые способствуют развитию рака молочной железы. В первую очередь к ним относится начало менструального цикла в более раннем возрасте, или нарушение его в более зрелый период. Женщины, которые не смогли родить детей, склонны к развитию данного заболевания. Отсутствие естественного кормления ребёнка, поздний климакс, злоупотребление вредными привычками, проблемы с опорно-двигательным аппаратом, нарушение эндокринной системы, изменение гормонального фона – данные причины провоцируют развитие рака.
Важно знать! На данный момент специалисты не выявили в женском организме наличие раковых клеток, которые могут являться главным провокатором в развитии болезни.
Признаки
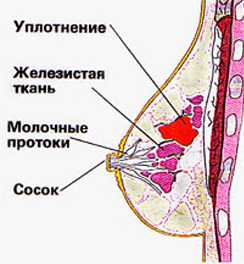
К самым главным признакам относится подвижность молочных желез. Они находятся в абсолютно безболезненном состоянии, размер которых является незначительным. Развитие опухоли начинается в молочных железах, которая приводит к нарушению их подвижности. Они изменяются в размере, деформируются, кожные покровы краснеют и шелушатся. В самом начале заболевания сосок выделяет яркую красную жидкость, которая со временем приобретает тёмный оттенок. Опухоль является доброкачественной. Однако со временем может принять иную форму.
Обратите внимание! Следует внимательно следить за изменениями в груди и необычными выделениями.
Диагностика обследования
Доктор в самом начале проводит диагностику с целью установления точного диагноза. В первую очередь он спрашивает у пациентки, как проходит менструация и с какими ощущениями. Особенно на данном этапе важна регулярность половой жизни, наличие детей и количество выкидышей. Подобные гинекологические обследования помогут разобраться в данном заболевании. Особенно доктор интересуется наследственной предрасположенностью.
При наличии точной информации специалист может поставить конкретный диагноз. Врач осматривает грудь и просматривает молочные железы. Особое внимание уделяются цвету, груди и выделениям, которые содержатся в соске у женщины. Обычно пациентка должна пройти маммографию, УЗИ, и сдачу определённых анализов.
Лечение
Самым эффективным способом лечения на самом раннем этапе заболевания считаются специальные медикаменты. Обязательно следует сцеживать молоко. Для этого необходимо приобрести молокоотсос. Однако идеальным вариантом является процедура, которая выполняется руками. Женщина может проводить процедуру самостоятельно в домашних условиях. Сильные болезненные ощущения могут помешать провести процедуру самостоятельно. В таком случае необходимо обратиться к специалистам. Доктор назначает антибиотики, которые оказывают эффективное действие в борьбе с подобным заболеванием. В редких случаях доктора используют хирургические методы.
Каждая женщина в любом случае должна посещать специалистов несколько раз в год и проводить определённое обследование. Заболевание лучше выявить на самых ранних сроках, чтобы в последствии можно было избежать серьёзных осложнений. Правильный образ жизни является оптимальным вариантом и профилактической мерой в борьбе с раком молочных желёз.
onkologpro.ru
Стадии рака молочной железы
Лечение стадий рака молочной железы зависит от результатов обследования пациенток и состояния ее здоровья и должно учитывать все факторы развития патологии. На сегодняшний день в онкологии молочных желез применяются такие методики лечения, как:
- химиотерапия;
- хирургическое удаление опухоли;
- лучевая терапия (радиотерапия);
- гормональная терапия;
- таргетная (целевая) терапия;
- комбинированная терапия.
Химиотерапия проводится с помощью цитотоксических (цитостатических) препаратов, которые нарушают механизм деления патологических клеток и тем самым приводят к прекращению их пролиферации. К таким препаратам относятся: препараты платины (Цитопластин, Цисплатин, Карбоплатин, Триплатин и др.); препараты группы таксонов (Паклитаксел, Таксан, Паклитакс, Паксен и др.); препараты группы алкалоидов барвинка (Винкристин Винорельбин, Винбластин, Маверекс); производные оксазафосфоринов (Эндоксан, Мафосфамид, Трофосфамид и др.); производные фторпиримидина карбамата (Капецитабин, Кселода) и др.
При этом химиотерапия рака молочной железы может проводиться в качестве единственного метода лечения, а также с целью уменьшения размеров опухоли перед ее хирургическим удалением и остановки образования метастазов после операции.
Хирургическое вмешательство - удаление опухоли и части окружающих ее тканей (лампэктомия) или удаление всей молочной железы (мастэктомия) – проводится в большинстве клинических случаев онкологии груди, особенно если диагностированы ранние стадии рака молочной железы.
Лучевая терапия при раке молочной железы, как и в случае опухолей другой локализации, призвана вызвать мутацию и гибель раковых клеток под воздействием радиоактивного облучения. Лучевая терапия может дополнять химиотерапию и хирургическое удаление опухоли молочной железы.
Как утверждают специалисты, гормональную терапию опухолей молочных желез целесообразно проводить после их удаления только пациенткам с гормонозависимыми новообразованиями, то есть при наличии у раковых клеток рецепторов к эстрогенам и прогестерону. В этом случае назначаются лекарственные препараты группы ингибиторов ароматазы (цитохром Р450-зависимого фермента) - Анастрозол, Летрозол или Эксеместан.
Таргетная терапия, нацеленная на опухоль и ее метастазы, базируется на способности рекомбинантных моноклональных антител класса IgG1 (подобных вырабатываемых иммунными клетками человека) селективно связываться с молекулярными рецепторами HER2/neu на внешней оболочке раковых клеток и останавливать их рост. В числе наиболее широко используемых препаратов данной группы онкологи называют Трастузумаб и Эпратузумаб.
Комбинированное лечение стадий рака молочной железы предполагает индивидуальный подбор и одновременное или поочередное использование всех методов, перечисленных выше.
Лечение 0 стадии рака молочной железы
В лечении 0 стадии рака молочной железы применяется удаление пораженного патологией сектора молочной железы (секторальная резекция) либо лампэктомия (см. выше). Данные операции могут сопровождаться лимфодиссекцией - удалением близлежащих лимфатических узлов.
Кроме того, обязательно назначают курс лучевой терапии, а при повышенной опухолевой экспрессии HER2 – таргетная терапия с помощью рекомбинантных моноклональных антител.
Лечение 1 стадии рака молочной железы
При лечении 1 стадии рака молочной железы проводится лампэктомия с удалением подмышечного лимфоузла. Чтобы ликвидировать оставшиеся клетки опухоли и избежать ее повторного возникновения, после хирургического вмешательства назначается адъювантная (послеоперационная) лучевая, гормональная или химиотерапия. А в случае опухолевой гиперэкспрессии HER2 должна применяться адъювантная таргетная терапия.
Лечение 2 стадии рака молочной железы
Обязательный этап лечения 2 стадии рака молочной железы – частичное удаление тканей пораженного органа (лампэктомия) или полное удаление железы (мастэктомия), что зависит от индивидуальной клинической картины заболевания. При этом удалению подлежат и пораженные регионарные лимфатические узлы. Курс химиотерапии пациентки с опухолями более 5 см проходят дважды: до оперативного вмешательства и после него.
По показаниям проводятся послеоперационные курсы лучевой или гормональной терапии.
В случае мастэктомии со временем проводится эндопротезирующая пластическая операция груди.
Лечение 3 стадии рака молочной железы
Началом лечения 3 стадии рака молочной железы является комплексная атака на раковые клетки с помощью цитотоксических препаратов (химиотерапия) и онкологической гормонотерапии. И только после положительных результатов принимается решение о проведении операции. Положительный результат хирургов закрепляется повторным курсом химиотерапии или прицельного ионизированного облучения.
Однако при некрозе опухоли, кровоточивости или образовании абсцесса лечение начинают с операции (паллиативной радикальной мастэктомии). А уже после этого применяется химио- и лучевая терапия.
При гормонозависимых новообразованиях показан длительный прием ингибиторов ароматазы (гормонотерапия), а при опухолевой гиперэкспрессии рецепторов HER2 (подробнее см. раздел Диагностика рака молочной железы) – применение моноклональных антител.
Лечение 4 стадии рака молочной железы
По общему признанию онкологов, лечение 4 стадии рака молочной железы – рецидивирующего и метастазирующего опухолевого процесса – в большинстве случаев является паллиативным, то есть направлено на облегчение состояния пациенток. Однако полноценная комплексная терапия при данной стадии заболевания способна продлить жизнь.
В первую очередь, чтобы снизить уровень интоксикации организма, необходима санационная мастэктомия, которая заключается в максимально полном удалении некрозных и изъязвленных тканей. А для борьбы с метастазами используется весь арсенал противораковых методов: комплексная химиотерапия, лучевая и гормональная терапия.
Кроме того, в обязательном порядке должно быть поддерживающее лечение сопутствующих патологических процессов. Так, при анемии и тромбоцитопении показаны прием соответствующих медпрепаратов и переливание крови; при метастазах в кости - назначение препаратов группы бифосфонатов и т.д.
Развитие болезни проходит несколько этапов, и стадии рака молочной железы четко определены. Поэтому следует вовремя обращаться за медицинской помощью и не допускать неподдающихся лечению стадий онкологических заболеваний.
ilive.com.ua
Рак молочной железы
МКБ-10
МКБ-10: • C50 Злокачественное новообразование молочной железы • C50.0 Соска и ареолы • C50.1 Центральной части молочной железы • C50.2 Верхневнутреннего квадранта молочной железы • C50.3 Нижневнутреннего квадранта молочной железы • C50.4 Верхненаружного квадранта молочной железы • C50.5 Нижненаружного квадранта молочной железы • C50.6Подмышечной задней части молочной железы • C50.8 Поражение молочной железы, выходящее за пределы одной и более вышеуказанных локализаций • C50.9 Молочной железы неуточнённой части.
ЭПИДЕМИОЛОГИЯ
ЭПИДЕМИОЛОГИЯ Заболеваемость раком молочной железы увеличивается с возрастом начиная с 40 и пиком в 60–65 лет. Снижение смертности от рака молочной железы в ряде развитых стран связывают с ранней диагностикой (маммографический скрининг) и применением тамоксифена. На возникновение и прогрессирование рака молочной железы оказывают влияние различные эндогенные и экзогенные факторы, ни один из которых не является облигатным. Ведущую роль в этиологии спорадического рака молочной железы отводят воздействию эстрогенов. Генетически предрасположенный рак составляет примерно 9% (мутации генов BRCA-1,BRCA-2 и BRCA-3; отмечаются случаи рака молочной железы у кровных родственников, а также ассоциированный рак яичников, толстой кишки). Для оценки риска необходимо учитывать наиболее важные факторы. ■ Раннее менархе (до 12 лет) и/или позднее наступление менопаузы (после 55 лет). ■ Поздние первые роды (после 30 лет) и нерожавшие женщины. ■ Возраст старше 50 лет. ■ Атипическая гиперплазия ткани молочной железы при биопсии. ■ Наличие семейного рака молочной железы (особенно у прямых родственниц в пременопаузе). ■ Мутации генов BRCA-1, BRCA-2 и BRCA-3. ■ Рак молочной железы в анамнезе. Проведение гормонозаместительной терапии и приём пероральных контрацептивов несколько повышают риск развития рака молочной железы. Наличие факторов риска не означает обязательного возникновения заболевания — их выявление требуется для определения метода профилактики и частоты скринингового обследования. Отсутствие факторов риска не гарантирует от заболевания.
СКРИНИНГ
СКРИНИНГ МАММОГРАФИЯ Выявление доклинической стадии рака молочной железы позволяет уменьшить летальность на 20–30%A проводить органосохраняющее лечение большему количеству больных, снижая инвалидизацию и затраты на лечение. При проведении сплошного маммографического скрининга может быть выявлено 77–95% всех случаев рака, которые были бы диагностированы на протяжении следующего годаA. Общий полезный результат маммографического скрининга зависит от уровня заболеваемости в регионе и ожидаемой продолжительности жизни женщин. Проведение маммографии рекомендуют всем женщинам начиная с 40 летB. Интервал обследования определяется рентгенологом с учётом факторов риска, данных клинического осмотра и предыдущего исследования. Ежегодное обследование должно быть рекомендовано носителям мутаций генов BRCA, родственницам больных раком молочной железы, женщинам с выявленной атипичной гиперплазией эпителия при биопсии. Верхняя возрастная граница для прекращения маммографического скрининга не определена (женщины старше 75 лет должны индивидуально принимать решение о скрининговой маммографии). Ограничения метода. Могут быть не выявлены быстрорастущие опухоли, диагностика затруднена при высокой плотности ткани железы. При маммографии выявляют также незлокачественные образования, которые требуют дальнейшего обследования включая биопсию и хирургическое вмешательство, повторных визитов к врачу.
КЛИНИЧЕСКИЙ ОСМОТР
КЛИНИЧЕСКИЙ ОСМОТР Рекомендуют ежегодное проведение клинического обследования груди всем женщинам начиная с 30 лет. Рандомизированные исследования не выявили различий в результатах при проведении маммографии или клинического осмотра квалифицированным специалистомB, что повышает значимость клинического обследования при невозможности проведения маммографии. Необходимо также учитывать возможность наличия рентген-негативного рака молочной железы.
САМООБСЛЕДОВАНИЕ МОЛОЧНОЙ ЖЕЛЕЗЫ
САМООБСЛЕДОВАНИЕ МОЛОЧНОЙ ЖЕЛЕЗЫ Ежемесячное самообследование молочных желёз рекомендуют проводить всем женщинам, начиная с 20 лет. Эффективность самообследования молочных желёз для ранней диагностики рака и снижения смертности не установленаB. Цель метода — повышение внимания женщин к состоянию груди и своевременному обращению к врачу (необходимо информировать пациентку, что большинство находок при самообследовании не являются злокачественной опухолью)D.
ПРОФИЛАКТИКА
ПРОФИЛАКТИКА Ни один из методов обследования, включая маммографию, не является профилактикой рака молочной железы. Применение тамоксифена у женщин с высоким риском развития рака молочной железыA. ■ В группу высокого риска относят пациенток старше 40 лет при наличии атипичной гиперплазии эпителия (по данным биопсии), семейного анамнеза рака молочной железы и женщин-носительниц мутации генов BRCA. Тамоксифен снижает риск возникновения эстроген-рецептор-положительных опухолей молочной железы и не влияет на частоту развития рецептор-отрицательныхA. ■ К числу осложнений, связанных с применением тамоксифена, относят тромбоэмболические осложнения, рак эндометрия, чаще в возрастной группе старше 50 лет. Необходимо учитывать сопутствующие заболевания (патологические состояния), которые могут влиять на соотношение выгоды/осложнений приёма тамоксифена. Пациентки должны быть информированы о преимуществах и недостатках профилактического применения тамоксифена. Овариоэктомия как вариант гормонального воздействия может быть предложена пациенткам–носительницам мутации гена BRCA. Профилактическая мастэктомия (с реконструкцией молочных желёз или без неё) у носительниц мутаций генов BRCA-1,BRCA-2 и BRCA-3, либо при наличии нескольких случаев рака молочной железы, яичников у близких родственницB. Генетическое тестирование показано, если у женщины планируют выполнение мастэктомии при положительном результате.
КЛАССИФИКАЦИЯ TNM
КЛАССИФИКАЦИЯ TNM ■ Tis (DCIS) — протоковый рак in situ. Tis (LCIS) — дольковый рак in situ. Tis (Paget) — рак Педжета (соска) без признаков опухоли. ■ Т0 — нет признаков первичной опухоли. ■T1mic — микроинвазия (до 0,1 см в наибольшем измерении). ■ Т1а — опухоль до 0,5 см в наибольшем измерении. ■ T1b — опухоль до 1 см в наибольшем измерении. ■ T1c — опухоль до 2 см в наибольшем измерении. ■ Т2 — опухоль до 5 см в наибольшем измерении. ■ T3 — опухоль более 5 см в наибольшем измерении. ■ T4 — опухоль любого размера с прямым распространением на грудную стенку или кожу: ✧ Т4а — распространение на грудную стенку; ✧ Т4b — отёк (включая симптом «лимонной корочки»), или изъязвление кожи молочной железы, или сателлиты в коже данной железы; ✧ Т4с — признаки, перечисленные в 4а и 4b; ✧ T4d — воспалительная форма рака. ■ NХ — недостаточно данных для оценки поражения регионарных лимфатических узлов. ■ N0 — нет метастазов в регионарных лимфатических узлах. ■ N1 — метастазы в смещаемых подмышечных лимфатических узлах (на стороне поражения). ■ N2 — метастазы в подмышечных лимфатических узлах на стороне поражения, спаянные между собой или фиксированные, либо клинически определяемые метастазы во внутригрудные лимфатические узлы при отсутствии клинически явного поражения подмышечных лимфатических узлов. ■ N3 — метастазы в подключичные лимфатические узлы на стороне поражения, либо клинически определяемые метастазы во внутригрудные лимфатические узлы при наличии клинически явного поражения подмышечных лимфатических узлов, либо метастазы в надключичные лимфатические узлы на стороне поражения (независимо от состояния подмышечных и внутригрудных лимфатических узлов). ■ pN1miс — микрометастазы (более 0,2 мм, но менее 2,0 мм). ■ pN1 — метастазы в 1–3 подмышечных лимфатических узла и/или микроскопическое поражение внутригрудных лимфатических узлов, выявленное по методике исследования «сторожевых» лимфатических узлов. ■ pN2 — метастазы в 4–9 подмышечных лимфатических узлах или клинически определяемое поражение внутригрудных лимфатических узлов при отсутствии поражения подмышечных лимфатических узлов. ■ pN3 — метастазы в 10 и более подмышечных лимфатических узлов или подключичные лимфатические узлы, или клинически определяемое поражение внутригрудных и подмышечных лимфатических узлов, или поражение более 3 подмышечных лимфатических узлов с микроскопическим поражением клинически интактных внутригрудных лимфатических узлов, либо поражение надключичных лимфатических узлов. ■ M — отдалённые метастазы: ✧ Мх — недостаточно данных для определения отдалённых метастазов; ✧ M0 — нет отдалённых метастазов; ✧ M1 — имеются отдалённые метастазы.
ДИАГНОСТИКА
ДИАГНОСТИКА АНАМНЕЗ И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ При опросе необходимо выяснить наличие семейного анамнеза рака молочной железы, характер менструальной функции, акушерский анамнез, длительность лактации, факт приёма гормональных препаратов (контрацептивы, заместительная гормональная терапия), наличие заболеваний матки и яичников, щитовидной железы, состояние нервной, пищеварительной систем. Следует оценить изменение симптомов в зависимости от фазы менструального цикла, физической нагрузки или психологических стрессов. Большая часть находок при клиническом осмотре не является злокачественным новообразованием, но требует дальнейшего уточняющего обследования (необходимо учитывать и наличие рентген-негативного рака), о чём необходимо информировать пациентку. Осмотр проводят в хорошо освещённом помещении, с опущенными, а затем поднятыми руками. Отмечают наличие асимметрии, деформации контура, отёка или гиперемии кожи молочной железы, деформацию ареолы, изменение положения соска. Пальпацию проводят обязательно в положении стоя и лёжа. При обследовании пациентки, имеющей жалобы, целесообразно начинать осмотр с противоположной (здоровой) железы, чтобы явные клинические находки не отвлекли врача от детального обследования обеих желёз. В конце исследования необходимо слегка сдавить область ареолы и соска с целью выявления выделений и их характера. К патологическим относят кровянистые или обильные прозрачные выделения из одного протока. Наличие небольшого количества выделений не является признаком заболевания, о чём необходимо сразу информировать пациентку. Обязательной является пальпация регионарных лимфатических узлов. Изолированное увеличение подмышечных лимфоузлов чаще является следствием неспецифического воспаления, но может быть и первым проявлением рака молочной железы (оккультный рак). Отрицательные данные клинического исследования не означают отсутствие рака, поэтому следует разъяснить пациентке целесообразность дообследования и/или скрининга рака молочной железы.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ Маммография. Цель диагностической маммографии — дифференциальная диагностика рака и опухолеподобных заболеваний, выявление непальпируемых изменений в других отделах поражённой и(или) противоположной железе при раке, что влияет на тактику лечения больной (возможность выполнения органосохраняющего лечения, необходимость вмешательства на второй железе). При отсутствии клинических подозрений на рак, маммографию выполняют как скрининговое исследование. ■ При наличии патологических выделений из сосков проводят дуктографию. ■ Для диагностики внутрикистозных папиллом (кровянистое содержимое в кисте, наличие образований в кисте по данным УЗИ) выполняют пневмоцистографию. В зависимости от трактовки найденных изменений рентгенологом, решают вопрос о проведении уточняющих обследований (чаще биопсии) или сроке контрольного обследования для оценки динамики процесса и характера патологии. УЗИ (датчик 7,5–10 МГц) — метод выбора для первичного обследования женщин моложе 40 лет. Метод используют для дифференциальной диагностики обнаруженных образований в молочной железе (киста или плотная опухоль), выявления признаков дисгормональных заболеваний (мелкие кисты, расширение протоков), коррекции движения иглы при биопсии непальпируемых образований. При направлении на УЗИ необходимо указать предварительный диагноз, цель исследования, желательно провести маркировку (на коже) участка железы, подозрительного при пальпации. В целях скрининга рака молочной железы УЗИ не используютD. КТ и МРТ — вспомогательные методы в диагностике первичных опухолей молочной железы и необходимы при распространённых процессах для оценки состояния внутригрудных лимфатических узлов, исключения метастатического поражения печени, лёгких, костей скелета. Назначение этих исследований до консультации онколога нецелесообразно. Радиоизотопное сканирование костей используют для выявления субклинических метастазов в 3 стадии заболевания или при клинических признаках (боли в костях), в том числе и у больных, закончивших лечение по поводу рака молочной железы (3 клинической группы).
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ Проводят стандартные общеклинические анализы. Рутинное использование сывороточных опухолево-ассоциированных маркёров (раково-эмбриональный Аг, СА-15.3) для предоперационной дифференциальной диагностики не проводятся (может использоваться для контроля за лечением). Цитологическое исследование проводят при наличии патологических выделений из соска (кровянистые или обильные серозные выделения из одного протока). Возможно выявление папиллярных структур при внутрипротоковых папилломах или опухолевых клеток при раке. Рутинное проведение цитологического исследования скудных серозных выделений, которые наблюдаются у большинства женщин, нецелесообразно. Тонкоигольная аспирационная биопсия — способ получения материала из опухоли (уплотнения) для цитологического исследования. При наличии кисты, аспирация является диагностическим и лечебным мероприятием. Цитологическое исследование содержимого кисты показано при кровянистом содержимом или наличии внутрикистозного образования по данным УЗИ (пневмоцистографии). Трепан-биопсия проводится специальной иглой для получения участка ткани и позволяет дать полное гистологическое заключение о характере патологического процесса, включая отличие инвазивных опухолей от рака in situ, наличие рецепторов эстрогена, прогестерона в опухолях, степени дифференцировки опухоли. При непальпируемых опухолях или микрокальцинатах, введение иглы проводят под контролем УЗИ или маммографии (стереотаксическая биопсия). Хирургическая биопсия выполняется при подозрении на рак молочной железы если тонкоигольная аспирационная биопсия и трепан-биопсия не смогли подтвердить (исключить) диагноз злокачественного новообразования. Возможность расширения объёма операции при диагностике рака требуется обсудить с больной и получить её письменное согласие до госпитализации.
ТРОЙНОЙ ТЕСТ
ТРОЙНОЙ ТЕСТ Для комплексной оценки выявленной патологии используют «тройной тест» (табл. 8-3), вычисляемый как сумма баллов по результатам разных методов обследования.
Таблица 8-3. «Тройной тест»
| Вид обследования | Результаты | Баллы |
| Клинический осмотр Маммография Тонкоигольная аспирационная биопсия | ДоброкачественноеПодозрительное на ракЗлокачественное Доброкачественное Подозрительное на рак Злокачественное Доброкачественное Подозрительное на рак Злокачественное | 123 1 2 3 1 2 3 |
Оценка тройного теста: • 3–4 балла — доброкачественное образование • 5 баллов — неопределённые изменения, рекомендована биопсия • 6–9 балов — злокачественное образование.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ■ Дисгормональные заболевания. Повышение плотности ткани желёз, дольчатость или «зернистость» без доминантных образований. Симптомы чаще носят циклический характер, усиливаясь перед менструацией. Хирургическое лечение не показано. ■ Фиброаденома. Плотная, с чёткими контурами опухоль, обычно подвижна. При характерной клинической картине, данных УЗИ и тонкоигольной аспирационной биопсии возможно наблюдение (не является предраковым заболеваниемB). ■ Киста. Болезненное, обычно «внезапно» появившееся образование. Чаще при УЗИ выявляют множественные кисты. После подтверждения диагноза выполняют тонкоигольную аспирацию. Хирургическое лечение не показано. ■ Внутрипротоковая папиллома. Кровянистые или обильные серозные выделения из одного протока. После подтверждения дуктографией локализации папиллом, показано оперативное лечение. ■ Субареолярный абсцесс. Болезненное образование под краем ареолы с гиперемией кожи над ним. Диагноз подтверждают тонкоигольной аспирационной биопсией. После разрешения воспаления показано скрининговое обследование. ■ Рак молочной железы. Плотная с нечёткими контурами, ограниченно подвижная опухоль. Может быть втяжение, отёк и утолщение кожи, увеличение лимфатических узлов. Боль отмечается у 5–20% больных. Маммография, УЗИ и тонкоигольная аспирационная биопсия являются обязательными. При сомнениях в диагнозе показана трепан- или хирургическая биопсия
ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ СПЕЦИАЛИСТА
ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ СПЕЦИАЛИСТА Все больные с подозрением на рак молочной железы должны быть консультированы хирургом-онкологом (маммологом) для проведения уточняющего обследования и(или) биопсии. При установленном диагнозе рака молочной железы до начала лечения необходима консультация хирурга-онколога, химиотерапевта и радиолога для выработки плана лечения. После направления для консультации или лечения в специализированный центр необходимо контролировать обращение больной за лечением.
ЛЕЧЕНИЕ
ЛЕЧЕНИЕ ЦЕЛИ ЛЕЧЕНИЯ ■ При начальных стадиях — добиться полного выздоровления (радикальное лечение). ■ При распространённом процессе или возникновении метастазов — продление жизни (паллиативное лечение) и/или улучшение её качества (симптоматическое лечение).
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ Большинству больных 1–2 стадий может быть предложено органосохраняющее лечение, результаты которого не отличаются от таковых при мастэктомииA. К органосохраняющим операциям относятся: лампэктомия, широкое иссечение опухоли, сегментарная (секторальная) резекция, квадрантэктомия. Обязательной является подмышечная лимфаденэктомия, либо выполнение биопсии сторожевого лимфатического узлаB. Больные после органосохраняющих операций нуждаются в лучевой терапии на оставшуюся ткань молочной железыA. Мастэктомия может выполняться с одномоментной реконструкцией молочной железы собственными тканями или с использованием протезов.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ При наличии в ткани опухоли рецепторов эстрогена/прогестерона показано проведение гормонотерапииA. В пременопаузе используют один из методов выключения функции яичниковB (овариоэктомия, облучение яичников или применение аналогов люлиберина — гозерелина) с последующим назначением тамоксифена. В постменопаузе основной метод — применение антиэстрогенов (тамоксифен) в течение 5 летA. При наличии метастатического поражения лимфатических узлов, либо высоком риске (размер первичной опухоли более 2 см, молодой возраст больной, рецептор-отрицательные или низкодифференцированные опухоли) обязательным является проведение химиотерапииA. Химиотерапия может применяться как после операции (адъювантная) так и до оперативного лечения (неоадъювантная). Преимущество отдают схемам с использованием антрациклиновA. При распространённом или метастатическом раке проводят лечебную химиотерапию.
ЛУЧЕВАЯ ТЕРАПИЯ
ЛУЧЕВАЯ ТЕРАПИЯ Лучевую терапию проводят предоперационно для повышения абластичности операции или переводу опухоли в операбельную форму (при невозможности химиотерапии). Послеоперационная лучевая терапия способствует снижению числа местных рецидивов и показана при органосохраняющих операцияхA и после мастэктомии при поражении более 4 лимфатических узловB. При необходимости применения в послеоперационном периоде, лучевую терапию проводят после завершения химиотерапии. С паллиативной целью показана при местно-распространённых опухолях, метастазах в кости, головной мозг.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ Госпитализация показана для проведения хирургического лечения и в ряде случаев для проведения сложных диагностических исследований, химиотерапии. Лучевая терапия и химиотерапия могут проводиться амбулаторно.
ВАРИАНТЫ ЛЕЧЕНИЯ
ВАРИАНТЫ ЛЕЧЕНИЯ Варианты лечения зависят от стадии заболевания, строения опухоли и расположения её в органе, предпочтения пациентки и чаще всего оно должно быть комплексным (сочетание хирургического, лучевого, химотерапевтического лечения и гормонотерапии).
НЕИНВАЗИВНЫЙ РАК
НЕИНВАЗИВНЫЙ РАК ■ Протоковый рак in situ. ✧ Органосохраняющая операция + лучевая терапия ± тамоксифен. ✧ Простая мастэктомия ± тамоксифен. ✧ Органосохраняющая операция. ■ Дольковый рак in situ. ✧ Только наблюдение (после биопсии). ✧ Тамоксифен для снижения риска инвазивного рака. ✧ Профилактическая билатеральная мастэктомия без лимфаденэктомии.
ИНВАЗИВНЫЙ РАК
ИНВАЗИВНЫЙ РАК Местно-регионарное лечение: ■ органосохраняющая операция с биопсией подмышечных лимфатических узлов, либо модифицированная мастэктомия с лимфаденэктомией +/– реконструкция молочной железы; ■ лучевая терапия на молочную железу (при органосохраняющих операциях) и зоны регионарного метастазирования (под- и надключичные и парастернальные лимфатические узлы). Адъювантная системная терапия: при наличии в ткани опухоли рецепторов эстрогена/прогестерона используют один из методов гормонального воздействия. Химиотерапия показана при: ■ наличии метастазов в регионарных лимфатических узлах; ■ отсутствии в ткани опухоли рецепторов эстрогена/прогестерона; ■ молодом возрасте больных; ■ размере первичной опухоли более 2 см; ■ низкодифференцированных опухолях. У больных в пременопаузе выключение функции яичников может быть альтернативой химиотерапии, однако стандартом является проведение химиотерапии.
МЕСТНО-РАСПРОСТРАНЁННЫЙ РАК (IIIB СТАДИЯ)
МЕСТНО-РАСПРОСТРАНЁННЫЙ РАК (IIIB СТАДИЯ) Лечение начинают с системного воздействия (химиотерапия, гормонотерапия) и лучевой терапии. Хирургическое лечение показано при переводе опухоли в операбельную форму, либо для профилактики осложнений (распад, кровотечение).
МЕТАСТАТИЧЕСКИЙ РАК
МЕТАСТАТИЧЕСКИЙ РАК Основной метод лечения — химио- и гормонотерапия, лучевая терапия. Задача лечения — достижение частичной ремиссии или стабилизации процесса, уменьшение симптомов заболевания. При наличии в ткани опухоли рецепторов эстрогена/прогестерона показано выключение функции яичников, приём антиэстрогенов. Препаратами второй линии гормонотерапии являются ингибиторы ароматазы, третьей — прогестины. Химиотерапия может проводится как одним препаратом, так и комбинацией. При литических метастазах в кости применение бисфосфонатов уменьшает число осложнений (болевой синдром, патологические переломы).
ОБУЧЕНИЕ ПАЦИЕНТКИ
ОБУЧЕНИЕ ПАЦИЕНТКИ Пациентке следует предоставить полную информацию о заболевании (диагнозе) с указанием необходимости дополнительных методов его уточнения (маммография, биопсия), если они не могут быть выполнены в данном учреждении. При диагностике рака молочной железы необходимо: ■ указать на необходимость выработки плана лечения с участием хирурга-онколога, химиотерапевта и радиолога; ■ разъяснить наличие различных вариантов хирургического лечения, включая органосохраняющие операции и реконструкцию молочной железы, возможность назначения первым этапом химиотерапевтического или лучевого лечения; ■ информировать о преимуществах и побочных эффектах, связанных с лечением; ■ декларировать возможность получения «второго мнения» как о заболевании, так и о методах лечения; ■ рекомендовать обращение к психологу или в «группу поддержки»; ■ пригласить для участия в скрининговой программе родственниц больной. С целью профилактики инфекционных осложнений рекомендуют максимально ограничить травматические воздействия на конечность со стороны операции (не рекомендуют измерять АД, проводить забор крови для анализов, делать инъекции), избегать бытового травматизма.
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ Больные нуждаются в проведении длительного лечения, что требует и освидетельствования в медико-социальной экспертной комиссии с учётом наличия функциональных нарушений и клинико-трудового прогноза. При неблагоприятном прогнозе (распространённые стадии заболевания) оформление группы инвалидности возможно и до истечения 4 мес нетрудоспособности. После завершения специального лечения, пациентка должна проходить регулярное обследование. ■ Рекомендуют ежемесячное самообследование молочной железы. ■ Клинический осмотр с интервалом в 3 мес первый год, 6 мес — второй и третий год, затем 1 раз в год. ■ Ежегодная маммография противоположной железы или обеих желёз при органосохраняющей операции (при органосохраняющих операциях первое обследование проводят через 6 мес). ■ Углублённое обследование (сканирование костей скелета, КТ, онкомаркёры) не показаны без наличия клинических подозрений на рецидив заболевания или наличие метастазовB. При возникновении рецидива или метастазов, больных направляют онкологу для выработки плана лечения. Больным 3-й клинической группы не противопоказано санаторно-курортное лечение.
ПРОГНОЗ
ПРОГНОЗ Прогноз ухудшается с увеличением стадии заболевания (наличии поражения лимфатических узлов и/или отдалённых метастазов); при молодом возрасте; низкодифференцированных опухолях; отсутствии в ткани опухоли рецепторов эстрогена/прогестерона и/или наличия гиперэкспрессии онкогена Her-2-new, прекращения или отказе от лечения.
cutw.ru