Злокачественные опухоли яичников
Злокачественные опухоли яичников
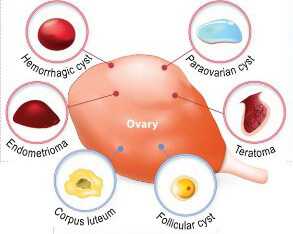
Опухоль яичника – это объемное новообразование, которое берет начало из тканей этого органа. Болезнь довольно частая, и занимает второе место среди новообразований женской половой системы. По характеру течения, опухоль может быть доброкачественной или злокачественной (то есть рак). Врачи утверждают, что запущенные доброкачественные опухоли приобретают форму злокачественных, и несут за собой массу негативных последствий. Опухоль способна возникать у женщин любого возраста, если брать во внимание все гинекологические патологии современных женщин, то злокачественные опухоли занимают порядка 8% от их общего числа.
Яичники имеют достаточно хорошую систему кровоснабжения, что позволяет ему выполнять свои функции, невзирая на сложные виды рака.
Предполагаемые причины заболевания
Эндокринная теория – бытуют мнения, что обильная продукция релизинг-факторов (фолликулостимулирующий и лютеинизирующий гормон), в организме происходят процессы повышенной степени деления и разрастания тканей яичников. Эти причины могут привести к клеточной мутации, и как последствие к онкологии.
Генетическая теория – она основана на мнение существования генов, имеющих способность коррелировать иммунный ответ, и гены, которые регулируют процессы роста и развития эпителия, разных слоев яичника.
Иммунная теория — согласно ей, опухоль способна возникнуть на фоне повышенного уровня канцерогенов в пищевых продуктах и в окружающей среде. Данные вещества влияют на организм, и вызывают мутацию клеток.
Инфекционная теория – окончательно не доказана, но основана на мнение о том, что длительные и хронические воспаления в организме женщины, могут влиять на мезотелий (покрывной слой яичника), вследствие чего возникает рак.
Классификация
Классификация по стадии:
- I стадия – новообразование локализировано в пределах органа;
- II стадия – опухоль может поразить один или два яичника сразу, и начинает распространяться в область таза;
- III стадия – происходит появление метастазов;
- IV стадия – опухоль выпускает отдаленные метастазы, которые поражают другие органы.
Классификация по происхождению:
Классификация метастатических опухолей:
- Метастазы из ракового процесса желудка (опухоль Крукенберга);
- Метастазирование раком молочной железы;
- Метастатический рак толстой кишки.
Симптомы и признаки
Злокачественные опухоли яичников у женщин, имеют неспецифические симптомы, которые возникают на фоне роста образования, и усиливаются при сдавливании ею соседних органов.
Клиническая картина начинается с болей в области живота, исходя из пораженного яичника, она может беспокоить слева или справа. Некоторые опухоли могут быть подвижными, вырастать на ножке, в таких случаях локализация боли будет нечеткая. Возможны случаи перекрута опухоли, из-за которого у женщины может случиться приступ сильнейшей боли, которая может привести к болевому шоку.
В случае запущенной опухоли, когда болезнь развилась до III-IV стадии, начинают появляться типичные для нее симптомы:
- Асцит;
- Отсутствие аппетита;
- Интоксикация организма при распаде опухоли;
- Дисфункции печени;
- Заметное исхудание на фоне присутствующего асцита;
- Триада Мейнса — очень часто возникающая при фиброме (Асцит, Гидроторакс, Анемия);
- Синдром сдавливания органов таза и брюшной полости
Метастазирование
Злокачественные опухоли яичников III-IV стадии начинают выпускать метастазы. Поначалу они ограничиваются ближайшими лимфоузлами. С темпами роста опухоли начинают расходиться по всему организму. Большинство метастазов внедряются в соседние органы и ткани. В случае поражения брюшины, в Дугласовом пространстве могут появиться (шипы) в форме безболезненных инфильтратов. А если метастазы достигли сальника, в нем происходит скопление асцитической жидкости.
Диагностика
- Осмотр на гинекологическом кресле – во время гинекологического осмотра, доктор обязательно проводит пальпацию придатков матки. В случае присутствия крупного образования, оно легко прощупается на животе женщины. В большинстве случаев крупные опухоли имеют доброкачественное течение, но по мере развития могут переродиться в рак кисты яичника.
- УЗИ органов малого таза – проведение УЗИ возможно в двух видах, которые отличаются диагностическими возможностями. Наружное обследование способно вычислить опухоль размерами более 6-7 сантиметров, внутренний или трансвагинальный УЗИ датчик вычисляет опухоли до 2 сантиметров.
- Допплерография – популярный метод диагностики рака во время УЗИ является эффект Допплера. Он может определить кровоток в подозрительной части яичника, так как рак способствует образованию новых сосудов, и как следствие увеличению кровотока.
- Метод компьютерной томографии – используется для определения размеров и степени распространения образования, а так же помогает выявить метастазы. Метод имеет высочайшую точность, которая способна определить отдаленные метастазы в нескольких проекциях.
Лечение
Лечение злокачественных опухолей яичников постоянно усовершенствуется. За последнее десятилетие, онкогинекологи смогли в корне изменить эффективность лечения, и даже сейчас работают над усовершенствованием методов борьбы с данной проблемой.
Назначение лечебного курса является индивидуальной для каждой пациентки, и может состоять из операции, химио или лучевой терапии. Учитывая некоторые факторы (тип опухоли, запущенность процесса, переносимость химиотерапии или операции человеком), может быть использован комбинированный курс, состоящий из 2 или 3 способов сразу. Самым эффективным является (операция + химиотерапия), такой прием способствует более высокому прогнозу на выживаемость больных.
Хирургическое лечение. Оперативное вмешательство является основным методом борьбы с раком данной локализации. Она может состоять из удаления матки, яичников и фрагмента сальника. Матку могут удалить вместе с шейкой (в случае обнаружения на ней патологических изменений). Учитывая тот факт, что рак очень часто поражает два яичника, рекомендовано удалить 2 сразу.
В случае достаточно крупного образования, оно способно прорастать в соседние ткани и органы. В таких случаях, перед операцией нужно пройти курс химиотерапии, которая имеет способность замедлить и даже уменьшить опухоль.
Химиотерапия. Состоит в применении ряда химических препаратов, к которым более чувствительны клетки рака.
Лучевая и гормональная терапия. В данном случае особого лечебного эффекта они не дадут, но могут помочь облегчить симптомы и общее состояние женщины.
Уровень пятилетней выживаемости в зависимости от стадии:
- I – 85%;
- II – 75%;
- III – 50%;
- IV – 15.
Профилактика
Точных профилактических мероприятий, которые помогли бы предупредить рак яичников у женщин, не существует. Единственное что могут посоветовать специалисты, это регулярное посещение гинеколога (особенно если присутствуют признаки проблем с женской половой системой), что бы в случае наличия патологии выявить ее на ранней стадии.
Представляет ли угрозу киста?
Общая классификация, к которой относят и рак, и кисту, не дает весомых поводов утверждать о том, что киста – это рак. Бывали такие случаи, когда гинекологи диагностировали у женщин перерождение кисты в злокачественное новообразование.
Сама по себе киста, является доброкачественной патологией, которая на первый взгляд не мешает женщине, не проявляет никакие симптомы, и не требует никакого вмешательства. Но такое мнение может стать фатальным, так как существует малый шанс того, что доброкачественная киста может преобразоваться в раковый процесс.
rak03.ru
Рак яичников
Рак яичников. Классификация. Клиника, диагн, лечение.
Злокачественные опухоли яичников встречаются в любом возрасте, но чаще у женщин от 40 до 60 лет.
Классификация злокачественных опухолей яичников:
По морфологии:
1)злокачественные опухоли из эпителиальной ткани яичников:
- папиллярный рак
- железистый рак (аденокарцинома)
- солидный рак
2) опухоли из соединительной ткани яичников:
- саркома
3) опухоли из ткани, покрывающей фолликул, и зернистого слоя фолликула:
- гранулезоклеточный рак
- злокачественная текобластома
- дисгерминома (семинома) – злокачественная быстрорастущая и метастазирующая опухоль яичника, развивающаяся из гоноцитов (первичных недифференцированных половых клеток). Обычно дисгерминома развивается в дисгенетических гонадах у молодых женщин с отсутствием или недоразвитием вторичных половых признаков.
4) опухоли из соединительной ткани яичников:
- тератобластома;
5) метастатические злокачественные опухоли:
- рак Крукенберга - первичный очаг при этом может располагаться в желудке, поджелудочной железе, кишечнике, желчном пузыре;
- метастатическая аденокарцинома - метастаз из молочной железы.
II. Клиническая классификация злокачественных опухолей яичников:
1) стадия 1 - опухоль ограничена яичниками:
-стадия 1а - опухоль ограничена одним яичником, асцита нет, с отсутствием прорастания или разрыва капсулы или с таковыми;
-стадия 16 - опухоль ограничена обоими яичниками, с отсутствием прорастания или разрыва капсулы или с таковыми;
-стадия 1в — опухоль ограничена одним или обоими яичниками, но при наличии очевидного асцита или определяются раковые клетки в смывах.
2) стадия 2- опухоль поражает один или оба с распространением на область таза:
-стадия 2а - распространение и/или метастазы на поверхности матки и/или труб;
-стадия 2б - распространение на другие ткани таза, включая брюшину и матку;
- стадия 2в - распространение на ткани таза, брюшину и матку, имеется очевидный асцит или определяются клетки в смывах.
3) стадия 3 - распространение на один или оба яичника
метастазами по брюшине за пределами таза и/или метастазы в забрюшинных лимфатических узлах:
- стадия 3а – микроскопические метастазы по брюшине
- стадия 36 - макрометастазы по брюшине меньше или равные 2см;
- стадия 3в - метастазы по брюшине более 2см и/или метастазы в регионарных лимфатических узлах.
4) стадия 4 – распространение на один или оба яичника с отдаленными метастазами. При наличии выпота в полости плевры должны быть положительные цитологические находки, чтобы отнести случаи к стадии 4. Метастазы в паренхиме печени соответствуют стадии 4.
III. Классификация по системе ТNМ:
1) Т - первичная опухоль:
Т0 - первичная опухоль не определяется;
Т1 - опухоль ограничена яичниками;
Т2 - опухоль поражает один или оба яичника с распространением на таз;
Т3- опухоль поражает один или оба яичника, распространяется на тонкую кишку или сальник, ограничена малым тазом, или имеются внутрибрюшные метастазы за пределами малого таза или в лимфатических узлах забрюшинного пространства;
2) N - регионарные лимфатические узлы (регионарными для яичников являются подвздошные, боковые сакральные, парааортальные, паховые лимфатические узлы)
N0- нет признаков поражения лимфатических узлов;
N1- имеется поражение регионарных лимфатических лимфоузлов;
NХ - недостаточно данных для оценки состояния регионарных лимфатических узлов;
3) М - отдаленные метастазы:
М0 - нет признаков отдаленных метастазов;
М1 - имеются отдаленные метастазы;
Мх - недостаточно данных для определения отдаленных метастазов;
4) G - гистологическая градация:
G1 - пограничная злокачественность;
G2 - явная злокачественность;
GЗ - степень злокачественности не может быть установлена.
Клиническая картина злокачественных опухолей яичников:
1) Характерен быстрый рост, метастатическое поражение большого сальника, распространение опухоли по париетальной и висцеральной брюшине. Часто метастазы отмечаются в парааортальных и надключичных лимфатических узлах, пупке, печени, на плевре;
2) Патогномоничные признаки отсутствуют;
3) В ранний период заболевания:
- боль внизу живота;
- общая слабость, повышенная утомляемость;
- иногда тошнота и рвота;
- запор, чередующийся с поносом;
- чувство распирания в подложечной области;
- чувство тяжести внизу живота;
4) В поздние стадии:
- постоянная боль;
- увеличение живота за счёт асцита;
- может быть выпот в плевральных полостях;
- появление признаков сердечно-сосудистой и дыхательной недостаточности;
- отеки на нижних конечностях.
Диагностика злокачественных опухолей яичников:
1) Клиническая картина - пальпаторное определение в малом, тазу опухолей различной консистенции с бугристой поверхностью, ограниченно подвижных; асцит; выпот в плевральных полостях и другое.
2) Ультразвуковое исследование брюшной полости;
3) Компьютерная томография брюшной полости;
4) Цитологическое исследование содержимого, полученного при пункции брюшной полости через задний свод влагалища;
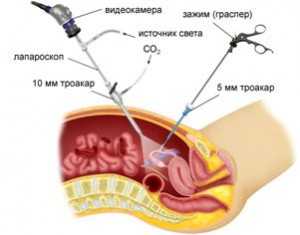
5) Лапароскопия;
6) Иммунологическое исследование - определение опухолевого ассоциированного антигена СА-125;
7) Методы исследования, уточняющие состояние смежных органов - ирригоскопия, экскреторная урография.
Лечение злокачественных опухолей яичников:
1) Применяют хирургический, комбинированный и комплексный методы;
2) Лечение чаще начинают с оперативного вмешательства, при котором определяют стадию опухолевого процесса и удаляют опухоль целиком или частично;
3) У больных с обширным распространением опухоли или резким ослаблением организма на первом этапе лечения предпочтительна химиотерапия. Операцию можно произвести позднее, когда под влиянием химиотерапии опухоль уменьшится и станет подвижной. Операция заключается в экстирпации матки с придатками и резекции большого сальника даже при отсутствии в нем видимых метастатических изменений;
4) Если радикальная операция оказывается неосуществимой, то целесообразно удалить хотя бы основные массы опухоли;
5) Если злокачественная опухоль обнаружена в одном удаленном яичнике, необходима повторная операция с целью удаления матки, придатков, оставленных во время предыдущего вмешательства и большого сальника;
6) Если больная признана полностью неоперабельной во время чревосечения, производят биопсию и удаляют полностью асцит с дренированием брюшной полости;
7) Химиотерапия:
- используется как до, так и после радикальных и нерадикальных операций;
- лекарственные противоопухолевые препараты применяют по одному (монохимиотерапия) или в сочетании друг с другом (полихимиотерапия);
- при монохимиотерапии можно использовать тиофосфаны (Тио-ТЭ5), циклофосфан;
- комбинированная химиотерапия при раке яичников более эффективна. Возможно использование следующих комбинаций химиопрепаратов - циклофосфан, 5-фторурацил, метотрексат, цисплатин, адриамицин;
- лекарственное лечение должно проводится при условии систематического контроля за показателями периферической крови;
8) Лучевая терапия почти не используется в качестве самостоятельного способа лечения. Она может быть применена в виде дистанционной гамма-терапии или внутрибрюшинного введения радиоактивного коллоидного золота.
Профилактика злокачественных новообразований яичников заключается в своевременном распознавании и удалении доброкачественных опухолей яичников.
studfiles.net
Симптомы и лечение рака яичников, виды опухолей, стадии, прогноз и риски рецидива
Опухоли яичников составляют четверть всех опухолей в женских половых органах. Учитывая высокую смертность, позднее выявление рака и разнообразие симптомов, очень важно обнаружить болезнь на самых ранних стадиях.
Какие бывают опухоли яичников?
Понятие «рак яичников» чаще всего употребляется в обобщенном смысле и означает злокачественную опухоль. Но на самом деле существует огромное количество разнообразных опухолевых процессов, которые могут переходить из доброкачественных форм в «раковые», располагаться в разных отделах и иметь абсолютно разное лечение. Для правильного определения врачебной тактики специалисты ВОЗ разработали классификацию.
Эпителиальные опухоли
Они могут быть доброкачественными, переходными и злокачественными:
- папиллярные серозные цистаденомы и цистаденокарциномы
- муцинозные цистаденомы и цистаденокарциномы
- эндометриоидные опухоли
- опухоли Бреннера
Эпителиальные новообразования чаще всего встречаются у женщин 45-50 лет и представляют собой кисты. В большинстве случаев эти кисты доброкачественные. Признаками рака яичников в подобных кистах могут служить:
- поражение обоих яичников
- наличие тонких, беспорядочно расположенных внутри кисты сосочков
- неоднородность кисты (более плотные и тонкие участки чередуются)
Отличить доброкачественную эпителиальную опухоль от рака визуально очень сложно, окончательный диагноз ставят только после операции. Симптомы ранних стадий такого серозного рака малозаметны. Обычно болезнь выявляют на стадии широкого распространения и метастазов.
Среди новообразований такого типа есть особые группы, имеющие пограничную злокачественность. Например, муцинозные опухоли, не являясь раком, могут выделять в брюшную полость столько слизи, что женщине требуются постоянные полостные операции для ее удаления. В результате это приводит к истощению и смерти.
Особым видом рака яичников являются недифференцированные опухоли. Их клетки настолько примитивны, что определить состав новообразования невозможно. Прогноз при таких опухолях очень плохой.
Стромальные опухоли
Также могут быть доброкачественными, переходными и злокачественными:
- гранулезоклеточные
- текомы
- фибромы и фибросаркомы
- андробластомы
Стромальные гранулезоклеточные новообразования, активно выделяют гормоны. Поэтому их симптомы гораздо ярче, чем при эпителиальных опухолях.
У девочек могут возникнуть признаки преждевременного полового созревания (увеличение молочных желез, кровянистые выделения из влагалища). У женщин детородного возраста возникают обильные кровотечения, часто без связи с менструацией. У больных в менопаузе могут появиться «симптомы омоложения»: исчезновение морщин на лице, ровный цвет кожи. Такие женщины выглядят гораздо моложе своего возраста.
Чаще всего гранулезоклеточные злокачественные опухоли выявляют на ранних стадиях, поэтому прогноз у них хороший: пятилетняя выживаемость колеблется от 80 до 90%.
Андробластомы – еще один вид гормонально активной опухоли, поражающей девочек и молодых женщин. В кровь больной выделяются мужские гормоны. Это приводит к замещению женских признаков на мужские. Исчезают менструации, атрофируются молочные железы, грубеет голос, появляются волосы на лице. После излечения все симптомы полностью исчезают.
- дисгерминомы
- опухоли желточного мешка
- тератомы
Герминогенные опухоли яичников развиваются из клеток зародыша. То есть в большинстве случаев их зачатки есть у девочки с самого рождения. Обнаруживает себя эта патология довольно рано, чаще всего в детском и юном возрасте. Единственным абсолютно доброкачественным вариантом опухоли является дермоидная киста. Она может содержать в себе волосы, зачатки зубов, ногтей и даже клетки щитовидной железы. После удаления таких опухолей не возникает рецидивов.
Большая часть подобных опухолей является злокачественными. Гормональной активностью они не обладают, но часто вызывают перекрут яичника и боль. Поэтому выявляют эту болезнь в основном на ранних стадиях. Кроме того, есть маркеры, позволяющие обнаружить патологию и проконтролировать лечение. Это АФП (альфафетопротеин) и ХГ (хорионический гонадотропин).
Гонадобластомы
Недифференцированные опухоли
Метастатические опухоли
Факторы риска раковых опухолей яичников
Причины рака яичников до сих пор не ясны. Но есть определенные обстоятельства, при которых вероятность заболеть этим недугом гораздо выше.
Гормональный фактор
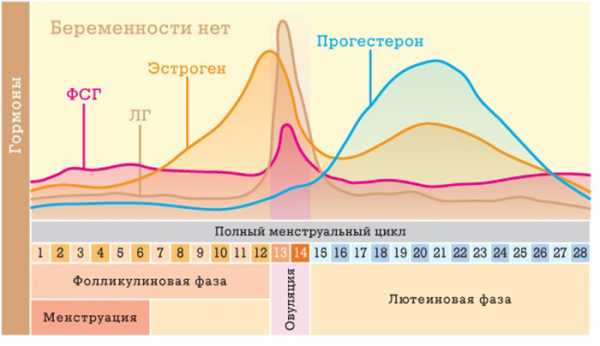
Есть достоверные сведения о связи рака яичников с гормональным фоном и количеством родов. Считается, что при каждой овуляции (выходе яйцеклетки) ткань яичника повреждается. После этого наступают процесс заживления, требующий активного деления клеток. Чем чаще приходиться клеткам делиться, тем выше риск выхода из-под контроля этого процесса. Овуляция отсутствует во время беременности, кормления грудным молоком и приеме оральных контрацептивов. Все эти факторы снижают риск развития рака яичников. А вот ранние первые месячные, один ребенок и поздняя менопауза являются фактором риска этой болезни из-за частых овуляций. Женское бесплодие и длительная стимуляция овуляции также включены в этот список.
Что касается применения заместительной гормональной терапии для смягчения симптомов пременопаузы, то существуют данные об исследованиях, показывающих, что повышается онкологический риск (в частности риск рака яичников) при их приеме. Поэтому назначение ЗГТ возможно имеет смысл при раннем климаксе, также не целесообразно его назначать женщинам после 55 лет.
Наследственная предрасположенность
Небольшой процент опухолей связан с генетическими поломками (до 2% всех случаев рака). Есть три синдрома, при которых риск развития онкологии в яичниках значительно повышается.
- Семейный рак яичников
- Семейный рак яичников и молочной железы
- Синдром Линча II
Все эти синдромы проявляются случаями рака яичников, груди, кишечника и матки у ближайших родственниц (матери, бабушки, сестер). При неблагоприятном семейном анамнезе необходимо исследовать гены BRCA1 и BRCA2 на мутации, которые и вызывают опухоль. Все женщинам с этими синдромами необходимо регулярное обследование, а часто – и профилактическое удаление матки с яичниками или молочных желез. В качестве примера можно привести голливудскую актрису Анжелину Джоли, которая решилась на удаление молочных желез в связи с подобным наследственным синдромом.
Диетические пристрастия
Чаще всего злокачественные опухоли яичников находят у женщин из развитых индустриальных стран. Европа и США – лидеры по заболеваемости и смертности от этого недуга. В то же время в экономически успешной Японии и других азиатских странах число заболевших значительно ниже. Такое явление раньше связывали с гастрономическими пристрастиями женщин. Была теория о таком факторе риска, как избыточное поедание животных жиров. Это не нашло никаких научных подтверждений, но многие ученые до сих пор ведут исследования на эту тему.
Вредные примеси (асбест)
Еще одним долго существующим, но плохо изученным фактором риска считается использование талька в целях гигиены. В некоторых опухолях яичников были найдены частицы талька, используемого в присыпках и дезодорантах. Частицы этого талька похожи на асбест, который тоже считают пусковым фактором болезни. Исследования на эту тему также не дали точных результатов.
Облучение органов таза (для лечения других опухолей)
Симптомы рака яичников
Низкая выживаемость при раке яичников, симптомы которого могут не проявляться очень долго, связана с поздней диагностикой. Опухоли в I стадии – обычно случайная находка при плановом УЗИ или осмотре гинеколога. Более яркие признаки обнаруживаются уже при далеко зашедшем процессе.
|
|
Все опухоли в яичниках могут перекручиваться. В связи с нарушением кровообращения в пораженном органе может наступить его некроз (отмирание). Обычно это вызывает острейшие боли (как при аппендиците) и требует незамедлительной операции.
Еще одним важным осложнением является истощение. Опухоль сдавливает кишечник, вызывая дискомфорт, запоры и делая прием пищи затруднительным. Помимо этого раковое новообразование выделяет в кровь продукты собственного распада. Все это приводит к сильному похудению и изнеможению, особенно на поздних стадиях болезни.
Стадии рака яичников
Международная федерация акушеров и гинекологов выделяет следующую классификацию стадий:
| 1 стадия | 2 стадия | 3 стадия | 4 стадия |
Стадия Iа
Стадия Ib
Стадия Ic
| Стадия IIa
Стадия IIb
Стадия IIc
| Стадия IIIа
Стадия IIIb
Стадия IIIc
| Опухоль с отдаленными метастазами (легкие, печень и другие отдаленные органы) |
Диагностика опухоли яичников
Осмотр на гинекологическом кресле
Крупные новообразования можно обнаружить при прощупывании живота на приеме у гинеколога. Особенно большие опухоли женщина может найти и сама. Чаще такие размеры имеют доброкачественные структуры. Но они с течением времени могут перерождаться в рак кисты яичников, поэтому и требуют особого внимания.
Ультразвуковое исследование органов малого таза
Наружный датчик УЗИ может обнаружить опухоль более 6-7 см в диаметре, тогда как внутренний (трансвагинальный) определит гораздо меньшие образования (2 см и менее).
У женщины детородного возраста нормальные яичники достигают 3-4 см в поперечнике. Иногда на них образуются так называемые функциональные кисты (связанные с нарушением овуляции). Они безопасны, проходят сами в течение 2-3 месяцев. Важно отличить их от злокачественной опухоли.
Допплерография
Очень часто для диагностики злокачественной опухоли при УЗИ используют эффект Допплера. С его помощью можно определить кровоток в подозрительной зоне. При раке яичников вокруг опухоли образуются новые сосуды, кровоток резко возрастает.
Компьютерная томография
КТ используют для уточнения размеров раковой опухоли, степени ее прорастания в другие органы и поиска метастазов. Этот метод обладает высокой точностью. Помимо компьютерной томографии часто применяют и магнитно-резонансную (МРТ). Методика позволяет оценить даже отдаленные метастазы в нескольких проекциях.
Позитронно-эмиссионная томография (ПЭТ)
ПЭТ позволяет максимально точно оценить распространение опухоли и обнаруживает даже маленькие отдаленные метастазы. Метод основан на поиске помеченных радиоизотопами раковых клеток.
Определение раковых маркеров в крови
Существуют особые вещества, продуцируемые опухолями. Обнаружение их в крови в большом количестве может указывать на развитие рака яичников.
Например, наличие альфа-фетопротеина (АФП) и хорионического гонадотропина (ХГ) в совокупности с подозрительным образованием на яичнике может говорить о герминогенной опухоли, которая имеет зародышевые клетки.
Онкомаркер рака яичников СА-125 значительно повышен при этой опухоли почти всегда. Но так как значение этого показателя может повышаться при эндометриозе, воспалении придатков и даже обострении панкреатита, использовать его как анализ на рак яичников нельзя. С другой стороны, повышение СА-125 после лечения раковой опухоли почти всегда говорит о рецидиве болезни.
Все опухоли яичников, сомнительные на предмет злокачественности, необходимо удалять. После исследования новообразования определяют его тип, а затем и назначают соответствующее лечение.
Во время операции хирург оценивает распространение опухоли, состояние брюшины, печени, наличие асцита и фиксирует все наблюдения. От этих данных во многом зависит не только объем операции, но и дальнейший прогноз пациентки.
Лечение рака I и II а стадий
Хирургическое лечение
Удаление матки, обоих яичников и сальника (ткани, покрывающей органы брюшной полости) – обязательный этап операции. У нерожавших женщин с I стадией иногда удаляется только пораженный яичник, а после рождения детей проводится повторная операция - удаление оставшегося придатка и матки. Такой щадящий вариант возможен только в определенных случаях:
- односторонняя опухоль с неповрежденной капсулой
- отсутствие метастазов и нормальная биопсия здорового яичника
Такие условия встречаются довольно редко, поэтому сохранить детородную функцию чаще всего не удается. Иногда во время операции удаляются тазовые и парааортальные лимфоузлы, в которых чаще всего бывают метастазы.
Послеоперационная химиотерапия
На I а стадии введение химиопрепаратов после операции не показано, так как все опухолевые клетки можно удалить хирургически. При других вариантах I и II стадий рекомендуется введение препаратов платины (цисплатин, карбоплатин). Обычно хватает 3-6 курсов лечения.
Лечение рака II-IV стадий
Хирургическое лечение
При распространенных опухолях особенно важно максимальное их удаление. Это возможно далеко не всегда, потому что рак может прорастать в другие органы, обхватывать сосуды и давать множественные мелкие метастазы (см. рак тела матки).
Если невозможно тщательное удаление рака, то часто применяют несколько курсов химиотерапии. После них размеры опухоли часто уменьшаются и появляется возможность ее вырезать.
У больных с 4 стадией рака применяют паллиативную терапию (направленную на облегчение страданий). Проводят удаление опухолевой массы, сдавливающей кишечник, мочевой пузырь, вызывающей боли. Большое значение имеет не то, сколько живут такие больные, а их качество жизни.
Химиотерапия
Введение препаратов платины обязательно в далеко зашедших стадиях. Обычно применяют 6 курсов карбоплатина с паклитакселом. Перерыв между курсами составляет три недели.
Наблюдение после терапии
После окончания терапии женщина должна находиться пот неусыпным контролем онкогинеколога. В первые 2 года нужно посещать врача каждые три месяца, затем – чуть реже, но регулярно. Для обнаружения рецидива проводят УЗИ и определяют СА-125 в крови. Порой за полгода до видимого прогрессирования опухоли маркер СА-125 повышается в несколько раз. Но обычно химиотерапию начинают проводить уже после подтверждения рецидива на УЗИ или КТ. Такой подход не влияет на продолжительность жизни и ее качество.
Рецидивы рака яичников
Чем больше стадия болезни, тем выше риск рецидива опухоли. У пациенток с ранними стадиями и поздними рецидивами (2 года после операции) проводят повторную операцию. Если рецидив представляет собой множественную опухоль и возникает вскоре после лечения, то проводить операцию нецелесообразно.
Довольно часто вновь возникшие опухоли нечувствительны к старым препаратам. В этих случаях пробуют новые комбинации препаратов платины с другими цитостатиками.
Прогноз заболевания
Международная ассоциация акушеров и гинекологов исследовала частоту встречаемости и пятилетнюю выживаемость при разных степенях рака яичников. Из нижеуказанной таблицы видно, что благоприятный прогноз соответствует в основном I стадии. К сожалению, большая часть опухолей обнаруживается уже на III стадии.
| стадии | Описание | частота встречаемости | 5-летняя выживаемость |
| 1 | Опухоль в пределах яичников | 20% | 73% |
| 2 | Распространение не выходит за пределы малого таза | 5% | 45% |
| 3 | Поражение забрюшинных лимфатических узлов и брюшной полости | 58% | 21% |
| 4 | Отдаленные метастазы | 17% | 5% |
При герминогенных опухолях прогнозы для жизни куда более хорошие. Более 90% больных переживают 5 –летний и даже 10-летний рубеж. Опухоли, выделяющие гормоны (например, гранулезные), чаще выдают себя на ранних стадиях. У таких больных прогноз тоже благоприятен (85% пятилетней выживаемости)
Рак яичников при беременности
Бессимптомный рак придатков часто обнаруживается только после постановки беременной на учет и первого УЗИ. Независимо от срока проводят хирургическое лечение. В первом триместре возможно сохранение беременности (путем удаления пораженного яичника). При запущенных опухолевых процессах необходима послеоперационная химиотерапия. Нет данных о безопасности ее для плода. В таких случаях беременность обычно прерывают. В III триместре возможно проведение кесарева сечения с последующей операцией и химиотерапией.
Рак яичников у женщин – одна из самых грозных опухолей половых органов. Самой главной причиной огромной смертности является позднее обнаружение болезни. Поэтому регулярное посещение гинеколога и ежегодное УЗИ поможет выявить болезнь, сохранить жизнь и здоровье.
Частые вопросы
Мне 56 лет, менопауза 5 лет. В связи с крупной миомой и гиперплазией предлагают удалить не только матку, но и придатки. Объясняют это риском рака яичников. Необходима ли такая обширная операция?
Учитывая возраст, стаж менопаузы и фоновые заболевания (миома, гиперплазия эндометрия), данная операция очень желательна. Рак яичников после удаления матки возможен. Так как менструаций нет уже несколько лет, то отсутствие придатков не вызовет неприятных симптомов.
У дочери (18 лет) обнаружили на УЗИ крупные образования обоих яичников и повышение опухолевого маркера. Насколько велика вероятность рака и нельзя ли обойтись без операции?
Двусторонние опухоли яичников всегда вызывают настороженность в отношении рака. В данном случае есть вероятность злокачественной опухоли. Но не исключено, что это доброкачественные кисты, воспалительные изменения маточных труб и другие варианты. Опухолевые маркеры повышаются при всех патологиях женских половых органов. Поэтому для определения типа опухоли нужно провести операцию.
Мне 34 года, на УЗИ обнаружили фолликулярную кисту. Что делать? Смогу ли я забеременеть? Есть ли риск рака?
Фолликулярные кисты – частая находка на УЗИ. Они возникают из-за нарушения овуляции. Проходят они самостоятельно. Обычно назначают оральные контрацептивы с контролем УЗИ через 3 месяца. Сразу после исчезновения кисты можно планировать беременность.
zdravotvet.ru
Злокачественные опухоли яичников: причины, симптомы, лечение
В современной медицине на ранней стадии возможно излечить рак яичников. Проблема заключается в том, что многие даже и не догадываются о патологии. Рак яичников сложно определить, при этом он быстро дает метастазы. Кто больше всего рискует? На какие первые признаки стоит обратить внимание?
Основные факторы
Немаловажное значение имеет:
- Генетическая предрасположенность (если есть ген BRCA-1 и 2, повышается риск рака);
- Национальность (чаще всего опухоли подвержены американки, японки);
- Возраст. Как правило, новообразование появляется после 40 лет. Герминогенный вид опухоли может дать о себе знать в молодом возрасте;
- Частые ЭКО, бесплодие. А вот кормление грудью, вынашивание малыша, прием контрацептивов снижает вероятность рака;
- Гинекологические патология (эндометриоз, миома, хроническое воспаление).
Симптомы
Рак яичников длительное время не дает о себе знать. Даже, когда гинеколог осматривает больную, не всегда подозревает недуг, потому что опухоль сначала не более 1 см. Чем более выражено новообразование, тем больше стадия. Можно выделить такие признаки:
- Болезненные ощущения в нижней части живота. Они могут быть периодическими, постоянными, ноющими, острыми. Неприятные ощущения локализуются в пояснице, в крестце.
- При перекруте опухоли появляется невыносимая острая боль.
- Интоксикация – вялость, слабость, похудание, усталость.
Если вовлекаются соседние органы, появляются и другие симптомы: жидкий стул, запор, позыв к мочеиспусканию. При возникновении асцита у женщины заметно увеличиваются живот. В случае гормонально-активной опухоли, когда в большом количестве вырабатываются эстрогены, омолаживается организм: пропадают морщины, тонизируется кожа, увеличивается грудь, повышается либидо. При повышенном количестве андрогенов становится меньше грудь, на подбородке, под нижней губой можно заметить волосы, на животе появляется белая линия.
Виды
Злокачественные опухоли классифицируют в зависимости от того, где они находятся, а также все зависит от вида ткани. Например, из эпителиальной ткани появляется серозный, светлоклеточный, муцинозные, эндометриоидный, плоскоклеточный рак. Не менее опасными являются герминогенные виды новообразований: карцинома, тератома, хориокарцинома, дисгерминома. Определить вид опухоли можно с помощью гистологии.
Стадии
Очень важно правильно определить стадию развития новообразования. Основными параметрами являются:
- Размер;
- Поражение лимфоузлов;
- Количество метастазов.
На первой стадии поражаются яичники, на второй рак начинает распространяться на малый таз. На третьей и четвертой стадии появляются метастазы, развивается асцит.
Диагностика
Конечно, первые симптомы рака заподозрить достаточно сложно. В том случае, когда женщина регулярно наблюдается у гинеколога, у нее опухоль определяют на ранней стадии. Врачи рекомендуют обратить внимание на некоторые виды обследования:
- Осмотр зеркалом на гинекологическом кресле.
- Выскабливание из цервикального канала, полости матки.
- Пункция брюшной полости. С ее помощью можно узнать об подозрительных, атипичных, онкологических клетках.
- УЗИ малого таза дает возможность определить небольшое образование.
Диагностировать опухоль можно с помощью некоторых онкомаркеров. В случае их повышения увеличивается риск злокачественной опухоли. Врач подозревает опухоль после биохимического, общего анализа крови. При диагностике новообразования, чтобы определить степень распространения опухоли, используются такие методы исследования:
- Рентген органов грудной полости.
- УЗИ брюшной полости, чтобы узнать, есть ли отдаленные метастазы.
- МРТ, КТ.
- Колоноскопия, с ее помощью можно узнать о том, в каком состоянии находится желудок, кишечник.
- Биопсия для обнаружения увеличенных лимфатических узлов.
Методы лечения
Одним из эффективных способов лечения, является операция, при которой удаляют не только опухоль, но и матку с придатками, а также лимфатические узлы, брюшину, другие части. Только у нерожавших, молодых женщин возможно сохранить репродуктивные органы.
Часто хирургическую операцию сочетают с лучевой терапией, химиотерапией. Последний метод используют в зависимости от того, насколько чувствительна опухоль к лекарственным препаратам. Обращаем ваше внимание, химиотерапия может привести ко рвоте, тошноте, выпадению волос, угнетению иммунной системы. Поэтому так важно выбрать эффективные, но в тоже время безопасные способы.
Лучевая терапия воздействует на опухоль, при этом не вредит здоровью. Данный метод также имеет побочные действия – грубые рубцы, язвы не заживают в течение длительного времени. В случае рецидива в других органах появляются метастазы.
Профилактика
Очень важно постоянно наблюдаться у гинеколога, также не отказываться от УЗИ малого таза. Не стоит отказываться от беременности, лактации. Если женщина стимулирует фолликулы с помощью ЭКО, необходимо в дальнейшем принимать оральные контрацептивы.
В том случае, когда в семейном анамнезе: у мамы, бабушки был рак яичников, необходимо проконсультироваться с генетиком. Помните, на первой или второй стадии есть шансы на выздоровление. А вот на поздних стадиях все может закончиться смертью больной.
Итак, женское здоровье в большинстве случаев зависит от образа жизни. Стоит отказаться от всех вредных привычек, а также не забывать правильно питаться. При появлении боли в животе, отсутствии менструации, а также при кровотечении необходимо сразу же обращаться к врачу. Не отказывайтесь от природных процессов – родов, лактации. Будьте здоровы!
Интересные статьи:
medportal.su