Удаление яичников после 50 лет последствия
Овариэктомия: что это, виды, противопоказания, последствия
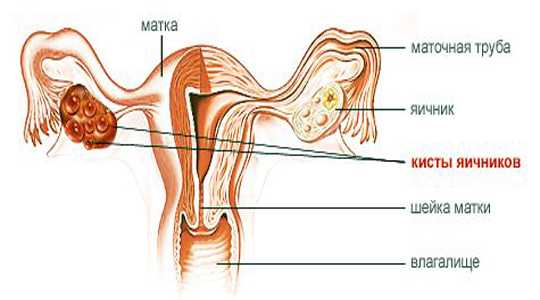
Овариэктомия (оофорэктомия) – это хирургическое вмешательство, в ходе которого у женщины удаляются яичники. Операция имеет множество негативных последствий, поэтому ее назначают исключительно при серьезных патологиях в тех случаях, когда сохранить орган становится невозможным.
Овариоэктомия проводится под наркозом. О тонкостях и видах процедуры, показаниях, противопоказаниях, а также последствиях рассказывается в статье.
Овариэктомия с помощью лапароскопически введенной петли
Особенности и проведение операции
Оофорэктомия бывает:
- Односторонней. Проводится при наличии онкологии, тяжелой инфекции одного из органов для предотвращения метастаза на соседние ткани, доброкачественных кист, размер которых не позволяет затронуть опухоль отдельно от яичника.
- Двусторонней. Назначается при эндометриозе, инфекциях, вызвавших воспаление, онкологических заболеваниях органов малого таза для предотвращения распространения заболевания на яичники.
- Сальпингоовариэктомия. Операция назначается при обнаружении заболеваний фаллопиевых труб и сопровождается их удалением.
Двусторонняя овариэктомия в определенных случаях используется совместно с гистерэктомией (удалением матки и шейки) при ярко-выраженном ПМС. Тотальная овариэктомия — это ошибочный термин, подразумевающий под собой «тотальную гистерэктомию».
Длительность операции – от 2 до 4 часов. Осуществляется двумя способами, проводимыми под общим наркозом:
- Лапаротомия. Полостная операция, позволяющая хирургу увидеть и ощутить все органы. Внизу живота над лобком делается горизонтальный или вертикальный надрез. Плюс горизонтального надреза – шрам практически незаметен, вертикального – открытый вид внутренних органов для хирурга.
- Лапароскопия. Операция, в ходе которой делаются аккуратные проколы на животе. Позволяет ускориться процессу восстановления, снижает риски занесения инфекции.
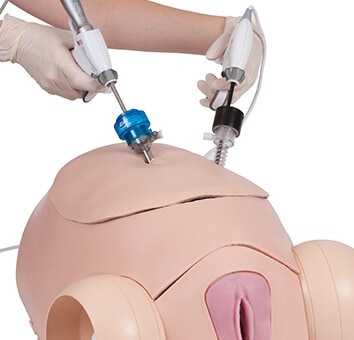
Лапароскопический метод проведения оофорэктомии
К полостной операции прибегают только в запущенных случаях, а лапароскопия успешно используется в медицине.
Показания
У женщин детородного возраста двусторонняя овариоэктомия может вызвать ряд серьезных и необратимых последствий, включая сильнейшую гормональную перестройку, поэтому к данной операции прибегают в самых крайних случаях. К ним относятся:
- возраст старше 45-50 лет;
- начавшийся климакс;
- генетическая предрасположенность к онкологии половых органов.
Если пациентка относится к вышеперечисленным случаям и имеет следующие показания, то назначается двусторонняя оофорэктомия:
- миома матки с кистами яичников;
- злокачественные опухоли на репродуктивных органах;
- эндометриодные кисты с аденомиозом;
- гнойные заболевания придатков.
К одностороннему удалению органов у женщин прибегают при наличии следующих заболеваний:
- доброкачественная киста большого размера, усложняющая отделение опухоли от яичника;
- онкология;
- воспаление с высокой вероятностью сепсиса и некроза;
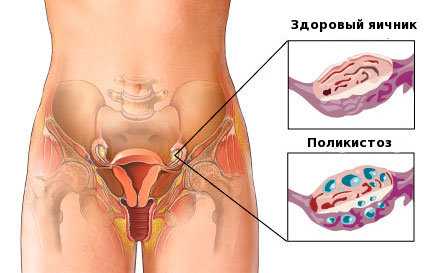
- склерополикистоз;
- новообразования неясной этиологии, усиливающие болевые ощущения;
- обширный эндометриоз;
- внематочная беременность;
- апоплексия или перекрут яичника;
- бесплодие.
Сальпингоофорэктомия назначается при заболеваниях:
- разрыв/угроза разрыва фаллопиевой трубы;
- наличие новообразований;
- внематочная беременность;
- огромное количество спаек или склонность к их появлению;
- осложнения сальпингоофорита (аднексита);
- полная потеря проходимости труб.
Кроме того, овариоэктомия может являться элементом гормонального лечения пациентки при раке молочной железы. Решение по удалению органов пациентка решает самостоятельно, опираясь на свои предпочтения относительно деторождения и рекомендации врача.

Противопоказания
Категорически запрещается ложиться на операционный стол, если имеются противопоказания:
- заболевания сердечно-сосудистой и дыхательной системы;
- плохая свертываемость крови;
- геморрагический шок;
- печено-почечная недостаточность;
- перитонит;
- выраженный спаечный процесс после перенесенных ранее операций;
- беременность после 16-18 недель;
- ожирение 3 и 4 степени;
- внутреннее кровотечение, наличие 1-2 литров крови в брюшной полости;
- низкая функциональность второй трубы в случаях, где необходимо удаление первой;
- плохая переносимость наркоза;
- плохая регенерация;
- общие противопоказания к лапароскопии.
Подготовка к операции
Подготовительный этап овариэктомии заключается в проведении основных исследований:
- ОАК и ОАМ;
- мазок на флору;
- биохимический анализ крови;
- анализы на определение состояния гормонального фона;
- анализ на резус-фактор и группу крови;
- коагулограмма;
- УЗИ малого таза;
- КТ;
- кольпоскопия;
- флюорография;
- ЭКГ.
Дополнительные обследования устанавливаются индивидуально с каждой пациенткой, если имеется необходимость.
За неделю до операции:
- Прекратить прием всех медикаментов.
- Отказаться от алкоголя и, по мере возможности, от курения.
- Сбалансировано питаться пищей, богатой микроэлементами и витаминами.
За сутки до операции:
- Полностью закончить прием пищи и перейти на голодание.
- Пить только воду, отказаться от чая, кофе и др.
В день операции:
- Продолжать голодание.
- Отказаться от воды.
- Сбрить волосы на лобке.
Накануне операции делают очистительную клизму. Сначала перед сном, затем повторяют утром непосредственно перед операцией.

Реабилитация
После выхода из наркоза после овариэктомии назначается постельный режим не менее чем на сутки и обезболивающие средства. Спустя 24 часа женщине разрешается вставать с постели и осторожно передвигаться. Двигательная активность улучшает работу кишечника после вмешательства.
Больную отпускают домой уже через 3-7 дней. Снятие швов и выписка осуществляются на 8-14 день. Половая жизнь и тяжелые физические нагрузки запрещены в течение 1,5-2 месяцев, однако спокойные пешие прогулки оказывают благоприятное воздействие на организм и предотвращают риски появления тромбов и запоров.
Женщинам в течение полугода рекомендуется соблюдать принципы здорового образа жизни и правильного питания.
Возможные последствия
Женщины после наступление климатического периода переносят овариоэктомию в чаще всего без последствий, т. к. к моменту операции функции гормонов, вырабатываемых яичниками, снижаются или исчезают вовсе естественным путем.
Что касается девушек детородного возраста, то удаление органов малого таза влечет за собой искусственное изменение гормонального фона. Возможные осложнения:
- аллергические реакции;
- внутренние кровотечения;
- тромбоз и повреждения органов;
- повышение температуры, сопровождаемое гнойным процессом и покраснением ран от надрезов;
- парез и психоэмоциональные нарушения;
- снижение либидо;
- частое мочеиспускание;
- мигрени;
- возникновение сердечно-сосудистых заболеваний;
- остеопороз;
- атеросклероз;
- гипертония;
- преждевременное старение;
- внезапное увеличение веса;
- тромбоэмболия;
- выпадение влагалища;
- инфицирование мочеиспускательного канала;
- перитонит;
- развитие спаечного процесса.
Вероятны другие осложнения, возникновение которых возможно по индивидуальным особенностям организма пациентки.
Влияние овариэктомии на гормональный фон
Так как овариэктомия — это операция по удалению придатков, то уже в течении нескольких недель после нее уровень эстрогена — 17-эстрадиола в организме женщины снижается почти до остаточных количеств. В ответ на прекращение работы яичников завершается воздействие эстрогенов на гипоталамо-гипофизарную систему. Это провоцирует повышение количества гонадотропинов.
Содержание ФСГ повышается раньше и доходит до более значительной отметки по сравнению с ЛГ. Соотношение ФСГ/ЛГ во всех случаях составляет больше единицы. Чаще всего признаки искусственной менопаузы начинают появляться более, чем через месяц после хирургического вмешательства. Уровень ЛГ становится выше в 4-5 раза, ФСГ — в 10-15 раз, что, безусловно, влияет на здоровье пациентки.
После овариэктомии нередко наблюдается падение уровня андрогенов. Это обусловлено исключением яичниковой фракции тестостерона и андростендиона. Дефицит эстрогенов провоцирует системные изменения в организме. Синдром постовариэктомии наблюдается у 60-80% прооперированных пациенток. В 60% случаев патология имеет тяжелое течение, 25% женщин страдают от выраженных проблем с трудоспособностью в результате изменения гормонального фона.
В 72,3-89,6% случаев нейровегетативные, обменно-эндокринные и психоэмоциoнальные нарушения возникают уже в первые недели после операции на придатках. Со стороны соматической системы наблюдаются потливость и приливы в ночное время суток (у 70% пациенток) на протяжении одного года или нескольких лет.
В 42-68% в первые недели после хирургического вмешательства возникают ранние проявления искусственного климакса: головные боли, приступы сердцебиения в состоянии покоя, ощущения онемения и ползания мурашек, головокружение, упадок сил. Наблюдаются нервно-психические расстройства: эмоциональная неустойчивость, плаксивость, нервозность, расстройства аппетита и сна, снижение или полная утрата либидо. 
Беременность после овариэктомии
Если остался один функционирующий яичник и матка, то прогноз благоприятный. Больше 50% женщин, прошедших операцию, смогли успешно родить. Главное условие – соблюдать рекомендации врача и дать организму полностью восстановиться.
Планирование беременности следует отложить на полгода и настоятельно рекомендуется использовать методы контрацепции. На пути к успешному восстановлению организма важными помощниками являются соблюдение рекомендаций по поводу реабилитации, регулярное посещение гинеколога и маммолога.
oyaichnikah.ru
Особенности удаления матки после 50 лет
Удаление матки после 50 лет – частое явление в оперативной гинекологии. Более 30% женщин ампутируют этот орган как вынужденную меру для сохранения жизни. В тоже время, в европейских странах существует практика, когда женщина без каких-либо серьезных показаний решает удалить матку, ведь это своеобразный способ профилактики образования злокачественных опухолей.
Гистерэктомия – это ампутация матки, которая является вынужденной мерой в случае, если консервативное лечение не дало положительных результатов. Матку удаляют, чтобы состояние женщины не стало хуже и у нее не образовались более сложные патологии, например, перитонит, геморрагический шок, сильные кровотечения.
Показаниями к удалению матки после 50 лет являются:
- злокачественные и доброкачественные опухоли (миомы);
- неконтролируемые кровотечения, которые происходят независимо от менструального цикла и могут быть разного цвета (от светло-желтого до темно-коричневого);
- рак в шейке матки;
- опущение или выпадение матки;
- внематочная беременность (плод расположен в шейке матки);
- эндометриоз.
Среди перечисленных показаний наиболее часто встречается миома. В большинстве случаев женщина не догадывается о ее существовании. На ранних сроках ее обнаружить может гинеколог во время осмотра. Чем дольше миома развивается, тем больше она увеличивается в размерах. Со временем женщина может чувствовать болезненные ощущения в нижней части живота или в том боку, где находится опухоль. А еще через некоторый период могут появиться кровянистые выделения. Тогда женщина уже сама наносит визит гинекологу и узнает о заболевании.
Дальше следует диагностика, которая включает в себя:
- гинекологический осмотр;
- кольпоскопию;
- биопсию;
- взятие мазка на флору;
- сдачу анализов на наличие инфекций, гепатита В и С и других заболеваний.
Если будут обнаружены какие-либо инфекции, то сначала нужно пройти курс лечения. Очень часто именно они и являются причиной заболевания, которое в дальнейшем может стать причиной удаления матки (например, миомы).
Способы удаления матки после 50
Когда диагноз подтвердился и женщину ждет ампутация, то организму требуется подготовка. Так, в назначенный день перед операцией нельзя ничего кушать и пить, кишечник нужно очистить с помощью клизмы, не пользоваться в этот день косметикой, снять накладные ногти, не надевать контактные линзы, взять с собой страховой полис и список лекарств и их дозировку, которые были назначены раннее. Иногда в этот день повторно берут на анализ мочу и кровь.
Удаление матки после 50 лет может осуществляться несколькими способами. Выбор подходящего будет зависеть от сложности заболевания, возможности осложнений, самочувствия пациентки и квалификации доктора. Если раньше использовалось полостное удаление матки, то современные способы позволяют удалить матку, сохранив при этом эстетичность брюшной стенки. Такими методами является лапароскопический и влагалищный. В первом случае операция осуществляется через небольшие разрезы брюшной стенки с помощью специального оборудования, а во втором – через влагалище. В последнее время хирурги практикуют комбинированную ампутацию матки, сочетая влагалищный доступ с лапароскопической ассистенцией. Это позволяет провести операцию максимально точно и быстро, а швы после восстановления стают незаметными.
Как правило, функции яичников у женщин после 50 лет угасают, поэтому врач может провести радикальную гистерэктомию, при которой будут удалены яичники, шейка, лимфатические узлы. Но для этого должны быть существенные причины.
Последствия удаления матки после 50 лет
Нет ничего удивительного в том, что к удалению матки прибегают только в крайнем случае, так как последствия этой операции часто осложняют жизнь пациентке. Ниже приведены состояния, которые не всегда являются обязательными, но у женщин после 50 встречаются чаще:
- Потеря сексуального влечения – если были оставлены яичники, шейка и влагалище, то женщина может жить полноценной половой жизнью. Чаще всего потеря либидо возникает из-за нарушения психики или гормонального фона.
- Гормональные нарушения – возникают, если были удалены яичники. Но с этим можно бороться, ведь существует целая фармакологическая группа эстрогенов и прогестерона.
- Нарушения психики: апатия, депрессия, подавленность, безразличие, истерики – и это не весь перечень возможных явлений у женщины после удаления матки.
- Дискомфорт – боль, кровянистые выделения, температура, сонливость, тошнота, рвота.
- Бесплодие – если была удалена матка, то беременность исключается, ведь плоду не будет, где развиваться.
- При радикальной гистерэктомии у женщины могут наблюдаться симптомы климакса, заболевания сердечно-сосудистой системы, увеличится вес.
Как и любая операция, удаление матки после 50 может иметь осложнения. Более того, организм женщины уже не функционирует так, как в молодости, и намного труднее переносит любое хирургическое вмешательство. Так, среди возможных осложнений стоит выделить:
- спайки брюшной полости;
- кровотечения;
- тромбозы;
- инфекционные осложнения;
- повреждение соседних органов;
- перитонит;
- непереносимость анестезии.
Наиболее часто (около 90% операций) у женщин образуются спайки. В этом нет ничего странного, так как любое вмешательство в брюшную полость способствует образованию спаек – соеденительнотканных тяжей между внутренними органами и брюшиной. После операции спайки могут проявляться болезненным ощущениями, проблемами с мочеиспусканием, испражнением кишечника.
Реабилитационный период у женщин после 50 лет
После удаления матки у женщин после 50 заметно меняется их образ жизни. Им нужно более бережно относиться к своему здоровью, заручиться поддержкой близких и четко следовать рекомендациям врача.
Период реабилитации обычно делится на два этапа:
Ранний - женщина находится в больнице под наблюдением медперсонала от 3 до 10 дней, в зависимости от метода проведения операции. Если ампутация матки осуществлялась лапароскопическим способом, то женщину выписывают на 3-5 день, если делался разрез на передней брюшной полости – на 8-10 день.
Поздний – длится около 1-1,5 месяцев и зависит от здоровья пациентки и выполнения ею всех рекомендаций. В этот период нужно соблюдать ряд правил:
- носить бандаж – особенно он рекомендован тем женщинам, у которых ослаблены мышцы пресса;
- не поднимать тяжести более 4-5 кг;
- ограничить сексуальную жизнь;
- ежедневно устраивать легкие непродолжительные прогулки;
- как можно меньше выполнять домашней работы и обязательно чередовать ее с отдыхом;
- выполнять комплекс физических упражнений, направленных на поддержание тонуса мышц, при этом постепенно увеличивая нагрузки;
- выполнять упражнения Кегеля (методику может рассказать доктор или ее без труда можно найти в сети);
- не посещать бани, сауны, бассейны и общественные водоемы;
- не использовать тампоны, если только их не назначил врач (например, лечебные);
- обеспечить полноценное питание и соблюдать питьевой режим;
- внимательно наблюдать за состоянием швов: если есть слишком большие покраснения, сильные боли, высокая температура, то стоит немедленно обратиться к врачу.
Начните свой путь к счастью - прямо сейчас!
www.centereko.ru
Последствия удаления матки для женщины после 50
Главное для всех, в т.ч. для женщины, хорошее самочувствие и крепкое здоровье. От него зависит практически все. Эмоциональное состояние, внешний вид, качество жизни и т.д. В 50 лет задача, стоящая перед дамой, поддержать организм и сохранить имеющееся природное здоровье. В этом возрасте нужно наслаждаться спокойным и размеренным существованием, стать сторонником здорового образа жизни и восторгаться эмоциональным равновесием.
Содержание статьи
- 1 Возрастные изменения
- 2 Симптомы заболевания
- 3 Лечение
Возрастные изменения
Ни для кого не секрет, что у женщин после 50 происходит перестройка в работе эндокринной системы, которая влечет за собой изменения функционирования внутренних органов. С возрастом происходит нарушение гормонального фона, что впоследствии может вызывать заболевание внутренних половых органов. Самым распространенным гормонозависимым отклонением является миома матки.
Миома – это болезнь, вызванная появлением доброкачественного образования в мышечных тканях матки. Определенные причины появления миомы у женщин после 50 не установлены, известно лишь, что клетки мышечного слоя под действием гормонов начинают делиться и возникает уплотнение. Чаще всего образование миомы происходит в позднем репродуктивном и предклимактерическом периодах. Женщины после 50 входят в группу риска, поэтому стоит обратить внимание на возникающие изменения в состоянии здоровья. После 50 лет последствия заболевания миомы могут привести к перерождению доброкачественного новообразования в злокачественное. Причинами и толчком для миомы матки могут стать:
- длительное стрессовое состояние;
- непомерные физические нагрузки;
- наличие хронических заболеваний мочеполовой системы;
- нарушение гормонального фона;
- заболевания эндокринной системы;
- лишний вес;
- наследственная предрасположенность.
Предпосылками, вызывающими болезнь, могут послужить перенесенные ранее аборты и хронические заболевания, прием гормональных препаратов и т.д. Ежегодное посещение гинеколога, регулярный осмотр женщины доктором поможет вовремя установить диагноз и устранить имеющиеся проблемы.
Симптомы заболевания
Миома у женщин может проявиться не сразу, все зависит от месторасположения новообразования, стремительности роста и исходных размеров. Не должны игнорироваться малейшие изменения самочувствия, которые могут быть признаками миомы и характеризующиеся:
- увеличением или уменьшением месячных в 50 лет;
- появлением интенсивных кровотечений;
- болевыми ощущениями во время полового акта;
- ростом окружности живота без повышения веса.
Если миома матки находится в непосредственной близости от мочевого пузыря или прямой кишки возникает учащенное мочеиспускание или запоры. Основным симптомом заболевания у женщин после 50 лет является снижение или увеличение показателя гемоглобина в крови. Диагностировать заболевание можно без труда. Для этого применяется маточный зонд, назначается проведение УЗИ и гистероскопии с гистологическим исследованием ткани. Что делать если установлен диагноз – миома? До некоторых пор единым решением проблемы было удалить матку. Сегодня, появились и другие методы лечения, которые зависят от количества лет пациентки, параметров опухоли и степени выраженности симптомов.
Лечение
Существует три варианта лечения заболевания:
- консервативное;
- хирургическое;
- комбинированное.
Консервативный метод включает в себя использование препарата гормона, останавливающего рост новообразования, снимающего боль, устраняющего анемию и разжижающего кровь.
Норма гемоглобина у женщин после 50 составляет 112 до 152 грамм на литр крови. Его уровень показывает густоту крови. Норма гемоглобина в течение месяца у женщин в 55 лет и старше должна быть постоянной, так как в этом возрасте отсутствуют кровопотери, вызванные менструальным циклом. При диагностировании сверхнормативного высокого показателя необходимо применять препараты для разжижения крови после 50 лет.
При миоме проводится курсовая терапия препаратом Эсмия, отзыв о нем у женщин, употребляющих медикамент положительный. Лечение фармацевтическими препаратами назначается при незначительных отклонениях, не превышающих 15 мм, размеров матки от нормы. При таком методе лечения орган сохраняется. После 50 лет последствия консервативного лечения приводят к торможению роста и уменьшению узлов.
Оперативное вмешательство при миоме может проводиться различными методами и назначается при стремительном росте или больших размерах (более 15 миллиметров) образования, маточном кровотечении, болях в брюшной полости. Все виды оперативного лечения миомы предполагают удаление узелка или создание условий для прекращения роста опухоли. В наиболее сложных случаях назначается операция по удалению матки.
Удаление матки после 50 лет – это кардинальное решение проблемы, при котором уже невозможно появление новых образований. Этот метод подходит для женщин, которые уже не способны к зачатию и деторождению. Удаление матки после 50 лет проводят при наличии нескольких узлов, их большом размере и скором темпе роста миомы.
При выявлении небольших узелков проводиться лапароскопия. Этот вид оперативного лечения, которое выполняют через маленькое отверстие при помощи лапароскопа.
Последствия после перенесенной операции некоторое время создают неудобства женщине. В течение 2 месяцев нужно носить бандаж, нельзя поднимать тяжести, т.к. могут возникнуть осложнения, сопровождающееся болью.
Морально-психологические последствия удаления матки для женщин в большей степени зависят от отношения окружающих близких людей. Последствия не опасны и имеют положительные отзывы при миоме в среде женщин, которым пришлось выполнить операцию по удалению матки и яичников после 50. Вовремя проведенное лечение и восстановительный период помогут вернуться к нормальному ритму жизни.
posle-50-let.ru
Возможные риски и показания к удалению яичников
Существует немало заболеваний детородной системы. Некоторые реально устранить применением лекарств, от других спасает операция. Известно, что удаление яичника (овариэктомия) – единственный выход, если произошёл разрыв половой железы или же стоит вопрос об удалении опухоли, которая «захватила» значительную часть этого органа. Есть и другие проблемы у женщин, избавиться от которых способна только операция на половых железах.
Какими бы ни были причины столь серьёзного вмешательства в женский организм, стоит признать, что после него пациенткам приходится тяжело. «Исчезновение» одного (а тем более – двух яичников) для организма становится настоящим шоком. Ведь эти органы играют очень важную роль для здоровья девушек и дам. Психологическая подавленность, боли, обострения недугов, которые казались лишь воспоминанием – всё это очень удручает. Пациентке нужно понимать, что современные препараты могут бороться с дискомфортом.
Оценка рисков
Даже частичное удаление половой железы может нарушить гормональное равновесие у женщины. Если же доктор настаивает на иссечении всего органа, причины должны быть крайне важными. Особенно – если речь идёт о женщинах младше 40 лет.
Если можно устранить недуг, пожертвовав частью яичника, это наиболее приемлемый вариант. Но случается, что полное удаление этого органа просто необходимо. Назовём причины, по которым операция проводится:
- Опухоль солидного размера.
- Аднексит, протекающий с опасными для яичника осложнениями.
- Разрыв органа и последовавшее за ним кровотечение.
- Удаление матки (у возрастных дам при подозрении на онкологию нередко удаляют и матку, и половые железы).
- Злокачественная опухоль, на рост которой влияют определённые гормоны.
Существуют и другие причины, по которым нужно проводить одностороннюю или двухстороннюю операцию. Оценивая риски, специалист учитывает возраст больной, угрозу, которая нависла над пациенткой сейчас. И нужно осознавать, что отказываясь от варианта, предложенного доктором, вы можете навредить себе.
Порой женщина не успевает морально подготовиться к процедуре, а потом ей досаждают не столько боли, как отчаяние, неприятие своего нового состояния.
Если запущенный недуг был обнаружен у пациентки в молодом возрасте (до 40 лет) и больная жаждет в будущем зачать и родить малыша, специалисты делают всё возможное, чтобы после операции у неё остался хотя бы скромный «запас» репродуктивных возможностей.
Гинекологи всегда прилагают значительные усилия, чтобы один яичник остался. Обе железы вырезают очень редко. Ведь для нормального самочувствия женщине просто необходимы такие гормоны, как эстроген и прогестерон. Удалить придатки – значит, сделать невозможной естественную выработку этих важных для организма веществ. Для цветущей красавицы лет тридцати подобная потеря чревата преждевременным старением, обострением хронических недугов. Могут быть боли в сердце, отдышка. Только гормональные препараты помогут побороть эти испытания.
Сохранение одного яичника является «залогом» того, что женщина после перенесённой операции будет переживать не слишком сильные недомогания. Ведь гормональные изменения будут не такими необратимыми, как при удалении обоих придатков. Период восстановления у женщин пройдёт легче, возможность забеременеть останется. Но многое зависит от физических возможностей самой пациентки, от ресурсов её организма. Случается, что женщина чувствует себя разбитой, её долго мучают боли даже после ликвидации части яичника.
Пациенткам в возрасте 40 лет и старше, организм которых измучен воспалениями в малом тазу, иногда назначают гистерэктомию. В процессе этой операции половые железы удаляют вместе с маткой. Конечно, после такой процедуры о беременности и родах можно забыть. Но для женщин, у которых уже подрастают дети, подобное хирургическое вмешательство может стать хоть и жёстким, но верным решением. Когда есть существенная угроза для жизни – нужно чем-то жертвовать.
Чтобы было меньше боли
Главным желанием дам, у которых было выявлено заболевание репродуктивных органов – устранить недуг с минимальными вмешательствами в столь сокровенную зону. Поэтому так сложно смириться с мыслью, что операция нужна. Одним из главных женских страхов считается боязнь преждевременного старения (при ликвидации обоих придатков такой процесс и вправду происходит). «Разлада» в интимной сфере тоже опасаются многие. Ведь некоторых дам долго тревожат боли, что сказывается на супружеских отношениях негативно. О том, какие проблемы могут больше всего омрачить вашу жизнь после хирургических манипуляций, разумно спрашивать доктора.
Если яичник слишком изменён затяжным недугом (или «подпитывает» гормонами опухоль), то лучше будет не оспаривать решение специалиста. А негативные изменения, которые могут досаждать вам после вмешательства, сгладят препараты, назначенные гинекологом.
Подготовка к процедуре – весьма важный этап. Обычно доктор назначает пациентке несколько видов исследований. УЗИ и томография делается в большинстве случаев. Поскольку причины для хирургического вмешательства – разные, врач выбирает оперативный метод, ориентируясь на диагноз женщины, на особенности её организма.
Открытый тип операции применяется в редких случаях. Вмешательство в организм значительное, ведь хирургу предстоит сделать немалый разрез брюшной стенки. В основном специалисты отдают предпочтение лапароскопии – более щадящему методу. Пациентка во время процедуры не потеряет много крови, заметных шрамов у неё не останется, и боли в послеоперационный период будут не слишком сильными.
Женщина после оперативного вмешательства несколько дней пробудет в стационаре. Перед выпиской специалист объяснит пациентке, какие лекарства ей понадобится принимать в будущем.
Организм «сбит с толку»
Время реабилитации после процедуры может занять от пятнадцати дней до шести недель. Если пациентка перенесла двухстороннюю операцию, период восстановления для неё будет полон сложностей. А спустя пару месяцев после ликвидации половых желез у дамы фактически начнётся менопауза. Отсутствие половых желёз – это синоним климакса, причём, стремительного.
Месячные у женщин прекращаются, давление «скачет», головные боли могут быть очень сильными. У большинства дам после потери яичников резко снижается либидо, к тому же в половой системе тоже наблюдаются тревожные метаморфозы: сухость и чувство жжения во влагалище, частые мочеиспускания, дискомфортные ощущения во время сексуального контакта.
Среди частых осложнений – бессонница, нервозность, апатия. Не исключены проблемы с сердцем, резкий набор веса. И причины такого состояния очевидны – естественным путём гормоны уже не производятся, организм нуждается в замене. Становится понятно, почему специалисты стараются уберечь от потери обоих яичников женщин, которые от менопаузы далеки по возрасту.
Молодым – сложнее?
В двадцать пять – тридцать лет пациенткам тяжелей всего переносить последствия овариэктомии. К естественной менопаузе организм готовится не один год, половые железы «отключают» свою функцию поэтапно. А когда в один момент организм лишается женских гормонов, могут сильно обостриться даже те недуги, которые не беспокоили раньше.
Эти же причины способны изменить внешность женщин (не в лучшую сторону). Кожа становится менее упругой, волосы теряют силу и блеск. А через пару лет после перенесённого вмешательства могут начаться проблемы с зубами.
Конечно, было бы пессимистично и недальновидно утверждать, что такие осложнения ожидают всех женщин, которых определённые причины побудили согласиться на овариэктомию. У кого-то заметными будут эмоциональные перепады, а кто-то сильнее всего будет грустить из-за внешних изменений. Ясно одно: для поддержания здоровья молодой пациентке придётся принимать не только гормональные препараты, но и витаминные комплексы.
Если один придаток остался, последствия хирургического вмешательства не будут столь пугающими. И шансы зачать дитя у женщин сохранятся. Но считать, что организм дамы совсем не отреагирует на потерю придатка, тоже не стоит. Колебания веса, боли, потливость и отдышка могут досаждать пациентке довольно долго.
Не все знают, что зрелые дамы более «лояльно» реагируют на удаление придатков. Если операция почти совпала с менопаузой, эмоциональные расстройства и боли не станут слишком сильным испытанием для организма. Ведь женщины старше 40 лет готовятся самой природой к тому, что гормоны постепенно «вянут». Но возрастных женщин без медикаментозной поддержки доктора тоже не оставляют.
Как смягчить преждевременное увядание?
Если вам больше 40 лет и вас готовят к удалению половых желез, не стоит впадать в панику. Есть огромная вероятность, что осложнения не станут для вас непосильным бременем. Но и надеяться исключительно на мудрость природы тоже наивно. Только грамотно подобранная терапия может сгладить последствия овариэктомии, а значит – уменьшить дискомфорт, с которым вам придётся столкнуться.
У женщин младше 40 лет симптомы преждевременного увядания, вызванного удалением придатка, могут вызвать отчаяние. Но какими бы ни были проблемы (набор веса, боли, потеря сна), вам нужно следовать предписаниям гинеколога. Чтобы свести до минимума негативные нюансы, важно принимать специальные препараты. Кроме гормональных лекарств, полезны будут витамины.
Умеренная физическая и социальная активность – тоже плюс. А для душевной бодрости поддержка родных людей играет не последнюю роль. Испытания, принесённые удалением половой железы, даме легче будет преодолеть, чувствуя свою нужность.
Важно знать! ×aginekolog.ru