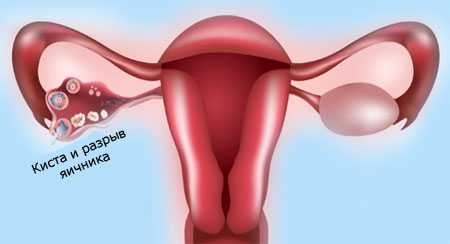
Симптомы кисты яичника справа у женщин
Киста яичника. Киста правого и левого яичника, причины, симптомы, диагностика и лечение. Виды кист: эндометриоидная, дермоидная, фолликулярная, киста желтого тела, фолликулярная. Разрыв кисты яичника
Киста яичника – это образование с тонкими стенками в толще или на поверхности органа, внутри которого находится полость с жидкостью или полужидким содержимым. По своему строению киста напоминает пузырь. Среди прочих гинекологических заболеваний кисты яичников занимают по распространенности от 8 до 20%. Яичники относят к внутренним женским половым органам. Они являются парными – различают правый и левый яичник.Основные функции яичников:
- развитие, рост и созревание яйцеклеток в фолликулах (полостях в виде пузырьков, которые находятся в толще ткани яичника);
- высвобождение созревшей яйцеклетки в брюшную полость (овуляция);
- синтез женских половых гормонов: эстрадиола, эстриола, прогестерона и пр.;
- регуляция менструального цикла посредством выделяемых гормонов;
- обеспечение вынашивания беременности посредством вырабатываемых гормонов.
Размеры яичников у женщин, находящихся в репродуктивном (детородном) возрасте:
- длина – 2,5 – 5 см;
- ширина – 1,5 – 3 см;
- толщина – 0,6 – 1,5 см.
Строение ткани яичников
В яичнике выделяют два слоя:- Корковый слой находится снаружи и содержит фолликулы, в которых расположены яйцеклетки. Он имеет максимальную толщину в репродуктивном (детородном) возрасте, а затем начинает постепенно истончаться и атрофироваться.
- Мозговой слой – внутренний. В нем находятся волокна соединительной ткани, мышцы, сосуды и нервы. За счет мозгового слоя обеспечивается фиксация и подвижность яичника.
Виды кист яичников:
- дермоидная киста;
- эндометриозная киста;
- синдром поликистозных яичников;
- кистаденома;
- серозная;
- фолликулярная;
- киста желтого тела яичника.
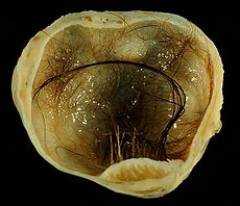 Дермоидная киста яичника (синонимы: зрелая тератома, дермоид) – доброкачественная опухоль женских внутренних половых органов. Среди всех яичниковых кист по распространенности она занимает 15 – 20%. Дермоидная киста может иметь округлую или овальную форму. Ее стенки снаружи гладкие. Диаметр может достигать 15 см. Данная опухоль содержит в себе практически все виды тканей: нервную, соединительную, мышцы, хрящи, жировую ткань. В дермоидной кисте есть сальные и потовые железы, волосы. Внутри находится полость, которая заполнена содержимым, по консистенции напоминающим желе. Чаще всего встречается дермоидная киста яичника справа. Практически всегда она находится только с одной стороны. Этот вид кист растет очень медленно. В 1 – 3% случаев она трансформируется в рак. Причины развития дермоида до конца не изучены. Считается, что опухоль образуется в результате нарушения развития тканей у эмбриона, гормональных изменений в организме девушки и женщины во время полового созревания, климакса. Провоцирующим фактором являются травмы живота. Дермоидная киста яичника может впервые диагностироваться в детском, зрелом или подростковом возрасте. Дермоидная киста яичника дает такую же симптоматику, как и любая другая доброкачественная опухоль. До определенного времени она никак себя не проявляет. Когда дермоид существенно увеличился в размерах (обычно 15 см), возникает характерная симптоматика:
Дермоидная киста яичника (синонимы: зрелая тератома, дермоид) – доброкачественная опухоль женских внутренних половых органов. Среди всех яичниковых кист по распространенности она занимает 15 – 20%. Дермоидная киста может иметь округлую или овальную форму. Ее стенки снаружи гладкие. Диаметр может достигать 15 см. Данная опухоль содержит в себе практически все виды тканей: нервную, соединительную, мышцы, хрящи, жировую ткань. В дермоидной кисте есть сальные и потовые железы, волосы. Внутри находится полость, которая заполнена содержимым, по консистенции напоминающим желе. Чаще всего встречается дермоидная киста яичника справа. Практически всегда она находится только с одной стороны. Этот вид кист растет очень медленно. В 1 – 3% случаев она трансформируется в рак. Причины развития дермоида до конца не изучены. Считается, что опухоль образуется в результате нарушения развития тканей у эмбриона, гормональных изменений в организме девушки и женщины во время полового созревания, климакса. Провоцирующим фактором являются травмы живота. Дермоидная киста яичника может впервые диагностироваться в детском, зрелом или подростковом возрасте. Дермоидная киста яичника дает такую же симптоматику, как и любая другая доброкачественная опухоль. До определенного времени она никак себя не проявляет. Когда дермоид существенно увеличился в размерах (обычно 15 см), возникает характерная симптоматика: - чувство тяжести и распирания в животе;
- боли в низу живота;
- увеличение живота за счет самой опухоли и скопления жидкости в брюшной полости;
- при давлении опухоли на кишечник – запоры или диарея.
- Воспаление. Температура тела повышается до 38⁰C и выше, отмечается слабость, сонливость.
- Перекрут ножки кисты, в которой проходят сосуды и нервы. Возникает острая боль в животе, резкое ухудшение общего состояния. Могут отмечаться симптомы внутреннего кровотечения (бледность, резкая слабость и пр.).
- Ручной осмотр. Может производиться в двух вариантах: влагалищно-абдоминальном (одна рука врача находится во влагалище, вторая – на животе), ректо-абдоминальное (врач вводит палец в прямую кишку и прощупывает через нее кисту яичника). При этом гинеколог может прощупать яичник, примерно оценить его размеры, консистенцию, плотность и пр. Дермоидная киста ощущается как округлое, эластичное, подвижное, безболезненное образование.
- Ультразвуковое исследование. При проведении этого исследования хорошо определяется строение стенок тератомы, консистенция ее внутреннего содержимого. Характерная особенность опухоли: в толще ее стенки часто выявляются кальцификаты – участки обызвествления.
- Компьютерная томография и магнитно-резонансная томография. Эти два исследования позволяют детально изучить внутреннее строение дермоидной кисты и установить окончательный диагноз.
- Лапароскопия (кульдоскопия) – эндоскопическая диагностика дермоидной кисты путем введения миниатюрных видеокамер в полость живота через проколы (при лапароскопии проколы делают на передней брюшной стенке, при кульдоскопии эндоскоп вводится через влагалище). Показанием к проведению этого исследования является осложненное течение дермоидной кисты.
- Исследование крови на онкомаркеры (вещества, которые сигнализируют о наличии в организме злокачественной опухоли). Ввиду риска озлокачествления дермоидной кисты проводится исследование крови на онкомаркер CA-125.
Виды операций при дермоидной кисте яичника:
- у девушек и женщин в детородном возрасте производится полное удаление кисты, иногда – иссечение части яичника;
- у женщин после менопаузы чаще всего удаляют яичник, иногда – вместе с маточной трубой;
- если дермоидная киста яичника осложняется воспалением или перекрутом, проводится экстренное хирургическое вмешательство.
 Эндометриоз (синоним – эндометриоидные гетеротопии) – заболевание, характеризующееся ростом ткани, идентичной слизистой оболочке матки, в других органах. Эндометриоз яичников протекает в виде эндометриозной кисты. Эндометриозные кисты обычно имеют размеры 0,6 – 10 см. Более крупные встречаются крайне редко. Они имеют прочную толстую капсулу толщиной 0,2 – 1,5 см. Нередко на ее поверхности находятся спайки. Внутри кистозной полости находится содержимое шоколадного цвета. В основном оно состоит из остатков крови, которая здесь, как и в матке, выделяется во время месячных. До настоящего времени они пока еще окончательно не изучены.
Эндометриоз (синоним – эндометриоидные гетеротопии) – заболевание, характеризующееся ростом ткани, идентичной слизистой оболочке матки, в других органах. Эндометриоз яичников протекает в виде эндометриозной кисты. Эндометриозные кисты обычно имеют размеры 0,6 – 10 см. Более крупные встречаются крайне редко. Они имеют прочную толстую капсулу толщиной 0,2 – 1,5 см. Нередко на ее поверхности находятся спайки. Внутри кистозной полости находится содержимое шоколадного цвета. В основном оно состоит из остатков крови, которая здесь, как и в матке, выделяется во время месячных. До настоящего времени они пока еще окончательно не изучены. Теории развития эндометриоза яичников:
- обратный заброс клеток из матки в маточные трубы во время месячных;
- перенос клеток из слизистой оболочки матки в яичники во время хирургических вмешательств;
- попадание клеток в яичник с током крови и лимфы;
- гормональные нарушения, изменение функции яичников, гипофиза, гипоталамуса;
- иммунные нарушения.
- постоянные боли в низу живота ноющего характера, которые периодически усиливаются, отдают в поясницу, прямую кишку, усиливаются во время месячных;
- острые резкие боли возникают примерно у 25% пациенток, у которых происходит разрыв кисты и излитие ее содержимого в полость живота;
- болезненные менструации (альгоменорея), сопровождающиеся головокружением и рвотой, общей слабостью, похолоданием рук и ног;
- запоры и нарушение мочеиспускания – вызваны образованием спаек в полости таза;
- небольшие кровянистые выделения из влагалища после того, как месячные уже закончились;
- постоянное небольшое повышение температуры тела, периодические ознобы;
- невозможность забеременеть в течение длительного времени.
- Общий анализ крови. У женщин с эндометриозом часто выявляется увеличение скорости оседания эритроцитов – признак воспалительного процесса в организме. Иногда таких пациенток длительное время ошибочно лечат в поликлинике от аднексита – воспалительного заболевания матки и придатков.
- Гинекологический осмотр. Во время осмотра гинекологом эндометриозные кисты могут выявляться справа, слева или с обеих сторон. На ощупь они эластические, но достаточно плотные. Они находятся на одном месте и практически не смещаются.
- Лапароскопия. Эндоскопическое исследование, которое является наиболее информативным при эндометриозных кистах яичников. Лапароскопия позволяет осмотреть патологическое образование, которое имеет характерную форму.
- Биопсия. Позволяет установить окончательный диагноз и отличить эндометриозные яичниковые кисты от других патологических образований. Кусочек ткани для исследования врач берет при помощи специальных инструментов во время лапароскопического исследования.
- Ультразвуковое, КТ и МРТ – высокоинформативные исследования, которые помогают детально рассмотреть внутреннюю структуру кисты.
- I степень. Как таковых кист пока еще нет. Есть мелкие, в виде точек, эндометриозные образования в ткани яичников.
- II степень. Имеется киста яичников мелких или средних размеров. В полости таза есть спайки, которые не затрагивают прямую кишку.
- III степень. Кисты расположены справа и слева, на обоих яичниках. Их размеры достигают более 5 – 6 см. Эндометриозные разрастания покрывают снаружи матку, маточные трубы, стенки тазовой полости. Спаечный процесс становится более выражен, в него вовлекается кишечник.
- IV степень. Эндометриозные кисты яичников имеют большие размеры. Патологический процесс распространяется на соседние органы.
- устранение беспокоящих женщину симптомов;
- предотвращение дальнейшего прогрессирования заболевания;
- борьба с бесплодием.
| Метод | Описание |
| Консервативные методики | |
| Гормональная терапия | Эндометриоз практически всегда сопровождается гормональным дисбалансом, который должен быть устранен. Гормональные препараты, которые используются для лечения эндометриоза:
|
| Витамины | Оказывают общеукрепляющее действие, улучшают функции яичников. Наиболее важны витамины E, C. |
| Противовоспалительные средства | Устраняют воспалительный процесс, сопровождающий эндометриоидные гетеротопии. Применяется индометацин в виде таблеток или ректальных свечей. *Все перечисленные препараты принимаются строго по назначению врача. |
| Обезболивающие средства | Борьба с болевым синдромом, нормализация состояния женщины. Применяется Анальгин, Баралгин. *Все перечисленные препараты принимаются строго по назначению врача. |
| Иммуномодуляторы | Препараты, которые приводят в норму иммунитет. Назначаются в тех случаях, когда эндометриозные кисты сопровождаются значительными иммунными сдвигами. Иммуномодуляторы, которые применяются при эндометриозной кисте яичника:
|
| Хирургические методики | |
| Лапаротомические вмешательства | Лапаротомия – хирургическое вмешательство, которое выполняется через разрез. Тактика хирургического вмешательства при эндометриозе:
|
| Лапароскопические вмешательства | Операции по удалению эндометриозных кист, которые выполняются эндоскопически, через прокол. Лапароскопическое удаление эндометриозных кист яичников является менее травматичным, реже приводит к осложнениям, не требует длительного реабилитационного лечения после проведенной операции. |
| Комбинированные методы лечения | |
| Проводится курс консервативной терапии, после чего эндометриозную кисту удаляют хирургическими методами. |
Патологические состояния, предрасполагающие к развитию синдрома поликистозных яичников:
- Избыточная масса тела (ожирение). Если в организм поступает большое количество жиров и глюкозы, поджелудочная железа вынуждена вырабатывать больше инсулина. Это приводит к тому, что клетки организма быстро утрачивают чувствительность к гормону.
- Сахарный диабет. При этом заболевании либо инсулин вырабатывается в недостаточном количестве, либо он перестает действовать на органы.
- Отягощенная наследственность. Если женщина страдает сахарным диабетом и поликистозом яичников, то ее дочери имеют повышенный риск.
- Задержки месячных. Перерывы между ними могут составлять месяцы и годы. Этот симптом обычно отмечается у девочек сразу после первой менструации: вторая приходит не через месяц, а намного позже.
- Гирсутизм – избыточный рост волос на теле, как у мужчин. Появление этого вторичного мужского полового признака связано с выработкой в яичниках большого количества андрогенов.
- Повышенная жирность кожи, угревая сыпь. Данные симптомы также связаны с избытком андрогенов.
- Ожирение. Жировая ткань у женщин с синдромом поликистозных яичников в основном откладывается в области живота.
- Нарушения со стороны сердечно-сосудистой системы. У таких пациенток рано развивается артериальная гипертония, атеросклероз, ишемическая болезнь сердца.
- Бесплодие. Яйцеклетка не может покинуть фолликул яичника, поэтому зачатие ребенка становится невозможным.
Окончательный диагноз устанавливают после проведения обследования: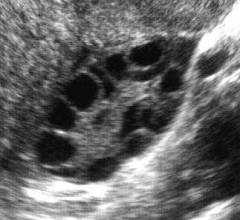
- УЗИ. Одна из наиболее информативных методик, которая позволяет осмотреть и оценить внутреннюю структуру яичника, обнаружить кисты. Ультразвуковое исследование при поликистозе проводится при помощи датчика, который вводится через влагалище.
- Исследование содержания в крови женских и мужских половых гормонов. Оценивают гормональный статус женщины. При синдроме поликистозных яичников обнаруживается повышенное количество андрогенов – мужских половых гормонов.
- Биохимический анализ крови. Выявляется повышенный уровень холестерина, глюкозы.
- Лапароскопия (кульдоскопия). Эндоскопическое исследования показано женщине в том случае, если у нее имеются дисфункциональные маточные кровотечения (выделение крови из влагалища, которые не связаны с месячными и другими заболеваниями половых органов). Во время лапароскопии врач проводит биопсию: небольшой кусочек яичника берется для исследования под микроскопом.
Схема лечения синдрома поликистозных яичников
| Направление терапии | Описание |
| Борьба с избыточной массой тела |
|
| Борьба с нарушениями обмена углеводов, вызванными снижением чувствительности тканей к инсулину | Обычно назначается Метформин. Курс проводится в течение 3 – 6 месяцев. *Все перечисленные препараты принимаются строго по назначению врача. |
| Борьба с бесплодием, гормональная терапия |
|
| Гормональная терапия у женщин, которые не планируют беременность |
|
Варианты хирургического вмешательства при синдроме поликистозных яичников:
- Иссечение части яичника. При помощи эндоскопического скальпеля хирург иссекает участок органа, который вырабатывает больше всего андрогенов. Этот способ хорош тем, что одновременно можно устранить сопутствующие спайки между яичником и другими органами.
- Электрокоагуляция – точечное прижигание участков яичников, в которых находятся клетки, продуцирующие тестостерон и другие мужские половые гормоны. Операция обладает минимальной травматичностью, проводится очень быстро, не требует длительной реабилитации.
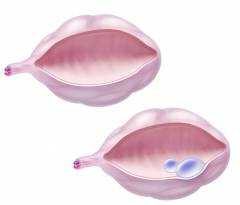 Фолликулярная киста яичника – кистозное образование, которое представляет собой увеличенный в размерах фолликул. Такая киста имеет тонкие стенки и полость с жидким содержимым. Ее поверхность ровная, гладкая. Ее размеры обычно не превышают 8 см. Формирование фолликулярных кист, как правило, происходит у молодых девушек во время полового созревания. Фолликулярные кисты правого и левого яичника встречаются одинаково часто. Фолликулярная киста, размеры которой не превышают 4 – 6 см, чаще всего не дает никаких симптомов. Иногда отмечается повышенное образование в яичниках женских половых гормонов – эстрогенов. При этом нарушается регулярность месячных, возникают ациклические маточные кровотечения. У девочек отмечается преждевременное половое созревание. Иногда женщину беспокоят ноющие боли в животе. Увеличение диаметра кисты до 7 – 8 см создает риск перекрута ее ножки, в которой проходят сосуды и нервы. При этом возникают острые боли в животе, состояние женщины резко ухудшается. Необходима экстренная госпитализация в стационар. Во время овуляции, в середине менструального цикла, может произойти разрыв фолликулярной кисты. При этом женщина также испытывает острые боли в животе – так называемые овариальные боли.
Фолликулярная киста яичника – кистозное образование, которое представляет собой увеличенный в размерах фолликул. Такая киста имеет тонкие стенки и полость с жидким содержимым. Ее поверхность ровная, гладкая. Ее размеры обычно не превышают 8 см. Формирование фолликулярных кист, как правило, происходит у молодых девушек во время полового созревания. Фолликулярные кисты правого и левого яичника встречаются одинаково часто. Фолликулярная киста, размеры которой не превышают 4 – 6 см, чаще всего не дает никаких симптомов. Иногда отмечается повышенное образование в яичниках женских половых гормонов – эстрогенов. При этом нарушается регулярность месячных, возникают ациклические маточные кровотечения. У девочек отмечается преждевременное половое созревание. Иногда женщину беспокоят ноющие боли в животе. Увеличение диаметра кисты до 7 – 8 см создает риск перекрута ее ножки, в которой проходят сосуды и нервы. При этом возникают острые боли в животе, состояние женщины резко ухудшается. Необходима экстренная госпитализация в стационар. Во время овуляции, в середине менструального цикла, может произойти разрыв фолликулярной кисты. При этом женщина также испытывает острые боли в животе – так называемые овариальные боли. - Гинекологический осмотр. Проводится влагалищно-абдоминальный или ректо-абдоминальный осмотр. При этом врач обнаруживает справа или слева от матки образование, которое имеет плотную эластическую консистенцию, легко смещается относительно окружающих тканей, безболезненное при ощупывании.
- УЗИ – ультрасонография (исследование, основанное на применении ультразвука высокой частоты для выявления глубоко расположенных структур). Позволяет хорошо изучить внутреннюю структуру яичника и кисты.
- Лапароскопия и кульдоскопия при фолликулярной кисте яичника применяются только по специальным показаниям.
Показания к хирургическому лечению:
- неэффективность консервативного лечения, которое проводится более 3 месяцев;
- большие размеры кисты (диаметр более 10 см).
 Серозная кистома яичника – доброкачественная опухоль, которая имеет внутри полость с прозрачной жидкостью. Главное отличие серозной кистомы от других кист и опухолей – строение клеток, которые ее выстилают. По строению они идентичны слизистой оболочке маточных труб либо клеткам, которые покрывают снаружи поверхность яичника. Кистома, как правило, расположена только с одной стороны, возле правого или левого яичника. Внутри находится только одна камера, не разделенная перегородками. Ее диаметр может составлять до 30 см или более.
Серозная кистома яичника – доброкачественная опухоль, которая имеет внутри полость с прозрачной жидкостью. Главное отличие серозной кистомы от других кист и опухолей – строение клеток, которые ее выстилают. По строению они идентичны слизистой оболочке маточных труб либо клеткам, которые покрывают снаружи поверхность яичника. Кистома, как правило, расположена только с одной стороны, возле правого или левого яичника. Внутри находится только одна камера, не разделенная перегородками. Ее диаметр может составлять до 30 см или более. - эндокринные заболевания и гормональный дисбаланс в организме;
- инфекции наружных и внутренних половых органов, заболевания, передающиеся половым путем;
- воспалительные заболевания маточных труб и яичников (сальпингоофорит, аднексит);
- перенесенные аборты и хирургические вмешательства на органах малого таза.
- обычно заболевание выявляется у женщин в возрасте после 45 лет;
- пока кистома имеет небольшие размеры, она не дает практически никакой симптоматики: могут отмечаться периодические боли внизу живота;
- увеличение опухоли в размерах более 15 см сопровождается сдавлением внутренних органов и такими симптомами, как запоры, нарушения мочеиспускания;
- асцит (увеличение живота в результате скопления жидкости в брюшной полости) – тревожный симптом, который должен стать причиной немедленного визита к онкологу и проведения обследования.
- Гинекологический осмотр. Дает возможность обнаружить опухолевое образование возле правого или левого яичника.
- Ультразвуковое исследование. Во время проведения диагностики врач обнаруживает однокамерную полость, заполненную жидкостью.
- Биопсия. Осмотр опухоли под микроскопом. Позволяет отличить доброкачественную серозную кистому от других опухолевых новообразований яичника. Чаще всего кистому отправляют на гистологическое исследование целиком, после того, как она удалена.
- При небольших размерах опухоли ее удаляют полностью. Иногда – с частью яичника.
- При достаточно больших размерах кистомы яичник атрофируется и становится частью стенки кисты. В этом случае целесообразно удалять опухоль вместе с яичником на стороне поражение.
 Под термином «папиллярная кистома яичника» понимают такую кистому, на внутренней или наружной поверхности стенки которой во время УЗИ обнаруживаются разрастания в виде сосочков. Папиллярная киста яичника относится, согласно классификации Всемирной Организации Здравоохранения (ВОЗ), к предраковым состояниям. Она озлокачествляется в 40 – 50% случаев. Обнаружение папиллярной кистомы является абсолютным показанием к проведению хирургического лечения. Удаленная опухоль в обязательном порядке отправляется на биопсию. Муцинозная кистома яичника (синоним: псевдомуцинозная киста) – доброкачественная опухоль. Ее главное отличие от серозной кистомы – клетки, которые выстилают полость кисты изнутри: по строению они напоминают слизистую оболочку влагалища в том месте, где оно переходит в шейку матки. Муцинозные кисты яичников выявляются в разном возрасте. Чаще всего их обнаруживают у женщин в 50 лет. Обычно муцинозная кистома имеет круглые или овальные очертания, неровную бугристую поверхность. Внутри находится несколько камер, заполненных слизью. Опухоль растет очень быстро, достигает огромных размеров. Муцинозные кисты обладают склонностью к озлокачествлению. В 3 - 5% случаев они трансформируются в рак. Если опухоль обладает быстрым ростом и характерным строением клеток, то риск озлокачествления составляет 30%.
Под термином «папиллярная кистома яичника» понимают такую кистому, на внутренней или наружной поверхности стенки которой во время УЗИ обнаруживаются разрастания в виде сосочков. Папиллярная киста яичника относится, согласно классификации Всемирной Организации Здравоохранения (ВОЗ), к предраковым состояниям. Она озлокачествляется в 40 – 50% случаев. Обнаружение папиллярной кистомы является абсолютным показанием к проведению хирургического лечения. Удаленная опухоль в обязательном порядке отправляется на биопсию. Муцинозная кистома яичника (синоним: псевдомуцинозная киста) – доброкачественная опухоль. Ее главное отличие от серозной кистомы – клетки, которые выстилают полость кисты изнутри: по строению они напоминают слизистую оболочку влагалища в том месте, где оно переходит в шейку матки. Муцинозные кисты яичников выявляются в разном возрасте. Чаще всего их обнаруживают у женщин в 50 лет. Обычно муцинозная кистома имеет круглые или овальные очертания, неровную бугристую поверхность. Внутри находится несколько камер, заполненных слизью. Опухоль растет очень быстро, достигает огромных размеров. Муцинозные кисты обладают склонностью к озлокачествлению. В 3 - 5% случаев они трансформируются в рак. Если опухоль обладает быстрым ростом и характерным строением клеток, то риск озлокачествления составляет 30%. Симптомы и особенности диагностики муцинозной кистомы яичника
Симптомы и обследование при муцинозных кистах яичников практически не отличаются от таковых при серозных кистах. Данная опухоль требует хирургического вмешательства.Возможные тактики хирургического лечения:
- У молодых нерожавших девушек опухоль полностью удаляют. Яичник сохраняют в том случае, если в ходе обследования не выявлено риска озлокачествления.
- У женщин детородного возраста удаляется киста и яичник на стороне поражения.
- У женщин в постменопаузе показано удаление матки вместе с придатками.
- При развитии осложнений (перекрут ножки кисты) производится экстренное хирургическое вмешательство.
- Если в ходе исследования обнаружен злокачественный процесс, до и после операции назначают химиотерапию и лучевую терапию.
Желтое тело – скопление эндокринных клеток, которое остается на месте лопнувшего фолликула (см. выше «анатомия яичника»). Некоторое время оно выделяет в кровоток гормон прогестерон, а затем, ко времени очередной овуляции, атрофируется.
Лютеиновая яичниковая киста формируется из-за того, что желтое тело не подвергается регрессии. Нарушение в нем кровотока приводит к тому, что оно превращается в кистозную полость. По статистике кисты желтого тела встречаются у 2 – 5% всех женщин. Киста имеет ровную округлую поверхность. Ее размеры обычно не превышают 8 см. Внутри находится жидкость желтовато-красного цвета. Причины развития заболевания изучены недостаточно хорошо. Ведущая роль отводится таким факторам, как гормональный дисбаланс в организме и нарушение кровообращения в яичниках. Киста желтого тела может возникать во время беременности или вне ее, в этом случае течение заболевания несколько различается.Факторы, которые способствуют развитию кисты желтого тела яичника:
- прием лекарств, симулирующих выход яйцеклетки из фолликула при бесплодии;
- прием лекарств для подготовки к экстракорпоральному оплодотворению, в частности, кломифена цитрата;
- прием препаратов для экстренной контрацепции;
- длительные интенсивные физические и психические нагрузки;
- неполноценное питание, голодание;
- частые и хронические заболевания яичников и маточных труб (оофориты, аднекситы);
- частые аборты.
- небольшая болезненность в низу живота на стороне поражения;
- ощущение тяжести, распирания, чувство дискомфорта в животе;
- задержки месячных;
- продолжительные месячные из-за неравномерного отторжения слизистой оболочки матки.
- Гинекологический осмотр. Врач может выявить небольшое образование сбоку от матки, которое имеет плотную эластическую консистенцию. Его можно легко сместить относительно окружающих тканей, но при его ощупывании отмечается небольшая болезненность.
- Ультразвуковое исследование. Выявляют округлую полость с тонкой стенкой и жидкостью внутри. Обычно ее размеры не превышают 4 – 8 см.
- Допплерография – ультразвуковое исследование, позволяющее оценивать кровоток в сосудах. Внутри лютеиновой кисты яичника всегда отсутствует кровоток, в то время как в опухолях яичников он всегда выявляется.
- Исследование онкомаркеров в крови. При подозрении на кисту желтого тела проводится анализ крови на онкомаркер СА-125. Он должен отсутствовать. В противном случае диагностируется опухоль.
- Тест на беременность. Чаще всего лютеиновые кисты диагностируются во время беременности.
- Лапароскопия и кульдоскопия. Проводятся только при наличии показаний по назначению врача. Обычно требуются для того, чтобы отличить кисту от других патологий.
| Вновь выявленная киста желтого тела | |
| Динамическое наблюдение гинеколога, УЗИ и допплерография в течение 2 – 3 месяцев. | В большинстве случаев лютеиновые кисты рассасываются самостоятельно. |
| Рецидивирующие и долго не проходящие кисты | |
| Консервативная терапия |
|
| Киста желтого тела яичника, которая не проходит в течение 4 – 6 недель при консервативном лечении | |
| Хирургическое лечение | Чаще всего выполняется лапароскопическое вмешательство. Кисту вылущивают, место дефекта ушивают. Иногда удаляют часть яичника. |
| Осложненная лютеиновая киста | |
| Экстренная операция путем лапаротомии, через разрез. |
Настойка из изюма
Взять 300 грамм изюма. Залить 1 литром водки. Настаивать в течение недели. Принимать по одной столовой ложке три раза в день перед едой. Обычно указанного количества настойки хватает на 10 дней. Общий рекомендуемый курс лечения – 1 месяц.Сок лопуха
Взять листья и стебли лопуха. Выжать сок. Принимать по столовой ложке три раза в день перед едой. После того, как сок выжат, его нужно хранить в холодильнике и использовать в течение трех дней. После этого он становится не годен – нужно готовить новое средство.Народная мазь, применяемая при кистах яичников
Налить в эмалированную кастрюлю 1 литр растительного масла. Поместить в него небольшой кусочек пчелиного воска. Нагреть на газовой плите до тех пор, пока воск не растает. Продолжая держать полученный раствор на огне, добавить в него измельченный яичный желток. Снять с огня, дать настояться в течение 10 – 15 минут. Процедить. Смачивать полученной мазью тампоны и вводить их во влагалище утром и вечером на два часа. Курс лечения – 1 неделя.Народное средство против функциональных кист яичника на основе грецкого ореха
Взять перегородки из скорлупы грецкого ореха в количестве 4 чайных ложек. Залить 3 стаканами кипятка. Кипятить в течение 20 минут на медленном огне. Принимать по полстакана 2 – 3 раза в день. Многие считают, что у девочек, которые не живут половой жизнью, проблем с органами половой системы не бывает. Но, к сожалению, кисты яичников могут встречаться и у детей, и у бабушек в климаксе. У девочек данная патология выявляется, хоть и нечасто, в 25 случаев на миллион ежегодно. Кисты могут иметь огромные размеры и привести к удалению яичника. Наиболее часто (более половины случаев), болеют девочки в возрасте от 12 до 15 лет, то есть в период, когда устанавливается менструальный цикл. Но иногда обнаруживают кисты и у новорожденных малышек.Причины возникновения кист у девочек:
- наследственность – наличие кистозных образований у близких кровных родственниц;
- нарушение гормонального фона при половом созревании и становлении менструального цикла;
- ранний возраст менархе – первой менструации;
- применение различных гормональных препаратов;
- заболевания щитовидной железы;
- тяжелые физические нагрузки;
- лишний вес и ожирение – большое количество жира в организме способствует нарушениям баланса женских половых гормонов;
- переохлаждение девочек и другие факторы.
1. Фолликулярная киста.
2. Кисты желтого тела. У девочек в большинстве случаев развиваются функциональные кисты, но это не означает, что другие виды кист у них не бывают.Особенности проявлений кист яичников у девочек подросткового возраста:
1. Может быть бессимптомным течение кисты яичника, если ее размеры менее 7 см. 2. Из симптомов наиболее характерны:- боли внизу живота, усиливающиеся при физической нагрузке;
- нарушение менструального цикла;
- болезненные месячные и предменструальный синдром;
- из влагалища возможны кровянистые выделения, не связанные с месячными.
Лечение кист яичника у девочек.
Учитывая очень юный возраст, основным принципом лечения кист яичника у девочек является максимальное сбережение яичника и сохранение его функций. Это необходимо для того, чтобы сберечь репродуктивную функцию будущей женщины.Принципы лечения кисты яичников у девочек:
- Кисты яичников у новорожденных обычно проходят самостоятельно, потому что возникают из-за действия гормонов матери. Если образование не рассасывается и увеличивается в размерах, то проводят пункцию кисты и отсасывают из нее жидкость, или удаляют кисту, сберегая орган (лапароскопическая операция).
- Киста небольших размеров (до 7 см), если она не сопровождается маточными кровотечениями, перекрутом ножки или разрывом кисты, то просто наблюдают в течение 6 месяцев. За это время, в большинстве случаев, киста самостоятельно рассасывается. Возможно назначение гормональных или гомеопатических препаратов.
- Если киста за время наблюдения увеличивается в размерах, то необходима операция. При этом, по возможности, стараются удалить кисту, сохраняя половую железу.
- При проявлении осложнений кисты (воспаление, разрыв, перекрут ножки кисты), а также при непрекращающихся маточных кровотечениях операция неизбежна, и проводится по жизненным показаниям. Если не удается сохранить яичник, то возможно его удаление, а в особо тяжелых случаях удаляют яичник со всеми придатками.
Схематическое изображение возможных мест локализации параовариальной кисты. Это образование представляет собой полость с тонкими эластичными стенками, внутри которой накапливается жидкость. Такая опухоль достаточно распространена среди молодых женщин, и каждый десятый диагноз доброкачественной опухоли женской половой системы приходится на параовариальную кисту.
Причины развития параовариальной кисты:
Основной причиной развития параовариальной кисты является нарушение закладки половых органов у плода во время беременности, при этом данное образование не передается по наследству. Нарушение развития половой системы плода связывают с вирусными инфекциями:
Данная киста закладывается внутриутробно, но растет она под действием различных факторов.Факторы, способствующие развитию параовариальной кисты:
- медицинские аборты;
- беременность;
- воспалительные гинекологические заболевания, в том числе заболевания, передающиеся половым путем;
- TORCH-инфекции;
- гормональные нарушения;
- стрессы;
- частые перегревания;
- раннее менархе (установление менструального цикла);
- нарушение функции щитовидной железы и другие эндокринные заболевания;
- прием некоторых лекарственных препаратов и другие факторы, действующие на половую систему женщины, вплоть до неблагоприятной экологической ситуации.
- имеет округлую форму;
- толщина стенки не превышает 2-3 мм;
- средние размеры кисты – 8-10 мм, но может достигать более 25 см в диаметре, а наименьший размер – до 5 мм;
- может быть односторонней и, реже, двусторонней;
- растут очень медленно, но их рост непредсказуемый, за короткое время киста может достичь огромных размеров;
- растет не за счет деления клеток кисты, а за счет наполнения ее полости жидкостью и растягивания стенок;
- такая киста самостоятельно не рассасывается ни при каких обстоятельствах;
- содержит в себе слизистую прозрачную жидкость;
- не склонна к озлокачествлению, то есть не перерождается в рак;
- не передается по наследству;
- склонна к развитию осложнений, требующих экстренного хирургического вмешательства;
- небольшая киста не влияет на возможность забеременеть.
- длительно протекает без жалоб и дискомфорта, симптомы появляются только при достижении размеров более 12-15 см в диаметре, образование обнаруживается случайно при вагинальной УЗИ – диагностике;
- нарушение менструального цикла, болезненные месячные;
- болезненность при половом контакте (диспареуния);
- при больших размерах кисты возможно увеличение живота в объеме, затруднение мочеиспускания и запоры, бесплодие;
- маточные кровотечения;
- симптомы острого живота (острые нетерпимые боли внизу живота, повышение температуры тела и прочее) возникают при развитии осложнений параовариальной кисты.
- перекрут ножки кисты;
- разрыв кисты;
- воспаление и нагноение кисты.
- подход к лечению индивидуальный, в большинстве случаев зависит от размеров кисты;
- при небольших размерах (до 10 см) кисту наблюдают с помощью регулярного проведения вагинальной УЗИ-диагностики;
- оперативное лечение необходимо при больших размерах кисты, особенно если есть какие-то симптомы или дискомфорт;
- для оперативного вмешательства при неосложненной параовариальной кисте используют лапароскопические операции без удаления придатков матки;
- при развитии осложнений проводится экстренная операция, не исключено удаление придатков пораженной стороны.
Фото: операционный материал параовариальной кисты больших размеров. Киста имеет тонкие стенки, полость заполнена жидкостью. Гормональная киста яичника – это термин, который указывает на то, что кистозное образование развилось под действием гормонов. Практически любой вид кисты яичника может развиться на фоне нарушений баланса половых гормонов, а также гормонов щитовидной железы.
Наиболее часто встречаемые гормон-зависимые кисты яичника:
- фолликулярная киста;
- киста желтого тела;
- дермоидная киста;
- эндометриозная киста;
- поликистоз.
- воспалительные заболевания придатков, в том числе и заболевания, передающиеся половым путем;
- стрессы, переутомление;
- заболевания щитовидной железы и гипофиза;
- ожирение или дефицит массы тела;
- подростковый возраст;
- аборты;
- алкоголизм или наркомания;
- нерегулярная половая жизнь и многие другие причины, так как женский организм очень чувствителен к изменениям внешней и внутренней среды.
1. Гормональные кисты при нормализации гормонального фона способны к самостоятельному рассасыванию.
2. Такие кисты могут переродиться в гормон-зависимые раковые опухоли. 3. Возможны кисты, которые выделяют женские гормоны, и хоть при этом женщина расцветает и молодеет, такие кисты могут привести к различным осложнениям. 4. Диагноз выставляется на основании УЗИ-признаков кисты и результатов лабораторных исследований уровня половых гормонов в разные периоды менструального цикла.Фото: УЗИ-картина фолликулярной кисты яичника. Киста представляет собой полость больших размеров, также визуализируются нормальные фолликулы яичника.
Лечение гормональных кист:
- в большинстве случаев гормональные кисты (фолликулярные кисты и кисты желтого тела) проходят самостоятельно при устранении факторов, которые приводят к дисбалансу женских гормонов;
- если рассасывание кист не произошло через 6 месяцев, применяют гормональную терапию, только под контролем лабораторных исследований гормонов в разные фазы менструального цикла;
- оперативное лечение гормональных кист проводят нечасто, в большинстве случаев при развитии осложнений;
- оперативное лечение без нормализации гормонального фона может быть неэффективным и в скором времени появится новая киста.
Подобные кисты могут образовываться в любой железе по всему организму: яичников, подъязычных слюнных желез, верхней и нижней губ, шейки матки, миндалин, легких, печени и так далее.
Фото: так выглядят симптомы ретенционной кисты нижней губы.
По сути ретенционные кисты яичника – это кисты, образуемые при обычном менструальном цикле (из фолликула, желтого тела), но по каким-то причинам задержавшиеся, то есть содержимое функциональных кист яичника не выделяется в окружающие ткани, а скапливается в ретенционной кисте яичника.
К ретенционным могут относиться кисты яичника:
- фолликулярная киста;
- киста желтого тела;
- эндометриозная киста яичника.
- бесплодие;
- маточные кровотечения;
- боли внизу живота;
- характерные изменения на УЗИ органов малого таза.
- отсутствие тонуса матки после родов или аборта, при развитии профузного маточного кровотечения;
- миома, фибромиома;
- эндометриоз;
- рак шейки матки;
- выпадение матки;
- перфорация или разрыв матки вследствие травмы или разрыва послеоперационных рубцов (после кесарева сечения) и некоторые другие.
Принципы лечения кист яичников после удаления матки:
- наблюдение в течение нескольких месяцев, за это время киста может самостоятельно рассосаться;
- при необходимости оперативного лечения кисты максимально подбирают сберегающую орган операцию;
- удаление яичника неизбежно при развитии осложнений кисты (перекрут, нагноение, разрыв).
Важно! Если во время удаления матки был оставлен только один яичник, то второй яичник берет на себя функцию и удаленного органа (викарный орган). При этом яичник работает интенсивнее обычного, что может способствовать развитию различных функциональных кист. Со временем, при адаптации викарного яичника к такой работе, эти кисты рассасываются. Поэтому при выявлении кист в течение полугода после удаления матки и второго яичника, с операцией не спешат и используют выжидательную тактику.
Миома матки и киста яичника – это абсолютно разные заболевания, но причины могут быть одинаковыми, например, дисбаланс гормонов и аборты, подростковый возраст и предклимактерический период. Да и сама миома может стать причиной развития кисты яичника. Поэтому сочетание этих двух гинекологических патологий встречается довольно часто.Актуальные проблемы при сочетании миомы матки и кисты яичника:
- это сочетание может стать причиной женского бесплодия;
- оба заболевания имеют свои осложнения, требующие неотложного хирургического вмешательства;
- медикаментозное лечение одной патологии может усугублять течение другой;
- обе патологии могут стать причиной развития раковых образований;
- кроме того, миома и киста могут быть замаскированной онкологической патологией.
Симптомы миомы матки и кисты яичника:
- болезненные, обильные, длительные месячные;
- нарушение менструального цикла;
- тянущие боли внизу живота, усиливающиеся после физических нагрузок;
- затруднение мочеиспускания, запоры;
- кровянистые выделения из влагалища и маточные кровотечения;
- бесплодие;
- увеличение живота в объеме и так далее.
Диагностика миомы матки и кисты яичника:
- УЗИ органов малого таза;
- магнитно-резонансная и компьютерная томография;
- тест на беременность;
- уровень половых гормонов в крови в разные периоды менструального цикла;
- гистероскопия (с помощью эндоскопической аппаратуры исследуют полость матки) с биопсией для дальнейшего гистологического исследования матки;
- при необходимости – лапароскопическое исследование яичников.
| Метод лечения | Показания |
Медикаментозное лечение:
|
|
Хирургическое лечение:
|
|
|
|
|
|
|
|
|
|
|
|
Если появились сильные боли внизу живота, напряжение в этой области мышц пресса, то возможно это осложнение кисты яичника.
К сожалению, острая боль и «авария» в животе часто бывает первым симптомом заболевания и пациентка узнает о том, что у нее была киста только после операции. Итак, осложниться может абсолютно любая киста яичника, причем как функциональная, так и нефункциональная любого размера.Причины развития осложнений кисты яичника:
- само наличие кистозного образования яичника, особенности ее строения;
- травма кисты во время удара, чрезмерной физической нагрузки, активного секса, сдавливания увеличенной беременной маткой и другие факторы;
- нарушение баланса женских половых гормонов;
- огромные размеры кисты;
- нарушение свертываемости крови;
- воспалительные заболевания яичников (аднексит).
Осложнения кисты яичника.
| Вид осложнения | Механизм развития | Как проявляется? | Метод лечения |
| Разрыв кисты яичника | Стенка кисты истончается, количество содержащейся в ней жидкости становится больше, при воздействии провоцирующих факторов киста «лопается», а ее содержимое попадает в полость малого таза, вызывая там перитонит (пельвиоперитонит) – воспаление брюшины малого таза. Если киста заполнена кровью или поврежден сосуд, питающий яичник и кисту, возможно внутреннее кровотечение. Перитонит нарушает работу всех органов малого таза (мочевой пузырь, кишечник), может стать причиной заражения крови – сепсиса, и привести к шоку и летальному исходу. |
| Срочно вызвать скорую помощь. Если разорвавшаяся киста фолликулярная и небольших размеров, и при этом нет признаков кровопотери и пельвиоперитонита, возможно самостоятельное рассасывание содержимого в брюшной полости и медикаментозное лечение:
|
| Апоплексия яичника | Данное осложнение может развиться при фолликулярной кисте, кисте желтого тела, поликистозе. Симптомы развиваются в середине менструального цикла (14-15-й день) и в период ожидаемых месячных. При воздействии гормонов или воспалительного процесса эти кисты, находящиеся в яичнике, могут разорваться. При этом нарушается целостность самого органа (разрыв яичника или апоплексия). Апоплексия яичника практически всегда сопровождается внутренним кровотечением из-за повреждения яичниковых сосудов. | Вызвать скорую помощь и лечь на кровать. Медикаментозное лечение даже при легком проявлении апоплексии не дает ожидаемых результатов. Хирургическое лечение. Отдают предпочтение лапароскопической операции, особенно у нерожавших и планирующих беременность женщин, ушивают разрывы яичников и сосудов, делая все, чтобы сохранить яичник и дренируют полость малого таза. Яичник может быть удален при массивной кровопотере и полном нарушении структуры органа. | |
| Перекрут ножки кисты яичника | Если у кисты удлиненная сосудистая ножка, при различных физических воздействиях она может перекрутиться, нарушая кровоснабжение самой кисты. Без кислорода и питательных веществ возникает некроз (отмирание тканей) кисты. Это может привести к развитию гнойного пельвиоперитонита. При неполном перекруте кисты кровь в неё поступает, но ее отток не осуществляется. При этом киста увеличивается и наполняется кровью, может произойти ее разрыв. | Это осложнение требует только экстренного хирургического лечения, причем удаления яичника. | |
| Воспаление и нагноение кисты яичника | Такое осложнение может быть результатом перекрута ножки кисты яичника, а также в результате воспалительного процесса, перешедшего из яичника (при аднекситах). При этом в кисте есть все признаки воспаления: отек (увеличение размеров), боль, усиление кровообращения, возможен гной. Грозит развитием сепсиса. |
| Требуется госпитализация в стационар, постельный режим. Медикаментозное лечение:
|
| Озлокачествление кисты яичника – рак. | Любая киста может переродиться в раковую опухоль, особенно если киста сохраняется много лет. Особенно опасны в этом плане цистоаденома и дермоидная киста. | Диагноз выставляется на основании биопсии с гистологическим исследованием образований. | Лечение зависит от стадии раковой опухоли. Часто применяют хирургическое лечение в комбинации с химиотерапией. |
Если выявили кисту, то ее надо лечить, и для этого врачи часто предлагают хирургическое лечение. После операции и восстановления можно жить полноценной жизнью, не ограничивая себя ни в сексе, ни в физических нагрузках, ни в массаже, ни в бане.
Но в большинстве случаев кисты яичников, особенно функциональные (фолликулярная киста, киста желтого тела), небольших размеров и без осложнений не спешат оперировать, наблюдают или проводят медикаментозное лечение. В этом случае придется себя поберечь. Тогда спорт, жесткие половые контакты, массаж области поясницы и горячие водные процедуры придется отложить до лучших времен. Эти факторы могут способствовать росту образования и развитию осложнений кисты яичника, и привести на операционный стол раньше времени. Конечно, не стоит себя лишать душа или теплой ванны, утренней зарядки и активного образа жизни, и тем более секса, но переусердствовать нельзя. Если у женщины выявлена киста яичников нефункциональная (дермоидная, цистома, эндометриозная и другие виды) или киста имеет большие размеры, но от операции пациентка отказывается или она не может быть проведена из-за сопутствующей патологии, то риск развития осложнений кисты очень высокий. Поэтому нужно строго придерживаться щадящего режима, и не провоцировать разрыв кисты и другие осложнения. Кисты яичников часто становятся причиной удаления одного яичника, а при повторяющихся кистах и их осложнениях женщина может остаться без яичников вовсе.Всем известно, что половые гормоны женщины необходимы не только для зачатия малыша, но и для полноценного женского здоровья. Яичники выделяют эстрогены и прогестерон, они и формируют женщину как женщину. После удаления половых желез (кастрации) у женщины возникает посткастрационный синдром, или климакс (менопауза). Ничем не проявляется удаление яичников у женщин старшего возраста, которые и так до операции находились в климаксе.
Если у женщины сохранен один яичник, то второй (викарный яичник) постепенно берет на себя функцию удаленной железы. Конечно, сразу возникает дефицит половых гормонов, но постепенно викарная железа выделяет необходимое их количество. И с одним яичником сохраняется правильный полноценный менструальный цикл, и женщина может беременеть и рожать, быть красивой и молодой, жить полноценной жизнью. Но этот оставшийся яичник нужно беречь. Для этого нужно вести здоровый образ жизни, посещать гинеколога, лечить различные патологии женской половой системы вовремя, избегать беспорядочных незащищенных половых контактов, абортов, переохлаждений и так далее. Симптомы отсутствия половых гормонов или посткастрационный синдром:1. Клиническая картина отсутствия половых гормонов возникает через 15-20 дней после операции.
2. Вегето-сосудистые нарушения: 3. Нарушение обмена веществ:- жировой обмен – ожирение и повышение уровня холестерина, как результат – атеросклероз, со временем повышается риск развития ишемической болезни сердца, инфаркта, инсульта;
- углеводный обмен – возможно развитие сахарного диабета 2-го типа;
- обмен кальция – остеопороз (постепенное разрушение костей), повышенный риск развития переломов костей, разрушение зубов, выпадение волос, ломкость ногтей и так далее.
- снижение тонуса и эластичности кожи;
- появление морщин;
- сухость кожных покровов.
После начала такого лечения через месяц женщина будет чувствовать себя как раньше. Для этого используют женские половые гормоны эстрадиол, эстриол, эстрон (Эстрадиол-валерат, Премарин) и гестагены (Прогестерон, Норэтистерон, Гестоден).
Существуют различные методы введения гормонов: при преобладании нарушений обмена веществ используют таблетки; при проблемах с мочеполовой системой – свечи; если все проявления выражены умеренно, то лучше применять гели или пластырь в область нижней части живота. Схема лечения – циклическая, максимально приближенная к гормональному фону при менструальном цикле.Также после удаления яичников необходимо сбалансированное питание, богатое витаминами, кальцием и другими микроэлементами, активный образ жизни, нормальный сон и отдых. Очень полезно будет сменить обстановку, например, оздоровиться в санатории, поехать на курорт.
И после операции жизнь тоже продолжается! Все мы знаем, что без половых клеток беременность и роды невозможны, что после удаления яичников о вынашиваемости ребенка речь не идет. Но современная медицина не стоит на месте, и не так давно научилась обманывать природу.Для женщины без яичников при сохраненной матке репродуктологи могут предложить ЭКО (экстракорпоральное оплодотворение), используя донорскую яйцеклетку или заранее запасенную свою. Но так как беременность – это гормон-зависимый процесс, то весь период от планирования до родов сопровождается приемом заместительной гормональной терапии, специально и индивидуально подобранной для каждой женщины.
Правда ЭКО не дает 100%-й результат, но все же дает шанс выносить и родить своего малыша. Сдаваться никогда не стоит! К беременности надо готовиться – и матери, и отцу, и со стороны здоровья половой системы и всего организма в целом, и морально, и материально. Перед тем, как зачать долгожданного ребенка, мать должна пройти полное обследование у гинеколога, сделать УЗИ, сдать различные анализы. Часто именно при таких обследованиях женщина узнает о кисте яичника. И тогда перед тем, как приступить к делу, придется вылечиться (медикаментозные или хирургические методы), чтобы не возникли осложнения со стороны кисты, самого зачатия и беременности. А дальше, в большинстве случаев, препятствий к беременности нет. Но в одном случае из тысячи киста может возникнуть непосредственно в период беременности.Причины развития образований яичников во время беременности до конца еще не определены, но склоняются к гормональным причинам развития таких кист.
Во время беременности может развиться любой вид кисты, как функциональной, так и нефункциональной. Также киста может возникнуть на любом периоде беременности, но чаще выявляют на ранних сроках.Симптомы кисты яичников во время беременности обычно отсутствуют, их выявляют при плановом УЗИ органов малого таза. Но иногда киста может проявляться тянущими или даже острыми болями внизу живота, обычно с одной стороны. При развитии осложнений кист (перекрут ножки, разрыв или воспаление кисты) симптоматика развивается яркая, очень часто напоминает приступ острого аппендицита.
Лечение кисты яичника во время беременности:
- Если киста не беспокоит и не влияет на вынашивание ребенка, ее не трогают, а наблюдают, в этом случае вопрос о хирургическом лечении принимают после родов. Сама по себе беременность может способствовать самостоятельному рассасыванию кист, ведь это мощная гормональная терапия.
- При выявлении кисты яичника больших размеров пациентке рекомендуют постельный режим, а в третьем триместре назначают плановую операцию — кесарево сечение. Во время проведения кесарева сечения удаляют и кисту яичника.
- При развитии осложнений кисты яичника проводят экстренное хирургическое вмешательство, так как это может угрожать не только беременности и плоду, но и жизни матери.
Виды кист яичников, которые способны рассосаться без хирургического вмешательства:
- фолликулярная киста яичника небольших размеров (до 4 см);
- киста желтого тела небольших размеров (до 5 см);
- ретенционные кисты яичника;
- поликистоз яичников требует медикаментозного лечения.
- дермоидная киста;
- эндометриозная киста;
- параовариальная киста;
- цистоаденома;
- серозная киста яичника;
- раковые опухоли яичника.
www.polismed.com
Киста яичника и ее симптомы у женщин: как распознать и лечить
Женщинам хорошо знакомы такие нежелательные явления, как ноющие боли снизу живота, сбои менструального цикла, обильные кровотечения. Когда эти признаки не связаны с наступлением месячных и имеют затяжной хронический характер, то возможно это киста яичника, симптомы у женщин которой проявляются именно так.
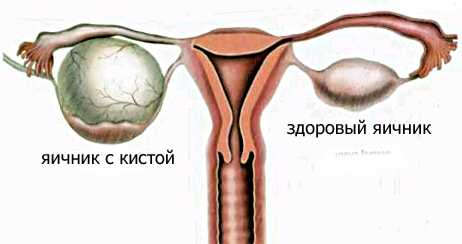
Киста: как она образуется
Киста — это полость, наполненная жидкостью, она может достигать 15-20 см в диаметре. Возникает это доброкачественное образование в 90% случаев естественно в процессе месячного цикла, то есть является функциональным. В связи с этим такая патология яичника наиболее часто встречается у женщин 20-50 лет, в репродуктивном возрасте. Причина в том, что во время месячного цикла в одном из яичников (поочередно, то в правом, то в левом) начинает зарождаться около 10 «зародышей» яйцеклеток. На момент наступления овуляции полноценно дозревает только одна яйцеклетка, которая находится в двухсантиметровой капсуле — фолликуле.
В результате переохлаждения, стресса, воспаления и других причин происходит гормональный сбой, и стенки фолликула не разрываются, остается пузырек. Бывает, что эти пузырьки рассасываются сами в течение следующих 1-2 менструальных циклов, и их возникновение остается незамеченным. Но есть случаи, когда пузырек остается в яичнике — это и есть киста яичника у женщин.
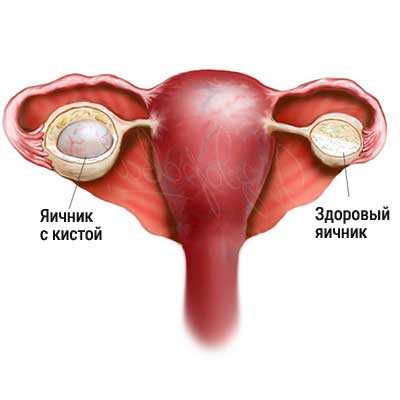
Разновидности кист яичника
Врач может определить наличие кисты, а вот точно установить ее вид можно путем ультразвукового исследования.
Функциональная — та киста, которая появляется как побочное явление в процессе менструации.
- Киста желтого тела — она возникает в результате трансформации клеток желтого тела — железы, которая вырабатывает прогестерон (гормон, необходимый успешного течения наступившей беременности). Такая функциональная полость может возникнуть у полностью здоровых женщин на фоне гормонального сбоя, в результате которого во время овуляции формируется не желтое тело, а капсула кисты.
- Фолликулярная — также зарождается, как результат гормональной дисфункции, при которой фолликул не разрывается, а превращается в кистозную оболочку; отличается небольшими размерами (2 см), ровной, однокамерной поверхностью.
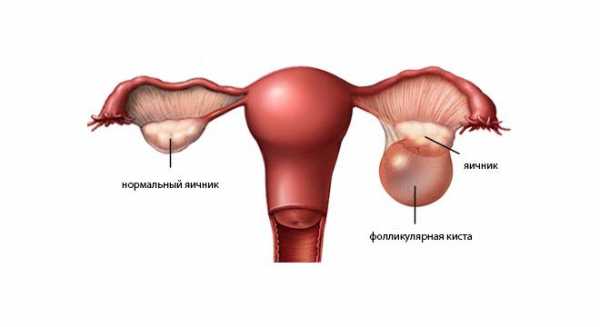
- Геморрагическая — это может быть киста фолликулярная или желтого тела, осложненная тем, что в середине ее пузырька лопаются кровеносные сосуды, вызывая внутренние кровоизлияния и создавая болевые ощущения.
Органические кисты — формируются при воспалительных процессах в яичниках, локализуются на поверхности яичника, при них характерны коричневые выделения, запоры; такие образования не рассасываются сами, а устраняются только путем операции.
- Эндометриоидная — ее называют «шоколадная», так как внутри она наполнена тягучей коричневой жидкостью. Она проявляется всеми возможными симптомами: нарушением менструального цикла, беспричинными выделениями, тянущими и резкими болями в животе снизу. При обнаружении этих проявлений у себя нужно сразу посетить гинеколога, так как такая кистома может вызывать бесплодие, которое не поддается лечению.
- Муцинозная — это пузырьковая полость, при которой есть риск разрастания до размеров ее диаметра 30-40 см и последующего перерождения в злокачественную опухоль. Ее нужно удалить хирургическим путем, а после этого, убедившись что она доброкачественная, провести лечение.
- Дермоидная — врожденное образование, имеет овальную форму, растет медленно, в злокачественную перерастает редко, убрать его можно хирургическим путем.
Паровариальная — похожа на фолликулярную, однако больше в диаметре (8-15 см), образуется из придатков, характерна для более молодого возраста, не исчезает сама по себе по прошествии месячных циклов; в отличие от функциональной, требует лечения.
По своей сути киста не опасна. Однако проблема в том, что размеры кистозной капсулы могут со временем увеличиваться. При накоплении жидкости и истончении стенок она может перекрутиться или даже разорваться, а это вызывает перитонит. Также это новообразование при своем росте сдавливает сосуды или другие органы, что сказывается на их работе, нарушает кровообращение. Некоторые виды доброкачественных кист могут впоследствии перерождаться в злокачественные.
Когда следует бить тревогу?
В некоторых случаях то, что у вас кистоз яичника, может обнаружиться случайно, при плановом осмотре врача-гинеколога, как как эта патология может не вызывать симптомов, особенно на первом этапе. Киста может даже исчезнуть в силу естественного процесса образования последующих месячных. Однако отдельные случаи возникновения некоторых видов кист могут иметь вторичные симптомы, которые станут сигналом к началу лечения, чтобы в будущем избежать необратимых последствий для своего здоровья. Итак, о том, что у вас кистоз или поликистоз, свидетельствуют признаки кисты яичника у женщин:
- Болевые ощущения внизу живота — боли могут быть постоянными тянущими или резкими спонтанными (после физических нагрузок, занятий сексом, до и после мочеиспускания, во время менструации, овуляции).
- Нарушение (учащение или прекращение) цикла менструации — кровяные выделения обильные, они продолжаются дольше, чем обычно, а иногда наблюдается их повторное появление в середине цикла или же наоборот: происходит задержка или полное отсутствие цикла.
- Проблемы с мочеиспусканием и кишечником (рези, учащение, позывы к дефекации) — это происходит оттого, что кистозная опухоль, увеличиваясь в размерах, давит на кишечник и на мочевой пузырь.
- Увеличение размеров живота — при нарастании размеров кисты живот увеличивается, он становится асимметричным от опухоли на левом или правом яичнике, сильно заметно его выпячивание.
- Излишняя выработка мужских гормонов, из-за чего происходит рост волос на лице и огрубение голоса.
- Хроническое повышение температуры тела до 37 С, так называемая субфебрильная температура.
- Ухудшение общего состояния: тошнота, головокружение, рвота.

Киста может появиться как в правом, так и в левом яичнике. Есть мнение, что кистома на правом яичнике возникает чаще, но это не так: частота возникновения кист с обеих сторон одинакова. Патология на левом яичнике иногда образовывается из-за воспаления в расположенном рядом кишечнике (колита). Киста в правом яичнике может быть спровоцирована операцией по удалению аппендикса, а симптомы ее сходны с симптомами кисты слева.
При запущенной стадии заболевания возникает разрыв кисты на яичнике. Симптомы разрыва такие же, как бывают при приступе аппендицита, потому их можно спутать, особенно на правой кисте, ведь аппендицит тоже справа. Но так или иначе при острой боли внизу живота, тошноте, рвоте, сильном кровотечении нужно вызывать скорую помощь и насколько можно быстрее следовать в больницу, чтобы избежать перитонита. В стационаре проведут обследование и выяснят причину синдрома «острого живота».
Перекрут кисты также может появиться, как осложнение. Его можно распознать по сильной боли в момент резкого движения. Перекручиваться она может наполовину и полностью, на 360 С. При этом происходит скручивание ножки кисты, возникает нарушение кровотока, и от этого — тошнота, рвота, резкие постоянные боли в области поражения. При перекруте кисты также нужно сразу ехать за врачебной помощью.
Отчего возникает киста яичника?
Причин гормональных сбоев, при которых возникает опухолевидное образование яичника, может быть множество. Эти причины бывают вызваны как воспалительными процессами в организме после переохлаждения, снижения иммунитета вследствие перенесенной инфекции, хирургического вмешательства, так и стрессами, нарушением привычного образа жизни, питания.

Выделяют некоторые факторы, которые располагают к возникновению кисты яичника:
- Прошедшие хирургические вмешательства на органах малого таза, операции на шейке матки, проводимые до или сразу после менструации.
- Аборты, прерывания беременности.
- Воспалительные процессы, инфекции, в том числе в репродуктивных органах, снижение иммунитета.
- Внутриматочная спираль.
- Специфическое (неправильное) развитие половых органов.
- Начало ранних месячных (до 11 лет); отсутствие овуляции; состояние, когда фолликул не созревает; дисфункция яичников.
- Нарушение работы щитовидной железы, эндокринные нарушения (сахарный диабет, ожирение).
- Наследственный фактор.
Как лечить кисту яичника
Что такое киста яичника у женщин? Это новообразование, которое нужно лечить обязательно, чтобы предотвратить его разрыв или превращение в раковую опухоль. Лечение зависит от того, какой вид кисты яичника обнаружен.
- Так, при кистах, возникших из-за воспаления, назначают антибиотики и противовоспалительные препараты.
- Для кисты яичника при гормональных сбоях нужна коррекция состояния с помощью гормональных средств.
- Если кистома растет или является злокачественной опухолью, то показано оперативное вмешательство с последующим лечением гормональными средствами или препаратами химиотерапии.
- Больше всего поддаются корректировке функциональные кисты, которые при назначении грамотного лечения рассасываются сами.
Выводы
Кистозное образование яичника — это заболевание, которое поддается лечению. Главное — вовремя получить консультацию врача, который правильно проведет диагностику и определит вид кисты, ведь от этого зависит женское здоровье и репродуктивная функция в дальнейшем. Вот почему нужно регулярно посещать врача-гинеколога, не игнорировать плановые осмотры каждые шесть месяцев.
myzhelezy.ru
Причины кисты яичника у женщин - симптомы диагностика
Причины кисты яичника у женщин весьма разнообразны, но одно несомненно, образование кист — отклонения в здоровье у женщины.
Вообще кисты яичника напоминают детский резиновый шарик, наполненный водой.
Кисты яичника обычно имеют причины происхождения в нарушениях гормонального фона женщины.
Где — то получили сильный стресс, приняли его близко к сердцу, либо пережили горе, или наоборот конфликт.
Прервали не желательную беременность, организм в шоке, а у вас начинаются сбои в здоровье.
Но кисты бывают разные и лечить их нужно по разному. Где они не требуют лечения, а в какие — то моменты их нужно немедленно удалять.
Классификация их происходит по видам (самые распространенные):
Кисты появляются в следствии размножения определенных групп клеток.
• Фолликулярная киста яичника.
• Киста желтого тела.
• Эндометриозные кисты.
• Муцинозная киста у женщин.
• Дермоидная киста яичника.
• Параовариальная киста.
Если располагается киста справа и слева, чаще она бывает фолликулярной т. е, если объяснить просто яйцеклетка женщины созревает (овуляция) она находится в фолликулах.
Фолликулы после выхода яйцеклетки уменьшаются в размерах, иногда получается наоборот, фолликулы растут.
Киста яичника симптомы у женщины причины:
Основными причинами у женщин в образовании кист является невнимательное отношение к своему здоровью.
• Гормональные сбои у женщин также являются причиной появления кист (нарушение процессов овуляции).
• Миома матки, перенесенные аборты.
• Ожирение также виновно в возникновении кист.
• Развитие сахарного диабета также играет роль.
• Нарушение работы щитовидной железы (гипотиреоз).
• Свое влияние оказывает и раннее начало менструального цикла у женщин.
• Приеме гормональных препаратов.
• Хроническом, практически постоянном стрессе.
• Переутомлениях организма.
• Генетическая предрасположенность женского организма. • Хронических воспалений органов малого таза.
• Позднее начало менопаузы у женщины и раннее начало месячных у девушки.
Фолликулярные кисты наблюдают до 6 месяцев, обычно они проходят самостоятельно, их не лечат.
Кисты, которые не рассасываются самостоятельно оперируют в обязательном порядке. Перед операцией проводят биопсию для определения и подтверждения происхождения кисты.
При злокачественном течении заболевания операции необходимо делать немедленно.
Методики проведения операций современны, мало травматичны, практически за 2 дня женщина в строю.
Когда киста достигает большущих размеров, иногда она занимает до трети области живота, начинает давить на соседствующие органы:
• Давит на мочевой пузырь — это приводит к учащенному мочеиспусканию, возможно недержание мочи.
• Прямую кишку — провоцирующие на постоянные, тянущие боли по низу живота, очень частые позывы сходить в туалет.
• Постоянные боли в паху, по низу живота.
• Нарушение графика менструации.
Причины развития кист весьма разнообразны, симптомы иногда бывают просто катастрофичными. Есть повод
задуматься, что мы делаем не так для своего здоровья?
Профилактическим современным методом защиты от развития кисты яичника:
Прием оральных контрацептивов (гормональных противозачаточных таблеток).
Они не дают созревать яйцеклетки в яичниках. Вообще кисты яичников безопасны и за здоровье женщины можно сильно не переживать, но всегда нужно помнить о риске осложнений.
Операции необходимы при растущих размерах кист, которые не уменьшаются после 4 месяцев наблюдения за их развитием.
Инструмент для прижигания сосудов при операции
Делают современные операции через проколы (лапароскопия), об этом читайте подробно описано в статье на сайте «Киста яичника что делать»
Самодиагностика обнаружения кисты у женщины:
Вы можете провести само обследование прямо сейчас у себя, для этого:
• Встаньте прямо и пальцы рук прижмите себе низко к паху.
• Теперь постарайтесь промассировать, прощупать эту область. Больно?
Не должно быть никакой болезненности или дискомфорта, если есть серьезный повод обратиться в больницу.
Диагностика причин возникновения кисты яичника:
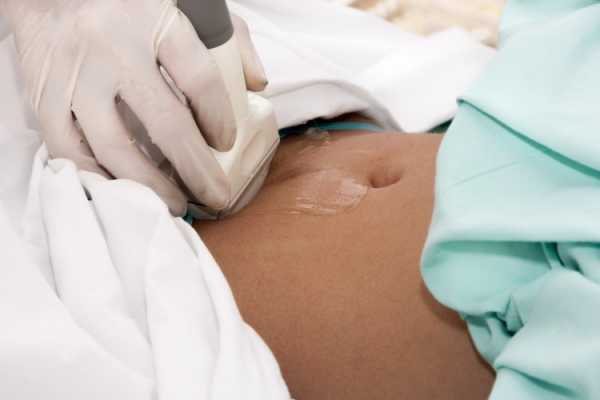
• Диагноз – киста яичника ставится по результатам УЗИ (ультразвуковое обследование).
Обязательно для всех женщин один раз в год.Используется транс вагинальный датчик.
• Обязательный осмотр врачом гинекологом.
• Можно пройти обследование на К Т (компьютерная томография).Хорошо проводит отличие диагностики кист либо новообразований яичника.
Кисты могут дать осложнение:
• Перекрутиться, разорваться.
• Привести к кровотечениям. Такое состояние приводит к перитонитам (воспаление кишечника). Возникают по причине длительно протекающих хронических заболеваний женских органов.
Образовывать нагноение, дающие очень серьезные последствия для здоровья.
Попробуйте народные методы лечения:
Клевер:
• Готовим водный настой: лучше брать свежее сырье (все растение, кроме корней). В кипяченую воду полтора литра бросить небольшую щепотку головок клевера. Закрыть, настоять ночь. Утром процедить, за день выпить. Лечение проводить два месяца.
Сок листьев лопуха:
• Отжать сок из свежих листьев лопуха на три дня (больше хранить нельзя) из расчета две столовых ложки перед приемом пищи. Употреблять до трех раз/день. Сохраняйте в холодильнике. Потом нужно приготовить свежий сок. Принимать до излечения.
Репчатый лук:
• Утром берем небольшую луковицу, хорошенько моем. Затем ее нужно целиком положить в емкость с медом, чтобы она была покрыта полностью. Перед сном из луковицы готовим тампон, ставим на ночь, утром убираем. Лечение 10 дней.
Перегородки грецкого ореха:
• Делаем водный настой из 4 столовых ложек перегородок, залитых 3 стаканами кипятка. Поставить на небольшой огонь еще на 20 минут. Пьем по 0,5 стакана 3 раза/сутки.
• Можно сделать спиртовую настойку из скорлупы 15 грецких орехов, залитых немного выше занимаемого ими объема банки. Держим встряхивая ежедневно в темном месте 14 дней. Пьем по 1 столовой ложке по утрам натощак до излечения.
Настой цветков акации спиртовой:
• Водку в количестве 1,5 литра выливаем в двухлитровую банку, добавляем четыре столовых ложки цветов акации. Настаивать десять дней. Принимать по 1 столовой ложке, обязательно перед едой. Возможно комбинирование с соком лопуха.
Настой спиртовой изюма:
• Водку в количестве 1,5 литра переливаем в банку, добавляем 300 грамм изюма. Настаиваем в тепле две недели. Пьем по 1 ложке за пол часа до еды. Настоя хватает на десять дней. Лечение проводить один месяц.
Народные рецепты для лечения кисты яичника очень многим помогают, конечно, если там все не запущено.
Чтобы кисты у вас не появлялись, нужно убирать причины кисты яичника развивающихся у женщин.
Удачного Вам лечения и выздоровления.
Заходите ко мне на огонек, на сайт, пишите, я всегда готова помочь.
С уважением, Татьяна Николаевна, автор.
Посмотрите видео оно Вам поможет, что такое киста яичника и нужно ли ее удалять:
www.radavam60.ru
Киста яичника
Симптомы
- Боль внизу живота у женщины
- Боль при менструации
Название «киста» происходит от греческого слова kystis, что означает пузырь. Точнее болезнь обозвать довольно трудно. Киста являет собой патологическую пустоту в организме, заполненную жидким или иным содержимым.
Каковы причины происхождения? Можно ли лечить их консервативно или сразу необходимо оперативное вмешательство? Да и потом, нужно ли, вообще, вмешиваться в ситуацию, если речь идет об образовании, приблизительно, полтора сантиметра в диаметре, которое не болит, и было обнаружено совершенно случайно во время профилактического УЗИ, и «руками его доктор даже не находит»?
Часто киста яичника никак не проявляет себя. Если размер кисты на яичнике небольшой – женщина не испытывает болезненных ощущений. Болезнь диагностируются во время проведения УЗИ и при гинекологическом осмотре.
Общие сведения
Киста яичника – доброкачественное новообразование яичника, которое относится к опухолевидным процессам, представляющее собой полость, которая наполнена жидким содержимым.
Болезнь очень часто наблюдается у молодых женщин, значительно реже она отмечается у женщин после 50 лет.
Имеются различные виды кист яичника:
Киста яичника желтого тела являет собой опухоль с утолщенными стенками, заполненную жидкостью желтого цвета, к ней может добавляться кровь. Обычно такое новообразование бывает только с одной стороны. Причина появления болезнь заключается в том, что после овуляции не происходит наполнение фолликула клетками желтого тела, вместо этого фолликул увеличивается и наполняется жидкостью.
Фолликулярная и киста яичника желтого тела зачисляются к функциональным образованиям, которые формируются в самом яичнике. Стенки доброкачественных новообразований образуются из сильно растянутой оболочки фолликула или желтого тела. Причина их формирования – гормональный дисбаланс. Обычно, пузыри такого рода не бывают обширных размеров и растут в сторону брюшной полости.
Параовариальный вид болезни образовывается из придатка, который расположен над яичником и представляет собой однокамерное новообразование овальной или округлой формы, наполненное прозрачной жидкостью. Стенки такой кисты прозрачные и тонкие, имеющие сеть мелких кровеносных сосудов. Очень часто опухоль диагностируется у женщин 20-40 лет. Размер новообразования может быть самым разным: от маленького до огромного. Обычно яичник не привлекается в патологический процесс.
Эндометриоидные виды болезни характеризуются наличием эндометриоподобных очагов (см. Эндометриоз).
Муцинозные пузыри заполнены слизистым содержимым, часто состоят из нескольких камер и могут достигать больших размеров. Муцинозные и эндометриоидные кисты способны перерождаться в злокачественные опухоли яичников.
Как лечить кисту яичника?
В зависимости от вида, кисту яичника лечат лекарственными средствами (часто назначаются гормональные препараты). Некоторые виды кист (функционлаьные) часто не нуждаются в лечении (но прежде врач должен убедиться в том, что это именно этот вид кисты). При некоторых видах кист яичника женщинам назначается операция по их удалению (лапароскопия).
Если запустить болезнь, то киста яичника может лопнуть (произойти разрыв). Нужно сразу вызвать скорую помощь.
Фолликулярная киста яичника
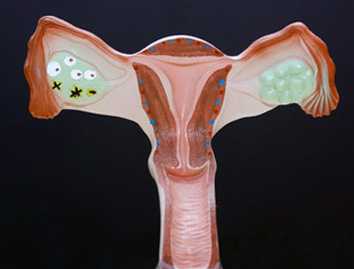
Киста яичника представляет полость, которая заполнена жидкостью. Чаще всего появляется в репродуктивном возрасте (от 18 до 45 лет), однако возможно и более позднее начало заболевания.
Фолликулярная киста яичника относится к функциональной. Она формируется в том случае, если в менструальном цикле не произошла овуляция, но при этом сформировался фолликул. Он увеличивается в размерах, наполняется жидкостью, имеет тонкие стенки и состоит из одной камеры. Размер такой функциональной кисты обычно не более 7-8 см. Функциональная киста яичника чаще всего развивается в молодом возрасте и во время полового созревания девочек. В процессе роста кисты ее стенка становится тоньше. Это происходит за счет атрофии клеток, из которых она состоит.
Фолликулярная киста, которая меньше 5 см редко проявляется какими-либо симптомами. Однако в некоторых случаях возможно:
- Нарушение менструального цикла. Это происходит из-за того, что основными причинами развития такой кисты являются нарушения в выработке гормонов. При этом сама киста может усугубить гормональное состояние женщины, и возникают нерегулярные менструации.
- У девочек до полового созревания возможно преждевременное развитие.
Если киста вырастает более 8 см, возможны неприятные последствия. Это перекрут ножки кисты, при котором происходит нарушение кровоснабжения участка яичника и его некроз (отмирание ткани) или разрыв полости кисты. И в одном, и в другом случае на первый план диагностики попадают признаки острого живота.
Фолликулярная киста левого яичника формируется в том случае, если овуляция должна была произойти в левом яичнике, но по определенным причинам фолликул начал расти без яйцеклетки. При разрыве кисты возникает резкая и сильная боль слева. Это происходит примерно на 14 день цикла. Фолликулярная киста правого яичника развивается по тем же принципам, что и левого. Разрыв кисты происходит не часто, примерно в 10-15% случаев. Функциональная киста яичника, как правило, проходит самостоятельно и лечение не требуется. Однако при появлении признаков кисты необходимо обратиться к гинекологу и наблюдаться у него. При помощи УЗИ происходит контроль над ростом образования. Фолликулярная киста яичника требует лечение только в том случае, если симптомы не исчезают в течение нескольких месяцев.
Диагноз устанавливается на основании:
- Характерных жалоб (нарушение менструации, преждевременное половое созревание).
- После осмотра гинекологом. Доктор при кисте находит увеличение яичника, который обычно малоболезненный.
- УЗИ - обнаруживается полость заполненная жидкостью. Так же можно определить точный размер и толщину стенок.
После этого необходимо наблюдать за динамикой кисты (проверять, уменьшается или увеличивается). Обычно без лечения полностью исчезает за 2-2.5 месяца. Для того, чтобы ускорить процесс, используют комбинированные оральные контрацептивы (с 5 по 25 день цикла).
Фолликулярная киста яичника и беременность
Фолликулярная киста яичника обычно не влияет на беременность. В том случае, если у женщины есть киста и она зачала ребенка, киста постепенно уменьшится и полностью исчезнет к 15-20 неделе. В редких случаях наличие кисты может требовать лечения и зачатие необходимо отложить до конца курса терапии. В случае, если киста была обнаружена уже при наличии беременности, необходимо в течение всего срока ее наблюдать с помощью УЗИ. Если ее размер превысит 5-6 см, и не будет уменьшаться, необходимо рассмотреть вопрос о проведении операции. Это поможет избежать осложнений.
Киста яичника желтого тела
Киста желтого тела яичника (лютеиновая) относится к функциональным кистам. Она появляется из-за накопления жидкости в желтом теле, на месте лопнувшего фолликула. В редких случаях этой жидкостью является кровь. Причины развития этой кисты чаще всего связаны с гормональными нарушениями организма. Возраст, в котором может развиться это заболевание, колеблется от17 до 50 лет.
Так же, как и другие функциональные кисты, лютеиновая киста яичника практически никак себя не проявляет. В редких случаях возможно:
- Нарушение менструального цикла.
- Незначительная болезненность внизу живота.
Симптомы у женщины могут возникнуть уже при возникновении осложнений. Если про существование кисты врач и женщина не знают, то возможно ошибочно посчитать клинические проявления аппендицитом или язвенной болезнью желудка. Последствиями кисты желтого тела чаще всего бывают:
- Кровоизлияния в полость кисты – встречается достаточно редко.
- Разрыв яичника. При этом наблюдается обильное кровотечение, возникают сильные боли внизу живота.
- На втором месте среди осложнений является перекрут ножки кисты.
Киста желтого тела яичника практически всегда проходит сама, поэтому лечение не нужно. Это происходит в среднем за 2-3 месяца.
Диагноз возможно установить на основании:
- Осмотра гинекологом.
- УЗИ. Если врач при исследовании обнаружит увеличение правого яичника и его незначительную болезненность, а УЗИ подтвердит наличие желтого тела на месте созревшего фолликула, то это киста желтого тела правого яичника. Размер обычно не превышает 10-11 см. Так же с помощью УЗИ возможно рассмотреть структуру кисты, толщину стенки, содержимое. Киста желтого тела левого яичника отличается от правого только локализацией увеличенного яичника. В последнем случае он расположен слева.
- Гормональное исследование крови позволит определить повышение или понижение уровня гормонов, которые способствовали развитию кисты.
- Так же для диагностики иногда используют цветную допплерографию, которая дает возможность исключить опухоль злокачественного характера.
Если в течение 3 месяцев киста не исчезла и не стала меньше в размерах, необходимо провести терапию. Наиболее эффективным методом лечения является операция. Ее проводят при помощи специальной маленькой камеры, которая вводится через брюшную стенку. Производят удаление кисты. А в случае, если произошел перекрут ножки кисты, и произошло отмирание яичника, необходимо удалить яичник целиком.
Киста желтого тела яичника и беременность
Лютеиновая киста яичника обычно не влияет на беременность. В том случае, если у женщины есть киста и она зачала ребенка, киста постепенно уменьшится и полностью исчезнет к 15-20 неделе. В редких случаях наличие кисты может требовать лечения и зачатие необходимо отложить до конца курса терапии. Для принятия такого решения необходимо обязательно проконсультироваться с врачом. В случае, если киста была обнаружена уже при наличии беременности, необходимо в течение всего срока ее наблюдать с помощью УЗИ. Если ее размер превысит 5-6 см, и не будет уменьшаться, необходимо рассмотреть вопрос о проведении операции. Это поможет избежать осложнений.
Параовариальная киста яичника
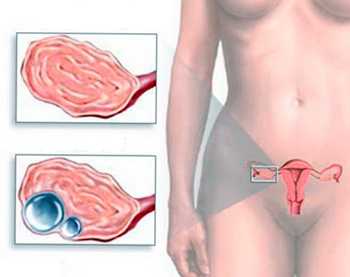 Клинически киста может не проявляться. При больших ее размерах возможны тянущие боли внизу живота или симптомы сдавления мочевого пузыря, прямой кишки. Поскольку киста малоподвижна, перекрут ножки кисты и картина острого живота, как правило, не наблюдаются. При двуручном гинекологическом исследовании в области придатков матки определяется округлое тугоэластическое образование; иногда на нижнем его полюсе или рядом пальпируется яичник. Киста, как правило, безболезненна, имеет гладкую поверхность.
Клинически киста может не проявляться. При больших ее размерах возможны тянущие боли внизу живота или симптомы сдавления мочевого пузыря, прямой кишки. Поскольку киста малоподвижна, перекрут ножки кисты и картина острого живота, как правило, не наблюдаются. При двуручном гинекологическом исследовании в области придатков матки определяется округлое тугоэластическое образование; иногда на нижнем его полюсе или рядом пальпируется яичник. Киста, как правило, безболезненна, имеет гладкую поверхность.
УЗИ и лапароскопия позволяют провести дифференциальный диагноз с кистой яичника.
Лечение оперативное. В настоящее время для удаления паровариальной кисты используют лапароскопический доступ, реже лапаротомию. Операция включает рассечение переднего листка брыжейки маточной трубы над кистой, вылущивание кисты из межсвязочного пространства, гемостаз ее ложа, ушивание листков широкой связки матки.Прогноз благоприятный, рецидивов не бывает.
Дермоидная киста яичника
Дермоидная киста яичника (синоним – зрелая тератома) – это опухоль яичника, доброкачественного характера, которая состоит из разных тканей человеческого организма. Это могут быть волосы, кожа, кости, нервная ткань, зубы, жировая ткань и др. Они помещены в желеподобную жидкость и окружены толстой капсулой. Причины появления кисты до конца не ясны. Но известно, что нарушения происходят еще в момент развития органов у плода.
Свое название киста получила из-за строения ее стенок. Они напоминают кожу (от латинского «дерма») – состоят из эпителиальных клеток, так называемой надкожницы, содержат сальные и потовые железы, волосы и включения жира.
Эта киста растет медленно, но постоянно. Чаще всего ее обнаруживают еще в молодом возрасте. Частота встречаемости этой патологии составляет около 15-20% от общего числа кист яичника.
Симптомы дермоидной кисты появляются только в том случае, если опухоль достигает размеров больше 5 см. Она давит на соседние органы, вызывая болезненные ощущения в области живота или поясницы.
Для диагностики используют:
- Увеличение яичника при осмотре у гинеколога. Обычно он безболезненный на ощупь.
- Наличие кисты можно определить с помощью УЗИ.
- Компьютерная томография.
- Так же для уточнения диагноза необходимо проверить общий анализ крови.
- Исследование гормонального состояния женщины.
Последствиями дермоидной кисты могут быть:
- Ее нагноение.
- Перекрут ножки кисты. В обоих случаях женщину будут беспокоить выраженные боли внизу живота, повысится температура тела. Необходимо немедленно обратиться за медицинской помощью.
- В крайне редком случае (не более 1% женщин) возможно перерождение кисты в злокачественную опухоль.
Дермоидная киста яичника имеет тенденцию к постоянному росту, поэтому лечение должно быть проведено как можно раньше. Помочь женщине возможно при помощи операции, которая носит название лапароскопия. При помощи камеры и специальных инструментов через отверстия на брюшной стенке удаляется киста. Процедура лечения легкая, малотравматичная и эффективная.
Дермоидная киста яичника и беременность
Дермоидная киста яичника может быть обнаружена впервые у женщины, у которой есть беременность. При этом пациентка должна регулярно наблюдаться у гинеколога, который проследит за темпами роста опухоли. Если киста не очень большого размера, не мешает соседним органам и не вызывает осложнений, то во время беременности ее не стоит трогать. Она не вызывает нарушения развития плода и не продуцирует гормоны. Поэтому если врач считает возможным вести обычное наблюдение за женщиной в течение 9 месяцев, то лечение дермоидной кисты яичника будет произведено после родов.
Симптомы кисты яичника
| Место локализации кисты |
Киста яичника, как правило, не имеет симптомов, характерных только для нее. Они схожи со многими заболеваниями брюшной полости и органов малого таза. А чаще всего вообще никак себя не проявляют и выявляются при случайном УЗИ. Однако в 10-15% случаев киста яичника характеризуется такими признаками:
При кисте желтого тела также в большинстве случаев нет симптомов. Однако возможны перекрут ножки и разрыв капсулы кисты. При этом у женщины сильно болит низ живота.
- Нерегулярный менструальный цикл. Это происходит по причине того, что киста может усилить выработку гормонов. У некоторых женщин это мужские гормоны. Они способствуют росту волос на лице, увеличение размеров клитора, появление грубого голоса.
- Ощущение давления или тяжести внутри живота или в области таза. Эти симптомы кисты яичника связаны с тем, что киста может сдавливать соседние органы, такие как кишечник, органы мочевыделительной системы, сосуды.
- Боль в нижней части живота. Она может быть как тупая и приглушенная, так и острая и сильная. Первая характерна при постоянном сдавлении органа, находящегося рядом с кистой. А вторая возникает при развитии осложнений. Это такие, как перекрут ножки, разрыв капсулы, резко начавшееся кровотечение или возникновение инфекции. При кисте правого яичника болезненные симптомы возникают внизу живота, больше с правой стороны. Иногда их можно спутать с признаками аппендицита (воспаление аппендикса) или с правосторонней почечной коликой (в случае резкого разрыва капсулы или перекрута ножки). При кисте левого яичника болезненные симптомы более выражены слева, напоминают признаки левосторонней почечной колики или непроходимость сигмовидной части толстого кишечника.
- Болезненность во время менструации внизу живота.
- Боль во время или после полового контакта, а так же после выраженной физической нагрузки.
- Тошнота и редко рвота.
- Бесплодие. Вызвано гормональными нарушениями в организме женщины.
- Боли в области влагалища и кровянистые мажущие выделения из влагалища.
- Увеличение объема живота. Этот признак связан с тем, что киста достигает больших размеров или же что в брюшной полости скапливается жидкость (асцит).
Признаки кисты яичника выражены в разной степени при различных видах заболевания. Так при фолликулярной кисте женщина может и не предъявлять никаких жалоб. Они возникают только при появлении осложнения (перекрут ножки кисты). Возникает острая боль внизу живота. Однако если эта киста продуцирует гормоны, то возможно ранее половое развитие или нарушение менструального цикла.
Лабораторные и инструментальные признаки кисты яичника
| Лапароскопия помогает своевременно выявить заболевание |
При появлении каких-либо жалоб, перечисленных выше, необходимо обратится к гинекологу, который с помощью осмотра и дополнительного обследования сможет установить правильный диагноз и лечение. Врач руками определит, есть ли увеличение в области яичников и наличие боли. После этого женщине необходимо пройти УЗИ. Аппарат покажет причину увеличения яичников и размер кисты. Чаще всего этих методов достаточно для постановки диагноза и назначения лечения. Однако возможно и более глубокое обследование – лапароскопия (с помощью специальной камеры через отверстие на передней стенке живота можно рассмотреть кисту и удалить ее), компьютерная томография (позволяет окончательно убедиться в природе образования, исключить опухоли и многое другое). Так же желательно проверить общий анализ крови (для исключения воспаления) и кровь на определенные гормоны (если врач обнаружит признаки увеличения или уменьшения их уровня).
Причины кисты яичника
Киста яичника – заболевание женской половой системы, причины возникновения которого делятся на гормональные и воспалительные.
- К воспалительным относятся венерические заболевания, воспаления матки, яичников и маточных труб.
- Киста яичника появляется после перенесенного аборта в 35% случаев. Этому способствуют как воспалительные осложнения после проведения процедуры, так и гормональные изменения в организме женщины.
- Также причины появления кисты яичника тесно взаимосвязаны с изменениями в функциях щитовидной железы. Чаще всего киста развивается при гипотиреоидном состоянии женщины (снижении выработки гормона щитовидной железы), так как происходят изменения в гормональном фоне всего женского организма.
- Образование кисты яичника может быть связано с нарушениями менструальной функции. К ним относятся нерегулярные менструации, ранние менструации (наступившие у девочек до 11 лет). Эти изменения также относятся к гормональным.
- Киста яичника, которая была у женщины ранее излечена, иногда способствует возникновению повторной кисты. Это происходит потому, что произошло изменение выработки определенных гормонов. И если женщина не посещает регулярно гинеколога, не выполняет его рекомендации, увеличивается риск развития кисты в очередной раз.
- Еще одна немаловажная причина развития кисты – ожирение. В организме женщины при этом происходит изменение выработки различных гормонов, что может способствовать появлению кисты.
Механизм развития кисты яичника
Механизм развития различных кист яичника похож между собой, отличается, в основном, фазой менструального цикла.
У каждой женщины есть два яичника, которые каждый месяц по очереди способствуют развитию яйцеклеток (половые клетки женщины). Обычно за один цикл происходит развитие одной яйцеклетки. До того, как происходит высвобождение яйцеклетки, она созревает в фолликуле (специальная полость в виде мешочка). Размер уже созревшего фолликула колеблется от 5 до 10 мм. Когда он полностью созрел, происходит его разрыв. Это возникает в середине менструального цикла, на 13-16 день и называется овуляцией. Освобожденная яйцеклетка попадает в маточные трубы и при наличии там сперматозоида происходит ее оплодотворение.
Однако по различным причинам во время созревания фолликула происходит накопление в его полости большого количества жидкости. При этом происходит увеличение фолликула в размере, иногда до 7 см в диаметре. Так возникают функциональные (фолликулярные) кисты. Они проходят через несколько менструальных циклов, постепенно уменьшаясь в размере.
Если же разрыв фолликула прошел обычным образом, на его месте развивается так называемое желтое тело яичника. Это скопление клеток, которые вырабатывают специальный гормон, который действует следующие две недели цикла (прогестерон). Но при определенных факторах в желтом теле также может скапливаться жидкость. Это состояние называется кистой желтого тела. Она тоже постепенно исчезает за несколько циклов.
В некоторых случаях внутри фолликула или желтого тела может лопнуть кровеносный сосуд. И тогда полость кисты заполняется кровью. Такая форма называется геморрагической.
В редких случаях полость кисты может быть заполнена клетками и тканями костей или хрящей. Это чаще встречается в молодом возрасте и носит название дермоидной кисты. Ее относят к доброкачественным опухолям.
Осложнения кисты яичника
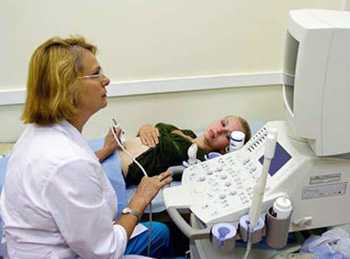 Наличие кисты яичника может быть причиной некоторых нижеперечисленных осложнений. Онконастороженность. При образовании на яичнике она, к сожалению, весьма высока. Диагноз «киста яичника» имеет существенный приоритет по отношению к прочим и не случайно в истории болезни выносится на первое место. Напомним, что задача гинекологов общего профиля – любой ценой предупредить развитие онкопроцесса, и задача эта на сегодняшний день значительно облегчена появлением трансвагинального ультразвука и лапароскопии.
Наличие кисты яичника может быть причиной некоторых нижеперечисленных осложнений. Онконастороженность. При образовании на яичнике она, к сожалению, весьма высока. Диагноз «киста яичника» имеет существенный приоритет по отношению к прочим и не случайно в истории болезни выносится на первое место. Напомним, что задача гинекологов общего профиля – любой ценой предупредить развитие онкопроцесса, и задача эта на сегодняшний день значительно облегчена появлением трансвагинального ультразвука и лапароскопии.
Вопрос лишь в своевременности выявления и принятия адекватных мер. При наличии кисты яичника на ножке возможен перекрут кисты, что повлечёт за собой появление симптомов «острого живота», развитие экстренной ситуации и потребует проведения хирургического лечения любым возможным доступом в объёме удаления всего яичника и, возможно, трубы.
При наличии эндометриоидной кисты яичника(наиболее, кстати, распространённой), существует высокий риск её разрыва, что также потребует экстренной хирургической помощи, скорее всего менее комфортной и более травматичной.
Киста яичника может быть причиной бесплодия.
Наконец есть и ещё один аспект этой проблемы: при своевременно сделанной операции по поводу кисты яичника больше вероятность провести её в более щадящем режиме по отношению к здоровым перспективным тканям яичника, то есть минимально травмировать фолликулярный аппарат яичника. Поэтому мнение о том, что небольшие по размеру кисты яичника можно просто наблюдать, дожидаясь их увеличения, является опасным заблуждением, распространённым среди дилетантов
Диагностика кисты яичника
Для диагностики кисты яичника применяются следующие методы:
Гинекологический осмотр; при осмотре врач-гинеколог может определить болезненность внизу живота или увеличенные придатки.
УЗИ; самый распространенный и информативный метод, особенно при использовании трансвагинального и трансабдоминального датчика. УЗИ является методом, который безболезненно и достоверно позволяет производить наблюдение за ростом или обратным развитием кисты.
Пункция заднего свода влагалища – позволяет определить наличие крови или жидкости в брюшной полости, чаще всего применяется при осложненных кистах.
Лапароскопия; является не только практически 100% методом диагностики кист яичника, но также и методом их лечения (более подробно, см. лечение). После операции материал (капсула кисты) отправляется в патоморфологическую лабораторию, где специалистами-морфологами с использованием специальных методов окрашивания и микроскопического исследования проводится полная диагностика.
Анализ крови и онкомаркеры (маркеры злокачественности). Во всех случаях обязательным является исследования уровня гемоглобина и состояния свертывающей системы крови. Для исключения злокачественности процесса необходимо исследование онкомаркера СА-125. Повышение его содержания, особенно в период перименопаузы, указывает на злокачественность процесса. Однако, в молодом возрасте, его содержание может быть также повышено при эндометриозе, воспалении придатков или других доброкачественных кистах яичника.Поэтому сочетание опухоли яичника с повышением содержания СА-125 не может служить достоверным признаком злокачественности процесса.
Компьютерная томография(КТ) или магнитно-резонансная томография (МРТ) – позволяют до операции уточнить дорокачественность образования, уточнить его расположение, размеры, структуру, контуры, содержимое, взаимоотношение с предлежащими органами. Тест на беременность, для исключения внематочной беременности.
Лечение кисты яичника
Функциональная киста яичника обычно проходит сама за несколько циклов, однако если этого не произошло, необходимо лечение. В первую очередь нужно ограничить физические нагрузки, чтобы избежать осложнения. Также следует поберечь себя от воспалительных заболеваний яичников, потому что это грозит таким неприятным последствием, как воспаление кисты. Прежде чем начать лечение, необходимо точно знать размеры кисты, которые устанавливаются с помощью УЗИ. Если киста не превышает 3-4 см в диаметре, возможно медикаментозное лечение. Если же размеры больше или возникли осложнения, женщина нуждается в оперативном вмешательстве.
| Хирургическое лечение кисты производится только в крайнем случае |
Медикаментозное лечение кисты яичника
Для большей наглядности рассмотрим пример. Если у женщины киста левого яичника, которая нуждается в хирургическом лечении, правый яичник после операции начинает работать за двоих. Так происходит либо на протяжении нескольких месяцев (если удален был только фрагмент яичника), либо до конца жизни (при удалении всего яичника). Если раньше у женщины оба яичника работали по очереди: пока у одного была овуляция, второй «отдыхал», то теперь вся нагрузка на одном. Значит, не каждый цикл будет сопровождаться овуляцией, а, соответственно, и зачатием.
Если киста яичника гормонально зависимая, что бывает в большинстве случаев, используют медикаментозное лечение комбинированными оральными контрацептивами. Они нормализуют гормональный фон у женщины, тем самым уменьшая размеры кисты. К ним относятся такие препараты, как «Новинет», «Жанин», «Марвелон», «Ярина» и другие. Они подбираются строго индивидуально, в зависимости от веса женщины и количества гормонов в крови.
Лечение кисты яичника без операции также возможно с помощью таблеток, содержащих только прогестерон. В норме этот гормон вырабатывается у женщины во второй половине менструального цикла и во время беременности. Прогестерон также способствует уменьшению кисты. К таким таблеткам относится «Дюфастон». Дозировку и продолжительность приема врач подбирает индивидуально.
При прохождении лечения необходимо постоянно наблюдаться у врача и проходить регулярно УЗИ. В основном, чтобы избавиться от кисты, женщине требуется 5-6 месяцев. В редких случаях этот процесс затягивается на более длительное время. Если медикаментозно киста не уменьшилась в размерах за несколько месяцев, необходима операция по удалению кисты яичника.
Хирургическое лечение кисты яичника
В настоящее время в хирургии и гинекологии стараются избегать травматичных вмешательств. Это значительно сокращает время пребывания женщины в стационаре и позволяет обойтись без неэстетичных послеоперационных шрамов.
Киста яичника больших размеров или осложненная киста лечится с помощью лапароскопии. Врач через три небольших отверстия на передней брюшной стенке при помощи маленькой камеры и специальных приборов удаляет пораженный участок. Уже через несколько часов женщине рекомендуют вставать, а на 4-6 сутки, после того, как удалось вылечить кисту, она отправляется домой.
Операции при кисте яичника бывают нескольких видов:
 |
| Восстановлению после операции по удалению кисты помогут народные средства |
- Кистэктомия – когда удаляется только киста, а сам яичник остается нетронутым. Так лечат кисты средних размеров, которые не затрагивают ткани яичника. Спустя несколько менструальных циклов разрез полностью заживает, и яичник продолжает функционировать в обычном ритме.
- Резекция части яичника. При этом способе кисту удаляют вместе с частью пораженного яичника. Это бывает при кисте большого размера, при перекруте ножки кисты. Несмотря на частичное иссечение яичника, он со временем восстанавливается и продолжает функционировать как здоровый.
- Овариоэктомия. Это удаление кисты яичника вместе с самим яичником. Такой метод выбирают в том случае, если был разрыв кисты с поражением тканей или при перекруте ножки кисты, которая не было прооперирована в срок.
Удаление кисты яичника последним способом влечет за собой определенные последствия. Если женщина планирует в будущем беременность, зачатие может быть более продолжительным во времени. Это объясняется тем, что рабочим остается только один яичник.
Операция овариоэктомии при опухолях яичника на «ножке»
 При хорошей подвижности и небольших размерах опухоли яичника, особенно у молодой женщины, можно произвести операцию с помощью разреза по Пфанненштилю; при этом подходе можно удалить и гигантскую кистому, если ее капсулу проколоть и содержимое отсосать, например с помощью электроотсоса. Тучным больным и пациенткам с плотной стенкой живота иногда в этих случаях следует делать срединный продольный разрез. При малоподвижной или совсем неподвижной опухоли любых размеров, а также при больших опухолях и наличии других факторов, осложняющих выполнение операции, наиболее рационален срединный продольный разрез брюшной стенки, который при необходимости можно продлить кверху. После вскрытия брюшной полости следует разобраться в патологической ситуации, оценить вид опухоли, ее взаимоотношения со стенками таза и соседними органами. Имеющиеся спайки следует разъединить и вывести опухоль из брюшной полости. Для этого под опухоль на длинном тампонаторе подводят тупфер и пытаются им как бы вывихнуть ее в операционную рану. Если это не удается, подводят кисть руки под опухоль и выводят ее в операционную рану. Помогает «прорезыванию» опухоли одновременное надавливание на переднюю брюшную стенку по бокам от раны. При этом поворачивают опухоль наименьшим ее размером к ране. Опухоль, не имеющую полости, можно захватить щипцами и без особых затруднений вывести из брюшной полости. Если же из-за больших размеров опухоль не может быть выведена из брюшной полости даже после увеличения операционной раны, ее следует пунктировать и отсосать жидкость; по мере опорожнения кистома уменьшается в размерах и легко выводится.
При хорошей подвижности и небольших размерах опухоли яичника, особенно у молодой женщины, можно произвести операцию с помощью разреза по Пфанненштилю; при этом подходе можно удалить и гигантскую кистому, если ее капсулу проколоть и содержимое отсосать, например с помощью электроотсоса. Тучным больным и пациенткам с плотной стенкой живота иногда в этих случаях следует делать срединный продольный разрез. При малоподвижной или совсем неподвижной опухоли любых размеров, а также при больших опухолях и наличии других факторов, осложняющих выполнение операции, наиболее рационален срединный продольный разрез брюшной стенки, который при необходимости можно продлить кверху. После вскрытия брюшной полости следует разобраться в патологической ситуации, оценить вид опухоли, ее взаимоотношения со стенками таза и соседними органами. Имеющиеся спайки следует разъединить и вывести опухоль из брюшной полости. Для этого под опухоль на длинном тампонаторе подводят тупфер и пытаются им как бы вывихнуть ее в операционную рану. Если это не удается, подводят кисть руки под опухоль и выводят ее в операционную рану. Помогает «прорезыванию» опухоли одновременное надавливание на переднюю брюшную стенку по бокам от раны. При этом поворачивают опухоль наименьшим ее размером к ране. Опухоль, не имеющую полости, можно захватить щипцами и без особых затруднений вывести из брюшной полости. Если же из-за больших размеров опухоль не может быть выведена из брюшной полости даже после увеличения операционной раны, ее следует пунктировать и отсосать жидкость; по мере опорожнения кистома уменьшается в размерах и легко выводится.
Вскрытие опухоли можно производить только при отсутствии признаков ее злокачественного перерождения (наличие асцитической жидкости в брюшной полости и др.). Чтобы содержимое опухоли не затекало в брюшную полость, следует опустить ножной конец операционного стола и наклонить его в сторону. Затекание жидкости в брюшную полость опасно даже при доброкачественной форме опухоли. Так, попадание на брюшину содержимого псевдомуцинозной кистомы может обусловить развитие псевдомиксомы брюшины вследствие имплантации тканевых элементов ее внутренней оболочки. Слизь, попавшая на брюшину, может вызвать развитие слипчивого перитонита, клинически протекающего злокачественно с прорастанием сосудов, отложением студнеподобных масс. У больных слипчивым перитонитом после удаления студнеподобных отложений наступает рецидив заболевания, развивается парез кишечника, нарастают интоксикация, кахексия, резко увеличивается живот, диафрагма высоко приподнимается, что обусловливает сердечно-легочную недостаточность, ухудшая и без того тяжелое состояние больной.
При выведении кистомы не следует захватывать ее капсулу инструментами, так как она может легко разорваться. Но полипными или овариальными щипцами можно захватить маточную трубу, часто растянутую на опухоли, или одну из связок, что удается реже. Подтягивание опухоли щипцами и одновременное выталкивание ее надавливанием руками на края раны способствует выведению кистомы. Вывести опухоль легче, если брюшная стенка хорошо расслаблена.
 Когда опухоль выведена из брюшной полости, в операционную рану вставляют ранорасширитель, раздвигают края раны в стороны и изолируют операционное поле салфетками. «Ножка» опухоли легко может быть пережата одним или двумя зажимами Кохера или Микулича и сразу же отсечена (рисунок а).
Когда опухоль выведена из брюшной полости, в операционную рану вставляют ранорасширитель, раздвигают края раны в стороны и изолируют операционное поле салфетками. «Ножка» опухоли легко может быть пережата одним или двумя зажимами Кохера или Микулича и сразу же отсечена (рисунок а).
Применение большего количества зажимов только замедляет ход операции. Вместе с кистомой обычно удаляют и маточную трубу. Для этого нет никакой необходимости применять дополнительные инструменты. У рога матки маточную трубу следует «состричь» без предварительного пережатия (рисунок б), а на рог матки наложить узловатый кетгутовый шов. После этого осматривают матку и ее придатки с другой стороны. Зажимы (или один зажим) на «ножке» кистомы заменяют лигатурами, как показано на рисунке в.
Лигирование этим способом выгодно отличается от других, так как производится быстро, кроме того, лигатуры надежнее пережимают сосуды, прочно удерживаются.
Культи должны быть тщательно перитонизированы. Это легче всего сделать за счет круглой связки матки, которую пришивают непрерывным кетгутовым швом к заднему листку широкой связки матки чуть пониже культей рассеченных связок (связки, подвешивающей яичник, и собственной связки яичника) (рисунок г). Перитонизацию в области отсечения маточной трубы обычно не производят, а если возникает в этом необходимость, то ее можно сделать круглой связкой матки, несколько продлив шов, которым закрывают культю связок.
После этого из брюшной полости извлекают салфетки, проверяют, все ли инструменты на месте, удаляют ранорасширитель и послойно зашивают операционную рану.
 Таким образом, основными моментами овариэктомии после вскрытия брюшной полости являются следующие: осмотр и выведение опухоли; пережатие ее «ножки» одним или двумя зажимами Кохера (Микулича); отсечение опухоли; замена зажимов лигатурами и перитонизация; осмотр оставшихся органов малого таза;
Таким образом, основными моментами овариэктомии после вскрытия брюшной полости являются следующие: осмотр и выведение опухоли; пережатие ее «ножки» одним или двумя зажимами Кохера (Микулича); отсечение опухоли; замена зажимов лигатурами и перитонизация; осмотр оставшихся органов малого таза;
зашивание раны.
Читайте также о раке яичников.
Операция овариоэктомии при осложненных опухолях яичников
 Опухоль яичника на «ножке» может возникнуть при наличии у женщины воспалительного процесса придатков матки. Воспалительный процесс может развиться также после появления опухоли, например кистомы яичника. И в том и в другом случае, как правило, наблюдается сращение опухоли с соседними органами и нередко со стенками таза, с сальником, петлями тонкой кишки, с сигмовидной и слепой кишками и червеобразным отростком. При нагноении опухоли вокруг кистомы всегда образуются спайки с сальником, кишками, маткой, ее придатками и стенками таза. Причиной образования спаек, кроме того, может быть перекручивание «ножки» кистомы (рисунок а: 1 - собственная связка яичника; 2 - маточная труба; 3 - круглая связка матки; 4 - мочевой пузырь; 5 - матка). При этом нарушается кровообращение, капсула кистомы отекает, местами некротизируется и быстро склеивается с прилегающей к ней париетальной и висцеральной брюшиной различных органов. Вначале сращения (спайки) нежные и рыхлые, со временем становятся очень плотными и опухоль утрачивает подвижность. Иногда при ушибе живота или падении на живот может произойти разрыв капсулы кистомы. Если больная сразу же была прооперирована, то разорванная капсула срастается со стенками таза и различными органами, дефект капсулы зарастает и вновь образуется кистома. Сращения кистомы с окружающими тканями встречаются и при злокачественном ее перерождении в результате распространения опухолевого процесса на соседние органы.
Опухоль яичника на «ножке» может возникнуть при наличии у женщины воспалительного процесса придатков матки. Воспалительный процесс может развиться также после появления опухоли, например кистомы яичника. И в том и в другом случае, как правило, наблюдается сращение опухоли с соседними органами и нередко со стенками таза, с сальником, петлями тонкой кишки, с сигмовидной и слепой кишками и червеобразным отростком. При нагноении опухоли вокруг кистомы всегда образуются спайки с сальником, кишками, маткой, ее придатками и стенками таза. Причиной образования спаек, кроме того, может быть перекручивание «ножки» кистомы (рисунок а: 1 - собственная связка яичника; 2 - маточная труба; 3 - круглая связка матки; 4 - мочевой пузырь; 5 - матка). При этом нарушается кровообращение, капсула кистомы отекает, местами некротизируется и быстро склеивается с прилегающей к ней париетальной и висцеральной брюшиной различных органов. Вначале сращения (спайки) нежные и рыхлые, со временем становятся очень плотными и опухоль утрачивает подвижность. Иногда при ушибе живота или падении на живот может произойти разрыв капсулы кистомы. Если больная сразу же была прооперирована, то разорванная капсула срастается со стенками таза и различными органами, дефект капсулы зарастает и вновь образуется кистома. Сращения кистомы с окружающими тканями встречаются и при злокачественном ее перерождении в результате распространения опухолевого процесса на соседние органы.
Как правило, хирург еще до операции предполагает наличие сращений, обусловливающих ограниченную подвижность или полную неподвижность опухоли, или подозревает наличие спаечного процесса. В этих случаях операцию производят срединным продольным разрезом между лобком и пупком. Если опухоль сращена с передней брюшной стенкой, затруднения могут возникнуть уже при вскрытии брюшины. Чтобы при выделении опухоли не повредить ее капсулы, лучше всего увеличить разрез кверху до того места, где опухоль не сращена с брюшиной, и оттуда начать очень осторожно отсепаровывать ее от брюшной стенки. Пучки фиброзной ткани между капсулой опухоли и брюшной стенкой следует рассекать ножницами, а рыхлые сращения разъединять тупфером или в отдельных очень трудных случаях — осторожно пальцами. После вскрытия брюшной полости следует тщательно исследовать соотношение опухоли с соседними органами. Безопаснее всего сначала отделить сальник, а если это не удается из-за очень прочных и обширных сращений, необходимо его резецировать, предварительно пережав зажимами. Отделение сальника от опухоли значительно облегчает доступ к ней. Сращения с кишками безопаснее и легче разъединить с помощью ножниц, постепенно рассекая натянутые спайки; при этом бранши ножниц должны скользить по стенке капсулы. Тупфером кишки осторожно отодвигают от опухоли, а ножницами рассекают лишь хорошо видимые спайки, как можно ближе к стенке опухоли. При очень плотном сращении опухоли с кишкой, когда неразличима граница между их стенками и разделить их не удается, приходится оставлять наружный слой капсулы на кишке. Сращения между маткой и опухолью также рассекают ножницами. Для этого матку не следует выводить в операционную рану, захватив щипцами (или лигатурой), так как при этом приеме доступ к опухоли не только не облегчается, а, наоборот, затрудняется вследствие закрытия операционного поля; лучше тупфером отодвинуть опухоль от матки или матку от опухоли и натянутые спайки рассечь. Нередко очень большие трудности возникают при отделении опухоли от стенок малого таза. Если опухоль небольших размеров, можно, понемногу отодвигая ее от стенки таза, разъединить ножницами натянутые и хорошо видимые спайки. В подобных случаях выделение опухоли облегчается при опускании головного конца операционного стола. Нижний полюс опухоли недоступен для острого разъединения сращений ее со стенками прямокишечно-маточного углубления, поэтому спайки следует расслоить осторожно «полурукой», которую постепенно и осторожно погружают в глубь малого таза, совершая движения, подобные тем, которыми отделяют плаценту от матки. Недопустимо рассечение невидимых спаек и тяжей, так как при этом можно перерезать и мочеточник. После выделения из сращений опухоль выводят из брюшной полости и удаляют (рисунок б).
 Если во время выделения опухоли капсула разорвалась или была случайно разрезана, необходимо немедленно приподнять головной конец операционного стола и удалить из брюшной полости затекшую в нее жидкость (содержимое опухоли). Это лучше всего делать электроотсосом, а если его нет,— стерильными салфетками. После спадения капсулы опухоли брюшную полость следует тщательно отграничить салфетками, а операционный стол снова перевести в горизонтальное положение. Натягивая капсулу опухоли зажимами, постепенно, преимущественно острым путем, а там, где имеются рыхлые спайки,— и тупфером тщательно выделяют всю капсулу. В редких случаях, когда не удается разъединить сращения капсулы со стенками таза и кишками, применяют метод марсупиализации. При этом капсулу выводят в операционную рану и обшивают париетальной брюшиной, чтобы полностью изолировать полость опухоли от брюшной полости, а избыток капсулы отсекают; полость опухоли тампонируют. Операционную рану на остальном протяжении зашивают. Дальнейшее лечение очень длительное, вследствие, в большинстве случаев, неизбежного нагноения. Запустевание и заращение полости опухоли можно значительно ускорить, если сразу после отграничения полости опухоли тщательно отсосать ее содержимое, а внутреннюю поверхность, покрытую сецернирующим эпителием, для его отторжения смазать (лучше двукратно) 30-50% раствором цинка хлорида. Если содержимое опухоли не инфицировано, операционную рану зашивают наглухо. Можно попытаться отсепаровать внутреннюю оболочку капсулы. Если это удается, нет необходимости тампонировать полость опухоли или обрабатывать ее коагулирующей жидкостью. При нагноившихся опухолях или при подозрении на инфицирование брюшную полость следует дренировать. Для этого применяют трубчатые выпускники, через которые хорошо оттекает содержимое брюшной полости и можно непосредственно в полость опухоли вводить антибиотики. Трубчатые выпускники на 5-6-й день обычно извлекают. Можно также вводить раздельно выпускники из перфорированных полиэтиленовых трубок диаметром до 1 см. и микроирригаторы из резиновых или полиэтиленовых трубок диаметром 0,3-0,5 см. для введения антибиотиков.
Если во время выделения опухоли капсула разорвалась или была случайно разрезана, необходимо немедленно приподнять головной конец операционного стола и удалить из брюшной полости затекшую в нее жидкость (содержимое опухоли). Это лучше всего делать электроотсосом, а если его нет,— стерильными салфетками. После спадения капсулы опухоли брюшную полость следует тщательно отграничить салфетками, а операционный стол снова перевести в горизонтальное положение. Натягивая капсулу опухоли зажимами, постепенно, преимущественно острым путем, а там, где имеются рыхлые спайки,— и тупфером тщательно выделяют всю капсулу. В редких случаях, когда не удается разъединить сращения капсулы со стенками таза и кишками, применяют метод марсупиализации. При этом капсулу выводят в операционную рану и обшивают париетальной брюшиной, чтобы полностью изолировать полость опухоли от брюшной полости, а избыток капсулы отсекают; полость опухоли тампонируют. Операционную рану на остальном протяжении зашивают. Дальнейшее лечение очень длительное, вследствие, в большинстве случаев, неизбежного нагноения. Запустевание и заращение полости опухоли можно значительно ускорить, если сразу после отграничения полости опухоли тщательно отсосать ее содержимое, а внутреннюю поверхность, покрытую сецернирующим эпителием, для его отторжения смазать (лучше двукратно) 30-50% раствором цинка хлорида. Если содержимое опухоли не инфицировано, операционную рану зашивают наглухо. Можно попытаться отсепаровать внутреннюю оболочку капсулы. Если это удается, нет необходимости тампонировать полость опухоли или обрабатывать ее коагулирующей жидкостью. При нагноившихся опухолях или при подозрении на инфицирование брюшную полость следует дренировать. Для этого применяют трубчатые выпускники, через которые хорошо оттекает содержимое брюшной полости и можно непосредственно в полость опухоли вводить антибиотики. Трубчатые выпускники на 5-6-й день обычно извлекают. Можно также вводить раздельно выпускники из перфорированных полиэтиленовых трубок диаметром до 1 см. и микроирригаторы из резиновых или полиэтиленовых трубок диаметром 0,3-0,5 см. для введения антибиотиков.
Основными этапами операций овариэктомии при осложненных опухолях яичников являются следующие: вскрытие брюшной полости; разъединение сращений и создание доступа к опухоли; выведение опухоли из брюшной полости и отсечение; перитонизация и дренирование брюшной полости;
закрытие операционной ран
Читайте также о раке яичников.
Удаление параовариальной кисты яичника
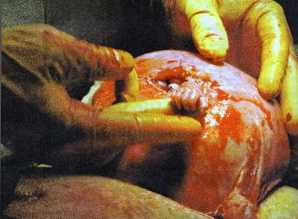 При межсвязочном расположении опухоли анатомические соотношения органов малого таза могут быть резко нарушенными. Матка оттесняется опухолью, растущей в направлении основания широкой связки матки, в противоположную сторону, иногда одновременно и кверху, маточная труба растягивается на передней поверхности опухоли, мочеточник может быть оттеснен в латеральную сторону, иногда бывает растянут по передней поверхности опухоли. Опухоль, расположенная между листками брыжейки маточной трубы, так называемая паровариальная киста, обычно довольно подвижна и не вызывает значительных изменений топографии органов малого таза.
При межсвязочном расположении опухоли анатомические соотношения органов малого таза могут быть резко нарушенными. Матка оттесняется опухолью, растущей в направлении основания широкой связки матки, в противоположную сторону, иногда одновременно и кверху, маточная труба растягивается на передней поверхности опухоли, мочеточник может быть оттеснен в латеральную сторону, иногда бывает растянут по передней поверхности опухоли. Опухоль, расположенная между листками брыжейки маточной трубы, так называемая паровариальная киста, обычно довольно подвижна и не вызывает значительных изменений топографии органов малого таза.
Для того чтобы удалить интралигаментарную опухоль (параовариальную кисту), необходимо выделить ее, проникнув в жировую ткань между листками широкой связки матки. Удобнее всего вскрыть брюшину над опухолью между маточной трубой и круглой связкой матки, как показано на рисунке а. Затем, натягивая края брюшины пинцетами, рассекают ножницами пучки волокон между опухолью и брюшиной, постепенно выделяя переднюю и латеральную стороны опухоли в пределах, доступных для манипулирования (рисунок б). После этого у угла матки поверхностно иссекают маточную трубу и рассекают собственную связку яичника, таким же способом отсепаровывают задний листок широкой связки матки (рисунок в). Круглую связку матки лучше не рассекать.
Для выделения нижнего полюса опухоли следует «полурукой» войти между отсепарованными задним листком широкой связки матки и верхним полюсом опухоли и, осторожно отделяя опухоль от стенок малого таза, достичь ее нижней поверхности. Если это удалось, то вывести опухоль в операционную рану уже не составляет большого труда. Лишь после этого можно, хорошо натянув, пережать зажимом Кохера и перерезать связку, подвешивающую яичник. У женщин детородного возраста при отсутствии признаков злокачественного перерождения опухоли не следует перерезать собственную связку яичника и связку, подвешивающую яичник, лучше отсепаровать опухоль от яичника и тщательно перевязать кровоточащие сосуды. Если во время выделения интралигаментарной опухоли капсула ее разорвалась, следует попробовать зажимами без зубцов закрыть дефект в капсуле и сохранить хотя бы часть жидкости, тем самым облегчив дальнейшее выделение капсулы. Если это не удалось, следует тщательно выделить всю капсулу или хотя бы внутреннюю оболочку ее; в противном случае из оставшегося кусочка внутренней оболочки кистомы вновь образуется опухоль. При выделении интралигаментарной опухоли необходимо помнить, что топография мочеточника может быть резко измененной, поэтому не следует перерезать ни связку, подвешивающую яичник, ни какие-либо иные образования без полного выяснения топографии органов. Кроме того, надо помнить, что не все интралигаментарные опухоли имеют «ножки». В подобных случаях для удаления интралигаментарной опухоли достаточно лишь ее высепаровки, выделения из межсвязочной клетчатки. После удаления опухоли следует внимательно осмотреть ее ложе (рисунок г) и тщательно перевязать кровоточащие сосуды. Паровариальную опухоль, не имеющую «ножки», либо вылущивают, либо удаляют вместе с маточной трубой путем рассечения брыжейки.
Перитонизацию после удаления интралигаментарной опухоли производят непрерывным кетгутовым швом, соединяющим листки широкой связки матки, а после отсечения паровариальной опухоли с маточной трубой — с помощью круглой связки матки. Если из тканей ложа опухоли наблюдается значительное капиллярное кровотечение, которое нельзя остановить путем лигирования, для профилактики образования гематомы в послеоперационный период следует к этому месту подвести на 1-2 дня трубчатый дренаж. Операционную рану зашивают послойно. После удаления из брюшной полости салфеток и погружения кишок и сальника листки широкой связки матки сближаются над бывшим ложем опухоли, что способствует более быстрому их склеиванию. Основными моментами операции после вскрытия брюшной полости являются следующие:
- правильный выбор места рассечения широкой связки матки и выделение опухоли;
- отсечение опухоли;
- гемостаз в тканях ложа;
- перитонизация и зашивание операционной раны.
Резекция яичника
 Показаниями к этой операции являются доброкачественные опухоли: фолликулярная киста, фиброма, а также кистома яичника у женщины детородного возраста. Наличие неизмененной части яичника является главным условием выполнения операции резекции его.
Показаниями к этой операции являются доброкачественные опухоли: фолликулярная киста, фиброма, а также кистома яичника у женщины детородного возраста. Наличие неизмененной части яичника является главным условием выполнения операции резекции его.
Операцию резекции яичника производят следующим образом. После лапаротомии опухоль выводят из брюшной полости, а если это не удается, ее выводят в операционную рану; кишечник ограждают салфетками.
Опухоль (кисту, кистому или фиброму) иссекают в непосредственной близости от ее поверхности, но в пределах здоровых тканей яичника. Узловатыми кетгутовыми швами приводят в соприкосновение раневые поверхности яичника. Чтобы меньше травмировать ткани яичника, желательно пользоваться круглыми обкалывающими или кишечными иглами и тонким кетгутом. Швы следует завязывать осторожно, постепенно, так как при быстром и резком затягивании они могут легко прорезать ткани.
Во время операции обязательно нужно осмотреть обе маточные трубы и второй яичник.
После туалета брюшной полости операционную рану зашивают послойно и на линию швов накладывают асептическую повязку.
Клиновидная резекция яичника
Показания: синдром склерокистозных яичников. При этом яичники увеличены в 2-5 раз, иногда меньше нормальных, покрыты плотной толстой фиброзной оболочкой белесоватого или серого цвета. Характерными особенностями являются также отсутствие в яичниках желтых тел, очень малое число мелких недозревших фолликулов.
При синдроме склерокистозных яичников, несмотря на их большую массу, во много раз превосходящую массу нормальных яичников, их гормональная функция часто бывает пониженной. Клинически это нередко проявляется нарушением менструальной функции, гипоменструальным синдромом или аменореей. У части больных иногда наблюдается созревание и разрыв фолликулов.
В этих случаях детородная функция может быть не нарушена, хотя, как правило, при синдроме склерокистозных яичников наблюдается нарушение менструальной функции и бесплодие.
Общепризнанной методикой оперативного лечения синдрома склерокистозных яичников является краевая клиновидная резекция обоих яичников; рекомендуется иссекать две трети массы каждого яичника.
Техника операции проста. После лапаротомии из брюшной полости выводят сначала один, затем второй яичник. Трубный конец яичника прошивают (берут на «держалку») для удобства манипулирования и приступают к выполнению основной части операции. Удерживая яичник пальцами левой руки, правой иссекают по свободному краю значительную часть его тканей — от половины до двух третей. Лучше всего это делать скальпелем. Следует помнить, что если лезвие скальпеля будет проникать очень глубоко в направлении ворот яичника, то могут быть повреждены кровеносные сосуды, перевязка которых вызывает развитие ишемии оставшихся тканей яичника. Это незамедлительно отрицательно повлияет на результаты операции. Если ранение яичниковых сосудов во время операции останется незамеченным, то в послеоперационный период возникнет внутреннее кровотечение, для остановки которого неизбежно придется произвести релапаротомию и прошивание кровоточащих сосудов. При зашивании яичника не следует стараться тщательно соединять края раны.
Если они немного расходятся,— в дальнейшем легче будет происходить овуляция.
После туалета брюшной полости приступают к восстановлению целости передней стенки живота послойным сшиванием краев операционной раны и в заключение накладывают асептическую повязку.
Основными моментами операции краевой клиновидной резекции яичника после лапаротомии являются следующие:
- осмотр матки, обоих ячников и маточных труб;
- прошивание трубного конца каждого яичника (взятие их на «держалки»);
- краевая клиновидная резекция двух третей массы обоих яичников при мелкокистозном их перерождении, обусловленном персистенцией фолликулов, или при склерокистозном перерождении яичников (синдром Штейна — Левенталя);
- при обнаружении опухоли во время операции производят иссечение в пределах здоровых тканей;
- прокалывание или диатермопунктура персистирующих фолликулов;
- восстановление целости яичников наложением непрерывного кетгутового шва или узловатых швов;
- туалет брюшной полости;
- послойное зашивание операционной раны;
- асептическая повязка.
Двусторонняя медуллэктомия
 Операционную рану раздвигают ранорасширителем и осматривают внутренние половые органы. Яичники выводят из брюшной полости, трубные концы их прошивают и лигатуры захватывают зажимами, которые передают ассистентам. Фиксируя пальцами левой руки один из яичников, по его свободному краю делают продольный разрез скальпелем. Острие скальпеля должно рассечь плотную белочную оболочку и корковое вещество. Так же поступают и со вторым яичником. Строма яичника может быть обособленной; в этом случае она легко вылущивается, энуклеируется, что и необходимо сделать. Обе половинки яичника, теперь уже лишенные стромы и, следовательно, состоящие только из коркового вещества, покрытого белесоватой или серой плотной белочной оболочкой, сшивают узловатыми кетгутовыми швами или непрерывным кетгутовым швом, края раны при этом не следует правильно сопоставлять, лучше их немного сместить. Этим простым приемом создаются наиболее благоприятные условия для полного созревания фолликулов и овуляции.
Операционную рану раздвигают ранорасширителем и осматривают внутренние половые органы. Яичники выводят из брюшной полости, трубные концы их прошивают и лигатуры захватывают зажимами, которые передают ассистентам. Фиксируя пальцами левой руки один из яичников, по его свободному краю делают продольный разрез скальпелем. Острие скальпеля должно рассечь плотную белочную оболочку и корковое вещество. Так же поступают и со вторым яичником. Строма яичника может быть обособленной; в этом случае она легко вылущивается, энуклеируется, что и необходимо сделать. Обе половинки яичника, теперь уже лишенные стромы и, следовательно, состоящие только из коркового вещества, покрытого белесоватой или серой плотной белочной оболочкой, сшивают узловатыми кетгутовыми швами или непрерывным кетгутовым швом, края раны при этом не следует правильно сопоставлять, лучше их немного сместить. Этим простым приемом создаются наиболее благоприятные условия для полного созревания фолликулов и овуляции.
Если строму яичника энуклеировать невозможно из-за прочной связи с корковым веществом, следует ее иссечь почти полностью, во всяком случае 70-80% общей массы. Швы накладывают так же, как после энуклеации стромы яичника. Целесообразно в завершение этой операции произвести оментоовариопексию.
Оментоовариопексия
Оментоовариопексия показана во всех случаях завершения оперативного вмешательства на яичниках у женщин детородного возраста, если у них нет к этому специальных противопоказаний, а именно:
- Доброкачественная киста и кистома яичников.
- Дермоидная киста.
- Склерокистозные яичники.
- Гипоплазия яичников.
- Бесплодие, обусловленное отсутствием овуляции.
Оперативное вылущивание доброкачественных опухолей яичников не является технически сложным вмешательством. Решив ограничить объем операции вылущиванием опухоли, хирург должен приложить усилия к сохранению коркового вещества яичника, для чего после очерчивающего разреза верхнего слоя кисты или кистомы, то есть истонченного коркового вещества, следует высепаровать опухоль, не нарушив целости ее капсулы, а если это случилось, то обязательно высепаровать и удалить внутреннюю оболочку опухоли. Избыток коркового вещества иссекают. Далее можно восстановить целость половой железы или позаботиться о сохранении остатков коркового вещества и моделировании из них нового яичника, с целью улучшения трофики органа и поддержания его функции провести оментоовариопексию.
Операция оментоовариопексии предназначена для усиления кровообращения в сохраненных или восстановленных из остатков тканей яичниках. Это, в свою очередь, содействует сохранению или восстановлению как менструальной, так и детородной функции женщины.
При развитии кист и кистом нередко все ткани яичников вследствие сдавления и растяжения полностью превращаются в капсулу опухоли; фолликулы яичников атрофируются или превращаются в отдельные камеры кисты. Общепринятое оперативное лечение доброкачественных опухолей яичников обычно сводится к их удалению или, в редких случаях, к резекции яичника, если сохранились макроскопически неизмененные ткани его. Если же от яичника осталась лишь тоненькая белесоватая оболочка у его брыжеечного края, вблизи ворот яичника, растянутая содержимым опухоли, оператор, не задумываясь, удаляет такой яичник.
Также не задумываясь, удаляют яичник и при дермоидных кистах. После удаления одного яичника у значительного числа больных наблюдаются явления недостаточности функции оставшегося, а после удаления обоих яичников быстро развиваются нередко тяжелые климактерические расстройства и наступает преждевременное старение организма, не говоря уже об утрате детородной функции.
При синдроме склерокистозных яичников после типичной краевой клиновидной резекции яичников, когда по общепринятой методике иссекают 2/3 массы каждого из них, не всегда достигается ожидаемый результат. Довольно часто после непродолжительного улучшения общего состояния больных и нормализации менструальной функции развивается гипоменструальный синдром, при котором все терапевтические мероприятия оказываются неэффективными.
При общем и местном половом инфантилизме гормональная стимулирующая циклическая терапия безусловно полезна, но эффективность ее заметно повышается после оментоовариопексии.
Техника операции оментоовариопексии несложная и заключается в следующем. После вылущивания опухоли (рисунок а) пли резекции яичника к раневой его поверхности или к остаткам коркового вещества у брыжеечного края яичников подводят соответствующий нижний край сальника с хорошо развитыми сосудами и подшивают узловатыми тонкими кетгутовыми швами (рисунок б). Сначала сальник подшивают к заднему листку оставшихся тканей яичника, остерегаясь при этом возможного подшивания петли тонкой кишки. Затем подшивают его передний листок. В результате между двумя истонченными листками коркового вещества яичников оказывается фиксированным нижний край сальника соответствующей стороны.
При подшивании сальника к раневой поверхности оставшихся тканей яичника или к наружной оболочке оставляемой капсулы опухоли (истонченного коркового вещества яичника) необходимо швы накладывать так, чтобы не была пережата сосудистая ножка. Операция оментоовариопексии направлена на сохранение части коркового вещества яичника, не связанной с внутренней оболочкой опухоли, и восстановление в ней присущих нормальной ткани яичника циклических физиологических процессов, что важно при лечении женщин детородного возраста.
Лечение кисты яичника народными средствами
Киста яичника помимо традиционных средств, подлежит лечению народными средствами. Однако не стоит целиком и полностью надеяться на полное излечение этими методами. Стоит регулярно наблюдаться у гинеколога и при увеличении кисты или появлении осложнений обязательно прибегнуть к медикаментозной терапии или оперативному лечению. Народные средства лечения кисты яичника делятся на растительные продукты пчеловодства.
Лечение кисты яичника травами
Киста яичника небольшого размера легко поддается нетрадиционной терапии, такой как лечение травами. Растительные смеси можно применять не более 2-3 месяцев. Затем необходим перерыв в 14-21 день. Вот некоторые рецепты по изготовлению лекарств:
- Сбор из трав тысячелистника, полыни, череды, цветов ромашки и бессмертника, корня девясила необходимо залить 500-600 мл кипятка, дать настояться 12 часов. Применять перед каждым приемом еды по 50-100 мл. Курс лечения максимум 3 месяца.
- Сбор (2 столовые или десертные ложки) из ягод рябины, цветов ромашки, травы пустырника, коры калины и корня розовой радиолы залить 500 мл кипятка, настоять 12 часов. Применять перед каждым приемом еды по 50-100 мл. Курс лечения максимум 3 месяца.
Народные средства от кисты яичника начинают проявлять свое действие уже через 14-21 день после начала приема. Но лечение прекращать не стоит пока не окончится весь курс. В течение этого времени необходимо периодически проходить УЗИ, чтобы проследить динамику роста кисты. И не забывать показываться гинекологу.
Вот еще некоторые народные методы лечения кисты яичника фитотерапией:
- Листья и стебли свежего чистотела измельчить. Залить 1 стакан этих ингредиентов 500 мл закипевшей воды, варить 2-3 минуты. После чего необходимо настоять полчаса. Принимать по 50-60 мл два раза в день. А так же выполнять спринцевание во влагалище по 200 мл этого отвара два раза в день. Курс приема этого метода – 2-3 недели.
- В равных пропорциях смешать листья от травы мать-и-мачехи, цветов ромашки и донника. 2-3 столовые или десертные ложки этого сбора залить 0.5 литрами охлажденной воды, закипятить и дать настояться 12 часов. Принимать по 100-125 мл 3-4 раза в сутки.
- Сбор из корня калгана и змеиного корня, травы желтой горечавки и пятипала заварить в 200 мл горячей воды. Настоять 5-10 минут. Принимать до четырех раз в день в течение 20-30 дней. После этого сделать перерыв 14 дней. Повторять курсы лечения до полного исчезновения кисты.
Лечение кисты яичника продуктами пчеловодства
Киста яичника также нуждается в лечении народными средствами, приготовленными из продуктов пчеловодства. Это и настойки, и спринцевание, и тампоны. Каждая женщина выбирает более удобный для нее способ.
- Лечение кисты яичника прополисом достаточно известно уже много лет. Он обладает уникальными свойствами при многих заболеваниях. Необходимо смешать 250 мл сока чистотела с 50-75 мл настойки прополиса на спирту. Принимать по 1 столовой или десертной ложке до еды в течение 30-45 дней. Если киста не исчезла полностью, то после двух недельного перерыва повторить курс.
- Так же можно сделать еще одну целебную смесь. Для этого необходимо взять 400 г измельченных листьев каланхоэ, 600 г меда и 650 мл вина «Кагор». Настаивать эту смесь 5 дней. После чего принимать 1 чайную ложку настойки 3-5 раза в день. Курс лечения составляет 1-1.5 месяца.
- Так же хорошо помогают при кистах яичника тампоны. Для этого необходимо положить в мед среднюю головку лука, дать напитаться в течение 12 часов. После чего из лука вырезать тампон, оставить его во влагалище на всю ночь. Курс лечения составляет 10 дней.
Последствия кисты яичника
При наличии кисты яичника возможно развитие определенных последствий. Это такие, как:
- Перекрут ножки кисты. Возникает в том случае, если киста развивалась на так называемой ножке и достигла больших размеров. Чаще всего возникает при выраженной физической нагрузке (занятие спортом, половой контакт). При этом возможно вовлечение в процесс всего яичника, ткани которого отмирают (из-за недостаточного кровоснабжения). Женщину беспокоят сильнейшие боли в области живота. Необходима срочная операция.
- Разрыв капсулы кисты яичника. Это осложнение возникает в том случае, если киста достигла больших размеров, капсула ее истончена, а количество жидкости продолжает накапливаться. Разрыву способствует физическая нагрузка. Так же требует оперативного лечения, но менее травматичного, чем при перекруте ножки.
- Нагноение кисты яичника также является неприятным последствием. У женщины повышается температура тела, возникают боли внизу живота, больше выражены на стороне пораженного яичника. Если такая киста разрывается, то возникает гнойный перитонит (воспаление брюшины). Это состояние требует немедленной операции.
- Преобразование кисты яичника в опухоль. Это достаточно редкое осложнение, однако снимать его со счетов нельзя. Если киста яичника не достигла больших размеров и женщина не принимает никакого лечения, необходимо 1-2 раза в год проходить осмотр у гинеколога, который оценит состояние заболевания.
- Киста может вызывать бесплодие у женщины. Для подтверждения этого факта женщине требуется длительная диагностика и лечение.
Какими бы ни были последствия кисты яичника у женщины, они требуют немедленного обращения к врачу и срочного лечения, чтобы удалось избежать тяжелые состояния и спасти пациентку и ее яичники. Ни в коем случае нельзя заниматься самолечением или оттягивать обращение к доктору.
Киста яичника и беременность
Обычно функциональная киста яичника не влияет на беременность и зачатие. Однако все индивидуально и зависит от многих факторов. Например, сниженный иммунитет и частые инфекции мешают забеременеть. Так же дисбаланс в гормональном фоне не способствует зачатию. Либо спаечный процесс после перенесенной ранее операции.
Если у женщины сочетаются беременность и киста яичника, то обычно на 12-20 неделе киста проходит самостоятельно. Это связано с выработкой прогестерона в большом количестве. Однако перед зачатием необходимо проконсультироваться с гинекологом. Возможно, он назначит на несколько месяцев лечение гормональными таблетками.
Киста яичника во время беременности может осложниться:
- перекрутом ножки;
- разрывом капсулы.
В этом случае будет необходима срочная лапароскопия. Чтобы предотвратить развитие осложнений, необходим частый контроль УЗИ, если киста больше 5 см в диаметре.
Для женщины в положении не имеет значения киста левого яичника у нее или правого. Протекают оба эти образования одинаково. Однако если наступают осложнения (перекрут ножки или разрыв кисты), то кисту правого яичника можно ошибочно принять за приступ аппендицита. Для предотвращения этой ситуации необходимо регулярно обследоваться у гинеколога.
У беременной практически никогда не бывает фолликулярной кисты. Ей препятствует выработка гормона пролактина. Практически всегда обнаруживается киста желтого тела. Она связана с выработкой гормона прогестерона, количество которого повышается в это время.
Эндометриоидная киста и беременность протекают так же, как и киста желтого тела. Однако зачатие с такой кистой сильно затруднено. Этому мешает нарушенный гормональный фон женщины. Однако если беременность все-таки наступила, то необходимо просто наблюдение за женщиной все 9 месяцев. После родов принимается решение о лечении такой кисты.
Беременность после удаления кисты яичника может быть затруднена по причине возможности возникновения спаечного процесса после операции. Но это не обозначает, что нельзя оперировать кисту, если планируется беременность. Потому как осложнения во время беременности более опасны, чем затруднение в зачатии.
Операция по удалению кисты яичника во время беременности
Если все-таки беременность не проходит гладко и возникли осложнения кисты яичника, то необходима срочная операция, чтобы спасти жизнь женщине и плоду. Ее проводят лапароскопически, так же, как и при отсутствии деликатного положения у женщины. Однако проколы на поверхности живота делают более деликатно, чтобы не зацепить ребенка. Врач должен быть предельно внимателен в своих действиях. После операции беременная женщина находится в отделении больницы или родильного дома дольше, чем обычно. Это необходимо для того, чтобы врач мог пронаблюдать за послеоперационным периодом и состоянием мамы и ребенка.
Эндометриоидная киста яичника
Эндометриоидная киста яичника является доброкачественным образованием, которое заполнено темной, коричневой жидкостью. Гинекологи часто называют такие кисты «шоколадными» из-за их внешнего вида. Внутренняя стенка кисты состоит из клеток маточного эндометрия (внутренней оболочки). Под действием гормонов во время менструации эти клетки отторгаются в полость кисты, тем самым увеличивая ее в размере.
Обычно эндометриоидная киста яичника не вызывает никакие симптомы и обнаруживается случайно во время УЗИ. В отличие от других функциональных кист могут быть с двух сторон. Если у женщины такая киста поразила правый яичник, не обязательно, что и с другой стороны будет такой же. Однако бывают случаи, что киста на втором яичнике настолько небольшая, что при беглом осмотре на УЗИ ее не видно. Поэтому необходимо тщательно исследовать и левый яичник. Скорость роста у всех женщин индивидуальная. Они могут сохранять небольшие размеры длительное время и даже уменьшиться при наступлении менопаузы. Единственными симптомами эндометриоидных кист могут быть:
- Бесплодие;
- Болезненность в яичниках при менструациях.
Этот вид новообразования яичника самостоятельно не проходит. Поэтому эндометриоидная киста яичника требует тщательно подобранное и индивидуальное лечение:
- По причине того, что эта киста зависима от гормонального состояния женщины, то применяют препараты, которые вызывают временную менопаузу.
- Для того, чтобы после курса такого лечения киста не выросла заново, необходимо использовать комбинированные оральные контрацептивы.
Встречаются случаи, когда эндометриоидная киста яичника не реагирует на гормональную терапию. В таком случае необходимо ее удалить оперативным путем. Так же, как и другие кисты, «шоколадную» удаляют с помощью лапароскопии. Однако после операции эти образования могут вырасти повторно. Для предотвращения такой ситуации необходимо продолжить лечение медикаментозно, при помощи гормональных контрацептивов, не менее 5-6 месяцев.
Эндометриоидная киста яичника и беременность
Часто при наличии эндометриоидной кисты беременность невозможна. В этом случае необходимо пройти курс гормональной терапии и если беременность наступает, то только после ее завершения гинеколог будет задумываться над оперативным лечением кисты яичника. В случае, если после лечения таблетками беременность не наступает, проводят лапароскопическую операцию. Однако ее не приятным последствием может стать спаечный процесс в малом тазу. Он в свою очередь способен вызывать вторичное бесплодие у женщины.
У нас на сайте вы надйете все, что вы хотели знать про лечение гиперплазии эндометрия.
Лапароскопия кисты яичника
Осложненная киста яичника требует операции, которая называется лапароскопия.
Лапароскопическая операция – это оперативное вмешательство, при котором на передней брюшной стенке производят три отверстия (рядом с пупком и по бокам от него, немного ниже), в которые вводят камеру с осветительным прибором и инструменты для проведения процедуры. Операция проходит под действием общего наркоза.
Для того, чтобы без помех можно было добраться до яичников, в брюшную полость вводят специальный газ. При этом живот «надувается» и кишечник сдвигается, пропуская аппаратуру к яичникам. Эта процедура малотравматичная и очень эффективная.
Противопоказания к лапароскопии
Противопоказаниями для проведения лапароскопии кисты яичника являются:
- Болезни сердца во время обострения;
- Болезни органов дыхания во время обострения;
- Кома;
- Сильное истощение организма;
- Нарушение свертывания крови;
- Так же необходимо отложить на время проведение операции, если в течение месяца были инфекционные болезни, обострение бронхиальной астмы, высокие цифры артериального давления.
Подготовка к лапароскопии
Лапароскопия, не смотря на свою легкость в проведении, нуждается в специальной подготовке. Необходимо сдать общий анализ крови, общий анализ мочи, кровь на свертываемость, биохимия крови (глюкоза, общий белок, билирубин, мочевина), анализ на сифилис, мазок из влагалища на флору. А так же кардиограмма, флюорография , УЗИ половых органов. Непосредственно перед самой лапароскопией кисты яичника женщина должна дать письменное согласие на проведение процедуры. Обязательным условием перед началом операции является очищение кишечника, потому что он может помешать осмотру яичника. Для этого вечером перед операцией делают очистительную клизму до чистых вод, утром повторяют. После шести часов вечера ничего нельзя есть, а после десяти – не пить.
Техника проведения лапароскопии
На передней стенке живота специальным инструментом (троакаром) делают три прокола. В первый из них, в области пупка вводят камеру, которая будет выводить изображение на монитор. В два других, которые располагаются ниже первого, по бокам от него вводят специальные инструменты для проведения лапароскопии. Далее под контролем камеры производится удаление кисты либо пораженного яичника.
Осложнения лапароскопии
Лапароскопия в 5% случаем может привести к осложнениям операции:
- При плохой видимости в полости живота возможны ранения органов, находящихся около яичника;
- Травмы сосудов в области прокола;
- Послеоперационные кровотечения.
Спустя 3-4 часа после лапароскопии женщине рекомендуется вставать. Выписывают обычно на 3-6 сутки после операции.
Разрыв кисты яичника
Разрыв кисты яичника – это процесс спонтанного разрыва стенок фолликула (пузырька, в котором развивается яйцеклетка). Это происходит в середине менструального цикла, в момент овуляции. В этом периоде фолликул достигает максимального размера и его стенки становятся слишком тонкими.
В норме в момент овуляции фолликул тоже разрывается, но при разрыве кисты затрагивается часть яичника и кровеносные сосуды. Женщина при этом теряет большое количество крови.
| Одним из распространенных вариантов диагностики кисты яичника является УЗИ |
Причины разрыва кисты яичника
Для того чтобы киста могла лопнуть, необходимы определенные условия. Стенки фолликула становятся слишком тонкими по причине недавнего воспаления яичника, гормонального дисбаланса в организме или при патологии свертываемости крови. Также необходима чрезмерная физическая нагрузка. Это может быть занятие спортом или же активный половой акт.
Симптомы разрыва кисты яичника
Основные признаки разрыва кисты яичника – это спонтанные резкие боли внизу живота. Обычно они возникают на стороне поражения. Хотя часто бывают и тотального, разлитого характера, распространяясь по всему животу. Если лопнул фолликул правого яичника, симптомы можно ошибочно принять за аппендицит. Необходимо быть предельно внимательным при постановке диагноза. При поражении левого яичника путаница возникает намного реже. Но, несмотря на это, не стоит терять бдительность в данном случае.
Для диагностики при подозрении на разрыв кисты яичника используют УЗИ, пункцию (прокол специальной иглой) брюшной полости через влагалище (задний свод). Она необходима для проверки наличия кровотечения и определения состава крови. Также используется диагностическая лапароскопия (осмотр брюшной полости с помощью специальной камеры через отверстие в животе).
Рассматривая остальные симптомы разрыва кисты яичника, следует отметить сильное напряжение живота, ощущение давления на прямой кишечник.
Немного позже появляется общая слабость, рвота, головокружение и холодный пот. Это свидетельствует о массивной кровопотере.
Лечение при разрыве кисты яичника
Разрыв кисты яичника, сопровождающийся симптомами обильной кровопотери, говорит о том, что женщина нуждается в срочном оперативном вмешательстве. Сегодня необходимые в этом случае хирургические манипуляции производятся с помощью лапароскопии. При этом удаляется разрушенный фолликул и часть яичника, останавливается кровотечение. В редких случаях приходится удалить яичник полностью. Если же кровотечение не сильно выражено, возможно, будет достаточно соблюдения постельного режима и прикладывания холодных компрессов к животу.
Разрыв кисты яичника может повлечь за собой определенные последствия:
- Возникает выраженная анемия (малокровие) из-за большой утраты крови.
- Если вовремя не обратиться к врачу, возможна даже гибель женщины.
- После операции может возникнуть бесплодие по причине спаечного процесса в малом тазу или же внематочная беременность. Но это осложнение не такое частое, чтобы избегать операции и рисковать жизнью.
- Еще одним последствием разрыва кисты может стать гнойный перитонит (воспаление брюшины). Это происходит при попадании в брюшную полость микробов во время операции. Такое состояние требует повторной операции.
ztema.ru