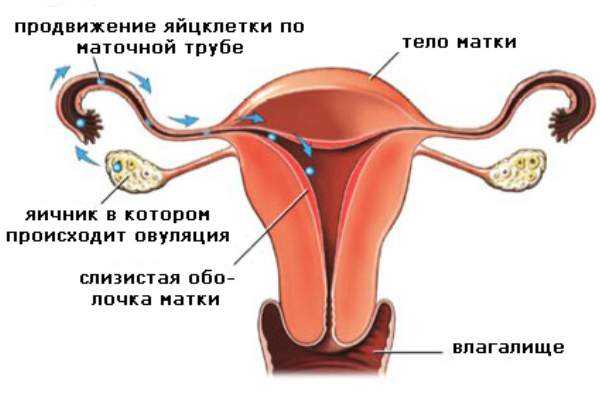
Патология яичников у женщин
Атрофия яичника у женщин: причины, симптомы, лечение
Атрофия яичников – это сложное дегенеративное заболевание, при котором они полностью перестают выполнять свою функцию. Однако такое патологическое состояние чревато не только бесплодием. Нарушение выработки некоторых женских гормонов негативно влияет на весь организм женщины. Далее рассмотрим, что такое атрофия яичника, причины и лечение заболевания.
Что представляет болезнь и в чем ее опасность
Внутри яичника начинает замедляться рост, а также созревание фолликулов. Далее, в нем происходят необратимые дистрофические процессы. Они способствуют уменьшению размеров органа, так как корковое и мозговое вещество атрофируется. Ритм полового цикла нарушается.
Из-за этого в организме наблюдается недостаточное количество эстрогена и прогестерона. Это приводит к сухости кожи и слизистых, что ухудшает качество полового акта, так как женщина ощущает боль и дискомфорт. К этому могут присоединяться инфекционные процессы.
Если дать заболеванию развиваться дальше, то у женщины диагностируется бесплодие, вылечить которое невозможно. Кроме того, функциональность всего организма нарушается, ведь появляются проблемы с выработкой важных гормонов.
Причины развития патологии
Атрофия яичника не появляется из ниоткуда. Она провоцируется определенными факторами. Можно выделить такие причины развития патологии:
- тяжелые венерические инфекции (сифилис);
- хроническое отравление солями тяжелых металлов: мышьяком, фосфор;
- холера, туберкулез;
- нарушение нормального кровообращения в яичниках;
- проблемы с функциональностью гормональной системы;
- воспалительные патологии яичников;
- травмы живота или хирургическое вмешательство на внутренних половых органах;
- неполноценные диеты или строгие голодания;
- кистозное перерождение яичника, при котором в органе образуется рубцовая ткань.
Атрофия яичников никогда не бывает самостоятельным заболеванием. Она способна привести не только к снижению функциональности органа, но и к полному прекращению его работы.
Особенности диагностики болезни
При атрофии яичников у женщин лечение необходимо начинать только после тщательной диагностики. Она должна быть дифференциальной, так как это заболевание часто расценивают как климакс. Однако это совсем не так. Диагностика предусматривает такие процедуры:
- Осмотр пациентки на гинекологическом кресле с использованием специальных приспособлений. При пальпации можно определить склероз яичника, так как орган становится твердым.
- УЗИ придатков и матки. Это исследование покажет, что яичник не содержит фолликулов. Его также плохо видно на экране. УЗИ позволяет определить, начался ли процесс некроза тканей органа. Если еще нет, то правильное лечение даст положительный эффект.
- Лапароскопия.
- Рентген брюшной полости.
- Лабораторные анализы крови на определение наличия воспалительного процесса, а также содержание женских гормонов.
Врачи должны точно установить причины патологии у женщин в период менопаузы и не только. У подростков также оцениваются морфологические признаки полового созревания. Специалисты должны зафиксировать жалобы пациентки. Важно определить регулярность менструального цикла.
Симптоматика патологии
Атрофия яичников не имеет специфических симптомов, поэтому ее можно с легкостью перепутать с другими патологиями репродуктивной системы. Однако при этом заболевании органы могут уменьшаться.
Атрофия бывает односторонней или двухсторонней. Можно выделить такие признаки представленного заболевания:
- головная боль;
- общая слабость, повышенная усталость;
- нарушение менструального цикла – кровотечения могут исчезать на неопределенный длительный срок, а потом снова появляться;
- изменение эмоциональной сферы: повышенный уровень раздражительности, неуравновешенность;
- бессонница;
- боли в конечностях;
- сильная прибавка в весе, при этом жировые ткани больше увеличиваются в области ягодиц и живота;
- восприятие окружающего мира у женщины меняется.
Атрофия может начаться в любом возрасте, даже у девочек. В этом случае наступление менструального цикла оказывается под угрозой. Девочки при таком диагнозе становятся вялыми, ничем не интересуются.
Тактика лечения
Атрофия яичников (ее нельзя путать с таким понятием, как климактерия) требует незамедлительного лечения. Однако терапия должна быть правильной. Для начала женщине необходимо откорректировать гормональные нарушения. Если проблемы с менструальным циклом проявляются уже длительное время, то пациентке назначаются препараты прогестерона. Употреблять лекарство необходимо во второй фазе цикла. Дело в том, что представленный гормон способствует наступлению менструального кровотечения при отсутствии беременности.
Также для женщин в период лечения патологии назначается препарат на основе бромкриптина. Он позволяет активизировать работу гипофиза, стимулировать синтез пролактина. Неплохой эффект обеспечивают пероральные контрацептивы. Однако выбирать их необходимо в индивидуальном порядке. Врач должен постоянно наблюдать за лечением.
Кроме медикаментозных средств можно использовать и народные рецепты. Например, в пищу следует употреблять как можно больше петрушки. Хорошо действуют семена аниса. Их нужно перетереть, в одинаковом количестве смешать с медом и употреблять 3 раза в день до еды.
Вместо воды можно пить отвар луковой шелухи или крапивы двудомной. Столовую ложку сырья надо залить литром кипятка, дополнительно проварить средство в течение 5 минут. Далее, жидкость охлаждается и процеживается. Полученное количество средства нужно разделить на несколько частей и выпить за весь день.
Не применять народные средства самостоятельно, так как это не даст должного эффекта. Перед их использованием консультация врача обязательна.
Профилактика патологии
Если причины патологии выявлены вовремя, а лечение было подобрано правильно, то прогноз выздоровления в основном благоприятный. Но в большинстве случаев заболевание можно предупредить. Для этого следует соблюдать такие рекомендации врачей:
- правильно и полноценно питаться;
- вовремя реагировать на любые воспалительные процессы в яичниках;
- вести регулярную половую жизнь, но предохраняться от заражения венерическими инфекциями;
- желательно укреплять общий иммунитет;
- дважды в год необходимо проходить профилактическое обследование.
Атрофия яичников – это серьезная патология, способная привести к необратимым последствиям. При наличии первых же симптомов необходимо срочно обследоваться.
oyaichnikah.ru
Патология яичников у женщин: аномалии развития, отсутствие
Репродуктивная система женщины восприимчива к воздействию на нее факторов внешней и внутренней среды. К сожалению, все чаще врожденная патология яичников встречается у маленьких девочек. Аномалии развития половых органов могут возникать как на генетическом уровне, так и из-за плохой экологии, неправильного питания, частых стрессов в период вынашивания ребенка.
Нажмите для увеличения
Врожденные патологии и их краткая характеристика
Медицина выделяет такие аномалии развития яичников:
- Синдром Шершевского-Тернера (дисгензия гонад) – генетически-обусловленный недуг, связанный с хромосомными расстройствами. В период развития эмбриона на том месте, где должны быть яичники, образовываются ткани без наличия половых клеток. Они не могут производить гормоны. Эта врожденная нехватка яичниковой ткани и проявляется недостатком одного органа. Ведет к рождению с дефектами других систем, а также с задержкой в умственном развитии. У девочек с этим заболеванием наблюдается неполноценное развитие груди и внешних половых органов, матки. Отсутствует оволосение по гендерному признаку, проявления первичной аменореи. По статистике детской гинекологии вероятность подобной аномалии составляет 1:2000-3000 (один ребенок на 2-3 тысячи детей).
- Агенезия — аномалия развития репродуктивных органов, которая подразумевает отсутствие одного яичника.
- Ановария – врожденная патология, при которой отсутствуют оба яичника. В качестве лечения назначают женские половые гормоны.
- Гипоплазия придатков. Уменьшение размеров, объема одного/обоих яичников.
- Гиперплазия. Железистая ткань органа созревает раньше и начинает активно функционировать.
- Раздвоенные органы (аномально развитые). Назначается хирургическое вмешательство.
- Эктопия (опущение). Половые железы находятся ниже, чем должны быть: в паховом канале или у его входа, половых губах.
- Добавочные органы. В складках брюшины находится еще один (третий) яичник. Чаще всего имеет маленькие размеры. В качестве лечения назначаю операцию.
Причины возникновения врожденных аномалий
Аномалии в развитии половых органов – явление, нечасто встречающееся в медицинской практике. Патология возникает еще в период развития эмбриона под влиянием различных неблагоприятных факторов. Часто имеют наследственную природу, то есть прямую взаимосвязь с хромосомными нарушениями.
Основными причинами возникновения врожденных пороков в области детской гинекологии считаются:
- инфекционные заболевания, которые женщина перенесла в период вынашивания ребенка;
- плохое питание у девушек детородного возраста;
- патологическое течение беременности;
- вредные привычки во время вынашивания ребенка;
- поздняя беременность (старше 40 лет);
- воздействие лекарственных медикаментов на организм женщины;
- некоторые из эндокринных заболеваний (при гормональном расстройстве);
- патологии плаценты;
- контакт с ядовитыми веществами и другие производственные факторы.
Как определить врожденную патологию
Если в роду женщины были случаи патологических изменений органов малого таза, то нужно обязательно встать на учет по беременности. Чтобы диагностировать пороки развития яичников, гинеколог:
- Проводит анализ акушерско-гинекологических сведений о пациентке (бывали ли в роду подобные аномалии или отсутствие яичников).
- Изучает регулярность менструального цикла.
- Назначает лабораторно-инструментальные обследования (анализы крови: общий, на гормоны и сахар, гистологию, рентгенографию, УЗИ, МРТ).
После первоочередного осмотра органов малого таза, в обязательном порядке требуется консультация онколога.
Возможное лечение
Выбор оптимального метода терапии напрямую зависит от качественного обследования и постановки правильного диагноза. Лечение патологий развития яичников может быть как медикаментозным, так и оперативным.
Помните! Патология яичников не проходит просто так и пускать все на самотек нельзя. Выбирайте только грамотного специалиста, который полностью вникнет в вашу ситуацию и до мелочей распишет план действий.
Терапия врожденного отсутствия яичника должна проводиться в течение всего периода полового созревания. Такая необходимость обеспечивает максимальное развитие признаков, присущих женскому полу. Лечение также необходимо в течение всего детородного времени. Перерывы нежелательны. Ребенок с одним яичником не должен чувствовать себя неполноценным.
Пациенткам старше 20 лет показана менопаузная гормональная терапия либо пероральные комбинированные контрацептивы. После 35 лет показан переход на натуральные эстрогены и гестагены. Лечение должно длиться до возраста, когда наступает естественная менопауза (51 год). При выборе препарата в первую очередь учитывается его безопасность.
Чтобы избежать возникновения тяжелой патологии и рецидивов, каждая женщина должна соблюдать следующие правила:
- регулярное обследование щитовидной железы (именно она поставляет в организм необходимые гормоны).
- обследование у гинеколога раз в полгода.
- при излишнем весе особенно тщательно наблюдать за репродуктивным здоровьем.
- безопасный секс, чтобы избежать инфекций половой системы.
oyaichnikah.ru
Лечение рака яичников у женщин
Группу различных новообразований, сформировавшихся в тканях внутри яичников, называют раком или опухолью. Часто заболевание протекает незаметно, а его признаки проявляются уже на стадии значительного распространения. Начальная степень заболевания диагностируется всего у 1/3 части от всех обратившихся пациенток. Для своевременного выявления патологии необходимо знать ее основные проявления.
Итак, у заболевания симптомы таковы:
- неотложные позывы к мочеиспусканию;
- вздутие и вспучивание живота, чувство переедания;
- дискомфортные или болевые ощущения в области таза;
- быстрое изменение веса в большую или меньшую сторону;
- слабость;
- увеличение живота;
- боли при половом акте;
- изменения характера дефекации.
Саркома яичников - отзыв о лечении в Израиле
Причинами развития рака являются измененные клетки, которые могут быть любыми – как доброкачественными, так и злокачественными. Отличие их состоит в затрагивании патологическим процессом других тканей и органов. Так, доброкачественная опухоль остается на своём месте, а злокачественная метастазирует на органы брюшной полости и малого таза, либо на подлежащие ткани. Точных причин, вызывающих развитие заболевания, специалисты назвать не могут.
Они лишь высказывают предположение о влиянии на женский организм следующих факторов:
- Наследственная предрасположенность;
- Гормональные изменения;
- Плохая экология;
- Бесплодие;
- Длительный приём препаратов, стимулирующих овуляцию.
Виды рака яичников представлены следующей классификацией:
- Эпителиальный, образованный в клетках поверхностного слоя яичников. Эта разновидность признана как самая распространенная, а диагностируется она почти в 90 % от всех случаев;
- Стромально-клеточный рак, поражающий глубь опорной ткани яичника (5 – 8 % пациенток);
- Рак половых клеток, при котором яйцеклетка становится месторасположением опухоли. В группе риска здесь оказываются девочки и молодые женщины (меньше 5 % от всех больных).
Как проводится постановка диагноза?
При жалобах пациенток на вышеперечисленные симптомы, диагностика проводится в виде ультрасонографии. Подтверждению подозрений на наличие злокачественной опухоли способствует выявление патологического компонента размером более 6 см либо его неправильная форма с низким сосудистым сопротивлением. О развитой патологии может свидетельствовать и сочетание опухоли с асцитом, однако в некоторых случаях оно может указывать на синдром Мейгса – доброкачественную фиброму с гидротораксом и асцитом. Компьютерная томография в диагностических целях проводится для определения степени распространения злокачественного процесса.
Основными методами диагностики являются:
- бимануальное исследование;
- анализы крови и мочи – клинические и биохимические;
- определение уровня антигена CA-125;
- УЗИ;
- экскреторная урография;
- ирригоскопия и ректороманоскопия.
Как происходит процесс метастазирования, сопровождающий рак яичников на поздних стадиях
Специалисты насчитывают 3 пути распространения патологического процесса:
- контактный с локализацией вдоль латеральных каналов, в большом сальнике, на кишечных петлях и брыжейках, в правом поддиафрагмальном пространстве и на капсуле печени.
- Лимфогенным путём метастазы разносятся на поздних стадиях, поражая поясничные и тазовые лимфоузлы.
- При гематогенном пути распространения метастазы обнаруживаются в легких и печени (около 3 % случаев). При поражении патологическим процессом области выше диафрагмы у больной диагностируется плевральный выпот (в большинстве случаев справа).
Роль химиотерапии в лечении
Лечение заболевания проводится сочетанием операции и химиотерапии. Объём хирургического вмешательства рассчитывается на основании распространенности опухоли. Так, на ранних стадиях пораженный яичник удаляют полностью. В случае перемещения процесса на матку выполняют ее надвлагалищное удаление вместе с яичниками. Сама же шейка матки при этом не удаляется. При поражении опухолью сальника выполняют его резекцию.
Химиотерапия применяется всегда в качестве дополнения к хирургическому лечению. В этих целях специалисты назначают такие препараты, как Таксол, Карбоплатин, Цисплатин, Циклофосфан и др. Обязательной мерой является и контроль получаемой комбинированной терапии, который проводится при помощи УЗИ и исследования уровня опухолевых маркеров. Проведение лучевой терапии подразумевает введение в брюшную полость радиоактивных коллоидов либо облучение живота и малого таза.
Лечение средствами народной медицины
- В ходе лечения патологии будет полезно пить свекольный сок в течение 1,5 – 2 месяцев. Употребляют его 3 – 4 раза в день по 100 – 200 мл.
- 20 %-ную спиртовую настойку прополиса капают в теплую кипяченую воду из расчета 40 капель на пол стакана жидкости. Лекарство пьют за полчаса до еды на протяжении 3 месяцев.
- Лечение рака яичников можно дополнить ежедневным употреблением 2,5 г очищенного прополиса, который перед проглатыванием необходимо тщательно разжевать (3 раза в день). Курс лечения – 2 месяца.
- Отвар листьев лавровишни готовят, залив литром молока 2 столовые ложки сырья. Средство доводят до кипения, снимают с огня и настаивают 20 минут, после чего фильтруют. Принимают его в горячем виде 4 раза в день либо за 1 час до еды, либо через 2 часа после еды. После 3-недельного лечения делают 7-дневный перерыв и снова принимают средство. Курс лечения по этому рецепту состоит из 3 – 4 циклов.
На ранних стадиях справиться с процессом деления опухолевых клеток помогут средства, приготовленные по следующим рецептам:
- 2 чайные ложки шишек хмеля истирают в порошок и заливают стаканом кипятка. После 3-часового настаивания лекарственное средство процеживают и принимают трижды в день до еды, выпивая ¼ стакана.
- 1 чайную ложку корней соссюреи заливают 200 мл воды и устанавливают на водяную баню. Полученный раствор охлаждают и процеживают. Употребляют в разбавленном виде 3 раза в день по 4 столовые ложки. Разбавленное водой средство необходимо тщательно размешивать, а хранят его не более 2 суток.
Профилактика рака яичников
Поделитесь ей с друзьями и они обязательно поделятся чем-то интересным и полезным с Вами! Это очень легко и быстро, просто нажмите кнопку сервиса, которым чаще всего пользуетесь:
Евгения 10.11 14:30
Почитайте лучше, что говорит Елена Малышева, по этому поводу. Несколько лет мучилась от плохого самочувствия - головные боли и головокружения, проблемы с весом, боли в животе, тошнота, запоры, слабость, упадок сил, разбитость и депрессия. Бесконечные анализы, походы к врачам, диеты, таблетки не решали мои проблемы. Врачи уже не знали, что со мной делать. НО благодаря простому рецепту, головные боли, проблемы с ЖКТ в прошлом, мой вес пришел в норму и я чувствую себя ЗДОРОВОЙ, полной сил и энергии!!! Теперь мой лечащий врач удивляется как это так. Вот ссылка на статью.
healthmatka.ru
Самые распространённые и опасные заболевания яичников
вторник, марта 1, 2016 - 13:50
В последние годы у женщин всё чаще встречаются такой патологический процесс как опухоль левого яичника. Ещё несколько десятков лет тому назад опухоль левого яичника диагностировали в основном у женщин старшей возрастной группы (50-60 лет), в настоящее время такое новообразование часто диагностируют и в молодом возрасте, и даже не редкость образования опухолей у девочек в период полового созревания.
Опухоль левого яичника – это довольно коварное заболевание, практически бессимптомное, сопровождается нарушениями гормонального фона, пагубно сказывается на детородной функции, часто приводит к полной её потере. А несвоевременное лечение или его отсутствие может привести к летальному исходу.
Опухоль левого яичника бывает:
- герминогенная (эмбрионально-клеточная опухоль);
- эпителиальная (образование опухоли происходит в эпителии яичника);
- гормональноактивная (стромальная опухоль, вырабатывающая гормоны, образовывается в тканях, составляющих основу яичника).
В основной своей массе опухоль левого яичника любой группы изначально доброкачественная. Лечение доброкачественной опухоли может осуществляться как медикаментозным способом, так и оперативным. В свою очередь оба способа приводят к полному излечению, зачастую даже с сохранением детородной функции. Но даже при условиях гистологически доброкачественной структуры опухоли, течение заболевания может быть злокачественным (скоротечный рост новообразования, метастазирование).
Злокачественная опухоль яичника может быть первичной и вторичной. Первичная злокачественная опухоль яичника поражает непосредственно яичник, но наиболее встречаемая по отношению к злокачественным новообразованиям всё-таки вторичная. Вторичная злокачественная опухоль яичника развивается в серозных и муцинозных цистаденомах.
Также нередко встречается метастатическая злокачественная опухоль яичников (Крукенберга). Метастазирование в яичники происходит лимфогенным, имплантационным или гематогенным путём из первичного очага (например: молочная железа, матка, кишечник).
Злокачественная опухоль яичников имеет такие признаки:
- повышение температуры тела на продолжительном промежутке времени;
- вздутие живота, иногда сопровождается болями;
- обильная менструация;
- высыпания, волдыри, язвы на половых органах;
- быстрая потеря в весе;
- болезненные ощущения в молочной железе, а также изменение ее формы;
- проблемы пищеварения;
- утомляемость.
Злокачественную опухоль яичников специалисты разделяют на четыре стадии. Успешная борьба с этим заболеванием напрямую зависит от стадии, на которой выявлена злокачественная опухоль яичников. Чаще всего уже на третьей стадии происходит метастазирование в соседние органы. Злокачественная опухоль яичников на четвёртой стадии неоперабельна, потому что метастазы достигают размеров 2 см и распространены практически во все органы брюшной полости.
Причины возникновения опухоли в яичнике
Опухоль левого яичника может быть диагностирована у каждой женщины, причины её возникновения до сих пор не однозначны. За долгие годы исследований и сравнений анкет пациенток учёные выделили факторы, которые могут влиять на возникновение опухолей яичников:
- курение;
- спонтанные и искусственные аборты;
- хронические инфекции;
- бесплодие;
- сидячий образ жизни;
- заболевания женской половой системы (миомы матки, тубоовариальное образование);
- генетическая предрасположенность;
- эндокринные заболевания.
Специалисты рекомендуют не менее одного раза в год проходить полное обследование женской половой системы даже абсолютно здоровым женщинам, для своевременного выявления таких заболеваний, как опухоль левого яичника.
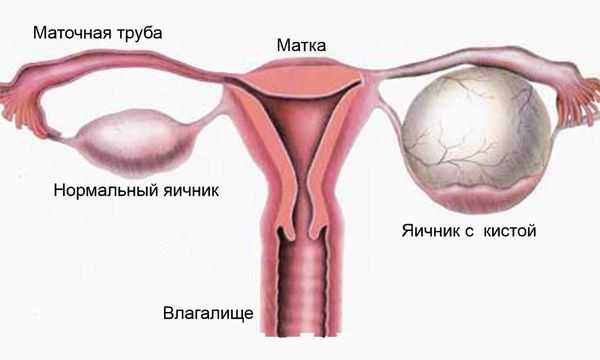
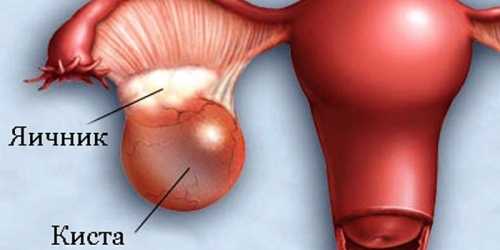
Перекрут ножки кисты яичника
Не менее опасное состояние опухоли яичников – это перекрут её ножки. Зачастую заворот ножки происходит у опухолей с высокой подвижностью, в основном это – кистомы, фибромы, дермоидные кисты и др.
Кистой яичника называют опухоль на ножке, с содержанием внутри жидкости. Анатомическая ножка опухоли состоит из овариальной связки, брыжейки, кровеносных сосудов (артерии, вены), нервов. Зачастую в перекрут ножки кисты яичника вовлекаются: маточная труба, петли кишечника, второй яичник, сальник, образуя хирургическую ножку.
Перекрут ножки кисты яичника вызывает у новообразования острое нарушение кровоснабжения. В связи с перекрутом анатомической ножки кисты яичника происходит перегиб артерий, питающих орган. Также страдают нервные, венозные и лимфатические структуры. Вследствие этого в кисте происходит развитие ишемических, а после и некротических изменений.
Причиной, по которой происходит перекрут ножки кисты яичника, может являться физическое воздействие. Это может быть резкое движение, спортивные упражнения, прыжки и перевороты. Беременность и недавние роды, большой размер опухоли также могут повлиять на перекрут ножки кисты яичника.
Специалисты разделяют перекрут ножки кисты яичника на два основных вида:
- Полный перекрут ножки кисты яичника происходит на 360º и более, сопровождается полным прекращением кровоснабжения новообразования с выраженной симптоматикой (нарастающие боли внизу живота, вздутие живота, холодный пот, потеря сознания).
- Неполный перекрут ножки кисты яичника происходит менее чем на 360º, при этом наблюдается частичное нарушение кровоснабжения новообразования с менее выраженной симптоматикой, благодаря этому не вовремя диагностируется.
Перекрут ножки кисты яичника сопровождается такими симптомами:
- развитие типичной клиники острого живота;
- возникновение приступообразных болей внизу живота, зачастую сильных и резких, распространяющихся к пояснице и ногам;
- задержка стула, понос, метеоризм, рвота;
- холодный пот, побледнение кожных покровов;
- повышение температуры тела на длительном промежутке времени;
- усиленное сердцебиение, гипотония;
- частое мочеиспускание, с ощущениями неполного опорожнения мочевого пузыря;
- тёмные кровянистые выделения из влагалища.
Такие симптомы скорее относятся к полному перекруту анатомической ножки, в связи с развитием некроза новообразования. Через пару часов после прекращения кровоснабжения происходит гибель нервных волокон, что сопровождается уменьшением болей, через пять-шесть часов развивается перитонит.
Неполный перекрут ножки кисты яичника сопровождается менее выраженными симптомами, происходит появление ноющей боли, периодически усиливающейся и исчезающей.
Диагностируют перекрут ножки кисты яичника в основном при помощи ультразвукового исследования, опухоль с перекрутом анатомической ножки имеет размытые или двойные контуры и утолщение капсулы, что свидетельствует об отёке стромы.
Итак, при прохождении профилактического обследования у гинеколога и ультразвукового исследования органов малого таза два раза в год, можно сохранить красоту, здоровье, детородную функцию, ну и, конечно же, жизнь!
www.probirka.org