Как повысить овариальный резерв яичников
Как сохранить овариальный резерв яичников| Оценка овариального резерва
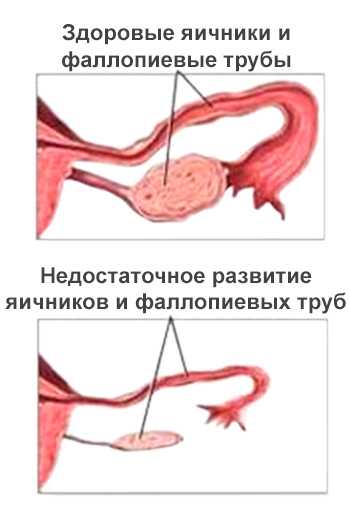
Овариальный резерв — это генетический запас яйцеклеток в яичниках при отсутствии в репродуктивной системе женщины каких-либо патологий. Снижение овариального резерва обуславливается уменьшением количества яйцеклеток, а также существенным ухудшением их качества.
Истощение овариального резерва может быть спровоцировано хирургическими вмешательствами на яичниках, проведением химиотерапии при лечении опухолей, радиоактивным облучением, возрастом более 38 лет.
Осуществлять оценку овариального резерва необходимо женщинам старше 35 лет с наличием проблемы бесплодия. При его сниженном уровне врачи нередко рекомендуют не терять времени, а сразу же переходить к лечению с помощью ЭКО. С каждым годом, запас может снижаться, что и уменьшает шансы забеременеть.
Также исследование резерва нужно проводить пациенткам с необходимостью применения стимуляции яичников. Данное обследование проходят женщины с нарушенным менструальным циклом (укороченным, слишком продолжительным, с наличием межменструальных выделений) и перед оперативным вмешательством на матке или придатках. При сниженном овариальном запасе удаление даже одного из яичников может привести к преждевременному наступлению климакса.
Кроме того, исследование резерва пригодится женщинам, которые по личным причинам отсрочивают рождение детей на неопределенное время.
Анализы на овариальный резерв:
| исследование уровня ФСГ (фолликулостимулирующего гормона) в первую фазу цикла; |
| определение содержания эстрадиола; |
| определение содержания прогестерона; |
| определение содержания ингибина-В; |
| ультразвуковое обследование; |
| проба с Кломифен цитратом. |
Нужно учитывать, что аутоиммунные, инфекционные и воспалительные процессы также могут быть причиной снижения овариального резерва. Лечение имеющихся заболеваний нужно проводить незамедлительно и повторять пробу на овариальный запас в течение нескольких месяцев.
Низкий овариальный резерв: лечение с помощью ЭКО
Очень важно проводить оценку овариального запаса женщинам после достижения 35 лет. Доказано, что возраст влияет не только на количество яйцеклеток, но и на качество. Шансы на успешное наступление и протекание беременности в результате применения ЭКО после 30 лет равны 26%, а после 37 — 9%.
Стимуляция яичников для ЭКО при низком овариальном резерве не способствует получению нужного количества яйцеклеток. Вследствие этого, вероятность на успешное приживание эмбрионов и их развитие снижается.
Нередко беременность с помощью экстракорпорального оплодотворения после 40 лет сопровождается осложнениями: выкидышами, хромосомными нарушениями у плода, замиранием плода. При наличии снижения овариального резерва яичников, лечение бесплодия ЭКО-методом проходит эффективней в несколько раз с применением донорских ооцитов. Шансы на беременность и рождение здорового ребенка возрастают до 59%.
Как повысить овариальный резерв яичников?
Пониженное содержание антимюллерова гормона — это одна из главных причин низкого овариального резерва. Специалисты считают, что искусственное его повышение не приведет к повышению резерва.
Таким образом, эффективным решение проблемы является применение репродуктивных технологий для устранения бесплодия.
Не теряйте времени, ведь с каждым годом шансов стать счастливой мамой становится все меньше. Своевременное обследование и медицинская помощь помогут в решении вашей проблемы. Российский центр доноров ооцитов предлагает широкий выбор доноров женщинам, нуждающимся в лечении бесплодия с применением донорских яйцеклеток. Обращайтесь к вам - и мы обязательно вам поможем!
www.oocyte.org
Овариальный резерв
В современных условиях ритм жизни заставляет нас выбирать между работой, учебой и семьей. Стремясь к успеху, мы зачастую ставим личную жизнь на второй план, откладывая рождение детей до получения диплома, очередного повышения или покупки недвижимости. Вместе с тем каждая девушка в определенный момент задается вопросом: как долго мой организм сохранит способность к зачатию?
Состояние репродуктивной функции зависит от многих факторов, но базовая составляющая — это наличие здоровой яйцеклетки. Показатель, характеризующий способность яичников к развитию фолликулов с полноценной яйцеклеткой, называют овариальным резервом.
Факторы, влияющие на овариальный резерв:
- количество первичных (примордиальных) фолликулов, находящихся в яичниках девочки к моменту становления менструальной функции. В среднем оно составляет 270 470 тыс. фолликулов и определяется генетическими факторами. За репродуктивную жизнь у женщины до овуляции доходят 400-500 фолликулов; оставшиеся постепенно растворяются.
- скорость уменьшения количества фолликулов. Когда общее число фолликулов сокращается до 25 тыс. (в норме соответствует возрасту 37,5 лет), овариальный резерв начинает снижаться с большей скоростью.
Таким образом, одним из ключевых факторов, влияющих на овариальный резерв, является возраст.
Негативные воздействия, уменьшающие овариальный резерв.
Достижения современной медицины позволяют воссоздать гормональный фон, позволяющий выносить ребенка, однако способов увеличить овариальный резерв в настоящее время нет. Вместе с тем, овариальный резерв может уменьшиться под воздействием внешних воздействий и факторов образа жизни:
- преждевременное истощение яичников (отсутствие месячных более 4 циклов у женщин моложе 40 лет);
- воспалительные заболевания органов малого таза;
- интоксикации (отравления различными химическими веществами, в том числе в результате проживания в экологически загрязненных районах);
- курение (у курящих женщин проблема сниженного овариального резерва встречается до 3 раз чаще);
- частое употребление алкогольных напитков;
- оперативные вмешательства на органах малого таза;
- лучевая и химиотерапия.
Методы оценки овариального резерва

Широко распространено мнение о том, что до тех пор, пока у женщины функционирует менструальный цикл, она сохраняет возможность зачать ребенка. Это убеждение не всегда соответствует действительности и от последнего полноценного цикла, позволяющего забеременеть, до менопаузы проходит несколько лет. Точнее определить состояние репродуктивной функции женщины позволяет исследование овариального резерва.
Биохимический метод предполагает измерение в крови уровня определенных гормонов. Например, фолликулостимулирующий гормон, ингибин, антимюллеровый гормон (АМГ), эстрадиол. Оценка может проводиться как на определенный момент времени, так и в динамике. Уровень гормонов позволяет не только охарактеризовать состояние репродуктивной функции на дату проведения исследования, но и спрогнозировать, сколько времени осталось у женщины до наступления менопаузы.
Интерпретация результатов всегда лежит на стороне специалиста, но о сниженном овариальном резерве могут свидетельствовать следующие показатели:
- незначительное повышение фолликостимулирующего гормона при нормальном менструальном цикле (появляется за 5-6 лет до наступления менопаузы);
- повышение базального уровня эстрадиола (>250 пг/мл) при нормальном уровне ФСГ;
- низкая концентрация ингибина-В (является одним из первых признаков старения репродуктивной системы);
- снижение уровня антимюллерового гормона (АМГ).
УЗИ-мониторинг овариального резерва. В основе метода лежит оценка двух ключевых показателей: объема яичников и числа антральных фолликулов (их размер составляет 2-8 мм в диаметре). Сниженный овариальный объем и низкое количество антральных фолликулов — это симптомы овариального старения. Оптимальный объем яичников составляет около 10-12 кубических миллилитров, а количество антральных фолликулов — не менее 11.
Оценка кровотока в артериях яичников. Качество кровоснабжения во многом определяет нормальное функционирование органа. Исследование показателя проводится с помощью допплеровского картирования во время ультразвукового исследования. Скорость кровотока имеет прямую связь с числом фолликулов.
Таким образом, овариальный резерв — важнейший показатель, характеризующий способность женщины к зачатию. Его потенциал определяется генетически и уменьшается с возрастом, а также под воздействием внешних факторов. Значительный ущерб овариальному резерву наносят операционные вмешательства и прием средств экстренной контрацепции, приводя к резкому ослаблению функций яичников, но, фактически, любой фактор, ослабляющий функции яичников, напрямую негативно воздействует на овариальный резерв. Поэтому, основная задача женщины — бережно заботиться о состоянии здоровья яичников, максимально избегая воспалительных заболеваний. Ещё один важный аспект — поддержание работы яичников в нормальном режиме, восстанавливая природный резерв клеток органа до нормы после агрессивных воздействий. При этом большинство препаратов или обычные витаминные комплексы в данной ситуации не всегда корректное и эффективное решение, так как важно, чтобы поддержка осуществлялась адресно, применительно к конкретному органу, не оказывая побочных эффектов и при необходимости органично сочетаясь с лекарственными средствами. Овариамин — природный биорегулятор функций яичников — создан из пептидов натурального происхождения. Механизм его действия основан на восстановлении поврежденных связей в клетках яичника и дополнительном питании здоровых клеток. Поэтому Овариамин может применяться как самостоятельно, так и в рамках общей терапии в сочетании с лекарственными препаратами, в целях восстановления функций яичников, если ритм жизни женщины предполагает физические перегрузки и стрессы. Прием Овариамина поможет ускорить восстановление яичников а также нормализовать менструальный цикл.
Особенно актуальны оценка и мониторинг овариального резерва для женщин:
- планирующих зачатие;
- после перенесенных заболеваний и/или операционных вмешательств в репродуктивных органах;
- в случае наличия случаев ранней менопаузы среди ближайших родственников (мамы, сестер, бабушек);
- выявления пороков развития внутренних половых органов;
- у которых без явных причин изменился характер менструаций;
- имеющих вредные привычки (курящих, злоупотребляющих алкоголем).
Читайте также
ovariamin.ru
Овариальный резерв и Ваши возможности - "Я здорова!"
(по материалам практических руководств Американского общества Репродуктивной медицины (ASRM, 2012), Европейского общества репродуктологов и эмбриологов (ESHRE, 2012) и собственным научно-клиническим данным (2010-2012) и видеоматериалам)
Способна ли я зачать здорового ребенка? Каковы мои шансы? В последнее время возраст женщины, планирующей беременность, растет, и по поводу бесплодия обращаются женщины старше 35 лет. Очень важным вопросом при работе по поводу бесплодия с супружеской парой среднего и позднего репродуктивного возраста является оценка ресурса яичников в отношении продукции яйцеклеток.
По сути дела, овариальный резерв – это показатель, который характеризует как наличие яйцеклеток в яичнике, так и, косвенно, их полноценность.
Снижение овариального резерва (СОР) может быть обусловлено, как уменьшением количества ооцитов, так и их качества.
Точная оценка овариального резерва уже давно была ключевой задачей в области репродуктивной медицины.
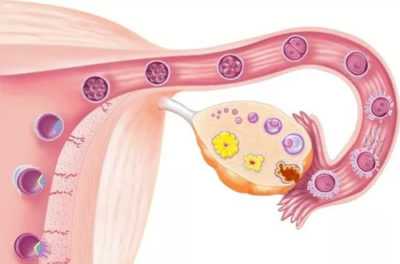
Достоверно известно, что во время внутриутробного развития происходит закладка нескольких миллионов «начальных» (примордиальных) фолликулов. До момента начала репродуктивного периода у девочек их яичники находятся в «спящем» состоянии. В 10-13 лет они «просыпаются», начиная вырабатывать гормоны, формируя менструальный цикл. Каждый месяц то в одном, то в другом яичнике начинают расти фолликулы, но, как правило, только один становится доминантным. Именно в нем созревает яйцеклетка и происходит овуляция.
В среднем за время репродуктивного периода у женщины происходит 400-450 овуляций, остальные фолликулы рассасываются, так и не успев вырасти.
В программах ЭКО, под действие сильных гормональных препаратов, добиваются суперовуляции, когда в яичниках созревают до 20 фолликулов одномоментно.
Существует теория, что у млекопитающих в яичниках, есть стволовые клетки, которые способны к неогенезу и формированию новых примордиальных фолликулов в течение всей жизни. Но эта теория, пока не нашла достоверного подтверждения.
В мировом научном обществе термин «снижение овариального резерва» означает уменьшение количества и качества яйцеклеток у женщин с регулярными менструальным циклом, по сравнению с их возрастной группой а также снижение ответа яичников при стимуляции овуляции. Не стоит путать снижение овариального резерва с менопаузой, физиологическим «выключением» яичников или преждевременным истощением яичников, когда полностью прекращается менструальная функция.
В настоящее время ученые не могут понять, связано ли снижение овариального резерва с более быстрой атрезией фолликулов при нормальном их количестве или изначально малом их формированием во внутриутробном развитии.
Причины снижения овариального резерва
Причинами сниженного овариального резерва могут быть как физиологические изменения, так и патологические состояния.
К физиологическим причинам в первую очередь относят возраст женщины. Доказано, что с возрастом число как рассасывающихся фолликулов, так и фолликулов небольшого размера, увеличивается, а значит быстрее уменьшается запас примордиальных фолликулов, что, конечно же, уменьшает возможность получить достаточное количество полноценных яйцеклеток при ЭКО.
Особую роль в снижении овариального резерва играют генетические и аутоммунные факторы. Это те случаи, когда, несмотря на молодой возраст, яичники не способны продуцировать нормальные яйцеклетки. В ряде исследований показана роль мутаций в определенных генах, а также наличие антиовариальных антител в плохом ответе яичников на стимуляцию. Получается, что организм как бы борется со своими яичниками, вырабатывая защитные вещества, «убивая» жизнеспособные яйцеклетки. Причины подобных генетических нарушений пока не известны.
К патологическим причинам снижения овариального резерва относятся:
Интересно, что многие химические вещества, используемые в промышленности и сельском хозяйстве, негативно сказываются на работе яичников. Подобно эстрогенам организма женщины они связываются с их рецепторами, блокируя и нарушая гормональную активность яичников. Не последнюю роль в работе яичников и снижении овариального резерва играет курение. По последним исследованиям, у курящих женщин ответ на стимуляцию яичников в несколько раз ниже, чем у некурящих.
Диагностика состояния овариального резерва
Исследование овариального резерва проводят по нескольким критериям:
- биохимическим
- ультразвуковым.
К биохимическим маркерам относят уровень ФСГ, антимюллерового гормона (АМГ), эстрадиола. К ультразвуковым – количество антральных фолликулов.
-
Наибольшее значение в последние годы играет уровень антимюллерового гормона (АМГ).
Уникальность этого гормона состоит в том, что он вырабатывается гранулезой преантральных фолликулов, то есть непосредственно в яичниках. Его уровень начинает расти вместе с ростом фолликула и снижается, когда фолликул становиться более 8 мм и переходит в доминантный.
Именно с этим связаны рекомендации о том, что исследование содержания этого гормона необходимо проводить на 2-3 дни цикла.
В последние годы проводились международные исследования по прогнозированию наступления менопаузы, в зависимости от уровня АМГ в различных возрастных группах. В результате этих исследований был выявлено, что при уровне АМГ менее 0,2 в возрасте 40-45 лет менопауза наступает через 6,0 лет; в возрасте 35-39 - через 10 лет. При АМГ более 1,5 в возрасте 40-45 лет – через 13 лет, в возрасте 35-39 лет – через 6,2 года.
Наибольшее применение АМГ получил в программах экстракорпорального оплодотворения.
По данным литературы, низкий уровень АМГ сочетается (но не всегда предопределяет) с «бедным» ответом яичников на проводимую стимуляцию овуляции, низким качеством яйцеклеток и сниженным количеством успешных беременностей в результате проведения ЭКО.
Довольно часто женщинам с низким АМГ отказывают в стимуляции, предлагая донорские программы. Это связано с тем фактом, что при уровне АМГ от 0,2 до 0,7 нг/мл получают в среднем до 3 фолликулов и получают яйцеклетки всего в 2-4 % случаев (специфичность исследования 78-92% и чувствительность 40-97%).
Тем не менее, исследования зарубежных специалистов доказывают, что не следует так категорично подходить к этому вопросу. По данным этого исследования у женщин с АМГ от 0,16 до 0,5 нг/мл, средний возраст которых составлял 39,3 года, в процессе стимуляции получали до 6 яйцеклеток и почти в 26% случаев наступила беременность. Но, что более удивительно, у женщин с АМГ менее 0,16 нг/мл, средний возраст которых составлял 40,2 года, получали до 4 яйцеклеток и беременность наступила в 19% случаев.
Поэтому, несмотря на большее значение АМГ при бесплодии в программах ЭКО, не стоит оценивать ситуацию только основываясь на его показателях.
-
По-прежнему немаловажную роль в качестве маркеров овариального резерва играют ФСГ и эстрадиол. По данным ВОЗ возможно прогнозировать слабый ответ яичников на стимуляцию (не более 2-3 фолликулов) при значениях ФСГ более 10 МЕ/л (специфичность от 80 до 100%), в то время как чувствительность может варьировать от 10 до 80%.
Наличие нормального показателя базального ФСГ при уровне эстрадиола не более 60-80 пг/мл также ассоциируют со снижением овариального резерва и низкой частотой наступления беременности.
- Измерение общего количества антральных фолликулов по УЗИ является ещё одним методом уточнения состояния овариального резерва.
Это исследование проводится в раннюю фолликулярную стадию, при этом подсчитывается количество фолликулов в размере от 2-10 мм в обоих ячниках. Этот метод имеет хорошую специфичность от 70-100%, но низкую чувствительность: 9-70% даже при низких показателях (не более 3-4 фолликулов в обоих яичниках).
Учитывая данные о состоянии овариального резерва в программах вспомогательных репродуктивных технологий при бесплодии проводится индивидуальный подбор протокола в каждом случае.
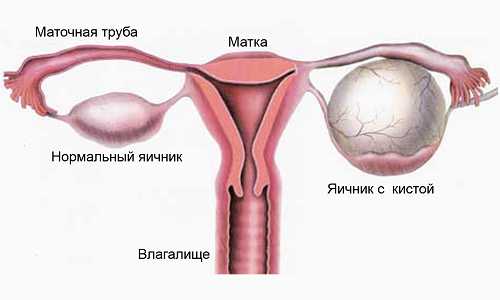
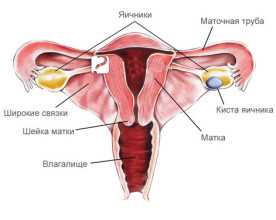
Дискуссионные вопросы тактики ведения пациенток с бесплодием и кистами яичников
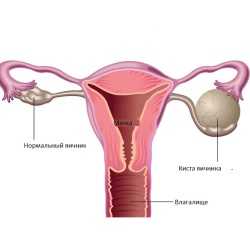
До сих пор ведутся дискуссии по поводу проведения программы ЭКО при наличии кист яичников. Согласно рекомендациям Европейского общества репродуктологов и эмбриологов возможно проведение программ вспомогательных репродуктивных технологий при наличии эндометриоидных кист яичников не более 2-3см. В данном случае идет речь только об этом типе кист (эндометриомы), поскольку подозрение при УЗИ на кистому, особенно неоднородной структуры, обязательным является проведение гистологического исследования.
С одной стороны киста сама по себе уменьшает овариальный резерв, постепенно «поглощая» здоровую ткань яичника. К тому же ни один врач не даст 100% ответа о природе кисты (не даст гарантии, что киста не является злокачественной), пока её не удалят и не проведут гистологическое исследование, а также не предскажет, как она себя поведет во время приема больших доз гормональных препаратов во время стимуляции.
С другой стороны оперативное вмешательство само по себе так же травмирует яичник. По данным иностранных исследований АМГ – один из основных маркеров овариального резерва - значительно снижается после операции, иногда в 2 раза. Через год после операции у этих же женщин отмечался небольшой рост АМГ, что свидетельствовало о восстановлении оперированного яичника.
Но, к сожалению, у некоторых женщин нет времени ждать, пока яичники «реанимируются» после операции. В силу возраста или перенесенных ранее оперативных вмешательств на яичниках у такой группы больных овариальный резерв снижен. Такие ситуации очень сложны для репродуктологов, т.к. им необходимо учесть множество факторов: возраст женщины, размеры кисты, одно- или двустороннее их расположение и оценить насколько риск удаления кисты и повреждения яичника выше риска неудачи ЭКО или злокачественного перерождения образования после стимуляции.
Появление новых технологий и энергий, используемых во время операций, значительно помогает решить эту задачу. В частности, в последние годы нами и зарубежными коллегами доказано щадящее воздействие аргоноплазменной коагуляции на ткань яичника при удалении кист яичника, положительное влияние на состояние овариального резерва, а также улучшение отдаленных результатов (восстановление овуляции и наступление беременности как естественной, так и в программах ЭКО).
Основными преимуществами арогоноплазменной коагуляции являются:
- бесконтактная коагуляция;
- объективно контролируемая глубина коагуляции тканей не более 3 мм;
- аппликация в трехмерном пространстве без переориентации инструмента;
- возможность использования на паренхиматозных органах;
- отсутствие задымленности и запахов;
- высокая эффективность гемостаза;
- бактерицидное действие;
- активация процессов репарации в результате усиления неоангиогенеза;
- снижение рецидива спаечного процесса;
- снижение длительности операции.
В видеопримере ниже показан этап обработки ложа удаленной кисты с использованием современного вида энергии: аргоноплазменной коагуляции. Через 2 месяца в этом яичнике у пациентки произошла первая овуляция.
Данный вид энергии используется также при проведении лапароскопии по поводу наружного генитального эндометриоза, ретроцервикального эндометриоза, при обработке ложа удаленных миоматозных узлов, при лечении шейки матки и ряде других заболеваний в гинекологии.
В зависимости от стадии наружного генитального эндометриоза, вида кист яичников нами разработаны и апробированы протоколы, применение которых обеспечивает щадящий деструктивный эффект.
И не следует отчаиваться при «плохих» результатах предоперационного обследования, т.к. снижение овариального резерва ещё не означает неспособность к зачатию и рождению здорового малыша.
Основная используемая литература:
- ASRM: Testing and interpreting measures of ovarian reserve: a committee opinion (The Practice Committee of the American Society for Reproductive Medicine, 2012)
- ASRM: Optimizing natural fertility (The Practice Committee of the American Society for Reproductive Medicine, 2012)
- Gelbaya TA, Nardo LG. Evidence-based management of endometrioma//Reprod Biomed Online. 2011 Jul;23(1):15-24
- Tsoumpou I, Kyrgiou M, Gelbaya TA, Nardo LG. The effect of surgical treatment for endometrioma on in vitro fertilization outcomes: a systematic review and meta-analysis//Fertil Steril. 2009 Jul;92(1):75-87
- Гаспаров А.С., Дубинская Е.Д. Эндометриоз и бесплодие: инновационные решения (монография, 2013)
- Гаспаров А.С., Дубинская Е.Д., Барабанова О.Э. с соавт. Оптимизация схемы лечения синдрома гиперстимуляции яичников// V Всероссийский конгресс «Амбулаторно-поликлиническая помощь: в эпицентре женского здоровья», Москва, 12-15 марта, 2013, С. 149-150
- Гаспаров А.С., Бурлев В.А,, Дубинская Е.Д. со соавт. Эффективность применения арогоно-плазменной энергии в акушерстве и гинекологии// Российский вестник акушера-гинеколога, том 11, 2, 2011; 33-36
www.ya-zdorova.ru
Планируемая беременность и яичниковый резерв
Авторы: Березовская Е.П.
Поскольку возраст женщин, которые планируют беременность, за последние двадцать лет значительно увеличился, впервые за многие годы как в научно-клинических, так и в популярных публикациях начала все громче звучать тема возрастного бесплодия. Все больше врачей, особенно занимающихся репродуктивной медициной, обсуждают эту тему активно и публично, не скрывая важные факты о функционировании женской репродуктивной системы и не навязывая еще не так давно модные мифы о том, что женщина может иметь собственных детей в любом возрасте, потому что в этом ей помогут клиники репродуктивной медицины. Возрастное бесплодие начинает постепенно доминировать среди всех видов бесплодия как у женщин, так и у мужчин, поскольку с прожитыми годами уменьшается количество и ухудшается качество половых клеток.
Как показывают наблюдения за состоянием здоровья людей в ряде стран (специальные регистры заболеваний), постепенно увеличивается количество спонтанных выкидышей в более молодом возрасте, что связывают с тем, что старение яичников начинается у современных женщин теперь раньше — приблизительно на 1,5–2 года по сравнению с женщинами прошлого столетия, несмотря на то, что возраст наступления климакса отодвинулся. Это объясняется тем, что одновремено произошел сдвиг сроков полового созревания и появления первой менструации — они тоже начинаются у нынешних девочек почти на 2 года раньше, чем у подростков 20-го века.
Доля рождения детей с синдромом Дауна и распространенными генетическими пороками развития тоже за последние 15 лет во многих достаточно богатых странах увеличилась, несмотря на практически обязательный пренатальный скрининг и прерывание беременности по медицинским показаниям. Эту тенденцию связывают с заметным увеличением среднего возраста беременных и рожающих женщин.
Тем не менее многие женщины по-прежнему хотят стать матерями даже в очень зрелом возрасте, несмотря на трудности, с которыми они могут столкнуться в ходе планирования и вынашивания беременности. Но шансы родить ребенка у женщин даже одной и той же возрастной категории могут быть совершенно разными.
Обращаясь к врачу за помощью после неудачных попыток зачатия или невынашивания беременности, многие женщины проходят тестирование для определения яичникового запаса, или яичникового резерва.
Что такое яичниковый резерв и почему он так важен?
- Каждая женщина получает свой запас половых клеток, или яйцеклеток, находящихся в маленьких пузырьках (фолликулах) яичников, еще в период своего развития в утробе матери.
- Этот запас постоянно уменьшается — половые клетки гибнут, и скорость их гибели то ускоряется, то замедляется в течение жизни женщины.
- Определены несколько волн ускоренной гибели яйцеклеток, самые заметные из которых выпадают на подростковый (период полового созревания) и предклимактерический возраст (с 37–38 лет до прекращения менструаций).
От чего зависит гибель яйцеклеток?
Это генетически обусловленный процесс, который не может регулироваться по желанию или зависеть от ощущений женщины. Однако весьма заметное негативное влияние на него оказывают следующие внешние факторы:
- хирургические вмешательства, которые проводились на яичниках и других органах малого таза, в том числе лапароскопии, приводящие к нарушению кровоснабжения яичников;
- прием и тем более злоупотребление медикаментами, стимулирующими созревание половых клеток или же нарушающими микроциркуляцию крови в органах малого таза;
- радиация и химиотерапия;
- любое нарушение кровоснабжения и иннервации яичников и органов малого таза;
- вредные привычки, в первую очередь курение, которое приводит к нарушению микроциркуляции в тканях яичников.
Также к ускоренной гибели фолликулов приводят изменения в ряде генов (мутации), например FMR1. Эти мутации могут возникать спонтанно или передаваться по наследству.
Каждой женщине необходимо помнить следующее:
- потерянный яичниковый резерв не восстанавливается: что утеряно, то утеряно навсегда;
- в современной медицине не существует никакого лекарственного препарата и никакого метода, который бы позволил затормозить истощение яичникового запаса и скорость потери яйцеклеток, и наоборот, есть немало медикаментов, а также неправильных схем их применения, которые могут ускорить гибель яйцеклеток (например, частые перерывы в приеме гормональных контрацептивов);
- гормональные контрацептивы, как и гормональная заместительная терапия, не обеспечивают «отдых» яичников, не омолаживают их, не сохраняют и не увеличивают яичниковый резерв;
- вместе с потерей половых клеток, особенно под влиянием негативных внешних факторов, ухудшается качество яйцеклеток и увеличивается количество генных мутаций.
На созревание фолликула до момента овуляции уходит от 3 до 6 месяцев, иногда и больше, и только две последние недели этого процесса контролируются гормонами гипофиза — эндокринной железы в мозгу человека. При созревании одной яйцеклетки гибнет также около 70 фолликулов. При наличии других факторов, влияющих на темпы созревания яйцеклеток, в течение одного месяца женщина может потерять около 100 фолликулов.
Как можно оценить яичниковый резерв?
До сих пор не существует четкого определения понятия «яичниковый резерв», а также адекватных методов его оценки. Имеется несколько тестов и способов, но ни один из них не имеет доказанных преимуществ перед другими.
- Определение уровня фолликулостимулирующего гормона (ФСГ), который непосредственно влияет на рост фолликулов на их финальной стадии развития. Уровень ФСГ зависит от уровня эстрадиола — женского полового гормона, вырабатываемого фолликулом, и ингибина В, особого вида белка, образующегося там же. Если фолликулы не растут, значит, уровень этих веществ низкий, поэтому автоматически повышается уровень ФСГ. Это называется негативной обратной связью. Поэтому повышенный уровень ФСГ (>18-20 МЕ/л) часто связывается с уменьшением яичникового запаса.
В репродуктивной медицине измерение уровня ФСГ чаще всего проводится для изучения ответной реакции яичников на их искусственную (медикаментозную) стимуляцию, что лучше помогает определить яичниковый резерв. При плохой ответной реакции на стимуляцию (заметным повышением уровня ФСГ) женщина имеет неблагоприятный прогноз в плане получения потомства, поэтому ей может быть предложено ЭКО с донорскими яйцеклетками.
Одноразовое определение уровня ФСГ в крови (например только для оценки яичникового резерва) часто имеет ограниченное практическое значение, потому что он может меняться у каждой женщины из цикла в цикл и не отражать реальной картины. Поэтому обследование необходимо повторить еще несколько раз в течение полугода.
- Антимюллеровый гормон (АМГ) — это белок, который вырабатывается маленькими фолликулами. Различают несколько стадий развития фолликула: от примордиальных до антральных, а дальше — доминантных. АМГ вырабатывается гранулярными клетками растущих фолликулов.
Ежегодно у женщины развивается от 20 до 150 растущих фолликулов размерами 0,05–2 мм, но обнаружить их доступными методами диагностики невозможно. Поэтому определяют АМГ, уровень которого часто связывают с количеством антральных фолликулов. До сих пор не известно, имеется ли взаимосвязь между уровнем этого гормона и количеством фолликулов размерами меньше 2 мм. Утверждение, что количество антральных фолликулов, или же уровень АМГ, отражает величину яичникового резерва, еще не признано достоверным. В течение всего цикла уровень АМГ почти не меняется.
Уровень АМГ не отражает величину шанса женщины забеременеть в будущем. Однако определение уровня АМГ используется в ходе лечения бесплодия, и низкие его показатели говорят об отсутствии положительной реакции яичников на лечение. С одной стороны, это может быть результатом неправильной терапии, в том числе вследствие неправильного диагноза. С другой стороны, это действительно может быть связано с истощением яичникового резерва.
- С помощью УЗИ можно увидеть и подсчитать фолликулы размером 2–10 мм в двух яичниках. Подсчет антральных фолликулов (ПАФ) связан с уровнем АМГ. Половина этих фолликулов прекратит свой рост и затем погибнет, то есть произойдет их атрезия. УЗИ не позволяет определить, является ли фолликул растущим или атрезирующим — во время УЗИ все они выглядят одинаково. Проблема состоит и в том, что не существует четких рекомендаций, фолликулы каких размеров необходимо подсчитывать: по одним рекомендациям — 2–5 мм, по другим — 2–8 мм, по третьим — 2–10 мм. Такая пестрота рекомендаций может привести к ложным выводам и, соответственно, неправильной тактике лечения бесплодия.
Показатели подсчета антральных фолликулов имеют практическое значение для решения вопроса о стимуляции яичников и получении яйцеклеток, в том числе для ЭКО. Если показатели меньше 7, считается, что такие яичники ответят слабой реакцией на стимуляцию, а значит, прогноз неблагоприятный.
Пробная стимуляция яичников часто позволяет определить, чувствительны ли видимые фолликулы к ФСГ и реагируют ли на него ростом, то есть растущие это фолликулы или атрезирующие. При преобладании «умирающих» фолликулов стимуляция будет неэффективной.
В комбинации с АМГ подсчет антральных фолликулов уже имеет ограниченное прогностическое применение в отношении возможной беременности.
Определение уровня ингибина В для диагностики яичникового резерва себя не зарекомендовало из-за отсутствия прогностического значения.
Можно ли по уровню прогестерона определить яичниковый резерв у женщин, страдающих бесплодием? Если измерения проводить без определения уровня других гормонов, то такие результаты не будут иметь практического значения. Уровень прогестерона и эстрогена практически не зависит от возраста женщины вплоть до предклимактерического периода и климакса, поэтому не отражает состояние яичникового резерва. Также определение уровня прогестерона при подготовке женщин к ЭКО не имеет практического значения, особенно при определении яичникового резерва, поэтому проводится редко.
Несмотря на то, что существует несколько методов оценки яичникового запаса, все они, даже в комбинации друг с другом, не зарекомендовали себя как точные практические методы, имеющие прогностическое значение для оценки фертильности женщины. Однако результаты данного обследования все же должны учитываться — вместе с историей бесплодной пары, осмотрами мужчины и женщины и прочими анализами. Например, если у женщины высокий уровень ФСГ при низком уровне АМГ и ПАФ и при этом она в прошлом перенесла операцию на яичниках по удалению кист, то прогноз будет неблагоприятным.
Также учитывается возраст женщины — именно он может объяснить плохие показатели обследования. У молодых женщин такие показатели будут иметь меньшее прогностическое значение, чем у более зрелых. Подход к оценке ситуации всегда должен быть индивидуальным.
Пока ученые и врачи только ищут новые методы определения яичникового запаса и возможности пациенток иметь потомство, сейчас женщинам особенно важно знать, что нормальное функционирование яичников может быть нарушено в результате грубого и необоснованного вмешательства в их работу. Поэтому берегите яичники как зеницу ока, особенно у своих дочерей.
Страница Елены Березовской в КлубКоме
опубликовано 06/05/2015 15:54обновлено 13/05/2015
— Беременность, Врожденные и наследственные болезни, Акушерство, гинекология, маммология, Женское здоровье
lib.komarovskiy.net