Диффузия яичников
Что такое дисфункция яичников и чем она опасно
Частыми причинами гормональных нарушений выступают воспалительные заболевания яичников, придатков и матки. Они возникают при несоблюдении гигиены половых органов, при переохлаждении, при частом спринцевании влагалища, при заносе возбудителя из кишечника. Частой причиной является неразборчивость в половых контактах. Гормональный фон может нарушиться при эндокринных заболеваниях – болезнях щитовидной железы, надпочечников, сахарном диабете. Опухоли яичников, эндометриоз, фибромиома и рак шейки матки также приводят к дисфункции яичников.Нервное перенапряжение, стрессы, физическое истощение при чрезмерных непосильных нагрузках, резкое похудание - все эти факторы располагают к нарушению работы яичников. Пагубно влияют на производство гормонов излишняя инсоляция, резкая смена климата, прием некоторых лекарственных препаратов.Очень опасен искусственный или самопроизвольный аборт, особенно при первой беременности, когда репродуктивная система еще не сформирована полностью. В этот момент грубо обрывается перестройка женского организма, нацеленная на вынашивание ребенка. Может возникнуть устойчивая дисфункция яичников, грозящую в будущем бесплодием.
Симптомы дисфункции яичников
Основные признаки этого состояния - нерегулярные менструации, скудные, или наоборот, чрезмерно интенсивные, кровотечения в межменструальные периоды, тяжело протекающий предменструальный синдром, с болями и схватками. Отсутствие менструации в течение нескольких месяцев, выкидыши или невозможность зачатия, оволосение по мужскому типу - каждый из этих симптомов является серьезным поводом к обследованию и консультации гинеколога.
Последствия дисфункции яичников
Откладывание визита к врачу и отказ от лечения может закончиться серьезнейшими проблемами. Нарушение баланса гормонов приводит к невынашиванию беременности, выкидышам на ранних сроках, внематочной беременности, эндометриозу. Дисфункция яичников может стать причиной опухолей, таких, как фибромиома матки, тератома яичников, рак шейки матки и рак молочной железы.
Лечение дисфункции яичников
Комплекс лечебных мероприятий включает восстановление гормональной функции яичников, нормализацию менструального цикла, коррекцию неотложных состояний при кровотечениях. Назначается гормональная гемостатическая терапия, в тяжелых случаях проводится выскабливание слизистой оболочки матки. Для восстановления менструального цикла и профилактики повторных маточных кровотечений проводят терапию препаратами прогестерона. В последующем назначаются комбинированные контрацептивы на несколько месяцев. При обнаружении хронических воспалительных процессов проводится лечение инфекций. Эндокринные нарушения корректируются назначением специфической гормонотерапии. Для стимуляции иммунитета показано назначение витаминных комплексов, БАДов, гомеопатических препаратов. Важное значение отводится нормализации образа жизни, питания, физической активности. Современные методы лечения дисфункции яичников позволяют добиться регулярного наступления овуляции, благодаря чему женщина может зачать и выносить ребенка.
www.kakprosto.ru
Дисфункция яичников
Дисфункция яичников — это сбой работы функции яичников, ответственной за образование гормонов гипофиза, по причине возникновения очагов воспаления или нестабильного состояния в эндокринной системе. Гормональная дисфункция яичников отличается рядом проявлений состояний патологического характера. Для нее свойственен сбой нормального цикла по двум типам: удлинение (более 40 дней) и укорочение (менее 21 дня) в тандеме с кровотечениями, происходящими в середине цикла (ДМК). Кровотечения из матки, не входящие в период менструации, являются визитной карточкой данной патологии.
Дисфункция яичников репродуктивного периода, при неоднозначности цикла менструации, может выливаться в такое осложнение как ановуляция (отсутствие выступления яйцеклетки). Последствия дисфункции яичников приводят к возникновению чрезмерной раздражительности, недомоганию, головной боли, депрессии, тошноте, приводящей к рвоте, болям внизу живота, проявляющимся за неделю или даже две до начала периода выделения меструальной крови.
В тандеме с дисфункцией яичников можно встретить такие женские заболевания, как эндометриоз или миоматозные узлы на матке, а также мастопатия. Таким попутчикам в большей степени подвержены женщины, чей возраст перешагнул через четвертый десяток. Причиной дисбаланса цикла менструаций может послужить наличие беременности, закрепившейся вне матки или наличие опухолеподобных образований органов малого таза. Признаки дисфункции яичников могут периодически утихать, но это явление носит кратковременный характер. Игнорирование проявлений заболевания, приводит к серьезным осложнениям.
Причины дисфункции яичников
Причин дисфункции яичников насчитывается немало. Ведь по сути это сбой, а точнее невыполнение функций, возложенных на данный орган. А любой добросовестный работник отлажено функционирующей системы, не отлынивает от обязанностей просто так. Факторами, влияющими на возникновения дисфункция яичников репродуктивного возраста, могут быть образования воспалительных очагов в органах половой системы женщины. Яичники, матка и маточные придатки (маточные трубы) могут обзавестись воспалительными процессами под названиями оофорит, эндометрит или аднексит, в зависимости от локализации. Виновниками возникновения инфекционного воспаления могут быть обстоятельства, не зависящие от женщины, такие как простуда, занос патогенного организма через потоки крови или лимфы из других органов, сильное переохлаждение. Однако, навредить себе в данной ситуации может и хозяйка организма, не соблюдая правил местной гигиены половых органов или нарушив технику орошения влагалища.
Гормональная дисфункция яичников может возникать в случае неправильной работы эндокринной системы. Заболевания щитовидной железы, патология коры надпочечников или сахарный диабет могут сопровождать женщину с самого рождения, а могут иметь приобретенный характер. Последствия дисфункции яичников могут привести к ожирению.
Разнообразные патологии яичников и матки, вплоть до онкологических, могут служить причиной сбоя в работе данного органа. Рак тела и шейки матки может проявляться как кровотечение при дисфункции яичников.
Истощение нервной системы, перенапряжения эмоционального и физического характера, а так же несоблюдение здорового сна и полноценного отдыха может привести к перебоям в работе яичников.
Преждевременное прерывание беременности искусственным или самопроизвольным способом, заставляет гормональный фон резко поменяться. Такая смена в последующем вытекает в стойкое нарушение функций яичников, а в дальнейшем к бесплодию.
Если такой контрацептив, как внутриматочная спираль, установлен неправильно, то помимо внезапной беременности, женщина может столкнуться с дисфункцией яичников.
Внешние факторы, такие как перелеты, из одного климата в другой, поражение лучевым излучение и воздействие вредных факторов могут быть причастны к возникновению данной проблемы.
Симптомы и признаки дисфункции яичников
За работу и регулирование яичников отвечают трое ребят, проживающих в гипофизе, а точнее в его передней доле. Первый — это фолликулостимулирующий гормон. Его название сказало само за себя. Данный гормон ответственный за комплектование, рост и созревание фолликулов в яичниках. Второй — лютеинизирующий гормон. Он отвечает не за что иное, как за цикличность. Благодаря нему женщина может рассчитать, когда ей не стоит носить белые брюки. Третий гормон называется пролактин. Это бравый солдат отвечает за красивое декольте и прибытие молока после родов. С рождением ребеночка, житель гипофиза под именем пролактин, разворачивает вечеринку в крови женщины. Его количество колоссально возрастает, что приводит к появлению пропитания для младенца. Пока вечеринка продолжается, овуляция не происходит. В этом заключается фокус отсутствия беременности мам, поддерживающих грудное вскармливание. Понятно, что его повышение до наступления беременности является патологией, и приводит к отсутствию выхода яйцеклетки. Если трое наших ребят, в правильном соотношении на определенном этапе менструального цикла выполняют свою работу, то происходит овуляция.
Исходя из повествования о трех жителях гипофиза, работающих на благо яичников, можно судить, что первым признаком дисфункции яичников является перебой в регулярности цикла менструаций. Если жители гипофиза не справляются, то яйцеклетка не выходит на сцену в нужное время. Отсутствие выступления яйцеклетки ведет за собой недостаточность прогестерона, который так же называют «гормоном беременности» и переизбыток эстрогенов.
Симптомом дисфункции яичников, как было сказано выше, является сбой цикла менструаций. Нарушения происходят и в цикличности, и в качестве менструации. Выделения носят обильный или, напротив, скудный характер. Однако кровотечение при дисфункции яичников могут происходить в середине цикла, и не относиться к менструациям.
Для ясности картины стоит вспомнить, каковы параметры нормального цикла менструации. Его длительность колеблется от 21 до 35 дней включительно, выделения из половых путей длятся не менее 3-х и не более 7 дней. Кровопотеря небольшая 50-100 мл за весь период кровотечения. Менструальная кровь темно-красного цвета, может иметь мелкие слизеобразные сгустки. Этот период проходит без изменений в соматическом состояние женщины. Она не должна ощущать боль, слабость, неясность зрения, головокружение, потерю сознания. Во время менструации, нельзя забывать о правилах местной интимной гигиены. В норме запаха быть не должно. Прокладку нужно менять каждые 2-4 часа. Тампоны стоит использовать только в крайних случаях, так как они травмирующее действуют на шейку матки. Отклонения от параметров, заданных матерью природой, служат сигналом для обращения к высококвалифицированному специалисту.
Так как происходят серьезные нарушения в процессе подготовки и выхода яйцеклетки в свет, зачастую наблюдается обрывание беременности на малых сроках. В большом количестве женщины с дисфункцией яичников сталкиваются с отсутствием наступления беременности.
Болевой синдром, в период цикла менструации или за неделю до него, сопровождает женщин с дисфункцией. В середине цикла, в даты предполагаемых гастролей яйцеклетки, женщина также может ощущать незначительные боли внизу живота.
Одним из ярких признаков сбоя оптимальной работы яичников являются ациклические маточные кровотечения. Они происходят с повышенной частотой — длина перерыва меньше 20-22 дней, либо с пониженной частотой — длина перерыва больше 38-40 дней. Как правило, они массивные до 100-150 мл крови и длятся не менее недели.
Чрезмерная раздражительность, недомогание, головная боль, и даже депрессия за неделю — две до «красных дней календаря», не являются вариантом нормы и служат причиной для визита к врачу.
Но конечно самым настораживающим и тревожным симптомом является отсутствие менструации вовсе. Многие радуются такому стечению обстоятельств и откладывают поход к врачу, однако нужно помнить, что не все то, что удобно — правильно.
Дисфункция яичников и беременность
К задумке о беременности при дисфункции яичников нужно подходить со всем умом и сообразительностью. Понадобится восстановить цикличность, а иногда и само наличие овуляций. Лечение и подготовка проходит под зорким взглядом гинеколога-эндокринолога.
Для того, что бы наладить гастролирование яйцеклетки в организме женщины, желающей познать материнство, назначается курс прямых стимуляторов овуляции. Препараты относятся к гормональным, их доза рассчитывается индивидуально, ее повышают только по необходимости и очень аккуратно. Запуск овуляции проходит под контролем биохимических показателей крови и клинических данных.
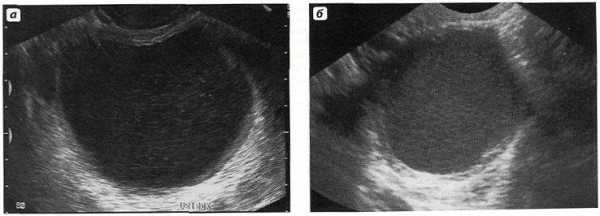
Используя ультразвуковой метод диагностики, врач наблюдает за скоростью и перспективой комплектования и созревания фолликула. При достижении им размера 1.8 см, желаемой степени зрелости, а также утолщения слоя, выстилающего матку до 8-10 мм, делают заключение, что все готово к запуску овуляции. В количестве 10 000 МЕ внутримышечно вводят хорионический гонадотропин человека, который выпускает яйцеклетку на сцену.
«Уговоры» яйцеклетки гормональной терапией проводятся на протяжении трех циклов менструаций. В следующие три цикла используют синтетический препарат прогестерона — «гормона беременности» с 16-25 дней. Контроль проводят при помощи измерения базальной температуры (должно становиться жарче), и конечно аппаратом УЗИ.
Дисфункция яичников не является приговором для женщины. Нынешняя гинекология в 90% случаев решает проблему сбоя цикла менструации и налаживает регулярность, а иногда и само наличие овуляции. Беременность наступает и вынашивается, однако ее ведение должно проводиться с пристрастием с самых ранних сроков. При необходимости с периодическим контролем гормонального фона.
Современной женщине, предпочтительнее следить за своим гинекологическим статусом, чтобы в дальнейшем не иметь проблем с появлением потомства. Профилактика и предупреждение гинекологических заболеваний является ведущей целью современного сообщества акушеров-гинекологов. Ведь симптоматика дисфункции яичников не приносит больших неудобств, и лечением данного заболевания не занимаются.
Дисфункция яичников не угрожает жизни, но ей угрожает рак, который может быть пропущен, на фоне неоднозначных кровянистых выделений. Да и в мастопатии или миоме матки мало приятных моментов. Посещение своего врача каждые полгода, сдача профилактических анализов, таких как мазок на степень чистоты из влагалища и онкоцитологию с шейки матки, а так же общие анализы крови и мочи, помогут предупредить развитие заболевания.
Диагностика дисфункции яичников
Впервые заподозрить сбой нормальной работы яичников может врач акушер-гинеколог на плановом (раз в полгода) осмотре в женской консультации при сборе анамнеза. Либо прием может быть незапланированным, по инициативе пациентки, так как она нашла у себя признаки заболевания, которые ее беспокоят. Врач — гинеколог, в пределах женской консультации, должен исключить наличие патологии связанной с хирургией, такой как наличие опухолей или внематочной беременности. Далее самым целесообразным и правильным будет перенаправление женщины на консультацию к гинекологу — эндокринологу.
При первой встрече, врач детально попросит рассказать о жалобах, которые беспокоят больную, а так же не стоит удивляться, что доктор захочет узнать и о других заболеваниях, начиная с детства. Нужно будет рассказать о хирургических вмешательствах, если таковые были и предоставить, при возможности, выписки из историй заболевания. Честно поведать о своем акушерско — гинекологическом статусе: были ли беременности, роды или аборты. Также женщине перед походом к гинекологу стоит заняться интимной гигиеной, так как ее будут осматривать на кресле. С собой нужно иметь одноразовую пеленочку.
Такой, на первый взгляд допрос, является очень важным и называется сбором анамнеза заболевания. Набор полученной информации и гинекологический осмотр в зеркалах, станет помощником в постановке предварительного диагноза. Далее лечащий врач составит план обследования, для постановки более точного — клинического диагноза.
Нужно помнить, что данная патология имеет эндокринный характер, поэтому ультразвуковое исследование будет включать в себя не только осмотр органов малого таза, но и тщательное рассмотрение надпочечников и щитовидной железы. Нужно понимать, что УЗИ не является стопроцентным источником диагностики, и его результаты нужно оценивать в совокупности с показателями других обследований. И только врач гинеколог может в итоге вынести диагноз, но никак не врач функциональной диагностики.
Также берется посев на рост бактериальной флоры из влагалища. Этот анализ помогает исключить фактор местного воспалительного процесса. Полученные результаты посева исследуются под высокочувствительным микроскопом.
В лаборатории женщина сдаст ПЦР — анализы на множество половых инфекций. Половой партнер, если такой имеется, тоже должен будет сдать анализы на заболевания, которые передаются посредством полового контакта.
Одним из самых дорогостоящих, но в то же самое время самым важным является анализ на содержание в крови и моче женщины половых гормонов. Это те самые три жителя гипофиза плюс прогестерон и эстрогены. Сдача этих гормонов проходит в определенное время цикла, так что сдавать их самостоятельно не стоит пытаться. Врач тщательно разъяснит в какой именно день женского цикла и на содержание какого гормона нужно будет сдать анализы.
Доктор захочет взглянуть на снимок вашего головного мозга. Для исключения образований в зоне гипофиза, в план обследования могут попасть более серьезные методы исследования. МРТ — исследование основано на измерении ответа ядер молекулы водорода на воздействие на ткани электромагнитными волнами в поддерживающем постоянство магнитном поле. Существует несколько методов МРТ, врач акушер-гинеколог подскажет, какой нужно сдать именно вам. Также может потребоваться послойное исследование зоны гипофиза в головном мозге по средством компьютерной томографии. В случае обнаружения образований гипофиза, будут назначены дополнительные анализы.
Электроэнцефалография головного мозга проводится для исключения нарушений проходимости электрических колебаний по сложной паутине нейронов. Процедура абсолютно безболезненная, хоть и выглядит устрашающе. На кожу головы крепятся от 19 до 256 электродов при помощи специального геля. Время процедуры зависит от объема исследования.
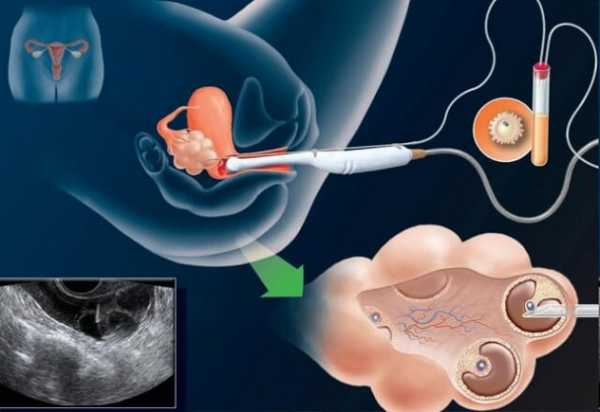
На усмотрение врача гинеколога делается исследование при помощи специального микроскопа — гистероскопа. Осматриваются стенки матки и забирается небольшой кусочек шейки матки для тщательного изучения на клеточном уровне. Либо применяется выскабливание двух зон: слизистого покрытия цервикального канала и покрытия внутри матки. Полученный биологический материал отправляется на гистологическое исследование в лабораторию.
План обследования подбирается непосредственно для каждой пациентки индивидуально, и не обязательно, что все вышеперечисленное будет назначено, при подтверждении диагноза дисфункции яичников. Успех в диагностики, а главное корректирования расстройства функционирования яичников, зависит от степени выраженности симптоматики у женщины. Своевременное обращение внимания на сбои цикла менструаций, обращение к врачу и назначению плана обследования, а в дальнейшем лечения, является залогом положительного результата. При хроническом протекании процесса для предупреждения серьезных осложнений, рекомендовано в 2 раза чаще посещать гинеколога — эндокринолога, даже если нет отрицательной динамики в состоянии.
Лечение дисфункции яичников
При окончательном выставлении клинического диагноза дисфункция яичников врач гинеколог-эндокринолог назначает план лечения. Задачи, которые встают перед тандемом врача и пациента заключаются в искоренении причин данного патологического состояния, восстановлении нормальной концентрации гормонов отвечающих за регуляцию цикла менструации и овуляции, а так же предотвращение неотложных состояний, таких как кровотечения. Лечение дисфункции яичников проводится в условиях стационара или дома, в зависимости от степени тяжести заболевания.
Лечение женщин с маточными кровотечениями делится на 2 этапа. Первый заключается в проведение гемостатической терапии во время потери крови, а второй в принятии профилактических мер, препятствующих рецидиву кровотечений и восстановлению нормального функционирования гормонов, отвечающих за регулярный цикл менструаций. Гемостатическая терапия включает в себя ряд обязательных мероприятий. Первое, это лечебный охранительный режим, ограничение двигательной активности, постельный режим, нормализированная диета. Второе — негормональные гемостатические препараты. Введение утеротонических растворов таких как Окситоцин, начиная с 5 ЕД. от 2 до 4 раз в сутки, повышающий сократимость маточной мускулатуры. Назначается витаминотерапия (аскорбиновая кислота, витамины группы В), для поднятия общего статуса иммунитета. Для повышения активности миометрия вводят ко-карбоксилазу в дозировке 50-100 мг внутрь мышцы 1 р/день. Для улучшения свертываемости крови используют Метилэргометрин, в дозе 250-500 мг 2 или 3 раза в день. Также назначается комплекс рефлекс-фито-физиотерапии. Существует несколько методов рефлексотерапии, таких как иглотерапия или электропунктура. Фитотерапия заключается в назначении готовых кровоостанавливающих сборах трав, широко распространенных в аптеках. Физиотерапия включает в себя электрическую стимуляцию шейки матки, электрофорез с ионами кальция в воротниковой и эндоназальной зонах, электрофорез эндоназальной зоны витамином группы В. Если комплекс данных мероприятий не дает эффекта, то переходят к третьему пункту гемостатической терапии — гормональной гемостатической терапии.
Для назначения гормональной гемостатической терапии существуют показания и противопоказания, о них подробно расскажет лечащий врач. При отсутствии противопоказаний, препаратами общего выбора являются контрацептивы комбинированного состава — эстрогенно и гестагеннно монофазные с низкой дозировкой. В первый день вводят от 1 до 3 таблеток каждые 3 часа. После снижения кровотечения, оставляют лишь поддерживающую дозу гормональных контрацептивов (по 1 таблетке в сутки). Общая продолжительность курса от 5 до 20 дней, в зависимости от динамики. Курсовая доза не должна превышать 10 таблеток.
При обильных выделениях кровянистого характера используется такая схема. Назначается КОК, например, Марвелон по 1 таблетке каждые 1,5-2 часа под язык, начиная от 3 до 6 таблеток за 24 часа. Проводят динамический контроль над состоянием, и при уменьшении выделений определяют конечную суточную дозу. При скудных выделениях, по 1 таблетке максимум до 2 раз в день.
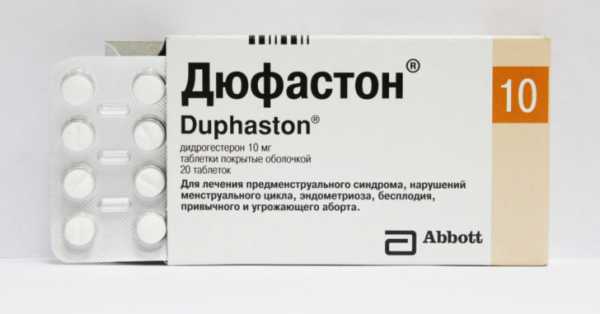
Гемостаз гестагенными препаратами может проводиться лишь при выделениях по типу кровомазания. Если же выделения яркие и их количество повышено, то это является противопоказанием к применению КОК, так как может привести к усилению симптоматики и в следствии — обширной кровопотере. Обычно назначают Дюфастон по 10 мг в день на протяжении 10 дней.
Четвертый пункт — хирургический гемостаз, который заключается в раздельном диагностическом выскабливании, о котором говорилось выше. Однако проводят его только при обширной, не останавливающейся кровопотере с падением показателей гемоглобина и гематокрита и отсутствием ожидаемого положительного эффекта от консервативных методов остановки кровопотери. При обширных кровопотерях проводится противоанемическая терапия. Ее объем зависит от показателей анализов красной крови и общего количества потерянного количества циркулирующей в организме женщины крови. Если степень анемии легкая и гемоглобин не ниже 100 грамм на литр и число эритроцитов не менее 3 млн. и больше, то женщина не нуждается в восстановление объема циркулирующей крови по средствам инфузионной терапии.
Для лечения анемии назначаются препараты железа, такие как Сорбифер, Ферлатум и другие по 1 таблетки 1 или 2 р/день. Если кровопотеря достигает 700 мл, а показатели гемоглобина падают ниже 100 грамм на литр, но не менее 70 грамм на литр, гемотрансфузий не производят. Переливают только препараты крови: криоплазму, из расчета 5 мл на 1 кг, альбумин 5, 10, 20% в дозировке 100 мл в день, а так же для восстановления объема крови циркулирующей в организме переливают кристаллоидные и коллоидные растворы. При тяжелых степенях кровопотери, к препаратам крови добавляют гемотранфузию, проводящуюся эритроцитарной массой, эритровзвеси. Продолжают восстановление объема циркулирующей крови растворами по средствам инфузионной терапии. Она должна рассчитываться сугубо индивидуально, для предотвращения сильного разбавления крови заменяющими кровь средствами.
После купирования неотложных состояний, лечение дисфункции яичников нацелено на устранение причины ее возникновения. По результатам анализов, делают заключение. При наличие очагов хронических инфекций, проводится специфическое лечение, нацеленное на уничтожение патогенных организмов, запустивших этот процесс. Если обнаружены заболевания, передающиеся при половых контактах, то лечение проходят оба партнера.
Для профилактики повторов кровотечения, назначаются препараты прогестерона, такие как Дюфастон или Утрожестан с 16 дня цикла до 25-го включительно. По окончании курса, в течение недели начинается менструация, что принято считать началом цикла. В дальнейшем женщине подбираются КОКи для дальнейшей регуляции цикла менструации. Внутриматочная спираль при дисфункции яичников устанавливаться не должна.
Для стимуляции овуляции используют препараты, блокирующие эстрогены. Например, таблетки Кломифен в дозировке 50 мг 1 р/день с 5 дня цикла, на протяжении 5 дней. После месяца лечения, при отсутствии ожидаемого эффекта, начинают плавно повышать дозу до 150 мг/сут или удлиняют курс до десяти дней. После отмены Кломифена запускают усиление секреции гормона, отвечающего за выделение ФСГ и ЛГ, происходит их активный выброс, тем самым запуская рост нового количества фолликулов. Динамику прослеживают с помощью биохимии крови. У женщин с дисфункцией яичников, беременность стоит более тщательно наблюдать с ранних сроков. При необходимости следует сдать анализ на гормональный статус.
Дисфункция яичников, является одним из часто встречаемых заболеваний у женщин разного возраста. С приходом первой менструации, мамы должны пояснять девочкам, как правильно посчитать цикл и какая менструация должна быть в норме. Ведение женского календаря, прислушивание к неполадкам в своем организме и профилактические посещения врача акушера-гинеколога являются залогом предупреждения возникновения или осложнения женских заболеваний, влияющих на репродуктивную функцию.
С дисфункцией яичников можно и забеременеть и выносить здоровое потомство. Пусть путь к желанной цели будет нелегким, но своевременная диагностика и лечение, окупятся долгожданными двумя параллельными полосками на тесте, а в дальнейшем самой красивой улыбкой собственного ребенка.
vlanamed.com
Дисфункция яичников: причины, симптомы, диагностика, лечение
Большинство женщин, страдающих на патологию под названием дисфункция яичников, могут в течение нескольких месяцев и даже лет не подозревать то, что над их здоровьем нависла опасность. Ведь нарушение менструального цикла, выраженная в задержке менструация либо сильных кровотечений во время нее, не всех представительниц прекрасного пола заставляет беспокоиться.
Дисфункция яичника выражена в нарушении таких параметров, как: продолжительность менструального цикла, которая должна составлять от 3 до 7 дней, интервал между менструациями в 21-35 дней, а также объем потерянной крови в количестве 100 мл. Отклонения от прописанных норм – это признаки дисфункции яичников.
Что такое дисфункция яичников? Этим знанием должна обладать каждая девушка, которая находится в репродуктивном возрасте. Ведь причины дисфункции яичников, как правило, выражаются в гормональном сбое, нарушении менструальной и детородной функции. Угасание функции яичников в большинстве случаев в 99% является сигналом развивающейся патологии. Важно вовремя обнаружить заболевание и начать его устранять, иначе это может привести к женскому бесплодию.
Дисфункция яичников – это обобщенное определение патологических изменений женской половой системы, главным признаком которых является гормональный сбой в организме. Дисфункция яичников имеет довольно неспецифические симптомы и именно поэтому большинство женщин считает, что отсутствие менструации в течение одного-двух месяцев можно списать на переохлаждение, стрессы и т. д.
Но, в этом случае как раз нужно насторожиться, ведь истощение яичников именно так и проявляется. Если у женщины не было менструации более 35 дней, затем наступило кровотечение, которое длилось около недели, то это – дисфункциональное маточное кровотечение.
Причина дисфункциональных маточных кровотечений заключается в том, что гормоны женской половой системы выделяются в недостаточном количестве. Дисфункция яичника, прежде всего, имеет гормональную природу пролактина, фолликулостимулирующего и лютеинизирующего гормонов. Как известно, фазы менструального цикла строго подчинены влиянию этих гормонов.
Если соотношение гормонов нарушается, то возникает дисфункция работы органов половой системы. На начальном этапе она проявляется в виде отсутствия овуляции. Это и служит причиной того, что цикл у женщины не затрагивает все необходимые фазы, поэтому он начинает сбиваться.
Внешние проявления патологии
Симптомы дисфункции яичников выражены, прежде всего, в ановуляции менструального цикла. Гормоны будут находиться в непропорциональном соотношении: прогестерон будет в дефиците, а эстроген в избытке. Дисфункция яичника выражена в лице следующих симптомов:
- Отсутствие менструации в течение нескольких месяцев;
- Нерегулярные менструации;
- Сильное кровотечение в период между циклами менструаций;
- Бесплодие;
- Самопроизвольные аборты (выкидыши);
- Тупые или схваткообразные боли перед началом менструации или же овуляции;
- Слабость в теле, вялость, повышенная эмоциональность перед наступлением менструации;
- Ярко выраженный предменструальный синдром;
- Менструальные кровотечения, наступающие вне цикла, а именно – редкие (не чаще, чем раз в 70 дней), частые (через каждые 20-21 день), обильные (объем потерянной крови более 100-150 мл), а также менструации, которые длятся более одной недели;
- Аменорея – менструация, которая наступает один раз в год.
Дисфункция яичников может быть причиной бесплодия и выкидыша. Помимо этого, истощение яичников чаще всего появляется на фоне образования злокачественной опухоли, внематочной беременности, эндометриоза, мастопатии, миомы матки.
Причины нарушения функционирования яичников
Дисфункция яичника, прежде всего, является следствием того, что гормоны пролактин и эстроген не в норме. Первое, что нужно сделать женщине – это сдать анализ на определение гормонального фона и уже после этого можно говорить о причинах возникшей патологии.
Как правило, дисфункция яичника вызвана такими процессами, как:
- Воспаление яичников, придатков или же матки. Подобные воспалительные процессы возникают в организме женщины при нарушении гигиены половых органов, а также инфицирования влагалища через половой контакт с партнером. Инфекция также может попасть в матку с кровью через кишечник;
- Опухоль яичников и матки – эндометриоз, фибриома, злокачественные образования;
- Нарушения работы эндокринной системы;
- Чрезмерная масса тела;
- Сахарный диабет;
- Нервное истощение, постоянные стрессы, депрессии;
- Аборт при первой беременности;
- Нарушение расположения внутриматочной спирали;
- Медикаментозная терапия;
- Кардинальная перемена окружающих условий – смена климата.
Диагностика и лечение
Дисфункция яичника входит в сферу изучения двух специалистов – эндокринолога и гинеколога. Именно к ним необходимо обращаться, как только возник хотя бы один из симптомов, описанных выше. Диагностика заключается в проведении полного гинекологического осмотра, УЗИ органов малого таза и эндокринной системы в комплексе.
Затем женщине нужно будет сдать бакпосев секрета влагалища и провести соответствующую диагностику, чтобы исключить или подтвердить наличие инфекций, передающихся половым путем (трихомоназ, хламидиоз, кандидоз). Далее, определяется количество гормонов пролактина, прогестерона, фолликулостимулирующего и лютеинизирующего как в моче, так и в крови. При подозрении опухолевых образований проводят МРТ и КТ, а также рентген черепа. Если диагноз подтвержден, то, как лечить дисфункцию яичников?
Дисфункция яичников лечение включает в себя восстановление гормонального фона женщины. В случае необходимости или острой клинической ситуации проводят остановку маточного кровотечения. В некоторых случаях может понадобиться выскабливание эндометрия матки.
После проведения экстренных мероприятий по восстановлению физиологического состояния женщины, врач назначает лечение в зависимости от основных признаков заболевания. Пациентке назначают искусственные гормоны для восстановления гормонального фона, а также иммуномодуляторы и гомеопатические препараты. В большинстве случаев женщине назначают гормональные контрацептивы, содержащие прогестерон. Это позволит нормализовать менструальный цикл.
Дисфункция яичников и беременность возможны, но только после восстановления овуляции. Осуществляется это с помощью медикаментозной терапии такими препаратами, как профази, пергонал, хумигон, кломифен.
Затем состояние пациентки контролируется в течение нескольких циклов с помощью УЗИ. Как только у женщины начали формироваться фолликулы, тогда уже приступают к искусственному введению гормона ХГЧ (хорионический гонадотропин человека). После наступления овуляции, необходимо продолжить лечение искусственным гормоном прогестероном.
Нарушение работы яичников – синдромы
Дисфункция яичника может быть выражена в виде таких патологических состояний, как синдром истощения яичников, синдром преждевременного истощения яичников и СПКЯ – синдром поликистозных яичников.
Синдром истощения яичников – это патологическое состояние половой системы женщины в возрасте от 14 до 40 лет, характеризующееся прекращением менструации. Дисфункция яичника в этом случае ведет к тому, что гормоны эстрогены резко снижаются.
Их дефицит отражается в виде внешних проявлений – повышенного потоотделения, снижения сексуальной функции, излишней эмоциональности. Синдром истощения яичников характеризуется полным прекращением овуляции как таковой. Фактически у женщины наступает преждевременная климактерическая фаза, организм входит в состояние «спячки».
Дисфункция яичников при истощении проявляется в виде аменореи, покраснении кожи на теле, затрудненном дыхании, состоянии паники и повышенной тревоги. У женщины возникают болевые ощущения во время полового акта, значительно снижается работоспособность и память.
Факторы, влияющие на снижение функции органов
Синдром истощения яичников может иметь наследственную природу; а также возникать вследствие радиоактивного поражения организма женщины; после перенесенных инфекционных заболеваний – гриппа, краснухи; под влиянием токсических химических веществ. Дисфункция яичника может возникнуть после длительного медикаментозного лечения; недостатка массы тела; внематочной беременности; после проведения процедуры искусственного оплодотворения ЭКО.
Синдром истощения яичников подлежит лечению с помощью витаминотерапии, восстановлению работы репродуктивной системы посредством гормональной терапии. Также такие гормоны, как эстроген и гестаген в высокой дозировке могут значительно увеличить вероятность улучшения физиологического состояния женщины. Если вовремя не прибегнуть к лечению синдромов поликистозных яичников, а также их истощению, то это может привести к бесплодию, возникновению заболеваний сердечно-сосудистой системы, к остеопорозу.
Синдром Штейна — Леванталя
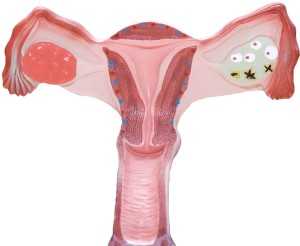
Синдром полискистозных яичников (СПКЯ) или иначе его называют синдром Штейна-Леванталя – это гормональное заболевание, которое характеризуется значительным увеличением яичников в размерах. СПКЯ встречается у каждой третьей женщины.
СПКЯ возникает в том случае, если гормональная система женщины нарушается в сторону образования чрезмерного количества мужских гормонов.
Патогенез синдрома поликистозных яичников выражен так: каждая фаза менструального цикла характеризуется образованием фолликулов в яичниках. Во время овуляции фолликулы разрываются, и яйцеклетка выходит в маточную трубу. На этом этапе есть вероятность оплодотворения. Но, при СПКЯ этот процесс нарушается. Разрыв фолликула не происходит, и этот орган наполняется коллоидной жидкостью, значительно увеличивая орган в размерах.
Симптомы синдрома поликистозных яичников (СПКЯ) выражены в изменении фенотипа женщины. У нее начинает откладывать жир в области талии, увеличивается оволосение всего тела, на коже головы появляется незначительная плешь. СПКЯ в большинстве случаев является причиной женского бесплодия. Причиной возникновения синдрома поликистозных яичников (СПКЯ) является избыточный уровень инсулина в крови, что приводит к повышенной продукции мужского гормона.
Как было сказано выше, основными симптомами СПКЯ являются: нерегулярная менструация, оволосение по мужскому типу, увеличение артериального давления, дерматологические проблемы, облысение, снижение сексуальной функции, бесплодие. Синдрому поликистозных яичников присущи большинство симптомов сахарного диабета.
Если вовремя не заняться лечением СПКЯ, то это может привести к раннему климаксу, сахарному диабету 2 типа, избытку холестерина в организме, избыточной массе тела, злокачественным образованиям стенок матки.
Синдром поликистозных яичников (СПКЯ) достаточно легко излечить. Женщине необходимо следовать правилам здорового питания, снизить уровень сахара и холестерина в крови. При синдроме поликистозных яичников очень важно поддерживать массу тела в норме и подвергнуть организм физической нагрузке. Медикаментозное лечение синдрома поликистозных яичников заключается в терапии препаратами прогестагеном, ципротероном ацетат, спиронолактоном.
ogormonah.ru
Дисфункция яичников: причины, симптомы, лечение
Яичники очень чуткие органы, которые первыми реагирует на какое-либо отклонение от нормы в женском организме, поэтому часто начальным признаком заболевания является нарушение ритма менструаций и детородной функции.
Как правило, женщины не связывают сдвиги в менструальном цикле с развивающейся серьезной патологией, что может привести к таким необратимым последствиям, как, например, к бесплодию. Гормональная дисфункция яичников это один из симптомокоплексов многих нешуточных заболеваний.
Связь менструального цикла и яичниковой дисфункции
Как известно, в норме продолжительность менструального цикла составляет 21 – 35 дней, длится менструальное кровотечение 3 – 7 суток, а общая менструальная кровопотеря достигает 50 – 100 мл. Любое отклонение от указанной нормы считается нарушением менструального цикла и должно подлежать тщательному обследованию, особенно, если подобные отклонения повторяются неоднократно.
Но представительницы слабого пола даже незначительное удлинение или укорочение цикла относят к своим индивидуально-физиологическим особенностям и не спешат к врачу. Но дыма без огня не бывает, и если имеются отклонения от нормы, значит, тому есть причина, и, зачастую, очень и очень серьезная.
Под дисфункцией яичников понимают такую патологию, когда нарушается функция образования гормонов в данных органах, что ведет к расстройству менструального цикла, и, как следствие, к нарушению репродуктивной функции. Данная патология не относится к самостоятельным заболеваниям, а лишь представляет собой синдром, который может быть одним из многих проявлений гинекологических и экстрагенитальных болезней.
Яичниковая дисфункция: причины
Поскольку яичники входят в состав сложной системы гипоталамус-гипофиз-надпочечники-яичники, их регуляция зависит от правильной работы перечисленных органов, то есть любой сбой на каком-то уровне приведет к развитию дисфункции. Дисфункция яичников обусловлена многочисленными причинами:
Нарушения на уровне гипоталамус-гипофиз
Снижение или повышение выработки гипоталамусом рилизинг-факторов и гипофизом ФСГ, ЛГ и пролактина – гормона, отвечающего за выработку молока. Это может быть обусловлено опухолями гипофиза или психическими болезнями.
Заболевания других органов эндокринной системы
В данную группу входит сахарный диабет, патология коры надпочечников, заболевания щитовидки и ожирение. Все перечисленные заболевания развиваются при сбое выработки тех или иных гормонов.
Общие экстрагенитальные заболевания
Тяжелая патология гепатобилиарной системы, малокровие и злокачественные заболевания крови, декомпенсированная сердечно-сосудистая недостаточность, тяжелые болезни почек.
Нарушения на уровне яичников
В указанную группу входят заболевания, как самих яичников, так и других органов репродуктивной системы.
- В первую очередь это воспалительные процессы яичников, придатков и матки.
- Во-вторых, все кисты, доброкачественные и злокачественные опухоли яичников и матки.
- В-третьих, эндометриоз, как яичников, так и остальных половых органов. А также склерополикистоз и синдром преждевременного истощения яичников.
Внешние факторы
- Это могут быть длительные и/или значительные стрессы, психоэмоциональное перенапряжение, смена климата и прием некоторых лекарств, увлечение загаром, физическое истощение и анорексия.
- Также в данную группу входят радиационное поражение яичников, пренебрежение правилами личной гигиены, нарушение процедуры спринцевания и их излишняя частота, нерациональный режим труда и отдыха.
- В эту группу можно отнести и неправильное установление внутриматочной спирали, травмы и операции на яичниках или других органах малого таза, преждевременное прерывание беременности (особенно первой), как искусственное, так и самопроизвольное.
При возникшей дисфункции яичников все симптомы можно разделить на несколько групп:
Гормональные проявления
К этим признакам относятся неустойчивое давление (то повышается, то снижается), нарушение состояние волос и ногтей (ломкие и тусклые волосы, слоящиеся ногти с крапинками и поперечными полосами), неэстетический вид (жирная кожа, появление акне), психоэмоциональная лабильность, особенно проявляющаяся накануне менструаций (раздражительность, плаксивость, агрессивность), вялость и слабость, избыточная прибавка веса.
Менструальные проявления
Имеет место изменение характера цикла. Продолжительность его либо удлиняется и становится больше 35 дней, либо уменьшается (меньше 21). Каждая задержка менструаций сопровождается длительными кровотечениями, свыше недели, или частые менструальные кровотечения приводят к уменьшению гемоглобина и развитию анемии, что проявляется слабостью, бледностью, головокружениями. Меняется и объем менструальной кровопотери, она увеличивается, либо присоединяются ациклические мажущие кровянистые выделения. Сами менструации становятся болезненными, женщину накануне их беспокоят неприятные спазматические ощущения внизу живота (примерно за 5 – 7 дней). В конце концов, может развиться аменорея, когда менструации отсутствуют в течение 6 и более месяцев.
Овуляторные проявления
Значительно возрастает частота ановуляторных циклов, что связано с недостатков выработки ФСГ и ЛГ (нарушается процесс созревания фолликулов и их разрывов для освобождения яйцеклетки). Соответственно, у женщины отмечается бесплодие. В случае, если беременность наступила, из-за гормональной дисфункции яичников она нередко прерывается (невынашивание беременности).
Все перечисленные признаки в той или иной мере проявляются у каждой пациентки с данной патологией, но, как правило, имеет место одна группа наиболее ярковыраженных симптомов.
Диагностика
Для диагностики данной патологии применяются множество методов и анализов. На первичном приеме врач тщательно собирает анамнез и жалобы и проводит первичный гинекологический осмотр, во время которого уже можно заподозрить грубую и явную патологию (опухоли, кисты). После этого назначается ряд общеклинических исследований:
- забор крови и мочи для производства общих анализов;
- исследование крови на биохимический состав (в первую очередь, определение уровня глюкозы);
- электрокардиография (для исключения сердечно-сосудистой патологии);
- УЗИ органов малого таза (выявление размеров яичников, их структуры и фолликулярного аппарата, определение овуляции в динамике);
- взятие мазка на влагалищную микрофлору;
- определение половых инфекций методом ПЦР;
- измерение базальной температуры (помогает определить, в какой фазе цикла имеются нарушения);
- исследование гормонального статуса (определение уровней пролактина, ФСГ, ЛГ, прогестерона и эстрогенов).
Если того требует ситуация, то назначаются анализы на гормоны щитовидной железы и надпочечников (кровь и моча), рентгенография черепа (определение опухолей гипофиза, синдрома «пустого турецкого седла» и прочих патологий), при необходимости МРТ и КТ головного мозга. Также назначается ЭЭГ головного мозга для подтверждения локальных нарушений в мозговом веществе.
По показаниям проводится гистероскопия с выскабливанием полости матки и обязательным гистологическим исследованием соскоба, в затруднительных случаях требуется проведение диагностической лапароскопии.
Программа обследования для каждой пациентки с данным синдромом подбирается и назначается индивидуально, в зависимости от предполагаемой причины патологии.
При выявлении дисфункции яичников к лечению подключается врач гинеколог-эндокринолог. Как правило, пациентки с таким диагнозом поступают в стационар по экстренным показаниям, то есть с выраженным кровотечением и лечение начинается с купирования состояния. Проводимый гемостаз может быть 2 видов – хирургический и симптоматический, который может включать и гормональные препараты.
Хирургический гемостаз или выскабливание полости матки проводится только при кровотечении, угрожающем жизни женщины (очень низкий гемоглобин, бессознательное состояние или профузное кровотечение).
- Производится раздельное выскабливание полости и шейки матки, с последующим гистологическим исследованием соскоба.
- Далее, до полной остановки кровотечения назначается симптоматическая, возможно с элементами гормонов, терапия (дицинон, утеротоники, аскорбиновая кислота, физиотерапия плюс комбинированные оральные контрацептивы).
- Следующим этапом терапии является профилактика кровотечения. На этой стадии лечения рекомендован прием препаратов прогестерона с 16 по 25 дни цикла (норколут либо дюфастон или утрожестан).
- Одновременно проводится терапия анемии (назначение железосодержащих препаратов: сорбифер-дурулес, ферретаб, по показаниям гемотрансфузии эритроцитарной массы).
- По окончанию приема прогестеронсодержащих препаратов в течение недели наблюдается умеренное или незначительное менструальноподобное кровотечение, первый день которого считают первым днем менструального цикла и в соответствии с ним назначаются КОКи. Этот этап лечения продолжается 3 – 6 месяцев и более с целью восстановления цикла и в зависимости от желания женщины забеременеть в будущем.
После купирования кровотечения женщине параллельно проводится лечение, направленное на ликвидацию причины дисфункции яичников.
- Если у нее выявлены половые инфекции и воспалительные заболевания, проводится антибактериальная и противовоспалительная терапия. Обычно, после курса антибиотиков менструальный цикл и овуляция восстанавливаются самостоятельно, без назначения гормонов.
- При диагностированной экстрагенитальной патологии проводится коррекция выявленных заболеваний (подбор схемы лечения сахарного диабета, болезней щитовидки и др.)
- В случае развития дисфункции яичников по причине воздействия внешних факторов рекомендуется соблюдение эмоционального и психического покоя, коррекция питания, дозированные физические нагрузки, витаминотерапия по фазам цикла и БАДы.
- Дисфункция яичников, причиной которой явились опухоли и кисты яичников, миома матки и эндометриоз и прочие гинекологические заболевания, лечится в зависимости от ситуации (удаление опухолей/кист, назначение гормональной терапии).
Важно помнить, что женщинам, которые прошли лечение по поводу данной патологии, устанавливать внутриматочную спираль запрещено.
Яичниковая дисфункция: планируем беременность
Особенно волнует пациенток вопрос: «При дисфункции яичников можно забеременеть?». Безусловно, забеременеть можно и даже стоит пытаться. Но следует помнить, что лечение длительное, которое начинается с восстановления ритма менструального цикла и овуляции.
В случае восстановленного менструального цикла, но при стойкой ановуляции проводится ее стимуляция гормональными антиэстрогенными препаратами (пергонал, клостилбегит, хумегон), которые необходимо принимать с 5 по 9 дни цикла (всего 5 дней). Когда женщина принимает стимулирующие овуляцию препараты, врач назначает прохождение УЗИ для контроля скорости и степени созревания фолликула и нарастания толщины слизистой матки. УЗИ-контроль в каждом цикле проводится неоднократно (по 2 – 3 раза), а сама стимуляция осуществляется в течение трех месяцев.
При достижении главного фолликула необходимых размеров (18 мм) и утолщения эндометрия до 8 – 10 мм, показано введение хорионического гонадотропина в дозировке 10000 МЕ. Данный гормон стимулирует переход фолликулярной фазы в лютеиновую и провоцирует разрыв фолликула и «освобождение» зрелой яйцеклетки. Затем на протяжении еще трех месячных циклов назначаются прогестеронсодержащие препараты (16 – 25 дни).
Отслеживают наступившую овуляцию по графику базальной температуры, УЗ-данным (размеры фолликула и толщина слизистой матки) на этом этапе всего один раз в месяц.
После того, как восстанавливается нормальный менструальный цикл и стойкая овуляция, женщина может спокойно забеременеть и выносить малыша. Подобная схема лечения при дисфункции яичников практически в 90% восстанавливает менструальный цикл и овуляцию, а, следовательно, решает проблему бесплодия.
Врач акушер-гинеколог Анна Созинова
zdravotvet.ru