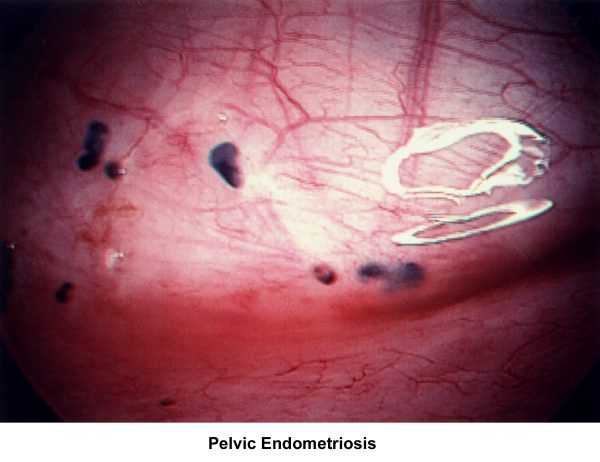
Гистероскопия при эндометриозе
Гистероскопия внутреннего эндометриоза тела матки
03 Апреля в 21:14 11901
Согласно общепризнанному определению, эндометриоз - патологический процесс, формирующийся на фоне нарушенных гормонального и иммунного гомеостазов и характеризующийся ростом и развитием ткани, идентичной по структуре и функции с эндометрием, за пределами границ нормальной локализации слизистой оболочки тела матки. Гистологическое строение эндометриоза во многом напоминает строение эндометрия (сочетание железистого эндометриоподобного эпителия и цитогенной стромы), однако, в отличие от неизменной слизистой тела матки, эндометриоидная ткань менее подвержена циклическим превращениям - в частности, под влиянием прогестерона в очагах эндометриоза не происходит полноценной секреторной трансформации и, в целом, эндометриоз достаточно слабо реагирует на воздействие экзогенных гормонов. Макроскопически эндометриоз может иметь форму узлов, инфильтратов или кистозных образований, полость которых заполнена геморрагическим содержимым (густая коричневая жидкость, по внешнему виду напоминающая горячий шоколад). Узлы эндометриоза формируются в результате проникновения в ткани, окружающие фокусы эндометриоза, менструальноподобных кровянистых выделений, протеолитических и липолитических ферментов, выделяемых патологическими имплантатами, а также продуктов деструкции тканей, образующихся в зоне эндометриоза. Подобное развитие эндометриоидных узлов определяет особенность их строения, а именно отсутствие в них окружающей соединительно-тканной капсулы. Это имеет немаловажное клиническое значение, так как указанную особенность строения эндометриоза учитывают не только при дифференциальной диагностике его с другими патологическими процессами, но и хирургическом лечении больных эндометриозом. Помимо способности к инфильтрирующему росту в окружающие ткани и органы с деструкцией последних, эндометриоз может распространяться по кровеносным и лимфатическим сосудам, а также диссеминироваться в результате нарушения целостности стенок его кистозных форм (например, разрыв эндометриоидной кисты яичника). Иначе говоря, эндометриоз обладает метастатическими свойствами. Итак, отсутствие окружающей соединительно-тканной капсулы, способность к инфильтрирующему росту и метастазированию - в совокупности сближают эндометриоз с опухолевым процессом. В то же время, в отличие от истинной опухоли для эндометриоза не характерны: а) клеточный атипизм, б) прогрессивный автономный рост, в) отсутствие взаимосвязи между клиникой заболевания и менструальной функцией. Более того, имеются существенные различия и во взаимоотношениях с беременностью: как известно, беременность стимулирует экспансивный рост раковой опухоли; напротив, для больных эндометриозом физиологическое течение беременности представляет благоприятствующий фактор - длительное воздействие гормонов желтого тела и плаценты на очаги эндометриоза способствует их инактивации. Изложенное выше позволяет внести коррективы в представление об эндометриозе: эндометриоз - дисгормональный опухолевидный процесс, обладающий способностью к инфильтративному росту. С момента первых научных сообщений, посвященных проблеме эндометриоза (H.Muller, 1854; Van Rokitansky, 1860), предложены многочисленные теории, объясняющие происхождение и развитие эндометриоидных гетеротопий. В современном представлении теории патогенеза эндометриоза могут быть подразделены на пять основных групп, среди которых выделяют: 1) транспортную (имплантационная; трансплантационная; иммиграционная; лимфогенной, гематогенной и ятрогенной диссеминации); 2) целомической метаплазии; 3) эмбриологических клеточных элементов; 4) гормональную, а также (5) ряд иммунологических концепций. Наибольшее распространение получила имплантационная теория (или теория ретроградной менструации), впервые предложенная J.A.Sampson в 1921 г. Согласно этой теории, формирование очагов эндометриоза происходит в результате ретроградного заброса в брюшную полость клеток эндометрия, отторгнувшихся во время менструации и дальнейшей их имплантации на окружающих органах и брюшине (естествен но, при условии проходимости маточных труб). Теория целомической метаплазии представляет наиболее спорный аспект в патогенезе эндометриоза. В соответствии с этой гипотезой, впервые выдвинутой Н.С.Ивановым в 1887 г. и разработанной R.Meyer (1903), развитие эндометриоза происходит вследствие перерождения (метаплазии) мезогелия брюшины, в результате которого образуются фокусы эндометриоподобных желез и стромы. С точки зрения теории целомической метаплазии обьясняется обнаружение признаков эндометриоза у женщин с агенезией мюллерового протока, отсутствием матки или ее гипиплазией, дисгенезией гонад. Однако если транспортная теория происхождения эндометриоза доказана в экспериментальных условиях, то гипотеза целомической метаплазии до настоящего времени не получила подобного подтверждения. Эмбриологическая теория происхождения эндометриоза предполагает развитие его из остатков мюллеровых протоков и первичной почки. Сравнительное изучение зародышевого эпителия яичника и перитонеального мезогелия как у здоровых женщин, так и больных эпдометриозом позволило установить характерные структурные особенности эндометриоидных фокусов, свидетельствующие об их «мюллеровском» происхождении. Однако oтcyтствие научно обоснованных фактов, подтверждающих существование в постнатальном периоде мюллеровых клеточных гамаргий, ставит под сомнение правомочность данной теории. В отношении гормональной и иммунологической концепции патогенеза эндометриоза необходимо подчеркнуть, что гормональные и/или иммунологические нарушения не являются непосредственной причиной формирования эндометриоидных фокусов, а лишь способствуют этим процессам, т.е. играют роль факторов (пусковых механизмов), предрасполагающих к возникновению патологического процесса.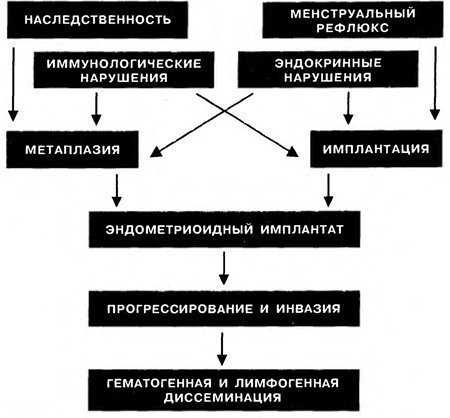 Схема патогенеза эндометриоза Несмотря на большое количество публикаций, посвященных проблеме эндометриоза, его патогенез до настоящего времени окончательно не изучен. Ни одна из известных теорий в полной мере не отвечает современным представлениям об этом заболевании. Полиморфизм клинической картины эндометриоза, а также гистостроения его очагов позволяет предположить, что происхождение (а в последующем, и развитие) эндометриоидных фокусов, отличающихся между собой как клиническим течением, так и гистологической структурой, имеет различную патогенетическую основу. Наиболее вероятной теорией, объясняющей происхождение внутреннего эндометриоза тела матки, является имплантационная, так как именно данная теория соответствует его гистогенезу. В отношении последнего существует определенная точка зрения, согласно которой, железы и строма базального слоя эндометрия врастают в мышечный слой матки. Что касается механизма имплантации клеток эндометрия при внутреннем эндометриозе, то наиболее предпочтительной выглядит гипотеза их диссеминации как ятрогенным (врастание элементов эндометрия в подлежащую мышечную основу во время абортов, осложненных родов, лечебно-диагностических выскабливаний эндометрия), так и лимфо- и гематогенным путем. В соответствии с классификацией, разработанной и опубликованной Б.И.Железновым и А.Н.Стрижаковым, внутренний эндометриоз тела матки подразделяется на три степени в зависимости от глубины проникновения эндометриоидной ткани в миометрий: I степень -прорастание слизистой оболочки на глубину одного поля зрения при малом увеличении микроскопа, II степень - до середины толщи стенки матки, III степень - в патологический процесс вовлечен весь мышечный слой. Необходимо уточнить, что представленная классификация объединяет только диффузные поражения миометрия, при которых эндометриоидные имплантаты имеют вид слепых карманов или свищей, и не приемлема для узловой (очаговой) формы заболевания, так как с клинико-морфологических позиций расположение и величина очагов внутреннего эндометриоза при его узловой форме не имеют существенного значения.
Схема патогенеза эндометриоза Несмотря на большое количество публикаций, посвященных проблеме эндометриоза, его патогенез до настоящего времени окончательно не изучен. Ни одна из известных теорий в полной мере не отвечает современным представлениям об этом заболевании. Полиморфизм клинической картины эндометриоза, а также гистостроения его очагов позволяет предположить, что происхождение (а в последующем, и развитие) эндометриоидных фокусов, отличающихся между собой как клиническим течением, так и гистологической структурой, имеет различную патогенетическую основу. Наиболее вероятной теорией, объясняющей происхождение внутреннего эндометриоза тела матки, является имплантационная, так как именно данная теория соответствует его гистогенезу. В отношении последнего существует определенная точка зрения, согласно которой, железы и строма базального слоя эндометрия врастают в мышечный слой матки. Что касается механизма имплантации клеток эндометрия при внутреннем эндометриозе, то наиболее предпочтительной выглядит гипотеза их диссеминации как ятрогенным (врастание элементов эндометрия в подлежащую мышечную основу во время абортов, осложненных родов, лечебно-диагностических выскабливаний эндометрия), так и лимфо- и гематогенным путем. В соответствии с классификацией, разработанной и опубликованной Б.И.Железновым и А.Н.Стрижаковым, внутренний эндометриоз тела матки подразделяется на три степени в зависимости от глубины проникновения эндометриоидной ткани в миометрий: I степень -прорастание слизистой оболочки на глубину одного поля зрения при малом увеличении микроскопа, II степень - до середины толщи стенки матки, III степень - в патологический процесс вовлечен весь мышечный слой. Необходимо уточнить, что представленная классификация объединяет только диффузные поражения миометрия, при которых эндометриоидные имплантаты имеют вид слепых карманов или свищей, и не приемлема для узловой (очаговой) формы заболевания, так как с клинико-морфологических позиций расположение и величина очагов внутреннего эндометриоза при его узловой форме не имеют существенного значения. 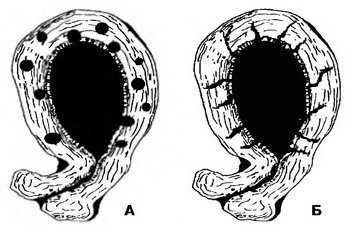 Внутренний эндометриоз тела матки (схема): а) узловая форма, б) диффузная форма В Международной гистологической классификации опухолей женских половых органов зарегистрированы два термина, объединяющие поражение эндометриозом мышечной оболочки матки - «внутренний эндометриоз» и «аденомиоз». Однако термин «аденомиоз» целесообразно употреблять только при наличии гиперплазии мышечных волокон (и, следовательно, утолщении стенок матки), формирование которой наблюдается при узловой форме заболевания и диффузном поражении миометрия II-III степени. В связи с этим, внутренний эндометриоз I степени, при котором отсутствуют гиперплазия мышечной ткани и утолщение стенок матки, а также внутренний эндометриоз II степени, не сопровождающийся гиперплазией миометрия, не рекомендуется именовать аденомиозом. В клинике внутреннего эндометриоза тела матки преобладают длительные и/или обильные менструации, приводящие к развитию вторичной анемии, боли в нижних отделах живота накануне и в первые дни менструации, увеличение размеров матки. Однако клиническая картина при внутреннем эндометриозе определяется, главным образом, степенью поражения мышечного слоя матки. «Симптомным» эндометриозом следует считать II-III степень заболевания, а также узловую форму аденомиоза. Внутренний эндометриоз тела матки I степени необходимо рассматривать как гистологическую находку, учитывая, что для данной формы заболевания не характерно наличие каких-либо клинических проявлений эндометриоза, а симптоматика его определяется только тяжестью сопутствующего патологического процесса. Бесспорно, детальному изучению результатов клинического исследования принадлежит ведущая роль в комплексе обследования больных и определении тактики их лечения. Однако клиническая диагностика внутреннего эндометриоза тела матки нередко сопряжена с определенными трудностями, что не позволяет своевременно сформулировать точный диагноз и, следовательно, обеспечить адекватные терапевтические мероприятия. В связи с изложенным, в диагностике внутреннего эндометриоза тела матки немаловажное значение отводится применению высокоинформативных инструментальных методов исследования. В клинической практике для выявления очагов внутреннего эндометриоза используют трансвагинальное ультразвуковое сканирование, гистероскопию и гистеросальпингографию. В различные периоды становления эхографии были разработаны патогномоничные акустические критерии внутреннего эндометриоза: увеличение переднезаднего размера матки, округлость ее формы и появление в миометрии накануне менструации аномальных кистозных полостей средним диаметром 3-5 мм. Проведенные нами исследования на большом клиническом материале с гистологически верифицированным диагнозом убеждают, что прогностическая ценность перечисленных выше признаков неоднозначна. Так, лишь у небольшого процента больных аденомиозом (5.8%) удается идентифицировать аномальные кистозные полости в миометрии, что крайне сложно, учитывая морфологические особенности эндометриоидных свищей: в очагах внутреннего эндометриоза преобладает тонкая цитогенная строма, которая практически не задерживает ультразвуковой сигнал. Поэтому применение даже ультрасовременных диагностических сканеров, укомплектованных датчиками с частотой волновых колебаний свыше 7.0 МГц, обеспечивающих максимальное разрешение на экране монитора, не позволяет с высокой степенью точности дифференцировать «истинные» эндометриоидные полости от «ложных» эхо-сигналов. В тех наблюдениях, когда удается зарегистрировать сигнал, отраженный от эндометриоидных свищей в миометрии, на эхограммах, полученных с помощью трансвагинального метода, визуализируется выстилка патологических очагов в виде тонкой эхопозитивной линии, окружающей кистозную полость неправильной формы. Справедливо отметить, что во всех случаях обнаружения эндометриоидных гетеротопий имела место III степень распространения патологического процесса, а размеры матки превышали 9 недельную беременность. В отношении другого акустического признака - увеличения переднезаднего размера матки - следует констатировать, что самостоятельного прогностического значения для внутреннего эндометриоза тела матки он не имеет, так как наблюдается и при других патологических состояниях миометрия - миоме матки, эндомиометрите, лейомиосаркоме. В связи с изложенным, наиболее информативным эхографическим критерием внутреннего эндометриоза следует считать округлость формы матки. Учитывая, что в геометрической окружности соотношение ее диаметров равно единице, для объективной оценки указанного признака мы определяли отношение длины тела матки к ее толщине. Произведенные расчеты показали, что при внутреннем эндометриозе тела матки величины этого показателя находятся в пределах 1.00-1.18. До «эры» трансвагинальной эхографии определенные сложности представляла дифференциальная ультразвуковая диагностика миомы матки и узловой формы аденомиоза. С появлением высокочастотных трансвагинальных датчиков открылась возможность идентифицировать отличительные особенности эндометриоидных очагов - отсутствие окружающей соединительно-тканной капсулы, которое во многом способствует акустической дифференциации узлов аденомиоза с миомой матки. На эхограммах узлы эндометриоза определяются в виде образований неправильной формы, без четких контуров и с меньшей акустической плотностью, чем у неизмененного миометрия. В течение многих лет изучались возможности гистероскопии в диагностике внутреннего эндометриоза тела матки. По данным большинства авторов, основным прогностическим критерием заболевания является визуализация устьев эндометриоидных ходов в виде темно-красных точечных отверстий на фоне бледно-розового оттенка слизистой полости матки, из которых в ряде случаев изливается кровь (при множественной локализации очагов эндометриоза эндоскопическая картина напоминает строение пчелиных сот). Вместе с тем, диагностическая ценность этого признака вызывает определенные сомнения, учитывая его наблюдение после предварительного инструментального удаления функционального слоя эндометрия, во время которого повреждается целостность сосудистой системы базального слоя слизистой матки и нередко за эндометриоидные гетеротопии принимаются кровоточащие венулы. Более того, настораживает отсутствие в зарубежной литературе (в том числе в фундаментальных монографиях и руководствах по гистероскопии) сведений о применении метода для выявления внутреннего эндометриоза тела матки. Однако справедливо отметить, что в большинстве наблюдений с помощью гистероскопии удается диагностировать узловую форму аденомиоза, для которой характерно увеличение и деформация полости матки вследствие локального выпячивания ее пораженных стенок, а также появление на них многочисленных образований с желтым или бледно-желтым оттенком, без четких границ, иногда с наличием поверхностных эндометриоидных «глазков» (структур неправильной формы синюшно-багрового цвета, по внешнему виду напоминающих зрачок). Косвенными эндоскопическими признаками диффузной формы аденомиоза следует считать расширение полости матки и изменение рельефа ее стенок: в подобных случаях поверхность базального слоя эндометрия приобретает грубый складчатый характер с неровными контурами (феномен «волнообразования»). Диагностическая ценность гистероскопии в выявлении очагов внутреннего эндометриоза тела матки варьирует в широких пределах в зависимости от формы и степени распространения патологического процесса. В связи с этим, целесообразно детально обсудить не информативность гистероскопии, а прогностическое значение различных эндоскопических признаков внутреннего эндометриоза тела матки, которое достаточно неоднозначно. Так, обнаружение деформации полости матки с желтым или бледно-желтым оттенком, без четких границ и поверхностными эндометриоидными «глазками» в 100% наблюдений свидетельствует в пользу узловой формы аденомиоза. Выделенный нами феномен «волнообразования» зарегистрирован у 87.50% больных диффузным аденомиозом; т.е. с учетом изложенных выше критериев точность гистероскопии в диагностике аденомиоза достигает 85.71%. Напротив, прогностическая ценность таких эндоскопических признаков, как «единичные эндометриоидные свищи» и «пчелиные соты», составляет лишь 0% и 20% соответственно. Причем симптом «пчелиных сот» приобретает определенную ценность только в совокупности с расширением полости матки. Справедливо заметить, что гистероскопический критерий «расширение полости матки» также не имеет самостоятельного значения для диагностики внутреннего эндометриоза тела матки. В литературе обсуждалась проблема биопсии миометрия с помощью гистерорезектоскопии с целью последующей гистологической верификации очагов внутреннего эндометриоза. Установлено, что у 66% пациенток с неизмененной гистероскопической картиной полости матки использование резектоскопии позволяет идентифицировать аденомиоз. На наш взгляд, диагностическая ценность подобного исследования невысока: во-первых, глубина биопсии не позволяет оценить истинную тяжесть диффузной формы внутреннего эндометриоза, а при узловой форме патологического процесса отсутствует необходимость в применении этого метода (так как, обнаружение очагов аденомиоза на стенках полости матки является достаточно надежным признаком узловой формы поражения миометрия); во-вторых, отрицательный результат исследования не исключает наличия внутреннего эндометриоза (даже аденомиоза, учитывая, что ошибочно может быть произведена биопсия неизмененного миометрия). До настоящего времени гистеросальпингография представляет один из наиболее информативных инструментальных методов диагностики внутреннего эндометриоза тела матки. Исследования, проведенные на кафедре акушерства и гинекологии 2 лечебного факультета Московской медицинской академии имени И.М. Сеченова, позволили разработать дифференциальные рентгенологические критерии аденомиоза и подслизистой миомы матки (отличительными особенностями внутреннего эндометриоза являются исчезновение дефектов наполнения при тугом заполнении полости матки, неровность контуров, отсутствие полутеней на серии контрольных снимков), а также выделить различные варианты рентгенологической картины внутреннего эндометриоза: а) полость матки неправильной треугольной формы с увеличенным продольным размером, расширением истмического отдела и канала шейки матки; б) полость матки неправильной треугольной формы с неровными контурами; в) полость матки неправильной треугольной формы с увеличенным поперечным размером; г) полость матки неправильной треугольной формы с дефектом наполнения; д) полость матки неправильной треугольной формы с закругленными углами. Проведенные в последующем углубленные исследования, основанные на сопоставлении результатов морфологического изучения макропрепарата, удаленного во время операции, с данными рентгенотелевизионной гистеросальпингографии, обнаружили различную прогностическую ценность представленных выше критериев. Наибольшая достоверность данных рентгенологического исследования установлена при выявлении таких признаков, как увеличение поперечного размера полости матки - 37%, изменение конфигурации полости матки, увеличение ее продольного размера, расширение истмического отдела и канала шейки матки - 19%, а также идентификация полости матки неправильной треугольной формы с закругленными трубными углами - 19%. Анализ результатов исследований, проведенных нами на протяжении многих лет, показал, что дохирургическая диагностика внутреннего эндометриоза тела матки I-II степени распространения не представляется возможной: I степень является лишь гистологической находкой, а при II степени отсутствуют патогномоничные симптомы (как клинические, так и инструментальные) эндометриоза. Поэтому с высокой вероятностью удается диагностировать только аденомиоз (узловая форма заболевания или диффузный процесс II-III степени распространения, сопровождающийся гиперплазией миометрия). В то же время, патогенетически обоснованным методом лечения больных аденомиозом следует считать радикальное хирургическое вмешательство, поскольку очаги аденомиоза поражают всю толщу мышечной ткани. Следовательно, гистерорезектоскопия не может быть использована для лечения аденомиоза. А.Н. Стрижаков, А.И. Давыдов
Внутренний эндометриоз тела матки (схема): а) узловая форма, б) диффузная форма В Международной гистологической классификации опухолей женских половых органов зарегистрированы два термина, объединяющие поражение эндометриозом мышечной оболочки матки - «внутренний эндометриоз» и «аденомиоз». Однако термин «аденомиоз» целесообразно употреблять только при наличии гиперплазии мышечных волокон (и, следовательно, утолщении стенок матки), формирование которой наблюдается при узловой форме заболевания и диффузном поражении миометрия II-III степени. В связи с этим, внутренний эндометриоз I степени, при котором отсутствуют гиперплазия мышечной ткани и утолщение стенок матки, а также внутренний эндометриоз II степени, не сопровождающийся гиперплазией миометрия, не рекомендуется именовать аденомиозом. В клинике внутреннего эндометриоза тела матки преобладают длительные и/или обильные менструации, приводящие к развитию вторичной анемии, боли в нижних отделах живота накануне и в первые дни менструации, увеличение размеров матки. Однако клиническая картина при внутреннем эндометриозе определяется, главным образом, степенью поражения мышечного слоя матки. «Симптомным» эндометриозом следует считать II-III степень заболевания, а также узловую форму аденомиоза. Внутренний эндометриоз тела матки I степени необходимо рассматривать как гистологическую находку, учитывая, что для данной формы заболевания не характерно наличие каких-либо клинических проявлений эндометриоза, а симптоматика его определяется только тяжестью сопутствующего патологического процесса. Бесспорно, детальному изучению результатов клинического исследования принадлежит ведущая роль в комплексе обследования больных и определении тактики их лечения. Однако клиническая диагностика внутреннего эндометриоза тела матки нередко сопряжена с определенными трудностями, что не позволяет своевременно сформулировать точный диагноз и, следовательно, обеспечить адекватные терапевтические мероприятия. В связи с изложенным, в диагностике внутреннего эндометриоза тела матки немаловажное значение отводится применению высокоинформативных инструментальных методов исследования. В клинической практике для выявления очагов внутреннего эндометриоза используют трансвагинальное ультразвуковое сканирование, гистероскопию и гистеросальпингографию. В различные периоды становления эхографии были разработаны патогномоничные акустические критерии внутреннего эндометриоза: увеличение переднезаднего размера матки, округлость ее формы и появление в миометрии накануне менструации аномальных кистозных полостей средним диаметром 3-5 мм. Проведенные нами исследования на большом клиническом материале с гистологически верифицированным диагнозом убеждают, что прогностическая ценность перечисленных выше признаков неоднозначна. Так, лишь у небольшого процента больных аденомиозом (5.8%) удается идентифицировать аномальные кистозные полости в миометрии, что крайне сложно, учитывая морфологические особенности эндометриоидных свищей: в очагах внутреннего эндометриоза преобладает тонкая цитогенная строма, которая практически не задерживает ультразвуковой сигнал. Поэтому применение даже ультрасовременных диагностических сканеров, укомплектованных датчиками с частотой волновых колебаний свыше 7.0 МГц, обеспечивающих максимальное разрешение на экране монитора, не позволяет с высокой степенью точности дифференцировать «истинные» эндометриоидные полости от «ложных» эхо-сигналов. В тех наблюдениях, когда удается зарегистрировать сигнал, отраженный от эндометриоидных свищей в миометрии, на эхограммах, полученных с помощью трансвагинального метода, визуализируется выстилка патологических очагов в виде тонкой эхопозитивной линии, окружающей кистозную полость неправильной формы. Справедливо отметить, что во всех случаях обнаружения эндометриоидных гетеротопий имела место III степень распространения патологического процесса, а размеры матки превышали 9 недельную беременность. В отношении другого акустического признака - увеличения переднезаднего размера матки - следует констатировать, что самостоятельного прогностического значения для внутреннего эндометриоза тела матки он не имеет, так как наблюдается и при других патологических состояниях миометрия - миоме матки, эндомиометрите, лейомиосаркоме. В связи с изложенным, наиболее информативным эхографическим критерием внутреннего эндометриоза следует считать округлость формы матки. Учитывая, что в геометрической окружности соотношение ее диаметров равно единице, для объективной оценки указанного признака мы определяли отношение длины тела матки к ее толщине. Произведенные расчеты показали, что при внутреннем эндометриозе тела матки величины этого показателя находятся в пределах 1.00-1.18. До «эры» трансвагинальной эхографии определенные сложности представляла дифференциальная ультразвуковая диагностика миомы матки и узловой формы аденомиоза. С появлением высокочастотных трансвагинальных датчиков открылась возможность идентифицировать отличительные особенности эндометриоидных очагов - отсутствие окружающей соединительно-тканной капсулы, которое во многом способствует акустической дифференциации узлов аденомиоза с миомой матки. На эхограммах узлы эндометриоза определяются в виде образований неправильной формы, без четких контуров и с меньшей акустической плотностью, чем у неизмененного миометрия. В течение многих лет изучались возможности гистероскопии в диагностике внутреннего эндометриоза тела матки. По данным большинства авторов, основным прогностическим критерием заболевания является визуализация устьев эндометриоидных ходов в виде темно-красных точечных отверстий на фоне бледно-розового оттенка слизистой полости матки, из которых в ряде случаев изливается кровь (при множественной локализации очагов эндометриоза эндоскопическая картина напоминает строение пчелиных сот). Вместе с тем, диагностическая ценность этого признака вызывает определенные сомнения, учитывая его наблюдение после предварительного инструментального удаления функционального слоя эндометрия, во время которого повреждается целостность сосудистой системы базального слоя слизистой матки и нередко за эндометриоидные гетеротопии принимаются кровоточащие венулы. Более того, настораживает отсутствие в зарубежной литературе (в том числе в фундаментальных монографиях и руководствах по гистероскопии) сведений о применении метода для выявления внутреннего эндометриоза тела матки. Однако справедливо отметить, что в большинстве наблюдений с помощью гистероскопии удается диагностировать узловую форму аденомиоза, для которой характерно увеличение и деформация полости матки вследствие локального выпячивания ее пораженных стенок, а также появление на них многочисленных образований с желтым или бледно-желтым оттенком, без четких границ, иногда с наличием поверхностных эндометриоидных «глазков» (структур неправильной формы синюшно-багрового цвета, по внешнему виду напоминающих зрачок). Косвенными эндоскопическими признаками диффузной формы аденомиоза следует считать расширение полости матки и изменение рельефа ее стенок: в подобных случаях поверхность базального слоя эндометрия приобретает грубый складчатый характер с неровными контурами (феномен «волнообразования»). Диагностическая ценность гистероскопии в выявлении очагов внутреннего эндометриоза тела матки варьирует в широких пределах в зависимости от формы и степени распространения патологического процесса. В связи с этим, целесообразно детально обсудить не информативность гистероскопии, а прогностическое значение различных эндоскопических признаков внутреннего эндометриоза тела матки, которое достаточно неоднозначно. Так, обнаружение деформации полости матки с желтым или бледно-желтым оттенком, без четких границ и поверхностными эндометриоидными «глазками» в 100% наблюдений свидетельствует в пользу узловой формы аденомиоза. Выделенный нами феномен «волнообразования» зарегистрирован у 87.50% больных диффузным аденомиозом; т.е. с учетом изложенных выше критериев точность гистероскопии в диагностике аденомиоза достигает 85.71%. Напротив, прогностическая ценность таких эндоскопических признаков, как «единичные эндометриоидные свищи» и «пчелиные соты», составляет лишь 0% и 20% соответственно. Причем симптом «пчелиных сот» приобретает определенную ценность только в совокупности с расширением полости матки. Справедливо заметить, что гистероскопический критерий «расширение полости матки» также не имеет самостоятельного значения для диагностики внутреннего эндометриоза тела матки. В литературе обсуждалась проблема биопсии миометрия с помощью гистерорезектоскопии с целью последующей гистологической верификации очагов внутреннего эндометриоза. Установлено, что у 66% пациенток с неизмененной гистероскопической картиной полости матки использование резектоскопии позволяет идентифицировать аденомиоз. На наш взгляд, диагностическая ценность подобного исследования невысока: во-первых, глубина биопсии не позволяет оценить истинную тяжесть диффузной формы внутреннего эндометриоза, а при узловой форме патологического процесса отсутствует необходимость в применении этого метода (так как, обнаружение очагов аденомиоза на стенках полости матки является достаточно надежным признаком узловой формы поражения миометрия); во-вторых, отрицательный результат исследования не исключает наличия внутреннего эндометриоза (даже аденомиоза, учитывая, что ошибочно может быть произведена биопсия неизмененного миометрия). До настоящего времени гистеросальпингография представляет один из наиболее информативных инструментальных методов диагностики внутреннего эндометриоза тела матки. Исследования, проведенные на кафедре акушерства и гинекологии 2 лечебного факультета Московской медицинской академии имени И.М. Сеченова, позволили разработать дифференциальные рентгенологические критерии аденомиоза и подслизистой миомы матки (отличительными особенностями внутреннего эндометриоза являются исчезновение дефектов наполнения при тугом заполнении полости матки, неровность контуров, отсутствие полутеней на серии контрольных снимков), а также выделить различные варианты рентгенологической картины внутреннего эндометриоза: а) полость матки неправильной треугольной формы с увеличенным продольным размером, расширением истмического отдела и канала шейки матки; б) полость матки неправильной треугольной формы с неровными контурами; в) полость матки неправильной треугольной формы с увеличенным поперечным размером; г) полость матки неправильной треугольной формы с дефектом наполнения; д) полость матки неправильной треугольной формы с закругленными углами. Проведенные в последующем углубленные исследования, основанные на сопоставлении результатов морфологического изучения макропрепарата, удаленного во время операции, с данными рентгенотелевизионной гистеросальпингографии, обнаружили различную прогностическую ценность представленных выше критериев. Наибольшая достоверность данных рентгенологического исследования установлена при выявлении таких признаков, как увеличение поперечного размера полости матки - 37%, изменение конфигурации полости матки, увеличение ее продольного размера, расширение истмического отдела и канала шейки матки - 19%, а также идентификация полости матки неправильной треугольной формы с закругленными трубными углами - 19%. Анализ результатов исследований, проведенных нами на протяжении многих лет, показал, что дохирургическая диагностика внутреннего эндометриоза тела матки I-II степени распространения не представляется возможной: I степень является лишь гистологической находкой, а при II степени отсутствуют патогномоничные симптомы (как клинические, так и инструментальные) эндометриоза. Поэтому с высокой вероятностью удается диагностировать только аденомиоз (узловая форма заболевания или диффузный процесс II-III степени распространения, сопровождающийся гиперплазией миометрия). В то же время, патогенетически обоснованным методом лечения больных аденомиозом следует считать радикальное хирургическое вмешательство, поскольку очаги аденомиоза поражают всю толщу мышечной ткани. Следовательно, гистерорезектоскопия не может быть использована для лечения аденомиоза. А.Н. Стрижаков, А.И. Давыдов -
Осложнения гистероскопии и гистерорезектоскопии: профилактика и лечение
Безусловно, с внедрением в клиническую практику гисте-ро(резекто)скопии внесены существенные коррективы в традиционные каноны диагностики и лечения заболеваний матки. В современной гинекологии гистероскопия является ведущим инструментальным методом диагностики состояний эндометрия, а с появл...
Гистерорезектоскопия -
Гиперпластические процессы и рак эндометрия. Диагностика
Не вызывает сомнений, что решающим методом диагностики патологических состояний эндометрия является гистологическое изучение полного его соскоба, позволяющее определить характер морфоструктурных изменений. Однако применение современных высокоинформативных методов исследования в ряде наблюдений позво...
Гистерорезектоскопия -
Техника гистероскопии и гистерорезектоскопии
Гистероскопию и/или гистерорезектоскопию производят при положении пациентки на операционном столе по типу промежностной литотомии. Операционный стол наклоняют таким образом, чтобы его головной конец находился на 15-20° ниже изолинии (позиция Trendelenburg). Подобное положение пациентки позво...
Гистерорезектоскопия
medbe.ru
Гистероскопия — зондирование матки при эндометриозе
Гистероскопия при эндометриозе – это гинекологическая диагностическая процедура, необходимая для проведения тщательного внутреннего осмотра стенки матки, при помощи специального медицинского инструмента. Сам по себе гистероскоп имеет вид тонкой видеокамеры, на которой есть осветительный прибор. Он способен визуализировать изображение на экран монитора, что дает возможность врачу тщательно осмотреть орган.
Если у специалиста имеются подозрения на развитие у пациентки эндометриоза, он назначит гистероскопию. В этом случае прибор будет введен через маточную полость и позволит рассмотреть весь орган, а также его отдельные участки (яичники и маточные трубы). Гистероскопия и эндометриоз тесно связана, поскольку именно эта процедура позволяет выставить точный диагноз.
Обследование
Изначально, при посещении гинеколога, каждая пациентка проходит стандартное обследование с использованием медицинских зеркал. В ходе диагностики врач также, если есть необходимость, может сделать биопсию, взяв незначительный кусочек ткани с пораженного участка. Подобные действия позволять дифференцировать патологию, а также исключить деформацию матки и наличие злокачественных или доброкачественных новообразований на яичниках.
Следующим этапом обследования для женщины будет сдача обычных анализов – кровь и моча. Если полученной информации недостаточно, специалист назначит выполнение ультразвукового сканирования органов малого таза, что даст возможность приблизительно определить наличие очагов заболевания.
Однако одно УЗИ не дает полной картины относительно состояния репродуктивного органа, поскольку невозможно рассмотреть участки с эндометриозом, размер которых менее двух сантиметров. Именно это и становится основной причиной того, что женщине назначается гистероскопия. Эндометриоз при таком обследовании выявляется без особых сложностей.
Подобное исследование дает возможность определить локализацию даже самых незначительных по размеру патологических участков. Если найти заболевание на ранней стадии прогрессирования, тогда у врачей есть возможность оценить состояние поверхности матки, если имеется гиперплазия, и выполнить диагностическое выскабливание.
Показания
Гистероскопия матки при эндометриозе, но и является, на первый взгляд, сложной процедурой, не требует госпитализации пациентки в медицинский стационар. Благодаря тому, что прибор оснащен качественной оптикой, врач может выполнять десятикратное увеличение любого участка, на который направлена камера, и рассматривать его под наиболее удобным ракурсом.
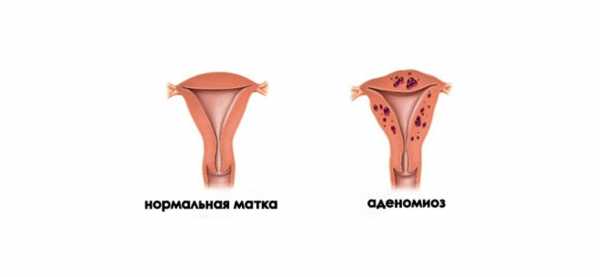
Аденомиоз матки — показание для проведения диагностики гистероскопом
Основными показаниями к проведению гистероскопии, выступают:
- Подозрение на развитие эндометриоза или аденомиоза;
- Различные патологические процессы, при которых происходит поражение эндометрия;
- Наличие полипов на эндометрии;
- Женский фактор бесплодия;
- Нестабильный менструальный цикл;
- Наличие спаек в матке или аномалии в развитии органа;
- Невозможность зачатия ребенка естественным образом;
- Наличие в организме инородных тел, например, внутриматочная спираль.
Процедура достаточно простая, и современные врачи ее проводят регулярно, поэтому переживать о том, что может пойти что-либо не так, не стоит. Однако при этом понимать стандартные правила подготовки организма и следовать им.
Подготовка
Исследование полости матки выполняется только под общей анестезией. Выбор именно такого типа наркоза обусловлен тем, что если будет необходимость, врач сможет не только сделать диагностику, но и произвести нужные лечебные мероприятия.
Женщина, до того как отправиться на гистероскопию, обязательно должна сдать кровь на выявление сифилиса, определить ее группу и резус принадлежности, иметь на руках результаты гинекологического мазка и ультразвукового сканирования органов малого таза. Очень важно чтобы гинеколог определил индивидуально для каждой пациентки, какой именно день менструального цикла будет наиболее информативным для проведения процедуры.
Непосредственно в те сутки, когда назначено выполнение гистероскопии, пациентке нельзя принимать пищу и пить воду. Если ротовая полость пересыхает, ее можно только лишь полоскать.
Техника
Когда день вмешательства определен, у пациентки имеются на руках все необходимые данные, и она полностью соблюдала правила подготовки к процедуре, врач приглашает женщину в операционную, где анестезиолог выполняет введение наркоза. После этого гинеколог производит манипуляции для расширения шейки матки, и вводит в нее полую трубку диаметром 3 мм.
Через такой доступ матку наполняют специальным физиологическим раствором, который позволяет более четко визуализировать всю картину. Когда диагностика завершена, жидкость выводят из полости органа.
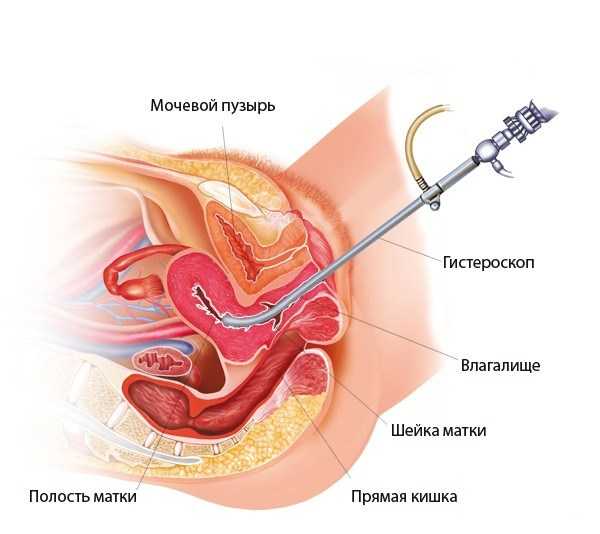
Техника выполнения гистероскопии
Если женщина чувствует себя хорошо, то ее выписывают из больницы в день проведения вмешательства. В случае выполнения дополнительных хирургических мероприятий, женщине придется остаться в стенах стационара примерно на трое суток. Когда врач поймет, что пациентку можно отпускать домой, он также, при необходимости, выпишет антибиотики, чтобы не допустить развития инфекций и определит период полового воздержания.
В ходе гистероскопии специалист также может сделать биопсию эндометрия, удалить полипы, узлы на матке, инородные тела, устранить спайки и сделать рассечение внутриматочной перегородки. Правильно выполненная диагностическая процедура дает возможность определить и другие гинекологические патологии.
Противопоказания
Существует определенные ряд противопоказаний, представленные состоянием пациентки, при которых проводить гистероскопию как диагностическую или лечебную процедуру, не допускается:
- Активная стадия воспалительного процесса, поражающего половые органы;
- Любой триместр беременности;
- Запущенная форма рака шейки матки;
- Инфекционные заболевания, простуда или пневмония;
- Стеноз шейки матки;
- Неправильная или недостаточная работа сердечной, сосудистой системы;
- Почечная или печеночная недостаточность;
- Шоковое или коматозное состояние больного.
Для определения наличия или отсутствия противопоказаний врач и назначает пациентке предварительное обследование, а также сдачу некоторых анализов.
Отзывы
Женщинам, которым была назначена гистероскопия при эндометриозе, отзывы пациенток уже прошедших данную процедуру, помогут понять ее уровень эффективности. В большинстве случаев девушки оставляют положительные мнения о вмешательстве, при этом единственным негативным моментом выступает необходимость выполнения общей анестезии.
К сожалению, не каждая женщина может переносить такой тип наркоза, поэтому ей выполнить гистероскопию не смогут. Среди прочих отрицательных аспектов процедуры пациентки отмечали длительное восстановление после анестезии и плохое общее самочувствие. В остальном гистероскопия переносится хорошо, при этом позволяет выставить корректный диагноз, и провести дополнительные лечебные мероприятия.
О процедуре (видео)
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
uterus2.ru
Гистероскопия матки при эндометриозе
Гистероскопия при хроническом эндометриозе – это диагностический метод, который применяют при осмотре внутренней поверхности матки, с помощью специального инструмента. Гистероскоп – это прибор, оснащенный оптикой, представляет собой тоненькую видеокамеру, что передает изображение на монитор. При подозрении на эндометриоз, трубка вводится через шейку матки, что дает возможность рассмотреть полость матки, состояние яичников, маточных труб. Гистероскопия позволяет специалисту установить точный диагноз, поскольку он является самым современным и высокотехнологичным.
Как диагностировать эндометриоз?

Эндометриоз является самой обширной болезнью, по степени локализации, из всех женских гинекологических заболеваний. Чаще он встречается у девушек репродуктивного возраста.
Симптомы очень похожи с другими женскими болезнями, для выявления недуга нужно пройти комплексное обследование. Эндометриоз лучше лечить на 1 и 2 стадиях, поэтому очень важно выявить заболевание на раннем этапе.
В медицине квалифицируют виды эндометриоза, в зависимости от его локации:
- Генитальный: бывает внутренним и наружным.
- Экстрагенитальный.
Различают четыре стадии заболевания, в зависимости от формы и степени ее запущенности.
 После осмотра, выявления причины болезни, назначают индивидуальный метод лечения:
После осмотра, выявления причины болезни, назначают индивидуальный метод лечения:
- Консервативный, с помощью медикаментов;
- Хирургический – могут удалить очаги болезни, при этом сохранить детородные органы. Или радикальный – когда удаляют полностью яичники и матку.
- Комбинированный.
Медикаментозно лечат эндометриоз на первых стадия заболевания. Чаще всего применяется гормонотерапия. Также назначают противовоспалительные, иммуностимулирующие препараты.
При третьей степени болезнь проявляется более серьезными симптомами, ощущаются сильные боли, обильные выделения во время менструации. Болезнь распространяется на яичники, маточные трубы. Появляются наросты и спайки, что затрудняет процесс оплодотворения. Эндометриоз вызывает воспаление репродуктивных органов.
Устранить заболевание можно только хирургическим путем, удалив новообразования.
Самой опасной является четвертая стадия болезни. Жизнь женщины под угрозой.
Поэтому очень важно регулярно посещать гинеколога, чтобы диагностировать заболевание на ранних стадиях развития.
Обследование при эндометриозе
Первым делом, нужно пройти осмотр у гинеколога с зеркалами, он делает биопсию с пораженных участков ткани. Этот метод поможет исключить деформацию матки, новообразования на яичниках. Если на шейке матки выявляет очаги болезни, делает биопсию с этого участка и отправляет на лабораторное исследование.
Назначает анализ мочи и крови.
Также проводится ультразвуковое исследование малого таза, что дает возможность выявить подозрительные очаги. Но УЗИ не дает полной картины, так как небольшие участки эндометриоза до двух сантиметров, увидеть при таком осмотре нет возможности.
В таких случаях делают гистероскопию, что дает возможность определить даже маленькие очаги и локализировать их.
Диагностировав болезнь на ранних стадиях, можно оценить поверхность матки при гиперплазии эндометрия и сделать диагностическое выскабливание.
Когда нужна гистероскопия
Для прохождения такой процедуры, не нужно госпитализировать пациента на стационар. Это прибор с десятикратным увеличением, помогает определить и устранить патологию без серьезного хирургического вмешательства с большими разрезами.
Показания
Гистероскопия проводится:
- При подозрении на эндометриоз (аденомиоз);
- Патологии эндометрия;
- При полипах эндометрия;
- Когда женщина не может иметь детей;
- Нарушение менструального цикла;
- Аномальное развитие матки, внутриматочные спайки;
- Когда возникают проблемы при зачатии ребенка.
- Когда в организме находятся инородные тела (спираль).
Подготовка к гистероскопии
Такую процедуру делают под общим наркозом, это дает возможность не только обследовать женские органы, также, при необходимости, провести лечебную манипуляцию.
Перед госпитализацией нужно сдать анализ крови на сифилис, установить группу крови, резус-фактор, сделать гинекологический мазок, предъявить протокол ультразвукового исследования.
Поскольку это метод имеет противопоказания, важно проконсультироваться со своим лечащим врачом, который назначит более информативный день менструального цикла, для проведения гистероскопии.
В день проведения процедуры, запрещается употреблять пищу и пить воду. Допускается только полоскать ротовую полость.
Во время операции в матку, после расширения шейки, вводят трубку диаметром 3 мм. Через нее наполняют матку физическим раствором. Матка увеличивается, что способствует ее полноценному осмотру. После окончания осмотра, жидкость выводится из организма.
После операции пациента могут выписать в тот же день – если это был только осмотр, или на третий – после хирургического вмешательства.
Перед выпиской, нужно уточнить у врача период полового покоя. Также могут назначить обезболивающие или антибиотики.
Оперативные действия
При такой манипуляции может проводиться:
- Биопсия эндометрия;
- Удаляют полипы, миоматозные узлы, инородные тела;
- Разрушают спайки;
- Делают рассечение внутриматочной перегородки.
Проведение гистероскопии поможет выявить и другие патологические заболевания.
Если у пациента подозрение на эндометриоз, процедуру делают сразу по окончании месячных, тогда очаги болезни хорошо видно. Также можно выявить узлы и полипы, которые часто сочетаются с эндометриозом.
Когда нельзя проводить гистероскопию?
Данная процедура имеет ряд противопоказаний:
- Воспаление половых органов;
- Прогрессирующая беременность;
- Рак, запущенной формы, шейки матки;
- Инфекционные заболевания, простуда, пневмония;
- Стеноз шейки матки;
- Нарушения сердечно-сосудистой системы;
- При почечной, печеночной недостаточности;
- В шоковом, коматозном состоянии пациента.
Беременность после процедуры

Гистероскопию применяют врачи, чтобы определить и устранить причину бесплодия. Этот метод поможет определить состояние маточных труб. Когда обнаруживают спайки или полипы, эта процедура поможет их удалить. И тогда появляется шанс зачать и родить ребенка.
После выскабливания матки, врачи рекомендуют отложить зачатие на полгода, потому что будущей маме нужно пройти терапевтические и профилактические мероприятия. Во избежание осложнений назначают курс антибиотиков, также гормональную, противовоспалительную терапию, стимуляцию работы яичников.
Половую жизнь нужно отложить на несколько недель. Планирование беременности нужно обсудить с доктором, ведь каждый случай индивидуальный. Если беременность наступила через 3 месяца, женщине требуется особое внимание и контроль. Ведь организм еще не восстановился, поэтому могут быть осложнения.
Если после проведения гистероскопии беременность не наступает, специалисты рекомендуют ЭКО (экстракорпоральное оплодотворение).
В современной медицине, гистероскопия, является самым информативным и альтернативным методом для диагностирования, а также лечения эндометриоза. При таком вмешательстве, женщины имеют минимальные последствия. Такая диагностика помогает выявить сопутствующие заболевания.
Если врач сомневается в достоверности диагноза болезни, стадии ее развития нужно провести гистероскопию. Поскольку многие заболевания имею похожие симптомы, эта манипуляция поможет реально оценить состояние слизистой оболочки органа.
Негативные последствия сведены к минимуму.
После процедуры могут появиться небольшие выделения, которые проходят через несколько дней.
Если поднялась температура, появилось обильное кровотечение, необходимо срочно связаться с доктором или обратиться в скорую помощь.
Реабилитируется пациентка очень быстро и безболезненно, поэтому отзывы пациенток об этом методе исключительно положительные.
Гистероскопия является ценным и высокоинформативным методом при диагностике эндометриоза. Позволяет выявить патологию, провести биопсию, удалить очаги заболевания при выскабливании полости матки.
Рекомендуем прочитать:
Поделиться:
Нет комментариев
plmnews.ru
Как проводится гистероскопия
Гистероскопия – визуальный осмотр матки с помощью специального оптического прибора. Метод исключает разрезы брюшной стенки и органов, так как введение гистероскопа происходит через влагалище и канал шейки матки женщины.
Этот малоинвазивный и универсальный прибор используют как в диагностических, так и в лечебных целях. Его можно применять в экстренных случаях и в плановом порядке. Рассмотрим основные виды гистероскопии, для чего они нужны и как проходят.
Виды гистероскопии
Разделяют три основных вида процедур с использование гистероскопа:
- диагностическое исследование – осмотр полости матки, ее шейки и влагалища с помощью гистероскопа;
- контрольное – осмотр после оперативного вмешательства или родов;
- хирургическое лечение – удаление новообразований, выскабливание слизистого слоя, аборт и чистка после замершей беременности или выкидыша.
Как проводится диагностическая гистероскопия
В целях диагностики гистероскопию проводят в амбулаторных условиях под местной анестезией или без нее. Перед процедурой необходимо убедиться в отсутствии воспалительных процессов в области проведения вмешательства.
Во время гистероскопии женщина располагается на гинекологическом кресле в обычном положении. Врач обрабатывает специальным антисептическим раствором область вокруг половых органов, влагалище и шейку матки и производит несколько уколов анестезирующих препаратов в область шейки матки. Когда местный наркоз подействует, гистероскоп вводят через влагалище и канал шейки в полость матки. Через тонкую трубочку с помощью шприца орган наполняют углекислым газом или стерильным физиологическим раствором. Такая манипуляция позволят расправить стенки матки и получить полную картину при обследовании. Осмотр органа после заполнения жидкостью или газом производится по часовой стрелке.
Вся процедура занимает не более тридцати минут. Исследование врач записывает на диск для дальнейшего наблюдения за изменениями.
Гистероскопию необходимо проводить на 7-10 день цикла (в фазе пролиферации). В это время эндометрий только начинает расти, поэтому он не помешает увидеть даже самые крошечные новообразования.
При осмотре репродуктивных органов изнутри можно выявить такие заболевания, как:
- миома,
- киста,
- полипы,
- аденомиоз,
- эндометриоз,
- выявить наличие спаек,
- раковые новообразования,
- наличие аномалий развития органа.
Как проводится хирургическая гистероскопия
Хирургическая операция с использованием гистероскопа требует определенной подготовки. Женщине необходимо сдать:
- общий, клинический анализ крови;
- общий анализ мочи;
- мазки из влагалища на состояние микрофлоры и заболевания, передающиеся половым путем;
- кровь на ВИЧ, гепатит В, сифилис;
- пройти электрокардиограмму;
- сделать флюорографию.
Такая тщательная подготовка к хирургической гистероскопии необходима, чтобы исключить риски осложнений, связанных с общим наркозом и воспалительными процессами после вмешательства.
Лечебную гистероскопию, целью которой является удаление полипа, миомы, кисты матки проводят под общим наркозом. Операцию назначают на первые дни после окончания менструального кровотечения (7-10 день). Женщине необходимо не принимать пищу в течение 12 часов перед процедурой и не пить.
В операционной пациентка располагается на обычном гинекологическом кресле. Анестезиолог внутривенно вводит препарат, вызывающий медикаментозный сон. Хирург-гинеколог проводит обработку внутренней поверхности бедер, половых органов, влагалища и шейки матки антисептиком. Затем проводится постепенное расширение канала шейки матки. Трубку гистероскопа вводят в матку, затем через нее вводят газ или физиологический раствор для расширения стенок органа. После, через трубку вводят необходимый для удаления новообразования инструмент.
Вся процедура занимает в среднем около тридцати минут. Пациентка приходит в себя уже в палате. Может наблюдаться слабость, боль в мышцах, головокружение – последствия наркоза, которые пройдут уже к вечеру. Из влагалища несколько дней будет выделяться небольшое количество крови, возможны несильные болезненные ощущения в области живота.
Чаще всего после операционной гистероскопии пациентку оставляют под наблюдение врача примерно на сутки.
Как проходит хирургическое лечение эндометриоза при помощи гистероскопии
Эндометриоз – одно из самых распространенных заболеваний женской репродуктивной системы, поражающее женщин любого возраста. Это заболевание очень часто проходит без симптомов. Главная проблема заключается в том, что внутренний (маточный) эндометриоз вызывает бесплодие и выкидыша на любых сроках.
Своевременное лечение эндометриоза – залог успешного зачатия и легкой беременности.Диагностика и лечение эндометриоза тела матки при помощи гистероскопии – самый современный, малоинвазивный и быстрый способ решения проблемы. Во время операции хирург, под контролем видеокамеры, проводит выскабливание патологического слизистого слоя матки. После операции в течение нескольких месяцев происходит полное восстановление здорового эндометрия.
Как делают гистероскопию матки при удалении противозачаточной спирали
То, что внутриматочные спирали врастают, наверное, ни для кого не секрет. Недаром производители и врачи настоятельно рекомендуют носить их не более пяти лет. Еще совсем недавно, при невозможности удалить спираль за путевые нити, приходилось проводить операцию по ее удалению из полости матки практически вслепую. Но теперь, благодаря гистероскопии, возможно не только максимально подробно увидеть то, насколько и в каких местах она вросла, но и удалить ее под контролем видеокамеры максимально аккуратно и быстро.
Операция по удалению внутриматочной спирали проходит в условиях стационара. Женщину погружают в медикаментозный сон с помощью внутривенного введения анестезии или масочной ингаляции. После расширения канала шейки матки, введения гистероскопа и заполнения полости газом, производится тщательный осмотр и оценка состояния органа. После диагностики хирург вводит инструменты для удаления контрацептива через тонкую трубку и производит необходимое количество разрезов и швов в полости матки и в ее шейке.
Как проводится гистероскопия перед ЭКО
Экстракорпоральное оплодотворение пользуется все большей популярностью, так как все чаще проблемы со здоровьем не позволяют парам успешно зачать ребенка. Проведение ЭКО требует особого отношения и внимания со стороны пациентов и врачей. Назначают большое количество анализов, так как для успешно вынашивания беременности необходимо убедиться в полном здоровье женщины. Одним из главных исследований на этом пути будет гистероскопия матки.
Исследование проводится в обычной поликлинике. Перед ее назначением, врач должен убедиться в отсутствии воспалительных процессов в области малого таза. В обычном гинекологическом кресле доктор производит сначала обработку зоны гениталий антисептиком, затем проводит несколько уколов в шейку матки для обезболивания. После этого гинеколог осматривает при помощи гистероскопа стенки влагалища, шейку матки и полость матки. Лучше, чтобы во время диагностики перед ЭКО использовался гибкий (офисный) гистероскоп. Такой прибор позволяет проводить исследования максимально безопасно и не требует долгого периода восстановления перед «подсадкой» эмбриона.
Гистероскопия может проводиться по-разному. Медицина развивается, каждый год появляются новые аппараты, новые, все более щадящие и информативные методики диагностики и лечения заболеваний матки. Уже сегодня гистероскопия позволяет быстро и безболезненно выявлять и лечить огромное количество женских заболеваний. А чем раньше выявлено заболевание и назначено лечение, тем быстрее и легче пройдет лечение и восстановительный период.
ginekola.ru