Рак яичников мкб
Классификация рака яичников, стадии, выживаемость
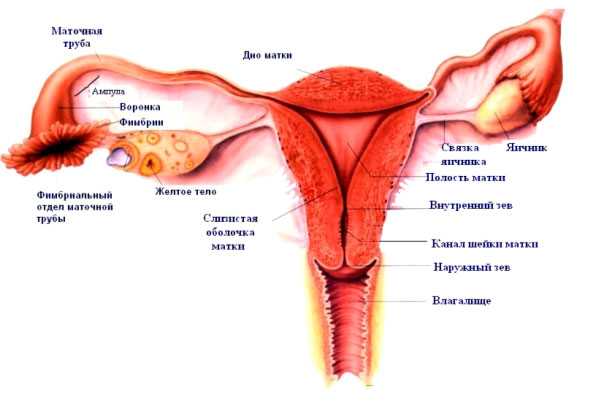
Рак яичников (овариальный) может развиваться первично либо вторично.
Соответственно, выделяют первичный и вторичный рак яичников.
Первично образованные опухоли в зависимости от ткани, из которой они развиваются, подразделяются на такие типы:
- Дисгерминома – новообразование с ткани эмбриональных зародышей яичников, отличается высокой степенью злокачественности.
- Недифференцированная карцинома – опухолевое образование, развивающееся из соединительной ткани.
- Эмбриональная карцинома – по структуре сходна с дисгерминомой, характеризуется высокой злокачественностью.
- Гонадобластома – опухолевое образование, связанное с генетическими патологиями развития женских гонад.
- Хорионэпителиома – встречается чаще у женщин 25-30 лет, берет свое развитие с плодного яйца, считается одной из наиболее злокачественных типов овариального рака.
- Незрелая тератома – развивается в период внутриутробного формирования плода, содержит в своей структуре компоненты различных тканей.
Вторичным овариальным раком считается новообразование злокачественной природы, развивающееся на фоне доброкачественного. Известно множество разновидностей доброкачественных новообразований данной локализации, каждая с которых может переходить в рак.
Опухоли из других органов метастазируют по кровеносным либо лимфатическим сосудам. Чаще всего выявляются метастазы опухоли Крукенберга (с желудка), молочной железы.
к содержанию ↑Гистологические типы
Гистологически (по клеточной структуре) первичные разрастания представлены эпителиальными типами структуры: железистый либо папиллярный тип строения, иногда из покровного эпителия. Вторичный рак яичников представлен следующими типами: серозный, псевдомуцинозный, теротоидный.
к содержанию ↑Стадийность злокачественного поражения
Раковому повреждению яичников также характерна стадийность.
Даннаяклассификация включает четыре стадии развития овариального рака:
1 ст. – повреждается только одна железа;
2 ст. – повреждаются обе железы;
3 ст. – опухолевая ткань поражает патологическим процессом большой сальник;
4 ст. – злокачественные очаги обнаруживается в соседних органах, отдаленно во всем организме.
Наиболее часто встречающаяся стадия – 4. Отдаленные очаги метастазирования (вне полости живота), перитонит или плеврит при онкологическом повреждении железы свидетельствуют о 4 стадии развития патологии.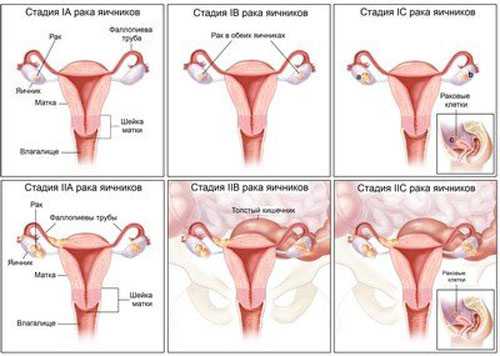
Встречаются случаи повторного развития онкологии женских гонад (рецидив), что свидетельствует о неуспешном лечении предшествующего обострения и необходимости повторного курса терапии.
к содержанию ↑Классификация по системе TNM
Согласно международной классификации, рак яичников (код по МКБ С56) характеризуют по следующим признакам: Т (особенности распространения первичной опухоли в органе), N (вовлечение близлежащих лимфатических узлов), М (отдаленные очаги метастазирования).
к содержанию ↑Категория Т
Основные отличия наблюдаются в категории Т, которая подразделяется на стадии:
Т0 – обозначает отсутствие первичного онкологического повреждения железы у женщины.
ТХ – означает неясные ситуации, когда какое-то новообразование обнаружили, но нет достоверных данных, что это опухоль.
Т1 – поражение, ограниченное овариальной тканью, без метастазов:
1a – подразумевает повреждение одного яичника, которое не выходит за пределы органа, в других органах патологические клетки не выявляются;
1b – поражение яичников носит двухсторонний характер, метастазов нет;
1c – злокачественное повреждение прорастает в овариальную железу, капсулу.
Также могут определяться такие признаки, как:
Киста – образование округлой формы с жидкостью внутри, наблюдается разрыв капсульной оболочки опухоли.
Анализы на атипичные (раковые) клетки положительны в смывах, жидкости из полости живота.
Т2 – переход патологического процесса на соседние органы. Данная стадия также имеет несколько подгрупп:
2a – опухолевое образование прорастает в маточные трубы, матку (соседние половым железам органы), однако жидкости из брюшной полости патологических клеток нет;
2b – новообразование повреждает любые органы малого таза, метастазов нет;
2c – те же признаки повреждения других органов малого таза, в жидкости из полости живота определяются атипичные клетки.
Т3 – считается наиболее неблагоприятной и запущенной формой. Отличаются наличием отдаленных метастатических очагов:
3a – очаги метастазирования минимальные (микроскопические);
3b – метастатические образования достигают размеров до 2 см диаметром;
3c – метастазы могут достигать размеров свыше 2 см диаметром.
к содержанию ↑Категория N
Категория N оценивает распространенность опухолевого процесса на близлежащие (регионарные) лимфатические узлы.
NХ – свидетельствует о невозможности указания достоверной информации о поражении лимфатических узлов опухолью.
N0 – говорит об отсутствии заражения регионарных лимфатических узлов;
N1 – свидетельствует о выявлении патологического процесса в близлежащих лимфатических узлах.
к содержанию ↑Категория М
Категория М характеризует распространенность метастатического поражения по всему организму. Наиболее часто встречаются метастазы в легкие, печень, отдаленных лимфатических узлов.
М0 – обозначает отсутствие отдаленных метастатических поражений;
М1 – указывает на метастаз ракового образования других структур.
Степени злокачественного поражения гонад
Вероятность метастазирования прямо пропорционально зависит от степени опухолевого поражения:
1 – высокодифференцированная – структура новообразования схожа со здоровой овариальной структурой;
2 – умеренно дифференцированная – менее сходна со здоровой овариальной структурой, однако схожесть все же определяется;
3 – низкодифференцированная – абсолютно не сходна со структурой здоровой женской гонады.
О том, как быстро развивается заболевание, судят по степени дифференцирования злокачественного новообразования половых желез. 1 степень отличается наиболее медленным ростом патологической ткани, 3-я характеризуется быстрым ростом, высокой скоростью распространения.
к содержанию ↑Прогностические данные
Выживаемость при раке данной локализации на протяжении пяти лет значительно выше, чем при других онкологических патологиях.
Многие пациентки с овариальной формой повреждения излечиваются, другие доживают последние годы из-за иных заболеваний.
Средние данные по выживаемости при овариальной онкопатологии такие:
1 стадия – выживаемость 70-95%;
2 – 50-70%;
3 – до 35%;
4 – до 20%.
Однако пациентки более молодого возраста обладают большей устойчивостью организма против болезни, нежели женщины старшего возраста.
Для раннего выявления заболевания гонад у женщин важнейшее значение имеют онкомаркеры крови СА-125. Чем ранее выявлен рак, тем лучше прогноз для жизни, здоровья пациентки.
(1 votes, average: 5,00 out of 5) Загрузка...voprekiraku.ru
Рак яичников - это... Что такое Рак яичников?
Рак яичников — это злокачественное новообразование в яичниках.
Эпидемиология рака яичников
Рак яичников — пятая по частоте причина смерти от рака у женщин, ведущая причина смерти от гинекологических злокачественных опухолей, и вторая по частоте диагностирования опухоль в гинекологии. [1].
Причины
Для многих раковых опухолей причины возникновения малоизучены, данное заболевание не исключение. Однако, есть утверждения, что рак яичников больше распространен среди нерожавших женщин. Также существует мнение, что профилактикой рака яичников является использование оральных контрацептивов[2].
Безусловно, как и для других раковых заболеваний, ощутимое значение имеет наследственность, иначе говоря, повышенная вероятность заболеть раком яичников может передаваться от матери к дочери. Кроме того, у больных раком молочной железы риск заболевания раком яичников повышен в два раза[2].
Также бытует мнение, что распространение заболевания связано увеличением количества употребляемых при приеме пищи животных жиров[2].
Стадии заболевания
Международная федерация акушеров-гинекологов (FIGO) классифицирует стадии заболевания следующим образом[3]:
- I — поражены только яичники;
- IA — поражен один яичник, асцита нет;
- IB — поражены оба яичника, асцита нет;
- IC — появление опухоли на поверхности яичника(-ов), асцит;
- II — заболевание распространяется по малому тазу;
- IIA — поражение матки или маточных труб;
- IIB — поражение других тканей малого таза;
- IIC — опухоль на поверхности яичника(-ов), асцит.
- III — распространяется на брюшину, появляются метастазы в печень и другие органы в пределах брюшной полости, поражение паховых лимфоузлов.
- IIIA — распространение в пределах малого таза, с обсеменением брюшины.
- IIIB — метастазы диаметром до 2 см.
- IIIC — метастазы диаметром более 2 см с вовлечением ретроперитонеальных и паховых узлов.
- IV — отдаленные метастазы.
Симптомы
В основном на ранних стадиях рак яичников протекает без каких-либо симптомов. Кроме того, первые симптомы (увеличенный живот) довольно частно воспринимаются женщиной как проявление аднексита (воспаление яичников). Опухоль постепенно распространяется по брюшной полости, поражая сальник и вызывая накопление жидкости (асцит)[2].
Также одними из первых симптомов могут быть боли в нижнем отделе живота с тянущим характером, и обычно трудноотличимы от тех болей, которые бывают при воспалении яичников[2].
Диагностика
Заподозрить рак яичников можно при осмотре живота больной и гинекологическом осмотре. При подозрении на рак производится пункция для получения жидкости из брюшной полости и выявления в ней опухолевых клеток[2].
Пунктация (биопсия) при раке яичников в развитых европейских странах не рекомендуется, так как это может привести к рассеву опухоли. Поэтому окончательный диагноз может быть поставлен только во время операции при оперативном анализе взятых проб и послеоперационной патологии вырезанных тканей.[4]
Для диагностики рака и оценки распространённости метастатического поражения применяются ультразвуковое исследование брюшной полости и малого таза, компьютерная томография (КТ) органов грудной клетки, а также КТ или МРТ органов брюшной полости[2].
Наиболее информативным методом диагностики является гистологическое исследование биоптата яичника[3]. Это исследование позволяет определить характер и структуру опухоли. На основе полученных данных онколог составляет тактику лечения и делает прогноз.
Лечение
Основные методы лечения онкологии являются — операция и химиотерапия. При операции на ранней стадии заболевания могут удалить только пораженный яичник, в более сложных случаях, в зависимости от поражения, могут удалить матку и сальник[2].
Химиотерапия обычно основана на комбинирвоании несколькими препаратами, например, Цисплатин (или Карбоплатин), Циклофосфан, Таксол и др.
Последствия
На самых первых стадиях заболевания вероятность вылечиться в течение 5 лет достигает 80 %, при этом при поражении всего одного яичника и отсутствии распространения на соседние органы эта вероятность может достигать 95 %[2].
При более поздних стадиях прогноз неутешителен, так как шансы составляют около 25-30 %[2]. При сравнении с другими онкологическими заболеваниями эта цифра достаточно высока.
Причиной смерти обычно становится развитие асцита, метастазы в кости, лёгкие, печень и головной мозг, а также нарушение кишечной проходимости или истощение[2].
Примечания
- Мари Э. Вуд, Пол А. Банн. «Секреты гематологии и онкологии». Москва, Бином, 1997 г.
- Злокачественные новообразования в России в 1997 году (заболеваемость и смертность). Под редакцией академика РАМН В. И. Чиссова, проф. В. В. Старинского, канд. мед. наук Л. В. Ременника. Москва, 1999 год.
dic.academic.ru
Рак яичника - это... Что такое Рак яичника?
Рак яичника — это злокачественное новообразование из эпителия яичника.
Эпидемиология рака яичников
Рак яичников — пятая по частоте причина смерти от рака у женщин, ведущая причина смерти от гинекологических злокачественных опухолей, и вторая по частоте диагностирования опухоль в гинекологии[1].
Причины
Для многих раковых опухолей причины возникновения малоизучены, данное заболевание не исключение. Однако, есть утверждения, что рак яичников больше распространен среди нерожавших женщин. Также существует мнение, что профилактикой рака яичников является использование оральных контрацептивов[2].
Безусловно, как и для других раковых заболеваний, ощутимое значение имеет наследственность, иначе говоря, повышенная вероятность заболеть раком яичников может передаваться от любого из родителей,отца или матери,к дочери [3]. Кроме того, у больных раком молочной железы риск заболевания раком яичников повышен в два раза[2].
Также бытует мнение, что распространение заболевания связано с увеличением количества употребляемых при приеме пищи животных жиров[2].
К факторам риска развития рака яичников относят хроническую гонадотропную гиперстимуляцию, миому матки, хронические осумкованные воспалительные процессы, раннюю и позднюю менопаузу, маточные кровотечения в постменопаузе[4].
Стадии заболевания
Международная федерация акушеров-гинекологов (FIGO) классифицирует стадии заболевания следующим образом[5]:
- I — поражены только яичники;
- IA — поражен один яичник, асцита нет;
- IB — поражены оба яичника, асцита нет;
- IC — появление опухоли на поверхности яичника(-ов), асцит;
- II — заболевание распространяется по малому тазу;
- IIA — поражение матки или маточных труб;
- IIB — поражение других тканей малого таза;
- IIC — опухоль на поверхности яичника(-ов), асцит.
- III — распространяется на брюшину, появляются метастазы в печень и другие органы в пределах брюшной полости, поражение паховых лимфоузлов.
- IIIA — распространение в пределах малого таза, с обсеменением брюшины.
- IIIB — метастазы диаметром до 2 см.
- IIIC — метастазы диаметром более 2 см с вовлечением ретроперитонеальных и паховых узлов.
- IV — отдаленные метастазы.
Симптомы
В основном на ранних стадиях рак яичников протекает без каких-либо симптомов. Кроме того, первые симптомы (увеличенный живот) довольно частно воспринимаются женщиной как проявление аднексита (воспаление яичников). Опухоль постепенно распространяется по брюшной полости, поражая сальник и вызывая накопление жидкости (асцит)[2].
Также одними из первых симптомов могут быть боли в нижнем отделе живота с тянущим характером, и обычно трудноотличимы от тех болей, которые бывают при воспалении яичников[2].
Диагностика
Заподозрить рак яичников можно при осмотре живота больной и гинекологическом осмотре. При подозрении на рак производится пункция для получения жидкости из брюшной полости и выявления в ней опухолевых клеток[2].
Пунктация (биопсия) при раке яичников в развитых европейских странах не рекомендуется, так как это может привести к рассеву опухоли. Поэтому окончательный диагноз может быть поставлен только во время операции при оперативном анализе взятых проб и послеоперационной патологии вырезанных тканей.[6]
Для диагностики рака и оценки распространённости метастатического поражения применяются ультразвуковое исследование брюшной полости и малого таза, компьютерная томография (КТ) органов грудной клетки, а также КТ или МРТ органов брюшной полости[2].
Наиболее информативным методом диагностики является гистологическое исследование биоптата яичника[5]. Это исследование позволяет определить характер и структуру опухоли. На основе полученных данных онколог составляет тактику лечения и делает прогноз.
Лечение
Основные методы лечения онкологии являются — операция и химиотерапия. При операции на ранней стадии заболевания могут удалить только пораженный яичник, в более сложных случаях, в зависимости от поражения, могут удалить матку и сальник[2].
Химиотерапия обычно основана на комбинирвоании несколькими препаратами, например, Цисплатин (или Карбоплатин), Циклофосфан, Таксол и др.
Последствия
На самых первых стадиях заболевания вероятность вылечиться в течение 5 лет достигает 80 %, при этом при поражении всего одного яичника и отсутствии распространения на соседние органы эта вероятность может достигать 95 %[2].
При более поздних стадиях прогноз неутешителен, так как шансы составляют около 25-30 %[2]. При сравнении с другими онкологическими заболеваниями эта цифра достаточно высока.
Причиной смерти обычно становится развитие асцита, метастазы в кости, лёгкие, печень и головной мозг, а также нарушение кишечной проходимости или истощение[2].
Примечания
- Мари Э. Вуд, Пол А. Банн. «Секреты гематологии и онкологии». Москва, Бином, 1997 г.
- Злокачественные новообразования в России в 1997 году (заболеваемость и смертность). Под редакцией академика РАМН В. И. Чиссова, проф. В. В. Старинского, канд. мед. наук Л. В. Ременника. Москва, 1999 год.
dic.academic.ru
Рак или карцинома яичника
Злокачественное заболевание женских придатков называют карциномой или рак яичников. Такой вид онкологии у женщин, занимает далеко не последнее место. Возникает рак яичников самостоятельно или в последствии метастазирования первичной опухоли, которая развивается в организме. В яичники метастазы могут направляться из злокачественного процесса в желудке, молочной железе, матке, шейке и кишечнике. Чаще всего, рак яичников проявляется при опухоли в молочной железе. Первичное новообразование (рак яичников), встречается чаще, чем другие опухоли придатков, и к сожалению, в поздней стадии развития.
Международная классификация болезней 10 пересмотра (мкб -10), представлена определенными кодами заболеваний, в том числе, и патологий онкологической диагностики. Код злокачественной опухоли устанавливается, согласно мкб — О (онкология), третьего пересмотра или мкб – 10, класс второй, новообразования. Рак яичников относится к коду: С 56 мкб – 10, рак молочной железы: С 50 мкб -10, рак шейки и матки: С 53 – С 55 мкб -10.
- 1 Факторы риска опухоли придатков
- 2 Клиника
- 3 Диагностика и лечение
Факторы риска опухоли придатков
Как ранее говорилось, причины рака яичников и факторы риска предполагают первичный и вторичный путь возникновения опухоли.
Нередко, при диагностике заболевания, берут во внимание наследственный фактор, то есть генетическую предрасположенность женщины к развитию раковых процессов в организме.
Иногда, к факторам риска возникновения рака, относят питание, нагрузки и вредные привычки. Нарушение питания, может выражаться в соблюдении диет, голодании, переедании, частом употреблении ненатуральных продуктов (гемомодифицированных), синтетических и порошковых напитков. Так как животные жиры перевариваются в организме сложно, то питание такими продуктами может нарушать метаболизм веществ в организме и являться предпосылкой к мутации клеток.
Половая функциональность женщин также может иметь отношение к появлению злокачественного образования. Это выражено ранним половым созреванием девочки и началом менструации с 9-10 лет или наоборот, поздним или инфантильным развитием женского организма, после 16 лет.
Значительно отличающийся от нормы, период климакса (сверхвременная менопауза с 35 лет или поздняя с 65 лет), предрасполагает женщину к развитию рака яичников, матки и молочной железы.
Присутствие в анамнезе женщины большого количества искусственного прерывания беременности, а также родов, с разрывами детородных органов, операций в малом тазу, травматизма половой системы, может спровоцировать инфильтрацию атипичных клеток в рак яичников и матки.
Некоторые женщины нерегулярно живут половой жизнью, или вообще остаются девственницами до зрелых лет, что в последствии, может привести к онкологии молочных желез и внутренних половых органов.
Рак яичников и молочных желез может поразить женщин, если они не кормили ребенка грудью, а также страдающих бесплодием.
Большинство женщин живут в зоне повышенной радиоактивности или трудятся на вредном производстве, а это, также может быть причиной появления карциномы молочной железы и яичников.
К развитию онкологии в придатках половой системы и в молочных железах женщины, имеют отношение проблемы с щитовидной железой, надпочечниками и гипофизом.
Особенно важную роль в возникновении злокачественного образования играют предраковые состояния молочных органов, матки, шейки и яичников. К ним относятся:
- Мастопатия и фиброаденома (предраковые патологии молочных желез);
- Хронический аднексит;
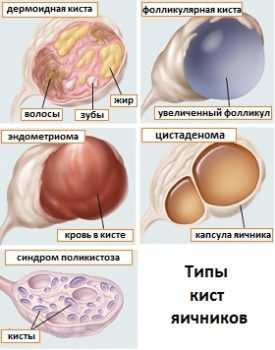
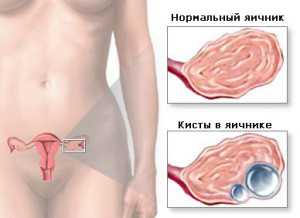
- Киста или кистома яичника;
- Поликистоз яичника;
- Апоплексия.
Клиника
Рак яичников проявляется не сразу, первичный процесс может иметь длительную стадию развития, поэтому диагностировать его несколько затруднительно. Симптомы онкологии яичников могут появиться после значительного роста опухоли, которая сдавливает близлежащие ткани и органы. При этом, женщина может ощущать боли внизу живота, с иррадиацией в спину, крестец, промежность и ноги. Практически всегда, при поражении яичника опухолью, возникают нарушения менструального цикла, которые выражены отсутствием месячных, их скудного течения или, наоборот обильность выделений, а также сбоем длительности и периодичности критических дней. Некоторые женщины в возрасте 45-50 лет, могут отнести такую клинику к предменопаузе, даже не подозревая, что у них разрастаются атипичные клетки в матке или яичниках. Со стороны питания, характерно затруднение принятия пищи, быстрая насыщаемость и отсутствие аппетита. Мочевыделение при карциноме яичников может учащаться вследствие сдавливания опухолью стенок мочевого пузыря. Онкология придатков нередко сопровождается запором или другими расстройствами желудочно – кишечного тракта.
При росте опухоли увеличивается область брюшины. Такой процесс вызван не сколько приподнятым из — за опухоли, положением органов малого таза, сколько наличием жидкости в брюшине. Это состояние называется асцит. Асцит при раке яичников возникает вследствие проницаемости сосудов лимфатической и кровеносной системы. Появление жидкости в брюшине, отмечается после поражения опухолью большой части малого таза. Таким осложнением является канцероматоз брюшины.
Канцероматоз брюшины – это злокачественный процесс, при котором поражаются серозные оболочки полости раковыми клетками путем метастазирования опухоли через лимфатическое и кровеносное русло. Канцероматоз бывает двух видов:
- Канцероматоз брюшины;
- Канцероматоз плевральной полости.
Множественные метастазы при канцероматозе брюшины поражают серозную полость, образуя при этом, маленькие единичные очаги рака и после сливания между собой, большие опухолевые образования. При полостной операции, канцероматоз брюшины, напоминает злаковые зернышки проса во множественном количестве. Канцероматоз брюшины чаще развивается при карциноме яичников, а также после пролиферации раковых клеток опухоли в желудке, кишечнике и матке. Аналогично картине в брюшине, канцероматоз может поражать и легочную область плевры. Этот процесс является последствием онкологической патологии в молочных железах и других органах, метастазы которых, направляются в легочную систему. Пациенты с обширным канцероматозом не отличаются жизненным долголетием, так как прогноз такой патологии, как правило, неблагоприятный.
Диагностика и лечение
Диагностика раннего онкологического поражения яичников является затруднительной процедурой. Для выявления злокачественного процесса существует несколько методов:
- Сбор анамнеза;
- Осмотр женщины гинекологом и маммологом (пальпаторный и инструментальный);
- Ультразвуковое исследование (узи). Такой метод обследования часто используется в гинекологии, так как он дает высокую информативность состояния половых органов женщины в малом тазу. С помощью Узи, можно определить анатомическое строение матки, придатков и околоматочного пространства. Осложнения при менструальном цикле, после родовой деятельности, при воспалительном процессе, при наличии опухолевых образований в малом тазу, определяется узи исследованием. Различают три вида узи:
- Трансабдоминальное узи;
- Трансвагинальное узи;
- Трансректальное узи.
- Для диагностики рака яичников проводят узи через влагалище и переднюю стенку живота женщины;
- Компьютерная томография (КТ), диагностический прием, при котором можно послойно исследовать внутренний орган с помощью получения конечного среза изображения из большого количества снимков;
- Позитронно – эмиссионная томография (ПЭТ). Универсальный метод исследования с помощью позитрон –излучающих изотопов (углерода -11 с 20 минутным периодом распада, кислорода -15 с 2,0 минутным периодом распада, а также азот -9.96 мин и фтор- 109. 8 мин), которыми помечают глюкозу и вводят ее внутривенной инъекцией в организм пациента. Такой радиофармпрепарат распределяется в организме в течении 20-60 минут и по месту его накопления определяется необходимый процесс диагностики. Именно, для выявления раннего рака, метод ПЭТ, считается самым информативным;
- Онкомаркер. Современный способ диагностирования онкологического процесса в организме. Рак яичников определяет СА -125 онкомаркер. В эпителиальной ткани яичников содержится гликопротеин (220 kD). Повышение его уровня при применении онкомаркера, свидетельствует о наличии воспаления яичников или опухоли доброкачественного и злокачественного характера. Онкомаркер, не всегда определяет раннюю стадию карциномы яичников. Согласно отзывам гинекологов, онкомаркер является эффективным методом контроля при лечении эндометриоза, а также диагностики карциномы поджелудочной железы. По типу скринингового теста, онкомаркер, помогает определить предрасположенность женщин к онкологии яичников на генетическом уровне. Онкомаркер проводится натощак, через 10 часов после последнего питания, с помощью утреннего внутривенного забора крови и ее биохимического исследования на получения показателей. Показателями онкомаркера представлены: коэффициент перерасчета, тест система с анализатором и референтные значения. Незначительное повышение онкомаркера С- 125 допустимо в первые три месяца беременности, а также при аутоиммунных патологиях и плеврите. На сегодня, практически все онкологические онкоцентры используют тестирование онкомаркером.
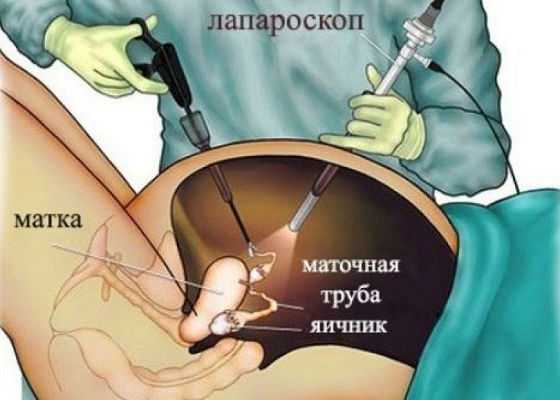
Лечение карциномы яичников, как правило, заканчивается удалением органа. Так как, опухоль отличается быстрым метастазированием, то удалению подлежат и метастазы. Злокачественные образования в тяжелых и последних стадиях не показаны к удалению и пациенты, при таких состояниях, получают только поддерживающую терапию. Часто, при операбельности рака яичников, применяют радикальную операцию, которая заключается в полном удалении внутренних женских гениталий (матки с придатками и части большого сальника). Полную кастрацию проводят в любом возрасте и даже при четвертой стадии рака. После такой операции, 20 женщин из 40, на протяжении трех лет отмечают посткастрационный синдром. Долголетие пациенток при карциноме яичников обеспечивается только при комплексной терапии, а именно: химиотерапии, гормональной и гормонотерапией.
Химиотерапия при раке яичников используется в трех состояниях:
- Перед удалением пораженных органов (неадъювантная терапия химиопрепаратами);
- После удаления онкологического процесса (адъювантная терапия химиопрепаратами);
- Асцит при раке яичников.
Если радикальное лечение при ранней стадии развития карциномы яичников завершилось с положительным результатом, то такие большая половина пациентов живут более пяти лет, но с контролем каждые шесть месяцев.
rak03.ru