Папиллярная цистаденома яичника
Папиллярная цистаденома яичника: виды, симптомы, последствия
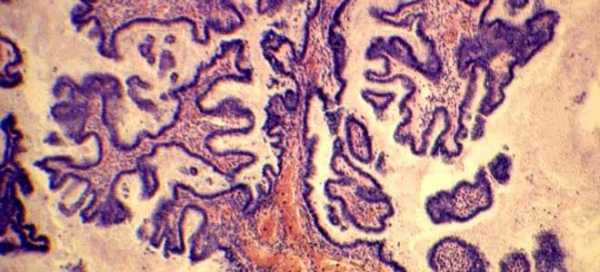
Папиллярная киста яичника – это вид серозной цистаденомы, относящейся к истинным доброкачественным опухолям – кистомам – полостным образованиям с внутренним экссудатом.
В отличие от простой гладкостенной серозной кистомы на оболочке капсулы папиллярной цистаденомы формируются неравномерно располагающиеся выросты в форме сосочков, поэтому специалисты часто называют ее сосочковой или грубососочковой кистомой.
Сосочковую кистому рассматривают как следующую стадию гладкой серозной кисты, поскольку разрастания эпителия в виде сосочков появляются через несколько лет после возникновения простой серозной опухоли.
Особенности:

- Встречается у 7 из 100 пациенток с опухолями разного типа.
- Никогда не рассасывается с помощью медикаментов.
- У 50 пациенток из 100 папиллярная цистаденома злокачественно перерождается.
- У 40 женщин из ста опухоль этого типа сочетается с другими кистами и опухолями, включая миому, а также с эндометриозом.
- В большинстве случаев сосочковая цистаденома диагностируется с двух сторон.
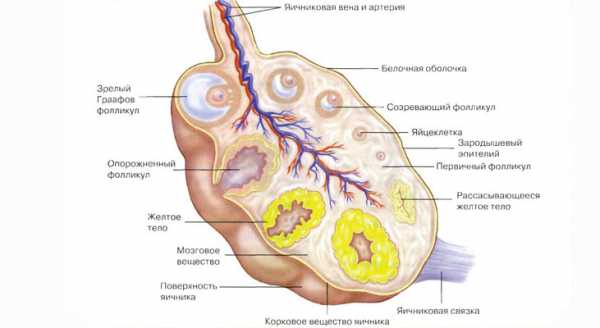
- Для ее строения характерна многокамерность, неправильная округлая форма, короткая ножка, сформированная из тканей связок, артерии, нервных волокон, лимфососудов.
- Полость кистомы заполнена экссудатом коричневато-желтого цвета.
- Сосочковые разрастания по форме напоминают поверхность цветной капусты.
- Этот вид кистомы редко достигает большого размера.
- Появляется у женщин старше 30 лет.
Классификация
По месту разрастания сосочков папиллярная киста яичника классифицируется как:
- инвертирующая, с характерным поражением внутренней стенки (30%);
- эвертирующая, у которой сосочки формируются снаружи (10%);
- смешанная, когда разрастания выявляют на обеих сторонах кистовидной капсулы (60%).
Вероятность онкологии определяется выделением трех степеней развития цистаденомы:
- доброкачественное образование;
- пролиферирующая (разрастающаяся) папиллярная цистаденома, которая рассматривается как предраковое (пограничное) состояние;
- малигнизация цистаденомы (переход процесса в злокачественный).
Цистаденомы эвертирующей и смешанной формы наиболее склонны к перерождению в раковую опухоль при прорастании сосочков и их распространении на брюшную стенку, вторую половую железу, диафрагму и смежные органы.
Для кистомы такого типа характерна двусторонняя локализация. Поэтому, когда диагностируется киста правого яичника, выявляют образование и на левом, но в большинстве случаев папиллярная киста левого яичника появляется немного позднее и растет медленнее. Это объясняют тем, что правая половая железа в силу анатомических особенностей (крупная питающая артерия) интенсивнее снабжается кровью, поэтому и киста правого яичника формируется быстрее.

Симптомы папиллярной цистаденомы
На начальном этапе развития папиллярной кисты симптомы слабые или отсутствуют. Как только образование достигает определенного размера, возникают следующие проявления:
- Тяжесть, распирание и боли внизу живота с отдачей в пах, ногу, крестец и поясницу. Нередко болезненность нарастает при движениях, подъеме тяжестей, активных половых контактах.
- Развитие дизурии – нарушения мочевыделения с частыми позывами к мочеиспусканию. При разрастании кистомы сдавливание мочеточников может привести к задержке мочеиспускания.
- Выраженная слабость, учащение пульса.
- Запоры, возникающие из-за сдавливания прямой кишки.
- Отеки ног вследствие пережатия крупных вен и лимфатических сосудов.
- Скопление жидкости в полости брюшины и развитие асцита. В связи с этим — увеличение объема и асимметрия живота.
- Развитие спаечного процесса между связками, фаллопиевыми трубами, половыми железами.
В начале болезни месячный цикл остается нормальным, далее — начинаются менструальные расстройства в виде отсутствия месячных (аменорея) или аномально длительных кровотечений (меноррагия).
Последствия
Каковы последствия роста папиллярной кистомы, если ее не удалять? Данное заболевание может привести к следующим осложнениям:
- переход патологии в раковую опухоль;
- асцит, при котором наличие крови в серозной жидкости в брюшной полости характерно для злокачественного процесса;
- развитие спаек;
- нарушение функционирования половых желез, маточных придатков, кишечника, мочевого пузыря;
- бесплодие.
Папиллярная кистома может вызвать жизнеугрожающие состояния, к которым относят:
- Перекручивание ножки, которое прерывает снабжение кровью тканей опухоли, вызывая ее омертвение (некроз).
- Разрыв стенок кистомы с развитием кровоизлияния в брюшину и ее острым воспалением (перитонитом).
- Нагноение опухоли с распространением гноеродных бактерий на соседние органы и ткани.
При перекруте ножки и перфорации кистозной оболочки симптоматика становится резко выраженной и проявляется:
- острой, часто непереносимой болью в животе с защитной напряженностью мышц живота;
- резким подъемом температуры и падением давления;
- тошнотой, учащением пульса и дыхания;
- испариной, чувством паники;
- возбудимостью, сменяющейся заторможенностью и потерей сознания.
При проявлении подобных симптомов только немедленная операция может предотвратить летальный исход.
Причины
Существует несколько гипотез о причинах, провоцирующих развитие кистомы папиллярного типа.
Среди них выделяют:
- чрезмерная активность функции гипоталамуса и гипофиза, приводящее к избыточной продукции эстрогенов;
- нарушение функционирования яичников на фоне сбоя гормонального статуса;
- состояния, связанные с ранним приходом месячных (менархе) у подрастающих девочек (10 – 11 лет), поздней менопаузой или ранним климаксом, отсутствие беременностей, отказ от грудного вскармливания;
- генетическая предрасположенность и наличие у родственников женского пола кистом, кистозных структур, опухолей и фиброаденоматоза грудных желез;
- половые инфекции, вирус папилломы и герпеса;
- хронически текущие воспалительные процессы в репродуктивных органах (аднекситы, эндометрит, оофорит), развитие маточного и внематочного эндометриоза;
- множественные прерывания беременности, выкидыши, осложненные роды;
- нарушение кровоснабжения и движения лимфатической жидкости в области малого таза.
Диагностика
 Папиллярная кистома яичника диагностируется путем проведения нескольких обследований, включая гинекологический осмотр, УЗИ, лапароскопию, исследование крови на онкомаркеры, гистологический анализ и томографию.
Папиллярная кистома яичника диагностируется путем проведения нескольких обследований, включая гинекологический осмотр, УЗИ, лапароскопию, исследование крови на онкомаркеры, гистологический анализ и томографию.
Во время врачебного осмотра определяется округлое, с ограниченной подвижностью, мелкобугристое, реже – гладкое (в случае инвертирующей формы), образование на одной или двух половых железах. При пальпации брюшины выявляется развитие асцита.
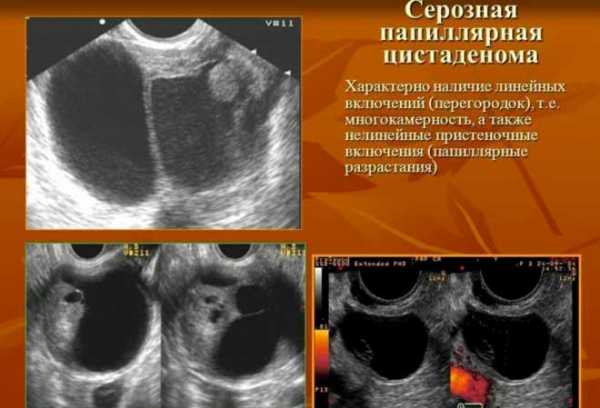
На УЗИ врач точно устанавливает тип, размер цистаденомы, толщину стенки, количество камер, длину ножки, распространенность сосочковых разрастаний, накопление жидкости в полости брюшины.
Проведение компьютерной и магнитно-резонансной томографии требуется для более углубленного обследования и выявления связи кистомы с другими органами.
Чтобы исключить развитие рака половых желез, проводят:
- забор крови на определение концентрации белка СА-125, повышение которой вместе с другими признаками может указывать на онкологию;
- диагностическую лапароскопию (через малые разрезы на стенке живота с помощью микроинструментов).
Окончательное подтверждение вероятного ракового процесса в яичниках производится только после забора ткани на биопсию в ходе операции и исследования биоптата.
Лечение
В случае выявления папиллярной цистаденомы выбирается только хирургическая тактика, поскольку использование лекарств и физиопроцедур при развитии такой кистовидной опухоли бесполезно.
Объем удаляемых тканей и вид операции связан:
- с возрастом больной;
- состоянием яичников;
- размером и локализацией цистаденомы;
- наличием или отсутствием признаков онкологии;
- вероятными сопутствующими заболеваниями.
Предполагаемый объем хирургического вмешательства предусматривает:
- Иссечение цистаденомы без затрагивания или с частичным затрагиванием овариальной ткани. Выполняется в случае доброкачественного образования у женщин, желающих иметь детей.
- Удаление кистомы вместе с резекцией пораженной половой железы (оофорэктомия). При этом способность к зачатию сохраняется.
- Вырезание обоих яичников, если папиллярная цистаденома яичника локализуется с двух сторон, и возникает подозрение на раковый процесс. Проводится в любом возрасте.
- Удаление половых желез вместе с ампутацией матки (пангистерэктомия). Рекомендуется пациенткам в период близкий к климаксу и во время менопаузы, а также в любом возрасте при пограничной и раковой цистаденоме.
При выявлении грубососочковой кистомы у беременных, операцию откладывают до наступления родов. В случае быстрого роста образования или подозрения на рак хирургическое вмешательство планируют после 16 недели или немедленно, что зависит от степени тяжести процесса. При разрыве кистомы, перекруте ножки опухоль удаляют немедленно для спасения жизни пациентки.
Прогноз
Своевременно поставленный диагноз и удаление папиллярной цистаденомы почти исключает вероятность развития рака. У молодых женщин раннее проведение операции позволяет сохранить яичники с возможностью дальнейшего зачатия.
После удаления папиллярной кистомы очаги сосочковых разрастаний на других органах также регрессируют, а признаки асцита не проявляются.
ikista.ru
Причины и симптомы папиллярной цистаденомы
Одним из распространенных заболеваний, которое выявляется в детородном возрасте женщины, является опухоль на яичнике, так называемая цистаденома. Это образование представляет собой полость, окруженную плотными оболочками и заполненную жидкостью.

Своевременное диагностирование и удаление образования на яичнике позволяет предотвратить рецидив.
Цистаденома чаще имеет круглую форму с четкими краями и, как характерно для такого образования, она развивается в каком-то одном яичнике. В медицине имеется также классическое выражение – киста яичника. И, в зависимости от состояния стенки, она подразделяется на простую серозную цистаденому (имеет гладкие и прямые поверхности) и папиллярную (еще называется сосочковая из-за наличия маленьких плотных отростков, похожих на бородавки).
Причины и симптомы появления кист яичника
Этиология новообразований появляющихся в яичниках еще не слишком хорошо изучена, но главной причиной их возникновения выступают гормональные нарушения.
К основным причинам относят:
- гормональные сбои в организме;
- стресс, глубокие и сильные переживания;
- психоэмоциональные и физические нагрузки;
- редкие половые акты или длительное воздержание;
- имеющийся в организме вирус генитального герпеса или вирус папилломы человека;
- заболевания половой сферы хронической этиологии;
- перенесенные венерические заболевания, а также стадия их обострения;
- внематочная беременность, аборты;
- операции на яичниках, сделанные в прошлом;
- наследственная предрасположенность.
Обычно наличие кисты никак не ощущается и явные симптомы не прослеживаются. Ее диагностируют чаще всего при плановом осмотре на УЗИ. Основным поводом для беспокойства могут стать нерегулярные месячные или слабые боли внизу живота, справа или слева, то есть с той стороны, где расположена киста.

Поводом для беспокойства определенно должны стать нерегулярные месячные или слабые боли внизу живота.
Явные симптомы, при наличии кисты больших размеров:
- тянущие боли в животе;
- периодические обострения болевых ощущений в середине цикла, которые сопровождаются кровянистыми выделениями;
- нарушенный менструальный цикл;
- боли при физической активности и в момент полового акта;
- периодически возникающая тошнота и рвота;
- частые позывы в туалет, боли во время мочеиспускания или при опорожнении кишечника.
Разновидности цистаденом
Папиллярная цистаденома – категория серозной опухоли, проявляющаяся чувством тяжести и болевыми ощущениями, нарушениями менструального цикла, бесплодием. Некоторые типы таких опухолей могут перерождаться в аденокарциному. Диагностировать это заболевание можно при помощи инвагинального УЗИ, лапароскопии.
Диагностировать заболевание можно при помощи инвагинального УЗИ или лапароскопии.
Развитие папиллярной кисты очень часто наблюдается в двустороннем поражении яичников и особым размещением самой опухоли. В зависимости от расположения сосочков, отмечают следующие формы:
- инвертирующая – в середине кисты;
- эвертирующая – на внешней поверхности капсулы;
- смешанная – внутри и снаружи кисты.
Разрастание и увеличение сосочков часто распространяются по брюшине, но это не является показателем злокачественности опухоли.
В большинстве случае размеры папиллярных цистаденом не превышают 10 см в диаметре. Каждая вторая такая киста может перерождаться в раковое образование.
Заболевание на начальном этапе никак себя не проявляет. При некоторых формах формируется асцит серозного характера, который влечет за собой увеличение размеров живота и спаечные процессы, что впоследствии чревато бесплодием. В случае тяжелых, запущенных проявлений, при некрозе опухоли, разрыве кисты отмечается внутрибрюшное кровотечение, возникновение перитонита.
Папиллярная цистаденома может быть обнаружена после проведения диагностических исследований и гистологических анализов. В процессе проведения УЗИ определяются реальные размеры кисты, толщина капсулы, размер и наличие камер и сосочков. В отдельных случаях для более точного диагноза дополнительно проводится КТ или МРТ органов малого таза. Заключительный диагноз ставится после прохождения лапароскопии, биопсии и гистологии.
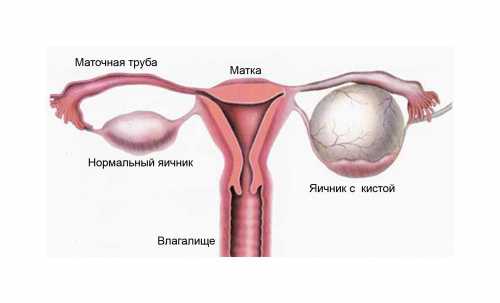
Развитие папиллярной кисты очень часто наблюдается в двустороннем поражении яичников и особым размещением самой опухоли.
Лечение, которое рекомендуется при папиллярной кисте яичника, предусматривает исключительно хирургическое вмешательство и удаление пораженного органа.
В ситуации двусторонней цистаденомы, независимо от возраста, выполняется удаление обоих яичников. В период менопаузы или при пограничных опухолях может быть произведена ампутация матки с придатками, после чего пораженная ткань передается на гистологическое исследование.
Своевременное диагностирование и удаление образования на яичнике позволяет предотвратить рецидив. Но чтобы исключить онкологические риски, необходимо постоянное наблюдение у гинеколога.
Серозная цистаденома
Наиболее распространенной опухолью является серозная киста. Она может развиваться до крупных размеров, что проявляется в виде болезненности в животе, тяжести и дискомфорта. Эта доброкачественная опухоль очень редко перерастает в рак яичника. Чаще всего серозная киста проявляется после 40 лет, однако отмечаются случаи образования данной проблемы в более раннем возрасте.
Серозная киста: основные симптомы
- Тупые боли в паховой, лобковой области, в поясничном отделе.
- Частые позывы к мочеиспусканию.
- Увеличивается размер живота.
- Постоянный дискомфорт, тяжесть, распирание в животе.
- Сложность дефекации.
- Сбои менструального цикла.
- Проблемы с зачатием, бесплодие.
Опухоль такого рода удачно диагностируется при УЗИ. Если отсутствуют показания срочного оперативного вмешательства, то за образованием ведется наблюдение, которое может занять несколько месяцев. Поскольку это функциональная киста, существует вероятность ее уменьшения или полного исчезновения. А для того чтобы повлиять на скорость ее рассасывания, может быть назначена гормональная или противовоспалительная терапия.
В большинстве случаев размеры папиллярных цистаденом не превышают 10 см в диаметре.
Лечение серозной цистаденомы несет хирургический характер. Объемы и способ операции зависят обычно от следующих факторов:
- возраст больной;
- состояние яичников;
- размер, вид, размещение опухоли;
- возможные параллельные патологии.
Предполагаемые объемы операции также могут быть различны. Они предусматривают полное или частичное удаление репродуктивных органов:
- вырезание опухоли с последующим восстановлением органа;
- удаление опухоли с пораженным яичником;
- вырезание одного или двух яичников;
- ампутация или экстирпация матки.
После проведения оперативного вмешательства киста подвергается гистологическим исследованиям. В случае доброкачественности опухоли удаляется только пораженный придаток. Если образование с двух сторон, требуется проведение резекции яичников, после чего сохраняется способность к последующему зачатию.
После проведения оперативного вмешательства цистаденому подвергают гистологическим исследованиям.
Полное удаление матки или яичника показано в том случае, когда существует злокачественный характер кисты и возможен риск метастазов. К тому же, если анализы гистологии и биопсии оказались неутешительными, после операции назначается химиотерапия.
Киста очень опасна, поскольку ее наличие может повлечь за собой рак яичников. Своевременная диагностика и удаление новообразований избавит от многих проблем в будущем.
Особенности пограничной папиллярной цистаденомы
В пограничной папиллярной опухоли имеются обильные и частые сосочковые образования с наличием полей обширной дислокации. Основным диагностическим показателем является отсутствие инвазий, но наряду с этим определяются инвагинаты без особых признаков атипизма.
При выявлении пограничной папиллярной кисты на яичнике у молодых женщин, которые заинтересованы в будущем иметь детей, применяется удаление придатков матки с пораженными участками, а также резекция второго яичника. Женщины предклимаксного возраста подвергаются экстирпации матки с яичниками и сальником.
vrachlady.ru
Папиллярная цистаденома яичника: что это, виды, лечение
Папиллярная цистаденома яичника – это доброкачественное новообразование, заполненное жидкостью, локализующееся на поверхности эпителия придатка, размеры которого составляют от нескольких мм до 30-35 см.
Папиллярная киста яичника – это разновидность новообразования. Если она имеет небольшие размеры, то клиническая картина отсутствует. По мере роста опухоли появляются боли внизу живота и другие симптомы. Диагностика патологии осуществляется путем проведения ультразвукового исследования и лапароскопии. Разрыв или отмирание кисты сопровождается развитием внутрибрюшного кровотечения и воспалительного процесса брюшины. Своевременное лечение патологии позволяет предотвратить возникновение осложнений, опасных для жизни, а также перерождение доброкачественного новообразования в злокачественную опухоль.
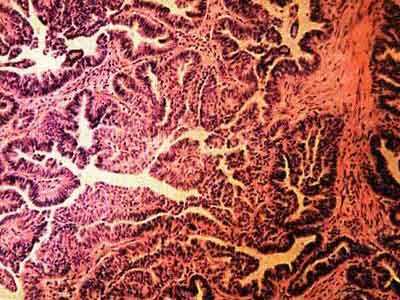
Место папиллярной цистаденомы среди серозных опухолей яичников
1. Гладкостеночная (простая) цистаденома, как правило, образуется на одном придатке и является однокамерной. В редких случаях встречаются многокамерные опухоли с водянистым экссудатом. Размеры новообразования составляют 4-15 см. Чаще всего выявляется у женщин старше 50 лет. Во время беременности гладкостеночная киста, размеры которой составляют не более 3 см, не влияет на вынашивание плода.
2. Папиллярная (сосочковая) цистаденома – следующий этап развития гладкостеночной опухоли, поскольку сосочки формируются только через несколько лет с момента появления простой кисты. Папиллярная цистаденома может локализоваться на обоих яичниках и подразделяется на несколько видов:
- эвертирующая, при которой наросты находятся на внешней стороне капсулы;
- инвертирующей, характеризующейся наличием сосочков в средней части опухоли;
- смешанной, когда наросты локализуются внутри и снаружи новообразования.

Сосочковые выросты, располагающиеся на цистаденоме, нередко увеличиваются и переходят на брюшину, однако это не указывает на развитие злокачественного процесса. У большинства пациенток размеры папиллярных новообразований в диаметре не превышают 10 см.
3. Серозная папиллярная цистаденома в 50% случаев перерождается в онкологическую опухоль. Серозные папиллярные кисты бывают одно- и многокамерными. Внутри них находится жидкость. Иногда новообразование разрастается, поражая соседние органы, что приводит к сбоям в работе кишечника и мочевыводящих путей.
Серозная цистаденокарцинома яичника – злокачественная опухоль, которая может возникать в нескольких камерах цистаденом. Она формируется за счет малигнизации эпителия кист яичника и обычно встречается у женщин в возрасте 40-60 лет. Следует помнить, что своевременное обращение к врачу является первостепенной профилактикой онкологических процессов.
Поверхностная серозная папиллома (папилломатоз яичников) представляет собой вид серозных новообразований с сосочковыми разрастаниями на внешней части придатка. Как правило, такая опухоль является двусторонней, развивается из покровного эпителия, не переходит за границы яичников и характеризуется истинными сосочковыми разрастаниями.
4. Муцидозная цистаденома по своему происхождению считается близкой к серозному новообразованию, но, в отличие от нее, наполнена слизистой жидкостью. Такая опухоль имеет камеры и перегородки, а выявляется во время ультразвукового исследования. Чаще всего поражает сразу оба яичника, имеет размеры до 30 см, что обуславливает необходимость ее хирургического иссечения.
Причины появления папиллярной опухоли
Факторы, способствующие формированию, изучены недостаточно, однако ведущая роль отводится гормональным нарушениям и наличию функциональных кист яичника, которые обычно самопроизвольно рассасываются в течение года с момента появления, но если этого не происходит, то преобразуются в цистаденомы.
Другими причинами, по которым появляется серозная папиллярная цистаденома, считаются:
- продолжительные и интенсивные стрессы;
- повышенные эмоциональные и физические нагрузки;
- длительное сексуальное воздержание;
- редкие половые контакты;
- активность вируса генитального герпеса или ВПЧ;
- хронические заболевания репродуктивной системы;
- перенесенные или обострившиеся половые инфекции;
- внематочная беременность;

- аборты;
- гинекологические хирургические вмешательства;
- генетическая склонность к появлению кистозных опухолей.
Признаки новообразования
Папиллярная цистаденома небольших размеров не дает о себе знать и чаще всего обнаруживается случайно (во время планового ультразвукового исследования). К врачу необходимо обратиться при сбоях менструального цикла и появлении любых по интенсивности болей внизу живота.
По мере прогрессирования новообразования отмечаются следующие симптомы:
- тянущие боли внизу живота и в области поясницы (со стороны локализации опухоли);
- кровянистые выделения из половых путей, необусловленные менструацией;
- сбои менструального цикла;
- боли при активных движениях и/или в момент полового сношения;
- тошнота и рвота, которые возникают периодически;
- болезненные ощущения при совершении акта дефекации или мочеиспускании;
- иногда – асцит.
Папиллярные цистаденомы больших размеров нередко сдавливают соседние органы, в результате чего у женщины появляются учащенные позывы к мочеиспусканию, неприятные ощущения в кишечнике, запоры, отеки ног, тошнота. Новообразование, которое имеет размеры 6-10 см и более может стать причиной увеличения живота в размерах и его асимметрии.
Серозные цистаденомы обычно не влияют на менструальный цикл. Крупные опухоли, давящие на яичник и/или детородный орган сказываются на характеристиках месячных, которые становятся обильными или, напротив, скудными, а также болезненными.
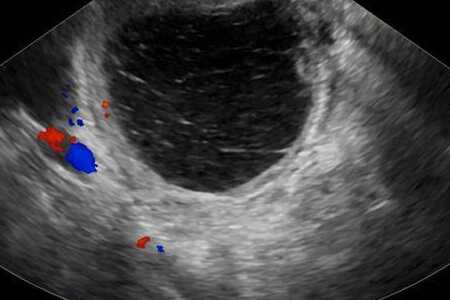
Диагностика папиллярной цистаденомы
С целью выявления новообразования используются следующие методы:
- осмотр на гинекологическом кресле (путем бимануальной пальпации придатков матки);
- ультразвуковое исследование органов малого таза;
- исследование крови на онкологические маркеры позволяет вовремя обнаружить злокачественное перерождение цистаденомы и обычно проводится перед хирургическим иссечением опухоли, что позволяет врачу определиться с тактикой проведения операции;
- МРТ или КТ целесообразно выполнять для уточнения места нахождения и типа новообразования;
- общий анализ крови дает возможность обнаружить воспалительный процесс;
- тест на беременность проводится с целью исключения внематочной беременности;
- цветовая допплерография, позволяющая отличить доброкачественное новообразование от онкологической опухоли.
Лечение патологии
Функциональная киста обычно рассасывается или уменьшается в размерах спустя 1-3 месяца после появления, поэтому за ней осуществляется наблюдение. Если у пациентки была выявлен иной тип новообразования, которое прогрессирует, то на усмотрение врача назначается хирургическое вмешательство. Простая серозная папиллярная цистаденома, размер которой не превышает 3 см, обычно иссекается путем проведения цистэктомии (вылущивания). Опухоль более крупных размеров нередко имеет плотную капсулу, сформированную из соседних сдавленных тканей. По этой причине целесообразно ее удаление вместе с пораженным придатком.
В плановом порядке операция проводится при наличии папиллярной цистаденомы размером более 6 см, которая существует в течение 4-6 месяцев. Новообразования меньших размеров подлежат иссечению в сроки, установленные гинекологом по итогам динамического наблюдения.
 Экстренные хирургические манипуляции выполняются при предположительном перекруте ножки или разрыве капсулы кисты. Плановая операция, как правило, делается путем лапароскопического доступа. Папиллярная цистаденома в половине случаев трансформируется в серозную карциному яичника (далее у пациентки определяется цистокарцинома). Степень злокачественности новообразования определяется по итогам гистологического исследования. Карцинома яичника подлежит удалению вместе с яичником, а иногда и детородным органом.
Экстренные хирургические манипуляции выполняются при предположительном перекруте ножки или разрыве капсулы кисты. Плановая операция, как правило, делается путем лапароскопического доступа. Папиллярная цистаденома в половине случаев трансформируется в серозную карциному яичника (далее у пациентки определяется цистокарцинома). Степень злокачественности новообразования определяется по итогам гистологического исследования. Карцинома яичника подлежит удалению вместе с яичником, а иногда и детородным органом.
При выборе вида операции должны учитываться возраст пациентки, необходимость сохранения репродуктивной функции, размеры опухоли. Молодым женщинам показано хирургическое вмешательство, позволяющее сохранить здоровую ткань придатка и предотвратить развитие бесплодия. Пациенткам, вступившим в период климакса, рекомендуются радикальные хирургические вмешательства, направленные на профилактику повторного появления новообразования.
Простая цистаденома небольших размеров нуждается лишь в динамическом наблюдении, так как вероятность ее злокачественной трансформации крайне мала. В отличие от нее, папиллярная киста яичника нередко перерождается в раковую опухоль и довольно быстро увеличивается в размерах, поэтому подлежит хирургическому иссечению путем проведения лапаротомии или лапароскопии.
Если новообразование имеет внушительные размеры, то часто требуется удаление вместе с ним и яичника. У женщины остается нетронутым второй придаток, поэтому шансы на беременность сохраняются. В период менопаузы целесообразно убрать весь яичник, вместе с опухолью.
Лапароскопия – предпочтительный метод хирургического вмешательства для женщин репродуктивного возраста, так как в большинстве случаев дает возможность сохранить репродуктивную функцию за счет обеспечения целостности яичника и матки. Осложнения после нее встречаются очень редко, а восстановительный период длится недолго.
Лапаротомия проводится, если врач сомневается в доброкачественности процесса. При этой операции делается надрез на брюшной стенке, что по необходимости позволяет расширить границы проводимых манипуляций.
Лечение папиллярной цистаденомы должно быть направлено на ее удаление. Решение о масштабе операции принимается специалистом, исходя из возраста пациентки и других факторов.
oyaichnikah.ru
Папиллярная цистаденома яичника — это онкология или нет?
Заболевания женских внутренних органов может отрицательным образом сказаться на способности деторождения, а также на здоровье в целом. Одной из наиболее распространенных патологий являются кистозные образования.
Каждое новообразование протекает по-разному, некоторые не требуют удаления, а некоторые, наоборот, — необходимо в срочном порядке удалять. Одной из разновидностей новообразований является папиллярная цистаденома яичника.
Суть патологии
Эпителиальная опухоль, которая образовалась на теле яичника называется цистаденома. Данное новообразование является доброкачественным.
Образование представляет собой заполненную жидкостью полость с плотной оболочкой. Форма данной опухоли похожа на круг, с четко очерченными краями. Для цистаденомы характерна локализация на одном, иногда на двух яичниках женщины.
Цистаденома бывает простой серозной, имеющей гладкие ровные края, и папиллярной, у которой структура поверхности оболочки похожа на сгустки мелких отростков (сосочков). Папиллярная является следующим этапом развития серозной цистаденомы. Она формируется спустя года после образования простого новообразования.
Классифицируется папиллярная цистаденома в зависимости от расположения выростов:
- эвертирующая. Встречается чаще всего. Расположением наростов является внешняя сторона оболочки;
- инвертирующая. Формирование наростов происходит в средней части новообразования;
- смешанная. Расположением наростов является внешняя и средняя часть опухоли.
Пограничная папиллярная цистаденома яичника характеризуется обильным скоплением сосочковых наростов.
Тканевая структура пограничного образования характерна атипизмом, при котором происходит значительное увеличение ядерного и цитоплазматического соотношения. Образование предполагает бесконтрольный рост и появление новых клеток, развитие которых характеризуется гиперхромными и огромными ядрами.
При наличии в опухоли клеток с тканевым атипичным развитием, следует незамедлительно проводить операцию по их удалению, пока они не переродились в злокачественные.
Пограничная цистаденома обнаруживается при микроскопическом исследовании тканей клеток опухоли.
к содержанию ↑Киста и цистаденома — одно и то же?
Киста — доброкачественное образование, наполненное жидкостью, или же не полностью наполненным.
Кистозная опухоль является эпителиальной опухолью, которая внешне похожа на кисту, но отличается клеточной структурой. Кистозная опухоль может относиться к цистаденоме.
Киста, в отличие от цистаденомы, не перерождается в онкологическую. Внутреннее содержание кисты не является эпителиальным. Однако, если киста переродилась в кистозную опухоль, то она требует хирургического вмешательства. По сути, киста — это та же цистаденома, только в видоизмененной форме.
Цистаденома является доброкачественной. Но клетки ее могут приобретать тканевый атипический формат и являться очагом развития потенциально опасных образований. В таком случае необходимо проводить операцию для предотвращения перерождения клеток в злокачественные.
к содержанию ↑Симптомы наличия и признаки кисты
Характерным явлением для всех видов цистаденомы является безболезненное и неощутимое ее протекание до тех пор, пока размеры опухоли не достигнут параметров, при которых будут задеты соседние органы. В таком случае возможны ощутимые симптомы:
- со стороны мочевыделительной системы. Нарушается процесс мочеиспускания из-за передавливания кистой мочеточника, возможны отеки ног;
- со стороны репродуктивной системы. Нарушается менструальный цикл;
- со стороны органов пищеварения. Возможны нарушения стула.
 Возникает ощущение тяжести в районе области брюшной полости, живот увеличивается, возможно ощущение инородного образования внутри.
Возникает ощущение тяжести в районе области брюшной полости, живот увеличивается, возможно ощущение инородного образования внутри.
Папиллярная цистаденома может характеризоваться скоплением жидкости в брюшине, при этом возможны острые болевые синдромы. Боль сигнализирует о перекручивании ножки кистозного образования или разрыве его стенок.
О последствиях перекрута ножки кисты яичника читайте в нашей статье.
При папиллярной цистаденоме возможны другие признаки ее наличия:
- выделения с кровянистыми скоплениями, которые не относятся к менструальным;
- болевые ощущения во время полового акта;
- приступы тошноты или/и рвоты;
- могут наблюдаться периодические тупые боли в области поясницы, живота, нижнего отдела позвоночника.
Причины образования
Явных причин новообразований, характерных для папиллярной цистаденомы, не выявлено.
Ряд факторов, сопровождающих развитие доброкачественных образований, может свидетельствовать о причине их развития вследствие гормонального дисбаланса в период менопаузы, подросткового периода, а также в результате перенесенных воспалительных процессов.
К факторам риска возникновения цистаденомы можно отнести:
- ранее половое созревание, при котором менструация начинается до 12 лет;
- поздний климактерический период (после 55 лет);
- наследственная предрасположенность;
- нарушения репродуктивной функции;
- первая поздняя беременность, заканчивающаяся родами;
- частые аборты;
- внематочное зачатие;
- длительное воздержание от половых сношений;
- инфекции в половой сфере.
Хирургическое вмешательство также может стать причиной развития опухолевых процессов.
к содержанию ↑Диагностика
Определить доброкачественную опухоль яичника можно посредством аппаратных средств диагностики, которые назначит врач:
- УЗИ. Поможет определить размер, расположение, динамику развития кистозного образования;
- томография и МРТ, которые назначаются непосредственно перед операцией для точного выявления расположения и характера образования;
- тестирование на предполагаемую беременность. Исключает вероятность развития внематочной беременности;
- берется анализ крови — на исключение воспалительного процесса.
Иногда при ультразвуковом исследовании других органов можно обнаружить цистаденому совершенно случайно. Так можно своевременно предотвратить ее развитие путем соответствующего лечения.
к содержанию ↑Как лечить?
Учитывая специфику развития доброкачественного образования на яичнике, его можно излечить только хирургическим путем. Таким образом устраняются все последствия и возможные риски распространения опухоли.
Консервативные методы лечения или применение лекарственных препаратов помогут только снять некоторые болевые симптомы.
В зависимости от течения заболевания хирургическое вмешательство предполагает несколько вариантов лечения:
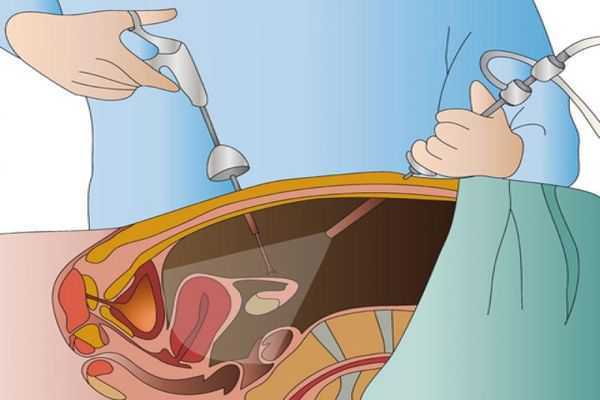
- лапароскопия, при которой делается несколько небольших надрезов, через них происходит удаление опухоли эндоскопическим методом. Данный способ предусматривает сохранения придатка;
- лапаротомия, при которой для удаления опухоли делается один большой разрез кожного покрова. В избежание разрастания опухоли при данном способе операбельного вмешательства удаляется яичник.
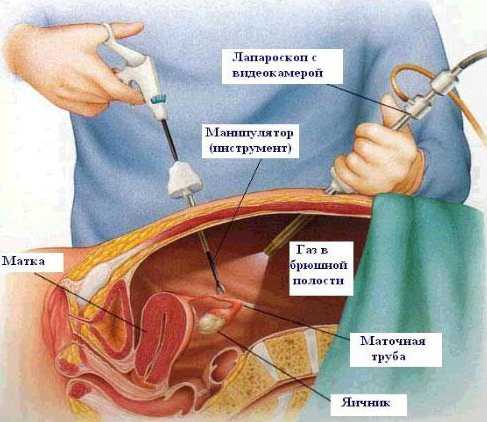
(Картинка кликабельна, нажмите для увеличения)
Операция является единственным способом избавления от новообразований. В качестве поддерживающей терапии можно использовать народные способы лечения.
Самостоятельно приготовленные средства лечения при наличии цистаденомы призваны облегчить состояние при опухолевом образовании на яичнике и остановить процесс разрастания:
- настой корня одуванчика. Одну чайную ложку засушенных корней следует залить стаканом кипятка. Дать настояться 15 минут, слить настойку. Прием производить до еды с утра и вечером по 70 мл. Лечение производить следует пять дней после менструального цикла;
- настойка из молодых плодов грецких орехов. Разделить плод на четыре части, уложить их, заполнив ¼ часть литровой банки. Залить до края банки водкой и закрыть крышкой. Через месяц настойку процедить и принимать ежедневно три месяца по два раза в день. Исключить прием в менструальные дни;
- сок лопуха. Измельчить промытые листья лопуха в блендере, процедить сок через марлю. Пить по чайной ложке дважды в день.
В домашних условиях приготовленные средства лечения требуют одобрения лечащего врача.
По течению заболевания врач сможет определить, целесообразно ли проводить дополнительное лечение самостоятельно.
к содержанию ↑Прогноз лечения
Самым волнующим вопросом после удаления цистаденомы является возможность зачать и родить детей в будущем. Способность зачатия зависит от многих факторов:
- если удалялось доброкачественное образование с помощью эндоскопа, то при этом яичник практически не затрагивался. Такое обстоятельство предполагает способность забеременеть без осложнений;
- если большое образование удалялось даже с одним яичником, в таком случае сохраняется возможность иметь детей, при этом следует проводить поддерживающую и гормональную терапию с целью функционирования здорового яичника;
- при удалении двух яичников возможность родить детей отсутствует.
Своевременное обнаружение и соответствующее лечение цистаденомы является залогом сохранения репродуктивной функции женского организма.
Благоприятный прогноз возможен в большинстве случаев, если папиллярная цистаденома является доброкачественным образованием.
При отсутствии лечения цистаденомы вероятность разрастания опухоли очень велика. При этом возможно поражение соседних органов, нарушение их функционирования.
Кроме того, опасным явлением при цистаденоме является риск перерождения опухолевых клеток в злокачественные образования, что влечет за собой метастазирование раковых образований и смерть.
 к содержанию ↑
к содержанию ↑ Можно ли забеременеть с кистой?
Если беременность наступила, а про кисту стало известно позже, то такое стечение обстоятельств не дает гарантии ни в успешном исходе беременности, ни в фатальном.
Киста яичника во время беременности под воздействием гормонов может повести себя абсолютно по-разному: она способна как увеличиться, что повлечет за собой проблемы вынашивания беременности, так и значительно уменьшиться в размерах.
При сохранении уменьшенных размеров кисты течение беременности может пройти без осложнений. Но гарантии, что такое произойдет, никто не даст.
Планируя беременность, следует пройти тщательный осмотр и, если обнаружено кистозное образование, следует его вылечить, а затем планировать зачатие.
Что делать, если во время беременности обнаружили кисту, узнайте из видео:
opochke.com