Гранулезоклеточная опухоль яичника
Гранулезоклеточная опухоль яичников

Гранулезоклеточная опухоль яичников является геторогенной группой новообразований, включающей герминогенную, эпителиальную и опухоль стромы тяжа, образовывающиеся в половых железах. Заражающиеся гранулезные клетки играют большую роль в увеличении раковых частиц. Клетки, являющиеся главной причиной развития заболевания, могут в течение долгого времени иметь доброкачественный характер, однако, при возникновении онтогенеза возможно прогрессирование в злокачественную опухоль. Разрастание тератомы происходит постепенно. Локализация идет на протяжении длительного времени. Но впоследствии, при отсутствии своевременной диагностики и лечения, метастазы распространяются на ближайшие органы. Воспалительный процесс непредсказуем, но такие последствия чаще всего бывают только на поздней стадии.
Особенности
По результатам исследований, выявлено, что тератома, возникшая из-за увеличения гранулезов, встречается только у 1-2% больных и у 8% пациенток они становятся злокачественными. Появиться она может в двух возрастных периодах:
- в постменопаузный;
- в препубертатный.
Так, гранулезоклеточная опухоль первого типа наблюдается у 60% пациентов, а при втором типе, лишь у 5%. В зависимости от того, в каком возрасте началось воспаление, клинико-морфологические проявления имеют свои особенности. Из-за возрастных отличий заболевание подразделяют на два типа.
Отличие данного отклонения заключается в его способности к выделению эстрогенов (половых стероидных гормонов) и ингибина (гликопротеидного гормона), использующиеся в медицине в роли опухолевых маркеров. Поскольку железа имеет выраженную зависимость от гормонального фона, то это влияет на клинические показатели и гормонотерапию.
Взрослый тип имеет инкапсулированный вид и наблюдается в 95% случаях. Размер опухоли достигает 13 сантиметров. Она имеет дольчатую и гладкую поверхность. Структура в разрезе, представляет собой солидное кистозное образование желто-коричневого или же серо-желтого цвета. Во внутренностях можно обнаружить очаги некроза и геморрагия. Данная картина типична для этой болезни, что облегчает работу специалистов.
 Тератома яичников
Тератома яичников Тератома включает в себя пять подтипов, различающихся по морфологическим признакам. Чаще всего обнаруживается микрофолликулярный подтип, который характеризуется наличием телец Калл-Экснер и образованием уплотнений в виде кофейных зерен. Практически всегда поражается лишь один орган. Наиболее редко обнаруживается опухоль с полной кистозной структурой.
Ювенильный тип имеет лютеинизационные признаки и лобулярное строение. При нем значительно реже обнаруживаются Калл-Экснер тельца. Развивается он чаще всего у подростков, в пубертатный период. Ювенильный тип очень редко перерастает в рак.
Клиника
Опухолевые образования, в большинстве, можно диагностировать еще на начальном этапе. Поскольку железы очень сильно зависят от гормонов, а в особенности от эстрогенов, то выявить ее не так уж и сложно. Главными симптомами являются:
- нарушение менструации;
- аменорея;
- кровотечение в постменопаузе;
- ациклическое кровотечение.
Благодаря явным симптомам и диагностике, наличие отклонений на первой стадии выявляется практически у 66% пациенток, обратившихся в медицинское учреждение с жалобами. К осмотру специалиста добавляется биопсия эндометрии.
Диагностика
Проявление показателей ненормальной активности половой системы напрямую зависит от того, в каком возрасте пациентка и каков ее репродуктивный статус. Так как именно эти железы производят стероидные гормоны, то у подростков в пубертатном периоде симптоматика может быть не такой явной, как у женщин более зрелого возраста. Также у многих девочек половое созревание происходит в короткие сроки, по причине того, что нарушается гормональный фон.
Основным признаком отклонений в постменопаузе, считаются нерегулярные и болезненные ощущения при менструальном цикле. Так, если же нарушение было обнаружено у девушки, не достигшей этого состояния, то главный показатель — это нерегулярное маточное кровотечение. Если болезнь не была вовремя диагностирована и не подвергалась воздействию препаратов и терапии, то болезнь будет развиваться намного быстрее.
Впоследствии возникают:
- тяжесть и болезненные ощущения внизу живота;
- увеличение живота в размерах.
Если обнаруживаются данные признаки, то становится ясно, что заболевание приобретает более сложный характер, и это грозит неблагоприятным прогнозом. При отсутствии каких-либо мер, осложнение может перетечь в рак.
Гранулезоклеточная опухоль яичника определяется диагностикой, это лучший метод подтверждения диагноза либо его опровержения.
Обследование заключается в прохождении ряда процедур:
- осмотр врача;
- клинические анализы;
- УЗИ;
- МРТ;
- сдача анализа на онкомаркеры.
По результатам исследований определяются размеры опухолевых образований, которые могут достигать в длину до 30 см, а в диаметре до 13 см. Выявляется наличие кист и метастаз, включая их количество и размеры. Также за счет анализа на раковые маркеры, врач подтверждает какой характер они носят: доброкачественный или злокачественный.
Количество эстрадиола в крови становится чуть ли не самым явным показателем наличия отклонения, так как именно он регулирует половую систему. Если происходит снижение эстрадиола, то это свидетельствует о дифференцировки опухолевого образования и прогрессирования болезни.
Лечение
Гранулезоклеточная опухоль яичника лечится только путем хирургического вмешательства. Основным методом устранения, является удаление новообразования и его отростков.
Способы лечения:
- хирургическое вмешательство;
- медикаментозный способ;
- гормонотерапия;
- химиотерапия;
- лучевая терапия.
Хирургическое вмешательство
Насколько сложной будет операция, зависит от всех особенностей болезни, а также большое значение имеет и возрастная категория. Если пациенткой оказывается девочка, находящаяся в пубертатном периоде, то хирурги стремятся сохранить ее половые железы, чтобы имелась возможность восстановить репродуктивную функцию организма.
Медикаментозный способ
Если же говорить о медикаментозном способе, то врачи пришли к единому списку препаратов, которые следует использовать в процессе подготовки к операции и после нее. При химиотерапии к этому списку осуществляется индивидуальный подход.
Назначающие специалистом лекарственные препараты содержат:
- производные платины;
- блеоцин;
- этопозид;
- винбластин;
- таксаны;
- доксорубицин.
Способы терапии
Гормонотерапия яичниковОсобое место в процессе реабилитации занимает гормонотератия. Она проводится на базе приема мегестролов и агонистов. Такой метод приводит к уменьшению активности клеток, вызывающих разрастание опухолевых образований. Приостановка прогрессии способствует регенерации клеток и восстановлению общего состояния организма.
Если гранулезоклеточная опухоль яичника была диагностирована на первой стадии, то весь процесс лечения заключается только в удалении. В том случае, если ГКО развилось сильнее, то метастазы уничтожаются с помощью химиотерапии. При этом медики не дают никакого прогноза результатов, поскольку эта процедура имеет индивидуальное воздействие на каждый организм.
Такой способ, как лучевая терапия, используется лишь в самом трудном положении, когда имеет место рецидив и наличие метастаз либо противопоказана химиотерапия.
Прогноз
Опухолевые образования на женских половых железах, разрастающиеся из гранулезных клеток, не имеют четкого прогноза, поскольку возможен рецидив, спустя даже тридцать лет. Подобные осложнения проявляются практически у 50% людей, прошедших реабилитацию. Большему риску подвергаются те, кому были сохранены репродуктивные органы. По этой причине, во время операции хирург должен обязательно учитывать прогноз дальнейшей функциональности органа и возможности начала рецидива. Чтобы увидеть наиболее точную картину, специалисту требуется руководствоваться прогностическими факторами.
К ним относят:
- стадию;
- возможное наличие метастаз;
- размер;
- возраст пациентки.
Поскольку данный вид заболевания изучен не до конца, то соответственно врачи еще не способны давать чёткого прогноза поведения органа, подвергшегося оперативному вмешательству.
По результатам длительного наблюдения за больными в момент операции и некоторое время после нее, выяснилось, что функциональность яичников (за исключением их репродуктивной функции), не играет абсолютно никакой роли на прогноз повторного возникновения нарушения.
Главными факторами, способными спровоцировать повторное развитие являются:
- если воспаление распространилось за пределы капсулы.
- количество метастаз;
- экспрессия мутированных генов и антигенов.
Благоприятный прогноз дается если:
- заболевание диагностировалось на первой стадии;
- поражена только одна сторона;
- имеется минимальное количество метастаз;
- отсутствуют очаги воспаления;
- гормональный фон соответствует требованиям.
Рекомендации
Несмотря на то что медицинские специалисты на сегодняшний день не дают точного прогноза результатов лечения, следует обязательно соглашаться на проведение операции. Также необходимо понимать, что регулярное обследование и внимательность к своему здоровью могут позволить избежать негативных последствий. Так как только в случае, если заболевание диагностировано на первой стадии, пациентка имеет больше шансов на положительный прогноз. Своевременное обращение в медицинское учреждение способно дать возможность не допустить рецидива. Поэтому при первых же симптомах необходимо обратиться за квалифицированной помощью.
www.no-onco.ru
Лечение гранулезоклеточной опухоли яичника
- 13-02-2016
- 2989 Просмотров
- 37 Рейтинг
Оглавление: [скрыть]
- Другие типы гранулезоклеточной опухоли яичника
- Клиническая картина болезни
- Диагностика и лечение болезни разными способами
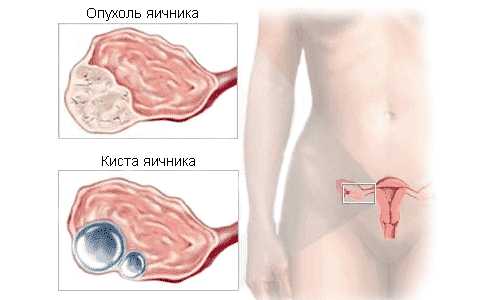
Гранулезоклеточная опухоль яичника — это опухоль половых тяжей яичников. Она возникает при гормональных нарушениях и появлении гранулеза фолликулов яичника и может составлять до 8% от всех новообразований на этом органе.
{reklama1}
Гранулезоклеточные опухоли яичников представляют собой целый «букет» заболеваний, а именно:
- Гранулезный рак.
- Цилиндрома.
- Аденома пузырька.
- Гранулезаэпителиома.
- Мезенхимома яичника.
- Фолликулоидный рак.
Сами болезни проявляются сравнительно редко, но оказывают негативное воздействие и нарушают гормональный баланс организма, что ведет к появлению новообразований на яичниках. Встречаются два типа подобных опухолей: макрофолликулярные и лютеинизированные. Первый вид бывает у молодых женщин, когда новообразование достигает больших размеров и имеет большие полости, заполненные серозной или геморрагической жидкостью.
Фолликуломы имеют разный характер, но самая распространенная среди них так называемая солидная. При ней могут возникнуть одно и несколько кистовых образований, имеющих несколько полостей. Эпителиальные опухоли яичников имеют в основном полиморфное строение.
При лютеинизированном варианте эпителиальные опухоли яичников содержат расположенные по группам клетки, различные по габаритам и формам. Они имеют развитую, но оптически пустую цитоплазму и четкую границу. Внутри них находится эозинофильный секрет в виде капель.
Злокачественность гранулезоклеточной опухоли яичника установить довольно сложно. Прогноз неблагоприятного развития событий возможен при инвазии и габаритах новообразования более пяти сантиментов.
Другие типы гранулезоклеточной опухоли яичника
К таким разновидностям заболевания относятся ювенальный и взрослый виды. Второй вариант был рассмотрен выше и составляет до 90% случаев появления новообразований.
Ювенальный вид встречается при раннем половом созревании и характерен для лиц возрастом от одного года до 28-32 лет. Очень редко заболевание протекает на фоне андрогенного эффекта, чаще всего опухоль появляется вместе с асцитом. Обычно она имеет односторонний характер при диаметре новообразования от 9 до 22 сантиметров. Ювенальная опухоль имеет более благоприятную клиническую картину и редко переходит в злокачественную фазу. Рецидив может возникнуть в первые три года после хирургической операции. Отмечается и более агрессивное течение заболевания.
Обычно опухоли имеют гладкую поверхность, но иногда она бывает бугристой. Если новообразование разрезать, то проявятся размягченные области и полости с кровоизлиянием.
Сама опухоль состоит из мономорфных округлых клеток. Их ядра окрашены в темные оттенки и обтянуты тонким слоем цитоплазмы. Характерной чертой таких новообразований считается наличие розеток — это мелкие полости. Часть клеток может иметь вытянутую форму. Внутри они заполнены липидами, а между ними видны сетки волокнистых структур. Злокачественная опухоль возникает при перерождении клеток в 17% случаев. Метастазы проникают во второй яичник, брюшную полость, печень. Они прорастают и в некоторые другие органы в том случае, когда заболевание запущено. С метастазами трудно бороться при излечении больного хирургическими методами, и поэтому приходится применять химиотерапию или использовать лучевые способы, но все равно это не избавляет пациента от рецидивов заболевания. Поэтому важно как можно раньше диагностировать наличие опухоли на яичниках и предпринять меры по ее уничтожению.
Вернуться к оглавлению
Заболевшие женщины чаще всего жалуются на различные расстройства менструального цикла и выхода крови из матки. Возможны боли в области живота, которые могут передаваться в пах или спину. Если недуг поразил ребенка, то болезнь провоцирует раннее половое развитие, а при появлении болезни у более взрослой женщины возможны различные расстройства менструального характера, а при климаксе и в период менопаузы из матки у таких больных идет кровь. При более пожилом возрасте пациентки недуг придает ей моложавость при отсутствии возрастной атрофии половых органов.
Может развиться вирильный синдром, если опухоль имеет андрогенный тип. Обычно при обследовании обнаруживается новообразование на яичниках в виде плотной консистенции или эластичной структуры. Оно в начале развития не имеет злокачественного характера и при ранней диагностике может быть успешно удалено путем хирургической операции.
Но по неизвестным до сих пор причинам новообразование может трансформироваться в опасную раковую опухоль с метастазами. Это происходит в 15-18% от всех случаев появления недуга. Тогда излечение пациента надо проводить в несколько стадий, с применением всего арсенала средств, имеющихся у современной медицины. В таком случае успех зависит от ранней диагностики болезни и индивидуальных особенностей организма пациента.
Чаще всего в таком случае могут проявиться рецидивы заболевания (даже после успешной операции). Они появляются через несколько лет после первоначального излечения.
Вернуться к оглавлению
Для постановки точного диагноза используют следующие методы:
- Лабораторные исследования.
- Рентгеновское обследование способом пневмогинекографии.
- Цитологическое исследование новообразования.
Опухоли надо дифференцировать от текоматоза яичников и синдрома Штейна-Левенталя. При лабораторных исследованиях особое внимание уделяют наличию в моче пациентки эстрогенов или повышенному количеству андрогенов. При раннем обнаружении болезни прогнозы на оперативное вмешательство положительны. Если опухоль перешла в злокачественную фазу, то возможность излечения резко понижается.
Основной метод борьбы с заболеванием — хирургическое вмешательство. Пораженные участки яичников удаляют. Сам объем операции сильно зависит от возраста больного и стадии развития самого недуга. При пожилом возрасте женщины возможно полное удаление яичников, матки и сальника при обязательном стадировании. Если выявлены метастазы, то возможно проведение дополнительных операций. Но их эффективность оказывается невысокой из-за возможности рецидивов.
Еще один метод лечения — это химиотерапия. Она необязательна при ранних стадиях болезни, но часто применяется при злокачественном новообразовании. В качестве препаратов для этой процедуры применяют этопозид, разные производные платины, блеоцин, таксаны. После радикальной операции больному проводят три курса с применением цисплатина, этопозида и блеомицина. Если остаются очаги заболевания, то проводят еще четыре таких же курса.
При лечении таких опухолей возможно использование гормонотерапии, которое проводят с применением мегестрола и других гормональных препаратов. Еще один, наиболее часто применяемый способ лечения — лучевая терапия. Ее используют при рецидивах болезни или для борьбы с метастазами. Она часто заменяет химиотерапию, если последняя не рекомендована больному из-за противопоказаний. Использование излучения позволяет разрушить основное тело опухоли, и при этом возможен регресс самого заболевания на 80-90%. Продолжительность лечебного процесса составляет от 6 месяцев до двух лет.
Борьба с недугом может быть проведена с использованием всех вышеперечисленных методов в различном сочетании, так как в 12-55% случаев возникает рецидив болезни через 9-30 лет после первоначального диагностирования и применения хирургической операции.
На первой стадии заболевания выживаемость пациентов достигает 95%, а при другом раскладе она падает до 70%.
{reklama2}
Это показывает всю сложность борьбы с этим коварным заболеванием, поэтому медики все время ищут новые пути для излечения этого недуга.
onkoved.ru
Опухоль гранулезоклеточная яичника: причины, прогноз
Среди новообразований поражающих женские половые органы и носящих неэпителтальный характер, гранулезоклеточная опухоль яичника является одним из самых распространенных. Она встречается в основном у женщин, возраст которых превышает 40 лет, но в редких случаях данное заболевание диагностируется у девочек в период полового созревания. Это связано с усиленным гормонопродуцированием. Опухоль активно вырабатывает эстроген, а иногда андрогены и стероидные гормоны.
В этой статье мы выясним что такое опухоль гранулезоклеточная яичника, ее особенности и прогноз выживаемости при данном заболевании.

Разновидности
Гранулезоклеточная опухоль относится к числу довольно опасных заболеваний, хотя она не всегда переходит в злокачественную. Различают два вида указанного новообразования:
- Макрофолликулярный, встречающийся в большинстве случаев у молодых девушек и практически никогда не переходящий в злокачественную форму. Главная отличительная черта опухоли – значительные размеры и наличие полостей, заполненных серозной жидкостью или жидким составляющим с примесью крови.
- Лютеинизированный. Для данного вида характерно наличие гранулезных клеток, отличающихся друг от друга не только размерами, но и формой. Такая гранулезоклеточная опухоль имеет четко обозначенные границы, прекрасно развитую и пустую цитоплазму. Еще одна отличительная черта – секрет, скопившийся внутри клеток ткани и имеющий форму застывшей капли.
Другие особенности новообразования позволили медиками выделить два типа гранулезоклеточных опухолей яичников:
- Взрослый, встречающийся у женщин старше 40 лет и способный спровоцировать усиленный рост эндометрия, свидетельствующий о появлении признаков омоложения организма. Такая опухоль способна вырабатывать эстрогены. В эндометрии происходят изменения, доставляющие женщине множество неприятных ощущений и хлопот. Речь идет о возможном образовании полипов или кистозной гиперплазии.
- Ювенильный встречается очень редко и сопровождается симптомами, характерными для полового созревания. Стоит обратить внимание на преждевременное появление у девочек волос на лобке и в подмышечных впадинах, быстрый рост костного скелета, заметное раннее увеличение молочных желез. При малейшем подозрении на возможность появления и развития опухоли у девочки-подростка лучше посетить врача и пройти ультразвуковое исследование. Несмотря на то, что растущая опухоль может достигать значительных размеров, прогноз после адекватной терапии положительный. Данное новообразование (гранулезоклеточная опухоль яичника) не переходит в злокачественную форму и после грамотного лечения исчезает.
В ходе изучения медики установили, что поверхность гранулезоклеточных опухолей яичников гладкая и слегка бугристая. На разрезе видны следы отмирания тканей и кровотечений.

Клиническая картина
Обратится к врачу женщин заставляет появление боли внизу живота, иррадиирующие в пах и поясницу. В период менопаузы пациентки приходят к гинекологу с жалобами на внезапно возникшее обильное кровотечение, а до его наступления – на значительные нарушения менструального цикла. Если недуг поразил девочку-подростка, то мать приводит ее к врачу, заметив слишком раннее половое созревание.
У девочек этот процесс проходит довольно быстро, и потому мамы не всегда успевают заметить неладное. Однако появившаяся в столь юном возрасте новообразование ничем не грозит девушке. Такие опухоли никогда не переходят в злокачественные.
Еще одна особенность которая служит отличием гранулезоклеточных опухолей яичников – возможность развития вирильного синдрома. Это бывает в тех случаях, когда новообразование вырабатывает повышенное количество андрогена. Проще говоря, у женщины могут появиться вторичные мужские половые признаки: усилится рос волос на теле, станет грубее голос, возможно увеличение клитора.
При своевременном обращении на поверхности яичника обнаруживается плотное доброкачественное образование с эластичной структурой, не представляющее особой опасности. В это время опухоль можно удалить, избежав опасности спровоцировать ее перерождение в злокачественную. Причины, по которым происходит такое перерождение на сегодня неизвестны, но точно установлено, что данная опухоль способна распространять по всему организму метастазы, представляя большую опасность и угрозу жизни пациентки.
Особенности диагностики и терапии
Постановка правильного и точного диагноза требует не только своевременного обращения к специалисту, но проведения ряда мероприятий, в число которых входят:
- Мануальный осмотр в кабинете гинеколога.
- Ультразвуковое исследование.
 Оно может быть наружным или внутривагинальным, требующим специального оборудования, но гарантирующим более точный результат. Во время процедуры врач определяет размеры яичника, устанавливает наличие изменений в его структуре, подтверждает или отменяет предварительный диагноз.
Оно может быть наружным или внутривагинальным, требующим специального оборудования, но гарантирующим более точный результат. Во время процедуры врач определяет размеры яичника, устанавливает наличие изменений в его структуре, подтверждает или отменяет предварительный диагноз. - Магнитно-резонансная томография, дающая максимально подробный и точный результат обследования. Помогает выявить кисты и метастазы, определить их размеры и места расположения.
- Клинические анализы на онкомаркеры, с помощью которых врач сможет дифференцировать доброкачественное новообразование от злокачественного. Кроме того, проведенный анализ крови позволить установить уровень эстрадиола в крови, позволяющий точно сказать существует ли отклонение, и идет ли патологический процесс.
Существуют несколько способов лечения гранулезоклеточных опухолей яичников:
- медикаментозный;
- хирургический;
- гормонотерапия;
- лучевая терапия;
- химиотерапия.
Наиболее эффективным признан хирургический способ, когда во время операции пациентке удаляют обнаруженное новообразование (на ранней стадии), пораженный яичник или даже фаллопиеву трубу и матку в случае перехода опухоли в злокачественную.
Позднее обращение не всегда дает возможно провести успешную операцию. Существуют случаи рецидива заболевания, после, казалось бы, успешного хирургического вмешательства. Тем более если во время проведенного обследования были обнаружены метастазы, операция считается невозможной. Ведущие гинекологи уверены в том, что единственным верным и правильным решением при выборе способа лечения данного заболевания, является удаление опухоли хирургическим путем. Однако все они утверждают, что чрезвычайно важно своевременно назначенное и проведенное медикаментозное лечение. В таком случае специалисты выбирают наиболее результативную методику и назначают самые эффективные и сильнодействующие препараты.
На сегодняшний день существует единый список лекарств, назначаемых при гранулезоклеточной опухоли, точнее в период подготовки к проведению операции. После проведения вмешательства пациентке назначается лечение с учетом ее индивидуальных особенностей, специфики заболевания и других нюансов.
Если наличие описываемой опухоли было обнаружено на первой стадии развития заболевания, то лечение сводится к удалению новообразования. Позднее придется не только провести операцию, но и подобрать наиболее результативное лечение, чтобы избежать рецидива.

Прогноз
Дать точный прогноз, касающийся продолжительности жизни после удаления гранулезклеточной опухоли врачи сегодня не могут. Данный недуг не изучен до конца. Одним из важнейших условий 100% выздоровления является своевременное обнаружение патологии. Для этого нужно регулярно проходить профилактические осмотры и не забывать заботиться о себе и о своем здоровье.
Хирургическое вмешательство в более поздние сроки не дает гарантии полного выздоровления. Врачи предупреждают пациентов о возможности появления рецидива, поэтому так важно уделить особое внимание лечению в послеоперационном периоде. Составление прогноза зависит от возраста пациентки, степени развития болезни, наличия сопутствующих заболеваний и общего состояния здоровья.
Данное заболевание не входит в число наиболее опасных, однако требует своевременного принятия мер и профессионального подхода к постановке диагноза и назначению лечения. Наблюдение врача необходимо и в послеоперационном периоде и в процессе восстановления. Он будет контролировать ход реабилитации и гормональный уровень, при необходимости назначая химиотерапию или выбираю иные нужные способы лечения.
oyaichnikah.ru
Гранулезоклеточная опухоль яичника: взрослого типа, ювенильная, прогнозы
Нарушения женского цикла, боли в животе, внезапные маточные кровотечения или раннее половое созревание у девочек могут свидетельствовать о серьёзных патологических процессах в организме, например, опухоли яичника. Поэтому важно не пропустить момент, когда избавиться от заболевания можно с минимальными потерями.
Что представляет собой заболевание
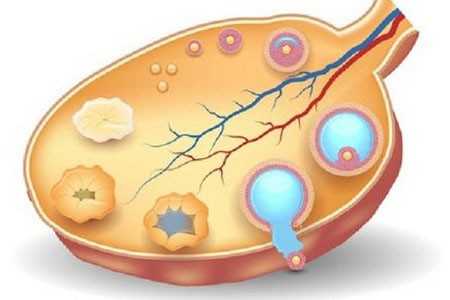
Около 3–5% всех новообразований яичников составляют гранулёзоклеточные опухоли (ГКО) или, говоря научным языком, опухоли стромы полового тяжа. Эти неэпителиальные новообразования формируются из гранулёзных и тека-клеток, расположенных в фолликулах. В некоторых источниках ГКО называют фолликуломами. Тека-клетки синтезируют андрогены, которые, попадая в гранулёзные клетки, преобразуются в эстрадиол. В зависимости от того, какие группы клеток стали основой неоплазии, фолликуломы могут продуцировать различные гормоны — эстрогены, андрогены или прогестерон с ингибином.
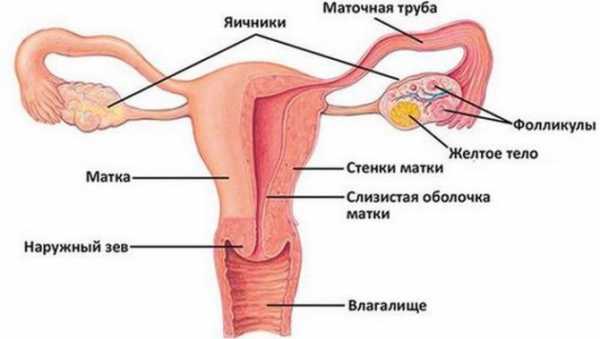
Гранулёзоклеточные опухоли яичников развиваются из клеток зернистого слоя, находящегося в фолликулах
ГКО имеют преимущественно доброкачественную природу, но у них есть склонность к малигнизации (озлокачествлению), что проявляется прорастанием капсулы, покрывающей опухоль, метастазами и рецидивами. Причём в отличие от других злокачественных новообразований, болезнь может вернуться через значительный промежуток времени — 6–30 лет и даже позже.
Гранулёзоклеточные опухоли относят к неоплазиям с невысокой степенью злокачественности, однако, они дают метастазы в близлежащие органы — второй яичник, матку, брюшину, влагалище. Дочерние опухоли в других органах — лёгких, головном мозге, печени, костях — редкое явление. При раке вторичные опухоли обычно возникают из-за переноса раковых клеток в другие органы с током крови или лимфы, при ГКО же новые узлы возникают из-за соприкосновения тканей с материнской опухолью (имплантационное распространение).
Рост фолликуломы по сравнению с раком яичников менее агрессивен. Благодаря медленному прогрессированию гранулёзоклеточных образований, особенно у женщин в период менопаузы, диагноз удаётся поставить ещё на первой стадии (в 90% случаев). Большая часть больных с ГКО — это пациентки 45–55 лет, намного реже опухоль диагностируют у девочек во время полового созревания и женщин 20–30 лет.
Поздние стадии у женщин молодого возраста имеют бурное течение с частыми рецидивами. Летальный исход при такой опухоли вероятен в течение 3 лет со времени обнаружения.
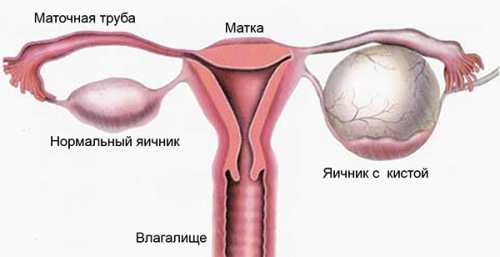
Обычно новообразование поражает один яичник и не внедряется в окружающие ткани, так как имеет снаружи плотную капсулу. Внешний вид ГКО может быть различным: неоплазии бывают мягкими или плотными, желтоватого или розовато-серого цвета, размер — от очень малого до крупного (может достигать мечевидного отростка грудины). Очень часто опухоли имеют кистозное строение, кисты могут быть заполнены кровяными сгустками или серозной жидкостью, злокачественные ГКО имеют очаги кровоизлияний и некроза (мёртвой ткани).

Злокачественная гранулёзоклеточная опухоль часто имеет кистозное строение, при этом полости заполнены кровью и имеют участки некроза
Виды гранулёзоклеточных опухолей
ГКО могут поражать левый или правый яичник, то есть быть право- или левосторонними. Все подобные опухоли разделяют на два типа:
К первому относят опухоли, появляющиеся до 30 лет, процент таких образований из всех случаев составляет всего около пяти. Вторым типом — взрослым — болеют женщины после 40 лет, такой вид заболевания регистрируют в 95% всех случаев.
Гранулёзоклеточные опухоли, как правило, являются гормонпродуцирующими, в редких случаях развиваются гормонально неактивные новообразования. Избыточный синтез различных половых стероидов негативно сказывается на внешнем виде и состоянии женщины, однако, опухоли, не продуцирующие гормоны, отличаются более быстрым ростом, раним развитием метастазов и хуже поддаются лечению.
Причины возникновения новообразования
Точную причину развития болезни до сих пор выяснить не удалось, эта тема — предмет активных медицинских исследований. Установлено, что ювенильный тип неоплазии связан с некоторыми синдромами, имеющими наследственную природу. По всей видимости, генетические нарушения возникают в первой половине беременности, когда у плода происходит формирования яичников.
Взрослый тип ГКО не связан с аномалиями развития и пусковым механизмом, как правило, становится гормональное расстройство, причём не связанное с яичниками, а возникающее вследствие нарушений в гипофизарной системе. Фактором риска в этом случае выступает сбой нейроэндокринной регуляции, который обуславливает поздний приход менархе (первых менструаций), неустойчивый женский цикл, нарушение функций яичников в результате воспалительных процессов.
Кроме того, медики предположительно называют дополнительные факторы, способствующие возникновению болезни:
- низкий уровень иммунной защиты организма;
- хронические инфекции — бактериальные и вирусные;
- длительно протекающие воспалительные процессы в яичниках.
Как проявляется заболевание
Симптомы опухоли могут отличаться в зависимости от типа патологии. У большей части больных проявления неспецифичны: увеличение живота, его вздутие, умеренная болезненность, отдающая в поясницу, пах. У 25% пациенток наблюдается асцит — скопление жидкости в забрюшинном пространстве. В некоторых случаях возможен разрыв капсулы образования, при этом возникает внутреннее кровотечение и гемоперитонеум (скопление крови в брюшной полости). Такие пациентки поступают в хирургическое отделение с диагнозом «острый живот».
Общими признаками опухоли могут быть плохое самочувствие, слабость, анемия (из-за частых кровотечений).

Общими проявлениями гранулёзоклеточных опухолей являются периодические боли в животе, плохое самочувствие, нарушение женского цикла
Взрослый тип фолликуломы
Взрослые гранулёзоклеточные опухоли, как правило, синтезируют эстрогены. Эти стероиды стимулируют эндометрий, из-за чего у женщин в постменопаузе часто возникают маточные кровотечения, выявляется гиперплазия, а в некоторых случаях рак эндометрия. Яичники также увеличены, могут образоваться полипы.
Нередко наблюдаются дополнительные эстрогенные эффекты:
- увеличение и болезненность молочных желёз;
- повышение либидо;
- увеличение количества влагалищного секрета;
- улучшение состояния кожи — повышение тургора и эластичности, что придаёт женщине моложавый вид.

При гранулезоклеточной опухоли женщины в постменопаузе имеют моложавый вид благодаря повышенному уровню эстрогенов
Некоторые пациентки страдают от нарушения мочеиспускания и дефекации, метеоризма. В редких случаях опухоль у взрослых женщин продуцирует андрогены, что приводит к оволосению по мужскому типу.
Ювенильный тип ГКО
Большая часть таких опухолей гормонально активны: продуцируют андрогены, прогестерон или эстрадиол:
- Эстрогенпродуцирующие ювенильные ГКО у девочек проявляются ранним половым созреванием с быстрым увеличением грудных желёз и ростом волос подмышками и на лобке, у женщин постарше — нарушением месячного цикла с частыми кровотечениями и возможной гиперплазией щитовидной железы.
- Усиленное производство прогестерона или ингибина опухолью у пациенток 20–30 лет проявляется нарушением женского цикла вплоть до полного прекращения менструаций.
- Андрогенпродуцирующие ГКО провоцируют развитие вирильного синдрома: женщина теряет месячные, становится мужеподобной, у неё начинается рост волос в типичных для мужчин местах (гирсутизм), редеют волосы на голове (андрогенное облысение), голос становится грубее.
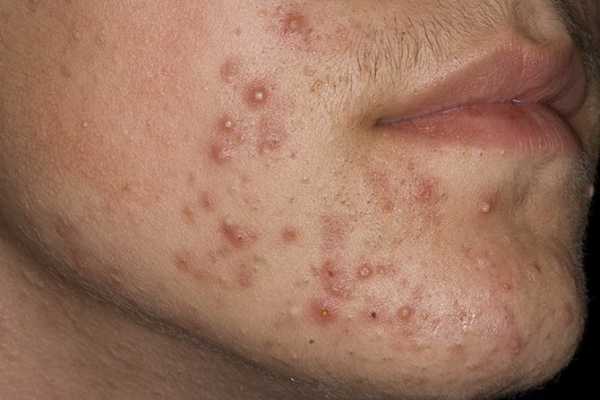
Проявления андрогенпродуцирующей опухоли: акне, повышенная сальность кожи, оволосение по мужскому типу
Каждая десятая гранулёзоклеточная опухоль ювенильного типа диагностируется во время вынашивания ребёнка.
Видео — проявления опухолей яичников
Диагностика заболевания
Обычно при маточном кровотечении или нарушении цикла женщины обращаются к гинекологу. На основании данных гинекологического осмотра и проведённого обследования врач направляет пациентку к онкологу.
При первичном осмотре врачом чаще всего определяется увеличенная матка, гипертрофированная за счёт мышечного и слизистого слоёв. Может быть обнаружена опухоль, если она достигла значительных размеров.
Применяют инструментальные методы обследования:
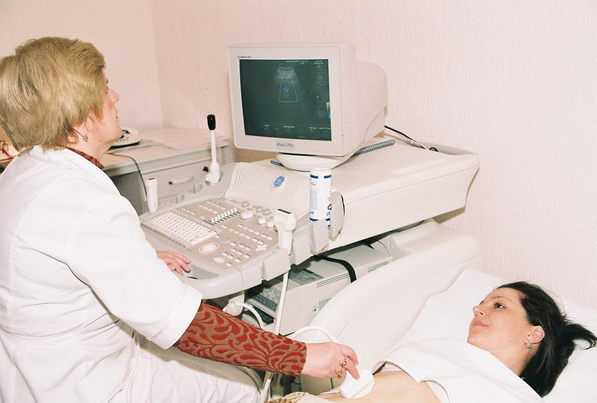
- ультразвуковое исследование органов малого таза;
- трансвагинальная эхография (УЗИ с введением датчика во влагалище);
- компьютерная томограмма;
- гистероскопия (обследование полости матки посредством специальной оптической системы).
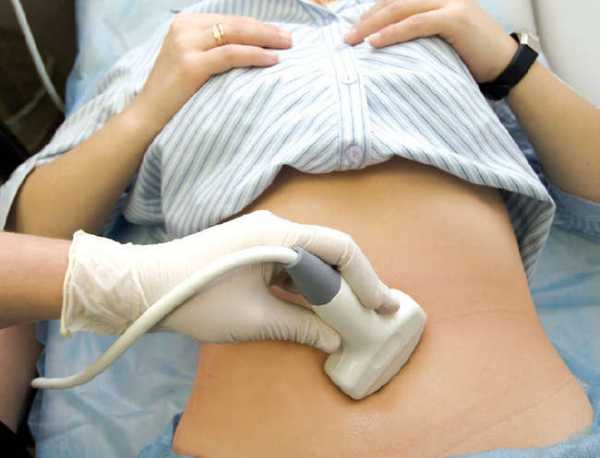
Ультразвуковое обследование — один из методов диагностики опухоли яичника
Лабораторные тесты включают:
- клинический анализ крови, в котором обращают внимание на СОЭ (явления острого воспаления), гемоглобин (проявления анемии), лейкоцитарную формулу;
- анализы крови и мочи на уровень гормонов (эстрогенов или андрогенов);
- онкомаркеры:
- иммуноферментный анализ для определения уровня сывороточного ингибина (А и В), который при ГКО повышен;
- определение в сыворотке крови МИС (Мюллеровской ингибирующей субстанции) — гормона, продуцируемого гранулёзными клетками яичников.
Дифференциальный диагноз
Гранулёзоклеточные опухоли важно дифференцировать с раком яичников, аденокарциномой, карциноидом, текоматозом яичников и синдромом поликистозных яичников (Штейна-Левенталя). Каждое из этих заболеваний имеет свой прогноз и особые подходы к терапии.
Лечение гранулёзоклеточных опухолей
Для борьбы с патологией применяется хирургическое вмешательство, химиотерапия, облучение, эндокринная терапия. В каждом конкретном случае врачом разрабатывается индивидуальная тактика лечения.
Операция
Основное лечение ГКО только хирургическое, причём объём вмешательства зависит от стадии, размера образования, степени злокачественности, наличия метастазов. Учитывают возраст больной и сопутствующие патологии.
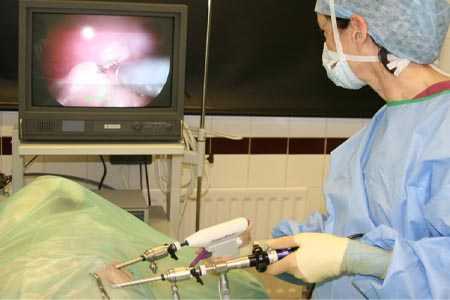
Новейшие методики позволяют проводить малоинвазивные операции лапароскопическим методом. Такие вмешательства самые безопасные и наименее травматичные, позволяют избежать послеоперационных осложнений.
Если есть возможность, хирурги останавливают выбор на органосохраняющих операциях, особенно в случае детородного возраста пациентки. Окончательное решение принимается во время вмешательства, когда наиболее полно оцениваются все факторы риска.
При 1 стадии опухоли молодым женщинам обычно удаляют поражённый яичник с маточной трубой и проводят ревизию (оценку состояния) второго яичника. Женщинам зрелого возраста чаще всего проводят пангистерэктомию — радикальную операцию по удалению матки с придатками. Такую операцию выполняют и при 2–4 стадии ГКО у фертильных женщин. Попутно удаляют метастазы.
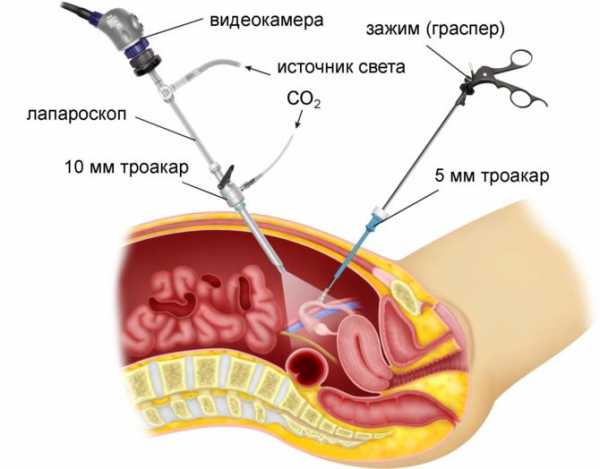
Ларароскопическая операция — наиболее щадящий и малотравматичный метод удаления опухоли яичника
Гранулёзоклеточные опухоли склонны рецидивировать, в таких случаях проводят повторную операцию.
Облучение и химиотерапия
Для борьбы с метастазами и исключения рецидивов пациентке назначают курс облучения. Такое лечение также может применяться в случае противопоказаний к химиотерапии. Лучевая терапия значительно улучшает прогноз при ГКО.
Ещё один метод, дополняющий радикальное лечение — химиотерапия. Она может проводиться как до, так и после операции. Обычно назначают 3 курса химиотерапии каждые 3 недели. Применяют препараты: Цисплатин, Этопозид, Блеомицин, Таксол, Карбоплатин. Эти средства способствуют регрессу и уменьшению неопластических образований.
Оказывая помощь в борьбе со злокачественной опухолью, химиопрепараты вызывают серьёзные осложнения:
- потеря волос (в том числе бровей и ресниц);
- кожная сыпь, отсутствие аппетита, приступы тошноты и рвоты;
- язвы в ротовой полости;
- развитие анемии, которая проявляется постоянной слабостью, головокружениями;
- снижение иммунных сил;
- повышение сосудистой проницаемости, что выражается кровоточивостью, гематомами на теле.
Выбирая препараты для химиотерапии, врач обязательно учитывает общее состояние пациентки и взвешивает все возможные риски развития осложнений. Лечение проводится под тщательным контролем онколога.
Гормональные препараты применяются в качестве паллиативной меры, то есть для облегчения состояния пациентки, когда уже все методы лечения исчерпаны. Методы эндокринной терапии на данном этапе находятся в стадии разработки. Известны прецеденты применения прогестагенов, ингибирующих (угнетающих) фермент аротомазу, переводящий андрогены в эстрогены, противоопухолевого антиэстрогенного препарата Тамоксифен. Гормональное лечение назначают в зависимости от вида продуцируемых опухолью гормонов и сохранности или отсутствия функционирующего яичника. Эффект наблюдается при длительном, не меньше года, применении назначенных средств.
Фотогалерея: методы лечения гранулёзоклеточных опухолей яичника
Тамоксифен — гормональный препарат с антиэстрогенным действием, его применяют для лечения эстрогенпродуцирующих опухолей яичника Лучевая терапия применяется для лечения опухолей яичника как альтернатива химиотерапии Цисплатин — препарат с противоопухолевым действием, его используют для химиотерапии опухолей яичников Основной метод лечения гранулёзоклеточных опухолей яичников — хирургическое вмешательствоПрогноз лечения и возможные осложнения
Лечение ГКО и взрослого, и ювенильного типа имеет благоприятный прогноз при условии ранней постановки диагноза, полноты проведённого хирургического лечения и последующей системной терапии.
Позднее обращение к специалисту грозит осложнениями, среди которых:
- развитие анемии из-за частых маточных кровотечений;
- разрыв капсулы опухоли с возникновением внутреннего кровотечения;
- гормональные нарушения, приводящие к аменорее и бесплодию;
- озлокачествление опухоли со множественными метастазами.
Злокачественная гранулёзоклеточная опухоль может привести к летальному исходу.
Видео: последствия гранулёзоклеточной опухоли — ответ доктора
Для того чтобы снизить риск развития заболевания, необходимо придерживаться определённых правил:
- отказаться от вредных привычек;
- своевременно обращаться к врачу при проявлениях патологии мочеполовой системы;
- проходить профилактический осмотр у гинеколога и онколога 1 раз в 6 месяцев;
- избегать воздействия на организм ионизирующего излучения, химических веществ;
- правильно и полноценно питаться.
Диагноз «опухоль яичника» — не приговор. Ни в коем случае нельзя отчаиваться, так как современный уровень медицины позволяет полностью избавиться от патологии и вернуть утраченное здоровье. Решительный настрой на длительное и полноценное лечение — залог успеха в борьбе с опухолью.
- Автор: Елена Ялынич
- Распечатать
med-atlas.ru