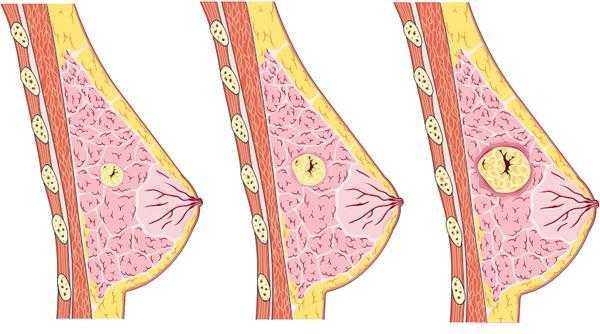
Новообразования в молочной железе
Возможные новообразования в женской груди
 Каждая женщина в своей жизни посещала и посещает маммолога, гинеколога и уролога. Эти три главных врача на протяжении всех жизни следят за физиологическими изменениями в организме женщины. Если обратиться к статистике, то на первом месте среди часто посещаемых врачей стоит гинеколог. Это – осмотр органов малого таза, груди, рассмотрение заболеваний женского организма и репродуктивной функции, и не только. Маммолог – он нужен, когда женщина стала матерью, когда перестала кормить грудью и вошла в период менопаузы. Уролог необходим еще реже – в основном, когда женщине угрожает болезнь почек и мочеиспускательной системы во время беременности.
Каждая женщина в своей жизни посещала и посещает маммолога, гинеколога и уролога. Эти три главных врача на протяжении всех жизни следят за физиологическими изменениями в организме женщины. Если обратиться к статистике, то на первом месте среди часто посещаемых врачей стоит гинеколог. Это – осмотр органов малого таза, груди, рассмотрение заболеваний женского организма и репродуктивной функции, и не только. Маммолог – он нужен, когда женщина стала матерью, когда перестала кормить грудью и вошла в период менопаузы. Уролог необходим еще реже – в основном, когда женщине угрожает болезнь почек и мочеиспускательной системы во время беременности.
В остальных случаях походы к этим врачам ограничиваются разовым посещением для проверки здоровья. Но есть отдельная группа врачей, которые меньше всего радуют женщин – онкологи. Встречаться с ними придется каждой женщине, независимо от того, больна ли она раком, или же нет. Зачем вообще нужны онкологи, если природа все за нас продумала – подготовка груди, вскармливание, прекращение лактации и инволюция (вход в период «сна») молочной железы. Если бы так все было просто, врачи не нужны были вообще, особенно онкологи. Они в 80% случаях встречаются в жизни женщины лишь для осмотра молочной железы. В остальных случаях – диагностируют заболевание и лечат пациента.
Врач никогда вам не скажет, есть ли у него подозрения на рак в отношении вас, если не пройден осмотр, и не сданы анализы. Онкологи занимаются не только лечением раковых заболеваний – они способны вылечить доброкачественную опухоль, определить степень риска и дать рекомендации профилактических мер.
 Однако частыми клиентами онкологов являются женщины, безусловно. На и так хрупкие плечи взваливаются все тяготы жизненных будней. Но не стоит утрировать данную проблему, поскольку, как известно, все болезни от нервов, а точнее – от их недостатка и отмирания. Опухоли в организме могут быть вызваны самыми разными причинами:
Однако частыми клиентами онкологов являются женщины, безусловно. На и так хрупкие плечи взваливаются все тяготы жизненных будней. Но не стоит утрировать данную проблему, поскольку, как известно, все болезни от нервов, а точнее – от их недостатка и отмирания. Опухоли в организме могут быть вызваны самыми разными причинами:
- плохая наследственность;
- приобретенная онкология из-за инфекций;
- прогрессия болезни (вирусов);
- инфекция, пришедшая извне;
- болезнь «грязных рук»;
- другие формы тяжелых заболеваний.
Не будем говорить, что туберкулез, ВИЧ-инфекции и воспаления внутренних органов могут привести к онкологии, это понятно каждому человеку. Стоит обсудить вопрос, касаемо образования новых инородных тел у женщин, которые вполне здоровы, не чувствуют недомоганий и не считаются больными по результатам некоторых анализов.
Откуда берутся онкологические болезни груди
 Вы ни разу не делали аборт, гормональный фон прекрасно сбалансирован, вы рожали сами или не рожали еще вообще, не делали абортов, не болели инфекционными заболеваниями… Откуда может «прийти» рак молочной железы и придет ли он к вам? Однозначно ответить нельзя, потому что неизвестно, какая наследственность, резус фактор крови, и т.д. Но! Вы вполне можете попасть в зону риска больных и расположенных к онкологическим заболеваниям. Что это такое, и как они появляются, от чего и у кого? Какую функцию выполняет грудь – рассмотрели выше. Онкология – это не только рак последней стадии (ЗНО второй группы), это и доброкачественные опухоли, кисты, уплотнения и даже незначительные узлы.
Вы ни разу не делали аборт, гормональный фон прекрасно сбалансирован, вы рожали сами или не рожали еще вообще, не делали абортов, не болели инфекционными заболеваниями… Откуда может «прийти» рак молочной железы и придет ли он к вам? Однозначно ответить нельзя, потому что неизвестно, какая наследственность, резус фактор крови, и т.д. Но! Вы вполне можете попасть в зону риска больных и расположенных к онкологическим заболеваниям. Что это такое, и как они появляются, от чего и у кого? Какую функцию выполняет грудь – рассмотрели выше. Онкология – это не только рак последней стадии (ЗНО второй группы), это и доброкачественные опухоли, кисты, уплотнения и даже незначительные узлы.
Бить тревогу не стоит, поскольку впереди есть много работы – следует установить очаг поражения, выявить причину заболевания (что очень сложно при онкологии), восстановить связь между симптомами и последствиями, обозначить тип болезни, устранить пораженную ткань и обезопасить детей, которые попадают в зону риска по наследственности приобрести возможность повторить на себе болезнь.
Распространенные онкологические формы болезней
Самыми распространенными формами онкологических заболеваний среди женщин считаются:
-
 гиперплазия;
гиперплазия; - киста;
- фиброаденома.
Доброкачественные образования в молочной железе можно распознать под микроскопом – клетки не тесно связаны между собой, между ними есть свободное пространство. По ним можно определить степень риска развития рака на фоне подвижности клеток доброкачественной опухоли.
В медицине чаще всего встречаются случаи, когда раком заболевают те женщины, у которых выявляют повышенный уровень гормонов в крови после менопаузы. Это может быть вызвано приемом лекарственных препаратов, содержащих гормональные клетки. Также в зоне риска находятся и те, кто потребляет в рацион продукты, содержащие высокое количество витамина Е и клетчатки. Хотя по исследованиям ВОЗ такие препараты могут вызвать лишь новообразования доброкачественного типа.
Также есть некоторые новые образования в молочной железе, которые относят к типу ЗНО заболевания. ЗНО – это заболевание класса II, относящихся к типу новых образований в железе молочной. Болезнь относят к злокачественной опухоли группы С50 неуточненной части груди.
Если всем известные болезни так часто встречаются среди женщин, почему же их так сложно диагностировать и устранить? Некоторые формы клеток приобретают злокачественный подвид новой распространенной клетки рака. Рак сам по себе диагностировать и отнести к конкретному виду невозможно. Есть лишь ряд редких заболеваний, к которым также может привести доброкачественная опухоль.
Редкие и серьезные формы опухолей
К серьезным болезням ЗНО относят такие, как:
- Внутрипротоковая папиллома. Это образования в молочной железе у женщин, которые возникают внутри молочных протоков. Из них могут появляться различного рода выделения. Есть разновидности единичной и множественной папилломы – единичная появляется у женщин старше 30 лет, множественная чаще проявляется у молодых девушек. Множественный подтип клеток подвергает женщину большему риску развития раковых клеток.
-
 Склеротический аденоз. Он представляет собой уплотнения в виде небольших узлов, которые могут появиться у женщин старше 30-35 лет. Такое образование тел внутри молочной железы считается доброкачественным, однако есть риск развития ЗНО в дальнейшем.
Склеротический аденоз. Он представляет собой уплотнения в виде небольших узлов, которые могут появиться у женщин старше 30-35 лет. Такое образование тел внутри молочной железы считается доброкачественным, однако есть риск развития ЗНО в дальнейшем. - Радиалный рубец. Является из себя ядро, из которого появляется проток молочной железы. Рубцы можно обнаружить лишь при проведении биопсии, когда есть подтвержденный диагноз рака или доброкачественной опухоли.
- Листовидная опухоль доброкачественная. Зачастую их путают с фиброаденомами, которые возникают у женщин старше 30 и до 50 лет. Но листовидная опухоль встречается очень редко – в 1% случаев из всех возможных заболеваний. Из возможных – половина являются доброкачественными, но приводят часто к развитию рака. При раннем диагностировании легко удаляются и подвергаются лечению.
- Склеротический лимфоцитарный лобулитис и дуктитис (мастопатия на фоне диабета и лимфоцитарный мастит). Болезнь часто возникает у женщин, страдающих зависимостью от инсулина. Это группа женщин, у которых диагностировали диабет первого типа А. Опухоли маленькие, трудно диагностируемые. На ощупь легче распознать, чем на МРМ – твердые, неподвижные, болевые. Не вызывают риск развития рака.
Рубцы в молочных протоках не являются раком! При их увеличении повышается только риск заболеть раком, поскольку в медицине такие рубцы находят только рядом с раковыми клетками, а не как самостоятельное инородное тело.
Симптомы рака
Как выявить симптомы рака, если практически в каждом онкологическом случае – это доброкачественная опухоль, или следствие ее в измененной форме, или просто внушение пациентов, которые бояться констатировать очевидное. Как отличить самостоятельно рак от «простой» опухоли?
- Естественно, наличие опухолей любого вида. Даже самое маленькое уплотнение должно вызвать подозрение у женщины, поскольку таковых в груди не должно быть вовсе! Диагностику проходить только в онкологии, не на УЗИ или маммографии, тем более путем пальпации.
-
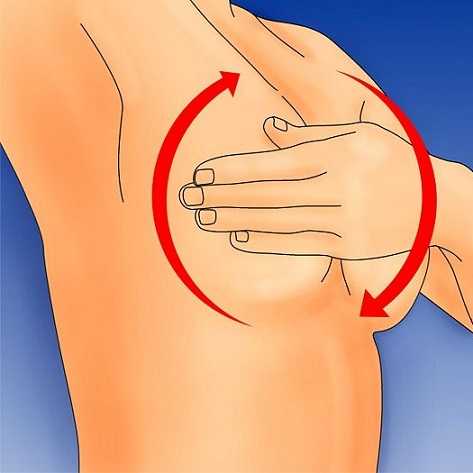 Наличие выделений из сосков. Если вы кормите грудью, сцедите молоко до конца перед кормлением. Замените 1 кормление (если возможно), осмотрите грудь. Если при опорожнении молочной железы продолжаются выделения, сдайте забор. Молоко не может вытекать из пустой груди просто так. Это выделения, даже если они похожи на молоко.
Наличие выделений из сосков. Если вы кормите грудью, сцедите молоко до конца перед кормлением. Замените 1 кормление (если возможно), осмотрите грудь. Если при опорожнении молочной железы продолжаются выделения, сдайте забор. Молоко не может вытекать из пустой груди просто так. Это выделения, даже если они похожи на молоко. - Цвет кожи груди. Не путать с пигментацией сосков на последних сроках беременности и в первый месяц начала лактации. На коже при раке должны быть видны раны, язвы, которые вызывают зуд. Если они не чешутся, проверить грудь на наличие молочницы.
- Форма груди. Любое изменение (с приобретением некруглой формы) – повод провериться у онколога. Прогрессирующая измененная форма груди – не повод ждать приема по записи. Срочно пройти обследование.
- Увеличение лимфаузлов. Прощупайте подмышечные впадины, подняв руки вверх. Если невооруженным глазом, тем более пальцами, есть узлы – смело к онкологу для установления степени развития рака. Это не доброкачественное образование. Только раковые клетки могут проникнуть в лимфадренажные клетки, вызвав их увеличение, т.е. произошло инфицирование системы, которая отвечает за иммунную работу организма.
При обнаружении одного из признаков злокачественной опухоли, срочно пройти обследование вне очереди. Чем раньше установлен диагноз и выявлена степень развития новообразования, тем выше шанс удалить пораженные участки органов, не дав развиваться «плохим» клеткам дальше.
загрузка...
загрузка...
prozhelezu.ru
Доброкачественные и злокачественные опухоли молочной железы
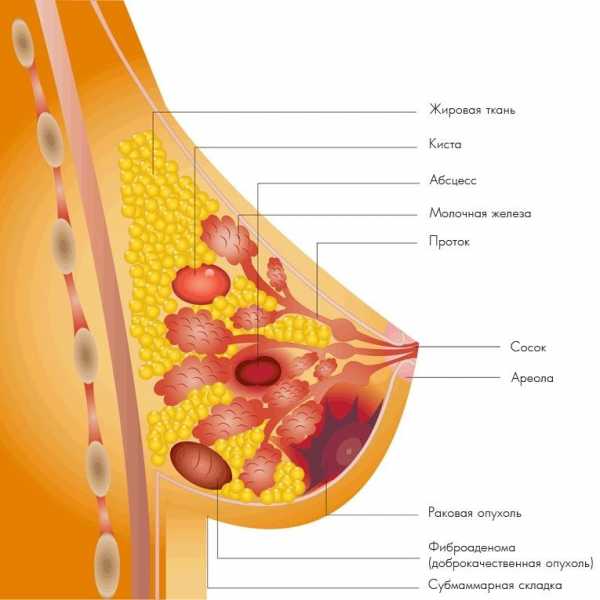
Молочные железы расположены на уровне 3-4 пары ребер и прикреплены к грудной мышце. Сама железа не имеет мышц. Две трети ее объема занимает железистая ткань, состоящая из долей. Доли, или альвеолы, производят грудное молоко. От долей отходит множество млечных протоков, которые, соединяясь в более крупные протоки, открываются в млечных порах, расположенных на самой вершине соска.

Количество жировой ткани зависит от количества лишнего веса женщины
За развитие молочных желез, их правильное функционирование и процесс лактации отвечают гормоны — в основном это эстрогены и пролактин. Повышение их уровня стимулирует начало процесса лактации. Нарушение секреции этих гормонов часто приводит к возникновению у женщин новообразований в молочных железах.
Причины
Точных причин появления опухолей в молочной железе до сих пор не выявлено. Однако хорошо изучены факторы, под влиянием которых возникновение новообразований становится весьма вероятным.
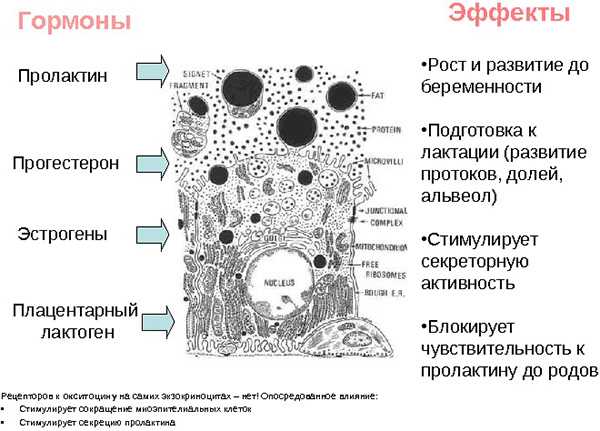
Нарушение уровня этих гормонов наиболее опасно для здоровья груди
Основные факторы, способствующие появлению опухолей:
- гормональный сбой;
- нарушение работы эндокринных органов — щитовидной железы, гипофиза, гипоталамуса и т.д.;
- воспаления половых женских органов — сильнее всего сказывается влияние хронических заболеваний, т.к. длительное воспаление яичников приводит к нарушению их работы и гормональному дисбалансу;
- аборты, выкидыши;
- депрессии, хроническая усталость;
- травмы в области молочных желез;
- бесплодие;
- генетическая предрасположенность;
- алкоголизм, курение;
- долгое нахождение под прямыми солнечными лучами;
- нерегулярная половая жизнь;
- плохая экология окружающей среды;
- сахарный диабет;
- облучение радиацией.
Факт: в зависимости от возраста женщины и состояния ее здоровья можно определить, какие опухоли в молочной железе могут у нее развиться с наибольшей вероятностью.
Симптомы
Симптомы опухоли молочной железы у женщин различаются в зависимости от размера образования, его вида, степени злокачественности и возраста пациентки. На начальной стадии заболевания симптоматика может отсутствовать или быть слабо выражена.
Самообследование нужно проводить каждый цикл
Основные симптомы:
- отечность груди;
- увеличение молочных желез с возможной асимметрией;
- наличие уплотнений при пальпации;
- изменение структуры тканей железы;
- изменение структуры кожи — шелушение, морщинистость, появление «лимонной корки» (при злокачественных опухолях);
- присутствие впадин на груди, втяжение соска (при злокачественных опухолях);
- выделения из соска — от прозрачного до кровянистого, чем больше примеси крови, тем опаснее заболевание;
- изменение цвета ареолы соска;
- увеличение лимфатических узлов в подмышечных впадинах.
Факт: образования в молочных железах у женщин возникают обычно только в одной груди, реже — в обеих.
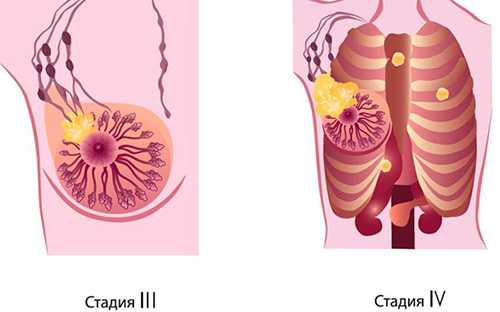
Метастазирование начинается на последних стадиях рака
На начальных стадиях заболевания возможно появление незначительных болей, которые усиливаются с ростом опухолей. При наличии злокачественной опухоли молочной железы состояние пациентки значительно ухудшается. Появление метастазов в разных органах сопровождается соответствующими симптомами. Так, при поражении органов желудочно-кишечного тракта возникают проблемы с пищеварением и стулом; при поражении дыхательных путей появляется кашель и затрудняется дыхание; поражение головного мозга метастазами при опухоли молочной железы сопровождается сильными головными болями.
Виды новообразований
Доброкачественные опухоли
Доброкачественные опухоли молочной железы поддаются лечению легче, чем злокачественные образования. Они различаются по структуре, скорости роста и нескольким другим факторам.
Внутрипротоковая папиллома всегда сопровождается выделениями из соска
- Мастопатия. Заболевание, сопровождающееся разрастанием железистой и соединительной тканей.
- Киста. Четко очерченное образование с тонкими стенками и жидкостью внутри.
- Фиброаденома. Шаровидное уплотнение, обычно в единичном экземпляре, образуется в результате разрастания соединительной ткани между млечными протоками или вокруг них.
- Липома. Возникает при разрастании жировой ткани, часто сопровождается болезнями печени и нарушением обменных процессов в организме.
- Внутрипротоковая папиллома. Появляется в виде наростов между млечными протоками. Может стать предшественницей злокачественной опухоли молочной железы с метастазами.
Совет. Лечение доброкачественных образований в молочной железе необходимо начинать как можно быстрее, иначе есть риск возникновения рака.
Злокачественные опухоли

Наиболее распространенные виды рака
Виды рака молочной железы:
- Преинвазивный. Образуется из млечных протоков или долей.
- Протоковый. Не распространяется на соседствующие органы, развивается только в протоках.
- Дольковый. Часто возникает после гормональной терапии. В большинстве случаев прогноз благоприятный.
- Воспалительный. Схож с маститом, проявляется покраснением кожи на груди и повышенной температурой тела.
- Медуллярный. Незначительно поражает соседние органы, характеризуется опухолью большого размера.
- Инфильтративный. Имеет несколько форм, классификация которых зависит от места поражения. Один из наиболее часто встречающихся видов онкологии груди.
- Тубулярный. Имеет благоприятный прогноз при небольшом размере четко определяющейся опухоли.
Факт: чем раньше определяется онкологическое заболевание, тем выше процент выживания для пациентки.
Диагностика

На результатах МРТ хорошо заметно количество и структура образований
Диагностика включает в себя следующие процедуры:
- маммография;
- УЗИ, КТ и/или МРТ молочных желез;
- анализы на онкомаркеры;
- биохимический анализ крови;
- биопсия;
- рентгенография легких (при злокачественных образованиях);
- исследование выделений из соска.
В обязательном порядке перед лечением образования в молочной железе врач проводит сбор анамнеза пациентки: ранее перенесенные заболевания, наличие хронических болезней, наличие подобных заболеваний у родственников и т. д.
Лечение
Чтобы определить, как лечить опухоль молочной железы, необходимо учесть возраст пациентки, результаты всех исследований и стадию заболевания.
- Оперативное вмешательство. В зависимости от вида опухоли при операции могут удаляться только пораженные ткани и опухоль, часть груди или полностью пораженная молочная железа. После операции при раковой опухоли в молочной железе дополнительно может проводиться химиотерапия.
- Гормональная терапия. Необходима для выравнивания гормонального фона или его поддержания.
- Химиотерапия. Направлена на уничтожение раковых клеток. Проводится путем введения необходимых препаратов внутривенно или внутрь.
- Лучевая терапия. Используется как дополнительный метод лечения.

При лампэктомии удаляется только пораженная часть железы
Совет. Самостоятельно пытаться замедлить рост образования не рекомендуется — лучше уточнить у врача, чем лечить опухоль молочной железы, и необходима ли операция.
Заключение
Обнаруженные на ранней стадии развития опухоли лучше всего поддаются лечению. Запущенное заболевание может быть опасно для жизни, даже если изначально оно имело только доброкачественное происхождение.
Соавтор: Васнецова Галина, врач-эндокринолог
Оцените материалpozhelezam.ru
Рак молочной железы и опухоли молочной железы
Новообразование молочной железы является наиболее частым видом опухолей у женщин, ежегодная заболеваемость в мире около 1 миллиона. В Армении частота патологии за 2007 год составила 61,0 на 100000 населения, и соответственно смертность составила 32,8 на 100000 населения. Несмотря на увеличение заболеваемости, смертность от опухолей молочной железы в последние годы снижается, что является результатом улучшения ранней диагностики и результатов лечения.
Каковы факторы риска рака молочной железы?
Факторы риска повышают шанс заболеть раком. Однако наличие даже нескольких таких факторов не является приговором. Ряд факторов, в частности, здоровый образ жизни, могут снизить вероятность развития рака опухоли.
Факторы риска для рака молочной железы, не подлежащие изменениям:
Пол - женский. Возраст – частота болезни увеличивается с возрастом, у подавляющего большинства возраст старше 50 лет. Генетические факторы риска - у 10% рак молочной железы наследуется из-за мутаций генов, наиболее часто в генах BRCA1 и BRCA2, которые могут наследоваться от одного из родителей. Наличие мутации можно определить пройдя исследование крови в Центре генетики.
Менструальные периоды – раннее начало менструации (до 12 лет) и/или поздняя менопауза (после 50 лет).
Факторы риска, связанные с образом жизни:
- Отсутствие детей - бездетные или родившие первого ребенка после 30 лет.
- Применение противозачаточных препаратов – особенно при длительном применении.
- Гормональная заместительная терапия - длительное (более 5 лет) применение гормональной заместительной терапии после менопаузы, особенно негативна комбинация эстрогенов и прогестерона.
- Кормление грудью – имеет благоприятное влияние, особенно продолжительное в течение 1,5-2 лет.
- Ожирение и диеты с высоким содержанием жиров - особенно у женщин после менопаузы.
- Курение - особенно у женщин, начавших курить в раннем подростковом возрасте.
- Имплантант (протез) молочной железы – в частности силиконовые протезы затрудняют обследование железы при маммографии.
Можно ли предотвратить рак молочной железы?
Предупреждение рака молочной железы остается сложной задачей, поэтому более реалистичны меры по раннему выявлению опухоли и своевременному лечению. Для этого всем женщинам рекомендуется:
- с 20 лет - ежемесячное самообследование молочных желез. Врачебное обследование при плановых осмотрах каждые 6 месяцев.
- с 35 лет – первичная маммография, при отягощенном наследственном анамнезе исследование выполняется с 30 лет.
- с 40 лет – маммография в сочетании с УЗИ регулярно (один раз в два года).
- с 50 лет – маммография в сочетании с УЗИ регулярно (один раз в год).
У женщин с высоким риском развития рака молочной железы целесообразно начинать маммографическое обследование в более ранние годы и делать их чаще.
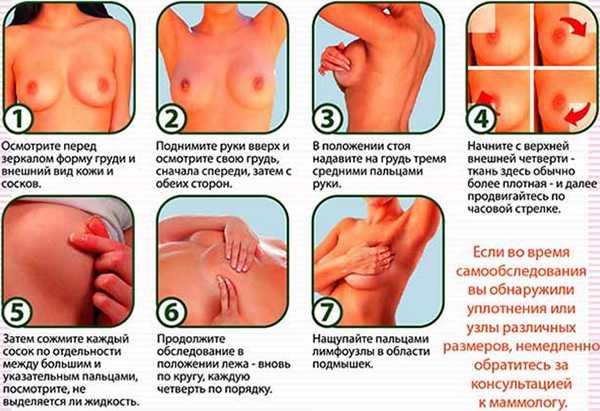
Техника самообследования следующая:
- осмотр перед зеркалом
- осмотр перед зеркалом с опущенными руками, с поднятыми руками
- пальпация рука вверх за голову
- рука в сторону
- рука вдоль тела
- прощупывание подмышечных и надключичных областей
- сдавливание пальцами ареолы и соска.
Маммография, клиническое обследование молочных желез и самообследование дают женщинам наилучшие возможности раннего выявления рака, что повысит вероятность полного излечения.
Что делать при подозрении на опухоль молочной железы?
Если возникли подозрения о наличии новообразования молочной железы, нужно немедленно обратиться к онкологу и пройти обследование, в частности, маммографию. При выявлении образования может потребоваться биопсия (взятие кусочка ткани для микроскопического исследования), с применением обычного шприца или маммотома.
Чаще для уточнения диагноза и распространенности заболевания используют ультразвуковое исследование (УЗИ) молочных желез и внутренних органов, рентгенография грудной клетки, сканирование костей, компьютерная томография (КТ) и анализы крови с исследованием онкомаркеров – СЕА, Са 15-3.
Почему так много видов лечения опухолей молочной железы?
Многие женщины говорят, что борьба с болезнью для них сродни борьбе за жизнь. Победа в этой борьбе означает полное излечение от опухоли либо полный контроль над ее проявлениями в течение долгого времени. Но так как опухоль молочных желез состоит из различных клеток, полное их уничтожение требует различных методов лечения. Поэтому необходимо использовать преимущество всех имеющихся методов лечения на сегодня. Стратегия борьбы с опухолью может включать хирургию, химиотерапию, лучевую терапию, гормональное лечение, а также таргет-терапию. При выборе метода лечения учитываются возраст, общее состояние организма и стадия опухоли.
В настоящее время предпочтение отдается сберегательным операциям, которые позволяют меньше искажать фигуру, свободно двигать плечом и рукой, предотвращать отек конечности. При необходимости полного удаления молочной железы предлагаются различные варианты пластики органа.
После операции, может назначаться дополнительная терапия для уничтожение невидимых атипичных клеток, которые могут быть в различных органах. К такой терапии относятся химиотерапия, гормональное лечение и биотерапия.
В ряде случаев для сокращения размеров опухоли химиотерапия назначается до операции. Химиотерапия в последнее время становится всё более прицельной и связанной не только с морфологическими, но и генетическими особенностями раковых клеток. Наиболее современное направление в лечении, это target-терапия, которая учитывает цитогенетический статус пациента.
Мастопатия - это доброкачественные изменения тканей молочной железы, связанные с гормональным дисбалансом организма, которые могут развиться у женщин всех возрастов, но наиболее часто ею страдают женщины в возрасте от 25 до 45 лет.
Почему возникает мастопатия?
Основной причиной мастопатии являются нарушения в гормональной системе женщины. При нормальном функционировании женского организма ежемесячные гормональные изменения приводят к циклическим изменениям и в молочных железах. Нарушения в гормональном цикле могут привести к возникновению мастопатии.
Факторы риска, присутствие которых повышает вероятность возникновения мастопатии следующие:
- воспаление придатков матки
- наследственный фактор – наличие заболеваний молочных желез у родственников по материнской линии
- заболевания щитовидной железы
- недостаток йода в организме
- заболевания печени и желчного пузыря
- диабет, ожирение, сосудистые нарушения
- стрессы, депрессии, нерегулярная половая жизнь
- аборты, травмы молочной железы, алкоголь, курение, радиация
- отсутствие или поздняя первая беременность, короткий период грудного вскармливания
- раннее начало менструаций и позднее их прекращение
- травмы молочной железы
ПОМНИТЕ:
мастопатия – заболевание, которое зависит от множества факторов, поэтому бережное отношение к своему здоровью значительно снижает риск возникновения заболевания. Если же Вы попадаете в группу риска, то необходимо проходить более частые обследования, ведь на ранних стадиях мастопатия эффективно лечится, вплоть до полного устранения симптомов заболевания.
Как можно рааспознать мастопатию?
Основными симптомами мастопатии являются прощупываемые уплотнения или узлы различных размеров и форм в молочных железах. Реже при мастопатии появляются выделения из соска, которые могут иметь кровянистый, светлый или темный цвет. Темные и кровянистые выделения могут указывать на предраковые состояния. Узлы и уплотнения, в большинстве случаев, не вызывают беспокойства у женщины, и зачастую пациентки не обращают на это особого внимания. Болезненные ощущения появляются за несколько дней до менструации, уплотнения становятся болезненными. Болезненные ощущения быстро проходят с началом менструации. При запущенных формах и развитии узловой мастопатии болезненные ощущения могут отдавать в плечо и подмышку. Болезненным становится малейшее прикосновение к груди.
Многие врачи считают, что мастопатия может перейти в онкологическое заболевание, при этом симптомы могут быть совершенно другого характера. Как и любое заболевание, мастопатия легче и быстрее лечится на начальных стадиях.
Профилактика мастопатии – это, в первую очередь, здоровый и активный образ жизни. Диета должна содержать достаточное количество йода, достаточный по продолжительности сон, нормированные физические нагрузки, исключение травмирования груди и стрессов. Мастопатия стала спутницей современной женщины. Сегодня редкая женщина не имеет начальных признаков мастопатии.
Всем женщинам необходимо проводить обязательное профилактическое обследование молочных желез - практика показывает, что в большинстве случаев женщины могут сами обнаружить у себя употнения. Методов - множество. Самый простой и доступный из них - самообследование.
Выбрав время в течение первой недели после окончания менструации, внимательно осмотрите себя в зеркало, обращая внимание на все признаки нарушение симметричности, изменение цвета кожи груди или околососковой области, усиление венозного рисунка. Осмотр проводится сначала лежа, подложив под плечо подушку, а затем стоя, подняв руку и заложив ее за голову. Подушечками пальцев обследуйте грудь. Начинайте осмотр с подмышечной области, далее двигаясь по спирали по направлению к соску. Продолжите осмотр, двигаясь по вертикалям сверху вниз, начиная с внутренней стороны груди до подмышечной впадины.
Диагностика у врача начинается с осмотра, сбора жалоб и Ваших ощущений – это самый важный материал при проведении диагностики. Далее могут назначаться: УЗИ молочной железы, маммография, гистологические исследования, анализ крови на гормоны и др.
По результатам обследования ставится точный диагноз и назначается соответствующее лечение.
Лечение мастопатии - устранение причины при ее выявлении. Для нормализации работы печени назначаются витамины А, группы В, С. Проводится лечение хронического аднексита. Также могут назначаться: оральные контрацептивы с целью регуляции менструального цикла, гормональные препараты (прогестерон, даназол, бромкриптин и др.), антиэстрогены.
При болях можно использовать анальгетики, легкие мочегонные средства, которые уменьшают отек молочной железы, гомеопатические средства. При лечении необходима нормализация диеты, следует исключить переохлаждение и посещение бани.
При лечении запущенных форм узловой мастопатии применяется хирургическое лечение и сопутствующая медикаментозная терапия.
Грамотно и качественно подобранная комплексная методика лечения, в большинстве случаев, позволяет полностью избавиться от мастопатии в течение 1 месяца, и в дальнейшем посещать гинеколога 1-2 раза в год для контрольных осмотров.
В своей груди женщины до 25 лет чаще всего обнаруживают вовсе не раковые опухоли и ни участки узловой мастопатии, а фиброаденомы. Это доброкачественные опухоли, возникающие из тканей молочной железы. Причины их возникновения недостаточно ясны. Известно, что возникают эти опухоли чаще всего в подростковом периоде на фоне “буйства гормонов”. Обнаруживается фиброаденома, как правило, без всякого участия врача. Один или несколько “шариков” с ровной поверхностью перекатываются в груди. В отличие от рака эти опухоли не разрушают рядом находящиеся ткани и не распространяются по всему организму.
Диагностика
Фиброаденомы можно диагностировать по данным УЗИ, маммографии, цитологического исследования и клинически - осмотр специалиста.
Чем опасна фиброаденома?
Редко фиброаденомы быстро увеличиваются в размерах и достигают внушительных размеров. Опухоль может не просто занимать грудь, но и превращать грудь в огромный шар, делающий молочные железы явно не симметричными. Это так называемые гигантские фиброаденомы. Среди них встречаются листовидные фиброаденомы. Помимо их особенного размера, они имеют одно неприятное свойство — могут перерождаться в саркому.
Лечение
Чаще всего онкологи рекомендуют удалять фиброаденомы. Показанием к удалению фиброаденомы является подозрение на рак молочной железы, интенсивное увеличение образование, большие размеры опухоли. Удаление фиброаденомы не представляет особых сложностей. Выполняется небольшой разрез (секторальная резекция, энуклеация), в тканях хирург обнаруживает фиброаденому и аккуратно ее удаляет. Что касается швов, то в большинстве случаев договориться о том, что они должны быть косметическими — вполне возможно.
surgeonsam.com