Мкб 10 рак правой молочной железы
Классификация рака молочной железы, виды и стадии рака груди
Классификацию принято рассматривать по системе TNM, где определяется стадия рака. Но так же для постановки более точного диагноза используют и другие классификации. Мы сейчас Вам опишим основные.
 Классификация рака по МКБ 10
Классификация рака по МКБ 10
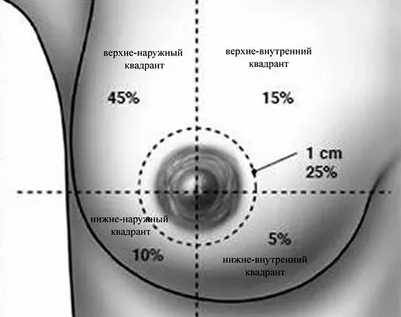
- С50 злокачественное новообразование молочной железы;
- С50,0 сосок и ареол;
- С50,1 поражена центральная часть молочной железы;
- С50,2 поражение верхневнутренний квадрант;
- С50,3 поражение нижневнутреннего квадранта;
- С50,4 поражение верхненаружнего квадранта;
- С50,5 поражение нижненаружнего квадранта;
- С50,6 подмышечная область;
- С 50,8 поражение более чем одной позиции;
- С50,9 локализации развития рака не определена;
- D05.0 дольковая карцинома in situ;
- D05.1 внутрипротоковая карцинома in situ.
Гистологическая классификация
А. Неинвазивный рак
- внутрипротоковый;
- дольковый.
В. Инвазивный рак
- протоковый;
- дольковый;
- слизистый;
- медуллярный;
- тубулярный;
- апокриновый;
- другие формы (папиллярный, ювенильный и другие).
С. Особые
- рак Педжета;
- воспалительный рак.
Самые распространенные формы рака, которые диагностируются в настоящее время, это — плоскоклеточный рак и рак Педжета.
Классификация по скорости роста опухоли
Скорость роста опухоли говорит о её злокачественности, определяется скорость при помощи лучевых диагностик. Так например:
- Быстро растущая опухоль — для этого характерно прибавление массы опухоли в 2 раза больше за период не более 2-х месяцев.
- Средне растущая опухоль — для этого характерно прибавление массы опухоли в 2 раза в течение 1 года.
- Медленно растущая опухоль — для этого характерно прибавление массы опухоли в 2 раза, за период более 1 года.
Классификация TNM
T — первичная опухоль
- TX — первичная недоступна оценке;
- TO — нет ни каких признаков первичной опухоли;
- Tis — рак;
- Tis (DCIS) — протоковая карцинома;
- Tis (LCIS)- дольковая карцинома;
- Tis (Paget)- болезнь Педжета соска, не связанная с инвазивной карциномой;
- Т1 — опухоль размером до 2 см;
- Т2 — опухоль размером от 2 до 5 см;
- Т3 — опухоль размером более 5 см;
- Т4 — опухоль любого размера, которая распрастраненная на кожу, на грудную стенку.
N — регионарные лимфатические узлы
- NX — регионарные лимфатические узлы, которые не могут быть оценены.
- N0 — нет наличия метастаз в регионарных лимфатических узлах.
- N1- наличие метастаз в подмышечных лимфатических узлах, I.II Уровня, которые не спаяны между собой.
- N2 а- наличие метастаз в подмышечной области лимфатических узлах I.II уровня , которые спаянные между собой. (в — внутренний маммарный лимфатический узел при отсутствии клинических признаков и метастаз в подмышечных лимфатических узлах).
- N3 а — наличие метастаз в подключичных лимфатических узлах III уровня (в — наличие метастаз во внутренних маммарных и подмышечных лимфатических узлах, метастазы в надключичных лимфоузлах).
М — отдаленные метастазы.
- Мо — наличие отдаленных метастаз не определяется;
- М1 — отдаленные метастазы имеются.
Виды рака молочной железы
Гормонозависимый
Гормонозависимый — такое заболевание, как рак молочный железы напрямую зависит от гормонально фона женского организма. На сегодняшний день имеются множество факторов, которые способны вызвать сбой гормонального фона.
Практически все формы гиперплазии молочной железы — это следствие нарушения свойств эндокринной системы. Все это вызвано повышением в организме эстрогена, пролактина и снижения прогестерона.
Точно также, из-за сбоя именно этих гормонов начинает развиваться рак молочной железы.
Учеными доказано, что долгий, без перерыва прием гормональных противозачаточных средств является одной из причин возникновения рака молочной железы. В основном в комплексе лечения заболевания включены гормональные средства.
Негативный рак молочной железы
Негативный рак молочной железы — одна из тяжелых форм заболевания. Тяжело поддается лечению. Определяется только лабораторными методиками. Отличается от других тем, что он не имеет рецепторов к основным трем белкам — эстрогену, прогестерону, специфическому опухолевому белоку.
Люминальный рак молочной железы
Люминальный рак молочной железы подразделяется на 2 типа — А и В.
Люминальный А. Диагностируется у женщин в период менопаузы, в 33-41% случаях. Данный вид онкоклеток:
- рецепторы хорошо реагируют на эстроген и прогестерон;
- рецепторы практически не реагируют на маркер клеточного роста Ki67;
- рецепторы не реагируют на клетки специфического белка HER2-neu.
Этот вид рака хорошо поддается лечению. Для лечения применяется гормональная терапия.
Люминальный В. Встречается у женщин детородного возраста, в соотношении 15-20% случаев. Характеризуется метастазами в лимфатические ближайшие узлы. Заболевание очень тяжело лечить. В основном, не удается остановить рост раковых клеток.
Стадии рака
Подразделяют 4 стадии рака.
Первая (начальная) стадия
Для нее характерно:
- размер опухоли в переделах 2 см;
- отсутствие метастаз.
Вторая стадия
Для нее характерно:
- размер опухоли 2-5 см;
- наличие метастаз в лимфатических узлах;
- возможны единичные метастазы в отдаленных органах.
Третья стадия
Для неё характерно:
- размер опухоли более чем 5 см;
- наличие метастаз в лимфатических узлах подмышечной области (узлы определяются отдельно от метастаз);
- могут наблюдаться отдаленные метастазы.
Четвертая стадия
Для нее характерно:
- Размеры опухоли большие, в основном определяются за пределами молочной железы. Могут сопровождаться узлами.
- Метастазы с двух сторон в лимфоузлах.
- Множественное количество метастаз в отдаленных органах.
Видео: классификация рака молочной железы
medik-24.ru
Классификация рака молочной железы
Определяет стадии рака молочной железы классификация TNM Classification of Malignant Tumours, принятая ВОЗ для всех злокачественных новообразований. Для онкологической маммологии на основе рекомендаций ведущих специалистов она адаптирована с введением детализации.
Классификация рака молочной железы по TNM измеряет анатомическую степень опухоли на основе ее размера, распространенности на лимфатические узлы в подмышечных впадинах, шее и в груди, а также отмечает наличие метастазов. Данная международная классификация рака молочной железы принята International Association for Breast Cancer и Европейским обществом медицинской онкологии (EUSOMA).
По TNM-классификации, раковое заболевание молочных желез имеет следующие стадии:
- T0 – признаки рака молочной железы не обнаружены (не доказаны).
- Tis (tumor in situ) обозначение относится к карциномам и расшифровывается так: аномальные клетки обнаружены на месте (инвазия отсутствует), локализация ограничивается протоками (DCIS) или дольками (LCIS) молочной железы. Также есть Тis Paget, то есть болезнь Педжета, поражающая ткани соска и ареолы груди.
- Т1 – диаметр опухоли в самом широком месте 20 мм или меньше:
- Т1а – диаметр опухоли > 1 мм, но < 5 мм;
- T1b – диаметр опухоли больше 5 мм, но менее 10мм;
- T1c – диаметр опухоли >10 мм, но ≤ 20 мм.
- Т2 – диаметр опухоли > 20 мм, но < 50 мм.
- T3 – диаметр опухоли превышает 50 мм.
- Т4 – опухоль любого размера и распространилась: в грудную клетку (Т4а), в кожу (T4b), в грудную клетку и кожу (T4c), воспалительный рак молочной железы (T4d).
Показатели по лимфоузлам:
- NX – лимфоузлы не могут быть оценены.
- N0 – рак не был найден в лимфатических узлах.
- N0 (+) – небольшие участки «изолированных» опухолевых клеток (менее 0,2 мм) найдены в подмышечных лимфоузлах.
- N1mic – участки опухолевых клеток в подмышечных лимфоузлах более 0,2 мм, но менее 2 мм (могут быть видны только под микроскопом и часто называются микрометастазами).
- N1 – рак распространился на 1-2-3 подмышечных лимфоузла (или на такое же количество внутригрудных), максимальный размер 2 мм.
- N2 – распространение рака на 4-9 лимфатических узлов: только на подмышечные (N2a), только на внутренние грудные (N2в).
- N3 – рак распространился на 10 или более лимфатических узлов: на лимфоузлы под рукой, или под ключицей, или над ключицей (N3a); на внутренние грудные или же подмышечные узлы (N3в); поражены надключичные лимфатические узлы (N3c).
Показатели по отдаленным метастазам:
- M0 – метастазы отсутствуют;
- М0 (+) – клинические или рентгенологические признаки отдаленных метастазов отсутствуют, но опухолевые клеток обнаруживаются в крови или костном мозге, или в других лимфоузлах;
- М1 – метастазы в других органах определяются.
Гистологическая классификация рака молочной железы
Действующая на сегодняшний день гистопатологическая классификация рака молочной железы основывается на морфологических особенностях неоплазий, которые изучаются в процессе гистологических исследований образцов опухолевой ткани – биоптатов.
В текущей версии, одобренной ВОЗ в 2003 году и принятой во всем мире, данная классификация включает около двух десятков крупных типов опухолей и почти столько же менее значительных (более редких) подтипов.
Выделяются следующие основные гистотипы рака молочной железы:
- неинвазивный (неинфильтрирующий) рак: внутрипротоковый (протоковый) рак; дольковый или лобулярный рак (LCIS);
- инвазивный (инфильтрирующий) рак: протоковый (внутрипротоковый) или дольковый рак.
На эти типы, по статистике Европейского общества медицинской онкологии (ESMO), приходится 80% клинических случаев злокачественных опухолей молочных желез. В остальных случаях диагностируются менее распространенные разновидности рака груди, в частности: медуллярный (рак мягких тканей); тубулярный (раковые клетки образуют трубчатые структуры); муцинозный или коллоидный (со слизью); метапластический (плоскоклеточный, железисто-плоскоклеточный, аденокистозный, микоэпидермоидный); папиллярный, микрососочковый); рак Педжета (опухоль соска и ареолы) и т. д.
На основании стандартного протокола гистологических исследований определяется уровень дифференциации (различения) нормальных и опухолевых клеток, и таким образом гистологическая классификация рака молочной железы позволяет установить степень злокачественности опухоли (это не то же самое, что стадии рака). Данный параметр очень важный, так как уровень гистопатологической дифференциации ткани неоплазии дает представление о потенциале ее инвазивного роста.
В зависимости от количества отклонений в структуре клеток выделяются степени (Grade):
- GX – уровень различения тканей не поддается оценке;
- G1 – опухоль высоко дифференцированная (low grade), то есть опухолевые клетки и организация опухолевой ткани близки к нормальному виду;
- G2 – умеренно дифференцированная (middle grade);
- G3 – низко дифференцированная (high grade);
- G4 – недифференцированная (high grade).
Степени G3 и G4 означают значительное преобладание атипичных клеток; такие опухоли быстро растут, и скорость их распространения выше, чем опухолей с дифференцированием на уровне G1 и G2.
Основные недостатки этой классификации специалисты усматривают в ограниченной возможности более точного отражения неоднородности рака груди, поскольку в одной группе оказались опухоли, имеющие абсолютно разный биологический и клинический профиль. Как результат, гистологическая классификация рака молочной железы имеет минимальное прогностическое значение.
Иммуногистохимическая классификация рака молочной железы
Благодаря использованию новых молекулярных онкомаркеров – экспрессии клеточных рецепторов опухоли к эстрогену (ER) и прогестерону (PgR) и статуса HER2 (трансмембранного белкового рецептора эпидермального фактора роста EGFR, стимулирующего рост клеток) – появилась новая международная классификация рака молочной железы, которая имеет доказанное прогностическое значение и позволяет более точно определить методы терапии.
Принимая за основу состояние рецепторов эстрогена и прогестерона, активация которых приводит к изменениям в клетках и росту опухоли, иммуногистохимическая классификация рака молочной железы различает гормон-положительные опухоли (ER+, PgR+) и гормон-отрицательные (ER-, PgR-). Также статус рецепторов EGFR может быть позитивным (HER2+) или негативным (HER2-), что коренным образом влияет на тактику лечения.
Гормон-положительный рак молочной железы поддается гормональной терапии с применением препаратов, которые снижают уровень эстрогена или блокируют его рецепторы. Как правило, такие опухоли растут медленнее, чем гормон-негативные.
Маммологии отмечают, что пациентки с данной разновидностью новообразований (которые чаще возникают после менопаузы и поражают выстилающие протоки ткани) в краткосрочной перспективе имеют лучший прогноз, но рак с ER+ и PgR+ иногда может давать рецидивы по прошествии многих лет.
Гормон-отрицательные опухоли намного чаще диагностируются у женщин, которые еще не прошли менопаузу; данные неоплазии не лечатся гормональными препаратами и увеличиваются быстрее, чем рак гормон-положительный.
Кроме того, выделяет иммуногистохимическая классификация рака молочной железы тройной положительный рак (ER+, PgR+ и HER2+), который можно лечить гормональными средствами и препаратами с моноклональными антителами, предназначенными для подавления экспрессии рецепторов HER2 (Герцептин или Трастузумаб).
А тройной негативный рак (ER-, PgR-, HER2-), который относят к молекулярному базальному подтипу, характерен для молодых женщин, имеющих мутантный ген BRCA1; основное медикаментозное лечение проводится цитостатиками (химиотерапия).
В онкологии принято принимать решение о назначении лечения на основе всех возможных характеристик заболевания, которые предоставляет в распоряжение врача каждая классификация рака молочной железы.
ilive.com.ua
Рак молочной железы: причины, лечение и прогноз
Содержание статьи:
Злокачественные опухоли в области молочных желез являются одной из самых серьезных медицинских и социальных проблем. По данным статистики, заболеваемость раком груди очень высока – всего в мире насчитывается около 1,5 млн женщин с таким диагнозом. Примерно для 400 тыс. из них болезнь заканчивается летально, поэтому так важна своевременная диагностика и лечение рака молочной железы.
Рак молочной железы - что это такое
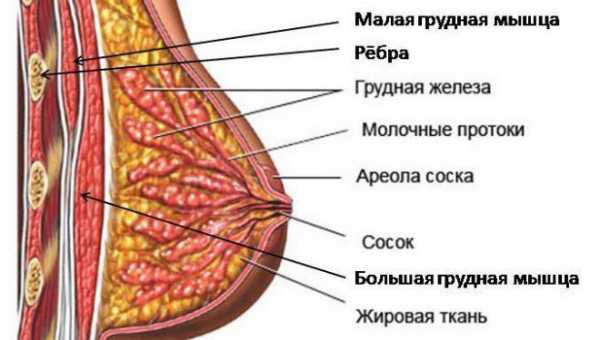
Рак молочной железы — это часто встречающееся онкологическое заболевание, которое развивается в железистых тканях молочной железы. Заболеванию подвержены как женщины, так и мужчины в возрасте от 13 лет. Патологический процесс может развиваться в одной доли или в нескольких сразу, справа, слева или в обоих грудях.Статистика рака молочной железы
Каждый год по всему миру диагностируется более 1 млн 250 тыс. новых случаев злокачественной патологии груди. В одной только России таких случаев ежегодно – 54 тыс. Причем во многих странах отмечается тенденция к росту заболеваемости. Это объясняется несколькими причинами. Прежде всего, тем, что улучшилась диагностика и начал проводиться маммографический скрининг. Это дает возможность выявить опухоль в начальной стадии, когда она еще не проявляет себя никакими симптомами. Медики советуют посещать маммолога и регулярно проходить скрининг. Также необходимо регулярно проводить самоообследование молочных желез. Статистика неутешительна – каждая восьмая женщина рано или поздно сталкивается с этим серьезным недугом. Не исключено заболевание и у представителей мужского пола, но это нечастое явление. По данным исследователей соотношение заболевших мужчин и женщин примерно равняется 1:100. Риск заболеть раком молочной железы со временем растет. Большинство женщин с этим диагнозом (77%) относятся к возрастной группе старше 50. Молодых девушек среди страдающих раком груди немного – около 0,3%.
Рак молочной железы код по МКБ-10
С50 Злокачественное заболевание молочной железы. С50.0 Сосок и ареола. С50.1 Центральная часть молочной железы. С50.2 Верхневнутренний квадрант. С50.3 Нижневнутренний квадрант. С50.4 Верхненаружный квадрант. С50.5 Нижненаружный квадрант. С50.6 Подмышечная область. С50.8 Распространение более чем на одну из вышеуказанных зон. С50.9 Локализация неуточнённая. D05.0 Дольковая карцинома in situ. D05.1 Внутрипротоковая карцинома in situ.Подробная классификация рака молочной железы по стадиям (TNM) и другие классификации освещены на нашем сайте.
Причины рака молочных желез
Этиологию заболевания до конца не прояснили. До сих пор не обнаружен специфический этиологический фактор. Определенную роль в начале злокачественного процесса играют неблагоприятное воздействие среды и даже образ жизни женщины. Но при этом с известными факторами можно связать не более 50% случаев болезни.Группы риска
В современной медицине определены такие группы риска возникновения рака груди:
- Группа невысокого риска (в 1-2 раза выше). Сюда относятся женщины, в раннем возрасте использовавшие КОК, особенно до первой беременности. Примерно на 35% повышает ЗГТ. Также в эту группу входят женщины, имеющие в анамнезе прерывание первой беременности и женщины, в чьем рационе много жиров (насыщенных), которые повышают содержание в плазме эстродиола.
- Группа среднего риска (повышается в 2-3 раза). Здесь основными факторами выступают: поздние первые роды, раннее менархе, поздняя менопауза, другие виды рака в прошлом, злоупотребление спиртным, бесплодие, повышенная масса тела, пролиферативные явления в груди, ожирение после менопаузы.
- Группа высокого риска (повышен в 4 и более раз). К этой категории относятся женщины после 50 лет и женщины, чьи родственницы 1-й линии имели этот диагноз. Также повышается риск у женщин, перенесших рак груди в прошлом, после воздействия радиации, при пролиферативных болезнях груди с наличием атипии. Серьезным фактором является мутация генов BRCA1, BRCA2.
Наследственный рак молочной железы
В ряде случая устанавливается диагноз «наследственный рак». Критериями для его постановки служат:
• Начало болезни в молодом возрасте. • Развитие опухоли в двух грудях. • Наличие у пациентки родственниц 1 и 2 степени родства, перенесших рак груди. • Множественный характер новообразований у пациентки или (и) родственников. • Наличие специфических опухолевых ассоциаций.К настоящему времени ученым удалось выявить несколько генов, которые отвечают за предрасположенность к злокачественным процессам. Это гены BRCA1, BRCA2, р53, PTEN. Последние два ответственны за семейную и индивидуальную расположенность к синдромам Кауден и Ли–Фраумен. По данным исследований до 40-70% случаев наследственного рака груди связано с мутациями генов BRCA1, BRCA2. Выяснилось, что носительницы этих мутаций имеют крайне высокий риск злокачественного процесса в одной железе – до 80%. А риск появления опухоли во второй груди - 50-60%. (В общей популяции эти показатели – 2 и 4,8%). У носительниц мутации BRCA1 пик заболеваемости приходится на 35-39 лет, при мутации гена BRCA2 – на 43-54 года. Стоить отметить, что у пациенток с мутацией BRCA2 прогноз лучше, чем при спорадическом раке или мутации BRCA1. Беременность и роды при мутациях, как выяснилось, не являются защитными факторами. Так, рожавшие женщины с мутациями заболевают раком до 40 лет еще чаще, чем нерожавшие (примерно в 1,7 раза). Причем с каждой следующей беременностью риск возрастает. При выявлении генной мутации лечение следует пересмотреть.
Лечение таких женщин имеет свои особенности:
• Органосохраняющие операции не проводят. • Рекомендуют провести мастэктомию в целях профилактики. • Расширяются показания к химиотерапевтическому лечению. • В случае мутации BRCA1 рекомендована оварэктомия для профилактики.Механизм развития рака молочной железы
К настоящему времени патогенез при раке груди до конца не изучен и все этапы развития опухолевого процесса точно не определены. В современной медицинской науке принято выделять три основных этапа в развитии заболевания: инициация, промоция, прогрессия. Канцерогенез (озлокачествление) начинается в результате мутации протоонкогенов. Они трансформируются в онкогены и способствуют росту клеток. (Происходит усиление образования мутагенных факторов роста или оказывается воздействие на поверхностные клеточные рецепторы). Когда клетка повреждается, эстрогены способствуют репликации этой клетки, пока повреждение не восстановится. Эстрогены являются обязательным фактором опухолевого процесса, поддерживая его в период промоции. Когда начинается ангиогенез, появляются отдаленные метастазы. Это происходит еще до клинических проявлений болезни, во время 20 первых удвоений. Злокачественная опухоль груди может образоваться в любом из отделов молочной железы в альвеолах из секретирующих клеток (лактоцитов); в выводных протоках из цилиндрического эпителия или неороговевающего многослойного плоского эпителия около соска.В общем информация о раке груди представлена на данный момент постулатами B. Fisher:
- Диссеминация носит хаотичный характер, т. е. строго порядка рассеивания злокачественных клеток не существует. - Злокачественные клетки проникают в регионарные лимфоузлы путем эмболизации, и барьер этот не является эффективным. - Огромное значение для опухолевой диссеминации имеет распространение злокачественных клеток по организму с кровотоком. - Операбельный рак груди является системным заболеванием. - Нет большой вероятности, что варианты хирургического вмешательства оказывают влияние на выживаемость пациенток. - До 25% пациенток с непораженными лимфоузлами и около 75 % женщин с пораженными регионарными лимфоузлами в течение 10 лет погибают в связи с отдаленными метастазами. - При раке груди необходимы дополнительные методы, обеспечивающие системное терапевтическое воздействие.Симптомы рака молочной железы
При этом заболевании клиническая картина может быть различной, это связано со стадией опухолевого процесса. Так, при непальпируемых новообразованиях клинических признаков не наблюдается. С дальнейшим ростом опухоли отмечается классическая картина рака груди, которая будет описана, когда речь пойдет о физикальном исследовании.
Рак молочной железы: фото
Диагностика рака молочной железы
Сбор анамнеза
Диагностика рака груди начинается с изучения анамнеза пациентки. При этом необходимо выяснить, когда появились первые симптомы болезни, в какой последовательности происходили изменения. То есть анализируют динамику роста новообразования, патологических изменений соска, ареолы, кожи груди, увеличения регионарных лимфатических узлов. Также врач должен знать, о том были ли в прошлом у пациентки травмы молочных желез или хирургические вмешательства на них. Кроме того, нужно поинтересоваться, не осуществлялось ли в течение последних 8 месяцев лечение болезней печени, костей и легких (участков, где чаще всего возникают отдаленные метастазы).Осмотр и пальпация молочных желез
Большую роль в диагностике играет физикальное исследование. При осмотре обращают внимание на форму грудных желез, оценивают состояние сока, ореолы (подозрение вызывают втянутость, изъязвленность). Также необходимо оценить состояние кожи. Признаками возможного рака являются покраснение, отечность, наличие метастазов в кожу. Классическим признаком считается так называемая «апельсиновая корка», вызванная лимфатическим отеком в дерме. Важным диагностическим признаком является и симптом «площадки», когда кожа над новообразованием становится ригидной. Возможно появление «умбиликации», когда кожа втягивается в результате инфильтрации связок Купера.Пальпация наиболее информативна во время первой фазы цикла. Этот метод дает возможность не только выявить наличие опухоли, но и оценить ее размер. Также при помощи пальпации можно изучить состояние лимфоузлов и предположить стадию болезни. На поздних стадиях развития рака осмотр считается едва ли не самым информативным диагностическим методом. На этом этапе можно наблюдать отечность кожных покровов, инфильтрацию ткани, прорастание новообразования в кожу груди. Если раковая опухоль расположена в районе переходной складки, рентгеновское исследование его может и не выявить. Вот почему осмотр и пальпация имеют такое значение при диагностике. Пальпация и осмотр дают наиболее точные результаты во время первой фазы цикла (на 5-10 день). Однако бывают случаи, когда они не дают результата. Речь идет о непальпируемых новообразованиях, диаметр которых не достигает 1 см. Также нужно учесть, что точно оценить состояние регионарных лимфоузлов с помощью этих методов также невозможно.
Лабораторные анализы
Что касается динамического наблюдения за состоянием пациентки, то здесь большое значение имеет исследование маркеров опухоли (СА 153, раковоэмбриональный Аг, тканевой полипептидный Аг).Инструментальные способы
Маммография
Главным диагностическим методом, особенно при обследовании пациенток старших возрастных групп, является маммография. Чувствительность такой диагностики очень высока, она достигает 95%. С ее помощью можно точно определить диаметр опухоли, в ряде случаев изучить состояние регионарных лимфоузлов, обнаружить опухолевые узлы, которые нельзя определить с помощью пальпации.
Дуктография
Пациенткам с подозрением на внутрипротоковую опухоль показана дуктография. Она помогает не только точно оценить диаметр новообразования, но и показывает его расстояние от соска.Пневмокистография
Еще один информативный метод – пневмокистография. С ее помощью визуализируется внутреннее строение полостных образований.УЗИ молочных желез
УЗИ – распространенный диагностический метод, который не является конкурирующим с маммографией. Он позволяет точнее оценить размер первичной опухоли, изучить ее строение и очертания, выявить характер ее кровоснабжения. Одна из важнейших особенностей ультразвукового метода – возможность исследовать регионарные лимфоузлы, благодаря чему можно уточнить диагноз.МРТ и рентгеновская КТ
КТ и МРТ в диагностике злокачественных опухолей груди используются нечасто. Эти методы более дорогие и имеют не такую высокую специфичность и точность.Биопсия
Завершает диагностику при раке груди морфологическое исследование. Его результаты необходимо получить до начала курса терапии. Материал для исследования берут используя метод пункционной аспирационной биопсии. Затем изучают биологические и морфологические параметры клеток. Чувствительность такой диагностики составляет 98%. Учитывая, что опухолевый процесс всегда носит системный характер, медики назначают больным комплексную диагностику с изучением состояния печени, костей, легких и т.д.
Дифференциальная диагностика рака молочных желез
Узловой рак груди нужно отличать от узловой мастопатии, кисты молочной железы, рак Педжета необходимо дифференцировать с аденомой соска. Также большое значение имеет дифференциальная диагностика при отечно-инфильтративном раке. Его необходимо отличать от рожистого воспаления и мастита.
Формулируя точный диагноз, нужно принимать во внимание сторону развития опухоли и квадрант железы. Также учитывают форму роста (диффузный или узловой рак), диаметр новообразования, состояние прилегающих тканей, наличие пораженных лимфоузлов и определяемых отдаленных метастазов. Приведем пример формулировки диагноза T2N1M0 (II B степень). Это означает, что опухоль имеет диаметр до 5 см, в подмышечных лимфатических узлах присутствуют единичные метастазы (до 3). Отдаленные метастазы выявлены не были.Лечение рака молочной железы
Рак молочных желез, или любые другие злокачественные опухоли не лечатся народными средствами! Нет ни одного достоверного случая исцеления без врачебного лечения. Каждодневное отсрочивание оказания медицинской помощи может привести к распространению патологического процесса и смерти.
Тактика лечения рака молочных желез
Определяясь с тактикой лечения пациентки, принимают во внимание такие факторы прогноза:
- Размеры первичной опухоли. - Присутствие злокачественных клеток в регионарных лимфатических узлах. - Степень злокачественности по данным гистологии. - Рецепторный статус. Обнаружение в клетках опухоли ЭР и (или) ПР говорит о том, что опухоль высоко дифференцирована. Чувствительность клеток опухоли к гормональному лечению во многом связана с экспрессией ЭР и ПР на клеточной мембране. У женщин разных возрастных категорий содержание ЭР и ПР отличается. Так, ЭР и ПР обнаруживаются у 45 % в пременопаузе и 63% пациенток в постменопаузе. Целью гормональной терапии является уменьшение воздействия эстрогенов на опухолевые клетки. Если опухоль гормонозависима, то ее рост замедляется. - Активность синтеза ДНК. О ней можно судить по таким показателям: число ДНК анэуплоидных опухолей; доля клеток в Sфазе клеточного цикла; гиперэкспрессия Ki67, плоидность, активность тимидинкиназы. • Ki67 – обозначение особого маркера, который характеризует способность новообразования к пролиферации. Данный ядерный Аг экспрессируется в любой фазе клеточного цикла, за исключением G0. Поэтому он является маркером роста популяции клеток. • Рецепторы факторов роста или регуляторов роста - EGFR; HER2/neu. Трансмембранный гликопротеин HER2/neu представляет собой тирозинкиназный рецептор. При его стимуляции запускаются транскрипционные механизмы, из-за чего начинается ускорение клеточного роста и пролиферации. Исследования с экспериментальными моделями подтвердили, что Her2/neu может быть причиной устойчивости новообразования к эндокрино- и химиотерапии. • Сосудистый эндотелиальный факт роста VEGF способствует пролиферации клеток эндотелия и их миграции. Но при этом он ингибирует апоптоз (разрушение) этих клеток (прогрессию опухоли и появление метастатических очагов связывают с ангиогенезом). • Эндотелиальному фактору роста, который выделяется тромбоцитами, по своим функциям и строению аналогична тимидинфосфорилаза. Это фермент, являющийся катализатором обратного дефосфорилирования тимидина в тимин и 2дезоксирибозо1фосфат. Его гиперэкспрессия способствует быстрому росту новообразования и делает клетки резистентными к апоптозу, который индуцировала гипопсия. • Онкогены BRCA1, BRCA2. В настоящее время активно исследуются и другие биологические факторы. Прежде всего, это касается Bcl2, p53, PTEN, CDh2, MS h3, ML h2, ALCAM/CD166. Bcl2 представляет собой довольно разнородное семейство белков. Некоторые из них, такие как Bcl2 и BclXI замедляют апоптоз, поскольку они ингибируют высвобождение апоптозиндуцирующего фактора и цитохрома С. В тоже время другие белки (Bad и Bax) оказывают обратное действие, т.е. вызывают ускорение апоптоза. Если происходит повреждение структуры ДНК, белок р53 активирует механизм апоптоза. Это препятствует размножению клеток, имеющих нарушенный генетический аппарат. Известно, что нормальный p53 имеет свойство быстро деградировать, поэтому определить его наличие в ядре очень трудно. Мутантный p53 препятствует апоптозу, из-за чего клетки становятся устойчивыми к химиотерапии и лучевым методам лечения.Методы лечения рака молочных желез
На этапе планирования лечения целесообразен консилиум, состоящий из медиков таких специальностей: хирург, лучевой терапевт и химиотерапевт. Для всех больных обязательным является осмотр гинеколога для исключения метастатического поражения яичников и перед выполнением овариэктомии в рамках комплексной терапии. Комплексное лечение рака грудной железы предполагает совместное применение нескольких методов. Необходимо сочетание местного (операция, лучевое воздействие) и системного лечения (гормоно- и химиотерапия). Это позволяет добиться излечения больной или, по крайней мере, стойкой ремиссии. При выявлении у женщины признаков, которые не позволяют исключить злокачественный процесс, госпитализация является обязательной.Лечение немедикаментозными методами
Основным немедикаментозным методом является лучевая терапия. В качестве самостоятельного лечения лучевое воздействие обычно не используют. Оно является частью комплексной терапии пациенток со злокачественными опухолями молочных желез. Лучевой метод применяется для адъювантного лечения после консервативных хирургических процедур в сочетании с медикаментозной терапией или без нее. Также к нему прибегают после радикальной операции, если имеются неблагоприятные факторы, влияющие на прогноз. Больным с внутренней локализацией новообразования показано лучевое воздействие на парастернальную область. Если поражено более трех лимфоузлов, т. е. имеет место выраженное метастазирование по лимфатической системе, облучают регионарные зоны лимфооттока. Начинают лучевое лечение в разное время. В одних случаях его проводят сразу же после хирургического вмешательства, затем следует курс приема лекарственных препаратов. В других случаях облучение осуществляют одновременно с медикаментозным лечением или же после него, но не боле чем через полгода после операции. При консервативном лечении рака лучевые методы часто сочетают с химиотерапией или гормональными препаратами. Такое лечение не является альтернативным комплексной терапии с применением хирургических методов. У пациентов, прошедших комплексное лечение, 5 и 10-летняя выживаемость выше. Но в ряде случаев выбор приходится делать в пользу консервативного подхода, поскольку для некоторых категорий пациентов (пожилых, имеющих другие заболевания) операция может оказаться неоправданно рискованной. Итак, современная терапия онкологических больных должна быть комплексной. Лечение назначают, принимая во внимание стадию злокачественного процесса и его характер. Также крайне важен индивидуальный подход к каждой пациентке, с учетом сопутствующих патологий и возраста.Препараты для лечения рака молочной железы
Важной составляющей большинства лечебных программ при раке является химиотерапия. Показанием к ее проведению является не только определенная стадия заболевания, но и неблагоприятные прогностические факторы. К таким факторам относятся: - Диаметр новообразование, превышающий 2 см. - Возраст до 35 лет. - II–IV степень злокачественности. - Рецепторотрицательность. - Метастатическое поражение лимфоузлов. - Гиперэкспрессия HER2/neu. На сегодняшний день в распоряжении медиков имеется широкий выбор химиотерапевтических средств. Больным, относящимся к группе повышенного риска прогрессирования опухоли, показаны такие противоопухолевые препараты как: СМF (циклофосфан, метотрексат, 5фторурацил), AC (адриамицин, циклофосфан), FAC (5фторурацил, адриамицин, циклофосфан) или сочетание антрациклинов с таксанами (АТ). Было доказано положительное влияние такого подхода на выживаемость больных. При операбельных формах рака проведение химиотерапии перед операцией не повышает показатели выживаемости в сравнении с адъювантным химиотерапевтическим лечением. Но зато оно способствует уменьшению размеров опухоли, благодаря чему есть возможность провести органосохраняющее вмешательство, когда процесс имеет местнораспространенный характер. Если химиотерапевтический курс сочетать с применением таких средств, как трастузумаб и бевацизумаб, можно добиться еще большей эффективности терапии. Гормональное лечение в качестве самостоятельного курса применяют нечасто. Но в некоторых случаях (рецепторпозитивные опухоли у пожилых женщин) оно приводит к длительной ремиссии. Наибольшую эффективность гормонотерапия показала при комплексном лечении больных с новообразованиями, имеющими рецепторы стероидных гормонов.Гормональное лечение при раке имеет два направления:
- Применение средств, которые конкурируют с эстрогенами за контроль над злокачественной клеткой. - Использование препаратов, уменьшающих выработку эстрогенов. По механизму действия к первой группе относятся антиэстрогенные средства. Препаратом выбора при адъювантном лечении является тамоксифен. Он конкурирует за рецепторы в клетках с эстрогенами. Кроме того, он снижает количество клеток в Sфазе, и повышает его в G1фазе. Во вторую группу средств входят ингибиторы ароматазы. Механизм действия этих веществ такой: происходит ингибирование ферментов, отвечающих за продукцию эстрогенов, благодаря чему содержание эндогенных эстрогенов падает. Самыми специфичными являются летрозол и анастрозол. Эти два средства способны ингибировать конверсию андростендиона и тестостерона в эстрон и эстрадиол соответственно. Препараты обеих групп проявляют высокую эффективность и широко используются в качестве первой линии гормонального лечения опухолей груди.Операция как метод лечения рака молочной железы
При опухолях груди вариантов оперативного лечения несколько:
- Радикальная мастэктомия, при которой сохраняются грудные мышцы. Эта процедура является стандартной. После нее может проводиться первичная маммопластика.
- Ареолосохраняющая мастэктомия. После этого вмешательства также возможна пластическая операция.
- Органосохраняющее хирургическое вмешательство и последующее лучевое лечение.
- Туморэктомия, которая сочетается с лучевым и медикаментозным лечением. Этот метод применяют для терапии пациенток с внутрипротоковым раком in situ. В таких случаях обязательно исследуют сторожевой лимфоузел. Некоторым больным выполняют интраоперационное облучение (доза 20 Гр).
Многелетняя медицинская практика показывает, что увеличение объема хирургических процедур не оказывает положительного влияния на выживаемость больных. Радикальная мастэктомия выполняется при местнораспространенном процессе или когда опухоль имеет центральную локализацию. Во время операции удаляют клетчатку (подмышечную и межмышечную, также подключичную и подлопаточную). Грудные мышцы сохраняют. Благодаря низкой травматичности процедуры снижается вероятность осложнений (боли, невралгии, венозная недостаточность, лимфостаз). Для того чтобы не допустить психической травмы, проводят одномоментную маммопластику.При 1 стадии рака молочной железы, а также при стадии 2а возможно проведение органосохраняющей операции. В некоторых случаях можно сохранить грудь и при 3 стадии рака груди (после лучевой и химиотерапии). Органосохраняющие вмешательства положительно влияют на психическое состояние пациенток и качество их жизни. Проведение туморэктомии пожилым женщинам с последующим облучением и гормонотерапией не оказывает серьезного влияния на показатели общей и безрецидивной выживаемости. К реконструктивным вмешательствам современная медицина относится как к важному этапу комплексной терапии. Цель маммопластики – не допустить ухудшения психоэмоционального состояния женщины. Эта процедура может быть первичной и отсроченной.
Пластика груди
Для восстановления формы груди и ее объема сегодня используют два метода:
- Эндопротезирование. - Реконструкция с применением аутогенной ткани. При неоперабельном местнораспространенном или метастатическом раке в некоторых случаях проводят паллиативные операции. Они показаны больным с распадом опухоли и кровотечениями. При этом соблюдаются такие правила: - Если у пациентки не выявлено отдаленных метастазов и остаются перспективы лечения, операция должна выполняться, как радикальная. - Вполне вероятно, что адъювантная терапия поможет больной с местнораспространенной опухолью излечиться, а пациентке с отдаленными метастазами она может продлить жизнь на годы. Женщины, прошедшие лечение, должны проходить комплексную диагностику каждые полгода в течение 2 лет. В дальнейшем их обследуют раз в год.Пластика после удаления груди (фото до и после)
Прогноз выживаемости при раке молочной железы
На сегодняшний день медикам удалось добиться значительных успехов в лечении рака молочной железы. Но при этом лучшие результаты достигаются при начальных стадиях болезни. Это значит, что своевременное выявление рака является главным благоприятным фактором.
Рак молочной железы 1 стадия: прогноз выживаемости
1 степень рака молочной железы характеризуется небольшими размерами опухоли до 2 см, при этом прогноз на 5 лет составляет 75-95%, на 10 лет - 80%;Рак молочной железы 2 стадия: прогноз выживаемости
2 степень рака молочной железы характеризуется размерами опухоли до 5 см, может присутствовать распространение на соседние лимфоузлы, 5-яя продолжительность жизни равна 50-80%, 10-летняя – 40-60%.Рак молочной железы 3 стадия: прогноз выживаемости
3 степень рака молочной железы характеризуется большим размером опухоли больше 5 см, поражаются окружающие ткани и лимфоузлы, пятилетняя продолжительность жизни не больше 50%, десятилетняя – до 30%.Рак молочной железы 4 стадия: прогноз выживаемости
4 стадия рака молочной железы может иметь различные размеры с большим количеством метастазов, 5-летняя выживаемость не более 10%, 10-летняя до 5%.Меры профилактики
Методы профилактики опухолей груди на данный момент разработаны не были. Известно, что защитное действие имеют роды. Женщина, впервые ставшая матерью после 30 лет, в 2-3 раза больше рисует заболеть раком груди, чем женщина родившая до 20, это не касается наличия мутировавших генов. Если у женщины присутствуют мутировавшие гены, то заболеть она может в любом возрасте, не зависимо от беременностей и родов.При мутациях генов BRCA I и II в целях профилактики проводят двустороннюю мастэктомию и овариоэктомию. Таким образом риск развития злокачественного процесса удается снизить более чем на 90%.
Маммография: что это, как делают, расшифровка результатовМаммография молочных желез включена в стандарты профилактических мероприятий для ранней диагностики рака молочной железы, по достижении 40 летнего возраста каждая женщина обязана пройти
Подробно УЗИ молочных желез: норма, как проходит, расшифровка результатовУЗИ молочных желез – хороший способ диагностики изменений. Кроме этого, обследование с помощью ультразвука совершенно безболезненно и не наносит вреда организму. Какой-либо подготовки
Подробно Выделения из сосковОбнаружив выделения из сосков, большинство женщин начинают паниковать, подозревая у себя наличие серьезного заболевания. На самом же деле во многих случаях это явление не является симптомом
Подробно Мастопатия молочных желез: что это такое, схемы лечения и препаратыМастопатия молочных желез часто встречающееся заболевание у женщин с нарушенным гормональным фоном, характеризующееся появлением болей в груде в середине менструального цикла.
ПодробноКлиники и врачи
- Клиники вашего города
- Врачи вашего города
genitalhealth.ru