Миома глаза
Невус, врожденный диффузный меланоз радужки, миома (беспигментная миома, пигментная миома)
Протокол оказания медицинской помощи с невусом, врожденным диффузным меланозом радужки, миомой (беспигментной миомой, пигментной миомой)Код МКБ - 10D 31.3Признаки и критерии диагностики:
Невус - врожденное состояние, участок радужки с гиперпигментацией, имеет четкие границы, в центральном участке гиперпигментации отсутствует рисунок радужки, поверхность бархатистая, пигментация - от желтого до интенсивно коричневого цвета, размером от 2-3 мм до квадранта радужки, невус не мешает движениям зрачка.
Врожденный диффузный меланоз радужки - односторонняя пигментация, что обусловливает гетерохромию радужек, радужка более пигментированная выглядит более толстой, темной, бархатистой, движение зрачка нормальное. Меланоз радужки сопровождается гиперпигментацией всего сосудистого тракта, усиленной пигментацией дренажной системы глаза.
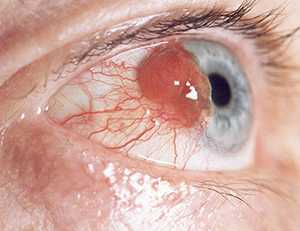
Миома (беспигментная миома) - увеличение ранее существующего невуса и превращение его в узелок розового цвета, рост медленный, локализуется в зрачковой зоне и нижней половине сфинктера, на поверхности видны новообразованные сосуды, распространяется на цилиарную зону радужки; трансиллюминирует, может быть причиной гифемы.
Пигментная миома - может иметь узловую, плоскую или смешанную форму, локализуется в цилиарном поясе радужки, прорастает в угол передней камеры и ресничное тело, желтовато-коричневого или коричневого цвета.
I стадия - изменения в пределах радужки, локальная ригидность дилятатора (особенно при его расширении), выворот пигментного листка.
II стадия - прорастание в угол передней камеры и толщу радужки, в заднем листке радужки появляются кисты, опухолевый узел выпирает в заднюю камеру (видно при расширеном зрачке и циклоскопии).
III стадия - блокада угла передней камеры, гипертензия, прорастание в ресничное тело и экстрабульбарно по эммисариям.
Уровни оказания медицинской помощи:
Третий уровень - стационар офтальмологического профиляОбследования:
1. Визометрия2. Периметрия3. Биомикроскопия4. Офтальмоскопия5. Гониоскопия6. Тонометрия7. Эхография8. ДиафаноскопияОбязательные лабораторные исследования:
1. Общий анализ крови2. Общий анализ мочи3. Кровь на RW4. Сахар крови5. Hbs-антигенКонсультации специалистов по показаниям:
1. Терапевта2. ПедиатраХарактеристика лечебных мероприятий:
Невус, врожденный диффузный меланоз радужки, миома - требуют диспансерного наблюдения.Миома, беспигментная миома, пигментная миома - хирургическое удаление (блокэксцизия) с пластикой радужки.
После удаления опухолей - обязательное гистологическое исследование удаленной ткани.Конечный ожидаемый результат - органосохраняющих эффект
Срок лечения - 5-7 днейКритерии качества лечения:
Удаление опухоли, восстановление зрачка, отсутствие воспалительных симптомов.Возможные побочные эффекты и осложнения:
Повреждение хрусталика, инфицированиеТребования к диетическим назначениям и ограничения:
НетТребования к режиму труда, отдыха и реабилитации:
Больные нетрудоспособны 3-4 недели.Если заметили ошибку, выделите фрагмент текста и нажмите Ctrl+Enter
zrenue.com
Рак глаза: первые симптомы и фото
Раком глаза называют целую группу злокачественных новообразований, появляющихся как в придатках глазного яблока (слёзной железе и на веке), так и в его тканях (конъюнктиве, сетчатке и сосудистой оболочке).
Поскольку причины появления раковых опухолей глаза до сегодняшнего момента окончательно не установлены, принято считать, что от риска их развития потенциально не защищён ни один человек.
 Рак глаза – это общее понятие, включающее в себя весьма внушительный список доброкачественных и злокачественных новообразований, появляющихся из разных тканей глазного яблока и локализующихся в разных его частях.
Рак глаза – это общее понятие, включающее в себя весьма внушительный список доброкачественных и злокачественных новообразований, появляющихся из разных тканей глазного яблока и локализующихся в разных его частях.
К счастью для человечества, эта категория опухолей достаточно редка и составляет не более четырёх (по некоторым данным – двух) процентов от общего количества онкологических заболеваний.
Если заняться статистикой самого рака глаза, оказывается, что наиболее распространены новообразования, локализующиеся на конъюнктиве и веках (до 60%). Опухоли, развивающиеся внутри глаза, составляют около 34%, реже (в 24% случаев) встречаются новообразования глазной орбиты.
Поздние стадии опухолей орбиты глаза чреваты их распространением на соседствующие с ней синусы мозга и кости черепа. Статистика отмечает, что доброкачественные новообразования появляются чуть реже, чем злокачественные.
Виды доброкачественных и злокачественных опухолей
Опухоли глаза подразделяются на доброкачественные и злокачественные. Группу доброкачественных новообразований составляют:
К злокачественным раковым опухолям глаза и его придатков относится не менее широкий спектр новообразований:
Причины возникновения
 Мы уже упоминали о том, что подлинные причины патологического процесса, приводящего к развитию раковых опухолей глаз пока не установлены, однако есть ряд факторов, влияние которых предположительно приводит к их появлению.
Мы уже упоминали о том, что подлинные причины патологического процесса, приводящего к развитию раковых опухолей глаз пока не установлены, однако есть ряд факторов, влияние которых предположительно приводит к их появлению.
К их числу мы можем отнести:
- Влияние неблагоприятных экологических условий.
- Генетически обусловленную предрасположенность к развитию патологии (существует статистика, подтверждающая случаи возникновения раковых опухолей у нескольких поколений одной и той же семьи).
- Есть предположение, что фактором риска для развития рака глаза может служить ВИЧ-инфекция.
- Вторичная опухоль глазного яблока может стать следствием метастатического распространения раковых опухолей других органов и тканей.
- Агрессивное воздействие ультрафиолетовых лучей. Влияние этого фактора не вызывает сомнения у большинства высококвалифицированных онкологов. Именно поэтому всем людям (особенно после достижения тридцатилетнего возраста) не стоит слишком долго находиться на солнцепёке. Если по каким-либо причинам избежать этого нельзя, в жаркий летний период необходимо защищать свои глаза солнечными очками, имеющими высококачественные линзы.
Первые симптомы и признаки
Каждый вид раковой опухоли начинается по-разному и проявляется разной симптоматикой:
- При злокачественной опухоли конъюнктивы происходит образование стремительно растущей плотной белесоватой плёнки, имеющей выраженный сосудистый рисунок (птеригоидная форма) или целой группы выростов или узелков (папилломатозная форма).
- При раковой опухоли века симптоматика зависит от формы заболевания. Эпителиальная форма локализуется в области нижнего века и внутреннем уголке глазного яблока. Разрастаясь, новообразование перекидывается на хрящ нижнего века, а после полного захватывания всех его слоёв начинает распространяться на смежные ткани.
- Плоскоклеточный рак века распространяется более стремительно, вовлекая в процесс регионарного метастазирования преаурикулярные, подчелюстные и шейные лимфоузлы.
- Базально-клеточный рак нижнего века (базалиома) начинается с появления небольшого узелка, имеющего цвет здоровой кожи и небольшое углубление в центре. Края узелка могут напоминать перламутр. На начальных стадиях базалиома совершено не беспокоит пациента.
- При аденокарциноме сальных желёз сначала образуется желтоватое утолщение, которое, разрастаясь, втягивает веко в конъюнктиву. Одновременно с этим процессом происходит появление грязно-розовых папилломатозных разрастаний на поверхности конъюнктивы. Опухоль стремительно растёт, образуя метастазы. Поздняя стадия характеризуется появлением язвы, практически разрушающей веко. При этом глаз нередко смещается.
- При фибросаркоме, относящейся к недугам детского возраста, на верхнем веке образуется синюшный подкожный узел с ярко выраженными сосудами. Дальнейший рост опухоли приводит к птозу (опущению века) и смещению глазного яблока.
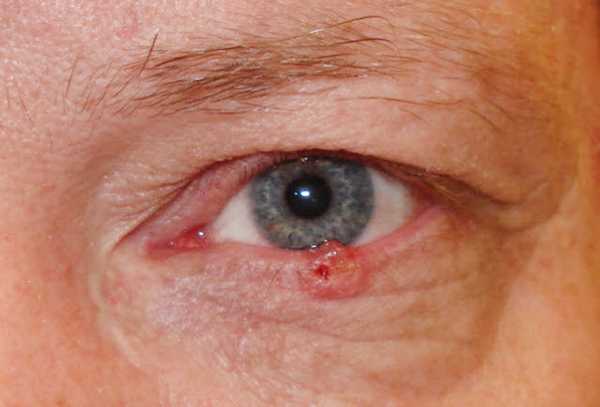
На фото хорошо видна раковая опухоль нижнего века
- При раке слезной железы возникает сильный отёк век, выраженное слезотечение, ощущение постороннего тела в глазу и крайне неприятные ощущения в зоне глазной орбиты. Поздние стадии этого вида онкологии заканчиваются смещением и опущением глазного яблока, а также значительным нарушением его подвижности.
- При раковой опухоли глазной сетчатки (ретинобластоме) наблюдается прогрессирующее косоглазие и сильные болевые ощущения. Первичным симптомом ретинобластомы, на который могут обратить внимание родители малыша – свечение поражённого опухолью зрачка, хорошо заметное на фотографиях. Поздние стадии характеризуются отслоением сетчатки и полной утратой зрения.
- При первичной злокачественной роговицы глаза (меланоме) начальная симптоматика состоит в постепенном снижении зрения, изменении формы зрачка, появлении тёмных пятен на радужной оболочке или в поле зрения больного. Нередко этот вид меланомы глаза может протекать бессимптомно, и понижение зрения является единственным признаком развития опухоли.
Рак глаза у детей
Самой распространённой формой рака детской глазной сетчатки является ретинобластома. Этот диагноз ежегодно ставят трём сотням маленьких пациентов в Соединённых Штатах Америки и ещё большему (до пяти сотен) количеству российских малышей.
При раннем выявлении и правильном лечении ретинобластома успешно лечится: большинству (почти 90%) маленьких детей можно вернуть утраченное здоровье и полноценное зрение.
Ретинобластома развивается не только в сетчатке, но и в нервной ткани, сосредоточенной в задней части глазного яблока, воспринимающей свет и передающей полученную «картинку» в мозг. У одной части детей ретинобластома является врождённым заболеванием, у другой начинает развиваться вскоре после появления на свет. Заболевание диагностируется у малышей, достигших возраста 1-1,5 лет.
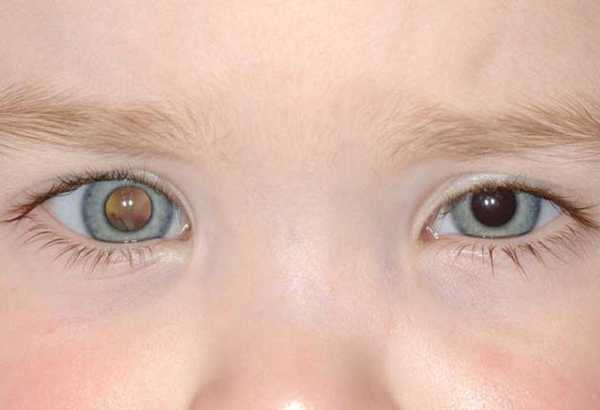
Первоначальные признаки ретинобластомы у своего малыша чаще всего выявляют родители, при ярком свете замечающие светлое пятно в центре его зрачка, окружённого тёмным ободком радужной оболочки. Этот же эффект хорошо заметен на фотоснимках малыша.
На фото изображена ретинобластома правого глаза — распространенный вид рака у детей
Симптоматика
- Ведущим симптомом ретинобластомы является эффект так называемого «кошачьего глаза». Зрачок поражённого глаза имеет облачно-белую окраску, а яркое освещение делает его либо жёлтым, либо серебристым.
- Прогрессирующее косоглазие.
- Зрачок и само глазное яблоко могут покраснеть, причиняя малышу сильную боль.
- Сниженное зрение.
- Наличие светлого пятна по центру зрачка.
Перечисленная симптоматика может представлять собой проявление и других заболеваний глаза, поэтому одних только этих признаков недостаточно для утверждения о том, что малыш страдает ретинобластомой. При наличии хотя бы одного симптома из этого списка ребёнка следует немедленно показать врачу.
Методы диагностики
Диагностика раковой опухоли начинается с осмотра глазного яблока, проверки поля зрения и его остроты. В ходе осмотра специалист обязательно опросит пациента и соберёт анамнез. В зависимости от полученного результата врач назначит ряд диагностических исследований.
Современная диагностика раковых опухолей проводится методами:
Конечная цель диагностического обследования – безошибочное установление типа раковой опухоли. От этого зависит правильная стратегия лечения.
Лечение
- Хирургическое вмешательство – наиболее востребованный метод лечения большинства раковых опухолей глаза. С его помощью удаляются поражённые болезнью ткани. Для увеличения эффективности лечения к хирургии подключают химиотерапию и лучевую терапию. В современных клиниках меланомы успешно лечат методами лазерной хирургии. Если большая часть глазного яблока оказывается поражённой раком, его полностью удаляют, а в глазницу имплантируют искусственный глаз.
- Лучевая терапия. Это – чрезвычайно эффективный метод, помогающий уничтожать раковые клетки. Чаще всего его используют для борьбы с меланомой глаза. Патологические клетки этой опухоли исчезают под пучком направленных на них лучей.
- Химиотерапия. При таком методе лечения на опухоль воздействуют посредством специальных препаратов, вводимых внутривенно или пероральным (при помощи таблеток) путём. К сожалению, химиотерапия имеет множество побочных эффектов, проявляющихся в усталости, апатичном состоянии пациента, выпадении волос и тошноте. Этот терапевтический метод весьма эффективен при лечении ретинобластомы и лимфомы глаза.
Прогноз лечения раковых опухолей глаза зависит исключительно от той стадии, на которой было выявлено заболевание.
Чем раньше пациент обратится за врачебной помощью, тем успешнее пройдёт его лечение и тем лучше будет результат.
Установлено, что при ранней диагностике полное выздоровление наблюдалось в 85% случаев. При более позднем обнаружении онкологии глаза – лишь в 45%.
Профилактика данной группы глазных недугов состоит лишь в минимизации причин, провоцирующих их возникновение. Кроме этого, каждый человек обязан проходить ежегодный осмотр у квалифицированного офтальмолога, поскольку коварство раковых опухолей состоит в том, что они почти никак не проявляют себя на ранних стадиях заболевания.
Разумеется, такие осмотры обязательны и для тех, кто смог излечиться от этого опасного недуга, грозящего не только слепотой, но и летальным исходом.
Оцените статью: (1 оценок, среднее: 5,00 из 5)gidmed.com
Миома глаза
Близорукость — так обычно называют в не медицинской среде дефект зрения, при котором глаза хорошо и четко видят близко расположенные предметы и объекты, а отдаленные им кажутся нечеткими, «размытыми».
В офтальмологии это заболевание обозначается термином миопия — так впервые назвали эту болезнь древнегреческие целители, что означает «прищуренный взгляд».
Что такое миопия?
Человеческий глаз — сложно устроенная оптическая система. И как всякая сложная система она подвержена появлению различных дефектов и расстройств зрения.
Миопия — это одно из таких нарушений, вызванных ухудшением способности глаза фокусировать зрение на предметах с разной удаленностью.
Правильная фокусировка должна осуществляться точно на сетчатке глазного дна. При близорукости мышцы глаза, осуществляющие эту фокусировку, производят ее не на сетчатке, а перед ней.
В результате этого появляется размытое, нечеткое и не сфокусированное изображение.
Преломляющие свойства глазной линзы измеряются в диоптриях, которые при нормальном зрении равны 1,0.
Причины и виды заболевания
Специалисты офтальмологи, производя диагностирование остроты зрения методом визометрии, различают три степени миопии, в зависимости от тяжести заболевания:
Слабая степень, когда острота зрения колеблется от ‑1,25 до ‑3,0 диоптрий. В этих случаях больные обычно жалуются на головные боли и утомляемость глаз. Вследствие чего при дальнем рассмотрении предмета они видят его чуть смазанным или размытым.
Чаще всего такая начальная стадия близорукости встречается у школьников и студентов, а также офисных работников, которые испытывают увеличенные нагрузки на глаза в течение рабочего или учебного времени.
Средняя степень, показатели визометрии от ‑3,25 до ‑6,0 диоптрий. Жалобы больных: на большом расстоянии от предмета они его просто не видят, или видят размытым, только если хорошо прищурятся. Такие пациенты уже не могут обходиться без очков или контактных линз.
Высокая степень, острота зрения ухудшается с большой быстротой, а ее показания от ‑6,25 и могут достичь и ‑30,0 диоптрий, когда больной уже почти ничего не видит даже в очках с сильными линзами.
Миопию, назвали «болезнью века» еще в середине прошлого столетия, а уже в начале нынешнего, она стала просто «бичом века», который бьет по здоровью населения, причем больнее всего по самым молодым его представителям — детям, от младшего школьного возраста до старшеклассников и студентов.
По данным Минздрава близорукостью страдают от 10 до 20% детей школьного возраста.
Чем обусловлен рост заболеваний миопией?
Врачи называют несколько причин:
Наследственная предрасположенность организма к болезни. У родителей, страдающих миопией, чаще всего рождаются дети с вероятностью появления этой болезни 70%, если больны оба родителя, и 30% при болезни одного из них. В этом случае ребенок не наследует миопию, а просто предрасположен к ней физиологически.
Большие нагрузки на глаза при просмотре телевизора, долгого сидения у компьютера или чтения при плохом освещении.
Следствие тяжелых хронических заболеваний таких, как: сахарный диабет, ревматизм, артериальная гипертензия, сколиоз и артрит. А также ослабление общего иммунитета организма при нехватке витаминов, неправильном питании, курении и употреблении алкоголя.
Понижение остроты зрения из-за повышенного внутриглазного давления, что приводит к ослаблению склеры — фиброзной непрозрачной ткани глазного яблока.
При неправильном подборе контактных линз или очков. Особенно если их подбирают самостоятельно, без консультации с офтальмологом. Специалисты считают, что близорукость в слабой степени может не прогрессировать, а острота зрения не снижаться.
В случае если зрение быстро ухудшается, приблизительно, на 1,0 в год, то это уже прогрессирующая форма болезни, требующая к себе пристального внимания и интенсивного комплексного подхода к ее лечению.
При первых признаках миопии любой степени следует обратиться к врачу‑офтальмологу за консультацией. Он поможет правильно подойти к профилактике и лечению этой болезни.
Лечение
 Чтобы близорукость слабой степени, не имеющая осложнений, не переросла в более тяжелую фазу заболевания прежде всего нужно заняться лечебно‑профилактическими мероприятиями.
Чтобы близорукость слабой степени, не имеющая осложнений, не переросла в более тяжелую фазу заболевания прежде всего нужно заняться лечебно‑профилактическими мероприятиями.
К ним можно отнести:
Лечебный комплекс упражнений, включающий в себя как упражнения общеразвивающего характера, так и специальные упражнения для глаз.
Курс лечебной физкультуры можно проводить дома. Продолжительность его около 3 месяцев.
Обеспечение хорошего освещения, не менее 60‑1200 Вт как локального на рабочем месте, так и общего верхнего.
Ни в коем случае нельзя использовать лампы дневного света, они создают очень негативные зрительные нагрузки для глаз.
Здоровое питание, включающее разнообразные продукты, способствующие укреплению организма, а также прием специально подобранного комплекса витаминов и микроэлементов.
Правильный подбор корректирующих зрение средств
Очки, которые при слабой степени близорукости врачи рекомендуют носить не постоянно, а использовать их при вождении машины, посещении театра или кинотеатра, ученикам, сидящим на задней парте и т. д.
Контактные линзы. Иногда, по мнению врачей, они больше подходят больным миопией слабой степени, являясь альтернативным очкам средством.
В последние годы очень популярным и наиболее эффективным методом лечения стала коррекция зрения с помощью лазерной хирургии. Этот метод позволяет добиться улучшения зрения пациентов почти на 100%. Операция проводится на поверхностной глазной оболочке.
Она безболезненна и не занимает много времени от 15 до 25 минут. Уже на следующий день после процедуры больной может приступить к полноценному привычному образу жизни. Проводят такую коррекцию в специальных офтальмологических клиниках или медицинских центрах.
Своевременная профилактика и лечение миопии слабой степени не даст развиться болезни в более тяжелую быстро прогрессирующую степень заболевания.
Противопоказания
Больным миопией следует обратить внимание на следующие противопоказания, чтобы не допустить ухудшения остроты зрения:
Тяжелый труд, связанный с поднятиями тяжестей или длительное нахождение в неблагоприятных условиях, способствующих большому зрительному напряжению; Занятия некоторыми видами спорта, связанными с тяжелыми физическими нагрузками или высокой травмоопасностью: боксом, борьбой, конным спортом, баскетболом, волейболом, футболом и многими другими; Не рекомендуется лазерная коррекция зрения людям младше 18 лет, или страдающим общими инфекционными заболеваниями, тяжелыми хроническими болезнями, а также при острых глазных болезнях (катаракта, глаукома и др.).
При миопии слабой степени у детей следует исключить отрицательные эмоции, вызывающие стрессовое состояние ребенка, чтение книг в лежачем положении, сидение возле телевизора или компьютера более 1 часа в день, длительные школьные занятия более 2–3 часов без перерыва.
Видите неточности, неполную или неверную информацию? Знаете, как сделать статью лучше?
Хотите предложить для публикации фотографии по теме?
Пожалуйста, помогите нам сделать сайт лучше! Оставьте сообщение и свои контакты в комментариях — мы свяжемся с Вами и вместе сделаем публикацию лучше!
lechi-glaz.ru
Миома матки: симптомы, диагностика и лечение - Медицинский портал EUROLAB
Миома матки - доброкачественная гормонозависимая опухоль у женшин репродуктивного возраста (в основном 30-45 лет). Миома матки составляет до 30% гинекологических заболеваний.
Этиология и патогенез
Современное представление о развитии миомы матки основано на гормональной теории. Нарушения экскреции и метаболического превращения эстрогенов, а также соотношения фракций эстрогенов (преобладание эстрона и эстрадиола в фолликулиновую, а эстриола - в лютеиновую фазу) приводят к морфологическим изменениям в миометрии.
Наряду с гормональными аспектами патогенеза миомы матки немаловажную роль играют изменения иммунной реактивности организма, особенно при хронических очагах инфекции, выраженные изменения гемодинамики малого таза, а также наследственная предрасположенность. В увеличении миомы значительную роль играют фенотипическая трансформация гладких мышечных клеток и дегенеративные изменения в условиях нарушенной микроциркуляции. Зачатки миоматозных узлов могут образовываться на эмбриональном этапе. Рост клеток-предшественниц продолжается много лет на фоне выраженной активности яичников под действием эстрогенов и прогестерона. Миомы неоднородны по структуре. В зависимости от соотношения мышечной и соединительной ткани узлы подразделяют на миомы, фибромы и фибромиомы.
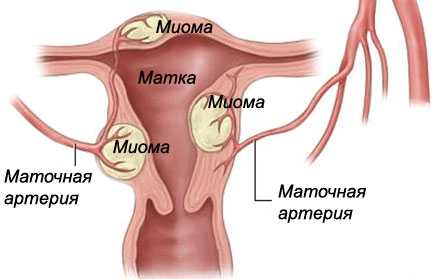
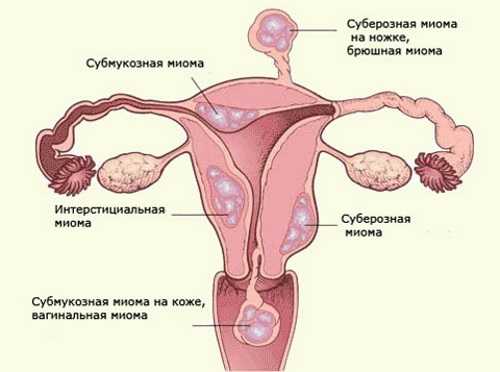
В зависимости от локализации и роста миоматозных узлов выделяют субмукозные (подслизистые) миоматозные узлы, растущие в полость матки и деформирующие ее, и субсерозные (подбрюшинные) узлы, растущие в сторону брюшной полости. Если по мере роста миоматозный узел расслаивает листки широкой маточной связки, его называют интралигаментарным миоматозным узлом. Интерстициальные (межмышечные) миоматозные узлы растут из среднего слоя миометрия и располагаются в толще миометрия.
В зависимости от локализации, ширины основания миоматозного узла и величины интрамурального компонента выделяют различные типы субмукозных миом.
-
0 тип - субмукозные узлы на ножке, без интрамурального компонента;
-
тип - субмукозные узлы на широком основании с интрамуральным компонентом менее 50%;
-
II тип - миоматозные узлы с интрамуральным компонентом 50% и более.
Клиника и диагностика
Для субмукозной миомы характерны длительные, обильные менструации со сгустками и метроррагии, анемизирующие больную. Наряду с маточными кровотечениями бывают тянущие и схваткообразные боли внизу живота. В результате сокращений матки при 0 типе субмукозной миомы может произойти самопроизвольная экспульсия миоматозного узла. При рождающемся миоматозном узле боли бывают интенсивными и схваткообразными. Субмукозная миома матки нередко сопровождается бесплодием и невынашиванием беременности.
Отдельные субсерозные миоматозные узлы малых размеров могут долго клинически себя никак не проявлять, но по мере их увеличения появляются признаки нарушения питания опухоли, увеличивается вероятность перекрута ножки миоматозного узла. Пациентки могут предъявлять жалобы на дискомфорт внизу живота, периодически возникающие тянущие или острые боли. Боли могут иррадиировать в поясничную область, ногу, промежность. При совершившемся перекруте ножки миоматозного узла или возникновении обширной зоны некроза боли становятся интенсивными, появляются симптомы раздражения брюшины и общеклинические признаки «острого живота».
Интерстициально-субсерозные миоматозные узлы менее подвержены деструктивным процессам вследствие нарушения питания, клинически себя долго не проявляют и могут достигать диаметра 10-25 см и более. Больных беспокоят чувство тяжести и дискомфорта внизу живота, увеличение живота. Болевой синдром связан с растяжением висцеральной брюшины матки, давлением миоматозных узлов на нервные сплетения малого таза. При нарушении кровообращения в больших миоматозных узлах боли острые. В зависимости от локализации субсерозных узлов возможно нарушение функции соседних органов. Рост миоматозного узла кпереди способствует развитию дизурических явлений: больные предъявляют жалобы на учащенное мочеиспускание, неполное опорожнение мочевого пузыря, императивные позывы к мочеиспусканию, острую задержку мочи. Перешеечное расположение миоматозного узла на задней стенке матки приводит к давлению на прямую кишку и нарушает дефекацию. Субсерозные узлы, располагающиеся на боковой стенке матки в нижней и средней трети, при достижении больших размеров изменяют топографию мочеточника, могут приводить к нарушению пассажа мочи с пораженной стороны, возникновению гидроуретера и формированию гидронефроза. Субсерозные миоматозные узлы редко вызывают нарушение менструальной функции. Однако при множественных субсерозных миоматозных узлах возможно нарушение сократительной способности миометрия с мено-метроррагиями.
Интерстициальные миоматозные узлы приводят к увеличению матки и могут заметно влиять на сократительную способность миометрия. Пациентки предъявляют жалобы на обильные длительные менструации, реже на межменструальные кровяные выделения из половых путей. Однако прямой зависимости между размерами матки и появлением маточных кровотечений нет. Анемия у больных миомой матки может быть следствием хронических кровопотерь и острых маточных кровотечений. Без нарушений менструального цикла анемия может быть обусловлена депонированием крови в увеличенной миоматозными узлами матке. У пациенток с большой миомой матки (более 20 нед беременности) может быть синдром нижней полой вены - сердцебиение и одышка в положении лежа. Пациентки могут предъявлять жалобы на боли, увеличение живота, возможны острая задержка мочи, гидронефроз.
В настоящее время одним из наиболее информативных методов диагностики миомы матки является эхография. Информативность УЗИ в диагностике миомы матки, по данным разных авторов, достигает 92-95 %. Для уточнения топографического расположения миоматозных узлов можно использовать ультразвуковые томографы, дающие трехмерное ультразвуковое изображение.
Гидросонография позволяет дифференцировать узел с полипом эндометрия, более четко определить локализацию подслизистого узла и деформацию полости матки.
Для дифференциальной диагностики субсерозных узлов и опухолей забрюшинного пространства, увеличенных лимфатических узлов, опухолей малого таза и брюшной полости на ряду с УЗИ применяют компьютерную мукозной миомы матки, и магнитно-резонансную томографию.
Гистероскопия позволяет с большой точностью диагностировать даже небольшие субмукозные узлы.
Для исключения патологии эндометрия и слизистой оболочки цервикального канала у пациенток с метроррагиями и контактными кровяными выделениями независимо от величины миомы матки проводится раздельное диагностическое выскабливание слизистой оболочки матки с последующим гистологическим исследованием соскоба.
Диагностическая лапароскопия показана при невозможности дифференциальной диагностики субсерозной миомы матки и опухолей брюшной полости и забрюшинного пространства неинвазивными методами.
Лечение
Вопрос о целесообразности лечения при небольшой миоме матки без клинических проявлений окончательно не решен. Тем не менее таким пациенткам показано динамическое наблюдение у гинеколога с обязательным ультразвуковым контролем 1 раз в год. Больным дают рекомендации, направленные на профилактику дальнейшего роста миомы.
Ограничивают потребление углеводов и жиров, а также острые и соленые блюда. Пациенткам рекомендуют избегать тепловых процедур, им нельзя загорать на солнце и в искусственном солярии. Миома может увеличиться вследствие массажа и физиотерапии по поводу соматических заболеваний. С целью регуляции менструальной функции рекомендуется витаминотерапия по фазам менструального цикла (фолиевая кислота и витамины группы В в первую фазу и витамины С, Е во вторую фазу) или использование гормональных контрацептивов. Предпочтительны монофазные эстроген-гестагенные препараты и низкодозированные гестагены.
Консервативная терапия миомы матки проводится с целью торможения роста или обратного развития опухоли, лечения менометроррагий и анемии. С этой целью назначают производные 19-норстероидов (норколут, примолют-нор, норэтистерон, оргаметрил, гестринон, неместран). Под действием этих препаратов миома и соответственно матка уменьшаются в среднем на 1-2 нед беременности; уменьшается кровопотеря при менструации и нормализуется уровень гемоглобина. В репродуктивном возрасте гестагены назначают циклически с 16-го по 25-й день менструального цикла или с 5-го по 25-й день в течение 6-24 мес. Как правило, клинический эффект удается получить при миоме, не превышающей 8 нед беременности. У пациенток перименопаузального возраста целесообразно использовать гестагены в непрерывном режиме в течение 6 мес, тем самым способствуя медикаментозной атрофии эндометрия и наступлению менопаузы.
Антигонадотропины, имеющие стероидную структуру (даназол, гестринон), и агонисты гонодотропин-рилизинг гормона (золадекс, диферелин, бусерелин и др.) влияют на рост миоматозных узлов. Под действием агонистов ГнРГ возможно уменьшение объема миоматозных узлов до 55%. Однако после прекращения приема препарата и восстановления менструальной функции у 67% больных начинается экспансивный рост миомы с признаками нарушения ее питания. Использование агонистов ГнРГ целесообразно у пациенток перименопаузального периода, поскольку обусловливает стойкую редукцию стероидогенеза и наступление менопаузы. Для создания медикаментозной менопаузы применяют также антигонадотропины (неместран, гестринон).
www.eurolab.ua