Эндометриоз пупка
Эндометриоз пупка: клинические случаи
УДК б18.14-002
ЭНДОМЕТРИОЗ ПУПКА: КЛИНИЧЕСКИЕ СЛУЧАИ
© Н.А. Огнерубов
Ключевые слова: эндометриоз; экстрагенитальный эндометриоз; эндометриоз пупка.
Дан краткий обзор литературы по экстрагенитальному эндометриозу с поражением пупка, включая патогенез, вопросы его диагностики на догоспитальном этапе. Основным методом лечения является хирургический. Автор сообщает об успешном лечении двух пациенток с эндометриозом пупка.
Эндометриоз относится к одним из самых распространенных доброкачественных заболеваний женской репродуктивной системы и занимает 3 место после воспалительных процессов и миомы матки. Максимальная заболеваемость наблюдается у женщин в возрасте 30-40 лет [1-2].
Сущность эндометриоза заключается в функционировании эндометриальной ткани за пределами полости матки. Первое сообщение об эндометриозе было сделано Von Recklinghausen в 18б0 г. [3]. Различают генитальный и экстрагенитальный эндометриоз [4]. Генитальный, в свою очередь, делится на внутренний - эндометриоз тела матки (аденомиоз) - и наружный -шейки матки, влагалища, яичников, маточных труб, брюшины, прямокишечно-маточного углубления, промежности, ретроцервикальной области. Экстрагени-тальные очаги эндометриоза могут быть как самостоятельным заболеванием, так и компонентом сочетанного поражения. В 1989 г. S.M. Markham et al. предложили классификацию экстрагенитального эндометриоза, согласно которой выделяют 4 класса: класс I - кишечный; класс U - мочевой; класс L - бронхолегочный; класс O - других органов. При этом каждая группа включает вариант заболевания с наличием дефекта пораженного органа или без такового [3]. Это является важным при определении лечебной тактики. Экстрагенитальный эндометриоз встречается реже - до 12 % [5], однако он поражает практически все органы и ткани женского организма: почки, мочеточники, печень, легкие, диафрагму, молочную железу, брюшную стенку, кожу [2, б-8].
Пупок является одним из необычных мест, где может развиваться эндометриоз. Эндометриоз пупка впервые был описан в 1886 г. Villar [9]. Частота его варьирует от 0,42 до 4 % относительно всех случаев экстрагенитального эндометриоза [4, 10-23]. До 1938 г. R. Boggs (1938) собрал в литературе 97 случаев эндометриоза пупка [24]. H.S. Chapman (1940) добавил к ним еще 4 наблюдения [23]. J.V. Latcher подверг анализу 109 случаев эндометриоза пупка, описанных в европейской и американской литературе [21]. М. Michowitz et al. (1983) описали б случаев спонтанного эндометриоза пупка [2б]. Н.Е. Williams et al. (197б) описали случай спонтанного эндометриоза пупка у 24-летней женщины, протекающего без симптоматических про-
явлений, после иссечения диагноз был подтвержден гистологически [27].
В отечественной литературе эту патологию наблюдали и описывали Я.И. Шерешевский (1930), Я.С. Ва-лигура (1958), М.Л. Давыдов (1960) и др. В последнее время как в зарубежной, так и в отечественной литературе появляются публикации, посвященные различным вопросам эндометриоза пупка [1-75].
Эндометриоз - это еще и самое загадочное заболевание, причины и механизмы его развития на сегодняшний день до конца не изучены. Существует ряд теорий происхождения эндометриоза. J.A. Sampson (1940) считает, что эндометриоз возникает из-за реф-люкса менструальной крови и имплантации клеток эндометрия по брюшине малого таза и его органов [21]. Однако эта теория не может объяснить механизмы развития экстрагенитального эндометриоза. Другие авторы [29-30] считают, что эндометриоз развивается в результате метаплазии целомической эмбриональной брюшины, клетки которой под влиянием стимулов, таких как воспаление или травма, дедифференцируют-ся в ткань эндометрия. Согласно дизонтогенетической теории, эндометриоз развивается из аномально расположенных зачатков Мюллерова канала, из которых в дальнейшем в процессе эмбриогенеза формируется половой аппарат женщины, в частности, эндометрий. В пользу этого свидетельствует факт сочетания активного эндометриоза в молодом возрасте с врожденными аномалиями развития половых органов (двурогая матка, добавочный рог матки). Согласно миграционной теории патогенеза эндометриоза, возможны эмболиза-ция и ретроградный ток частиц эндометрия по кровеносным и лимфатическим сосудам из полости малого таза, а также перенос клеток эндометрия при хирургических манипуляциях [31]. Эта теория согласуется с экспериментальными данными, при которых введение менструальной крови в подкожную клетчатку сопровождается развитием эндометриоза [32]. Подавляющее большинство специалистов объясняет поражение пупка занесением ткани эндометрия по лимфатическим путям, идущим к пупку из таза вдоль облитерированных гипогастральных сосудов [21, 33-34].
Кстати, подобным образом распространяются метастазы злокачественных опухолей яичников и матки в пупок. Наличие большого количества теорий не может
2870
до конца объяснить изолированное поражение органов и тканей при экстрагенитальном эндометриозе.
Клинически эндометриоз пупка проявляется наличием опухолевидного образования в области пупка, размером от нескольких мм до б см, отеком, болезненностью, а также кровянистыми выделениями, связанными с менструальным циклом. Выделение крови при надавливании на опухоль в области пупка является патогномоничным симптомом. Дифференциальный диагноз проводится с пупочной грыжей, первичными и метастатическими опухолями (яичники, желудок), воспалительными гранулемами, липомой, абсцессом.
Диагностика, наряду с клинической, осуществляется с применением УЗИ с дуплексным сканированием, магнитно-резонансной томографии и эпилюминис-центной микроскопии [11, 1б, 35-40]. G. Chene (2007) предложил иммуногистохимическое исследование операционного материала с антителами CD-10 для подтверждения стромы эндометрия, чувствительность при этом составила 88 % [41].
При выборе лечебной тактики необходимо учитывать локализацию и степень распространения эндомет-риоидной ткани, выраженность клинических проявлений, возраст больной. Методом выбора лечения эндометриоза пупка является хирургический. После операции с целью профилактики рецидивов проводится терапия гестагенами в непрерывном режиме в течение б месяцев. Прогноз при своевременной диагностике и рациональном лечении эндометриоза благоприятный. Злокачественное перерождение экстрагенитального эндометриоза происходит до 21,3 % [7, 41-42]. Впервые о злокачественном перерождении сообщил J.A. Sampson в 1925 г., определив при этом патологические критерии злокачественного процесса в эндомет-риоидном очаге.
За последние 12 лет мы наблюдали 2 случая эндометриоза пупка в сочетании с генитальным эндомет-риозом.
Больная Н., 42 года, поступила в гинекологическое отделение с диагнозом: эндометриоз пупка, внутренний эндометриоз матки II ст., эндометриоз шейки матки для оперативного лечения.
Жалобы на длительные болезненные менструации, боли внизу живота с иррадиацией в прямую кишку во время менструации, боли в области пупочного кольца и кровянистые выделения из него в период месячных. Из анамнеза известно, что после удаления внутриматоч-ной спирали у больной был обнаружен внутренний эндометриоз. В последующем адекватной гормональной терапии не получала. В дальнейшем на протяжении двух лет болевой синдром усилился, отмечались более длительные менструации, начинающиеся с сукровичных мажущих выделений в течение 3-4 дней. Затем стали беспокоить боли в области пупка, и появились кровянистые выделения из пупочного кольца в период менструаций. Пациентка обратилась за медицинской помощью в поликлинику по месту жительства, где было заподозрено метастатическое поражение пупка. Выполнена фиброгастроскопия, установлен диагноз хронического гастрита. При УЗИ органов малого таза выявлены аденомиоз матки, эндометриоз шейки матки, множественная миома матки. При ирригоскопии органической патологии толстой кишки не выявлено. При объективном исследовании больная гиперстенического телосложения, ожирение 2 степени. В области пупоч-
ного кольца имеется папилломатозная опухоль размером 1,0 x 1,5 см в виде цветной капусты, кровоточащая при надавливании. При цитологическом исследовании мазка из опухоли найдены клетки эндометрия. УЗИ не проводилось из-за особенностей анатомического строения пупочной области (ожирение). Установлен диагноз: эндометриоз пупка в сочетании с внутренним и внешним эндометриозом. С учетом степени распространения процесса, возраста пациентки нами выполнено хирургическое лечение в объеме экстирпации матки с придатками и иссечение эндометриоидной эктопии в области пупочного кольца с пластикой. Макроскопически в мягких тканях пупка имеется опухоль, размером 1,0 x 1,5 см, в виде цветной капусты. На разрезе имеются мелкие полости с «шоколадным» содержимым. При гистологическом исследовании - аденомиоз матки, эндометриоз шейки матки, фибромиома матки и эндометриоз мягких тканей области пупка. В последующем больная получала гестагены на протяжении б месяцев. Осмотрена через 3 года, признаков рецидива заболевания не выявлено.
Второй случай. Больная Б., 38 лет, поступила в отделение гинекологии для оперативного лечения с жалобами: болезненные менструации, опухоль и боли в области пупка, кровянистые выделения из него в период менструаций. Со слов больной, пациентка страдает внутренним эндометриозом на протяжении 8 лет, по поводу чего нерегулярно принимала гормональные препараты. Около года назад заметила на белье кровянистые пятна в период менструации. В последующем в пупочной области появилась опухоль, которая стала интенсивно расти в последующие б месяцев. Обратилась за медицинской помощью по месту жительства, где было заподозрено метастатическое поражение пупка. С целью исключения опухоли желудка и толстого кишечника была выполнена фиброгастро- и колоно-скопия. Установлен диагноз хронического гастрита и колита. При объективном исследовании в области пупка имеется опухолевидное образование, размером 3,0x2,5 см, плотное, поверхность его бугристая, при надавливании выделяется бурого цвета жидкость. Больной проведено лапароскопическое исследование: матка размерами 14,0x8,0x7,0 см, бугристая, деформирована множественными субсерозными и интрамуральными узлами различных размеров. Неоднородной консистенции и цвета. Отмечается выраженный сосудистый рисунок брюшины, придатки не изменены. Брюшина в проекции пупочного кольца утолщена, синюшного цвета, пестрая за счет включений различной интенсивности, при эндоскопической пальпации неоднородной структуры. При цитологическом исследовании мазка - отпечатка с опухоли пупка - клетки эндометрия с признаками дистрофии. Установлен диагноз эндометриоза пупка в сочетании с внутренним эндометриозом и множественной миомой матки. Учитывая степень распространенности процесса, больной было выполнено хирургическое лечение в объеме экстирпации матки с придатками и иссечение опухоли пупка. Макроскопически мягкие ткани пупка с опухолью размером 3,0x2,5 см на разрезе с кистозной полостью в центре диаметром 1,5 см, заполненной густым «шоколадным» содержимым. По данным морфологического исследования, выявлены эндометриоз тела матки, эндометриоз мягких тканей пупка и множественная фибромиома матки. Пациентка получала дли-
2871
тельную гормонотерапию гестагенами. Осмотрена через 4 года. Признаков рецидива нет.
Приведенные клинические случаи свидетельствуют о трудности диагностики эндометриоза пупка на догоспитальном этапе. Несмотря на редкость данной патологии, для выработки правильной тактики лечения необходимо дифференцировать эндометриоз пупка с другими заболеваниями, в первую очередь, с опухолями, пупочной грыжей и кожными заболеваниями. Типичная клиническая картина с указанием на связь выделений из пупка с менструальным циклом, а также результаты цитологического исследования выделений позволяют точно диагностировать это заболевание. Основным методом лечения его является хирургический, объем которого зависит от распространенности процесса. Для профилактики рецидива пациенты должны получать длительную гормонотерапию.
ЛИТЕРАТУРА
1. Markham S.M., Carpenter S.E., Rock J.A. Extrapelvic endometriosis // Obstet. Gynecol. Clin. North. Am. 1989. V. 16. P. 193-219,
2. Attaran M., Falcone T., Goldberg J. Endometriosisstill tough to diagnose and treat // Cleve Clin. J. Med. 2002. V. 69. P. 647.
3. Caligaris P.H., Masselot R., Ducassou M.J., Le Treut Y., Bricot R. Endometriose de la paroi abdominale // J. Gynecol. Obstet. Biol. Re-prod. 1981. V. 10. P. 465-471.
4. Joly D., Harden H., Huguet C. Endometriose de la paroi abdominale dans les suites a long terme d’une 9esarienne // Lyon Chir. 1988. V. 84. P. 106-108.
5. Baldi A., Campioni M., Signorile P.G. Endometriosis: Pathogenesis, diagnosis, therapy and association with cancer (Review) // Oncol. Rep. 2008. V. 19 (4). P. 843-846.
6. Zollner U., Girshcick G., Steck T., Dietl J. Umbilical endometriosis without previous pelvic surgery: a case report // Arch. Gynecol. Obstet. 2003. V. 267. P. 258-260.
7. Hill A.D., Banwell P.E., Sangwan Y., Darzi A., Manzies-Gown N. Endometriosis and umbilicalswelling // Clin. Exp. Obst. Gyn. 1994. V. 21. P. 28-29.
8. Harvey E. Umbilical endometriosis // Acta Obstet. Gynecol. Scand. 1976. V. 112. P. 1435-1436.
9. De Giorgi V., Massi D., Mannone F., Stante M., Carli P. Cutaneous endometriosis: Non-invasive analysis by epiluminescence microscopy // Exp. Dermatol. 2003. V. 28. P. 315-317.
10. Hartigan C.M., Holloway BJ. MR imaging features of endometriosis at umbilicus // Br. J. Radiol. 2005. V. 78. P. 755-757.
11. Yu C.Y., Perez-Reyes M., Brown J.J., Borrello J.A. MR appearance of umbilical endometriosis // J. Comput. Assist. Tomogr. 1994. V. 18. P. 269-271.
12. OnestiM.G., Cigna E., Buccheri E.M., Alfano C. Endometriosi ombeli-cale primaria // Dermatologia Clinica. 2005. V. 2. P. 75-78.
13. Sampson J.A. Development of implantation theory for origin of peritoneal endometriosis // Am. J. Obstet. Gynec. 1940. V. 40. P. 549-557.
14. Beirne M.F., Berkheiser S.W. Umbilical endometriosis: A case report // Am. J. Obstet. Gynec. 1955. V. 69. P. 895-897.
15. Ayala Yanez R., Mota Gonzalez M. Endometriosis: physiopathology and investigation trends (first part) // Ginecol. Obstet. Mex. 2007. V. 75 (8). P. 477-483.
16. Rubegni P., Sbano P., Santopietro R., Fimiani M. Case 4. Umbilical endometriosis // Clin. Exp. Dermatol. 2003. V. 28 (5). P. 571-572.
17. Michowitz M., BaratzM., StavorovskyM. Endometriosis of the umbilicus // Dermatologica. 1983. V. 167. P. 326-330.
18. OzkolM., Yoleri L., DemirM.A., Demireli P., Pabuscu Y. The significance of venous dominance in color Doppler ultrasound for the diagnosis of primary nodular skin lesions: a new perspective in classification // Clin. Imaging. 2006. V. 30. P. 43-47.
19. Srivastava A., Hughes B.R., Hughes L.E., Woodcock J.P. Doppler ultrasound as an adjunct to the differential diagnosis of pigmented skin lesions // Br. J. Surg. 1986. V. 73 (10). P. 790-792.
20. Iovino F., Ruggiero R., Irlandese E., Gili E., Loschiavo F. Umbilical endometriosis associated with umbilical hernia. Management of a rare occurrence // Chir. Ital. 2007. V. 59 (6). P. 895-899.
21. Sampson J.A. Perforating hemorrhagic (chocolate) cysts of the ovary: their importance and especially their relation to pelvic adenomas of the endometrial type //Arch. Surg. 1921. V. 3. P. 245.
22. Markham S.M., Carpenter S.E., Rock J.A. Extrapelvic endometriosis // Obstet. Gynecol. Clin. North. Am. 1989. V. 16. P. 193-219.
23. Latcher J. W. Endometriosis of the umbilicus // Am. J. Obstet. Gynecol. 1953. V. 66. P. 161-168.
24. Mann L.S., Clarke W.R. Endometriosis of the umbilicus // Ill. Med. J. 1964. V. 125. P. 335-336.
25. Razzi S., Rubegni P., Sartini A., De Simone S., Fava A., Cobellis L., FimianiM., Petraglia F. Umbilical endometriosis in pregnancy: a case-report II Gynecol. Endocrinol. 2004. V. 18 (Suppl. 2). P. 114-116.
26. Schachter L.R., Tash J., Olgac S., Bochner B.H. Umbilical endometriosis // J. Urol. 2003. V. 170. P. 2388-2389.
27. Rubegni P., Sbano P., Santopietro R., Fimiani M. Case four: umbilical endometriosis // Clin. Exp. Dermatol. 2003. V. 28. P. 571-572.
28. Ploteau S., Malvaux V., Draguet A.P. Primary umbilical adenomyotic lesion presenting as cyclical periumbilical swelling // Fertil. Steril.
2007. V. 88 (Suppl. б). P. 1б74-1б75.
29. Hartigan C.M., Holloway BJ. Case report: MR imaging features of endometriosis at the umbilicus // Br. J. Radiol. 2005. V. 78. P. 755-757.
30. De Giorgi V., Massi D., Mannone F., Stante M., Carli P. Cutaneous endometriosis: noninvasive analysis by epiluminescence microscopy // Clin. Exp. Dermatol. 2003. V. 28. P. 315-317.
31. Friedman P.M., Rico M.J. Cutaneous endometriosis // Dermatol. Online J. 2000. V. б. P. 8.
32. Nirula R., Greaney G.C. Incisional endometriosis: an underappreciated diagnosis in general surgery // J. Am. Coll. Surg. 2000. V. 190. P. 404.
33. Chene G. [et al.] Malignant degeneration of perineal endometriosis in episiotomy scar, case report and review of literature // Int. J. Gynecol. Cancer. 2007. V. 17. P. 709.
34. Amato M., Levitt R. Abdominal wall endometriosis: CT findigs // J. Comput. Assist. Tomogr. 1984. V. 8. P. 1213.
35. Ridley J.H., Ridley J.H., Edwards K. Experimental endometriosis in the human // Am. J. Obstet. Gynecol. 1958. V. 7б. P. 783.
36. Heaps J.M. [et al.] Malignant neoplasms arising in endometriosis // Obstet. Gynecol. 1990. V. 75. P. 1023.
37. Purvis R.S., Tyring S.K. Cutaneous and subcutaneous endometriosis: surgical and hormonal therapy // J. Dermatol. Surg. Oncol. 1994. V. 20. P. б93.
38. ВалигураЯ.С. // Советская медицина. 1958. № 4. С. 140-141.
39. Давыдов Г.Л. // Акушерство и гинекология. 1940. № 11. С. б4-б5.
40. Шерешевский Я.И. // Журнал акушерства и женских болезней. 1930. № 2. С. 257-257.
41. Blumenthal N.J. Umbilical endometriosis. A case report // S. Afr. Med. J. 1981. Feb. 7. V. 59 (б). P. 198-199.
42. Brown I.P. Umbilical endometriosis // Nurs. Times. 19бб. Jan. 28. V. б2 (4). P. 124.
43. Cortese F., Galli F., Di Giusto F. A case of umbilical endometriosis // Minerva Chir. 1987. Mar. 15. V. 42 (5). P. 431-434.
44. Du Toit D.F., Heydenrych J.J. Umbilical endometriosis // S. Afr. Med. J. 1993. Jun. V. 83 (б). P. 439.
45. Pathak U.N., Hayes J.A. Umbilical endometriosis // Br. J. Clin. Pract. 19б8. Mar. V. 22 (3). P. 117-120.
46. Papazov B., Ivanova КН. One case of endometriosis of the umbilicus // Akush. Ginekol. (Sofia). 1970. V. 9 (3). P. 254-25б.
47. Palliez R., Delecour M., Monnier J.C., Houcke M., Begueri P., Leroy P.Y. Umbilical endometriosis // Bull. Fed. Soc. Gynecol. Obstet. Lang. Fr. 19б8. Nov.-Dec. V. 20 (5). P. 4б5.
48. Radman H.M. Endometriosis of the umbilicus // South. Med. J. 1977. Jul. V. 70 (7). P. 888-889.
49. Thylan S. Cutaneous and subcutaneous endometriosis // Dermatol. Surg. 1995. Aug. V. 21 (8). P. 737. Comment on: J. Dermatol. Surg. Oncol. 1994. Oct. V. 20 (10). P. б93-5.
50. Trojnacki Z., Zbroja-Sontag W., Borowicz C. Endometriosis of the umbilicus // Ginekol. Po! 19б7. Sep. V. 38 (9). P. 1053-10б0.
51. Von Stemm A.M., Meigel W.N., Scheidel P., Gocht A. Umbilical endometriosis // J. Eur. Acad. Dermatol. Venereol. 1999. Jan. V. 12 (1). P. 30-32.
52. FazlicM., Kosuta D., Krizanec S., AndrakovicM., Barisic J. Umbilical endometriosis // Jugosl. Ginekol. Perinatol. 1987. Jan.-Apr. V. 27 (12). P. 41-42.
53. Hill A.D., Banwell P.E., Sangwan Y., Darzi A., Menzies-Gow N. Endometriosis and umbilical swelling // Clin. Exp. Obstet. Gynecol. 1994. V. 21 (1). P. 28-29.
54. Zakrys M., Pawlowski A. Two cases of umbilical endometriosis // Wiad. Lek. 19б7. Sep. 1. V. 20 (17). P. 1б59-1бб1.
55. Pouehe D., Galtier J.L., Robin-Sollier V., Lacroux F. Endometrial cyst of the umbilicus // Presse. Med. 1999. Jan. 30. V. 28 (4). P. 17б-177.
56. Michowitz M., BaratzM., StavorovskyM. Endometriosis of the umbilicus // Dermatologica. 1983. V. 1б7 (б). P. 32б-330.
57. Kunc M. Umbilical endometriosis // Lijec. Vjesn. 19б4. Oct. V. 8б (10). P. 1235-1238.
58. Liul'ka R.P. Umbilical endometriosis // Pediatr. Akus. Ginekol. 19б5. Sep.-Oct. V. 5. P. б3-б4.
59. Ichimiya M., Hirota T., Muto M. Intralymphatic embolic cells with cutaneous endometriosis in the umbilicus // J. Dermatol. 1998. May. V. 25 (5). P. 333-33б.
60. Iba T., Hayashi K., Unsa H., Azuma N. Umbilical endometriosis // Geka Chiryo. 19б7. Jul. V. 17 (1). P. 11б-119.
61. Skidmore R.A., Woosley J.T., Katz V.L. Decidualized umbilical endometriosis // Int. J. Gynecol. Obstet. 199б. Mar. V. 52 (3). P. 2б9-273.
2872
62. Marranci M., Dianda D., Gattai R., Nesi S., Bandettini L. Umbilical endometriosis: report of a case and review of the literature // Ann. Ital. Chir. 2000. May-Jun. V. 71 (3). P. 389-392.
63. Chelli H., Chechia A., Kchir N. Umbilical endometriosis. 2 case reports // J. Gynecol. Obstet. Biol. Reprod. (Paris). 1993. V. 22 (2). P. 145147.
64. Williams H.E., Barsky S., Storino W. Umbilical endometrioma (silent type) // Arch. Dermatol. 1976. Oct. V. 112 (10). P. 1435-1436.
65. Kudla A.A., Rezhko V.T. A case of umbilical endometriosis // Klin. Khir. 1997. V. 7-8. P. 101.
66. Yu C.Y., Perez-Reyes M., Brown J.J., Borrello J.A. MR appearance of umbilical endometriosis // J. Comput. Assist. Tomogr. 1994. Mar.-Apr. V. 18 (2). P. 269-271.
67. Redondo P., Idoate M., Corella C. Cutaneous umbilical endosalpingi-osis with severe abdominal pain // J. Eur. Acad. Dermatol. Venereol. 2000. Mar. V. 15 (2). P. 179-180.
68. Mazzola F., Castellini C., Tosi D., Vicenzi L., Rizzo S., Betresini B., Lauro E., Moser A., Bonomo S., Bottura D., Colato C., Rosa G. Endometriosis of umbilical cicatrix: a clinical case // Chir. Ital. 2001. Jan.-Feb. V. 53 (2). P. 259-262.
69. BoggsR. // Arch. Surg. 1938. V. 37. № 4. P. 642-650.
70. Chapman H.S. // West J. Surg. 1940. V. 48. P. 496-501.
71. ScottR.B., Wharton L.R. // Am. J. Obstet. Gynecol. 1959. V. 78. № 5. P. 1020-1027.
72. Pratt J.H. // Surg. Clin. North. Amer. 1961. V. 41. № 4. P. 1007-1014.
73. Dessy L.A., Buccheri E.M., Chiummariello S., Gagliardi D.N., Ones-ti M.G. Umbilical Endometriosis, Our Experience // In vivo. 2008. V. 22. P. 811-816
74. Bagade P. V., Guirguis M.M. Menstruating from the umbilicus as a rare case of primary umbilical endometriosis: a case report // Journal of Medical Case Reports. 2009. V. 3. P. 9326.
75. Rosenman K., Sanchez M.R., Lee A., Tran H.T., Walters R.F., Yee H. Cutaneous umbilical endometriosis // Dermatology Online Journal.
2008. V. 14 (10). P. 23.
nocrynma b pegaKunro 1 hkim 2013 r.
Ognerubov N.A. NAVEL ENDOMETRIOSIS: CLINICAL CASES
A brief review of the literature on extragenital endometriosis lesions with the navel, including the pathogenesis, diagnosis of problems of its pre-hospital is given. The main treatment is surgery. The author informs on the successful treatment of two patients with endometriosis navel.
Key words: endometriosis; extragenital endometriosis; navel endometriosis.
2873
cyberleninka.ru
Эндометриоз пупка
Эндометриоз пупка встречается реже, чем эндометриоз послеоперационных рубцов, и, по данным J. Latcher (1953), обобщившего наблюдения различных авторов, частота его варьирует от 0,42 до 4% по отношению ко всем локализациям.
Мы наблюдали 7 больных с эндометриозом пупка. Возникновение эндометриоза пупка объясняется занесением кусочков эндометрия из матки, яичников или других очагов по лимфатическим путям. Кстати, подобным образом распространяются метастазы опухоли из матки и яичников в пупок. В плане дифференциальной диагностики такую возможность нужно учитывать. Кроме того, эндометриоз пупка приходится дифференцировать с пупочной грыжей, в том числе и ущемленной, когда вопрос решается в период приступообразных болей во время месячных. Жалобы, клиника заболевания и данные объективного обследования полностью соответствуют таковым при эндометриозе послеоперационных рубцов. Лечение активных форм — хирургическое. При этом всегда вскрывается брюшная полость. Размеры операционной раны должны обеспечивать ревизию органов таза и брюшной полости для выявления очагов эндометриоза в органах малого таза и брюшной полости.
www.medical-enc.ru
Узел Виллара — Эндометриоз пупка
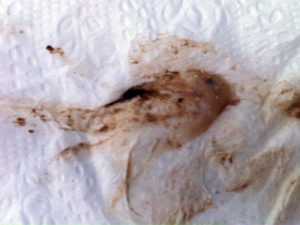
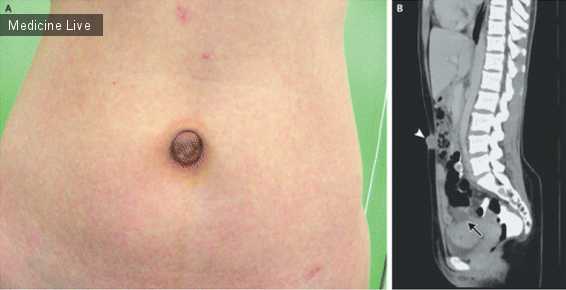 Женщина 37 лет поступила с опухолью коричневатого цвета, выступающей из пупка (Рисунок A). Пациентка отмечала циклические кровотечения из образования, которые совпадали с менструальными. В анамнезе дисменорея и 2 лапароскопические операции по удалению эндометриом. При физикальном осмотре отмечается антефлексия и малоподвижность матки и придатков. Медикаментозная терапия препаратами антигонадотропного действия (гестринон перорально) по истечении 2 месяцев не привела к клиническому улучшению состояния пациентки. Компьютерная томограмма брюшной полости в сагиттальной проекции выявила распространение опухоли на брюшину (Рисунок B, указано треугольником), а также кисту в области таза диаметром 5 см, радиологически схожую с эндометриомой (Рисунок B, указана стрелкой). Пациентка была против удаления кисты таза, но пупочная опухоль была иссечена. В ходе гистологического исследования обнаружены железы и строма эндометрия. Эндометриоз пупка, также известный как узел Виллара, является редким проявлением экстрагенитального эндометриоза. Предполагалось, что опухоль образовалась в результате гематологического или лимфатического заноса ткани эндометрия в область пупка, в ходе метаплазии остатков урахуса или ятрогенно во время предшествующих лапароскопических операций. При амбулаторном лечении спустя 8 месяцев наблюдалась легкая дисменорея, но повторного образования узла Виллара не отмечено. www.nejm.org/doi/full/10.1056/NEJMicm1009351
Женщина 37 лет поступила с опухолью коричневатого цвета, выступающей из пупка (Рисунок A). Пациентка отмечала циклические кровотечения из образования, которые совпадали с менструальными. В анамнезе дисменорея и 2 лапароскопические операции по удалению эндометриом. При физикальном осмотре отмечается антефлексия и малоподвижность матки и придатков. Медикаментозная терапия препаратами антигонадотропного действия (гестринон перорально) по истечении 2 месяцев не привела к клиническому улучшению состояния пациентки. Компьютерная томограмма брюшной полости в сагиттальной проекции выявила распространение опухоли на брюшину (Рисунок B, указано треугольником), а также кисту в области таза диаметром 5 см, радиологически схожую с эндометриомой (Рисунок B, указана стрелкой). Пациентка была против удаления кисты таза, но пупочная опухоль была иссечена. В ходе гистологического исследования обнаружены железы и строма эндометрия. Эндометриоз пупка, также известный как узел Виллара, является редким проявлением экстрагенитального эндометриоза. Предполагалось, что опухоль образовалась в результате гематологического или лимфатического заноса ткани эндометрия в область пупка, в ходе метаплазии остатков урахуса или ятрогенно во время предшествующих лапароскопических операций. При амбулаторном лечении спустя 8 месяцев наблюдалась легкая дисменорея, но повторного образования узла Виллара не отмечено. www.nejm.org/doi/full/10.1056/NEJMicm1009351 medicine-live.ru
Эндометриоз
Эндометриоз – это доброкачественное гормонально-зависимое заболевание, которое характеризуется разрастанием и функционированием эндометрия (слизистой оболочки матки) за пределами слизистой матки. Среди гинекологических заболеваний эндометриоз занимает 3-е место после воспалений половых органов и миомы матки.
Эндометриоз преимущественно возникает у женщин детородного возраста от 18 до 45 лет, но может встречаться и у девочек с недавно установившейся менструацией. Выявляется болезнь у 7–10% женщин, при этом у 25–40% пациенток с бесплодием.
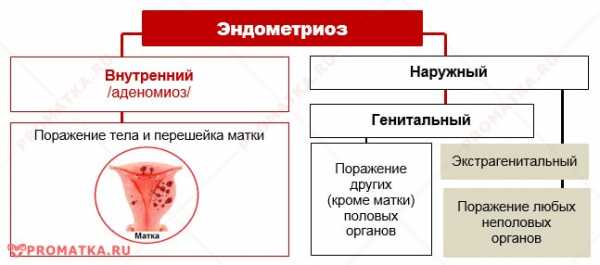
По расположению очагов эндометриоз подразделяется на:
- генитальный – поражаются половые органы, при этом болезнь может затрагивать только мышцу матки – тогда говорят о внутреннем эндометриозе (аденомиозе), а также другие половые органы: маточные трубы, яичники, шейку матки, влагалище, наружные половые органы – это наружный эндометриоз.
- экстрагенитальный – очаги эндометриоза находятся в мочевом пузыре, кишечнике, почках, легких, пупке, глазах, послеоперационных рубцах.
В эндометрии различают два слоя: базальный и функциональный. Ежемесячно в течение первой фазы менструального цикла под влиянием эстрогенов – женских половых гормонов, продуцируемых яичниками, функциональный слой разрастается и утолщается в несколько раз. Во второй фазе цикла под действием другого женского полового гормона – прогестерона – эндометрий разрыхляется, и таким образом создаются благоприятные условия для прикрепления и роста оплодотворенной яйцеклетки, т.е. для наступления беременности. В случае отсутствия зачатия функциональный слой эндометрия отторгается и выделяется с менструальной кровью. При эндометриозе в тех местах, где расположена ткань эндометрия, происходят те же циклические изменения, что и в слизистой оболочке матки. Эндометриоз может быть в виде узлов, инфильтратов без четких контуров или кист, заполненных густой коричневой жидкостью (их еще называют шоколадными кистами).
Причины эндометриоза Точная причина возникновения эндометриоза до настоящего времени не известна. Есть несколько теорий возникновения данного заболевания.
- Эмбриональная теория: эндометриоз развивается из смещенных участков ткани зародыша, из которых в процессе эмбрионального развития образуются женские половые органы и в частности эндометрий на необычном месте.
- Теория эндометриального происхождения: эндометриоз возникает из элементов эндометрия, которые врастают в стенку матки, ткань яичников или маточные трубы. Этому способствуют гормональные нарушения и хирургические операции (аборт, выскабливание полости матки, кесарево сечение и т.д.).
- Имплантационная теория: обрывки эндометрия, который отторгается во время менструации, забрасываются в маточные трубы, а через них попадают в брюшную полость, где они крепятся к брюшине, яичникам, кишечнику, мочевому пузырю и другим органам.
- Гормональная теория: эндометриоз возникает за счет нарушения уровня половых гормонов в крови.
- Метапластическая теория: перерождение одного вида ткани в другой.
Факторы риска эндометриоза К факторам риска возникновения эндометриоза относятся:
- аборты, выскабливания полости матки и другие внутриматочные операции;
- наследственная предрасположенность;
- гиперплазия эндометрия – разрастание клеток слизистой оболочки матки (эндометрия);
- кисты яичников;
- повышенный уровень женских половых гормонов – эстрогенов;
- нарушение обмена веществ, приводящее к ожирению.
Симптомы эндометриоза Симптомы при эндометриозе зависят от того органа, который поражен.
При аденомиозе – прорастании эндометрия в стенку матки – женщины предъявляют следующие жалобы:
- перед началом и после окончания менструации в течение 3–5 дней происходят темно-коричневые выделения из половых путей;
- нарушение менструального цикла – менструации длятся 7 дней и более и являются очень обильными;
- боли в нижней части живота перед началом менструации и во время нее.
При эндометриозе промежности или влагалища на слизистой оболочке имеются округлые синюшные очаги, которые перед менструацией увеличиваются, а во время нее из них выделяется темная кровь.
При эндометриозе шейки матки на ее поверхности присутствуют красные очаги до 2–5 мм в диаметре, которые перед менструацией становятся сине-багровыми, увеличиваются в размерах, а в дни менструации кровоточат.
При эндометриозе яичников могут формироваться эндометриоидные кисты или эндометриоидная ткань находится в толще яичника. Возникают постоянные боли внизу живота, которые накануне и во время менструации становятся сильнее и могут отдавать в поясницу, крестец или прямую кишку.
При эндометриозе мочевого пузыря в дни менструации появляется кровь в моче и боли внизу живота.
Если развивается эндометриоз кишечника, то возникают боли в области прямой кишки, внизу живота или пояснице и происходит выделение крови из прямой кишки в дни менструации, может быть понос или запор.
При эндометриозе пупка или послеоперационных рубцов в их области находятся опухолевидные образования, а в дни менструации возникает боль и начинает выделяться темная кровь из очагов эндометриоза.
Если возникает эндометриоз легких, то в дни менструации бывает кровохарканье.
Диагностика эндометриоза Установить диагноз эндометриоза может врач акушер-гинеколог. Если очаг эндометриоза располагается не в области половых органов, может потребоваться консультация уролога, проктолога, пульмонолога, хирурга и других специалистов.
Для диагностики эндометриоза используют инструментальные методы исследования:
- гистеросальпингография – введение контрастного вещества в полость матки и маточные трубы и выполнение рентгеновских снимков;
- кольпоскопия – осмотр с помощью специального микроскопа шейки матки и стенок влагалища;
- гистероскопия – введение в полость матки специальной камеры и осмотр стенок матки изнутри;
- УЗИ;
- лапароскопия – введение специальной камеры в брюшную полость через небольшой разрез на животе и осмотр матки, маточных труб, яичников, брюшины, кишечника и мочевого пузыря;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ).
Болезни с похожими симптомами
- миома матки;
- киста яичника;
- опухоль яичника;
- хориокарцинома;
- гиперплазия эндометрия;
- рак кишечник;
- рак мочевого пузыря.
Осложнения эндометриоза При эндометриозе бывают следующие осложнения:
- анемия – связана с тем, что во время кровотечений женщина теряет много крови, а вместе с ней и железа, которое является основным переносчиком кислорода ко всем органам и тканям. При этом состояние пациентки ухудшается. Она ощущает слабость, вялость, сонливость, головокружение, бывают обмороки и т.д.
- нагноение очагов эндометриоза;
- злокачественное перерождение очагов эндометриоза;
- образование спаек (сращений) в брюшной полости;
- бесплодие.
Лечение эндометриоза Для лечения эндометриоза используют консервативные методы лечения (назначают лекарственные препараты) или выполняют хирургическую операцию.
Консервативное лечение эндометриоза заключается в назначение женщине гормональных препаратов, которые подавляют разрастание очагов эндометриоза, они подвергаются обратному развитию. Используют комбинированные оральные контрацептивы (КОК), препараты прогестерона, антигонадотропины, агонисты гонадотропин-релизинг-гормона.
Хирургическое лечение заключается в удалении очага эндометриоза или всего пораженного органа. При аденомиозе – эндометриозе тела матки – проводится удаление тела матки, а шейку матки оставляют (надвлагалищная ампутация матки) или полностью удаляют матку (гистерэктомия). Если возник эндометриоз шейки матки или влагалища, то очаги эндометриоза удаляют с помощью лазера или воздействия низких температур (криодеструкция), а также с помощью радиоволн (радиоволновая хирургия). Если выявлен эндометриоз яичников, то сформировавшиеся кисты удаляют, преимущественно при лапароскопии. В случае эндометриоза брюшины в процессе лапароскопии очаги прижигают электрическим током.
Nota Bene! Чтобы хирургическое лечение дало эффект, после операции пациентке на 3–6 месяцев назначают гормональные препараты для того, чтобы избежать повторного развития эндометриоза.
Профилактика эндометриоза
- Регулярное посещение врача-гинеколога, не реже одного раза в шесть месяцев.
- Лечение альгоменореи (болезненных менструаций), чтобы предотвратить заброс отделяющегося эндометрия в брюшную полость через маточные трубы.
- Отказ от абортов и использование для предохранения от беременности гормональных контрацептивов.
- Своевременное лечение хронического воспаления половых органов.
Эксперт: Исаева И. А., акушер-гинеколог
Подготовлено по материалам:
- Гинекология: национальное руководство. Под ред. В. И. Кулакова, Г. М. Савельевой, И. Б. Манухина. – М.: ГЭОТАР-Медиа, 2009.
- Женская консультация. Под ред. В. Е. Радзинского. – М.: ГЭОТАР-Медиа, 2010.
- Стрижаков А. Н. Малоинвазивная хирургия в гинекологии //Акушерство и гинекология. 2001. № 4.
www.medweb.ru