Рак яичников у мужчин первые признаки и симптомы
Признаки, диагностика и симптомы рака яичек у мужчин. Как проявляется рак яичек у мужчин и как определить его?
Многие мужчины, достигая среднего возраста, могут похвастаться тем, что за всю жизнь ни разу не побывали у врача. Среди представительниц прекрасного пола таких случаев намного меньше. Это объясняется тем, что половые органы у женщин нуждаются в постоянном внимании, венерические заболевания их поражают намного чаще. После нескольких лет такой беспроблемной жизни мужчины все же решаются на ректальный осмотр, который нередко сравнивается с концом молодости. Более того, сильный пол, как правило, не придает особого значения визиту к специалисту. Однако именно такое запоздалое посещение зачастую оканчивается тем, что у мужчины диагностируются довольно серьезные недуги, требующие грамотного лечения. Одним из таких довольно опасных заболеваний является рак яичек. Фото данной патологии можно посмотреть в специализированных медицинских справочниках. Более подробно о ней мы и расскажем в данной статье.
Описание заболевания
Рак яичка - это относительно редко заболевание. К основным причинам этой патологии у взрослых мужчин относят крипторхизм, нарушения на уровне эндокринной системы, воздействие радиации, механические повреждения мошонки.
В статистике онкологических заболеваний признаки рака яичек у мужчин диагностируются не более, чем в 2% случаев. Важно заметить, что болезнь отличается агрессивностью. Среди представителей сильного пола моложе 35 лет данный недуг нередко становится причиной ранней смерти.
В трети случаев первичные симптомы диагностируются у маленьких мальчиков. В 90% из них причина кроется в озлокачествлении доброкачественной опухоли - тератомы. Она, в свою очередь, появляется вследствие нарушений развития во внутриутробном периоде.
Рак яичек: причины
Сегодня точные причины развития такого рода патологии, как и иных онкологических заболеваний, неизвестны. Однако специалисты сходятся в едином мнении о главном факторе, провоцирующем развитие болезни, - крипторхизме. Это особое состояние, при котором в период внутриутробного развития плода или в первые несколько месяцев жизни ребенка яичко не опускается в мошонку. Оно попросту остается в так называемом паховом канале или даже в самой брюшной полости. Чаще всего онкология диагностируется у тех больных, у которых яичко локализуется непосредственно в брюшной полости.

Кто входит в группу риска?
По словам специалистов, если даже в детстве ребенку была проведена корригирующая операция, рак яичка у мужчин уже во взрослом возрасте все же может быть диагностирован. Среди основных факторов-предшественников, которые увеличивают риск развития данной патологии, называют следующие:
- Наследственная предрасположенность.
- Бесплодие.
- Синдром Кляйнфельтера (поражение половых хромосом на генетическом уровне).
- Недоразвитость половых органов.
- Включение рубцовой ткани в яичках на врожденном уровне.
- Постоянное механическое воздействие.
Клинические признаки
Основные симптомы рака яичек у мужчин следующие:
- незначительное уплотнение в пораженной области;
- скопление жидкости в мошонке;
- постоянный дискомфорт, болезненные ощущения;
- увеличение привычных размеров яичка.
В самом начале заболевания симптомы рака яичек у мужчин практически полностью отсутствуют. Затем пациент обнаруживает в одном из них небольшое уплотнение. Орган начинает стремительно увеличиваться в размере, появляется дискомфорт и даже болезненность. Важно заметить, что сама злокачественная опухоль достаточно редко вызывает болевой синдром. Он возникает только после того, как опухоль полностью захватит семенной канатик.
На следующем этапе развития патологии наблюдается деформация яичек и увеличение их плотности. Из-за постоянного скопления жидкости поврежденная часть мошонки начинает увеличиваться в размерах. Если яичко не опустилось, опухоль можно легко прощупать непосредственно в паховом канале. В противном же случае при локализации ее в брюшной зоне новообразование может разрастись до значительных размеров. Известны случаи, когда оно занимало около половины всей полости.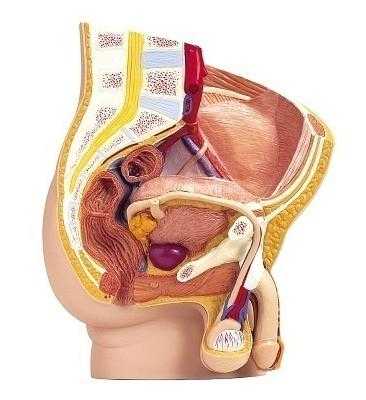
Дальнейшие симптомы рака яичек у мужчин связаны с формированием метастазов. Это, прежде всего, одышка, сильные боли в спине и паху, ощущение дискомфорта в ноге, отеки. Все эти клинические признаки очень легко объяснимы.
К примеру, боль в спине связана с постоянным сдавливанием нервных корешков забрюшинными лимфоузлами, которые также увеличиваются в размерах. Отеки ног возникают вследствие перекрытия метастазами нижней полой вены. Симптомы рака яичек у мужчин могут включать в себя даже проявления почечной недостаточности. Это происходит по причине сдавливания новообразованием мочеточников.
Некоторые формы данного заболевания влекут за собой изменения на гормональном уровне. У взрослых пациентов они проявляются в виде импотенции и снижения либидо. У мальчиков в подростковом возрасте может развиваться гинекомастия, гирсутизм (избыточное оволосение покровов), мутация голоса.
Классификация
Опухоли яичек могут быть двух типов:
- Герминогенные (произрастают из эпителия) - семинома, тератобластома, хорионэпителиома.
- Негерминогенные (развиваются из основных тканей) - лейдигома, саркома, сертолиома.
Герминогенный вариант опухоли (семинома) встречается чаще всего. Семинома диагностируется у 50% мужчин, страдающих раковыми заболеваниями. Данная опухоль формируется в виде уплотненного узелка. Как правило, она растет достаточно медленно и не сопровождается осложнениями в виде кровотечений. Метастазы семиномы преимущественно поражают легкие, лимфоузлы и кости.
Стадии рака
В настоящее время выделяется несколько стадий заболевания. Благодаря такому разделению у врачей имеется возможность максимально точно классифицировать рак яичка у мужчин, а после - назначить соответствующее лечение.
- Первая стадия. Новообразование находится в яичке, не выходит за его пределы, метастазы отсутствуют.
- Вторая стадия. Метастазы опухоли локализуются в забрюшинных узлах.
- Третья и четвертая стадии. Метастазы проникают в отдаленные органы и лимфоузлы.

Известна и другая международная классификация заболевания - TNM, согласно которой основные параметры рака обозначаются определенной буквой (Т - характеристика самой опухоли, N - описание состояния лимфоузлов, M0 - отсутствие метастазов, М1 - наличие отдаленных метастазов).
Диагностика
Для успешного лечения данного заболевания очень важно своевременно его диагностировать. Как определить рак яичек?
- Физикальный осмотр пациента, в том числе пальпация самой мошонки.
- Лабораторные исследования (ЛДГ, БХГ, АФП). На основании уровня концентрации так называемых опухолевых маркеров врач оценивает эффективность текущего лечения, а также прогнозирует течение недуга.
- Исследование мошонки посредством диафаноскопии. Данный метод подразумевает под собой просвечивание пораженной области узким пучком света. Врач оценивает, равномерно ли она просвечивается. Если ткань мошонки практически не пропускает свет, можно говорить о наличии злокачественного новообразования.
- Рентгенография легких с целью выявления наличия метастазов.
- Ультразвуковое исследование мошонки, а также органов малого таза.
- КТ грудной клетки и брюшной полости.
- Остеосцинтиграфия костей скелета.

Окончательный диагноз устанавливается на основе результатов биопсии тканей самого яичка. Анализ биоптата под микроскопом позволяет точно определить конкретный тип опухоли, а также спрогнозировать скорость распространения патологии.
Как самостоятельно распознать заболевание?
В первую очередь рекомендуется посмотреть, как выглядит рак яичка у мужчин. Фото пораженных органов имеются в специализированных справочниках. Таким образом, при наличии каких-либо отклонений пациенту следует незамедлительно обратиться за консультацией к врачу.
Важно заметить, что здоровые яички должны быть приблизительно одинаковыми по размеру, но одно всегда свисает ниже другого. В противном случае мужчина не мог бы поставить ноги вместе.
Врачи советуют осматривать себя ежемесячно, причем в теплом помещении. Все дело в том, что на холоде мошонка достаточно сильно съеживается. Идеальным вариантом считается осмотр во время принятия душа. Яички по ощущениям должны напоминать вареные вкрутую куриные яйца, а размером быть приблизительно 4 см в диаметре. Органы не должны болеть. Любой дискомфорт при осмотре может трактоваться как отклонение от нормы.
Как выглядит рак яичка? Ощупывая заднюю верхнюю часть органа, можно легко обнаружить его придаток - тонкий канатик. Любая масса, присоединенная к нему, может расцениваться как новообразование (чаще всего доброкачественное). В любом случае при обнаружении какого-либо отклонения от нормы следует незамедлительно проконсультироваться у врача. Он назначит дополнительное диагностическое обследование, а после при необходимости - терапию.
Лечение
Оно при данном заболевании носит комплексный характер и подразумевает под собой удаление очага опухоли, лечебную резекцию лимфоузлов, а также системное химиотерапевтическое воздействие на все атипичные клетки.
Хирургическое лечение представляет собой полное удаление пораженной области вместе с придатком. Если во время операции обнаружены метастазы в брюшинном пространстве, проводится забрюшинная лимфаденэктомия.
После хирургического вмешательства пациент направляется на химиотерапию. Она подразумевает под собой введение внутривенных инъекций и применение специальных препаратов («Иофосфамид», «Цисплатин», «Винбластин»), что оказывает влияние на весь организм. Принимая во внимание тот факт, что раковые клетки отличаются высоким уровнем метаболизма, в первую очередь разрушаются непосредственно они сами.
В некоторых случаях дополнительно рекомендуется радиационное облучение. При больших размерах опухоли данный метод лечения используется на дооперационном этапе.
Прогноз
Чем раньше будет диагностировано заболевание, тем эффективнее окажется терапия и существенно увеличится вероятность положительного исхода недуга. По словам специалистов, своевременное лечение позволяет пациенту прожит пять лет и более (в 90% случаев). При появлении метастазов выживаемость сокращается до 72%.
fb.ru
Рак яичка у мужчин: симптомы, фото, причины, диагностика, последствия, лечение и прогноз
Онкология яичек встречается относительно редко, однако, это не умаляет его агрессивности, ведь под влиянием подобного рака мужчина может сгореть в среднем за три года. Поэтому мужчинам необходимо более ответственно относиться к здоровью, чтобы своевременно заметить признаки рака яичек и принять необходимые меры.
Рак яичек – это злокачественный опухолевый процесс, для которого свойственна непредсказуемость развития и роста патологических онкоклеток.
Формируется и развивается опухоль непосредственно в половых железах, но вскоре она начинает распространяться по организму (чаще в головномозговые и костные структуры, печень и легкие) гематогенными и лимфогенными путями.
По статистике, злокачественная опухоль яичка считается самой распространенной раковой формой среди мужчин 15-35-летнего возраста.
Подобная раковая патология носит преимущественно односторонний характер, хотя, встречаются и двухсторонние формы опухолевого процесса (в 1,5-2%).
Разновидности
Яичковый рак классифицируется на смешанные, герминогенные и негерминогенные опухоли.
- Герминогенные опухоли формируются из семенных зародышевых клеточных структур и занимают порядка 95% случаев.
- Негерминогенные опухоли образуются из стромы яичка.
- Смешанные опухоли содержат клетки и герминогенных, и негерминогенных образований.
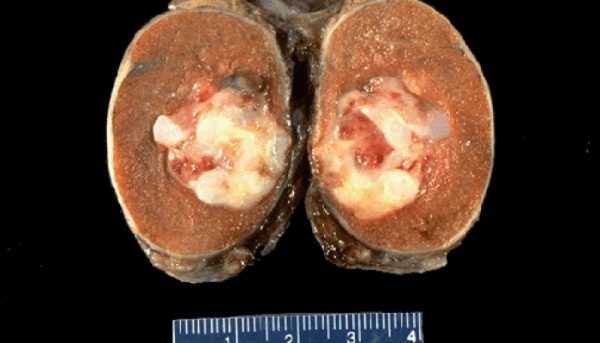
Фото показывает, как выглядит рак яичек у мужчин в разрезе
В свою очередь, герминогенные опухоли подразделяются на:
- Семиномы;
- Несеминомы (эмбриональный рак, хорионкарцинома, тератома и пр.).
Негерминативные образования встречаются в менее чем 5% случаев и представлены опухолями вроде лейдигомы, сертолиомы, дисгерминомы.
Причины развития
Сказать наверняка, что вызывает развитие рака яичек, довольно сложно. Однако существует несколько закономерностей и факторов риска в развитии подобной онкологии:
- Чаще подвержены раку яичка мужчины высокого и худощавого телосложения;
- Наличие опухоли другого яичка в прошлом;
- При наличии вируса иммунодефицита вероятность подобного рака возрастает;
- Принадлежность к белой расе повышает риск развития рака яичек десятикратно, а афроамериканцы и азиаты страдают от подобной патологии в десять раз реже;
- Крипторхизм или неопустившееся яичко;
- Травматические повреждения мошонки;
- Эндокринные патологии;
- Лучевое и радиационное воздействие;
- Наследственные факторы;
- Врожденная недоразвитость яичек;
- Невусы и родинки, склонные к озлокачествлению, тоже могут спровоцировать рак яичка;
- Раннее половое созревание;
- У бесплодных мужчин втрое возрастают риски развития рака яичек;
- Гиподинамия;
- Регулярный перегрев мошонки и пр.;
- Перекрут яичка;
- Никотиновая зависимость, проявляющаяся ежедневным выкуриванием пачки сигарет на протяжении 10 и более лет, вдвое увеличивает вероятность развития рака половых желез у мужчин;
- Гипоспадия – подобное заболевание связано с нарушенным развитием половых органов мужчины, когда выходное отверстие уретры открывается ниже головки пениса или на мошонке.
Иногда яичковая злокачественная онкология развивается на фоне синдромов Клайнфелтера или Дауна. Значение имеет и профессиональная среда, поскольку чаще страдают от патологии мужчины, трудящиеся в кожевенной, газовой, нефтяной, угледобывающей промышленности и пожарных.
Симптомы рака яичка у мужчин
 Основополагающим проявлением злокачественного опухолевого процесса является появление в тканях мошонки плотного образования, способствующего увеличению органа.
Основополагающим проявлением злокачественного опухолевого процесса является появление в тканях мошонки плотного образования, способствующего увеличению органа.
Подобные уплотнения могут носить как болезненный, так и безболезненный характер.
Пациенты жалуются на болезненность в животе и мошонке, припухлость в тканях яичка.
Появляются общие признаки рака вроде чрезмерной утомляемости и слабости, резкого похудения, частой субфебрильной гипертермии, для которой характерна температура в 37,5°С
При этом мошонка сильно опухает и становится значительно больше. При дальнейшем развитии опухолевого процесса возникают дыхательные затруднения и одышка, увеличение лимфоузлов, спинные боли, слабость.
Пациент ощущает заметное снижение либо отсутствие полового влечения, болезненность и увеличение грудных желез, интенсивный рост волос на лице и теле задолго до наступления половозрелого развития. При метастазировании опухоли пациенты наблюдают ярко выраженную правореберную болезненность, кашель и желтуху, одышку и пр.
При прорастании опухоли в придаток яичка, возникают следующие симптомы:
- Ощущается небольшое безболезненное уплотнение;
- Деформация органа;
- Увеличение яичка;
- Болезненные ощущения по ходу семенного канатика и нижней части живота;
- Могут наблюдаться боли в спине и грудной клетки;
- Отек мошонки;
- Увеличение лимфоузлов;
- Трудности при дыхании.
Рак придатка яичка способствует развитию вторичных половых признаков и эндокринных болезней, которые способны изменить внешний вид пациента.
Стадирование
Стадирование злокачественных образований основывается на международных критериях по системе TNM:
- T-1 – образование не пересекает границ белочной оболочки;
- T-2 – опухоль также ограничена, но уже имеется деформация мошонки и увеличение яичка;
- T-3 – опухоль пронизывает белочную оболочку, прорастая в придаточные ткани;
- T-4 – опухолевый процесс распространяется за границы яичка, прорастая в семенной канатик или мошоночные ткани;
- N-1 – при рентгенологической и радиоизотопной диагностике выявляются регионарные метастазы в лимфоузловые структуры;
- N-2 – увеличенные регионарные лимфоузлы с метастазами легко пальпируются при осмотре;
- M-1 – при диагностических исследованиях обнаруживается отдаленное метастазирование в печеночные, легочные, головномозговые и почечные ткани.
Применяется в определении степени развития рака яичек и другая система стадирования:
- I – образование локализовано в пределах яичка;
- II – опухолевый процесс распространяется в лимфоузлы парааортального значения;
- IIa – лимфоузлы с метастазами не превышают 2 см;
- IIb – параметры лимфоузлов порядка 2-5 см;
- IIc – размеры лимфоузловых структур превышают 5 см;
- III -0 в опухолевый процесс вовлекаются шейные и грудные лимфоузлы;
- IV – метастазирование распространяется на отдаленные органы вроде костных тканей, мозга, печени и легких.
Последствия
Если рак яичка у мужчин выявлен на раннем этапе, то у 90% пациентов имеются все шансы на полное выздоровление.
Но статистика такова, что большинство мужчин при обнаружении признаков патологии обращаются к специалистам лишь спустя время, когда опухолевый процесс переходит на более запущенные стадии. В такой ситуации лечение не всегда бывает успешным и имеет немало последствий.
Если пациенту проводится орхиэктомия, т. е. удаление пораженного яичка, то для многих мужчин это становится основанием для серьезного комплекса неполноценности. С физиологической точки зрения, оставшееся яичко вполне способно справиться со своими функциями за двоих.
Косметическая проблема вполне устранима с помощью коррекции, когда вместо удаленного яичка вживляется протез.
Если лечение сопровождалось химиотерапевтическими либо лучевыми методами воздействия, то вероятность осложнений очень высока:
- На фоне облучения большими дозами радиации возникает необратимое бесплодие;
- Химиотерапия Цисплатином развивается азооспермия (отсутствие спермы), которая нередко устраняется примерно через 4-5 лет;
- Противоопухолевые медикаменты вроде Ифосфамида и Цисплатина приводят к токсическому поражению почек;
- Все препараты химиотерапии опасны для костномозговых структур.
Кроме того, химиотерапия и облучение, как правило, сопровождаются тошнотно-рвотным синдромом, выпадением волос и пр. Если же мужчина тянет с лечением, то рак быстро прогрессирует, метастазирует, нарушает работу всех органов и приводит к летальному исходу.
Как определить рак яичек?
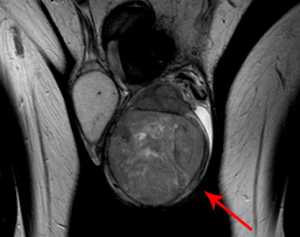 Для выявления яичкового рака необходимо обратиться к специалисту, который должным образом проведет пальпацию мошонки и общий осмотр.
Для выявления яичкового рака необходимо обратиться к специалисту, который должным образом проведет пальпацию мошонки и общий осмотр.
Иногда уже на этом этапе удается заподозрить наличие злокачественного образования, которое чаще всего отличается плотностью и безболезненностью.
Параллельно исследуются лимфоузловые локации пахового, надключичного и брюшного расположения.
После проведения врачебного осмотра пациента направляют на диагностические исследования:
- Ультразвуковую диагностику. Подобное исследование позволяет определить опухолевый процесс почти со стопроцентной точностью;
- МРТ и компьютерную томографию. Эти исследования имеют аналогичное УЗИ предназначение, однако, они отличаются большей информативностью, но и стоимость у них значительно выше;
- Остеосцинтиграфию. Эта методика позволяет уточнить наличие метастазов;
- Выявление специфических онкомаркеров;
- Морфологическую диагностику опухолевых фрагментов. Такое исследование обычно проводится уже после удаления пораженного яичка, поскольку при повреждении целостности неудаленной опухоли велик риск местного метастазирования.
На основании диагностических результатов подбирается наиболее оптимальная терапия.
Онкомаркеры
Анализ на выявление онкомаркеров при раке яичка имеет неоценимое значение. Опухолевые маркеры представляют собой специфические вещества, производимые злокачественными образованиями.
В зависимости от их уровня определяется степень развития опухолевого процесса. Обычно при лабораторных исследованиях крови обращают внимание на уровень таких онкомаркеров как АФП (α-фетопротеин), ЛДГ (лактатдегидрогеназа) и ХГЧ (β-субъединица человеческого хориогонадотропина).
В норме показатели этих веществ составляют:
- АПФ – менее 15 нг/мл;
- ЛДГ – меньше 2000 Ед/л;
- ХГЧ – менее 5 мЕд/мл.
АПФ повышается у 70% пациентов с раком яичка. Ценность ЛДГ при исследовании невысока, однако, если уровень лактатдегидрогеназы поднимается выше 2000 Ед/л, то это прямой признак опухолевого процесса. ХГЧ повышает у 10% больных с семиномой, у 25% — с опухолью желточного мешочка, у 60% — с эмбриональной карциномой и у 100% — с хорионкарциномой яичка.
Подобное исследование очень полезно для диагностических целей, определения стадирования, выбора терапии и контроля за реакцией на осуществляемое лечение.
 Терапия яичкового рака основывается на традиционном хирургическом подходе, химиотерапии и лучевом воздействии.
Терапия яичкового рака основывается на традиционном хирургическом подходе, химиотерапии и лучевом воздействии.
Хирургическое лечение обычно предполагает орхифунилэктомию, т. е. оперативное удаление яичка, пораженного опухолевым процессом. Иногда подобная операция дополняется удалением лимфоузловых структур (забрюшинная лимфаденэктомия).
После хирургического лечения дополнительно назначается облучение и химиотерапия. На успешность терапии влияет несколько факторов:
- Прогноз при подобной онкологии бывает положительным лишь при раннем выявлении рака, когда выживаемость составляет порядка 90%;
- При выявлении на 2-3 стадии с активным метастазированием полное излечение невозможно, однако, 5-летняя выживаемость достигает 50%;
- Если мужчина планирует в будущем отцовство, то до начала терапии рекомендуется провести криоконсервацию семенного материала, благо современные технологии это позволяют.
Полностью исключить вероятность развития рака яичка невозможно, потому как в большинстве случаев подобные процессы закладываются еще во внутриутробном периоде. Но существенно снизить риски поможет своевременное лечение урологических патологий и отклонений вроде водянки или крипторхизма.
Видеопередача об раке яичек:
Оцените статью: (2 оценок, среднее: 3,00 из 5)gidmed.com
Рак яичек у мужчин: симптомы и диагностика, лечение, осложнения
Рак яичка у мужчин – это злокачественное новообразование, затрагивающее половые железы представителей сильной пола. Является редкой патологией. Из всех онкологических заболеваний у мужчин карциномы яичка встречаются всего в 2% случаев. Это вид рака возникает преимущественно в возрасте от 20 до 50 лет.
Новообразования половых желез крайне агрессивны. Удвоение объемов опухоли занимает от 10 до 30 дней. Почти в 98% случаев рак яичек у мужчин затрагивает только 1 яйцо. В 2–3% – опухоли обнаруживаются в обеих половых железах.
Причины онкопатологии
У рака яичка можно выделить 3 пиковых возраста. Карциномы репродуктивных мужских желез чаще всего диагностируются в следующих возрастных группах:
- до 10 лет;
- от 20 до 40 лет;
- после 60 лет.
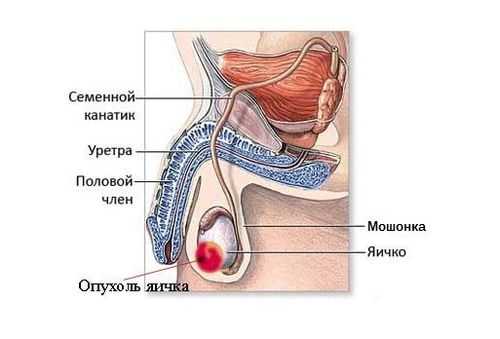
Врачи выделяют следующие причины рака яичка:
- Kрипторхизм – патология, при которой во время внутриутробного развития яички – одно или оба – не опускаются в мошонку. Максимальная степень риска заболеть раком яичка у мужчин, у которых обе половые железы остались в брюшной полости. Причиной развития карциномы в этом случае врачи считают повышенную температуру тела в брюшине. Этих 2 градусов достаточно, чтобы клетки железы начали мутировать. Даже если было проведено хирургическое вмешательство и органы были опущены в мошонку, риск онкопатологии остается высоким.
- Мужское бесплодие любого генеза.
- Наследственность – если в семье наблюдались случаи рака яичка у мужчин, то вероятность развития этой патологии велика.
- Патологии тканей яичка – слишком плотные или мягкие, наличие рубцов или спаек.
- Синдром Кляйнфельтера в анамнезе – хромосомная аномалия, когда в мужском генотипе присутствует дополнительная Х-хромосома.
- Постоянный контакт с оловом.
- Избыток эстрогенов в пище, воде, использование пестицидов.
Наличие у пациента тех или иных факторов, способных спровоцировать рак яичек у мужчин еще не является приговором. Это повод лишний раз пройти обследование у уролога.
Классификация
Основная часть тестикулярных новообразований является эмбриональноклеточными опухолями.
Виды рака яичка:
- семинома – агрессивная, инвазивная опухоль. Диагностируется в 38% случаев и быстро метастазирует;
- эмбриональный рак яичка или тератокарцинома – развивается из-за нарушений развития половых желез во внутриутробном развитии. Встречается у мальчиков в возрасте от 3,5 месяцев до 3 лет, но наблюдались случаи этой онкопатологии и у двадцатилетних пациентов;
- тератома – развивается из-за пороков внутриутробного развития, является опухолью смешанного типа;
- хорионкарцинома – встречается крайне редко, так как развивается из зародышевых клеток;
- прочие – лимфомы, вторичные опухоли при раке легких, простаты.
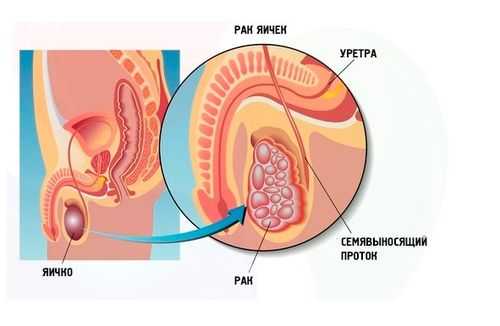
Стадии тестикулярных опухолей
Различают 3 основных стадии онкопатологии репродуктивных желез и 3 подстадии:
- Первая стадия характеризуется наличием карциномы только в пределах репродуктивной железы, забрюшинные лимфатические узлы не затронуты.
- Вторая стадия – поражены ближайшие лимфоузлы.
- 2А – новообразование меньше 20 мм.
- 2В – размер карциномы от 20 до 50 мм.
- 2С – опухоль более 50 мм.
- 3 стадия – вовлечены лимфоузлы верхней половины туловища или обнаруживаются вторичные опухоли в легких, печени.
Классификация тестикулярного рака по ТNМ:
- Тis – предраковое состояние.
- Т1 – новообразование только в яичке и придатке, без проникновения в лимфатическую систему.
- Т2 – опухоль проникла в ближайшие лимфоузы, белочную оболочку и придатки органа.
- Т3 – затронут семенной канатик.
- Т4 – опухоль распространилась полностью на мошонку.
- Nх – невозможно определить степень поражения лимфоузлов.
- N0 – метастазы отсутствуют в ближайших лимфатические узлах.
- N1 – одиночные метастазы рака в лимфоузлах размером до 20 мм.
- N2 – метастазы от 20 до 50 мм одиночные, или множественные, но не более 50 мм.
Основная симптоматика
Симптомы рака яичек не отличаются болезненностью, поэтому часто больные или их половые партнеры обнаруживают новообразование случайно. Это безболезненные узлы или уплотнения.
Дополнительно симптомы рака яичка могут сопровождаться тупой или ноющей болью внизу живота. Резкий болевой синдром встречается при возникновении очагов некроза, кровоизлияний из-за высокой скорости роста новообразования, эпидидимита – воспалительного процесса и отека мошонки.
При развитии онкопатологии добавляются следующие признаки рака яичек:
- интоксикация;
- снижение массы тела;
- общая слабость;
- снижение аппетита.
Как определить рак яичек самостоятельно? Заподозрить наличие новообразования можно при помощи пальпации. Карцинома на ощупь плотная и бугристая.
Диагностические мероприятия
Признаки рака яичек у мужчин следует дифференцировать от воспалительных заболеваний органа, туберкулеза, гидроцеле. Существует определенный протокол осмотра и постановки диагноза.
На осмотре врач отмечает асимметрию мошонки. Зачастую из-за гипертрофии одного тестикула второго вообще не видно. Уролог должен обязательно пальпировать опухоль, провести так называемый «скользящий тест». Новообразования плотные, бугристые на ощупь.
Дополнительно поможет распознать опухоль просвечивание половых желез проходящим светом. Показано УЗИ мошонки и исследование крови на онкомаркеры.
Лабораторные исследования:
- кровь на гормон ХГЧ;
- эмбриоспецифический альфа-фетопротеин (АФП) и лактатдегидрогеназа (ЛДГ).
Анализ на онкомаркеры помогает распознавать гистологическое строение новообразования. Кроме этого, исследование крови используют для контроля лечения, они помогают предугадать начало рецидива заболевания.
Обязательной процедурой перед хирургическим вмешательством является рентген грудной клетки для исключения или выявления отдаленных метастаз.
Если в течение 2 недель с момента начала терапии положительной динамики в лечении не наблюдается, то показаны открытые диагностические процедуры. Первоначально производят перевязку канала семенного канатика, затем показано применение экспресс-биопсии или трансскротальной биопсии.
После подтверждения диагноза «карцинома» устанавливают стадию онкопроцесса. Для этого проводят следующие исследования:
- рентген грудной клетки и легких;
- КТ забрюшинного пространства, печени;
- лимфография, урография. Если было проведено КТ-обследования, то эти процедуры не проводятся;
- трансабдоминальная ретроперитонеальная лимфодиссекция для определения мельчайших очагов вторичной опухоли.
Лечение
Лечение рака яичка зависит от вида опухоли. Это является определяющей точкой для выбора тактики видения пациента.
Семеномы – чувствительны к лечению химиопрепаратами и средствами лучевой терапии. При 1 и 2 стадиях заболевания показано хирургическое вмешательство по удалению пораженного органа, включая придатки и канатики.
Затем проводится курс радиотерапии на парааортальные и тазовые лимфатические узлы. Удаление лимфатических коллекторов не проводится. Количество процедур определяет лечащий врач исходя из результатов терапии и состояния пациента.
У пациентов со стадией 2С вероятность рецидива составляет 40%. Поэтому перед хирургическим вмешательством проводится лечение препаратами химиотерапии.
На третьей стадии показано использование курса химиотерапии, затем проводят орхофуникулэктомию и облучение лимфатических узлов.
Лечение прочих опухолей
Если диагностированная карцинома не является семеномой, то на 1 и 2 стадия онкопатологии показана резекция органа. Дополнительно удаляются семенной канатик и ближайшие лимфоузлы. Затем продолжают лечить пациента препаратами химиотерапии. Если не обнаружены вторичные новообразования в лимфатической системе, то показано 2 курса химии.
На стадии 2В, 2С, 3 – показана массированная терапия лекарственными препаратами. Сколько придется проходить курсов химиотерапии, зависит от состояния пациента. В среднем – это от 2 до 4 эпизодов лечения через каждые 3 недели. Если пациент находится в состоянии ремиссии, доказанной иммунологическим обследованием, но у него обнаружены вторичные очаги опухоли, то показано хирургическое вмешательство для удаления новообразований. В дальнейшем у таких больных химиотерапию отменяют.
Если имеют место острые проявления болезни, то хирургическое вмешательство не целесообразно.
Как жить дальше?
Последствием тестикулярного рака может стать бесплодие. Это происходит при поражении, как правого, так и левого яичка. В настоящее время методы, применяемые для лечения пациентов, позволяют сохранить репродуктивную функцию.
Согласно медицинской статистике 50% больных после курса химиотерапии восстанавливают и эректильную, и репродуктивную функцию. Если же удален только 1 тестикул, то второе яичко вполне справится и пациент имеет высокие шансы стать отцом.
Не следует забывать об индивидуальных особенностях организма. Поэтому большинство онкологов рекомендует перед началом лечения больным, находящимся в репродуктивном возрасте, пройти процедуру забора биологического материала с последующей криоконсервацией.

Профилактика
Профилактика рака яичка особенно актуальна для пациентов с крипторхизмом в анамнезе, при атрофии тканей тестикулов, различных гормональных сбоях.
Если у вас наблюдаются такие патологии, то лучший способ не допустить развития карциномы – это лечение первоначального заболевания в возрасте до 18 лет. Гормональные нарушения лечит эндокринолог, прочие – уролог.
Прочие меры профилактики:
- Самообследование. Рекомендуется проводить пальпацию органа после душа или ванны, когда кожа мошонки расслаблена.
- При появлении узлов, болей и прочих неприятных моментов обратиться к урологу. Не затягивайте время.
- Стараться не допускать травм нежных органов. При занятиях активными видами спорта использовать защитные средства.
- Исключить любое облучение тестикулов.
- Правильное питание, отказ от курения, алкоголя, занятие спортом и активный образ жизни – и вам скажут спасибо не только гениталии, а весь организм в целом.
Чего ждать?
Услышав диагноз, пациент готовится к самому худшему. Как жить дальше и каковы прогнозы по лечению и выживанию?
Шансы на выздоровление зависят от вида карциномы, стадии заболевания и насколько затронуты метастазами лимфатические узлы и прочие органы брюшины.
Важно! Некоторые карциномы активно метастазируют. Вероятность рецидива заболевания даже при качественном и полном лечении достигает 30%.
Если лечение несеменомной карциномы начато на 1 стадии, проведена резекция новообразования и количество онкомаркеров уменьшается, то более 80% пациентов проходят пятилетний порог выживания и прекрасно себя чувствуют.
Если у пациента 2 стадия заболевания, то на длительность жизни будут влиять размеры новообразования, количество вторичных опухолей в забрюшинном пространстве. При качественном лечении выживают 70% больных.
На 3 стадии онкопатологии прогноз зависит от тех же факторов, что и для второй стадии. Кроме этого, на выживаемость оказывает влияние общее состояние пациента, качество работы других органов и систем, так как в этом периоде метастазы обнаруживаются по всему организму. На этой стадии карциномы яичек выживают около 50% пациентов.
Онкологические процессы в тестикулярных железах тяжело воспринимаются пациентом. Но при этом хорошо поддаются лечению. Главное, не терять драгоценное время и не испытывать на себе непроверенные методы лечения. Пройдите комплексное обследование и лечение и у вас есть все шансы стать отцом, несмотря на печальный диагноз.
onkoexpert.ru
Рак яичек
Яички или семенники (testis) — это уплощенные с боков эллипсоидной формы мужские половые органы, располагаемые внизу мошонки. Яички продуцируют тестостерон и формируют сперматозоиды. Придатки яичек проводят сперматозоиды в семявыносящий проток и способствуют их дозреванию.
Рак яичка – что это? Если в половой железе развивается онкогенная клетка и вырастает в опухоль разных размеров, диагностируют рак яичка у мужчин. Заболеть могут люди от младенческого возраста до преклонного, но чаще – мужчины 15-40 лет.
Как устроено яичко? Яички удерживают на весу семенные канатики с расположением левого немного ниже правого. Каждое яичко имеет придаток на заднем крае (epididymis) и примерные размеры: длину — 4,5 см, ширину – 3 см и толщину – 2 см.
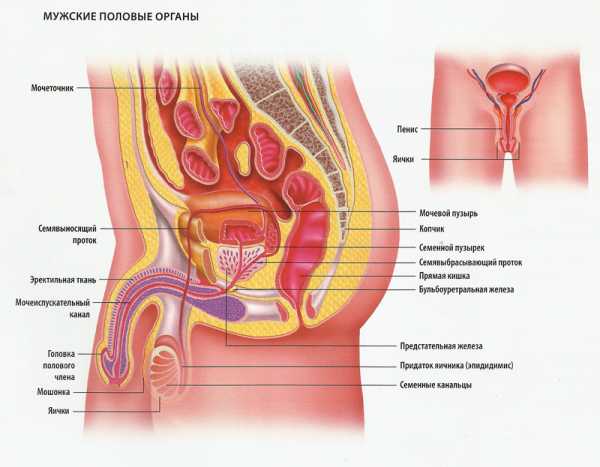
Паренхима яичек покрыта плотной белочной оболочкой из соединительной ткани. От нее отходят в паренхиму перегородки. За счет радиального расположения перегородок на переднем крае и направления их боковых поверхностей кзади, каждое яичко разделяется на 100-250 долек.
Дольки наделены собственными извитыми семенными канальцами. Их выстилает сперматогенный эпителий. Он состоит из Сертоли – клеток, на которых происходит развитие мужских половых клеток – сперматозоидов.
Влагалищная оболочка покрывает яичко и его придаток. При этом образуется замкнутая серозная полость. Яички, как интраперитонеальные органы (расположенные внутри брюшины) покрывает висцеральная пластина, переходящая в париетальную по заднему краю.
Белочная оболочка с висцеральной пластиной по заднему краю сращиваются прочно, но при переходе на придаток у нее остается свободный участок для вхождения в железу сосудов и нервов. Вырабатывается тестостерон клетками Лейдига, расположенными между канальцами паренхимы яичек.
Основная масса путей, выносящих семя, образуется придатком яичка – узким длинным парным образованием, расположившимся по заднему краю железы.
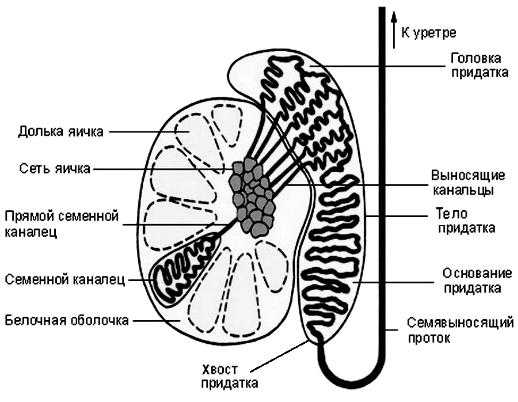
Придаток состоит из частей:
- верхней – головки;
- средней – тела;
- нижней – хвоста.
Хвост входит в канал придатка, переходящий в проток, который непосредствен и выносит семя.
Причины возникновения рака яичек у мужчин. Кто относится к группе риска?
Причины рака яичка у детей связаны в 90% случаев с малигнизацией доброкачественной тератомы эмбриона. У мужчин старшего возраста – с эндокринными заболеваниями (гипогонадизмом или гинекомастией) и травмами мошонки, а также с факторами, на фоне которых у мужчин может развиваться рак.
Факторы риска заболевания бывают обширными и разнообразными. Болезнь может быть спровоцирована:
- врожденным состоянием – крипторхизмом, т.е. неопущении одного или обоих яичек в мошонку;
- наследственным фактором – при болезни деда, отца или брата раком яичка;
- бесплодием и травмами:
- недоразвитием одного или обоих яичек (маленькие размеры, консистенция ткани слишком мягкая или плотная) или наличием врожденных включений рубцовой ткани;
- удалением одного яичка с раковой опухолью;
- раком мочевого пузыря, мочеиспускательного канала и иной зоны пениса, карциномой in situ;
- наличием синдрома Кляйнфельтера;
- радиационным облучением;
- переохлаждением и воспалительными процессами (детским орхитом);
- осложнениями яичек после детской «свинки»;
- инфекциями и вирусами, включая ВИЧ;
- принадлежностью к европейской расе. В отличие от негроидной расы, светлокожие люди не имеют повышенного иммунитета от рака тестикулы;
- вредным образом жизни: алкоголизмом, повышенной дозой никотина, марихуаны, употреблением наркотиков;
- вредным влиянием внешней среды на жизнедеятельность половых клеток;
- длительным воздействием химических веществ, что привело к химическому канцерогенезу – сложному многоступенчатому процессу образования опухоли за счет поражения генов и эпигенетических изменений.
Виды, типы рака яичек у мужчин
Рак яичек имеет разнообразную морфологическую структуру: тип и форму клеток. Чаще всего встречается следующие типы раковой опухоли:
- семиномная: появляется с одной стороны, как безболезненное увеличение яичка, медленно растет, не прорастает в другие органы и не метастазирует;
- несеминомная: растет и метастазирует, образуя вторичный очаг в органах, расположенных близко и на периферии;
- сотовая: опухоль Сертоли-Лейдига – встречается в 1-3% всех случаев;
- лимфома: встречается такой рак яичка в 4% всех случаев.
Информативное видео: рак яичек у мужчин и мальчиков
Характерные симптомы недуга
Первые симптомы рака яичек у мужчин проявляются некоторым новообразованием: уплотнением, узелком в мошонке. Мужчина может выявить его случайно или при самостоятельном обследовании мошонки.
Явно указывают на рак яичек у мужчин симптомы, характерные появлением:
- значительного увеличения желез груди – гинекомастии;
- чувства тяжести и тупых болей в нижней части живота, мошонке;
- болей в области спины, что может являться единственным симптомом, указывающим на метастазы;
- округлых уплотнений и изменений размеров (отека) яичка, ассиметричного увеличения мошонки;
- утомляемости, слабости, субфебрильной температуры на фоне потери веса за счет тошноты, кахексии и отсутствия аппетита;
- одышки, кашля и болей в печени;
- сниженного либидо, импотенции.
При негерминогенных формах рака у мальчиков проявляется дисгормональная симптоматика за счет развития гинекомастии, преждевременной маскулинизации: гипертрихоза (излишнего роста волос), мутации голоса, макрогенитоксомии, частых эрекций.
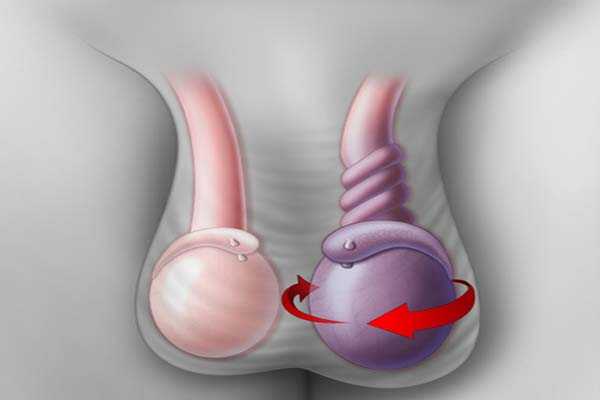
Увеличение либо диформация яичка, является характерным симптомом недуга
Важно! При выявлении безболезненного узелка или небольшого отека мошонки или плотного участка следует сразу же обращаться к врачу. Раннее лечение поможет спасти жизнь.
В 10% могут указывать на рак яичка у мужчин симптомы, связанные с отдаленными метастазами. Так, при наличии многочисленных метастаз в лимфатических узлах брюшины, происходит сдавливание мочеточников. За счет этого нарушается нормальный отток мочи, начинается острая форма пиелонефрита или гидронефроза.
При прорастании метастаз в шейные лимфоузлы, будут сдавливаться верхние дыхательные пути, появится одышка или кашель. Если они появляются в легких – нарушается правильная дыхательная функция. Метастазы в головном мозге приводят к явным изменениям психики и некоторым неврологическим нарушениям: парезам или параличам.
При поражении костной системы метастазами могут появляться множественные переломы и болевые синдромы.
Диагностика рака яичек
При определении диагноза учитываются признаки рака яичек у мужчин, жалобы, анамнез жизни (наличие перенесенных заболеваний, оперативных вмешательств, травм), наследственный фактор и пальпация лимфатических узлов, брюшины и мошонки, паха, надключичной области и грудных желез, чтобы выявить гинекомастию.
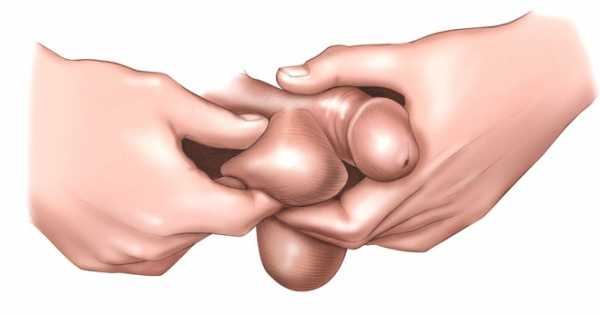
Как диагностировать рак яичка?
Инструментальная диагностика рака яичек, а также всех жизненно важных органов для обнаружения отдаленных метастазов проводится:
- УЗИ ( ультразвуковым исследованием) мошонки для получения изображения изменений органов внутри нее. Определяется локализация рака, его величина и степень инвазии в яичке, а также исключается (или подтверждается) прорастание опухоли в контралатеральную железу.
- Методом диафаноскопии – просвечиванием источником света мошонки для дифференцирования от опухоли кисты придатка яичка, гидроцеле и сперматоцеле.
- КТ брюшины, пространства за ней и грудной клетки для послойного изображения органов при метастазах;
- МРТ (магнитно-резонансной томографией) для дифференцирования семиномы и видов несеминомы.
- ПЭТ – позитронно-эмиссионной томографией, способной диагностировать рак на ранних стадиях, провести дифференцирование жизнеспособной опухоли от склерозированной ткани. В организм вводят безвредную радиоактивную глюкозу, которую перерабатывают все клетки. При наличии повышенных обменных процессов в раковых клетках, больше воспринимается глюкозы. Сканер их фиксирует и отображает на снимках. Благодаря ПЭТ подбирается наиболее целесообразная форма терапии, поскольку она может распознавать метастазы.
- Забрюшинной лимфоденэктомией больным с наличием больших остаточных опухолевых масс, вовлекающих магистральные сосуды. Ее проводят после ангиографических исследований: аортографии, нижней одно- и двухпроекционной кавографии.
Как определить рак яичек в сложных случаях? Выполняется открытая аспирационная биопсия посредством пахового доступа и цитологически (морфологически) исследуется пунктат, хотя это может привести к возникновению имплантационных метастазов. Если при срочном исследовании биоптата подтверждается рак, то половую железу и семенной канатик удаляют сразу же методом орхифуникулэктомии.
Также исследуют для подтверждения диагноза «рак яичка»: общий анализ крови(для выявления маркеров рака) и спермы с гормональной регуляцией сперматогенеза. По сывороточным маркерам определяют стадирование и прогнозируют излечивание рака половой железы.
Тремя основными показателями АФП, бета-ХГЧ и ЛДГ можно подтвердить рак яичек, симптомы и признаки, поскольку на опухоль указывает:
- повышенное содержание альфа-фетопротеина (АФП);
- синтез опухолями хорионического гонадотропина (b-ХГЧ);
- лактатдегидрогеназа (ЛДГ) – фермент, способствующий окислению глюкозы и образованию и накапливанию в тканях молочной кислоты при росте опухолей.
Еще исследуется уровень ПЩФ – плацентарной щелочной фосфатазы. Увеличенный уровень маркеров показывает наличие рака в 51%, но при отрицательном результате не исключается появлением опухоли.
Информативное видео: как определить рак яичек?
Стадии злокачественного процесса — классификация
Наиболее распространенной классификацией выделяется 3 стадии рака яичка с метастазами. Третью стадию подразделяют на подстадии: А, В и С, где учитывается распространенность метастазов и уровень маркеров рака.
Международной классификацией TNM выделяются 4 стадии рака яичек в соответствии с очагом опухоли:
- Т1 в белочной оболочке без деформации яичка;
- Т2 увеличивается пораженная тестикула, яичко деформировано;
- Т3 опухоль затронула придаток;
- Т4 опухоль вышла за пределы яичка.
Лимфатические узлы с метастазами оцениваются тремя стадиями:
- N0 метастазы не определяются;
- N1 метастазы обнаружены рентгенологическим (радиоизотопным) исследованием;
- N2 можно определить метастазы пальпированием;
- М0 отдаленные метастазы отсутствуют;
- М1 отдаленные метастазы определены.
Чтобы назначить схему лечения и прогнозировать выживаемость учитывают тип клеток, которые образует злокачественная опухоль:
- семиному (образуют клетки, вырабатывающие сперматозоиды);
- несименому (образуют прочие клетки).
Несеминомы разделяются на опухоли:
- эмбриональный рак;
- мешок желточный;
- тератому;
- хориокарциному;
- полиэмбриому.
Опухоль не выходит за пределы яичка, нет метастазов, повреждений лимфоузлов и других органов. Ее удаляют без сохранения яичка. При необходимости проводят терапию медикаментами, лучевую терапию и химиотерапию до операции, чтобы уменьшить размеры опухоли.
При несименомной опухоли возможно удаление лимфатических узлов брюшной полости в связи с высоким риском прогрессирования болезни.
При развитии рака на 2-й стадии происходит поражение забрюшинных и парааортальных лимфоузлов и прорастание метастаз. На 2-й стадии проводят оперативное лечение с удалением яичка и, при необходимости, пораженных лимфоузлов. Проводится в обязательном порядке химиотерапия (3-4 курса), либо облучение.
На 3-й стадии происходит поражение метастазами отдаленных лимфоузлов, тканей и внутренних органов. Исходя из уровня маркеров и состояний органов, затронутых метастазами, определяют подстадии:
- 3А – при повреждении лимфоузлов средостения, расположенных между легкими и/или самих легких;
- 3В – при образовании метастаз в легких, удаленных лимфоузлах и умеренно высоком уровне маркеров;
- 3С – при высоком уровне маркеров и распространении метастаз во внутренние органы, например, печень и головной мозг.
К 4-й стадии относят стадию 3С, назначают операцию: радикальную орхиэктомию (удаляют пораженное опухолью яичко). Затем назначают противоопухолевые препараты в сочетании с несколькими курсами химиотерапии. После нее прогноз на выживание составляет около 48%, пациенты живут 5 и более лет.
При больших по размерам метастазах (от 3 см), их также удаляют. Чтобы их вовремя обнаружить, пациенты проходят частые тщательные обследования.
Статистика распространенных форм опухолей яичка
Семинома яичка. Встречается 35% заболеваний герминогенными опухолями яичка, классическими семиномами – 85% в возрасте 30-40 лет. Секреция гонадотропина хорионического выявляется в 10-15%. Анапластической семиномой болеют в 5-10% случаях по сравнению с классической, поскольку она дифференцирована меньше. Но прогноз семином в одной стадии, как анапластической, так и классической, будет одинаковым. Люди старшего возраста (после 50 лет) в 50%-тах случаев заболевают сперматоцитной семиномой.
Эмбриональный рак. На герминогенные опухоли яичка приходится 20% от всех случаев за последний исследуемый период. При выраженном полиморфизме клеток и нечетких границах между ними, частых митозах и выявлении гигантских клеток, расположенных пластами или в виде ацинарных, тубулярных или папиллярных структур, возникновении обширных участков кровоизлияний и некроза диагностируют эмбриональный рак яичка. Прогнозможет быть положительным в 70-85%.
Тератома. Герминальные тератомы составляют 5% и встречаются у людей, начиная от младенческого до преклонного возраста. Опухоль может быть зрелой и незрелой и ее составляют два или три зародышевых листка. Студенистое или слизистое содержимое заполняет полости опухоли разного размера. Реже можно обнаружить созревшие тератомы в виде дермоидных кист.
Хориокарцинома. Выявляется в 1% и менее случаев. Тело опухоли небольшое с кровоизлиянием в центре и оно расположено в толще яичка. Даже первичная опухоль характерна агрессивностью и ранним гематогенным метастазированием.
Желточный мешок. Эндодермальный синус или эмбриональный рак незрелого типа называют часто желточным мешком. Герминогенную опухоль чаще обнаруживают у детей. У взрослых ее сопровождают смешанные герминогенные опухоли. Они секретируют АФП – эмбриональным аналогом альбумина, который образуется в желточном мешке, ЖКТ плода или печени.
При наличии несименомного рака уровень АФП достигает 60%, печеночноклеточного рака – 80%. По его уровню можно оценивать эффективность лечения при наблюдении за больными. При желточном мешке проводится односторонняя овариэктомия и ревизия брюшной полости, чтобы определить морфологическую стадию. В период операции опухоль срочно гистологически исследуют. После операции провидится химиотерапия.
Применяют при лечении схему:
- ВЕР — с использованием блеомицина, этопозида и цисплатина;
- РОМБ-АСЕ – с использованием цисплатина, винкристина, метотрексата, блеомицина, дактиномицина, циклофосфамида, этопозида.
В основном схему применяют при распространении метастазов в легкие и печень, и большом росте смой опухоли.
Полиэмбриома. Встречается редко и состоит из эмбриоидных телец, что напоминают двухнедельные эмбрионы.
Среди герминогенных опухолей на долю смешанных приходится 40%. Тератома сочетается с эмбриональным раком (терато-карциномой) в 25%. На долю смешанных опухолей с элементами семиномы приходится – 6%. Лечение для них проводят как у несеминомных опухолей.
Исследования показали, что больные с наличием односторонней герминогенной опухоли имели во втором яичке в 5% случаев внутриканальцевую герминогенную опухоль (рак in situ). Это в 2 раза чаще, чем первичные опухоли с двусторонним поражением яичек. Как развивается клинически внутриканальцевая герминогенная опухоль яичка до конца не изучено. Встречается развитие инвазивных герминогенных опухолей.
Герминогенные опухоли важно разделять на семиномы и несеминомы, чтобы правильно подойти к их лечению. При этом несеминомы дальше можно не подразделять, это не отразится на схемах лечения.
Методы лечения и прогноз заболевания
При радикальной паховой орхиэктомии определяется гистопатологическая картина. Особенно четко можно увидеть пропорции и состояние гистологических новообразований и сосудистую или лимфатическую инвазию внутри них.
У некоторых пациентов орхиэктомию проводят экономно (частично). При получении необходимой информации во время оперативного вмешательства планируется схема дальнейшего лечения, и точно предсказываются скрытые метастазы в лимфоузлы. С помощью орхиэктомии иденфицируют пациентов с низким риском, у которых в норме рентгенологические и серологические данные и выявлены несименомы. Они будут часто наблюдаться у специалистов с проведением серологических маркеров, рентгена грудной клетки и КТ.
Пациенты с рецидивами семином небольших размеров (15%) проходят лечение облучением, при больших размерах – применяется химиотерапия. Пациенты с рецидивами несемином получают химиотерапию, а иногда адекватной считают отсроченную забрюшинную лимфодиссекцию.
Стандартным лечением семиномы после того, как будет проведена орхиэктомия, считают лучевую терапию с применением 20-40 Гр. Более высокую дозу применяют пациентам с пораженными лимфатическими узлами. Облучается зона парааортальных областей до диафрагмы. Облучение ипсилатеральной подвздошно-паховой области не проводят. Иногда включают средостение и левую надключичную область, что зависит от клинической стадии.
Стандартным лечением несемином является забрюшинная лимфодиссекция, а ранних образований – экономная диссекция с сохранением нервных сплетений.
При несеминомах в 30% случаев обнаруживают при орхиэктомии забрюшинные метастазы в лимфоузлах микроскопического размера. Поэтому применяется забрюшинная лимфодиссекция и химиотерапия с использованием блеомицина, этопозидида, цисплатина. Оптимальную последовательность лечения пока еще не установили.
Лапароскопическую лимфодиссекцию пока еще изучают, поскольку при ее применении нарушается эякуляция. При небольших опухолях и проведении экономной диссекции эякуляция может сохраниться.
Лечение рака яичек у мужчин предусматривает имплантирование во время орхиэктомии косметического тестикулярного протеза – яичка для устранения дефекта мошонки. Подбирают имплантаты индивидуально, чтобы форма, размер и консистенция не отличалась от натурального органа. Материал для имплантата используют биополимерный, чтобы он был прочным, не отторгался организмом и не вызывал инфекционные осложнения.
Онкология яичек у мужчин с поражением лимфоузлов, имеющих размер 0,1 см, и метастазах в лимфоузлах, находящихся выше диафрагмы лечится начальной комбинированной химиотерапией, в основе которой находятся препараты платины. Для остальных лимфоузлов применяют операцию. Такое же лечение применяют при висцеральных метастазах.
В данном видеоролике представлено удаление кисты придатка яичка
Семиномные опухоли I стадии — лечение
Метастазы на стадии I могут появиться у 15-20% пациентов. Поражается забрюшинное пространство, развивается рецидив болезни в 9,5%.
Поэтому лечение проводят:
- оперативным вмешательством. Забрюшинную лимфаденэктомию по 1-й стадии не проводят по причине высокого риска рецидивов.
- лучевой терапией:
- за счет радиочувствительности клеток семиномы выполняют адъювантную лучевую терапию парааортальных зон (СОД 20 Гр). При этом снижается частота рецидивов до 1-2%;
- вне области облучения может наблюдаться рецидив болезни наддиафрагмальных лимфоузлов или легких, поэтому применяют адъювантную лучевую терапию при 1-й стадии семиномы яичка, а также при локализации опухоли Т1-Т3 без поражения лимфатических узлов. Если рецидивы в зоне подвздошных лимфоузлов возникают с частотой — 2% при применении облучения на парааортальных зонах, тогда наддиафрагмальные лимфоузлы при 1-й стадии семиномы адъювантной лучевой терапией не лечатся;
- у 60% больных со стороны ЖКТ могут возникнуть осложнения средней степени, при этом пациенты выживают и не имеют рецидивов в течение 5 лет в 80%. На выживаемость и рецидивы влияют новообразования более 4-х см, наличие инвазии в оболочке яичка. Рецидивы происходят с частотой – 15-20%. Чаще рецидивируют поддиафрагмальные лимфоузлы. В 70% случаев больным проводят только лучевую терапию после рецидива. Тогда их количество снижается у 80% пациентов, остальным 20% проводится химиотерапия при раке яичка.
При 1-й стадии семиномы выживают 97-100% пациентов, хотя рецидивы в течение 2-х лет возникают у 70% больных после проведенной орхифуникулэктомии. Через 6 лет – у 7% пациентов после начала лечения. Больного будут наблюдать в течение 10 лет.
— частота рецидивов при химиотерапии с применением карбоплатины и при лучевой терапии практически одинаковая. Проходит 3 года до того, как они могут наблюдаться. Поэтому применяют адъювантную химиотерапию с карбоплатином в качестве альтернативы облучения, поскольку она снижает рецидивирование.
Семиномные опухоли II стадии (IIА и IIВ) — лечение
На 2-й стадии семиномы (А и В) применяют:
- лучевую терапию с дозой облучения 30 Гр (для стадии 2А) и 36 Гр (для стадии 2В). Включается ипсилатеральная подвздошная зона. При стадии 2В – метастатический лимфатический узел, включая зону безопасности – 1,0-1,5 см. При этом безрецидивная выживаемость в течение 6 лет составляет 95% (стадия 2А) и 89% (стадия 2В). При раке яичка прогноз общей выживаемости на 2-й стадии может достигнуть 100%.
- химиотерапию:
- схему ВЕР (3-й курс) или ЕВ (4-й курс) проводят для лечения новообразования 2В стадии, как альтернативу облучения. Прогноз выживания хороший;
- спасительную химиотерапию с применением платиносодержащих схем проводят в 50% случаев: при рецидивах и малом эффекте первой химиотерапии;
- основными схемами химиотерапии являются:
- PEI VIP (4 курса) с применением цисплатина, ифосамида, этопозида;
- VelP (4 курса) с применением винбластина, цисплатина и ифосамида.
Проведение дальнейшего наблюдения за пациентами
В дальнейшее наблюдение (не менее 6 раз в первый год, 4-х раз на второй год, 3-х раз на 3-1 год, 2-х раз в течение 4-5 лет жизни и не менее 1 раза в течение 6-10 лет жизни) после химии и облучения при семиноме I, IIA-IIB стадий входит проведение:
- клинического обследования;
- рентгенографии грудной клетки;
- исследования крови на уровень маркеров;
- КТ полости брюшины, таза и грудной клетки;
- УЗИ органов брюшной полости.
Несеминомные опухоли I стадии – лечение
При несеминомных опухолях половой железы 1-й стадии возможно появление субклинических метастазов и рецидивов после проведения орхифуникулэктомии при сосудистой инвазии в первичном новообразовании собственными опухолевыми клетками. Если присутствует сосудистая инвазия и уровень пролиферации более 70%, а клеточный состав образования более 50% идентичен с эмбриональной карциномой, метастатические поражения составляют 64%, что относится к группе высокого риска.
Если нет инвазии и прорастания опухоли в зону влагалищной оболочки яичка, то эти больные входят в группу меньшего риска.
На 1-ой стадии несеминомы проводят:
- при невозможности наблюдать больного с низким риском, ему проводят нервосберегающую забрюшинную лимфаденэктомию или 2 курса химии по схеме ВЕР (с применением ципластина, блеомицина и этопозида). При выявлении метастатических поражений лимфоузлов во время операции, больному назначается адъювантная химиотерапия, 2 курса по схеме ВЕР с применением ципластина, блеомицина и этопозида;
- при плохом прогнозе больным активно лечат онкологию неоадъювантной химией — 2-мя курсами по схеме ВЕР с применением ципластина, этопозида и блеомицина.
- операцию – нервосберегающую лимфаденэктомию (при невозможности провести химиотерапию) или наблюдают за пациентом и проводят оперативное лечение при появлении рецидивов.
В первый год наблюдения рецидивы выявляются в 80% случаев, на второй год – 12%, на третий – 6%, на 4-5 годы – 1%, позднее они выявляются редко. Треть больных имеют серологические маркеры нормального уровня, в забрюшинном пространстве рецидивы возникают в 60%.
Несеминомные опухоли на II стадии– лечение
Назначается химиотерапия – 3 курса по схеме ВЕР с применением циспластина, этопозида и блеомицина.
При наличии несеминомных опухолей стадий 2А и 2В и повышенном уровне серологических маркеров онкологию лечат в связи с группами прогноза.
Если умеренный и хороший прогноз, больным проводят 3-й или 4-й курсы неоадъювантной химии по схеме ВЕР и удаляют резидуальную опухоль. Полную регрессию образования после химии не удается достичь 30% пациентов. Поэтому им проводят забрюшинную лимфаденэктомию.
Если больные оказываются от химии на первом этапе, им назначают нервосберегающую забрюшинную лимфаденэктомию и еще 2 курса адъювантной химии по схеме ВЕР, если выявлено метастатическое поражение лимфоузлов.
Важно знать. На первом этапе проводится химиотерапия в зависимости от групп прогноза и в соответствии с классификацией IGCCCG, по 3-му или 4-му курсу по схеме ВЕР, что эффективнее по сравнению с PVB (применением ципластина, винбластина и блеомицина) при лечении больных с наличием распространенных форм болезни. Препарат по трехдневной схеме более токсичен.
Если прогноз плохой, тогда назначают 4 курса химии по схеме ВЕР. На 4-ом курсе схемы PEI лечение проводят цисплатином, этопозидом и ифосамидом с таким же эффектом, но с большей токсичностью. Прогноз – выживаемость 45-50% в течение 5 лет. Высокие дозы препаратов на улучшение результатов не влияют. Несеминомы излечиваются – на 70% при диагностировании, например, хориокарциномы или эмбрионального рака. Тератому и желточный мешок вылечить легче.
Рак яичек III и IV стадий – лечение
На III и IV стадиях применяют комбинированную химиолучевую терапию. Если определены одиночные массивные метастазы – применяют лучевую терапию. В случае множественных метастазов выполняется химиотерапия. Ее назначают и для необходимого быстрого эффекта лечения анурии или олигурии, поскольку забрюшинные метастазы сдавливают мочеточники. Подобные случаи требуют назначения ударных доз (по 100-120 мл) препарата Сарколизина.
Лечение семиномы на 3 и 4 стадии злокачественного процесса
Если выявлена типичная семинома, то на этих стадиях забрюшинная лимфаденэктомия не проводится, поскольку достаточный эффект получают от лучевой терапии и применения противоопухолевых средств.
Если первичная опухоль будет неоперабельной, или больной откажется от операции, тогда также будет назначена лучевая терапия при условии отсутствия:
- тяжелого общего состояния пациента за счет обширной диссеминации опухоли;
- кахексии – сильной потери веса;
- выраженной анемии (малокровия);
- лейкопении – снижения уровня лейкоцитов в крови.
Дистанционная лучевая терапия мегавольтными источниками ионизирующего излучения используется при облучении тканей большого объема. Назначают на 4-5 недель суммарную очаговую дозу – 3000-4000 рад (30-40 Гр). Для паллиативного (симптоматического) лечения, дающего временное облегчение, назначают суммарную очаговую дозу – 2000-3000 рад (20-30 Гр).
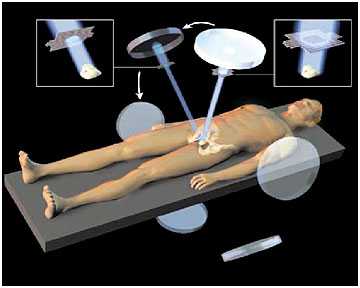
Лечение рака яичек с применением лучевой терапии
Осложнения после облучения проявляются:
- лейкопенией;
- нарушением функции желудка и кишечника;
- хронгастроэнтероколитом;
- лучевым нефросклерозом (если облучались почки).
Из противоопухолевых средств лечение семиномы поздних стадий проводят Сарколизином и Циклофосфаном. Химиотерапию проводят 2 года курсами по одному разу в 3-4 месяца.
При выявлении сперматоцитной и анапластической семиномы лечение проводится, как при наличии опухоли яичка — дисгерминомы (эмбриональной карциномы), поскольку эти виды семиномы резистентны (устойчивы) к препаратам и облучению.
Выживаемость в течение 5 лет при типичной семиноме 3-4 стадий составляет около 58%, при анапластической семиноме 1-2 стадий – 96-87% в течение 5-10 лет. Если при 3-4 стадиях снижается хорионический гонадотропин после облучения или химии – прогноз утешительный, при его повышении – прогноз будет неблагоприятным.
В ведущих клиниках при наличии метастазов в забрюшинных лимфоузлах на 3-4 стадии семиномы проводят прогрессивную индукционную химиотерапию, комбинируя режимы ЕР и ВЕР по 4 курса каждые 3 недели. Предварительно орхидэктомией удаляется яичко, а также метастазы в лимфоузлах или легких. При возвращении рака после удаления яичка проводится внутривенная адъювантная химиотерапия амбулаторно трехнедельными циклами, которые назначают в зависимости от реакции больного на лекарства и степени распространения рака и метастазов. Проводят 3-4 цикла ВЕР. При высоком уровне онкомаркера – количество циклов препаратов блеомицина, этопозидпа и цисплатина увеличивают.
При проблемах с дыханием от вводимого блеомицина, тогда проводят 4 цикла химии ЕР с этопозидом и цисплатином или ВЕР. Если ВЕР малоэффективен и рак снова вернулся, то могут назначить следующие комбинации препаратов химии:
- PEI (с цисплатином, этопозидом, ифосфамидом);
- VIP, TIP (с паклитакселом (таксолом), ифосфамидом, цисплатином);
- VeIP (с винбластином, ифосфамидом, цисплатином).
При высоких дозах препаратов в зарубежных клиниках у пациентов берут до химии стволовые клетки крови и замораживают, поскольку погибают клетки костного мозга. После курсов химии клетки возвращают больному, т.е. проводят аутологичную трансплантацию стволовых клеток костного мозга. Хотя такое интенсивное лечение рака считается еще не до конца изученным.
Практикуется за рубежом лучевая терапия семиномы при распространении рака на забрюшинные лимфоузлы. Ее проводят по средней линии живота короткими сессиями ежедневно в течение 5 дней, при курсе 2-3 недели.
Лечение несеминомы на поздних стадиях заболевания
На 3-4 стадиях несименомы удаляют яичко и назначают химию. Комбинируют блеомицин, этопозид и платину (по схеме ВЕР) или этопозид и платину (по схеме ЕР). После нее делают операцию по удалению остатков раковых клеток в лимфоузлах в легких или задней части живота. Также проводят удаление метастазов в легких. Герминальные немеминомные опухоли 3-4 стадии с забрюшинными метастазами более 5 см лечат индукционной химиотерапией по 3 курса ХТ (схема ВЕР) или 4 курса по схеме ЕР.
При повторной химиотерапии назначают:
- этопозид и ифосфамид (эффект 10-20%), как монохимию;
- комбинации по схеме ЕР (42%);
- PEI (с ифосфамидом, цисплатином, этопозидом), полная регрессия составляет — 33%;
- VeIP (с цисплатином, винбластином, ифосфамидом), полная регрессия — 52%.
Если при первичной химии у больных имеется резистентность к циспластину и появился второй рецидив, используют химию высокими дозами и последующую аутотрансплантацию костного мозга.
Если после химии сохраняются солитарные и единичные опухолевые очаги, тогда применяют операцию. Часто проводится резекция легких, чтобы удалить оставшиеся легочные метастазы, и медиастинальная лимфаденэктомия. Несли обнаружено несколько зон с метастазами, выполняют симультанные операции для одномоментной коррекции двух и более органов с наличием разных заболеваний. Положительный прогноз после удаления всех очагов опухоли и метастазов – 39%.
После применения всех способов лечения у больных могут развиваться осложнения в виде сердечнососудистых заболеваний, периферической нейропатии, гематологических осложнений, снижения фертильности и появления других видов новообразований. Информация. Стандартная индукционная химиотерапия не может спасти 6-13% пациентов, высокодозная – 40%. При включении циспластина не полностью вылечивается рак в 15-30%. Поэтому медицина ищет новые схемы и оптимальные режимы лечения рака яичек.
Вывод! Для предупреждения рака яичка необходимо своевременно устранять крипторхизм, предупреждать травмы мошонки, исключать облучение гениталий, самостоятельно пальпировать мошонку и обращаться при обнаружении уплотнений, припухлости или любого новообразования к врачу для назначения раннего лечения.
Видео на тему: как провести самообследование на рак яичек?
Будьте здоровы!
onkolog-24.ru